Дисплазия тбс у ребенка, утиная походка
Содержание
Дисплазия тазобедренных суставов у ребенка — причины и лечение. Утиная походка у ребенка
Всего различают 3 основные причины развития данной патологии:
- гормональное влияние;
- генетическая предрасположенность;
- нарушения формирования тканей при внутриутробном развитии плода.
Диагностика патологии
Главный залог успеха, то чтобы выявить дисплазию в возрасте до трех месяцев, пока малыш не сильно активный. Если дисплазия обнаружена в более позднем возрасте, то диагноз считается запоздалым, и лечение будет продолжаться значительно дольше и сложнее.
Многие родители, в силу некомпетентности, считают, что при дисплазии можно обойтись без терапии, так как в младенчестве это не особо влияет на развитие малыша и не причиняет особого дискомфорта, но это неверно. В дальнейшем патология приведет к тому, что ребенок станет инвалидом.
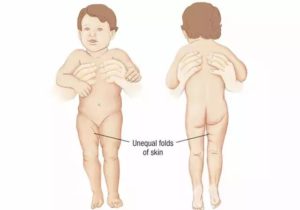
Дисплазия может затронуть всего один сустав, но и это не стоит упускать из вида. Когда данная проблема затрагивает только один сустав, то только одна нога становится немного короче, что может без лечения привести к хромоте. Если же у ребенка наблюдается дисплазия на двух ногах, то итогом без лечения станет «утиная» походка.
Ребенок не сможет передвигаться на длинные расстояния. Также нарушается центр тяжести, приобретается своеобразная осанка.Дисплазия развивается у девочек в пять раз чаще. Есть несколько стадий болезни:
- Первая стадия это предвывих, эта стадия встречается почти у семидесяти пяти процентов детей с дисплазией.
- Вторая стадия это подвывих, которая диагностируется у пятнадцати процентов больных детей.
- Третья стадия это вывих и встречается примерно у десяти процентов детей с дисплазией. Терапия заключается в том, чтобы не позволить суставу выпасть из впадины, фиксируя его так, чтобы он приспособился и во время функционирования делал выемку более глубокой. Это позволит в дальнейшем избежать неблагоприятных последствий.
Родители должны тщательно наблюдать за малышом и смотреть на такие факторы, которые должны насторожить:
- ребенку проблематично развести ножки, согнутые в коленках;
- складки на ягодицах, а также на подколенных впадинах расположены несимметрично;
- при разведение ножек с согнутыми коленками ребенок может плакать или кричать.
Если вы заметили данные признаки, то рекомендуется сразу посетить врача, а также пройти обследование у ортопеда.
Как лечить дисплазию ТБС
В первый же месяц после рождения ребенка, врачи назначают малышу широкое пеленание. Для этого используется обычная фланелевая пеленка, которая должна складываться прямоугольником шириной 13-17 см.
Далее вам необходимо проложить её между ногами малыша, которые согнуты в коленках и разведены на 60-80 градусов в стороны. Протяните края до колен, а завязки зафиксируйте на плечах ребенка.
Такой способ отлично помогает справиться с данной патологией, главное все делать правильно и вовремя.
Важно понимать, что любые процедуры по лечения должен назначать только специалист. Если широкое пеленание не принесет желаемых результатов, то врач может назначить также:
- Стремена Павлика;
- Подушка Фрейка;
- Шины-распорки.
Врач говорит использовать данные приспособления по мере роста, а также развития ребенка.
- с 1 до 6 месяцев — рекомендуется применять стремена Павлика.
- с 6 до 8 месяцев — можно назначить шину с бедренными туторами.
- с 8 до 12 месяцев — если ребенку можно будет ходить, то используется отводящая шина для хождения.
Для лечения многим родителям назначают проводить специальную гимнастику и массаж. Здесь лучше всего посоветоваться с врачом и попросить показать весь комплекс упражнений, который нужно будет проводить для вашего малыша.
Также читают — Мочекаменная болезнь у детей — симптомы, лечение, постановка диагноза.
Помните, что только от вас зависит будущее лечение малыша. Данную патологию можно победить и после этого малышу нужно будет длительный восстановительный период. Главное ваше терпение, а также полный уход за ребенком. Сегодня современная медицина отлично справляется с патологией, поэтому не волнуйтесь и всегда советуйтесь с опытным врачом.
Что делать беременным при появлении «утиной походки»?
«Утиная походка» у женщин может стать настоящей психологической проблемой. Будущие мамы и так эмоционально уязвимы, а такой огромный, с их точки зрения, изъян лишает их всякой привлекательности. Однако не стоит отчаиваться. Как показывают опросы, подобная походка беременных вызывает у окружающих только умиление и множество положительных эмоций.
К сожалению, ответить на вопрос о том, как избавиться от «утиной походки» в период беременности, невозможно. Придется ждать родов. Как только ребенок появится на свет, к вам вернется прежняя поступь. Немного облегчить положение может бандаж, который снизит нагрузку на позвоночник. Но никаких кардинальных изменений это не принесет.
Лечение подвывиха тазобедренного сустава у детей и взрослых
Дисплазия тазобедренного сустава — врожденная неполноценность сустава, которая возникает в результате неправильного развития и приводит к вывиху или же подвывиху головки бедренной кости.
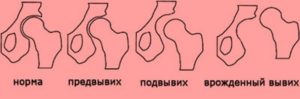
Различают 3 формы дисплазии: подвывих, предвывих и вывих.
Стадии заболевания
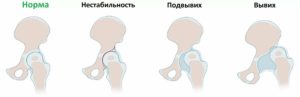
Предвывих — незрелость нестабильного сустава, который может в дальнейшем развиваться нормально или предшествовать подвывиху. При этом капсула растянута, в результате чего головка вывихивается и вправляется во впадину.
Подвывих — морфологическое изменение сустава, сопровождаемое смещением головки бедра относительно впадины в направлении в сторону. При этом контакт головки со впадиной сохранен и она не выходит за границы лимбуса. При правильном лечении сустав может к полноценному состоянию, в обратном случае есть вероятность возникновения полного вывиха.
Вывих характеризуется полным смещением головки бедра и является самой тяжелой формой дисплазии суставов. При нем происходит нарушение контакта суставных поверхностей костей с нарушением суставной капсулы и без него по причине механического воздействия или патологических процессов в суставе. Вывихи бывают полные и неполные. Вывихнутой является дальняя от туловища часть конечности.
Классификация подвывихов
Вывих врожденный является самой тяжелой формой заболевания и характеризуется полным смещением головки бедра. Эта стадия дисплазии выявляется на момент рождения ребенка, развиться в результате неверного лечения или отсутствия такового вообще. Причина заболевания — наследственность, патологическое состояние при беременности или клинические признаки нестабильности сустава.
Подвывих приобретенный развивается в результате пеленания детей, использования ограничительных детских сидений или колыбели с блокированием тазобедренного сустава на протяжении длительного времени.
Симптоматика патологии
Симптомы подвывиха тазобедренного сустава можно предположить еще до рождения ребенка. Тазовое предлежание, токсикоз при беременности, дисплазия у
родителей, деформация стоп или крупный плод должны насторожить в плане возможного заболевания. Даже если ортопедические симптомы отсутствуют, детей все равно относят к группе риска.
Выделяют 4 группы клинических особенностей подвывиха суставов:
- укороченное бедро;
- несимметричность кожных складок;
- симптом соскальзывания Маркса-Ортолани и по модификации Барлоу;
- ограниченность отведения бедра.
При осмотре обращают внимание на такую деталь, как симметричность складок кожи. Причем асимметрия является более информативной в 2-3 месяца после рождения. Ягодичные, паховые и подколенные складки более глубокие и их количество больше.
Феномен укорочения бедра — важный критерий диагностики, характеризующийся укорочением бедра за счет заднего смещения головки бедренной кости в области вертлужной впадины.
Он указывает на врожденный подвывих тазобедренного сустава и подтверждается тем, что если у ребенка, у которого лежа на спине в положении с согнутыми коленями и тазобедренными суставами одно колено располагается ниже другого.
Симптом Маркса-Ортолани — определить с его помощью подвывих можно только до 3 месяцев, после чего он исчезает. Определяется он следующим образом: ножки малыша сгибаются в колене и тазобедренном суставе под прямым углом, затем приводятся к средней линии и аккуратно разводятся в сторону. Со стороны вывиха можно услышать наподобие щелчка, при котором ножка ребенка вздрагивает.
Диагностика заболевания
Диагноз «подвывих тазобедренного сустава» ставится прежде всего на основании имеющихся клинических симптомов, а также результатов ультразвукового обследования и рентгена.
- Скрининговое обследование новорожденных — большинство стран используют его при постановки диагноза подвывих тазобедренного сустава у новорожденных.
- Другой способ узнать о заболевании — метод Маркса-Ортолани. Если во время обследования слышен щелчок или глухой звук в области бедра, проводят дополнительные методы, позволяющие уточнить диагноз и чем вызвано заболевание.
- Методы Ортолани и Барлоу — методы диагностики новорожденных, применяемые в современной медицине.
- Ультразвук и рентгеновское обследование — вторичные после клинических признаков способы диагностики. С их помощью можно визуализировать анатомические особенности.
- Ассиметричность ягодичных складок и очевидная разница длины нижних конечностей могут указывать на одностороннюю дисплазию.
- Оценка бедра по Харрису — один из главных способов оценить нормальную работу и функции сустава после операции.
Заподозрить вовремя и поставить диагноз заболевания должен врач-ортопед при осмотре новорожденного ребенка еще в родильном доме. После чего группа риска или больные дети наблюдаются ортопедом по месту жительства. Назначают специальное ортопедическое лечение, которое продолжают до постановки окончательного диагноза.
Конечный диагноз ставится на основании визуального осмотра, результатов инструментальных методов диагностики и постоянного наблюдения за ребенком.
Методики и устройства, которые применяют для лечения заболевания
К основным принципам лечения относят такие стандартные методы:
- раннее начало;
- применение специальных ортопедических средств для продолжительного удержания ножек в положении сгибания и отведения ;
- упражнения и движения в тазобедренных суставах.
Дисплазия тазобедренного сустава у детей: фото, последствия, лечение, симптомы, видео
Давайте вооружимся знаниями, чтобы встретить врага во всеоружии! Про внешние признаки было описано выше. С малейшим подозрением на дисплазию малышу назначат УЗИ. Оно даст полную картину проблемы.
Процедура безболезненна, не вызывает дискомфорта у детей и, главное, доступна! Аппаратами УЗИ оснащены большинство поликлиник нашей страны. Проводится УЗИ на первых месяцах жизни ребенка, а точнее, на 4-6-м.
В результате обследования выявляются степени дисплазии, что помогает подобрать ребенку верное лечение. Дисплазия делится на:
- патологию лёгкой степени, заключающуюся в неплотном охвате сустава прилегающими к нему связками и мягкими тканями, из-за чего бедренная кость сдвигается больше нормы в ямке сустава. Дисплазия тип 2а;
- предвывих — головка бедренной кости частичновыходит из вертлужной впадины;
- вывих. Головка кости полностью выпадает из вертлужной впадины. Степень характеризуется деформацией и нарушением подвижности сустава.
Дисплазия бывает односторонней и двусторонней. Последняя патология – тазобедренных суставов.
В более старшем возрасте (начиная с 6 месяцев) назначают рентгенологическое исследование. Подобное обследование родители должны сделать в обязательном порядке.
Профилактика и лечение
Итак, исход лечения заболевания зависит от времени постановки диагноза. Чем раньше — тем лучше. Поэтому подобранное специально для ребенка лечение поможет дозреванию и восстановит необходимую подвижность во избежание последствий самого крупного (тазобедренного) сустава в организме. Диагноз дисплазия останется в далёком прошлом. Дозреванию помогают несколько факторов:
- Не ставить на ножки ребенка до тех пор, пока не получите разрешение врача.
- Обеспечить ребенка лечебно-профилактическими мерами, заключающимися в специальных упражнениях ( вращательные движения сустава в положении лёжа при разведённых ножках ребенка).
- Сделать всё необходимое, чтобы бёдра ребенка были постоянно разведены в стороны. Происходит фиксация тазобедренных костей.
Широкое пеленание — первое средство профилактики
Широкое пеленание с первых дней жизни ребенка станет не менее хорошей профилактикой дисплазии тазобедренных суставов (тип 2а). Дедовский метод пеленания « стойким оловянным солдатиком» с выпрямленными ножками обязан уйти в небытие.
На сегодняшний момент отмечена взаимосвязь между таким пеленанием и патологией развития сустава. Например, у племён, живущих в тропиках, деток не пеленают и постоянно носят на своей спине. В подобном положении ножки ребенка естественным образом обхватывают спину мамы, находясь в состоянии сгиба и отведения.
В Японии, например, с введением традиции широкого пеленания, также был существенно снижен процент вывиха сустава.Во время широкого пеленания используют плотную ткань. Складывают её и укладывают между разведёнными ножками ребенка таким образом, чтобы её края оказались под коленками малыша и захватывали область таза. Получается нечто похожее на подгузник, но более стабильной формы.
Использование специальных приспособлений
Ребёнку с уже поставленным диагнозом назначают специальные шины, фиксирующие сгибание ножек под углом 90 оС. Данное положение носит название Лоренц 1. А приспособления, использующиеся в данном случае, — шины ЦИТО и Виленского.
Ребёночку требуется находиться в них на протяжении суток и не менее 3 месяцев, затем проводятся необходимые обследования, и в случае хорошего результата лечения и восстановления сустава шину снимают. Очень редко нахождение ребенка в шине достигает 6 месяцев.
Сроки лечения определяет лишь ортопед. Самолечение недопустимо.
Массаж и упражнения
Лечение вкупе с массажем тоже даёт видимый эффект. В принципе и здоровому ребёнку необходим массаж 1 раз в три месяца. А уж ребёнку с патологией развития суставов массаж просто необходим.
Специалист проведёт массаж малышу и научит самостоятельному проведению массажа дома. Это не слишком сложно. Повторим — массаж проводится после консультации с ортопедом.
Ниже приведены некоторые рекомендации по его проведению.
Положите ребенка на спинку и сделайте мягкие поглаживания ручек, ножек, животика. Далее переверните малыша лицом вниз. Ножки разведите. Делайте массаж поглаживаниями и растираниями внутренней поверхности бёдер аккуратно отводя их в стороны. Затем переходите к поясничной зоне, поглаживая её и растирая. Переходим к ягодицам, производя их массаж лёгкими постукиваниями и пощипываниями.
Переверните ребенка на спинку снова. Делаем массаж передней наружной поверхности бёдер, для чего осторожно и мягко ножки сгибаем и разгибаем.
Массаж делаем, исключая резкие движения, вызывающие боль. Не стоит пренебрегать болезненными ощущениями, иначе массаж в дальнейшем начнет вызывать у ребенка только негативные эмоции.
Далее – вращение бедра малыша внутрь.
Правой рукой держим тазовый сустав, а левой рукой берём коленку малыша и нежно её прижимая, не торопясь вращаем бедро вовнутрь. Подобный массаж позволяет формироваться вертлужной впадине сустава.
Затем надо дать ребёнку отдохнуть, поглаживая мышцы малыша.
В заключение под ступни положить мячик и покатать его ступнями. Массаж ступней очень хорошо укрепляет ножки. Помассировать грудную клетку малыша. Каждое движение сделать 10-15 раз. Массаж закончен.
Также нужно проводить специальные упражнения
- Первое — согнутую в коленном и тазобедренном суставе ножку малыша с небольшим усилием вращают по оси бедра.
- Второе — сгибание и разгибание ножек в коленных и тазобедренных суставах к животику. Бёдра отведены в горизонтальное положение.
Упражнения выполняются 5-6 раз в день перед кормлением крохи в количестве 15-20 раз в течение 3-4 месяцев.
Кроме того, в комплексе с ЛФК и массажем врач назначит физиопроцедуры (электрофорез, грязелечение, озокерит, амплипульс). Вышеперечисленные процедуры дают отличный результат не только при начальной степени заболевания (тип 2а), но дают хороший шанс на выздоровление с подвывихом и вывихом суставов.
«Утиная походка» у ребенка
Причиной патологии (дисбазии) у ребенка могут быть изменения ортопедического или неврологического характера. Вызвать эти изменения могут заболевания центральной нервной системы и периферической, а также болезни и врожденные дефекты суставов. Вариантов нарушения походок насчитывается более 20, но «утиная» является самой распространенной.
Такой вид патологии характеризуется уже описанным выше переваливанием с ноги на ногу. И причиной ее появления являются изменения тазобедренных суставов, сопровождающиеся болевыми ощущениями. Такая походка не только вызывает дискомфорт, но приводит и к другим нарушениям опорно-двигательного аппарата.
Последствия
Врожденный подвывих бедра приводит к патологическим изменениям в развитии всей тазобедренной системы. У новорожденных практически нет неприятных ощущений от дисплазии. Но чем старше будет становиться ребенок, тем больше боли и страданий будет причинять ему заболевание.
Последствия дисплазии тазобедренных суставов у детей
Многие папы и мамы детей первого года жизни слышат от докторов диагноз «дисплазия тазобедренного сустава» либо «врождённый вывих бедра», являющихся по сути единым диагнозом.
Патология врождённая, означающая, что у новорожденных детей тазобедренный сустав недоформирован либо сформирован неправильно.
Если вовремя не заметить либо не лечить болезнь, печальные последствия дисплазии будут напоминать о себе всю жизнь.
Причины заболевания
Причины заболевания разнообразны, но, отвечая на вопрос, откуда у детей берётся дисплазия, врачи не приходят к единому мнению. К возможным причинам появления заболевания относят:
- наследственность (передаётся по женской линии);
- тазовое предлежание плода (малыш рождается не головкой вперёд, а наоборот);
- маловодие;
- крупный плод (малышу мало места для полноценного движения, объем двигательной активности тазобедренного сустава падает, что мешает развиваться полноценно);
- неправильное питание мамы во время вынашивания ребёнка;
- нарушение гормонального фона у беременных;
- гинекологические болезни мамы, миома матки или спаечные процессы, способствующие затруднённому движению малыша в утробе;
- плохая экология.
Дисплазия тазобедренного сустава
Согласно статистике, дисплазия тазобедренного сустава бывает у новорожденных девочек до 7 раз чаще, чем у мальчиков. К сожалению, болезнь наблюдается у большого количества грудничков – от 5 до 20%.
Последствия дисплазии в детском возрасте
Отсутствие надлежащего подхода к лечению детей провоцирует формирование осложнений.
Дети, больные дисплазией тазобедренного сустава, начинают самостоятельно передвигаться намного позже сверстников, их походка неустойчива, что становится заметно к полуторагодовалому возрасту. У больных дисплазией детей наблюдается:
- Косолапость.
- Плоскостопие.
- Хромота. При этом малыш хромает на ногу с больной стороны, тело наклонено в сторону, как результат развивается сколиоз – искривление позвоночника.
- Переваливание с одной ноги на другую (при двусторонней дисплазии).
Портится осанка, появляются поясничный лордоз (позвоночник изгибается вперёд) либо грудной кифоз (позвоночник изгибается назад).
Возможно развитие остеохондроза (поражение тканей позвоночника, межпозвоночных дисков, связанного аппарата позвоночника), как отягчающей болезни.
Известны случаи, когда дисплазия тазобедренного сустава из односторонней перерастает в двустороннюю. Возможно заработать инвалидность с младенчества.
Малыш растёт, становится старше, патологии, не устранённые своевременно, проявляются – тело не выдерживает продолжительные повышенные нагрузки.
Известны медицинские случаи, когда вылеченная в младенчестве дисплазия тазобедренного сустава, в подростковом возрасте влияет на осложнения с соединением.
Наблюдается в 2-3% случаев, к сожалению, медицинская наука пока не способна повлиять на указанный факт.
Уместное вмешательство избавит в будущем от дорогого, опасного для здоровья лечения. Пытаться вылечить дисплазию тазобедренного сустава народными методами просто бесполезно!После избавления от дисплазии в детские годы ребёнок здоров, но врачи не рекомендуют профессиональные занятия спортом. Исключение составляют лыжи и водные виды спорта, где иначе распределяется нагрузка на нижние конечности, во время тренировок мышцы укрепляются и стабилизируются. Крайне важно следить за весом, поддерживать в норме, излишний вес вреден для суставов.
Чем опасна невылеченная в детстве дисплазия
Запустив или не вылечив болезнь в младенчестве, родители обрекают дитя на трудности со здоровьем во взрослые годы жизни.
Часто уже взрослые люди, больные дисплазией, необычайно пластичны и гибки (становятся эластичными, суставы – подвижными). Взрослый человек способен не догадываться о диагнозе, выставляемом случайно при прохождении УЗИ. В результате заболевания у человека:
- развивается плохая осанка;
- появляются скованность движений, хруст в суставе при движении;
- нарушается походка;Нарушение походки у ребёнка
- развиваются нарушения в поясничном отделе позвоночника;
- высока вероятность защемления нервных окончаний, как следствие – онемение и покалывания в ноге, затекания стопы, голени и бедра;
- в молодые годы появляется артроз – болезнь, обычно характерная для преклонного возраста.
При дисплазии ноги не готовы к длительным нагрузкам. Развивается общая «расшатанность» опорно-двигательной системы.
Если у детей вовремя не исправить врождённый вывих, сустав постепенно приспособится к аномальной двигательной функции, обретёт иные очертания и не станет полноценным. Он не приспособится к обеспечению опоры конечности, к адекватному отведению.
Болезнь ухудшает качество жизни человека, таит потенциальную опасность – вероятны затруднения с нервным и сосудистым снабжением ноги.
Взрослому человеку уже не помогут ортопедические аппараты, формирование организма давно закончено. Медицина устранит дисплазию тазобедренного сустава даже у пожилого человека, исключительно хирургическим путём, либо с помощью протезирования.
Отягчающие заболевания
Отягощающим заболеванием считается неоартроз – в тазовой костной ткани происходит формирование нового сустава. Организм приспособится, если вывих бедренной кости не устранён.
Кости таза и бедренная кость изменятся во время роста: вертлужная впадина понемногу зарастает, новая впадина сформируется. Подобная адаптация организма влечёт укорочение бедра и трудности с функциями мышц, расположенных рядом.
Неоартроз – не альтернатива полноценному суставу, но способен исполнять функции здорового компонента организма на протяжении десятилетий.
Трудным последствием дисплазии медики считают коксартроз тазобедренного сустава – болезнь, которая постепенно разрушает тазобедренный сустав. По статистике, более 86% случаев подобного заболевания – результат дисплазии. Обычно коксартроз появляется в возрасте 25-35 лет на фоне снижения двигательной активности или беременности.Начало заболевания острое, болезнь прогрессирует быстро.
Больного беспокоят сильные постоянные боли, развивается остеохондроз позвоночника, снижается двигательная активность, меняется походка, что перерастает в анкилоз – патология, когда сустав установлен в состояние сгибания.
Диспластический коксартроз становится причиной инвалидности, невозможности передвигаться без трости. Известны случаи, когда больная нога становится короче, возможна операция по замене сустава, иначе человек теряет трудоспособность.
Как распознать дисплазию
Родителям новорожденных стоит незамедлительно показать ребёнка врачу-ортопеду, если:
- у малыша ноги разной длины;
- асимметричны складочки на ягодицах;
- на бедре присутствует лишняя складочка;
- несимметрично отводятся ножки;
- колени малыша не касаются поверхности стола при отведении ножек, их не получается отвести полноценно;
- тазобедренный сустав ребёнка ходит легко, с характерным щелчком (слышно, как выскакивает головка бедренной кости из вертлужной впадины).
Когда малыш уже начал ходить самостоятельно, либо исполнилось больше года, насторожить родителей должны:
- «утиная походка», карапуз при ходьбе раскачивается в разные стороны;
- привычка ребёнка ходить на носочках.
Чем раньше заболевание выявлено, тем лучше для здоровья. Врачебная практика показывает, что у 90% новорожденных с дисплазией начального типа к полугодовалому возрасту болезнь проходит при условии прохождения лечения и следования врачебным предписаниям.
Если заболевание диагностировано после полугода, лечение у детей проходит продолжительный период, результат будет хуже (не исключено оперативное вмешательство).
Если диагноз «дисплазия» поставлен ребёнку, уже научившемуся ходить, на полное выздоровление, к сожалению, рассчитывать не приходится. Лечение дисплазии, диагностированной после 12 лет, способно продлиться не одно десятилетие.
Последствия непредсказуемы, поэтому патологии новорожденных стоит лечить вовремя, не пропускать визиты в поликлинику.
Диагностика, лечение и профилактика
Новорожденных осматривают в роддоме. Детям постарше диагностируют дисплазию тазобедренного сустава при помощи ультразвукового исследования. Аппараты УЗИ доступны, процедура не несёт вреда здоровью, допустимо проводить детям, начиная с 4 месяца жизни.
Для детей старше 6 месяцев назначают обязательный рентген.
Известны случаи дисплазии у новорожденных, которые не сопровождаются общеизвестными симптомами (18%), по этой причине установить диагноз точно возможно только при помощи ультразвукового или рентгенологического исследования.
Скорость выздоровления у детей связана напрямую со временем постановки диагноза. Чем младше малыш, тем легче лечить. Правильно подобранное лечение поможет тазобедренному суставу дозреть в детском организме.
Методы устранения нарушения врачи выбирают, опираясь на степень заболевания.
Для лечения широко используют мягкие устройства (для новорожденных), шины, способствующие правильной укладке больного малыша, фиксируя ноги под прямым углом.
Если налицо вывих сустава, мягкую коррекцию проведет остеопат, которому для приведения в нормальное состояние потребуется ряд сеансов. Эффективны для лечения массаж, лечебная физкультура и физиопроцедуры:
- озокерит;
- амплипульс;
- электрофорез;
- грязелечение.
Врачи рекомендуют придерживаться профилактических мер, сюда относят:
- широкое пеленание;
- профилактический массаж раз в квартал;
- использование специальных устройств для переноски новорожденных, позволяющих держать ноги широко раздвинутыми в стороны (слинги, эрго рюкзаки, автокресла).
Дисплазия тазобедренных суставов у ребенка — причины и лечение
Некоторые родители сталкиваются с таким вердиктом врачей — как дисплазия тазобедренных суставов. Многих такой диагноз приводит в ужас, но не стоит раньше времени паниковать.
Такой диагноз подразумевает нарушение в развитии вертлюжной впадины, которая находится в тазобедренном суставе. При нормальном развитии эта впадина довольно глубокая и держит сустав в правильном положении.
Но при дисплазии тазобедренных суставов эта выемка приобретает плоскую форму и давит на сустав.
Такое положение способно привести к вывиху или подвывиху бедра. Обычно такой диагноз ставиться в то время, когда ребенок начинает становиться на ножки. В более раннее время болезнь протекает незаметно.
Исправлять такой недуг нужно до десяти — одиннадцати месяцев, так как в то время когда ребенок начинает ходить какие-либо попытки лечения становятся безрезультатны.
Поэтому педиатры при ежемесячном осмотре уделяют этому большое внимание.
Причины возникновения дисплазии тазобедренного сустава у детей
Всего различают 3 основные причины развития данной патологии:
- гормональное влияние;
- генетическая предрасположенность;
- нарушения формирования тканей при внутриутробном развитии плода.
Дисплазия тазобедренного сустава у детей — видео
Дисплазия тазобедренных суставов
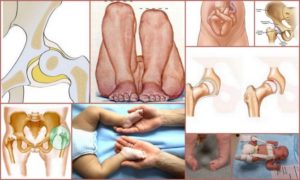
По статистике, с подобной проблемой сталкиваются родители троих из ста новорожденных малышей. Врачи под термином «дисплазия» подразумевают врожденное недоразвитие сустава, которое приводит к нарушению его работы и в самом тяжелом случае может стать причиной хронического вывиха бедра.
Подобное заболевание при отсутствии лечения ничем хорошим не заканчивается. Нарушение функции нижней конечности, походки, боли в тазобедренных суставах и высокий риск инвалидности — вот последствия запущенной дисплазии.
А потому всем родителям нужно знать первые симптомы этого недуга и понимать важность своевременных визитов к ортопеду. Ранняя диагностика и правильное лечение помогут избежать осложнений.
Помните, чем раньше будет поставлен диагноз, тем более благоприятным будет прогноз!
Причина
Единого мнения специалистов по поводу развития дисплазии тазобедренного сустава у детей до сих пор нет. По одной из версий, основная причина — порок развития суставных тканей на ранних сроках беременности (первые 2-3 месяца). К этому предрасполагают неблагоприятная экология, воздействие токсичных веществ и некоторые инфекционные заболевания.
По другой теории, на развитие суставов действует высокий уровень окситоцина — гормона, вызывающего начало родов.
Накапливающийся к III триместру, окситоцин повышает тонус бедренных мышц плода, в результате чего постепенно развивается подвывих тазобедренных суставов.
Возможно, именно в этом кроется причина большей распространенности дисплазии среди девочек (в 5 раз чаще, чем у мальчиков), которые более подвержены влиянию гормонального фона матери.
Еще повышают риск неправильное внутриутробное положение плода и затянувшиеся тяжелые роды (в ягодичном предлежании).Склонность к дисплазии нередко передается по наследству, поэтому, если такие случаи уже были у кого-то из родственников, нужно заранее подумать о ранней диагностике.
Первые признаки
Заподозрить неладное родители могут и сами, еще до консультации ортопеда. Чаще всего это происходит при тяжелой форме заболевания, когда головка бедренной кости полностью выходит из суставной впадины.
В более легких случаях определить наличие дисплазии может только специалист, так как подвывих и предвывих тазобедренного сустава внешне практически никак себя не проявляют.
Однако есть основные признаки:
- ограничение подвижности (разведения) бедер, нередко малыш начинает плакать при попытке отвести ножку в сторону;
- асимметрия (несовпадение) паховых и ягодичных складок, которые становятся более выраженными на поврежденной стороне.
Но наличие только этих симптомов при дисплазии тазобедренного сустава у ребенка не является абсолютным признаком болезни и может быть следствием нарушения мышечного тонуса.
В случае вывиха тазобедренный сустав практически утрачивает свои функции, а пораженная ножка укорачивается. Возникает „симптом щелчка» — соскальзывание головки бедренной кости с поверхности сустава при сгибании ножек ребенка в коленных и тазобедренных суставах, а также ее вправление при их разведении.
Лечение
Если дисплазия не была диагностирована в первые 6 месяцев жизни после родов, то поражение сустава прогрессирует — конечность еще более укорачивается, формируется патологическая („утиная») походка или перемежающаяся хромота (при двустороннем вывихе).
Диагностику дисплазии нередко проводят еще в роддоме. Если этого не произошло (в последнее время УЗИ делают только при наличии проблем), то родители могут сами попросить педиатра провести обследование. Оно безопасно для здоровья малыша и гарантирует высокую точность диагноза.
Однако, если однократное УЗИ показало нормальное развитие суставов, все равно не забывайте о постоянном наблюдении у ортопеда. Плановые обследования помогут ребенку избежать возможных проблем.
Первый визит к ортопеду должен состояться не позднее 1 месяца, тогда же выполняется обязательное УЗИ тазобедренного сустава. Это непременное условие ранней диагностики дисплазии.
Повторное обследование проводят к концу 3-го, началу 4-го месяцев, тогда же доктор может порекомендовать сделать рентген.
Наиболее сложен для диагностики подвывих тазобедренного сустава, который практически никак себя не проявляет и может быть замечен только на рентгеновском снимке.
Отнеситесь серьезно к профилактическому наблюдению у ортопеда — сроки осмотра назначены не случайно, каждый из них связан с важным этапом в детском развитии. Так, если дисплазию удалось выявить в первые 3 месяца жизни малыша, то после курса лечения работоспособность сустава полностью восстанавливается (как правило, к 6-8 месяцам), и отдаленных последствий не возникает.
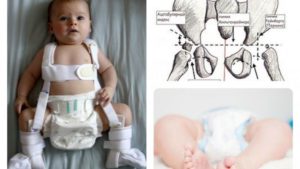
Чем младше ребенок, тем легче проходит лечение дисплазии. Например, у малышей до 3-х месяцев сустав может восстановиться самостоятельно, при условии, что детские ножки все время будут находиться в нужном положении.Именно поэтому основной метод лечения на ранних стадиях болезни — свободное пеленание, при котором ножки ребенка находятся в разведенном состоянии. В возрасте 3-х месяцев разведенное положение ножек достигается с помощью использования подушки Фрэйка (Фото 1), подобранной по размеру ребенка.
Чем позже начато лечения, тем более серьезные ортопедические аппараты используются, в 6 месяцев уже применяются шина Мирзоевой (Фото 2) или стремена Павлика (Фото 3).
| Фото 1. Подушка Фрэйка | Фото 2. Шина Мирзоевой | Фото 3. Стремена Павлика |
В этом отношении интересен опыт стран Азии и Африки, где матери традиционно большую часть времени носят детишек на животе или за спиной и не пеленают.
Случаи дисплазии здесь редки, ведь суставам обеспечиваются идеальные условия для нормального развития.
С другой стороны, в европейских странах принято достаточно плотно пеленать новорожденных (прижимая ножки друг к другу) — в таком положении даже самые легкие формы недоразвития суставов могут привести к формированию дисплазии.
Врачи считают, что свободное пеленание не только позволяет вывиху самостоятельно вправиться на раннем этапе, но также стимулирует дальнейшее развитие суставов, предупреждая возникновение осложнений.
Смысл свободного пеленания в том, что ножки малыша должны все время находиться в разведенном положении, но при этом иметь достаточную свободу движений.
Проще всего этого добиться при помощи широкой пеленки и одноразовых подгузников: после надевания на ребенка чистого подгузника поверх него укладывается плотная пеленка, свернутая в широкую ленту — так, чтобы малыш не мог сдвинуть ножки вместе. В таком положении маленький пациент должен находиться 24 часа в сутки.
Нередко к этому врач добавляет курс лечебного массажа и ежедневной гимнастики (включающей отводяще-круговые движения в тазобедренных суставах). В большинстве случаев легких форм (подвывих, предвывих с небольшим смещением головки бедра) такого лечения оказывается достаточно.
Не успели…
Но если лечение и профилактика не проводились в первые 3 месяца жизни, то для полного выздоровления потребуется более серьезное и длительное лечение. Опасность нераспознанной дисплазии в том, что кости малыша в силу возрастных особенностей очень гибкие и подвержены различным деформациям.
Скелет малыша постоянно растет, но этот же фактор объясняет и большую его склонность к порокам развития. Большинство суставов (в том числе и тазобедренный) в первые месяцы жизни состоят преимущественно из хрящевой ткани, и любые нарушения в соединении костей приводят к образованию серьезных деформаций.
Чтобы остановить прогрессирование заболевания, необходимо вернуть в нормальное положение все части сустава. Для этого обычно используют различные виды отводящих шин (указаны выше), они удерживают ножки малыша в нужном положении.
Через некоторое время сустав постепенно „закрепляется» и начинает правильно развиваться.В возрасте 2-3-х месяцев маленьким пациентам с подозрением на дисплазию рентген обычно не проводят, так как даже с неподтвержденным диагнозом принято назначать профилактический курс лечения: применение мягких разводящих шин, курс лечебной гимнастики (с отводяще-круговыми движениями) и массаж ягодичных мышц. Шинирование и массаж хорошо сочетаются с методами физиотерапии, ускоряя выздоровление.
Используя разводящие шины, помните, что их конструкция не должна препятствовать свободным движениям ножек малыша, иначе эффективность лечения снижается.
Снимать удерживающую конструкцию без разрешения врача нельзя, фиксированное положение суставов должно сохраняться постоянно. В случае легких форм заболевания разводящая шина надевается на малыша только на время сна.
Решение о прекращении лечения принимается врачом на основании результатов нескольких рентгенологических исследований и исчезновения симптомов.
Если после 2-4 недель лечения не происходит самопроизвольного вправления вывиха, но достигнуто полное расслабление бедренных мышц, назначается более жесткая фиксация в сочетании с постоянным вытяжением. Для этого накладывают гипсовую повязку, которая позволяет удержать тазобедренные суставы ребенка полностью разведенными и согнутыми под прямым углом.
К такому лечению прибегают в случае тяжелых форм или поздней диагностики дисплазии, когда более мягкие способы уже неэффективны. Поэтому еще раз хочется обратить внимание родителей на важность раннего обследования: при выявлении дисплазии в первые 3 месяца полное восстановление тазобедренных суставов у 95 % детей достигается в течение 3-6 месяцев лечения.
Многим такое длительное лечение кажется тяжелым и утомительным, нередко родители пытаются найти более эффективные методы и… совершают ошибку. Мягкое поэтапное лечение для грудного ребенка оказывается куда более эффективным и, безусловно, более щадящим, чем применение одномоментного закрытого вправления вывиха под наркозом, которое порой может повлечь за собой тяжелейшие осложнения.
Наблюдение
К концу первого года жизни все малыши снова проходят плановое обследование у ортопеда. Тогда условно выделяют несколько групп:
- дети с дисплазией, не получавшие никакого лечения;
- дети с тяжелыми, слабо корректируемыми формами дисплазии;
- малыши с остаточными явлениями дисплазии.
Каждому ребенку в случае необходимости назначается дальнейшее лечение — консервативное (массаж, гимнастика, физиотерапия) либо хирургическое вмешательство. Если подтверждается диагноз «невправимого вывиха», то необходима операция — открытое вправление сустава под наркозом.
Если же вывих удалось вправить консервативными методами, операция на суставе не проводится, но иногда требуется внесуставная операция, которая поможет закрепить (стабилизировать) сустав.
Чаще всего подобные вмешательства проводят у малышей старше 3-х лет, когда детский организм легче переносит наркоз.
Но хирургическое лечение самого сустава должно проводиться как можно раньше! Поэтому оптимальным считается формирование сустава к 12-13 месяцам, когда малыш начинает ходить.
