Хронический цервицит
Содержание
Хронический цервицит
Время чтения: мин.
Нет времени читать
Хронический цервицит шейки матки последнее время далеко не редко встречающийся диагноз. Все чаще на прием к гинекологам приходят женщины с проблемой хр цервицит. С чем это связано? Жизнь в современном мире подвергает женский организм все большим испытаниям.
Стрессы, необходимость в постоянной работе, ежедневная суета заставляет женщин отодвинуть свое здоровье на задний план. Именно поэтому, не замечая симптомов острого периода заболевания, женщина в дальнейшем сталкивается с хроническим процессом в ее организме.
Как показывает многолетний опыт гинекологов, хронический цервицит выявляется у женщин во время профилактического осмотра, который большинство из них попросту игнорируют.В противном случае, хрон.цервицит выявляется на фоне сопутствующего заболевания симптомы которого привели женщину на осмотр к гинекологу.
К тому же не редкость, что данное заболевание обнаруживается при планировании беременности.
По статистике хронический цервицит встречается чаще у женщин детородного возраста, реже у женщин в период менопаузы. Он может переходить в острую стадию, подострый цервицит. В гинекологии выделяют несколько форм заболевания, некоторые из них выделяются по возбудителю воспалительного процесса.
Активный хронический цервицит шейки матки. Итак, хронический активный цервицит. Описывая эту форму заболевания, стоит сказать о вялом латентном течении. Такое течение болезни не характеризуется специфическими клиническими проявлениями и протекает бессимптомно.
Также встречается и хронический умеренно активный цервицит.
Хронический неактивный цервицит, представляет собой коварную форму течения заболевания. При такой форме воспалительного процесса клиническая картина смыта и не имеет выраженных симптомов.
Эхопризнаки хронического цервицита
Важным диагностическим критерием при выявлении данной формы заболевания являются эхо-признаки хронического цервицита.
Что это именно эта стадия (воспалительного процесса) указывают утолщенные стенки и неоднородная структура шейки матки. Часто признаки хронического цервицита шейки матки кроются в образовании характерных для цервицита кист.
На хроническое течение цервицита будут указывать воспалительные заболевания в других вблизи расположенных органах.
Хронический вирусный цервицит является следствием неправильного лечения острой формы вирусного цервицита или отсутствием лечения вообще. также к хронической форме вирусной этиологии цервицита приводит самолечение необоснованными препаратами.
Характерным для этой формы цервицита является, прежде всего, его возбудитель. Причиной вирусного цервицита является вирус герпеса, в редких случаях вирус иммунодефицита человека также вызывает воспалительные процессы в шейке матки. Но основная причина диагноза хр.
цервицит – ВПЧ.
Симптомы хронического цервицита вирусного генеза
Вирус папилломы человека может долгое время находится в организме женщины, но под действием провоцирующих факторов переходит в активную форму и злодействует, поражая органы репродукции.
В отличие от других форм хронического цервицита, вирусный цервицит сопровождается смазанными клиническими проявлениями. Это могут быть выделения с неприятным запахом, дискомфорт и постоянные ноющие боли внизу живота.Такой цервицит требует особого внимания, его прогрессирование приводит к дистрофическим изменениям шейки матки, которые ведут к онкопатологии.
Хронический папиллярный цервицит формируется при продолжительном течении острого цервицита. Характерным признаком папиллярного цервицита является образование на шейке матки папиллом.
Вызывает такую форму вирусный агент, а именно вирус папилломы человека.
При прогрессировании доброкачественные новообразования небольшого размера разрастаются, тем самым причиняя дискомфорт и болезненные ощущения женщине в области половых органов.
Диагноз «хронический цервицит с обострением» ставится в том случае, когда на фоне мнимого выздоровления появляются ярко выраженные симптомы заболевания. Отмечается тенденция обострения хронического цервицита после наступления менструации.
Болевой синдром в этот период особенно усиливается, к нему присоединяется чувство жжения и дискомфорт во время мочеиспускания. Хронический цервицит любой этиологии склонен к прогрессированию, особенно если это происходит на фоне других сопутствующих заболеваний.
Очень часто молодые специалисты в силу своей неопытности путают хронический цервицит – вагинит. Бесспорно, эти два заболевания характеризуются воспалительным процессом половых органов женщины и никогда не встречаются у мужчин.
Клинические проявления этих заболеваний так же можно спутать, но вагинит является воспалением слизистого покрова влагалища, но не шейки матки. Хотя, стоит упомянуть, что цервициты протекают в сочетании с другими сопутствующими заболеваниями или могут провоцировать развитие друг друга.
Так и в случае сочетания вагинита и цервицита, один патологический процесс может привести к развитию другого. Кроме того возбудителем этих заболеваний в преобладающем большинстве случаев служат ИППП.
Хронический цервицит различной формы, без отсутствия адекватной терапии и раннего выявления грозит опасными последствиями для женщины. Наиболее тревожащим последствием для женщины репродуктивного возраста является бесплодие, которое очень часто возникает на фоне хронического воспаления.
Классификация по МКБ
Предшественником хронического цервицита, как правило, выступает острая стадия цервицита. Причины заболевания будут рассмотрены ниже. Но необходимо отметить, что выделяют хронический цервицит в зависимости от его стадии: активный и неактивный. Кроме того, хронический цервицит классифицируется по возбудителю: вирусный, папиллярный и т.д.
Хронический цервицит МКБ 10 относится к 14 классу болезней, включающих патологии органов мочеполовой системы. Среди всех патологий находящихся в этом классе отдельно выделяют блок заболеваний органов репродуктивной функции женщины (N70-N77). Хронический цервицит МКБ 10 находится под шифром N72.
Так же как и другие формы, виды цервицита, хроническая форма по решению последнего собрания не выносится как отдельная нозологическая единица. Под этим кодом так же подразумевается экзоцервицит и эндоцервицит, которые сопровождаются наличием либо отсутствием эрозии шейки матки.Кроме того нередко хронический цервицит протекает совместно с эктропионом, что также не выделяется в отдельную нозологию.
Причины
Хронический цервицит причины развития, которого являются следствием неправильно подобранной терапии острого периода заболевания. Так же хроническая форма заболевания возникает после перенесенного острого цервицита при условии отсутствия лечения этой фазы.
Среди основных причин провоцирующих развитие заболевание являются такие факторы:
- наличие заболеваний органов малого таза, с хроническим течением воспалительного характера;
- травмы шейки матки, вследствие каких либо повреждений (аборт, выскабливание, родовая травма);
- применение контрацептивов местного воздействия;
- отсутствие культуры интимной гигиены.
Симптомы
Признаки хронического цервицита:
- хронический неспецифический цервицит характеризуют выделения слизистой консистенции мутноватого оттенка, которые характеризуются повышением обильности после завершения менструации;
- продолжительные ноющие боли внизу живота;
- контактные кровотечения после полового акта, который в большинстве случаев сопровождается дискомфортом;
- периодическое чувство зуда, сменяющееся чувством жжения с локализацией во влагалище;
- в некоторых случаях симптоматика острого цервицита не исчезает, а на фоне хронического течения периодически обостряется.
При бессимптомном процессе, чем характеризуется неактивный хронический цервицит, симптомы размыты и патология выявляется, как правило, во время гинекологического осмотра. Женщина не предъявляет жалоб, но при осмотре определяются наличие эрозированных участков шейки матки.
Кроме того хронический процесс провоцирует образование наботовых кист, которые локализуются на шейке матки.
Также кисты формируются на яичниках, продолжительное течение цервицита вызывает дистрофические изменения в шейке матки, что ведет к формированию дисплазии различной степени.
Хронический активный цервицит характеризуется симптомами присущими острой форме заболевания. Опасность представляет хронический цервицит с низкой степенью активности, которая приводит к медленному развитию необратимых процессов шейки матки.
Можно ли вылечить хронический цервицит
Лечение хронической формы заболевания является продолжительным и комплексным процессом.
Для его лечения применяются такие группы препаратов как:
- первоочередно лечение хр цервицита шейки матки основано на применении антибактериальных препаратов, выбор конкретного препарата основывается на выявленном типе возбудителя заболевания;
- назначение противогрибковых средств назначается при выявлении грибков рода Candida, которые вызывают кандидоз. В основном препараты этой группы имеют лекарственные формы для местного применения в виде кремов, свечей и вагинальных таблеток;
- противовирусные средства, подавляющие активность вирусов, например, герпеса;
- также в комплексе назначаются противовирусные препараты, прием которых назначается на длительный срок. К этому же рекомендуется введение специфического иммуноглобулина с курсовым приемом иммуностимуляторов;
- при гормональной природе, лечение хронического цервицита шейки матки заключается в назначении гормональных препаратов. В практике широко применяется такое препарат как «Овестие». Препарат комбинированный, но главным компонентом является эстроген. При использовании данного препарата восстанавливается флора влагалища.
Как лечить хронический цервицит высокой степени активности?При выявлении хламидийного, гонококкового или трихомонадного агента рекомендуется назначение препаратов из ряда тетрациклинов, макролидов, фторхинолонов и азалидов. Назначение антибиотиков этих производных наиболее целесообразно и эффективно;
Для облегчения течения и воздействия на симптоматику заболевания хр. цервицита шейки матки лечение требует местной обработки. Местное воздействие антисептическими средствами. Для этого используют препараты содержащие хлоргекседин.
Необходимо заметить, что лечение хронической формы цервицита у женщины стоит проводить в комплексном лечении с половым партнером. Это является обязательным показанием к эффективному лечению, так как в большинстве случаев причиной хронического цервицита является специфическая инфекция, а именно половая.
Для достижения полного выздоровления необходимо проводить лечебные мероприятия относительно сопутствующих патологий репродуктивной системы, в особенности воспалительного характера. Для этого нередко обращаются к методам физиотерапии.
К сожалению, в большинстве случаев для того, чтобы полностью излечить хронический цервицит лечение требуется более радикальное. Это обусловлено тем, что хроническое течение заболевания приводит к формированию эрозированных участков шейки матки, а также ее дистрофическим изменениями. Эти состояния требуют малоинвазивных оперативных вмешательств.
Для этого используют несколько методов согласно показаниям и противопоказаний:
- диатермокоагуляция – метод прижигания пораженного участка электрическим током. Метод травматичный, болезненный и имеет неприятные последствия в виде образования рубцовой ткани на шейке матки. Не рекомендуется женщинам планирующим беременность;
- криодеструкция проводится помощью жидкого азота, разрушающего клетки пораженного участка посредством их замораживания. Способ рекомендовано нерожавшим женщинам при небольшом участке поражения;
- лазерная вапоризация проявлений хр. цервицита. Лечение проводится при помощи контролируемых лазерных лучей. Способ является одним из эффективных и щадящих, рекомендован нерожавшим;
- радиоволновая терапия с помощью аппарата «Сургитрон», дорогостоящий и эффективный метод.
Хронический цервицит, как лечить методами народной медицины. Хотелось бы отметить, что народная медицина является вспомогательной терапией и заключается в применение лекарственных средств растительного происхождения. В основном это отвары для спринцевания, настои для приема внутрь и мази.
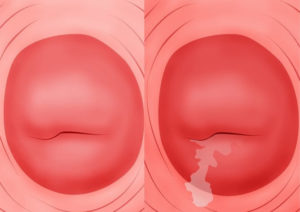
Фото
Многих женщин интересует хронический цервицит, что это такое. Фото поможет воссоздать картину, которая будет соответствовать возможным представления о заболевании. Кроме того, увиденное поможет понять присутствие некоторых клинических проявлений.
В общем понимании и представлении хронический цервицит – это воспалительное заболевание шейки матки с продолжительным течением периодическим отсутствием яркой симптоматики. Для того, чтобы было понятнее необходимо описать увиденное.
При наглядном примере хронический цервицит выглядит следующим образом:
- при хроническом неактивном цервиците шейка матки не гиперемирована, но определяются характерные признаки хронического течения в виде кист, эрозии и гипертрофии тканей шейки матки. В редких случаях наблюдаются характерные мутные выделения;
- при хроническом активном цервиците, картина имеет другой вид. Шейка матки отечна, гиперемирована , из цервикального канала наблюдаются обильные выделения различные по характеру возбудителя, спровоцировавшего активную фазу хронического процесса.
Заболевание хронический цервицит отзывы у женщин оставляет преобладающе негативные, но для некоторых патология протекает совершенно бессимптомно и не беспокоит.
: Хронический цервицит
Хронический цервицит: что это такое, причины, симптомы, как лечить

Хронический цервицит – патология, встречающаяся у 30% женщин, обратившихся к врачу-гинекологу с жалобами на состояние здоровья половой сферы.
От этой болезни страдают преимущественно женщины детородного возраста, ведущие активную половую жизнь.
Женщины в климактерическом и постклимактерическом периоде от цервицита практически не страдают.
Хронический цервицит шейки матки – это заболевание, в основе которого лежит активный воспалительный процесс цервикального канала, протекающее с периодами обострения и ремиссии.
Хроническое течение патология приобретает тогда, когда острая форма не была полностью вылечена.
Информация о том, что это такое, и как лечить будет рассмотрена далее.
Причины возникновения цервицита
Причины развития цервицита могут быть многообразны: они могут быть как инфекционной, так и неинфекционной природы. К наиболее распространённым этиологическим факторам следует отнести:
- инфекционные заболевания половой системы: хламидиоз, трихомониаз, гонорея, а также другие ИППП, которые вызваны стафилококками, стрептококками, микоплазмами, уреаплазмами, синегнойной и кишечной палочкой;
- травматические повреждения репродуктивных органов, которые могут быть следствием оперативного вмешательства (выскабливание матки и прерывание беременности) и даже неаккуратного гинекологического осмотра или некорректного проведения некоторых лечебных или диагностических манипуляций (установка внутриматочной спирали). Осложнённые роды также являются частой причиной травм шейки матки (надрывы, разрывы тканей);
- длительное использование внутриматочных средств контрацепции;
- гормональный сбой у женщин;
- наличие новообразований доброкачественного генеза на шейке матки.
В качестве этиологического фактора может выступать как один из выше перечисленных пунктов, так и сразу несколько.
Факторы, провоцирующие развитие патологии
В роли факторов, оказывающих провоцирующее действие на развитие таких заболеваний, как хронический цервицит, могут выступать:
- грубый половой контакт;
- общее снижение защитных сил организма (первичный или вторичный иммунодефицит);
- опущение половых органов;
- дисбиоз влагалища.
Подтолкнуть организм к развитию цервицита у молодых девушек могут: раннее начало половой жизни, частая смена половых партнёров, ранние роды.
Клиническая картина хронического цервицита
На фото проявления хронического цервицита
Хронический цервицит может длительное время не беспокоить женщину.
Обнаруживается она часто тогда, когда пациентка обращается за помощью к специалисту по поводу инфекции мочеполовой системы.
Что касается цервицита у женщин, имеющего неинфекционную природу, то определить его наличие может только гинеколог при осмотре. Ведь в данном случае симптомы могут отсутствовать вовсе.
Клиническую картину заболевания можно разделить на 2 большие группы:
- то, что ощущает женщина:
- неинтенсивный болевой синдром, проецирующийся над лоном. Чаще носит ноющий или тянущий характер;
- периодически возникающие необильные кровянистые выделения из половых путей не связанные с менструальным циклом. В некоторых случаях можно отметить примесь гноя. Кровотечения имеют мажущий характер и проходят самостоятельно;
- слизистые выделения из влагалища с мутным оттенком, не связанные с конкретной фазой цикла;
- альгодисменорея (болезненные менструации);
- характерные признаки инфекционного процесса: жжение, зуд, выделения с неприятным запахом;
- при активном воспалительном процессе отмечается повышение температуры тела до субфебрильных цифр, слабость и общее недомогание;
- при переходе воспалительного процесса на мочевой пузырь появляются частые позывы к мочеиспусканию, сопровождающиеся болезненными резями.
- то, что видит врач:
- гиперемию (покраснение) слизистой оболочки;
- отёчность пораженных тканей (см. фото выше);
- слизистая рыхлая, может иметь следы эрозий и кровоподтёков.
Клиническая картина может варьировать в зависимости от степени запущенности болезни и индивидуальных особенностей организма женщины.
Классификация болезни
Классифицировать хроническое воспаление слизистой оболочки цервикального канала можно следующим образом:
- по этиологическому фактору:
- специфический цервицит, который вызван конкретными возбудителями ИППП;
- неспецифический – возникает под влиянием агентов неинфекционной природы или как следствие активного роста и размножения условно-патогенной микрофлоры влагалища;
- атрофический – результат воспалительного процесса, локализованного в истончённом экзоцервиксе и эндоцервиксе.
- по масштабу распространения воспалительного процесса:
- экзоцервицит – поражается только влагалищная часть маточной шейки;
- эндоцервицит – воспалена слизистая оболочка по ходу цервикального канала;
- диффузный – воспаление поражает всю слизистую оболочку;
- макулёзный – формируются локальные очаги воспаления, отдельные друг от друга.
- в зависимости от стадии активности воспалительного процесса:
Диагностический поиск
Поставить диагноз «хронический цервицит» может только квалифицированный врач-гинеколог после сбора анамнеза и проведения осмотра пациентки в зеркалах. При необходимости подтверждения диагноза или дифференциальной диагностики с другими заболеваниями шейки матки проводятся такие исследования, как:
- кольпоскопия – позволяет оценить состояние шейки матки и выявить эрозивные поражения, дисплазию, предраковые состояния. Выполняется с применением специального оборудования, которое увеличивает возможный угол обзора;
- анализ мазка, взятого из влагалища и цервикального канала для определения микрофлоры – бакпосев;
- цитология – определение клеточного состава в патологическом очаге;
- ПЦР-диагностика, ИФА, РИФ – позволяют выделить конкретного инфекционного агента, ставшего причиной развития болезни;
- трансвагинальное УЗИ – позволяет выявить утолщённую и деформированную шейку матки. В некоторых случаях – исключить онкологию.
- исследование гормонального статуса женщины.
Лечение хронического цервицита
Лечение цервицита может назначать только квалифицированный специалист. Заниматься самолечением, как и самодиагностикой категорически запрещено.
Нерациональная терапия может привести к усугублению состояния здоровья, прогрессированию заболевания и появлению осложнений.
Схема лечения определяется врачом в зависимости от причины появления ХР. цервицита и степени запущенности.
Консервативное терапия (медикаментозное лечение)
Если хронический цервицит вызван бактериальной патогенной флорой, то врач назначает антибактериальную терапию с учётом восприимчивости возбудителя к конкретному препарату. Медикаментозная терапия заболевания заключается в местном и системном воздействии. Местное лечение основано на применении:
- суппозиториев (свечи от цервицита), капсул, вагинальных таблеток – Гексикон, Тержинан, Полижинакс, Флуомизин и др. Свечей для восстановления нормальной микрофлоры влагалища – Ацилакт, Лактонорм;
- кремов;
- растворов – Димексид, серебра нитрат и др.
Системное воздействие включает в себя приём:
- витаминов;
- иммуномодуляторов – Виферон, Циклоферон, Кагоцел, Изопринозин, Гроприносин и т. д.;
- иммуностимуляторов – Полиоксидоний;
- пробиотиков и препаратов, нормализующих микрофлору влагалища и кишечника – Бифидумбактерин, Бактисубтил, Биогая.
Женщины в менопаузе, которым был выставлен данный диагноз (атрофическая форма), должны проходить курс гормонотерапии эстрогенами.
Свечи от цервицита оказывают противовоспалительное, заживляющее, антибактериальное или противовирусное средство (в зависимости от действующего вещества).
Лечить цервицит необходимо не прерывая терапевтический курс ни на один день. Терапия должно носит непрерывный и комбинированный характер. Если болезнь вызвана специфическими микроорганизмами, вирусами или грибами, то лечение должно проводиться у обоих половых партнёров одновременно.
Физиолечение
Физиотерапия в комплексе с основными методами лечения даёт хорошие результаты. Так, в острую фазу болезни показано проведение курса УВЧ или УФО на нижнюю часть живота. В стадии ремиссии и при подостром течении можно использовать такие методы воздействия, как: влагалищная лазеротерапия, электрофорез с магнием, СМТ.
Объяснит суть каждого метода и рассказать о том, что это такое, может только лечащий врач, назначающий ту или иную процедуру.
Оперативное вмешательство
Оперативное лечение применяется в том случае, если консервативные медикаментозные методики не принесли должных результатов.
В качестве радикального метода воздействия на хронический цервицит выступает коагуляция слизистой оболочки шейки матки в месте локализации патологического процесса (прижигания очага электродами образованием струпа, который со временем замещается нормальной здоровой тканью).
Хирургическое лечение цервицита применяется чаще всего тогда, когда он сопровождается развитием эктопии.
Кроме того, широко применяются такие методики, как:
- диатермокоагуляция – лазеротерапия – лазерная вапоризация. Преимуществами данного метода считаются: отсутствие рубцовых изменений, высокая эффективность и точность хирургического вмешательства;
- радиоволновая терапия – воздействие высокочастотного тока. Достаточно дорогая методика, требующая особых знаний и умений со стороны медиков. Радиоволны устраняют верхний изменённый слой клеток;
- криодеструкция – замораживание очага поражения азотом. Методика не нуждается в обезболивании, оставляет участки рубцовой ткани.
Нетрадиционное (народные методы терапии)
Лечение заболевания средствами народной медицины может использоваться в качестве дополнительной терапии к основным методам воздействия на патологический процесс. В настоящее время наибольшей популярностью пользуются такие средства, как:
- Настой ромашки. Для его приготовления необходимо 2 ст.л. аптечной ромашки настоять на 500 мл крутого кипятка на протяжении 20 минут. Отделить жидкую часть от цветков, хорошо смочить в ней марлевый тампон и ввести глубоко во влагалище на четверть часа. Повторять манипуляцию трижды в течение суток;
- Отвар коры дуба. Для приготовления противовоспалительного и вяжущего средства необходимо залить 1 ст. л. Измельчённой дубовой коры 500 мл крутого кипятка и оставить на водяной бане не более чем на четверть часа. Отвар тщательно процедить, дать остыть до температуры помещения и использовать для спринцевания дважды в сутки;
- Смесь лекарственных растений для приёма внутрь. Смешать в равных долях дубовую кору, полынь, цвет черёмухи. Добавить 2 части зелёных листьев малины и 3 части ягод можжевельника. Всё тщательно перемешать. 2 ст. л. полученной смеси засыпать в термос и залить 1 литром кипятка. Настаивать 12 часов. Принимать по 100 мл перед основными приёмами пищи трижды в сутки.
Цервицит, который не подвергается рациональной терапии, со временем приводит к тому, что появляются признаки развития эктопии. Хронический очаг воспаления провоцирует активную гипертрофию тканей слизистой оболочки цервикального канала. В результате чего внутренний слой, который выстилает канал, активно разрастается и выходит наружу.
Цервикальная эктопия шейки матки с хроническим цервицитом сравнивается с псевдоэрозией. И, если не уделять заболеванию должного внимания, на месте атипичных клеток с с инфильтратом со временем образуется истинная эрозия, которая станет предпосылкой для развития опухолевого процесса, в том числе злокачественной природы.
Профилактика хронического цервицита
С целью предупреждения любого гинекологического заболевания, в том числе такого, как хронический цервицит, каждая женщина должна посещать врача-гинеколога хотя бы 1 раз в 6 месяцев
Прогноз жизни
Если не лечить цервициты любого генеза, могут появиться осложнения, которые неблагоприятно сказываются на здоровье женщины. К ним можно отнести рубцевание слизистой оболочки, спаечный процесс, развитие неинвазивного рака.
Если заболеванием страдает молодая ещё не рожавшая женщина, то в будущем она имеет повышенный риск развития бесплодия.
записи по теме
Интересное
Диагноз: хронический цервицит шейки матки

Диагноз хронический цервицит – это воспаление шейки матки, вызванное присутствием инфекции.
Данное заболевание наиболее часто встречается – по статистике – половина женского населения хотя бы раз в жизни перенесла цервицит. Подвержены женщины любого возраста.
Редко скрытые формы обнаруживаются у девочек-подростков, не ведущих активную половую жизнь, что объясняется наличием инфекции в организме и низким иммунитетом.
Острые воспаления, вызванные наличием специфической микрофлоры, чаще лечатся, так как имеют ярко выраженные симптомы и создают неудобство в повседневной жизни – обильные выделения, запах, ощущения зуда во влагалище. В данном случае шансов, что женщина придет в гинекологический кабинет на обследование и пролечится, больше.
Неспецифическая флора не вызывает симптомов (или очень слабые), поэтому пациентки редко обращаются к врачу для постановки диагноза и лечения.
Заболевание может быть выявлено случайно при постановке женщины на учет по поводу наступившей беременности. Процесс к моменту обнаружения может протекать в хронической форме.
При обследовании ставится диагноз – хронический низкой степени активности цервицит.
Диагностика цервицита
Диагностика заключается в следующих процедурах:
- Мазок из влагалищной части шейки матки на определение активной или скрытой инфекции (в острой фазе заболевания и при скрытом течении).
- Гистология в виде мазка на выявление атипичных клеток после исследования мазка и обследования с помощью зеркал.
- Биопсия.
При подозрении на онкологию или при наличии вируса папилломы человека высокого онкогенного риска требуется взять кусочек ткани (или несколько) для исследования под микроскопом.
Назначается для уточнения диагноза при дисплазии или раке шейки матки после получения плохих результатов цитологического обследования.
Для диагностики полости матки при подозрении на эндометриоз врач может назначить гистероскопию. Это процедура, при которой в матку вводится прибор с камерой, которая передает изображение на монитор компьютера. Таким образом, есть возможность выявить патологию внутреннего слоя, различные утолщения мышечного слоя.
При диагностировании ВПЧ, врач обязательно назначает биопсию, для того чтобы выявить койлоциты – клетки с видоизмененными увеличенными ядрами. Койлоцитарная атипия характерна для папиллома вирусной инфекции: встречаются клетки с двумя или более ядрами, имеющими своеобразное свечение вокруг центра.
Койлоцитоз – это длительный процесс преобразования клеток. Наблюдается он только в активной стадии ВПЧ, что говорит о нестабильном иммунитете и необходимости лечения.
Диагноз хронический цервицит?
Незамеченное заболевание, которое длительно протекало, не было пролечено, называется хроническим. Симптоматика сглажена настолько, что позволяет женщине вести нормальную жизнь и не испытывать неприятных ощущений или боли. Способствует такому состоянию:
- низкий иммунитет, когда организм самостоятельно не способен справиться с инфекцией, так как не имеет необходимых ресурсов (плохое питание, курение, употребление алкоголя);
- сопутствующие заболевания (недостаток половых гормонов, нарушения функции щитовидной железы);
- постоянная смена половых партнеров, что способствует увеличению количества видов инфекции, передающихся половым путем;
- аллергические заболевания, снижающие защитный потенциал организма;
- вирусные заболевания;
- механические повреждения шейки матки;
- наличие гинекологических болезней и воспаления органов малого таза.
При неполноценной половой жизни (отсутствие оргазма) может развиться хронический цервицит по причине застоя крови, даже при отсутствии патогенной специфической микрофлоры.
Важно! Не обращаясь в лечебное учреждение, не принимая меры по устранению болезни, женщина подвергает себя риску злокачественных новообразований, развивающихся вследствие постоянного присутствия инфекции и патологического изменения тканей.
Классификация
По происхождению различают:
- попадание инфекции, которая передается половым путем;
- структурные изменения тканей цервикального канала;
- активизация условно-патогенной флоры (молочница).
По месту дислокации воспалительного процесса:
- поражена вся слизистая – диффузный процесс;
- пятнистый (макулезный) хронический цервицит, при котором происходит образование отдельных очагов воспаления;
- экзо и эндоцервициты – поражается либо влагалищная часть шейки матки, либо слизистая цервикального канала.
Различают острую стадию заболевания с характерной симптоматикой и стадию ремиссии.
Патогенные организмы, вызывающие цервицит
Среди инфекционных агентов, вызывающих воспаление шейки матки, можно выделить:
- Специфические микроорганизмы. Это хламидии, уреаплазмы, трихомонады, амебы, туберкулезные палочки, гонококки, генитальный герпес. При наличии данной инфекции процесс протекает остро и требует срочного лечения антибиотиками и противовоспалительными препаратами, то есть, наблюдается хронический цервицит высокой степени активности;
- Неспецифические. Грибок кандида, гарднерелла, кишечная палочка. Данные микроорганизмы провоцируют хронический цервицит умеренной степени активности.
В обоих случаях развивается воспаление – так проявляется защитная реакция организма на микробы.
Бактериальная природа цервицита
Бактериальный цервицит может возникать на фоне уже имеющейся вирусной инфекции, которая ослабляет защитные силы. В таком случае имеет место хронический активный цервицит с периодическими рецидивами и ремиссиями, плохо поддающийся лечению до тех пор, пока не восстановится иммунитет и не будет устранен вирусный агент.
Осторожно! На фоне вирусных инфекций бактерии могут трансформироваться в неактивные формы, которые при благоприятных условиях восстанавливают свою активность. В таком случае женщина будет источником инфекции, сама о том не подозревая. В медицинской литературе описаны подобные случаи с трихомонадой.
Вирусная природа цервицита
При низком иммунном статусе велика вероятность развития вирусных инфекций, передающихся половым путем. Таковыми являются:
- вирус герпеса;
- уреаплазмы (промежуточные микроорганизмы между бактериями и вирусами)
- вирус папилломы человека;
- вирус иммунодефицита человека.
Данные возбудители ослабляют организм и создают благоприятную среду, в которой хорошо себя чувствуют бактерии и грибы, при этом активно размножаясь.
Причины, способствующие образованию очага воспаления
Обострение хронической инфекции может вызвать:
- прерывание беременности;
- гормональные нарушения;
- повреждения шейки матки в процессе родов;
- установка ВМС;
- диагностические осмотры и микроповреждения эпителия;
- рубцы на шейке матки.
При сочетании нескольких факторов – инфекция, механические повреждения, низкий иммунитет – велика вероятность воспалительного процесса в шейке матки.
Признаки хронического цервицита
Высокоактивный цервицит проявляется следующими симптомами:
- гнойные выделения желто-зеленого цвета в больших количествах;
- наличие специфического запаха;
- дизурия – болезненное мочеиспускание;
- тянущие болевые ощущения в нижней части живота;
- наличие язвенных очагов на влагалищной части шейки матки;
- болезненный половой акт.
Хронический цервицит характеризуется:
- мутные слизистые выделения;
- слабые боли при половом акте;
- возможен зуд или чувство жжения во влагалище.
Важно! Хронический воспалительный процесс на шейке матки намного чаще переходит в злокачественные опухоли и представляет большую опасность для женщин репродуктивного возраста.
При сильном иммунитете и при наличии инфекции цервицит может иметь бессимптомное течение. Симптомы обнаруживаются при случайном посещении женщиной врача – например – при профосмотре.
Пациентка ни на что не жалуется и не чувствует проблемы.
При неактивном цервиците причиной может быть наличие эрозии, кисты яичника в начальной стадии, дисплазии первой степени (CIN 1), при котором дистрофический процесс только начинается и не дает о себе знать.
В обязательном порядке женщине дается направление на цитограмму и общие анализы, чтобы определить возбудителя и установить степень поражения эпителия.
Низкая степень активности воспалительного процесса
Умеренная или низкая степень активности хронического цервицита не является безопасным состоянием, так как медленно подтачивает силы и вызывает изменения на клеточном уровне, что может вызвать необратимые процессы в шейке матки без своевременного лечения.
Опасность цервицита – в чем заключается
Венерический цервицит может спровоцировать заболевание перигепатит, в основном связанное с деятельностью хламидий или гонококков. В печени появляются капсулы со скоплением микробов, вызывающие спайки. Симптомом данной патологии являются боли в правом подреберье. В 9 случаях из 11 была обнаружена хламидийная инфекция в анамнезе или в активной форме.
При нелеченном цервиците воспалительный процесс может иметь восходящую тенденцию и поражать матку с придатками, что обычно приводит к образованию спаек в трубах и последующей внематочной беременности.
Осторожно! Прикрепление плодного яйца в трубе вызывает ее разрыв и необходимость срочного удаления. Впоследствии это приводит в необходимости экстракорпорального оплодотворения (ЭКО).
Иногда воспаляются протоки бартолиновых желез, что при запущенном процессе приводит к гнойному абсцессу и разложению железы.Возникновение эрозии шейки матки на фоне длительного воспалительного процесса и гормональных нарушений.
При наличии ВПЧ риск магнилизации увеличивается в десятки раз. Начальным симптомом можно считать лейкоплакию, при которой изменяется эпителий шейки матки. Появляются белые бляшки, которые выделяются на фоне здоровой ткани в виде возвышения.
Цервицит и беременность
Хронический цервицит может обостряться в период беременности из-за природного снижения иммунитета и большой нагрузки на организм.
При низком социальном статусе женщины данное состояние провоцирует плохое недостаточное питание, которого не хватает на обеспечение потребностей женщины и ребенка.
Организм запрограммирован на выживание плода, поэтому большая часть витаминов и минералов идет на формирование систем и органов ребенка. Женщине достается очень мало полезных веществ, что ослабляет ее организм. Инфекция получает шанс для размножения.
Выводы
Лечение хронического цервицита низкой степени активности длительное и требует ответственного подхода со стороны женщины. Если она заинтересована в дальнейшем рождении детей, то стоит посвятить своему здоровью значительную часть времени.
