Красная точка на внутренней слизистой щеки
Содержание
Красные пятна на небе во рту на верхнем у взрослых: болят пятнышки на внутренней стороне губы и на щеках, мелкие точки
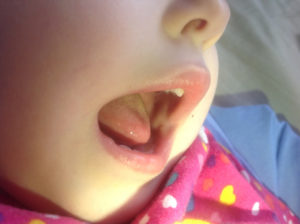
Красные пятна во рту – симптом самых разных заболеваний. Они могут быть следствием аллергической реакции на пищу, средства гигиены или ортодонтические конструкции.
Также пятна могут свидетельствовать о наличии стоматита или начале распространения красного плоского лишая. Чтобы правильно определить диагноз, нужно учитывать их интенсивность, форму, цвет, локализацию и другие симптомы болезни.
В зависимости от заболевания, подбирают лечение. Далее мы рассмотрим основные проявления симптома и методики их устранения.
Причины красных пятен во рту и как распознать болезнь у взрослых
Сыпь или покраснение во рту, которая представляет собой мелкие пятна кратного цвета у детей чаще всего – признак аллергии или начала инфекционного заболевания. Причины, по которым красные пятна появляются на слизистой ротовой полости у взрослых делят на группы:
Также красные пятна на слизистой полости рта могут быть симптомами специфических заболеваний (пиогенная гранулема, мигрирующая эритема, петехии на нёбе, саркома Капоши).
Если причина – в инфекции, то сыпь будет не единственным симптомом заболевания. Красные пятна в ротовой полости появляются при гриппе, герпесе, краснухе, кори, скарлатине, сифилисе, стафилококковой инфекции, грибковой инфекции, менингите и пр.
Тип инфекции распознается по сопутствующим признакам (сыпь на других участках тела, повышенная температура тела, боль в горле, насморк, общая слабость и пр).
Так, при ветряной оспе сыпь возникает по всему телу. При скарлатине красные пятна есть не только во рту, сыпь выступает сначала на лице, потом на руках и на верхней части туловища.
Корь характеризуется появлением сыпи по всему телу.
Лечение красных пятен при инфекции зависит от возбудителя. Комплексная терапия заключается в борьбе с возбудителем и устранении симптомов заболевания.Есть ряд болезней, которые детьми переносятся легко (ветряная оспа, скарлатина, краснуха), состояние здоровья ребенка не сильно ухудшается, хотя предполагается поддержание длительного карантина.
Взрослые люди «детские» болезни переносят очень тяжело, поэтому зачастую лечение проходит в стационаре.
Рассмотрим самые распространенные заболевания, при которых появляется сыпь на слизистой в ротовой полости.
Аллергия и покраснение слизистой ротовой полости
Если заметили во рту красные пятна, первая причина, которую можно предположить – аллергия. Так иммунная система реагирует на какие-то раздражители. Раздражителями могут быть:
- Чужеродные тела во рту (новые имплантаты, свежие пломбы, ортодонтические конструкции, лекарство для лечения зуба и пр).
- Средства гигиены. Новая зубная паста или ополаскиватель.
- Табак. Пятна появляются у курильщиков сигарет и любителей кальяна, как реакция на какое-то вещество в составе сигарет или смеси для кальяна.
- Продукты. Экзотические блюда, специи, искусственные и натуральные пищевые добавки, шоколад, цитрусовые, клубника, томаты и другие продукты могут вызывать аллергию в виде красных пятен или язвочек во рту.
Подтвердить аллергическое происхождение можно по таким особенностям пятен:
- сыпь не доставляет дискомфорта;
- нет сопутствующих симптомов;
- они расположены асимметрично;
- между пятнами есть не пораженные участки;
- нет зуда и жжения;
- мелкие пятна могут быть объединены в одно пятно;
Если природа явления аллергическая, то нужно устранить провоцирующий фактор. Лечение назначит доктор-аллерголог. Обычно красные пятнышка аллергического характера проходят сами при отсутствии раздражителя. Для очищения организма принимают препараты-энтеросорбенты, например, «Полифепан».
Стоматит – белые точки и пятнышки на деснах, внутри на оболочке губ, щек
Самая распространенная причина красных точек или пятен на внутренней поверхности щек, языке, небе и деснах – это стоматит. Особенно часто заболевание диагностируется у детей.
Стоматит – воспаление слизистой оболочки рта. Выделяют местные поражения какой-то одной части слизистой, например, воспаление языка – глоссит, воспаление десен – гингивит, воспаление губы – хейлит. Типы стоматита:
Чаще всего встречаются герпетический и афтозный стоматит.
Герпетический стоматит
Возбудитель герпетического стоматита – вирус герпеса. Заражению способствуют ряд факторов:
- Травмы или ожоги во рту.
- Пересыхание слизистой при дыхании через рот.
- Неправильная гигиена или её отсутствие в ротовой полости.
- Не вылеченный гингивит или пародонтит. Больше подробностей касательно лечения гингивита в домашних условиях смотрите далее.
- Некачественные зубные протезы.
- Изменение гормонального фона.
- Ослабление иммунитета.
Вирусом герпеса очень легко заразиться, он передается воздушно-капельным путем, через телесный контакт и через кровь. Инфекция может долго находится в организме в спящем состоянии, но при благоприятных условиях она активизируется.
Герпетический стоматит протекает по-разному:
- Облегченный вариант. Слизистая ротовой полости покраснела, ближе к деснам может быть небольшая отечность. Во рту появляются одиночные или сгруппированные красные пузырьки с белым содержимым внутри. Самочувствие не ухудшается. Может наблюдаться воспаление верхних дыхательных путей.
- Средней тяжести. Ротовая полость поражена многочисленными высыпаниями. Есть общее недомогание, слабость организма, боль в суставах, субфебрильная температура (до 37,5оС).
- Тяжелая форма. Многочисленные высыпания по всей ротовой полости. Температура повышается до 40оС, развивается сильная интоксикация, зачастую с диареей и рвотой. Содержимое пузырьков мутнеет через один-два дня. Потом они лопаются и образуются мелкие эрозии, которые могут сливаться в одну большую. На эрозиях появляется белесы или желтоватый налет. Высыпания распространяются на краевые части десен и кайму губ, что очень похоже на признаки гингивита.
Диагностировать герпетический стоматит может врач на основании визуального осмотра и лабораторных исследований. Материалом для них является соскоб из пузырьков или эрозий. Доктор назначает лечение. Обычно оно заключается в:
- коррекции питания и питьевого режима;
- противовирусной, витаминной и иммуностимулирующей терапии;
- назначении антигистаминных препаратов;
- местной терапии.
Чтобы облегчить болевые ощущения и для того, чтобы высыпания на слизистой в ротовой полости быстрее зажили применяются полоскания (например, эффективны щелочные растворы или Хлоргексидин).
Врач порекомендует антисептические средства и обезболивающие (Камистат, лидокаин в аэрозоле). Каждые 3-4 часа высыпания во рту обрабатывают ватным тампоном, смоченным в мирамистине.
Затем на пораженные участки наносится противовоспалительный гель, например, линимент госсипола, Виферон.
Полное выздоровление при строгом выполнении назначений врача наступает через одну-две недели. Лечение взрослых проходит амбулаторно. А вот дети до 3 лет с диагнозом «герпетический стоматит» обязательно госпитализируются, лечение проводится в стационаре.
В тяжелых случаях доктор может назначить и антибиотики, чтобы предупредить развитие бактериальной инфекции. Подробней об антибиотиках от стоматита читайте далее.
Профилактика:
- Здоровый образ жизни.
- Закаливание.
- Прием витаминов в сезон эпидемий.
- Избегание переохлаждений.
- Гигиена рта.
- Профилактическое лечение при частых рецидивах (например, прием Циклоферона).
Афтозный стоматит
Характерный признак заболевания – яфты (язвочки) на слизистой оболочке. Возникают в любом месте полости рта, очень болезненные, бывают одиночными и множественными.
Выделяются две формы:
- Острый афтозный стоматит. Появляющиеся в полости рта эрозии пекут и болят, особенно болезненные ощущения во время еды. Лимфоузлы увеличиваются, может даже повышаться температура тела. Полностью вылечить удается за 7-10 дней.
- Хронический афтозный стоматит. Заболевание переходит в хроническую форму при слабом иммунитете и проявляется периодически, время от времени. Симптомы появляются и исчезают, болезнь протекает вяло, при обострении образуются во рту язвы с бело-желтым налетом, слизистая ротовой полости отекает.
Причины афтозного стоматита:
- Травмы или ожоги полости рта, возникшие из-з горячей или грубой пищей, прикусывания внутренней стороны щеки, повреждение слизистой протезами.
- Аллергия на продукты.
- Генетическая расположенность. Склонность к заболеванию передается по наследству.
- Недостаток витаминов или минералов.
- Болезни ЖКТ, кровеносной системы, слабый иммунитет.
Для профилактики афтозного стоматита важно соблюдать правила:
- Правильная гигиена ротовой полости. Чистка зубов и полоскание ротовой полости уменьшает количество микробов, которые раздражают слизистую, тем самым увеличивают риск развития стоматита. Важно при чистке зубов правильно подбирать щетку, не царапать слизистую.
- Тщательный выбор средств по уходу за зубами. Например, лаурилсульфат натрия, содержащийся во многих зубных пастах, высушивает слизистую оболочку, а это увеличивает риск развития язв во рту.
- Изменение рациона питания. Продукты, которые раздражают слизистую лучше ограничить в рационе, жесткую пищу исключить.
Лечение афтозного стоматита
Если острую форму заболевания не лечить, она может перейти в хроническую. Местная терапия назначается врачом, зависит от тяжести формы.
Основное лечение базируется на полоскании ротовой полости антисептическими растворами, отварами трав.
Полость рта и язвочки обрабатываются антисептическими и антибактериальными препаратами (спреи, гели, мази, рассасывающиеся таблетки с противомикробным действием, например, гель «Метрогил дента»).
Общая терапия зависит от причин заболевания. Исходя из причин, назначаются противоаллергические, жаропонижающие, противовирусные лекарства для улучшения общего состояния.
Важно для полного выздоровления откорректировать питание. Горячей, острой, соленой, кислой пищи нужно избегать, чтобы не усугублять болезненные ощущения во рту и не раздражать слизистую оболочку.
Чтобы не травмировать эрозии, исключить нужно и грубую пищу.
Ослабленный иммунитет следует поддержать витаминами и микроэлементами. Доктор может порекомендовать витаминные комплексы, иммуномодуляторы и иммуностимулирующие препараты.
Красный плоский лишай
Красный плоский лишай во рту – воспалительное заболевание. Его отличительные признаки – болезненные язвы, бляшки, эрозии на слизистой в ротовой полости и на кайме губ. Образования покрыты налетом, если его снять, возникает кровотечение, образуется ранка.
Причины заболевания точно не определены. Предположительно, красный лишай – следствие заболеваний ЖКТ, болезней сердца, иммунных и психических болезней, травм, неврозов, диабета, гормонального сбоя.
Для диагностики недуга делают общий анализ крови, используют метод биопсии, гистологические исследования, но бывает достаточно визуального осмотра опытного доктора.
Недуг не заразен. Чаще всего от него страдают женщины 40-60 лет. Лечение назначает доктор, исходя из предполагаемой причины заболевания. Могут назначаться антигистаминные, седативные препараты, гормональные средства, витаминные комплексы. Местное лечение заключается в обработке пораженных участков мазями, растворами, маслами.Подробности о причинах появления и устранении красных пятен во рту смотрите на видео
Заключение
При обнаружении красных пятен во рту нужно обязательно обратиться к врачу, во избежание осложнений. А осложнения при некоторых заболеваниях могут быть очень серьезными.
И если острый афтозный гастрит при неполном излечении грозит перерасти в хроническую форму, то запущенный тонзиллит плохо влияет на сердце, может дать осложнение в виде ревматизма.
Практически все болезни, симптомом которых являются красные пятна во рту, имеют серьезные последствия, если их не лечить. Поэтому относиться к высыпаниям на слизистой нужно серьезно, всегда обращаться к доктору и следовать его указаниям.
Диагностика заболеваний слизистой полости рта по внутренней поверхности щек
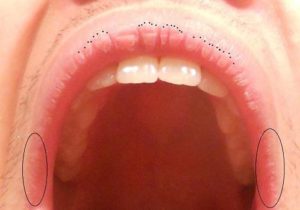
Большинство стоматологических пациентов имеют щеки. Щеки обладают функциональной, анатомической и социальной значимостью. Функционально обладатели щек используют их для того, чтобы удерживать пищу и жидкость во время еды, для помощи в образовании звуков речи и увлажнения ротовой полости, а также используют как сосательную мембрану.
Анатомические щеки состоят из щечных мышц покрытых с внешней стороны кожей и слизистой оболочкой с внутренней поверхности. В пределах этих слоев располагаются многочисленные малые слюнные железы, сальные железы, нервнососудистые структуры, щечные жировые комки, и открывается проток большой слюнной железы.
Социально, о наглом человеке можно сказать, что у него «большие щеки» (игра слов: cheek — наглость разг., прим. перев.).
Эта статья обсуждает несколько распространенных доброкачественных поражений, которые возникают на внутриротовых поверхностях и подповерхностях щек.
Щеки также являются местом потенциального возникновения внутриротовой злокачественной опухоли.
Цель представленного материала — повысить осведомленность стоматологов и зубных гигиенистов относительно проявления выбранных доброкачественных, предраковых и раковых поражений щек.
Химические ожоги
Химические ожоги слизистой щек часто встречаются после аппликации местных анестетиков в попытке облегчить зубную боль.
Аспирин (aspirin), ацетаминофен (acetaminophen) и различные медицинские смеси могут инициировать химические ожоги.
Химические ожоги можно классифицировать по тяжести в зависимости от площади отека и покраснения по отношению к плотному белому струпу, отторгающейся некротической поверхности слизистой (рис.1).
Рис. 1. Химический ожог.
Большинство химических ожогов заживают без последствий.
Табачное пятно (лейкоплакия)
Табачное пятно или табачное нисходящее поражение представляет собой сморщенное, белое или розовое, диффузное поражение преддверия полости рта. Эти поражения часто наблюдаются в нижнечелюстной переходной складке, месте, в котором обычно размещается бездымный табак (рис.2).
Рис. 2 Табачное пятно.
Nitrosonornicotine в нюхательном или жевательном табаке объявлен канцерогенным. Таким образом, применение местного канцерогена предрасполагает к появлению плоскоклеточного рака на месте аппликации табака, особенно в переходной складке нижней челюсти. (рис.3).
Рис. 3. Табачное пятно.
Начальные поражения от местного применения табака можно уничтожить в большинстве случаев прекращением использования табачных продуктов.
Можно добиться исчезновения клинических очагов поражений прекращением употребления табака в течение примерно двух недель.
Если, однако, поражения сохраняются после двухнедельного периода исключения табака, оставшиеся очаги поражений должны быть полностью удалены и представлены патологоанатому для микроскопической оценки.
Плоскоклеточный рак
Плоскоклеточный рак является наиболее распространенной злокачественной опухолью, которая встречается в ротовой полости. Слизистая щек — это место, в котором рак может быть сравнительно легко обнаружен. Очаги поражения плоскоклеточной опухоли обычно безболезненны, тем не менее, пациент может осознавать наличие стойкой язвы, полноту в щеке или пятно, которое неоднократно изъязвляется.
Плоскоклеточный рак может представать как ровная область; в виде изъязвленной поверхности; в виде затвердевшей (как у пончика) области; поверхности, как у стиральной доски или как экзофитное вздутие (рис. 4).
Рис. 4. Плоскоклеточный рак.
Большинство стоматологов, зубных гигиенистов и врачей более подозрительны относительно рака, если поражение имеет белый цвет.
В течение многих лет, практических врачей обучали обследовать слизистую на предмет лейкоплакии (белые бляшки).
В действительности, краснота (erythroplasia) является наиболее ранним клиническим проявлением плоскоклеточного рака 2. Покрасневшие ткани должны резко поднимать уровень подозрения относительно рака (рис. 5).Рис. 5. Плоскоклеточный рак.
Плоскоклеточный рак щеки более легко увидеть, чем злокачественные опухоли многих других анатомических областей ротовой полости и верхней части глотки. Слизистая щек без труда обследуется, особенно когда выполняется стандартный осмотр ротовой полости и зубов.
Необходимо внимательно оценить все аномалии тканей щек. Когда возникает злокачественная опухоль слизистой щеки, заболевание очень агрессивно и трудно поддается контролю. Приблизительно половина всех случаев плоскоклеточного рака щек метастазирует в регионарные лимфоузлы шеи.
Прогноз вылечивания для рака щеки плохой.
Плоский лишай
Большинство патологов согласятся, что плоский лишай (LP) и поражения, которые похожи на плоский лишай (лихеноиды) являются распространенными заболеваниями слизистой ротовой полости. Несмотря на это, патологи ротовой полости выражают различные мнения относительно плоского лишая и похожих на плоский лишай поражений.
Наиболее важными точками зрения являются следующие:
Плоский лишай не должен игнорироваться; и чрезвычайно сложно поставить окончательный диагноз плоский лишай путем клинического исследования. Плоский лишай наиболее часто встречается на слизистой щек (рис.6), но может также обнаруживаться на десне, языке, небе, губах, дне полости рта или коже.
Рис. 6. Плоский лишай.
Этот хронический процесс свойственен женщинам, особенно после 40. Плоский лишай может быть исключительно на коже, исключительно на слизистой оболочке или одновременно на обеих тканях. Поражения плоским лишаем могут быть связаны с произошедшей в прошлом травмой места поражения, такой как царапина кожи или инъекция для обезболивания зубов. Это наблюдение известно как «Koebner Phenomenon».
Типичные очаги поражений встречаются билатерально на слизистой щек или десны, похожие на кружево, белые полоски или кератотические кольца на эритематозном основании (рис.7).
Рис. 7. Плоский лишай.
Эти поражения обычно асимптоматичны, за исключением язвенной и буллезной формы плоского лишая (рис.8).
Рис. 8. Эрозивный плоский лишай.
Симптоматические поражения совершают цикл между асимптоматичными периодами и болезненными эпизодами продолжительностью в несколько недель. Поражения, по установившейся практике, симптоматически поддаются аппликации местных стероидов, особенно 0,05% fluocinonide (Lidex).
Некоторые исследователи относят плоский лишай к предраковым заболеваниям.4 Другие исследователи подвергают сомнению взаимосвязь между плоским лишаем и раком ротовой полости.
5 Тем не менее, другие ученые предполагают, что у пациентов с длительно существующим плоским лишаем, и плоский лишай и злокачественная опухоль могут встречаться одновременно, особенно в случаях эрозивного плоского лишая.6 Кроме того, диспластический процесс, клинически принимаемый за «lichenoid dysplasia», имеет сходство с плоским лишаем.
Но в противоположность плоскому лишаю, лихеноидная дисплазия имеет тенденцию возникать в тех местах ротовой полости, которые являются наиболее распространенной локализацией рака полости рта: дно полости рта, вентролатеральная область языка, слизистая язычной стороны альвеолярного гребня, складки миндалины и мягкое небо.
Где-то между плоским лишаем неизвестного происхождения и лишайчатой дисплазией (с ее злокачественным потенциалом), существует другая группа лихеноидных поражений. Неспецифические лихеноидные реакции — микроскопические разновидности — также имеют неизвестную этиологию.
Похожие на плоский лишай, реакции на лекарства довольно часто диагностируются. В особенности, у пациентов, принимающих phenothiazines, angiotensin converting enzyme inhibitors и thriazides, наиболее часто, по отношению к другим препаратам, возникают реакции похожие на плоский лишай.
Лихеноидные мукозиты полости рта также могут возникать вторично после употребления продуктов, содержащих корицу, таких как сласти с корицей, жевательная резинка, полоскания для полости рта и зубные пасты.
Системная или дисковидная эритематозная волчанка также может сопровождаться поражениями полости рта, похожими на плоский лишай.
Когда у пациента присутствует какая-либо разновидность поражения плоским лишаем, важно поставить специфический диагноз.
Полная история болезни этого поражения должна включать начало его развития, симптомы, лекарства, употребление продуктов, содержащих корицу, употребление табака, употребление алкоголя, историю травмы (такой как стоматологическое лечение) и выявленные системные заболевания. Наиболее полезным диагностическим инструментом является микроскопическое исследование биопсийных тканей.
Как только диагноз будет установлен, можно приступать к лечению плоского лишая местным кортикостероидом, который часто уменьшает неприятные симптомы. Несмотря на то, что клинические симптомы можно контролировать, очаги поражения плоским лишаем могут существовать длительное время.
Долгом для стоматолога, зубного гигиениста и хирурга-стоматолога: тех, кто может диагностировать плоский лишай, является тщательное обследование слизистой пациентов с плоским лишаем на предмет подозрительных поражений.Несмотря на разногласия среди патологов, правдой является то, что рак встречается одновременно с плоским лишаем, а лишайчатая дисплазия потенциально злокачествененна.
Фиброма
Фиброма от раздражения является распространенным доброкачественным поражением, которое встречается на слизистой щек, языка, губ и в других участках ротовой полости. Фибромы представляют собой приподнятые узелки, которые имеют примерно такой же цвет, что и окружающие ткани, или слегка бледнее (рис.9).
Рис. 9. Фибромы.
Большинство фибром имеют размер в несколько миллиметров, но могут стать довольно большими (рис.10).
Рис. 10. Фиброма.
Они могут быть единичными, или могут представать в виде группы поражений. Фибромы могут быть удалены хирургически и представлены для гистологического исследования. Как правило, очаги поражений не рецидивируют, если причина раздражения была удалена, и поражение было полностью иссечено.
Гемангиома
Кровеносные сосуды могут образовывать опухолеподобные поражения, особенно в щеках, языке и губах. Эти доброкачественные поражения часто представляют собой синие, яйцеобразные, мягкие узелки (рис.11).
Рис. 11. Гемангиома.
Эти сжимающиеся узелки могут бледнеть во время пальпации, из-за временного нарушения кровотока в области поражения. Гемангиомы можно удалять хирургически и предоставлять для гистологического исследования, особенно если они имеют большие размеры, или их локализация вызывает функциональные проблемы (рис.12).
Рис. 12. Гемангиома.
Рецидив гемангиомы возможен, и зависит от конфигурации поражения и полноты удаления.
Гематома
Гематомы представляют собой вторичное, по отношению к травме, скопление крови в мягких тканях (рис. 13).
Рис. 13. Гематома.
На слизистой щек часто обнаруживаются следы самопроизвольного прикусывания, приводящего к образованию гематомы (рис.14).
Рис. 14. Гематома.
Эти поражения обыкновенно самоограниченны, сами заживают и редко требуют лечения.
В этой статье представлено несколько поражений слизистой оболочки щек, которые часто встречаются в стоматологии. Из-за того, что щеки являются местом потенциального возникновения агрессивной злокачественной опухоли ротовой полости, все очаги поражений должны обследоваться с подозрением до тех пор, пока окончательный диагноз не будет поставлен.
Поражения похожие на плоский лишай также не должны небрежно упускаться, так как раковая опухоль может возникнуть или уже существует, по крайней мере, совместно с лихеноидной дисплазией или поражениями плоского лишая.
Необходимо подчеркнуть, что визуальный осмотр недостаточен для постановки диагноза и/или составления плана лечения при плоском лишае или лихеноидной дисплазии.
Стоматологи и зубные гигиенисты являются единственными и наиболее компетентными в своем роде, кто может обнаружить поражения щек на ранней, поддающейся лечению стадии. Каждый визит к стоматологу должен включать в себя «проверку щек».
Список литературы:
1. Silverman, Sol, Jr. Oral Cancer, Third Edition. The American Cancer Society. 1990. P. 10.
2. Mashburg, A., Samit, A. «Early Diagnosis of Asymptomatic Oral and Oropharyngeal Squamous Cancers.» CA: A Journal of Clinicians. Vol. 45, No.6.,pp. 328-51.3. Weigand, D.A., Zeigler, T.R. Lichen Planus. In Jorden, R.E. (Editor) «Immunologic Diseases of the Skin.» Norwalk: Appleton and Lange, 1991, pp. 623-629.
4. Holmstrup, P. «The Controversy of a Premalignant Potential of Lichen Planus is Over.» OralSurg, OralMed, OralPath, 1992. 73:704 -706.
5. Eisenberg, E. «Clinicopathologic Patterns of Oral Lichoid Lesions.» Oral and Maxillofacial Surgery Clinics of North America. August 1994. Vol.6
Статья основана на переводе оригинальной статьи A check of cheeks. Rothstein J. Dent Today. 1996 Aug;15(8):60, 62, 64-5. PMID: 9567793 — Перевод: Уханов М.М. Сохранить в соцсетях:
Похожие публикации:
Почему появляются белые пятна во рту? 6 возможных причин
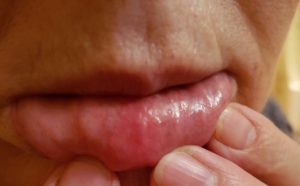
Белые пятна на слизистой рта часто появляются из-за раздражения какой-нибудь пищей. Например, заполучить их можно, съев что-то острое, кислое или неосторожно хлебнув горячий чай.
Но иногда они могут быть признаком чего-то более серьезного, в частности — рака полости рта.
Наш стоматолог Оксана Григорьевна Шийка рассказала о 6 возможных причинах появления белых пятен во рту и о том, в каких случаях с ними нужно показаться специалисту.
1. Афтозный стоматит
Может возникать в любом возрасте, но особенно распространен среди подростков и молодых людей. Пятна при стоматите выглядят как небольшие язвочки с красной каймой по краю. Они могут высыпать на языке, небе, деснах или внутренней стороне щек.
Точных причин афтозного стоматита врачи не знают. Но предполагают, что способствовать его развитию могут стрессы, повреждения слизистой, аллергия на пищевые продукты, проблемы с иммунитетом и дефицит некоторых элементов в организме (например, железа или цинка). Одно ясно точно: с инфекцией афтозный стоматит не связан, поэтому не заразен.
Язвочки при стоматите бывают довольно болезненными, но большой угрозы здоровью не несут. Зачастую они проходят самостоятельно, в течение 1-2 недель. Для уменьшения дискомфорта можно полоскать рот теплым раствором соды, смазывать ранки гелями с анестетиками и принимать безрецептурные анальгетики внутрь. Если боль очень сильная, сопровождается температурой или симптомы не уменьшаются со временем, необходимо обратиться к стоматологу.
2. Лейкоплакия
В отличие от стоматита, лейкоплакия никаких неприятных ощущений не доставляет. На языке или внутренней стороне щек просто появляются одно или несколько белых пятен. Причем выглядеть они могут по-разному. Это могут быть плоские пятна с ровными краями и гладкой поверхностью. Или неровные, изъязвленные. Или даже не пятна, а шишечки и не совсем белые, а красно-белые.
Чаще всего лейкоплакия появляется у пожилых мужчин, которые много курят, злоупотребляют алкоголем или жуют табак. Но бывает, что никакой явной подоплеки у этого состояния нет — такую болезнь называют идиопатической.
Сама по себе лейкоплакия доброкачественна. Но в 3-17% случаев может перерождаться в плоскоклеточный рак (один из видов рака кожи). Поэтому пациента с ней обязательно направляют на биопсию. Это процедура, при которой специалист берет кусочки измененных тканей, чтобы потом посмотреть под микроскопом, нет ли в них злокачественных клеток. В зависимости от ситуации, лейкоплакию лечат с помощью лекарственных препаратов (особых производных витамина А) или хирургически. Даже после полного устранения пятен пациента просят почаще показываться стоматологу — есть риск, что болезнь (а вместе с ней и угроза рака) появятся снова.
3. Красный плоский лишай
У красного плоского лишая много форм. Одна из них проявляется белыми кружевными пятнами во рту. Иногда к этим пятнам добавляются болезненные язвочки.
Заболевание возникает из-за того, что собственная иммунная система пациента начинает атаковать клетки слизистых оболочек и кожи. Почему так происходит, неясно. Но есть данные, что к сбоям в работе иммунитета могут приводить гепатит С, некоторые химикаты, тяжелые металлы и лекарственные препараты (например, ибупрофен, напроксен или лекарства для лечения артрита).
Как и лейкоплакия, красный плоский лишай связан с повышенным риском рака полости рта. Поэтому пациентов с ним также направляют на биопсию. Для лечения назначают противовоспалительные и иммунные препараты.
4. Молочница
Молочницу (или по-научному кандидоз) вызывают грибки, которые постоянно обитают в полости рта. Только в норме их мало, а при кандидозе их колонии начинают активно расти.
Такое может случиться, например, из-за ослабления иммунитета или приема некоторых лекарственных средств (антибиотиков, кортикостероидов).
Риски заболевания также повышают сахарный диабет и ношение съемных зубных протезов (особенно на верхней челюсти).
Пятна при молочнице — сливочно-белые, творожистые, покрывают язык и внутреннюю поверхность щек. Иногда также могут появляться на небе и деснах.
Осложнений это заболевание, как правило, не вызывает. И при нормальном иммунитете у пациента лечится быстро — с помощью противогрибковых препаратов.
5. Герпетический стоматит
В отличие от афтозного стоматита, герпетический имеет вполне конкретную причину. Его вызывает вирус герпеса 1 типа, которым можно заразиться через поцелуи, посуду или общие полотенца. В организме некоторых людей вирус всю жизнь может проживать скрыто, а у других периодически заявляет о себе белыми пузырьками на лице или слизистой рта. Последний вариант больше характерен для детей.
Герпетический стоматит протекает очень болезненно и неприятно, но, так же как и афтозный, проходит сам — в течение 2-4 недель. Для более быстрого выздоровление пациентам могут назначаться противовирусные препараты. Но радикально от герпеса они не избавляют, поэтому в дальнейшем болезнь может неоднократно рецидивировать.
6. Рак полости рта
При раке во рту появляются белые или красные язвочки. Они болезненны, не проходят со временем и постепенно могут утолщаться. Помимо этого, пациентов могут беспокоить чувство онемения в горле, хрипота, боль в ухе и расшатывание зубов.
Риски рака повышают курение, жевание табака, злоупотребление алкоголем, длительное пребывание на солнце и заражение вирусом папилломы человека.
Если гистологическое исследование подтверждает злокачественный характер заболевания, пациенту назначают более детальное обследование, чтобы выяснить, не распространился ли рак за пределы полости рта. Лечение подбирают с учетом стадии заболевания.
Запомнить
Обязательно показаться стоматологу нужно, если пятна во рту:
- не проходят дольше 2-3 недель,
- очень болезненные, кровоточат,
- увеличиваются в размере,
- сопровождаются другими симптомами (ощущением комка в горле, хрипотой, температурой),
- изменили цвет с белого на красный (это признак инфекции),
- проходят, потом появляются снова.
Понравился материал? Ставьте
Сыпь во рту у ребенка и взрослого: причины появления красных и белых точек и пятен на небе и щеке

Энантема – так называют медики сыпь в ротовой полости.
Высыпания на крайне чувствительных слизистых оболочках языка, неба, десен, внутренней стороны губ, щек, задней стенки горла доставляют массу неприятностей и требуют немедленного лечения.
Как у взрослого, так и у ребенка красная сыпь на небе и слизистых оболочках рта является признаком инфекционного заболевания или аллергической реакции.
Причины высыпаний на слизистой полости рта у ребенка и взрослого
Причиной сыпи в ротовой полости являются многочисленные факторы. Нередко наличие высыпаний во рту свидетельствует о стоматологических заболеваниях, дисфункции органов и систем, гормональных сбоях. По характеру пятнышек и сопутствующим симптомам можно определить тип инфекционного поражения. Постановкой диагноза и определением схемы лечения должен заниматься стоматолог.
Вирусная и бактериальная инфекция
Красные точки на небе у ребенка и сыпь на гландах чаще всего вызваны вирусными или бактериальными инфекциями. Инфекционное поражение у ребенка или взрослого сопровождается лихорадочным состоянием (повышенная температура, боль в горле, в некоторых случаях озноб).
Причиной высыпаний могут быть грипп, ветрянка, дифтерия, ОРВИ, скарлатина, менингит и другие серьезные заболевания. В младшем возрасте дети нередко сталкиваются со стоматитом и герпесной ангиной. Эти заболевания протекают тяжело, сопровождаются острым болевым синдромом, приступами тошноты и нарушением стула.
Грибковая инфекция
Пятнышки, которые возникли по причине проникновения в организм грибковых агентов, требуют особого внимания. Наиболее распространенное грибковое заболевание ротовой полости — кандидоз (молочница). Вызывается микроскопическими грибами рода Candida.
Их активность возрастает после болезни, когда иммунитет ослаблен, при приеме определенных медикаментозных препаратов. Отличить такую сыпь во рту можно по белому налету в ротовой полости — на щеках, на слизистой, на языке.
Схему терапии выбирает лечащий врач после определения типа возбудителя и в зависимости от медицинских показаний пациента.
Аллергические реакции, отравление
Энантема у взрослых и детей нередко является следствием аллергической реакции организма или интоксикации. В обоих случаях она представлена в виде мелких красных точек на небе, языке, внутренней поверхности щек. Также характерна отечность мягких тканей, что нередко приводит к бронхоспазму, отеку Квинке.
Любая сыпь – повод для медицинского обследования. Для эффективного лечения и устранения сопутствующих симптомов необходимо выявить аллерген, который спровоцировал патологические изменения. Наиболее частыми причинами энантемы рассматриваемой этиологии являются:
- материал стоматологических конструкций и пломб;
- продукты питания;
- зубные пасты, ополаскиватели, щетки;
- лекарственные препараты;
- прорезыватели, пустышки.
При аллергической сыпи температура и другие симптомы инфекционных заболеваний отсутствуют. Сыпь располагается симметрично по всей слизистой, в некоторых случаях может возникнуть на определенных участках кожи. При отравлении возможна отечность мягких тканей, повышение температуры, иногда появляется налет на язычке и внутренней поверхности щек (с одной или двух сторон).
Редкие специфические заболевания (гранулема, петехии, саркома)
Пятнышки иногда могут указывать на наличие редкого специфического заболевания. В таком случае сыпь имеет вид точечных красных пятнышек или выглядит как большое пятно, располагается в основном в горле и на небе. Выделяют следующие патологии, характеризующиеся подобными симптомами:
- Саркома Капоши. Представляет множественные образования на коже в виде плоских или выпуклых бляшек, имеет яркую пурпурную окраску с дополнительными оттенками (красный, бурый). Достаточно часто диагностируется внутри полости рта (на небе), на лимфоузлах, в редких случаях — на внутренних органах. В основном заболевание развивается у ВИЧ-инфицированных.
- Пиогенная гранулема. Доброкачественное сосудистое образование, которое возникает в местах, подверженных частой травматизации или пораженных стафилококком. Имеет красно-вишневый оттенок, выглядит как плотный округлый узелок. Патология не болит, быстро растет и достигает максимального размера всего за несколько недель.
- Небные петехии — рассеянные округлые пятна на небе или вверху слизистой рта (на фото можно увидеть внешний вид сыпи).
Когда стоит обратиться к специалисту?
Вне зависимости от того, какой характер носит сыпь у ребенка (присутствует она только на слизистой горла или распределена по всему туловищу), нужно немедленно обратиться за помощью и пояснениями к врачу. Такие симптомы могут свидетельствовать о наличии в организме малыша опасных вирусов или инфекции.
Без лечения энантема вирусного или инфекционного характера может дать серьезные осложнения и распространиться на внутренние органы. Для определения точной причины мелких высыпаний ЛОР-врач проводит тщательный осмотр слизистой горла. При необходимости могут быть назначены дополнительные исследования: общий анализ крови и мочи, выявление аллергена и т.д.
Виды и характер высыпаний в ротовой полости
Поражение полости рта сыпью – признак развивающегося заболевания. Высыпания имеют разный вид, потому врачам бывает достаточно сложно с первого взгляда выявить их истинную причину возникновения. На фото ниже с пояснениями показаны примеры различных высыпаний.
Сыпь во рту бывает нескольких видов:
- Пузырьки с серозной жидкостью. Распространены при герпесном поражении и ветряной оспе.
- Волдыри — плотные образования неправильной формы без полости. Внезапно возникают и быстро исчезают. Зудящие волдыри нередко возникают при крапивнице, аллергии на укусы насекомых.
- Гнойнички глубокие или поверхностные. Внутреннюю полость образований заполняет мутное содержимое.
- Пятна — изменение оттенка слизистых оболочек, некоторые участки становятся более светлыми или алыми.
- Язвы. Образуются в результате развития гнойничков, пузырьков. Глубоко поражают слизистую.
- Узелки. Имеют вид отдельных бляшек, которые визуально сливаются в одну (например, при кандидозе).
- Ороговения. Наблюдаются при волосатой лейкоплакии рта.
Обычно сыпь во рту имеет красный или алый оттенок. Она характерна для скарлатины, стоматита, аллергии. Белый цвет встречается редко. Такая сыпь наблюдается при хроническом тонзиллите или инфекционных заболеваниях.
Белые точки и пятна на язычке, сопровождающиеся болью и повышенной температурой, обычно диагностируются при стоматите.
Если в белых крапинках верхнее небо и корень языка, при этом у малыша жар, болит горло и опухли гланды, не исключена вирусная инфекция.
ЧИТАЕМ ТАКЖЕ: что делать, если после удаления зуба на десне возникло белое пятно?
Другие заболевания
Еще о несколько болезней, которые встречаются редко и вызывают атипичную сыпь:
- Мононуклеоз. Краснеет не только горло, но и вся слизистая во рту. Миндалины увеличены, в горле першит. Дышать сложно, нос заложен. Яркие большие пятна появляются вдоль неба.
- Пиогенная гранула. Краснеют места, которые часто травмируются.
- Саркома Капоши. Багровые пятна на слизистой, выпуклые или плоские. Она бывает при ВИЧ-инфекции.
Если доктор заметит атипичную сыпь, он проверит, нет ли у ребенка чего-то подобного. Никогда не занимайтесь самостоятельным лечением.
Методы диагностики
Диагноз при высыпаниях ставит участковый терапевт, педиатр, стоматолог. К специалистам необходимо обратиться сразу после выявления проблемы, чтобы не усугубить течение болезни. В ряде ситуаций лечащий врач дает направление на дополнительное обследование к инфекционисту, ЛОРу, гастроэнтерологу. Для постановки диагноза используются следующие методы диагностики:
- визуальный осмотр слизистой пациента;
- сбор анамнеза;
- сдача анализов — анализ крови, аллерготесты, копрограмма;
- лабораторное исследование мазка со слизистой (при грибковых поражениях находят мицеллы грибов, при выявлении атипичных клеток – дают направление на анализ крови на онкомаркеры);
- анализы на венерические заболевания и пр.
Какие инфекционные заболевания сопровождаются сыпью во рту?
Чаще всего красные пятна во рту появляются из-за инфекции. Но сыпь будет не единственным симптомом. Повысится температура тела, горло начнет болеть, человек будет чувствовать общую слабость и боль при глотании. Сопутствующие симптомы определяют тип инфекции.
Это могут быть грипп, вирус простого герпеса, ветрянка, краснуха, корь, мононуклеоз, инфекционная эритема, розеола, скарлатина, тиф, сифилис, стафилококковая инфекция, менингит. Перечень заболеваний довольно широк, и все они весьма опасны.
Детский организм легче справляется с вирусной инфекцией. При ветрянке, скарлатине или краснухе необходим длительный карантин, но состояние ребенка не вызывает опасений. После выздоровления приобретается стойкий пожизненный иммунитет. Но корь, краснуха и ветрянка опасны для взрослого, протекают тяжело и вызывают разные осложнения. Часто лечение проводится в стационаре.
У маленьких детей тяжело протекают следующие заболевания, проявляющиеся сыпью:
- Первичное заражение вирусом герпеса.
- Герпетическая ангина.
- Стоматит.
Важно: Эти болезни развиваются стремительно и остро.
Стоматит
Пятна могут быть бледно-розовыми или ярко-красными. Элементы располагаются отдельно друг от друга или сливаются. Типы стоматита: кандидозный, вирусный, герпетический, бактериальный, афтозный, травматический. Точный диагноз ставит врач после осмотра и других манипуляций. Особенно часто встречается герпетический и афтозный стоматит.
Герпетическая ангина
Это острое инфекционно-аллергическое заболевание. Ему чаще подвержены маленькие дети. Источник — носитель вируса. Передается герпетическая ангина воздушно-капельным путем.
Важно: Переболевший пациент может остаться носителем вируса и источником инфекции.
Симптомы:
- Температура резко повышается до высоких отметок и сохраняется несколько дней.
- Схваткообразные боли в животе.
- Слизистая оболочки небных дужек, язычка, неба и задней стенки глотки краснеет.
- В ротовой полости появляются папулы, которые в дальнейшем становятся пузырьками с мутной жидкостью.
- Боль при глотании, зуд, обильное слюнотечение.
- Через несколько дней пузырьки вскроются, останется эрозия.
- Патология исчезает через 10 дней.
- Возможно увеличение лимфоузлов.
Для лечения используются следующие методы:
