Надо ли пить гормональные перед планировании эко
Содержание
Зачем перед протоколом эко назначают противозачаточные таблетки

Гормональные препараты считаются самыми популярными средствами защиты от незапланированной беременности. Их назначают и не имеющим детей девушкам в возрасте от 25 лет, и молодым мамам, и женщинам в период преклимакса.
Оральные контрацептивы имеют самую высокую степень защиты (от 96 до 98%), однако и самое сильное воздействие на организм женщины.
Они затормаживают процессы овуляции, оказывают воздействие на густоту влагалищной слизи и на толщину стенок матки.
А потому у многих современных девушек и женщин, которые еще не рожали детей или хотят в будущем еще раз забеременеть, возникает вопрос: способны ли спровоцировать противозачаточные таблетки бесплодие или проблемы с зачатием?
О бесплодии и гормонах
Неспособность зачать ребенка может иметь массу причин:
- непроходимость (отсутствие) фаллопиевых, маточных труб,
- наличие спаечных процессов,
- эндометриоз,
- гормональные, эндокринные или физиологические (патологии матки) нарушения и прочее.
Ни одну из существующих причин не вызывают оральные контрацептивы (ОК).
Ныне специалисты в области фармакологии и медицины не располагают достоверными фактами подтверждающими, что развивается бесплодие от противозачаточных пилюль или высокодозированных препаратов.
Проводимые тесты и исследования гормональных средств всех поколений не дали ученым предпосылок полагать, что длительный или периодичный прием ОК может спровоцировать проблемы в работе репродуктивной системы.
Это натуральное средство 100% избавит от болей во время месячных! Угадаешь ли ты что это такое — избавишься навсегда!
Эти женские гормоны, попадая в организм, подавляют процессы овуляции (созревание яйцеклетки, ее прикрепление к стенкам матки). Яичники «засыпают».
Как только прием ОК завершен, функции яичников в 100% случаев восстанавливаются, поэтому от противозачаточных бесплодие не развивается.
Медицинские исследования показали, что после завершения приема гормонов у:
- 25% женщин функции яичников стабилизируется уже в первые два месяца,
- 64% — восстановление функций наступает через 6-7 месяцев,
- 82% — через 8-9 месяцев,
- 85% — спустя 24-26 месяцев.
Трудности с зачатием, которые возникли после продолжительного приема ОК, связаны только лишь с недугами, возникшими параллельно. Именно поэтому гинекологи-эндокринологи и рекомендуют принимать только те противозачаточные средства, которые назначены специалистом по результатам тщательного обследования организма.
[3]Лечение бесплодия гормональными контрацептивами
Помимо того, что бесплодие от противозачаточных пилюль не развивается, эти таблетки еще и выступают в качестве лекарственного препарата, который излечивает некоторые (!) виды бесплодия. Гинекологи разработали эффективную схему лечения, носящую название «ребаунд-эффект» (эффект качелей). Она заключается в периодичном приеме определенных видов ОК.
Корректное лечение бесплодия противозачаточными таблетками происходит так:
- обследование организма и выявления его индивидуальных особенностей,
- подбор наиболее подходящего препарата (зависит от результатов анализов),
- назначение 2-х или 3-х месячного курса приема гормонов,
- перерыв.
Метод рассчитан на то, что гормональные таблетки помимо предохранения от незапланированной беременности оказывают еще и благотворное воздействие на весь организм: нормализуется месячный цикл и так далее. «Гормональный стресс» после ОК будто «пробуждает» яичники, поэтому после окончания их приема шансы забеременеть возрастают. Нередкими являются случаи, когда после завершения приема (даже и не в лечебных целях) комбинированных таблеток женщина рожает одновременно двоих или троих малышей.
Это средство избавило всех китаянок от менструальных болей! Поможет и Вам! Клеишь на пах и забываешь о боли!
Контрацептивы перед ЭКО
Когда забеременеть естественным путем не получается и все способы лечения уже перепробованы, у многих пар остается только один выход — экстракорпоральное оплодотворение (ЭКО).
Подготовительный период является наиболее долгим этапом в период подготовки к ЭКО, так как за это время необходимо пройти обследование не только женщине, но и мужчине.
После проведения необходимых анализов врач, если не будет рекомендовано дополнительного лечения, в большинстве случаев назначает пациенткам противозачаточные таблетки перед ЭКО, вызывая тем самым недоумение, так как главной целью для них является беременность. Применение гормональных препаратов позволяет:
- уменьшить риск гиперстимуляции яичников;
- предотвратить или способствовать уменьшению яичниковых кист;
- «отдохнуть» яичникам, ведь противозачаточные таблетки подавляют выработку собственных гормонов, которые приводят к естественной овуляции;
- отрегулировать менструальный цикл.
Это натуральное средство 100% избавит от болей во время месячных! Угадаешь ли ты что это такое — избавишься навсегда!
Очень часто противозачаточные перед ЭКО назначаются в комплексе с препаратами для лечения эндометриоза, миомы, гиперплазии эндометрия. Гормональные препараты могут быть рекомендованы пациентам, у кого в анамнезе была диагностирована дисфункция яичников или внематочная беременность.
В зависимости от результатов анализов на гормоны врач подбирает наиболее подходящий препарат: Жанин, Джаз, Фемоден, Марвелон, Ярина или любой другой аналогичный по действию. Длительность приема контрацептивов 21 день.
Курс лечения индивидуален и зависит от анамнеза пациентки, в некоторых случаях контрацептивы назначают принимать несколько месяцев. Прием таблеток необходимо начинать в первый день менструационного цикла.
Рекомендовано принимать противозачаточные медикаменты в одно и то же время, и, во избежание побочных действий, во время еды или на ночь. При возникновении любых осложнений (тошнота, боли, головокружение и т.д.
) после начала приема препаратов следует немедленно обратиться к своему врачу, который примет решение о дальнейшей целесообразности их приема.
Читайте так же: Узи при беременности на каких
Так ли необходимо назначение противозачаточных препаратов перед началом протокола, вопрос спорный, так как по некоторым результатам исследований, у пациентов, которые принимали контрацептивы перед ЭКО, наблюдалось значительное ухудшение функциональной активности эндометрия, которое, возможно, было причиной снижения эффективности процедуры.
Это средство избавило всех китаянок от менструальных болей! Поможет и Вам! Клеишь на пах и забываешь о боли!
Базальная температура от А до Я
Наши линеечки планирующих. Попробуй и выскажи свое мнение!—>
* Дорогие друзья! Да, это реклама, крутиться как то надо!
Противозачаточные при подготовке к эко
Девченки подскажите кто готовится к эко (пили ли вы противозачаточные) или просто кто пьет противозачаточные! Моя врач говорит что противозачаточные надо пить обязательно с препаратом разжыж кровь (мне назначила вессел дуэ ф) скажите кому — нить назначали его и если просто пить их. Гемостаз и д-димер в норме) не понимаю зачем его пить.
Нормы гормонов ФСГ, ЛГ, эстрадиола для ЭКО
Гормональный мониторинг в программе ЭКО производится в трех этапах:
Наиболее важные из них – первичное обследование и заключительный этап, когда нужно взвесить все «за» и «против» переноса в стимулированном цикле или сделать сегментированный цикл (с перерывом).
- Какие виды мониторинга существуют?
- Гормоны во время ЭКО
- Гормоны перед ЭКО
- Когда сдавать гормоны для ЭКО?
- Гормоны для ЭКО норма
- Стимуляция овуляции
- Синдром гиперстимуляции
- Естественный цикл
- Нормы для для переноса эмбрионов
Какие виды мониторинга существуют?
- Традиционным является ультразвуковой мониторинг яичников. При этом доктор во время УЗИ измеряет диаметр фолликулов: лидирующих в развитии и когорту, догоняющих «лидеров». Диаметр измеряют в двух перпендикулярных направлениях, таким образом, доктор понимает, как стимуляция влияет на созревание яйцеклеток, есть ли необходимость в коррекции дозировок или замене препаратов.
Размер фолликулов «подсказывает» срок назначения триггеров овуляции.
- Ультразвуковой мониторинг слизистой матки. С помощью исследования доктор оценивает качество эндометрия – толщину, структуру. Толщина эндометрия – важный параметр о принятии решения о подсадке.
- Гормональный мониторинг – исследование крови на уровень женских половых гормонов во время стимуляции.
Гормоны во время ЭКО
Гормональный мониторинг предполагает получение результатов в день, когда анализ был сдан. Лаборант «дает» ответ через 2 часа после постановки пробы. Такой мониторинг за гормонами во время ЭКО имеет ценность, так как позволяет вовремя скорректировать лекарственные дозы препаратов для индукции овуляции.
Репродуктивные гормоны:
Причины биохимической беременности после ЭКО
Самые главные гормоны для ЭКО это:
- пролактин;
- эстрадиол;
- лютеинезирующий гормон, он отвечает за овуляцию.
Собственно выход яйцеклетки из фолликула происходит во время лютеинезирующего «пика», когда концентрация гормона – максимальна.
Биохимическая беременность после ЭКО
Пику ЛГ – предшествует «пик» эстрадиола. Фолликул растет под влиянием эстрадиола и достигает своего максимального размера во время пиковой концентрации. Эстрадиол по механизму положительной обратной связи влияет на гипофиз, что стимулирует его вырабатывать ЛГ. Именно высокая концентрация эстрадиола запускает овуляцию.
Как только произошла овуляция уровень ЛГ и эстрадиола резко падает, а прогестерон, который начинает вырабатываться желтым телом (на месте произошедшей овуляции) начинает «расти».От уровня прогестерона будет зависит произойдет имплантация эмбриона после ЭКО или нет (такая же взаимосвязь при естественной беременности, внутриматочной инсеминации).
Гормоны перед ЭКО
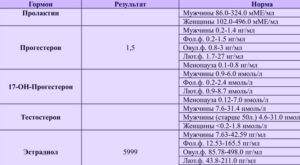
В программу ЭКО не могут взять женщину, если у нее есть гормональные нарушения. Ниже приведен список гормонов, которые нужно сдать перед ЭКО в виде таблицы. Первые три пункта – обязательны для всех. Остальные гормоны сдают по показаниям.
Гормоны для ЭКО (норма) и сроки для сдачи анализов
| Гормоны | Единицы измерения | Срок, когда нужно сдать анализ |
| ФСГ | 1,37-9,90 мЕд/л | Со 2 по 4 день цикла |
| АМГ | 2,1-7,3 нг/мл | Любой день цикла |
| ЛГ | 1,68-15 мЕд/мл | Со 2 по 4 день цикла |
| Пролактин | 109-557 мЕд/мл | С 1 по 10 день цикла |
| Андрогены:тестостерон общий | 0,7–3 нмоль/л | С 1 по 10 день цикла |
| ДЭАС | 30 — 333 мкг/дл | С 1 по 10 день цикла |
| 17-OH прогестерон | 0,2-2,4 нмоль/л или 0,07-0,80 нг/мл | С 1 по 10 день цикла |
| ТТГ (абсолютно всем) | 0,4-4,0 мкМЕ/мл | Любой день цикла |
| Т4 свободный | 0,8-1,8 пг/мл или 10-23 пмоль/л | Любой день цикла |
| Антитела к ТПО | 0-35 МЕ/мл или 5,5 Ед/мл | Любой день цикла |
Когда сдавать гормоны для ЭКО?
Всегда гормоны сдают строго натощак (прием продуктов и жидкости может искажать результаты) в утренние часы, потому что на протяжении суток их уровень меняется.
Андрогены сдают строго в 8 часов утра по местному времени!
Для того чтобы правильно сдать анализы предварительно нужно ознакомиться с требованиями. От достоверности результатов зависит успех ЭКО: правильно подобранные препараты, их дозы, схема назначения препаратов.
При выявлении отклонения от нормы гормонов щитовидной железы, перед ЭКО нужно откорректировать и привести гормоны «щитовидки» к норме.
Когда женщина уже вступает в протокол, доктор может назначить повторный анализ на гормоны (если есть показания).
Например, если вы корректировали уровень гормонов щитовидной железы, доктор должен убедиться, что результат достигнут, и ваши гормоны пришли в норму.
Если на УЗИ репродуктолог не видит антральных фолликулов, то он должен попросить вас пересдать анализ крови на маркеры овариального резерва: АМГ, ФСГ, ЛГ.
Если на УЗИ видна большая киста желтого тела или остаток кисты желтого тела и нужно понять – она гормональноактивная или нет, то потребуется повторно сдать кровь на прогестерон.Результаты повторного обследования станут решающими – возьмут женщину в протокол в этом цикле или нет. Или стоит выбрать другое, более подходящее время для стимуляции.
Гормоны во время стимуляции овуляции
С началом медикаментозной индукции овуляции эстрадиол «ступает в свои права». Вещество вырабатывается гранулезными клетками растущего фолликула. Естественно, с ростом граафового пузырька (фолликула) концентрация эстрадиола увеличивается. По цифровому количеству эстрадиола, можно предположить, какое количество яйцеклеток созревает в яичниках.
В среднем на 1 ооцит концентрация гормона составляет 800-1000 пмольл. Его уровень увеличивается вдвое каждые 48 часов. В 90% случаев эта закономерность срабатывает.
Но у каждого организма есть свои особенности – особенности гормонального синтеза, гормональной трансформации в печени, поэтому не всегда на практике получают предполагаемое количество яйцеклеток.
Очень тщательно следят за уровнем эстрадиола в протоколах, когда в анамнезе были неудачное ЭКО и при подозрении на синдром гиперстимуляции.
Гормоны ЭКО при синдроме гиперстимуляции
Высокий эстрадиол – маркер гиперстимуляции яичников, но УЗИ более информативно в этом плане, потому что можно увидеть большие, увеличенные яичники со множеством фолликулов (более 15 с каждой стороны).
У ряда пациенток редко, но бывают такие парадоксальные «ответы» организма на стимуляцию. Тогда цикл сегментируют и перенос эмбрионов проводят в следующем цикле, а эмбрионы замораживают.
Эмбриология достигла колосального уровня развития, когда без ущерба для бластоцист можно провести криоконсервацию и успешно разморозить эмбрионы для подсадки в то время, когда будет необходимо.
Гормоны ЭКО в естественном цикле
При ЭКО в естественном цикле (ЕЦ) главенствующую роль отводят ЛГ. Во время ЕЦ растет 1 фолликул в естественных условиях. ЭКО в ЕЦ проводится при низком ответе яичников на стимуляцию, трубном факторе бесплодия, эндометриозе, резекции яичников в прошлом.
В этом случае выбирается тактика наблюдения за лютеинезирующим гормоном. Пиковая концентрация – это «подсказка» репродуктологу, что пора делать пункцию яичников, чтобы не упустить единственную созревшую яйцеклетку. Подъем ЛГ. начинается за 36 часов до овуляции.
Гормоны ЭКО для переноса эмбрионов
Основной гормон, который влияет на имплатнацию – прогестерон. Под его действием в матке растут пиноподии – микровыросты слизистой, которые контактируют с эмбрионом и «позволяют» ему прикрепиться. Слизистая матки для прикрепления эмбриона должна быть с открытым имплантационным окном. Известно 3 состояния эндометрия:
- предрецептивный;
- рецептивный;
- пострецептивный – рефрактерный, который возникает в ответ на резкое повышение уровня прогестерона.
Уровень ХГЧ после ЭКО по дням после переноса
Окно имплантации при искусственном оплодотворении – открывает репродуктолог с помощью внутривлагалищного назначения препаратов прогестерона после пункции.
Но бывает, что под действием стимуляции большой уровень гормонов приводит к перераспределению – яичниковому синтезу прогестерона раньше, чем необходимо.
И уровень прогестерона повышается, а окно имплантации начинает открываться раньше – не синхронно с развитием эмбриона. В норме «имплантационный диалог» происходит на 5-6 сутки после пункции.
При бурном ответе яичников прогестерон может быть высоким за счет конверсии части эстрадиола в прогестерон. И этот прогестерон уже начинает открывать окно имплантации раньше положенного срока.
Анализ на гормон прогестерон нужно сдать на момент назначения триггера овуляции, когда разрешающую дозировку ХГЧ (внутримышечно делают инъекцию). В этот день прогестерон должен быть низким, чем ниже, тем лучше.
Антимюллеров гормон у женщин
Оценка качества эмбрионов для переноса
Как вести себя после переноса эмбрионов?
Лапароскопия перед ЭКО
Как подготовится к ЭКО?
Дети ЭКО — последствия
Виды протоколов ЭКО
Длинный протокол ЭКО
Короткий протокол ЭКО
Подготовка к ЭКО: питание и образ жизни, основные принципы и меню диеты перед процедурой

Питание играет важнейшую роль в жизни человека. Правильно организованное, оно является залогом здоровья, красоты и долголетия.
Но особое значение подбор рациона приобретает во время болезней или определенных процессов, происходящих в организме. К числу таких относится ЭКО.
Из нашего материала вы узнаете о правилах подготовки к ЭКО, особенностях питания, образе жизни, а также о том, как составить правильное меню, нужно ли придерживаться диет в этот период.
к оглавлению ↑
Экстракорпоральное оплодотворение (ЭКО) получило свое название от латинских слов extra («вне», «снаружи») и corpus («тело»).
Это репродуктивная технология, при которой будущий плод создается вне тела женщины, а затем помещается в матку пациентки.
Процедура сложнейшая, она применяется в случае диагностированного бесплодия, требует серьезной подготовки, в том числе психологической, ведь ЭКО далеко не всегда приводит к результату.
Перед проведением процедуры женщина проходит серьезное обследование, так как существуют противопоказания, а их нужно исключить. Затем начинается подготовка к ЭКО, которая состоит из нескольких этапов.
Первый этап – гормональная терапия. В этот период женщина должна принимать гормональные препараты по одной из схем, которые называются протоколы ЭКО:
- длинный протокол ЭКО длится 4-6 недель;
- короткий протокол применяют при неприятии организмом длинного, он продолжается менее месяца;
- криопротокол предполагает подсаживание в организм предварительно замороженных клеток в случае неудачной первой попытки.
к оглавлению ↑
В этот период женщина перестает принадлежать себе, теперь главное для нее – успешное зачатие, вынашивание и рождение ребенка.
А так как происходит все не самым обычным способом, то образ жизни, питание корректируются, подбираются индивидуально врачом-репродуктологом.
к оглавлению ↑
Перед процедурой
Главные принципы питания – сбалансированность и рациональность. О диетах, связанных с поддержанием фигуры или снижением веса, необходимо забыть.
Особое значение приобретает употребление белка, а жиры нужно сократить. Причем, 60-70% суточного потребления белка должно быть животного происхождения.
В рацион должны входить:
- нежирные сорта мяса (кролик, индейка, курица, говядина),
- нежирные виды рыбы (белой, красной),
- молочные продукты,
- куриные яйца.
Нужно внимательно подходить к выбору продуктов, ведь «промышленное» разведение кур предполагает использование различных гормональных добавок, других стимуляторов роста, что несет потенциальную опасность для организма женщины. Лучше всего покупать мясо и яйца кур, выращенных в домашних условиях.
Аллергеном может оказаться коровье молоко.
Вредны грибы – они содержат белок, но медленно усваиваются, что приводит к дополнительной нагрузке на организм.
Необходимо минимизировать количество легко усваиваемых углеводов, сократив количество:
- хлеба;
- мучного и сладкого;
- картофеля;
- винограда.
Чтобы избежать процессов брожения в кишечнике, лучше исключить из рациона:
- газированные напитки;
- цельное молоко;
- бобовые;
- капусту.
Исключаются генномодифицированные продукты и добавки. Нужно есть меньше соли и специй, которые способствуют задержке воды в организме.
к оглавлению ↑
Предстоящая процедура потребует от будущей матери сил и терпения.
Гормоны, применяемые в этот период, должны стимулировать суперовуляцию, но могут вызвать такое побочное явление, как гиперстимуляция яичников.
Правильно подобранная диета позволит значительно снизить негативный эффект либо совсем избежать осложнений.
Принципы питания остаются такими же, как перед протоколом, корректируется лишь питьевой режим. Объем употребляемой за сутки жидкости должен быть не меньше 2,5-3,0 л.
Помимо негазированной воды, можно пить отвар шиповника, свежевыжатые соки, компоты, травяные чаи. Это особенно нужно во избежание развития синдрома ГСЯ.
При составлении суточного рациона учитываются следующие требования:
- энергетическая ценность продуктов 23-25 ккал/кг (веса женщины);
- белки – 1,2-2 г/кг;
- жиры – 0,5-1 г/кг;
- углеводы – 4-5 г/кг;
- витамины;
- микро-, макроэлементы.
Существуют правила питания, которых нужно придерживаться на этом этапе подготовки к процедуре ЭКО:
- есть часто, не менее 6 раз в день, промежутки между принятием пищи – не более 2-х часов;
- порции должны быть маленькими, переедать нельзя;
- лучше сократить количество животных белков, больше отдавать предпочтение растительным белкам;
- исключить полуфабрикаты, готовую еду. Пища должна быть свежей, домашнего приготовления;
- готовить только на пару, запекать или варить без масла, масло добавлять можно в салаты;
- пить много воды без газа;
- жареное исключить совсем.
к оглавлению ↑
Исключается все, что может повредить успешному вынашиванию будущего малыша:
- занятия спортом;
- горячую ванну, парную баню;
- нельзя поднимать тяжелое.
Лучшее состояние в такой период – покой и комфорт. Теперь питание направлено на то, чтобы выносить здорового малыша, поддерживая собственное здоровье.
Рацион составляется по рекомендации врача. Обычно он основан на следующих принципах:
- еда должна быть легкой,не вызывать метеоризм, вздутие, запоры;
- активно использовать продукты, богатые белками;
- исключить газированные напитки, соленья, копчености, острую пищу;
- есть много фруктов и овощей;
- пить большое количество воды.
к оглавлению ↑
К категории разрешенных относятся следующие виды продуктов:
- Мясо (кролик, отварная говядина).
- Птица (вареные куриная голень, грудка, филе индейки).
- Куриные яйца (омлет или всмятку).
- Рыба, морепродукты (лосось, минтай, форель, хек, щука, печень трески, морепродукты, икра, тунец).
- Жиры (масло грецкого ореха, подсолнечное, льняное, оливковое).
- Молочные (ряженка, кефир).
- Овощи, фрукты (помидоры, укроп, горошек, морковь, свекла, салат, персики, дыни, арбузы, абрикосы).
- Крупы (рис белый, греча, овсяные хлопья, манная крупа).
Разрешены:
- орехи, семечки;
- варенье, зефир, пастила, мед;
- соки, компоты.
Полезны соевые продукты, кунжут, цельно зерновой хлеб, каши, натуральный творог. Особое значение приобретают сухофрукты (инжир, чернослив, курага, изюм), богатые макро- и микроэлементами. Нужны насыщенные необходимой для зачатия фолиевой кислотой огородная зелень, шпинат, сливы, яблоки, груши.
Питание в период подготовки и проведения ЭКО предполагает ограничения в использовании некоторых видов продуктов или полный отказ от них.
К ним относится жирная, острая, копченая, жареная пища. Курятина, которую выращивают с применением вредных добавок в корм (промышленное производство), консервы, ведь то, что позволяет дольше хранить продукты, может навредить эмбриону.
Вредно красное и жирное мясо, мясные полуфабрикаты, копчености. Исключаются овощи, вызывающие брожение в кишечнике.
В список запрещенных продуктов внесены:
- Мясо (свинина, все жирное).
- Птица (утка, гусь, жареная или копченая курица).
- Рыба (копченая, консервы).
- Овощи (бобовые, капуста, сельдерей, чеснок, хрен, щавель).
- Жиры (животные, кулинарные).
Вредны торты, шоколад, грибы, алкоголь, колбасы, жирные сыры, молочные продукты.
к оглавлению ↑
Большое количество рекомендуемых продуктов позволяет сделать меню разнообразным. Важно, чтобы еда была вкусной, радовала глаз и повышала настроение.
Завтрак: омлет на пару или в духовке (с помидорами и зеленью) или овсяная каша с сухофруктами, яйцо всмятку, бутерброд с красной икрой.
Второй завтрак: фрукты или горсть орехов, йогурт, ряженка.
Обед:
- овощной суп на бульоне из грудки или вегетарианский суп,
- тушеное мясо с овощами или паровые котлеты, фаршированные перцы, рулетики из мяса с сыром, фаршированные кабачки, мясная запеканка,
- компот, отвар шиповника, сок.
Полдник: печеное яблоко, бутерброд с сыром или отварным мясом, смузи с ягодами.
Ужин: запеченная рыба и салат с сыром фета, творожная или овощная запеканка, морепродукты.
Важно проявлять фантазию и не лениться готовить.
к оглавлению ↑
Белковая диета
Пример врачебной корректировки питания – белковая диета. Ее цель – предотвращение некоторых пороков внутриутробного развития. Эта диета уменьшает риски возникновения СГЯ и невынашивания беременности.
Предлагается употреблять преимущественно продукты, содержащие белок, но при этом легко усваиваемые, отвечающие требованиям калорийности и полезные:
- мясо кролика, индейка, курятина, телятина, перепела, говяжья печень;
- такие сорта рыбы, как форель, судак, карп, треска, сазан, хек;
- перепелиные и куриные яйца;
- кисломолочные продукты, сыр и творог.
В обычном рационе женщины должно быть 15% белков, 30% жиров и 55% углеводов.
При проведении ЭКО перед протоколом и в течение 2-х недель во время проведения рекомендуют за счет сокращения жиров увеличить белки до 30%.
25-30% рациона нужно съедать на завтрак, второй завтрак – 10-15%, обед – 40-45%, ужин – 15-20%.
После переноса эмбриона такая диета длится не более 10 дней. Важно в этот период пить много воды.
Белковая диета – большая нагрузка на почки, печень, сердце, ЖКТ. Применять ее можно только по рекомендации и под наблюдением врача.
к оглавлению ↑Учитывая важность питания во время процедуры ЭКО, диетологи рекомендуют неукоснительно выполнять все правила, которые касаются перечня разрешенных и запрещенных продуктов, их качества, количества и способа приготовления.
Нужно постоянно находиться под наблюдением врача, который сможет при необходимости проводить корректировку рациона и меню.
Дети в семье – счастье! ЭКО – величайшее достижение медицины! Но, по мнению врачей и людей, прошедших процедуру, почти решающим фактором для успеха является правильно составленная и неукоснительно соблюдаемая специальная диета.
Поддержка ЭКО: когда отменяют гормональные препараты при беременности после переноса и когда — после неудачного протокола, когда ждать месячных

Поддержка после ЭКО направлена на поддержание беременности. Гормональные препараты создают благоприятные условия для имплантации эмбриона. Они обеспечивают нормальный тонус матки, предотвращают прерывание беременности. Гормональная поддержка особенно важна для пациенток с эндокринными нарушениями и самопроизвольным абортом в анамнезе.
Обязательна ли гормональная поддержка при ЭКО-беременности
Гормональная поддержка– обязательное условие программы экстракорпорального оплодотворения. Во время протокола женщина принимает высокие дозы стимулирующих препаратов. После пункции выполняется «ювелирная» работа по оплодотворению яйцеклеток.
При переносе эмбрионов организм пациентки переживает серьезный стресс. Все этапы ЭКО требуют материальных, моральных и физических затрат. Поэтому врачи не могут рисковать и отменять гормональную поддержку раньше времени или отказываться от нее совсем.
Поддержка ЭКО продолжается до того периода, пока не исчезнет угроза прерывания беременности. Если женщина чувствует себя хорошо, то это не значит, что она может обойтись без гормональных средств.
Риск прерывания беременности значительно выше, когда будущая мама отказывается от приема гормонов. Чаще всего женщины это делают, поскольку не хотят навредить будущему малышу химией.
Но этим они ставят под угрозу свое новое состояние.
Плюсы гормональной поддержки:
- Эндометрий переходит из стадии пролиферации в секреторную. Эмбрион имплантируется только в «дозревшую» слизистую. Одни препараты стимулируют деление клеток эндометрия, а другие делают его пригодным для имплантации.
- Подавляется сократительная активность матки. Это помогает женщине забеременеть и не отторгнуть эмбрион. При недостатке гормонов повышается тонус матки, стенки сжимаются и отталкивают плодное яйцо. Без гормональной поддержки у женщин появляются признаки отслойки плодного яйца и кровотечения.
- Цервикальный канал остается закрытым, а шейка матки спокойной. Если не использовать гормональную поддержку, то зев начнет раскрываться вскоре после переноса. Достаточный объем гормонов предотвращает эти процессы.
- Многим женщинам до ЭКО приходилось сталкиваться с эндокринными нарушениями. Поддержка уменьшает риск гормонального сбоя и контролирует все биологические процессы. Без препаратов в организме может случиться гормональный сбой, который станет причиной выкидыша.
- Гормональная поддержка предупреждает прогестероновую недостаточность и дефицит эстрадиола. Эти состояния находятся на первых позициях в списке причин выкидыша.
Кроме реальной пользы для организма гормональная поддержка также имеет эффект плацебо. Если женщина принимает препараты, то она остается спокойной и точно знает, что ее ребенок под защитой.
Препараты прогестерона
Основой поддержки беременности после ЭКО считаются препараты прогестерона. Если женщина беременна, то этот гормон должен вырабатываться в организме постоянно. При дефиците прогестерона усиливается маточный тонус, раскрывается внутренний зев, а плодное яйцо отторгается.
Для поддержки после переноса эмбрионов женщине назначают один или несколько гормональных препаратов. Дозировку назначает только врач. Длительность курса зависит от исходного состояния эндокринной системы, самочувствия после переноса эмбрионов, текущих показателей протокола.
Для поддержки применяются препараты прогестерона:
- Дюфастон – лекарство в таблетках. Назначается от 20 мг в сутки. Возможно сочетание с другими формами прогестерона.
- Утрожестан – таблетки для перорального и вагинального использования. Часто гинекологи комбинируют тот и другой способ применения. Назначается будущим мамам в дозе от 200 мг в сутки.
- Прогестерон в масляной форме – вводится в организм с помощью инъекций. Уколы прогестерона в последнее время редко используют для поддержки после ЭКО. Инъекции рекомендованы в том случае, когда пероральный или вагинальный способ использования препаратов невозможен.
- Крайнон – препарат в виде вагинального геля. Вводится с помощью аппликатора. Для поддержания рекомендуется доза от одного аппликатора в сутки.
Эстрадиол
Мало кто знает о том, что эстрадиол после ЭКО не менее важен, чем прогестерон. Этот гормон вырабатывается надпочечниками, яичниками и временной железой внутренней секреции – желтым телом.
В первой фазе цикла он наращивает эндометрий. После переноса эмбриона поддерживает слизистую в нужном для беременности состоянии, стимулирует рост матки, участвует в формировании плаценты.
Эстрадиол создает гормональный фон, который будет благоприятен для беременности.
Поддержка ЭКО беременности выполняется с помощью препаратов в виде таблеток Эстрофем или Прогинова. Также врачи назначают Эстрожели и Дивигель – средства в форме геля для наружного применения.
Препараты подбираются для пациенток индивидуально, а их доза зависит от состояния здоровья на текущий момент.Одним пациенткам требуется больше эстрадиола в протоколе ЭКО, а другим достаточно небольших доз.
Важные нюансы
Многие пациентки считают, что поддержка при ЭКО не нужна. Если беременность «здоровая», то эмбрион будет развиваться. Для этого не надо принимать горы таблеток или вводить вагинальные средства. Однако врачи, которые делают ЭКО, в корне с этим не согласны.
Гинекологи убеждают женщин в протоколе и после переноса эмбрионов принимать лекарства. Все гормоны назначаются в индивидуальной дозировке. Препараты поддерживают работу желез внутренней секреции и восполняют недостаток биологических веществ. Очень важно соблюдать рекомендации врача на этапе поддержки, поскольку от этого зависит результат искусственного оплодотворения.
Если женщина раньше времени откажется от препаратов, то есть риск выкидыша. Особенно внимательными в дозировке и регулярности приема лекарств должны быть пациентки с эндокринными нарушениями.
После переноса эмбрионов поддержка назначается на 12-14 дней. Через две недели женщине надо сдать анализы, которые покажут результат ЭКО. Если беременность наступила, то препараты принимают длительно. Отменяют лекарства только по согласованию с врачом, предварительно обсудив сниженную дозу. Нельзя резко прерывать гормональную поддержку, поскольку такие действия приводят к выкидышу.
В зависимости от состояния здоровья женщины, ее гормонального фона и реакции организма на снижение дозы отмена препаратов продолжается от 1 до 15 недель. Одним пациенткам удается «слезть» с поддержки быстро и без последствий, а другим приходится пить лекарства до середины гестационного срока.
После отмены поддержки у женщины не должно быть неприятных ощущений, болей в животе и коричневых выделений. Если на фоне отказа от лекарств ухудшается самочувствие, и появляются спазмы в животе, то нужна срочна консультация врача. Возможно, он порекомендует вернуться к исходной дозе.
Как отменять поддержку после неудачного ЭКО
После переноса эмбрионов женщине назначается прием гормональных препаратов. Примерно через 1.5-2 недели берут кровь для определения уровня хорионического гонадотропина. Если беременность наступила, то к этому времени показатель гормона будет высоким.
Когда результат анализа показывает отрицательный результат, гормональную поддержку отменяют. Если у врача есть какие-то сомнения, то исследование повторяют через несколько дней. При поздней имплантации показатель ХГЧ начинает расти позже, но удваивается каждые 1.5 суток.
Гормональные средства отменяют только когда есть полная уверенность в отсутствии беременности. В этом случае нет смысла продолжать поддерживать цикл лекарствами.
Иногда женщины отказываются от отмены препаратов, поскольку надеются на лучшее. Они считают хорошим показателем отсутствие менструации. Однако кровотечения нет только из-за гормональной поддержки. Месячный цикл начнется сразу после того, как женщина перестанет принимать гормоны.Отмена поддерживающей терапии выполняется постепенно. Только врач может назначить адекватную схему уменьшения дозировки препаратов, которая не навредит здоровью пациентки. После отмены лекарств менструация начинается через 1-5 дней. Если месячные отсутствуют более недели, следует обратиться к гинекологу с этой проблемой.
Курс гормонов – это важная составляющая протокола искусственного оплодотворения. В начале программы препараты стимулируют работу яичников и обеспечивают рост фолликулов. В конце программы лекарства снижают маточный тонус и создают благоприятные условия для беременности. Без гормональных препаратов протокол ЭКО чаще всего завершается неудачей.
Есть ли вред в процедуре ЭКО — противопоказания
Вспомогательные репродуктивные технологии – это, несомненно, шаг вперед в медицине. С их появлением возникли и вопросы о целесообразности проведения ЭКО. Поднимаются вопросы этики и морали, рассматриваются правовые аспекты, обсуждаются возможные опасности и последствия экстракорпорального оплодотворения.
Оценка опасности ЭКО
Православная церковь до сих пор не принимает ЭКО, однако, на сегодня это единственный метод борьбы с бесплодием. Изначально технология была доступна немногим из—за дороговизны. Постепенно методика распространилась по платным клиникам.
С 2013 года получить ЭКО в России можно за счет средств ОМС, что сделало процедуру доступной для многих пар.
Эти особенности ВРТ не позволяют проводить глобальные исследования о влиянии экстракорпорального оплодотворения.
Отдельные клиники ведут свои научные работы, их результаты рассматриваются в медицинских сообществах и ассоциациях ведущих репродуктологов мира. Учреждения на основе своих исследований разрабатывают противопоказания к проведению процедуры. Все имеющиеся данные разрозненны.
Нет исследований по отдаленным результатам влияния процедур. За женщинами, что участвовали в программе, нет наблюдения. Это не позволяет оценить влияние ЭКО на родителей и детей.
Влияние ЭКО на здоровье
Врач рекомендует ЭКО при различных видах бесплодия. Проблемы с зачатием могут быть как у женщины, так и у мужчины. Гинекологи и репродуктологи до последнего пытаются восстановить работу репродуктивной системы. Если же результатов нет, то при отсутствии противопоказаний назначается ЭКО.
Зачастую перед процедурой необходимо пройти дополнительное лечение. Для мужчин основная цель терапии – повышение качества спермы. Женщинам же проводят выявление и лечение воспалительных процессов, инфекций, эндометриоза, а при наличии полипов их удаляют.
То есть главная задача перед ЭКО – максимально улучшить состояние репродуктивной системы обоих партнеров.
Когда нельзя проводить ЭКО
Целесообразность любой процедуры врач оценивает, опираясь на показания и противопоказания.
Абсолютными противопоказаниями для ЭКО являются тяжелые заболевания, при которых нежелательна беременность в целом:
- легочная гипертензия;
- апластическая анемия;
- гиперпаратиреоз;
- злокачественное новообразование.
Относительные противопоказания ЭКО:
- инфекции (вирусные гепатиты, туберкулез, сифилис, ВИЧ, СПИД);
- артериальная гипертензия;
- цирроз печени;
- сахарный диабет;
- хроническая почечная недостаточность;
- муковисцидоз;
- миома матки;
- психические заболевания с приступами возбуждения (эпилепсия);
- пороки сердца и др.
Относительные противопоказания требуют прохождения дополнительного лечения перед ЭКО или более тщательного контроля до и после процедуры.
У пары с противопоказаниями шансы успешного экстракорпорального оплодотворения низки. Следует трижды подумать, стоит ли подвергать риску организм женщины. В таких случаях лучше рассмотреть альтернативные варианты: донорство или суррогатное материнство.
Наиболее тяжелые патологии, при которых рекомендуется отказаться от ЭКО:
- Врожденные и приобретенные патологии матки (двурогая матка, гипоплазия);
- Отсутствие матки или яичников (гистерэктомия, овариоэктомия в анамнезе)
- Низкий овариальный резерв;
- Азооспермия (отсутствие живых сперматозоидов) у мужчин;
- Наследственные патологии (риск передачи их ребенку).
Для выявления противопоказаний к ЭКО проводятся обследования во время подготовки к процедуре.
Ход процедуры
Негативно повлиять на здоровье может не только само экстракорпоральное оплодотворение, но и дальнейшая беременность. Мужчинам в этом плане повезло больше. Нанесение вреда их здоровью может быть только при осложнениях во время оперативных вмешательств по поводу лечения бесплодия (мужской фактор). Больший вред для организма ЭКО оказывает на женщин.
Этапы ЭКО:
- Стимуляция яйцеклеток. Женщина принимает гормональные препараты для стимуляции роста и созревания нескольких фолликулов в яичнике. Это необходимо для получения не одной, а нескольких яйцеклеток. Во время оплодотворения и выращивания эмбрионов несколько из них будут отбракованы. Наличие нескольких яйцеклеток увеличит шансы на успех ЭКО.
Пациентке назначают антагонисты ГТРГ, препятствующие овуляции (разрыву фолликула). Для контроля овуляции вводят синтетический ХГЧ. Через 34-36 часов проводят следующий этап.
- Пункция фолликулов. Под общим обезболиванием и под контролем УЗИ проводится пункционный забор яйцеклеток из созревших фолликулов.
Материал отправляется в эмбриологическую лабораторию. Мужчина сдает сперму (естественным или хирургическим путем).
- Оплодотворение и выращивание эмбрионов. Полученные от пары биоматериалы в лаборатории совмещают. Происходит оплодотворение. На 3-5 день наиболее качественные эмбрионы переносят в матку. Оставшиеся экземпляры замораживают.
- Перенос эмбриона. Специалист специальным инструментом вводит в полость матки эмбрион.
Женщине назначаются медикаменты, позволяющие создать благоприятные условия для имплантации эмбриона. Через 14 дней после ЭКО проводят исследование мочи и крови на ХГЧ, назначают УЗИ.
При подтверждении беременности женщина наблюдается в женской консультации по месту жительства или у её врача акушера-гинеколога.
В клинике профессора В.М.Здановского Вы можете сами выбрать врача, у которого будете проводить процедуру ЭКО, а при успешном исходе остаться у специалиста на весь период беременности.
Осложнения при ЭКО
Организм женщины в первую очередь страдает от гормональных препаратов, что назначают для стимуляции и поддержки беременности.
Возможные патологии из-за их применения:
- Синдром гиперстимуляции яичников;
- Истощение яичников (ранний климакс);
- Многоплодие;
- Эндокринные нарушения;
- Заболевания других органов.
Это наиболее частые осложнения после ЭКО. Рассмотрим их подробнее.
Синдром гиперстимуляции яичников
Цель стимуляции яичников – увеличение зрелых яйцеклеток. Гормональные препараты серьезно влияют на весь организм. Их дозировка определяется строго индивидуально. Однако примерно в 5% случаев реакция фолликулов более выражена, чем ожидалось. Из-за большого количества фолликулов яичники увеличиваются в объеме.
Гормональные нарушения затрудняют выведение мочи. В результате жидкость скапливает в брюшной полости, появляются отеки и нарушение кровообращения.
Пациенток с СГЯ беспокоят боли в животе, тошнота, нарушения стула, слабость и утомляемость.
Редко состояние ухудшается и требуется интенсивная терапия или оперативное вмешательство.
При проведении ЭКО в естественном цикле или с минимальной стимуляцией снижается риск СГЯ. Но и эффективность такой программы ниже.
Истощение яичников, ранний климакс
Количество первичных фолликулов закладывается ещё во внутриутробном развитии и в дальнейшем лишь уменьшается в репродуктивный период. Частые попытки ЭКО могут снизить овариальный резерв. Яичники истощаются, и климакс наступает раньше естественного срока.
Известны случаи, когда климакс наступал у юных девушек после 10-15 попыток ЭКО. Первые его признаки: полнота, сухость кожи, перепады настроения.
Многоплодие
При ЭКО отмечаются частые многоплодные беременности. В России специалисты подсаживают не более 3 эмбрионов. Делается это из расчета, что не все из них приживутся. Если же так случилось, то лишние эмбрионы уничтожают.
Это стресс для женщины, в результате которого могут погибнуть все эмбрионы. Если же оставить 2-3 плода, то будут другие проблемы. Многоплодная беременность тяжело протекает для женщины. Могут быть преждевременные роды, недоношенность, осложнения у матери и др.
Решения о прижитых эмбрионах принимается врачом совместно с родителями.
Дисгормональные нарушения
Гиперстимуляция нарушает гормональный фон, что может привести к развитию миомы матки или кисты яичника. Спустя несколько месяцев после ЭКО они могут исчезнуть самостоятельно. Если же процедура проводится слишком часто, то организм не успевает восстановиться. В результате гормонозависимые образования будут прогрессировать.
Частые попытки ЭКО приводят к стойким гормональным нарушениям. К искусственному оплодотворению прибегают обычно немолодые женщины с багажом хронических заболеваний. Даже временный прием ими гормональных медикаментов нарушает функцию щитовидной железы, печени и других органов.
Точных исследований отдаленных последствий ЭКО на сегодня не существует. Если Вы решили прибегнуть к ВРТ, тщательно выбирайте врача и прислушивайтесь к его советам.
Клиника профессора В.М.Здановского «Диагностика и лечение бесплодия» уже на протяжении более 10 лет успешно занимается проблемой бесплодия. Наши врачи занимаются научными исследованиями и знают, как снизить риск осложнений при ЭКО.
