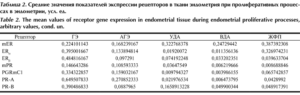
Нет рецепторов в эндометрии
Содержание
Эндометрит: симптомы и лечение у женщин

Самойлович Янина Андреевна Врач акушер-гинеколог-репродуктолог, кандидат медицинских наук
Эндометритом называется воспаление слизистой оболочки матки, которое начинается из-за паразитирования микроорганизмов: они повреждают слизистую, активируют иммунную систему и мигрируют в область воспаления. Есть несколько видов таких «вредителей»:
- бактерии — наиболее частый виновник эндометрита. Выделяются специфичные и неспецифичные возбудители: к первым относятся хламидии, уреаплазмы, бледная трепонема сифилиса, микобактерии туберкулеза, ко вторым — синегнойная и кишечная палочка, стрептококки, стафилококки;
- грибки: чаще заболевание вызывают так называемые актиномицеты на фоне сниженного иммунитета;
- определенные виды вирусов;
- зачастую к развитию болезни приводит столкновение сразу нескольких возбудителей.
Симптомы и лечение эндометрита связаны со сложностью заболевания. При тяжелом течении эндометрита (помимо стандартного воспаления) развивается гнойный процесс.
Гной образуется из погибших «бойцов» в борьбе за здоровье организма — микроорганизмов и лейкоцитов — и значительно утяжеляет течение заболевания.
Иногда у больных проявляется пиометра — состояние, при котором полость матки заполняется гноем.
Возбудители проникают в матку двумя путями: восходящим и нисходящим. В первом случае бактерии попадают в полость из влагалища через шейку матки. Нисходящий путь бывает гематогенным или лимфогенным: иными словами, если в организме уже запущен какой-то воспалительный процесс, возбудитель попадает в матку через кровь или лимфу.На развитие и течение воспаления влияет ряд провоцирующих факторов:
- Механическое повреждение (травмы) слизистой: аборты, выскабливание дна матки, кесарево сечение, вагинальные обследования с введением гинекологических инструментов.
- При менструации отторгается поверхностный слой эндометрия и формируется раневая (уязвимая) поверхность. К развитию эндометрита приводит и незащищенный секс во время месячных: заражение проходит по восходящему пути.
- Снижение местного или общего иммунитета на фоне врожденного или приобретенного иммунодефицита: прием иммунодепрессантов, ВИЧ, гиповитаминоз, нарушения питания. В этом случае возможно как восходящее, так и нисходящее заражение.
Другие, не менее опасные факторы — появление в полости матки остатков плаценты после кесарева сечения или родов, а также наличие там децидуальной (отпадающей) ткани, сгустков крови, плодного яйца. Поэтому аборт (особенно в нестерильных условиях) и выскабливание могут привести к воспалению.
Симптомы эндометрита матки
Лейкоциты — клетки иммунной системы — вырабатывают медиаторы воспаления простагландины. Этот процесс проявляется в ряде симптомов:
- у пациенток наблюдается отек, так как повышается проницаемость стенок сосудов, и потому плазма крови выходит в межклеточное вещество;
- боль появляется из-за того, что простагландины раздражают чувствительные нервные окончания и сдавливают их вследствие отека;
- застой крови усиливается в области воспаления из-за сужения (спазма) венозных сосудов и ухудшения оттока крови. Внешне реакция проявляется в виде покраснения воспаленного участка;
- в попытках защититься организм вырабатывает антитела и увеличивает активность лейкоцитов, из-за чего поднимается температура. Подъем только на 0,1° С может усилить активность нашего иммунитета в 10 раз.
При эндометрите проявляется острое либо хроническое воспаления: первое характеризуется яркой симптоматикой, второе нередко протекает бессимптомно. Острый воспалительный процесс чаще связан с воздействием сразу нескольких микроорганизмов. Реже слизистая оболочка поражается изолированно: обычно воспаляется мышечная оболочка матки наравне с развитием миоэндометрита.
При остром эндометрите симптомы проявляются на 3-4 день: повышается температура, наблюдается слабость, головная боль и боль внизу живота, гнойные и (или) кровянистые выделения. Острая стадия длится от 8 до 10 дней и полностью проходит при правильном и своевременном лечении. Если же этого не произошло, острая форма может перетечь в хроническую.
Хронический эндометрит легко не заметить: часто женщины узнают о заболевании только на приеме у гинеколога или при планировании беременности.
Наиболее яркий симптом заболевания — нарушение менструального цикла. Температура у пациенток обычно нормальная, иногда бывают ноющие боли в пояснице и внизу живота.
Поэтому окончательный диагноз ставится только на основе гистологического исследования эндометрия.
При обсуждении репродуктологии важнее говорить о хроническом эндометрите (ХЭ). Острая патология замечается почти сразу и потому оперативно устраняется. А вот хроническая фаза требует долгого лечения в течение нескольких месяцев, ведь при такой форме заболевания эндометрий сильно видоизменяется, не может трансформироваться и обновляться.
Чаще всего болезнь проявляется у женщин от 26 до 35 лет. Национальный центр контроля заболеваемости сообщает, что каждый год в США регистрируют около 1 млн воспалительных заболеваний органов малого таза.
В России такие диагнозы ставятся от 28 до 34 % пациенток гинекологии. При хроническом эндометрите часто развивается бесплодие или привычное невынашивание беременности: до 65 % и до 70 % случаев соответственно.
Плодное яйцо не может прикрепиться к измененному эндометрию, из-за чего беременность не наступает или протекает неудачно.
Клинические проявления хронического эндометрита таковы:
- аномальные маточные кровотечения и выделения из половых путей;
- синдром тазовых болей;
- диспареуния (болезненный половой акт);
- бесплодие и/или неудачные ЭКО, привычное невынашивание беременности;
- преждевременные роды.
Однако единого мнения насчет клинической картины хронического эндометрита не существует. Даже при явных симптомах невозможно понять, какова глубина функциональных и структурных изменений эндометрия.
Эндометрий. Источник изображения.
Симптомы и лечение эндометрита у женщин мало связаны с возрастом. После 40 лет острый эндометрит обычно проявляется более ярко: на это влияют изменения гормонального фона из-за предстоящего климакса. Переход острой формы в хроническую в этом возрасте происходит намного быстрее, однако формат лечения в 25 и 45 лет не различается.
Борьба с заболеванием — сложная, но важная задача, особенно у женщин, переживших выкидыш или неудачное ЭКО. Чтобы поставить точный диагноз и подобрать индивидуальное лечение, врачи МЦРМ собирают детальный анамнез.
Необходимо выяснить информацию о менструальной функции, течении и исходе беременностей, абортах и выкидышах.Это позволит верно диагностировать патологию и подготовить эндометрий к беременности с помощью специально подобранных препаратов.
В комплексное лечение входят антибиотики широкого спектра с высокой способностью проникновения в клетку, а также (в зависимости от вида возбудителя) противогрибковые (антимикотики) и противовирусные препараты, местные комбинированные лекарства, системная энзимотерапия (применение ферментов) и физиотерапия в момент реабилитации. Для профилактики кандидоза на фоне антибиотиков назначаются противогрибковые препараты.
Следующий этап — гормональная терапия: комбинированные оральные контрацептивы. Во вторую фазу цикла при планировании беременности врач назначает прогестерон. Лечение начинается с первого дня менструации.
Перед назначением препаратов в нашей клинике проходит комплексная диагностика:
- ультразвуковое исследование органов малого таза;
- гистероскопия — осмотр внутренней оболочки матки (в сочетании с лапароскопией или изолированно);
- исследование эндометрия (получение материала во время гистероскопии, раздельного диагностического выскабливания или аспирационной биопсии);
- иммуногистохимическое и микробиологическое исследование эндометрия;
- ПЦР (фемофлор-скрининг): метод выявит патогенную микрофлору и причины развития воспалительного процесса.
После диагностики мы подбираем индивидуальное лечение. На первом этапе необходимо уничтожить инфекционного агента, на втором — восстановить функционал эндометрия: благодаря лечению устраняются повреждения, завершается регенерация, восстанавливается локальная гемодинамика (движение крови в сосудах) и активность рецепторов эндометрия.
В стенах клиники мы много лет разрабатывали схемы, которые помогают наиболее эффективно бороться с заболеванием. Прежде всего на весь период лечения (два-три менструальных цикла) прописываются следующие препараты:
- Монофазные комбинированные оральные контрацептивы (Ярина, Джес, Жанин, Фемоден и др.).
- Витаминотерапия: Фемибион, Ангиовит или Элевит (одна капсула в сутки).
- Иммунотерапия: Вобэнзим — три капсулы три раза в день за 30 минут до приема пищи.
Препараты в первый месяц лечения:
1. При обнаружении патогена по результатам фемофлор-скриннинга с первого дня менструального цикла назначается антибактериальная либо противовирусная терапия — в зависимости от вида возбудителя. Если в результате фемофлор-скрининга патоген не найден, антибиотики пить не нужно!
2. Также важна поддержка нормальной флоры желудочно-кишечного тракта и влагалища, поэтому:
- первый и последний дни приема антибиотиков назначается Дифлюкан: 150 мг перорально.
- Препараты, регулирующие равновесие кишечной микрофлоры, на выбор:
- Бифиформ — одна капсула 3 раза в день во время еды в течение трех недель,
- Аципол — две капсулы 3 раза в день на протяжении трех недель,
- Энтерол — по одной капсуле 2 раза в сутки 10 дней.
- Вагинальные лекарства, на выбор:
- Лактожиналь — по одной свече во влагалище на ночь в течение двух недель;
- Лактагель — по одному тюбику во влагалище на протяжении двух недель;
- Вагинорм-С — одна вагинальная капсула в течение 12 дней.
Препараты во второй месяц лечения:
1. Активная иммунотерапия: 10 дней после менструации принимается Генферон — 250 тыс. ед. два раза в сутки интравагинально.
2. Препараты, которые активируют обмен веществ в тканях, улучшают трофику (питание клеток) и стимулируют процесс регенерации: Актовегин — одно драже 3 раза в сутки перед приемом пищи на протяжении 30 дней.
3. Физиотерапевтические методы благоприятно влияют на пораженные ткани, помогают снять воспалительные процессы, улучшить состояние сосудов и эндометрия.
В третий месяц лечения важно закрепить результат: лучше всего отправиться на санаторно-курортное лечение.
Можно поехать в «Балтийский Берег» в Зеленогорске (50 км от центра Санкт-Петербурга): там работают врачи-партнеры, сопровождающие наших пациентов на месте.Специалисты будут знать всё о вашем диагнозе и дадут своевременный совет. Стоимость индивидуальной программы составляет от 2060 рублей в сутки.
Хронический эндометрит и беременность
Как уже было сказано ранее, при хроническом эндометрите часто наблюдается бесплодие или привычное невынашивание беременности. Необходимо, чтобы слой эндометрия постоянно регенерировался: только тогда зародыш будет успешно имплантирован в матку. При хроническом эндометрите регенерация невозможна из-за воспалительного процесса, поэтому плодное яйцо не может закрепиться на эндометрии.
Даже если это происходит, беременность редко оказывается успешной: риск выкидыша сохранится на протяжении вынашивания. Такую беременность сопровождают нарушения и осложнения: в частности, возбудители заболевания могут поразить ткани плода, что приведет к его гибели.
Нарушение развития эмбриона — еще одно возможное последствие беременности при эндометрите. Поврежденному эндометрию не хватает поступления крови из-за застоя: ткань не получает кислород, витамины, питательные вещества и не передает их эмбриону.
Из-за этого ребенок может родиться с патологиями.
Кроме того в несколько раз повышается вероятность рождения раньше срока, может нарушиться формирование плаценты, так что при планировании беременности следует немедленно начать лечение этого заболевания.
В общей сложности выкидыши и бесплодие из-за хронического эндометрита связаны сразу с несколькими причинами:
- Нарушение морфологии эндометрия, из-за чего оплодотворенная яйцеклетка не закрепляется в матке и выходит вместе с выделениями — в таком случае женщина может даже не знать, что была беременна.
- Проблемы с синтезом прогестерона: этот гормон поддерживает состояние беременности, утолщая эндометрий и подготавливая слизистую матки. При хроническом эндометрите прогестерон вырабатывается слабо, а беременность прерывается на раннем сроке.
- Мужские сперматозоиды инактивируются уже при зачатии. При воспалении фагоцитарные клетки организма уничтожают чужеродные тела, за которые принимают и сперматозоиды.
Поэтому перед планированием беременности необходимо пройти полный курс лечения от эндометрита: в таком случае вероятность забеременеть может возрасти до 100 %.
В случае с ЭКО основная проблема связана именно с закреплением половых клеток в матке, поэтому для эффективности стоит сделать несколько попыток подсадить оплодотворенную яйцеклетку.
Помимо приема препаратов необходимо поберечь себя: постараться исключить стрессы, ограничить физическую нагрузку и не поднимать тяжести.
Интимный вопрос: что такое хронический эндометрит (и правильное лечение болезни)
По статистике, диагноз «хронический эндометрит» – один из самых частых спутников бесплодия. Разберемся, что это за заболевание и как его лечат сегодня.
Как возникает
Основные характеристики эндометрия
Когда возникают проблемы
5 признаков острого эндометрита
Симптомы и лечение хронического эндометрита
Хронический эндометрит и беременность
Диагностика
Лечение заболевания
Хронический эндометрит и ЭКО
До 70 % женщин, столкнувшихся с проблемой зачатия, вынашивания ребенка, страдают от этого заболевания. С учетом того, что в нашей стране (и в среднем в мире) число бесплодных пар достигает 15–25 %, масштабы проблемы трудно переоценить.
Что это такое — хронический эндометрит, почему он стал таким распространенным, чем это грозит? Разобраться в этом непростом вопросе нам поможет эксперт.
Как возникает
Это патологический процесс, характеризующийся изменением структуры, функции слизистой оболочки матки (эндометрий) вследствие перенесенного воспалительного процесса.
Механизм нарушения репродуктивной функции многогранен. Это нарушение экспрессии рецепторов к стероидным гормонам в эндометрии и, как следствие, изменение параметров так называемого окна имплантации.
Также это нарушение микроциркуляции в слизистой матки.
Это сказывается на качестве секреторной трансформации эндометрия, которая является необходимым условием для имплантации эмбриона.
Эндометрит может быть острым и хроническим.
Основные характеристики эндометрия
- Усиленное кровоснабжение (слизистая матки пронизана множеством кровеносных сосудов, которые должны питать будущую плаценту).
- Зависимость от гормонального фона.
Подчиняясь менструальному циклу, в норме эндометрий постоянно меняется, в соответствии с фазами цикла.
- При фолликулярной он растет, достигая оптимальной толщины к периоду овуляции.
- При лютеиновой под воздействием прогестерона происходит секреторная трансформация, позволяющая сделать слизистую матки пригодной для имплантации плодного яйца.
Если на этом этапе цикла оплодотворенная яйцеклетка прикрепляется к слизистой, наступает беременность. В противном случае «лишний» эндометрий сбрасывается — наступает менструация.
Когда возникают проблемы
Инфекция не может попасть в полость матки — слизистая защищена от вредного воздействия. Однако любые манипуляции, естественные и искусственные, снижающие иммунитет, нарушают защиту.
Главные факторы риска
- Роды
- Аборт
- Диагностическое выскабливание
- Гистероскопия и другие манипуляции, связанные с проникновением в матку
- Некоторые методы контрацепции (спирали и др.).
Вероятность заболевания выше у молодых женщин (до 25 лет), живущих активной половой жизнью с частой сменой партнеров, пренебрегающих барьерной контрацепцией (презервативами).
Увеличивают риск гигиенические ошибки, в частности спринцевание и промывание влагалища душем. Это ведет к механическим травмам, уничтожению нормальной микрофлоры и, как следствие, к развитию патогенной биоты. В результате снижения иммунитета падает устойчивость к инфекциям. Поэтому вероятность заражения и развития воспаления становится очень высокой.
Острый эндометрит могут вызывать разные возбудители: бактерии, грибки или вирусы, которые есть даже в здоровом организме.
Однако прямой угрозой являются заболевания — острые и хронические воспалительные процессы в органах малого таза, в том числе — аутоиммунной природы, которые и становятся воротами для патогенов.
Чаще всего «виновниками» острого эндометрита становятся различные урогенитальные инфекции и неспецифическая бактериальная флора.
5 выраженных признаков острого эндометрита
- Повышение температуры тела.
- Тахикардия.
- Гнойно-кровянистые выделения.
- Изменения в анализах крови — лейкоцитоз, увеличение СОЭ.
- Боли в нижней части живота, от ноющих до нестерпимых.
Как правило, острый развивается через три-четыре дня после родов или гинекологических манипуляций и требует лечения в стационаре (а также лечения полового партнера).
Обычно назначают антибиотики, реже требуется оперативное вмешательство. Без срочного принятия этих мер возможны грозные осложнения, вплоть до смертельно опасного перитонита.
Хронический эндометрит: симптомы и лечение
Он часто протекает бессимптомно, его сложно диагностировать. В основном, с этим заболеванием сталкиваются пациентки, страдающие бесплодием.
У 35–40 % пациенток нет какие-либо клинических проявлений болезни), подозрение на хронический эндометрит практически всегда связано с уже выявленной репродуктивной проблемой, в том числе:
- с невынашиванием беременности в малые сроки;
- с наступлением беременности;
- с несоответствием толщины эндометрия дню менструального цикла — на это указывает эхографический рисунок при УЗИ состояния органов малого таза.
Положение осложняется тем, что заболевание практически никогда не является единственным фактором бесплодия. Оно обычно сопровождается (и даже маскируется) целым рядом других, более явных проблем.
Как правило, женщины, которым уже поставлен диагноз «трубно-перитонеальное бесплодие» (непроходимость маточных труб), страдают хроническим эндометритом.
Причина одинаковая – перенесенные и невылеченные воспалительные процессы органов малого таза.
Хронический эндометрит и беременность
Состояние встречается практически в ⅔ случаев бесплодия, особенно часто — при наличии трубно-перитонеального фактора. Это — причина 63 % привычных выкидышей, формируется в 100 % случаях замершей беременности.
Однако фатальной для репродуктивной функции болезнь не является — существует несколько современных стратегий, схем лечения, которые дают высокие шансы забеременетьи родить здорового ребенка. Главное условие — как можно более раннее начало процедур, в том числе диагностических.
Диагностика
Как правило, начинается с общих методов (помимо анализа истории болезни и жалоб женщины).
- С исследования мазков из влагалища, шейки матки, уретры.
- С результатов посевов на условно-патогенную флору, ПЦР-диагностики отделяемого цервикального канала, полости матки.
- С трансвагинального ультразвукового исследования органов малого таза (эхопризнаки), ряда сопутствующих исследований.
Точную картину, подтверждающую или опровергающую диагноз, может показать только гистероскопия с гистологическим (оценка состояния образца клеток ткани под микроскопом) исследованием образца слизистой (биопсии).
Это инвазивная (связанная с проникновением в организм — операцией) процедура. В процессе под внутривенной анестезией через шейку матки вводится специальный инструмент — гистероскоп.
Это тонкая (5 мм) металлическая трубка, оснащенная оптической системой, видеокамерой, лампочкой.В современных клиниках гистероскоп помогает вывести на экран компьютера изображение слизистой В современных клиниках гистероскоп помогает вывести на экран компьютера изображение слизистой матки с увеличением до 150 раз. Это позволяет врачу-гинекологу максимально подробно изучить поверхность эндометрия и взять биопсию из очаговых участков — крошечные кусочки ткани, которые вызывают подозрение.
Противопоказания к гистероскопии
- Любые острые воспалительные процессы органов мочеполовой системы
- Беременность на любом сроке
- Повреждения половых органов
- Обострения заболеваний других органов и систем
- Острые инфекционные состояния
Подготовка к гистероскопии
Она включает ряд обязательных исследований, которые нужно пройти перед процедурой.
- Общий и биохимический анализы крови, общий анализ мочи, коагулограмму.
- Исследование на сифилис, ВИЧ, гепатиты В и С, определение группы крови, резус-принадлежности.
- Мазок на флору из половых путей, онкоцитологию.
- ЭКГ.
- УЗИ органов малого таза.
- Флюорографию или рентген легких.
Потребуется консультация терапевта, а также других специалистов (по показаниям).
К самой операции не нужна специфическая подготовка. Приходить необходимо на голодный желудок — не есть, не пить минимум восемь часов до предполагаемого времени хирургического вмешательства.
Гистероскопия проводится под внутривенной анестезией. После того как она подействует, осуществляется расширение полости матки жидкостью. Стерильный инструмент вводят через цервикальный канал, врач ведет наблюдение за изображением на мониторе компьютера.
После манипуляции возможны кровяные выделения из влагалища. В зависимости от выполненного объема вмешательства, они могут продолжаться от нескольких дней до двух недель. Кроме того, в течение двух недель стоит воздержаться от половой жизни, активной физической нагрузки и приема ванны, а также от посещения бани, бассейна (разрешается душ).
Лечение заболевания
«Золотым стандартом» считается так называемая циклическая гормональная терапия. При необходимости она сочетается с антибактериальным и иммуноподдерживающим лечением.
Суть терапии — в выверенном чередовании гормонов, нормализующих фазы менструального цикла. При первой фазе организм насыщается эстрогенами, при второй — гестагенами, вызывающими регулярное кровотечение. Она снимает воспаление, стабилизирует эндометрий, нормализует гормональный фон, восстанавливая условия для имплантации эмбриона и наступления беременности.
Хронический эндометрит и ЭКО
Если после комплексного лечения естественная беременность не наступает, есть все показания обратиться к вспомогательным репродуктивным технологиям (ВРТ). Сегодня ЭКО — один из немногих методов, дающих очень хороший результат благодаря модификации этой процедуры — сегментации цикла экстракорпорального оплодотворения.
Развившаяся в последние годы криоконсервация, которая обеспечивает практически 100% выход замороженных эмбрионов из заморозки, позволила оптимизировать цикл ЭКО при хроническом эндометрите. Так называемая тактика Freeze All помогает разделить ключевые события ЭКО (пункцию и перенос) на два разных менструальных цикла. Это позволяет не перегружать организм лекарственными препаратами.
В этом случае с целью подготовки эндометрия со второго–пятого дня менструального цикла назначаются препараты эстрогенов при постоянном контроле с помощью УЗИ.
При достижении эндометрием определенной толщины, структуры в терапию включают препараты прогестерона — гормона, готовящего эндометрий к имплантации эмбриона. Через два–четыре дня врачи выполняют перенос размороженных эмбрионов, а затем наблюдают за пациенткой.
Почти в половине случаев (до 45 %) через несколько дней анализ на ХГЧ показывает положительный результат.
Источники и литература
1. Рудакова Е.Б., Стрижова Т.В., Федорова Е.А., Сергеева И.В. Хронический эндометрит: неудачи и дефекты имплантации // Сборник тезисов XXIX Ежегодной международной конференции РАРЧ. Ростов-на-Дону, 2019. С. 70.
Эксперт
Елена Младова, репродуктолог, главный врач клиники REMEDI Clinic
Матка и эндометрий, что нужно знать женщине?

Матка — женский орган, об истинном назначении которого забыли.
Множество жестоких манипуляций приводит к травмированию матки, а, может быть, они травмируют не только орган? Может, эти шрамы возникают в нашей женской душе? Матка подвергается выскабливаниям, чтобы удалить полипы, которые вырастут вновь, если ничего не менять. Дело доходит и до удаления самого органа, если медлить и ничего не делать.
В древности матка была главным органом для женщины.
Символом матки считался плод с семенем, чаще всего, груша или яблоко. Семя — символ зарождения новой жизни. Маткой и способностью женщин к деторождению восхищались.
Матка считалась священным местом для вынашивания детей, колыбелью эмоций и идей для творчества. С каждым циклом матка обновляется. Эндометрий растет, стареет и отторгается.
Вместе с эндометрием обновляемся и мы, наши идеи, эмоции, чувства.
Стабильный гормональный баланс, когда количество эстрогена равно количеству прогестерона, делает маточную выстилку ровной, менструальный цикл — безболезненным, прикреплению эмбриона во время зачатия ничего не препятствует. Если толщина маточной подкладки составляет более 15 мм, это затрудняет прикрепления эмбриона. А повышенное количество рецепторов к эстрогену в мышечном слое эндометрия провоцирует возникновение полипов.
Какие признаки свидетельствует о толстом эндометрии, развитии полипа?
- нерегулярные менструации;
- обильное кровотечение, когда одной прокладкитампона хватает на 2-3 часа;
- кровотечение между циклами;
- болезненность менструации;
- болезненность во время секса.
В чем причина утолщения эндометрия?
- При гормональном дисбалансе и отсутствии менструаций эндометрий не обновляется, что приводит к его утолщению. Разрастание эндометрия и увеличение количества эстрогеновых рецепторов наблюдается при развитии эндометриоза, что может сопровождаться ретроградными менструациями. В этом случае частички эндометрия с обратным током крови попадают в полость брюшины, а не во влагалище. Это приводит к распространению клеток эндометрия в брюшной полости.
- Еще одно распространенное проявление дисбаланса эстрогена и прогестерона— полипы. Это разрастание отдельного участка эндометрия в матке или в области шейки матки. Часто полипы появляются при увеличении веса, когда эстроген начинает активнее вырабатываться жировыми клетками. Мы получаем доминирование эстрогена, и как результат — СПКЯ. Инфекции малого таза, застой в малом тазу. В процессе беременности утолщение внутреннего слоя матки происходит естественным образом для поддержания плода.
Вот история из моей жизни.
В 2010 г. на УЗИ у меня было диагностировано увеличение эндометрия в матке. Тогда с врачом УЗИ мы расценили это, как возможность имплантации плодного яйца, но прошла неделя, имплантации не было, пошла вторая и началось небольшое кровотечение, которое не прекращалось, а усиливалось. История закончилась усилением кровотечения, постановкой диагноза внематочная беременность и госпитализацией.
Еще одно УЗИ в стационаре помогло избежать выскабливания, которое обычно назначают в этом случае. Для меня это был кошмар, так как я планировала беременность и была в ожидании счастливого материнства. Такой исход заставил меня задуматься и начать работу над собой. Я стала учиться понимать свой организм и его желания, так как я не хотела повторения этого состояния. Я хотела стать мамой.
Что делать, чтобы не допустить изменений?
Для этого начните работать над снижением эстрогена, который является провокатором основных проблем, описанных выше. Выскабливание — это процедура на крайний случай, так как внутренний слой вы уберете, а причина останется.
- Свое исцеление я начала с усиления сопротивления организма к стрессу, так как у меня гормональный дисбаланс был спровоцирован именно проблемами на работе. Для снижения стресса я использовала зверобой и препараты с ним. Увеличила количество магния, для снятия раздражительности и тревожности.
- Для выведения избытка эстрогена из организма убедитесь, что в вашем рационе достаточное количество овощей и фруктов. Зимой лучше, чтобы это были обработанные фрукты и овощи, тушеные или запеченные. Так как сырые фрукты и овощи в большом количестве зимой могут увеличивать количество слизи в кишечнике и газообразование. В остальные периоды сырых овощей и фруктов может быть больше.
- Проследите, чтобы в рационе не было сои, так как она способствует увеличению эстрогенов, исключение ферментированная соя — мисо, соевый соус, темпе.
- Минимизируйте количество продуктов, раздражающих кишечник — мучное, сладкое, молочное, кофе, алкоголь.
- Убедитесь, что в рационе достаточно белка. Курица, индейка, рыба, фасоль, чечевица, гречка, киноа, кукуруза, бурый рис.
- В крестоцветных овощах — брокколи, цветной капусте присутствует индол-3-карбинол, который снижает доминирование эстрогена. Рекомендуемая дозировка этого вещества должна быть 100-200 мг в день. В своей практике я использую такие препараты как “Супер индол” и “Индофорт” компании Витамакс.
- Для восполнения уровня железа после обильного кровотечения я использую препарат “Зеленое волшебство”, где присутствует хлорелла с разрушенной стенкой для эффективного усвоения железа.
- Восстанавливаю уровень прогестерона для снижения доминирования эстрогена — при помощи крема на основе дикого ямса.
- Прокладки и тампоны обрабатываются химическим составом с парабенами и фталатами для отбеливания хлопка, что может послужить дополнительным источником ксеноэстрогенов, поэтому я перешла на использование менструальной чаши, что удобно и практично. Также менструальная чаша позволяет оценить количество и цвет менструальной жидкости.
Как восстановить матку в случае разрастания внутреннего слоя, мы с вами обсудили. Возможна противоположная ситуация, когда слой эндометрия в матке тонкий, что затрудняет имплантацию плодного яйца и развитие беременности и свидетельствует о недостаточном уровне эстрогена.
В норме слой эндометрия в матке должен быть в пределах 8 мм.
В чем причина тонкого слоя эндометрия в матке? Недостаточное количество эстрогена приводит к нарушению маточного цикла, аменорее и уменьшению эндометрия. Выработка эстрогена снижается у женщин чаще после 40, либо при развитии ранней яичниковой недостаточности, низкожировой диете.
Застой в малом тазу снижает кровоснабжение матки, что приводит к развитию незрелого эндометрия. Также последствиями застоя в малом тазу может стать спазмирование артерий и нарушение кровотока в матке. Этому способствует сидячий образ жизни, неправильное расположение матки — наклон кзади (так звучит термин) или в сторону.
Если в матке в области питающего эндометрий сосуда, формируется фибромиома, то это тоже снижает кровоснабжение.
Инфекции и воспаления в матке, частые выскабливания, шрамы после удаления миомных узлов, кесарево сечения могут привести к развитию рубцовой ткани эндометрия.
Также здоровью матки вредит применение препаратов, обладающих антиэстрогеновыми свойствами. В основном это средства для экстренной контрацепции — постинор, кломид, томоксифен и т.д. Либо использование препаратов с прогестинами, что вызывает истончение эндометрия и атрофию матки. Чем дольше используются эти препараты, тем слабее и тоньше эндометрий.
Что делать?
- Восстановить количество жиров в питании, жирорастворимых витаминов А и D, Е.
- Двигайтесь, чтобы убрать застой и сжатие репродуктивных органов при сидении. Ходьба обеспечивает приток крови к матке и питает эндометрий. Упражнение “Корневой замок” из йоги помогает массировать матку, поддерживать эластичность мышц и увеличивает приток крови к ней.
- Массаж с касторовым маслом улучшает кровообращение и лимфоток органов брюшной полости и малого таза.
- Если вы использовали контрацептивы, антиэстрогеновые препараты перед планированием беременности сделайте перерыв 3-6 месяцев, чтобы дать восстановиться маточному слою.
- Можно использовать травы для восстановления маточного слоя эндометрия. Красный клевер восстанавливает кровообращение, очищает кровь, обладает эстрогеновым эффектом, поддерживает работу печени и почек, что помогает выводить ксеноэстрогены.
- Шатавари — адаптоген, помогает увеличить адаптацию организма к стрессу и поддержать уровень эстрогена.
- Маточное молочко — эстрогеновый эффект был подтвержден в исследовании, проведенном в Японии в 2007 году на крысах, у которых после применения маточного молочка происходило увеличение матки и маточного слоя. Маточное молочко и водоросли, богатые железом, магнием, селеном можно получить из препарата “Зеленое волшебство”.
- Семя льна содержит лигнаны, вещества, которые увеличивают количество эстрогенов в организме и защищают нас от ксеноэстрогенов.
- Корень маки перуанской, дикий ямс — регулируют количество эстрогена.
- Листья малины содержат каратиноиды, витамин А, С, Е, железо, фосфор, кальций, кремний. Листья малины регулируют гормональный баланс, поддерживают общее здоровье матки.
Для усиления циркуляции крови в матке нужно принимать витамин Е и L-аргинин. В 2010 г. было проведено исследование, в котором было отражено, что сочетание этих веществ увеличивают толщину эндометрия.
600 мг витамина Е увеличивали кровоток маточной артерии у 72% женщин, толщину эндометрия у 52% участвовавших в исследовании женщин.
Аргинин увеличивал толщину эндометрия у 67% женщин, маточный кровоток у 89% женщин.
Системная энзимотерапия — протеолитические ферменты также показаны для здоровья матки. Они усиливают кровоток, так как увеличивают гибкость эритроцитов, снижают агрегацию тромбоцитов, предотвращают аномальное свертывание крови.
Ферменты снижают воспаление и улучшают кровообращение, стимулируют образование здоровой ткани, убирают застойную кровь, усиливают выведение токсинов. Если в матке присутствует рубцовая ткань, ферменты работают над разрушением рубцовой ткани, уменьшают боль, отек и воспаление.
Витамин С (аскорбат магния или калия) способствует выработке новых коллагеновых волокон и укреплению стенок матки и внутреннего слоя.Наберитесь терпения и следуйте неотступно программе и рекомендациям специалиста, который вас ведет. При восстановлении натуральными методами результат можно получить после 3-6 месяцев применения программы. Слушайте организм, четко отслеживайте изменения, верьте в себя, и у вас обязательно будет результат, как это произошло у меня.
P.S. В программах использованы препараты Витамакс, если хотите получить мои рекомендации по применению. Оставляйте заявку на консультацию по БАД.
Источник
Фото
Мнение редакции может не совпадать с мнением автора.
В случае проблем со здоровьем не занимайтесь самолечением, проконсультируйтесь с врачом.
Нравятся наши тексты? Присоединяйтесь к нам в соцсетях, чтобы быть в курсе всего самого свежего и интересного!
Может ли эндометрит привести к бесплодию

Причиной не наступления беременности у женщины в большинстве случаев становятся гинекологические заболевания. Эндометрит провоцирует бесплодие, ухудшает репродуктивную функцию. От патологии страдают преимущественно женщины детородного возраста.
Чтобы воспаление слизистой оболочки матки не нарушило функционирование репродуктивной системы, следует вовремя начать лечение. Если своевременно начать терапию, болезнь не приведет к бесплодию.
Как распознать заболевание, можно ли забеременеть при эндометрите?
Эндометрит что это такое
Энометритом называется процесс, когда воспаляется слизистая оболочка матки.
Патология опасна распространением инфекции, со временем она локализуется на соседних органах: яичниках, маточных трубах, вызывая ряд сопутствующих осложнений.
В результате воспалительного процесса возникают аднексит, оофорит, появляются спайки, полипы, что неблагоприятно сказывается на репродуктивной функции, приводит к бесплодию.
Изначально возникает острая форма болезни, она со временем при неполноценном лечении или его отсутствии перетекает в хроническую. Острый эндометрит невозможно не заметить, он проходит с ярко выраженной симптоматикой. Хронический недуг способен развиваться на протяжении нескольких месяцев, лет, на незначительные признаки женщина, как правило, не обращает внимания.
Причиной возникновения заболевания становятся:
- послеродовой период, когда тело матки находится в уязвимом состоянии, повышается риск проникновения инфекции;
- внутриматочные контрацептивы;
- частые спринцевания;
- ИППП (инфекции, передающиеся половым путем), такие как трихомониаз, хламидиоз и прочие;
- нарушение микрофлоры влагалища (бактериальный вагиноз);
- гинекологические процедуры (выскабливание, гистероскопия, установка внутриматочной спирали).
При возникновении эндометрита страдают репродуктивные органы, полноценное оплодотворение без которых невозможно. Вследствие обширного воспалительного процесса и нарушения функционирования тела матки, у женщины нередко наступает бесплодие.
Эндометрит как причина бесплодия
Воспаление слизистой оболочки матки приводит к нарушению работы рецепторов, находящихся в эндометрии. Они играют важную роль в процессе оплодотворения и последующих преобразований плодного яйца. Для полноценного формирования фетоплацентарной системы необходимо хорошее кровообращение, утолщение слизистой оболочки, увеличение желез.
Если женщине поставили диагноз «эндометрит», это говорит о нарушении одного из перечисленных процессов в матке. Из-за эндометрия, который при бесплодии утончается, становится невозможным полноценное закрепление плодного яйца. Возникают сбои, нерегулярность в менструальном цикле, овуляция начинает носить непостоянный характер.
Совокупность патологических процессов, протекающих при эндометрите, становятся причиной бесплодия. Гинекологи говорят о наиболее распространенных факторах, приводящих к невозможности оплодотворения и вынашивания беременности при эндометрите:
- истощение слизистой оболочки матки;
- детородный орган в виду сбоя в работе рецепторов перестает реагировать на уровень гормонов, циклически изменяющийся;
- сопутствующие осложнение (воспалительные процессы в яичниках, маточных трубах, влагалище);
- появление спаек в полости матки.
Читать также Есть ли связь между гиперпролактинемией и бесплодием
Женщины должны понимать, приводит к бесплодию не само заболевание, а его сопутствующие осложнения. Поэтому врачи говорят о важности своевременного лечения.
Острый и хронический эндометрит
Острая форма заболевания вызывается различными грибками, вирусами, бактериями, паразитами. В анализах может присутствовать смешанная флора. Он отличается ярким проявлением. Возникает в результате операционных вмешательств, аборта, диагностического выскабливания, гистероскопии, кесарева сечения, ИППП.
К бесплодию приводит в большинстве случаев не острый, а хронический эндометрит. Он имеет стертую и неяркую симптоматику, воспалительный характер развивается несколько месяцев, лет, что приводит к нарушению функций детородного органа.
Клинические проявления
Симптомы острого эндометрита начинают проявляться спустя 1-2 дня от воздействия стимулирующего заболевание фактора. Женщина замечает следующие проявления:
- повышение температуры тела до 38 градусов;
- ноющие и тянущие боли внизу живота;
- выделения из влагалища гнойного или кровянистого характера;
- во время полового акта появляется сильная боль в области гениталий.
После родов эндометрит проявляется более выражено:
- появляется озноб от повышенной температуры тела, лихорадка;
- возникают сильные боли внизу живота;
- женщина замечает обильные выделения из влагалища (начинаются в первые дни после родовой деятельности, дурно пахнут).
Отправную точку в развитии хронического эндометрита сложнее выявить. Болезнь может проявиться через месяцы или годы после лапароскопии матки, родов, аборта, инфицирования.
На протяжении пубертатного периода женщина не ощущает никаких неприятных симптомов. Заболевание в 80% случаев диагностируется в результате ультразвукового исследования.
Минимальная часть женщин замечают проявления хронической формы недуга. Она проявляется в симптомах:
- слизистые или гнойные выделения из влагалища;
- тянущие болевые ощущения внизу живота несильного характера;
- болезненные месячные;
- боли в поясничной области;
- возникают трудности с зачатием малыша.
Аутоиммунные процессы при хроническом эндометрите
При недостаточном иммунитете возникают аутоиммунные процессы, когда организм перестает различать здоровые и разрушенные клетки органа, начинает поражать здоровый эндометрий.
Для протекания аутоиммунного хронического эндометрита не нужен стимул в виде инфекции, родов, аборта, лапароскопии и других факторов. Разрушение эндометрия происходит самостоятельно, поэтому большинство исследований не подтверждают диагноз. Развиваются аутоиммунные процессы после перенесения хронической формы недуга.
Читать также Психологическое бесплодие
Лечение
Лечение хронического и острого эндометрита отличается. Первая форма поддается терапии гораздо лучше. Лечить острый эндометрит принято в стационарном режиме. Пациентке предлагают антибактериальную терапию, она может сочетать несколько антибиотиков, общеукрепляющие препараты.
Обязательно вводятся солевые растворы, они снимают общую интоксикацию организма. В терапию включают противогрибковые средства при необходимости, пробиотики, иммуномодуляторы, антигистаминные препараты. Хорошо помогает снять симптомы заболевания аутогемотерапия. Она может входить в комплекс лечения, как вспомогательный метод.
Хроническую форму болезни принято лечить комплексным подходом. В состав терапии входят средства:
- иммуномодулирующего действия;
- антигистаминного;
- антибактериального;
- антибиотического;
- общеукрепляющего;
- противомикробного свойства.
Принято подключать физиопроцедуры. Если женщине поставлен диагноз хронический эндометрит и бесплодие, в состав комплексного лечения могут войти гормональные препараты (прогетерон, эстрадиол). Они помогают восстановить чувствительность рецепторов эндометрия.
Можно ли забеременеть при эндометрите
У женщин при хронической форме эндометрита сможет наступить беременность, если полость матки не потеряла чувствительность, когда рецепторы сохранили свои функции. Если диагностика бесплодия показывает, что выраженных изменений эндометрия нет, существует возможность зачатия ребенка, но появляется высокий риск выкидыша, замирания, когда патология не вылеченная, имеется обострение.
При развитии воспалительного процесса забеременеть в 90% случаев не получится, слизистая не готова к прикреплению эмбриона. Она не может способствовать его полноценному развитию. Поэтому врачи говорят о важности лечения эндометрита во избежание развития бесплодия.
Что нужно знать о планировании беременности
Когда женщина решает забеременеть с диагнозом эндометрит, ей придется пройти многочисленные обследования и длительную терапию. Лечение будет сводиться к устранению воспалительного процесса, восстановлению рецепторов матки, приведению слизистой к нужной толщине, необходимой для прикрепления и вынашивания плода.
Женщине следует:
- пройти курс лечения, включающий противомикробную, антибактериальную, иммуномодулирующую терапию;
- пропить препараты, помогающие восстановить толщину эндометрия;
- применять курс физиотерапии;
- лечить яичники (они нередко воспалены при эндометрите).
Читать также Генетические причины бесплодия
Беременность после лечения эндометрита стоит планировать не ранее полугода. Длительный срок необходим для полноценного восстановления матки. Если забеременеть не получается естественным путем или в результате обследования женщине ставится диагноз бесплодия, беременность может наступить вследствие применения ЭКО (экстракорпорального оплодотворения).
Эко после эндометрита
Перед проведением процедуры гинеколог посоветует пройти обязательное лечение. Хронический эндометрит и ЭКО несовместимы, необходима терапия, чтобы восстановить и подготовить слизистую матки для полноценного оплодотворения.
Врачи объясняют, почему воспаленный эндометрий не способен привести к полноценной беременности, часто является причиной бесплодия.
Он не имеет необходимую толщину для прикрепления плода, его дальнейшего питания, что приводит к выкидышу, либо замиранию.
Семья может пройти несколько процедур ЭКО для достижения положительного результата, к этому нужно быть готовым. Для полноценного оплодотворения важны многие факторы:
- возраст женщины;
- соматическое состояние пациентки;
- качество эмбрионов;
- отсутствие патологий матки.
Подсадка эмбриона происходит на определенном цикле ЭКО. В норме окно имплантации возникает на 6-8 сутки, после овуляции. Эта дата приходится на 19-22 день менструации.
В данный период высока вероятность полноценного и благоприятного прикрепления эмбриона к стенке матки.
При хроническом эндометрите частота беременности составляет 66% против неудачных 33%, но только после тщательного обследования и лечения женщины.
Потенциальные осложнения
Лечить эндометрит следует обязательно, чтобы в дальнейшем избежать серьезных осложнений, к которым приводит нередко патология. Женщина должна понимать, что воспалительный процесс в полости матки способствует развитию бесплодия. Гинекологи с повышенным вниманием ведут беременность у пациенток с хроническим эндометритом.
Запущенное воспаление способно привести к осложнениям в виде:
- спаечной болезни;
- оофорита, аднексита;
- перитонита;
- кист, полипов;
- бесплодия.
Чтобы предупредить появление осложнений эндометрита, следует вовремя начать комплексную терапию. Гинекологи говорят о важности такого фактора, как сексуальная жизнь. Проникновение половым путем любой инфекции способно вновь привести к развитию патологии, либо вызвать осложнения при ее наличии.
Если у женщины нет постоянного партнера, необходимо предохранятся с помощью контрацептивов с момента начала лечения до планируемой беременности. Важно ежегодно проходить УЗИ с целью выявления бессимптомных воспалительных процессов и их дальнейшего лечения.
Это обеспечит благоприятный прогноз для дальнейшего планирования беременности.
