Патология последа
Содержание
Патология пуповины плода
■ изменение длины (абсолютная и относительная короткость);
■ наличие узлов пуповины (истинные и ложные);
https://www..com/watch?v=ytpressru
■ аномалии сосудов пуповины (единственная артерия, наличие дополнительного сосуда, аневризма, атипичные анастомозы);
■ опухоли пуповины (гемангиома);
■ нарушение ее прикрепления к плаценте (краевое, оболочечное, расщепленное);
■ обвитие пуповины вокруг шеи, туловища, конечностей плода;
■ изменения толщины пуповины (тощая пуповина, отечная).
Этиология и патогенез
Так как «патология пуповины» является собирательным понятием, то и этиология у каждого состояния своя.
Почти все виды патологии пуповины приводят к расстройству кровообращения плода. В акушерской практике хорошо известны случаи асфиксии вследствие нарушения циркуляции крови в сосудах пуповины от сдавления пупочного канатика при наличии истинных и ложных узлов пуповины, аномалий сосудов, опухолей и др.
Гипоксия плода наиболее часто обусловлена тугим обвитием пуповины вокруг шеи, туловища или конечностей плода. При этом не только уменьшается или прекращается ток крови в сосудах пуповины, но в результате сдавления яремных вен плода возникает застой крови в сосудах мозга и рефлекторная остановка сердца.
Асфиксия, возникающая у плода при нарушении кровообращения в пуповине, носит респираторный характер. Она связана с недостаточным поступлением кислорода и избыточным накоплением СО2.
Истинные узлы пуповины образуются в ранние сроки беременности, когда небольшие размеры плода позволяют ему проскочить через петлю пуповины.Ложные узлы пуповины представляют собой ее локальные утолщения вследствие варикозного расширения пупочной вены или скопления вартонова студня. Практического значения ложные узлы пуповины не имеют.
К патологическому прикреплению пуповины относятся ее краевое и оболочечное (плевистое) прикрепление. В последнем случае пуповина прикрепляется к оболочкам на некотором расстоянии от края плаценты.
Сосуды пуповины при этом направляются к плаценте по оболочкам.
Чаще всего при излитии околоплодных вод или амниотомии в случае оболочечного прикрепления пуповины происходит разрыв сосудов и нередко наступает внезапная смерть плода.
Клинические признаки и симптомы
Клиническими признаками патологии пуповины являются повышение или ослабление двигательной активности плода, нарушение сердечной деятельности, задержка развития плода.
Нарушения сердечной деятельности плода в родах наиболее часто обусловлены патологией пуповины (обвитие, короткость, прижатие, выпадение петель пуповины и др.).
Так как при патологии пуповины практически всегда наблюдается гипоксия плода, одним из симптомов является появление мекония в околоплодных водах.
Диагноз и рекомендуемые клинические исследования
Диагностика патологии пуповины во время беременности на основании данных клинического исследования практически невозможна.
Признаками патологии пуповины могут быть повышение или ослабление двигательной активности плода, задержка развития плода, изменение сердечной деятельности.
Информативными методами диагностики являются УЗИ, кардиотокография, допплерометрия. Наиболее часто патология пуповины проявляется в родах.
Диагностика патологии пуповины во время родов затруднена. Предположить чрезмерно короткую пуповину и обвитие в родах можно на основании следующих признаков: изменения сердечной деятельности плода во время схватки и выравнивания ее при изменении положения роженицы, медленного продвижения головки плода в периоде изгнания.
В случаях предлежания или выпадения пуповины при влагалищном исследовании во время родов можно пропальпировать петлю пуповины. Предлежащую петлю пуповины можно диагностировать при амниоскопии.
Клинические симптомы гипоксии плода в родах, связанные с патологией пуповины, проявляются нарушением его сердечной деятельности.
Помимо аускультации наиболее доступным методом выявления гипоксии плода в родах является кардиотокография.
При кардиомониторном наблюдении к начальным признакам гипоксии плода в первом периоде родов относятся брадикардия до 100 уд/мин как при головном, так и при тазовом предлежании плода, периодическая монотонность сердечного ритма.
https://www..com/watch?v=ytadvertiseru
Реакция на схватку проявляется кратковременными поздними децелерациями до 70 уд/мин. Во втором периоде родов начальными признаками гипоксии плода служат брадикардия до 90 уд/мин или тахикардия до 200 уд/мин, регистрируется периодическая монотонность ритма. В ответ на потугу возникают поздние децелерации до 60 уд/мин.Наиболее информативными и точными методами оценки состояния плода в родах являются кардиомониторный контроль и ультразвуковое сканирование. По данным УЗИ можно диагностировать обвитие пуповины вокруг шеи и туловища плода.
Чрезмерно длинная пуповина (70—80 см и более) является частой аномалией. Самым тяжелым осложнением (для плода) при длинной пуповине является выпадение ее петель в момент излития околоплодных вод при подвижной головке плода.
Независимо от предлежания плода регистрируются стойкая монотонность ритма и аритмия. Реакциями на схватку являются возникновение длительных поздних W-образных децелераций с урежениями до 80 уд/мин при тазовом предлежании плода.
В периоде изгнания к выраженным признакам гипоксии плода относятся появление на кардиотокограмме выраженной брадикардии до 80 уд/мин или тахикардии более 190 уд/мин; регистрируются стойкая монотонность ритма и аритмия, в ответ на потугу отмечаются длительные поздние децелерации до 50 уд/мин как при головном, так и при тазовом предлежании плода. При головном предлежании вне схватки регистрируются W-образные децелерации до 50 уд/мин.
В процессе родов в отличие от антенатального периода прогностически неблагоприятным фактором в отношении гипоксии следует расценивать появление дыхательной или двигательной активности плода.
Регулярная выраженная двигательная активность плода как в первом, так и во втором периодах родов представляет собой большую угрозу для новорожденного, являясь причиной развития у него аспирационного синдрома.
Большое значение в выявлении гипоксии плода имеет исследование КОС крови, полученной из предлежащей части. В первом периоде родов рН ниже 7,2 свидетельствует о гипоксии плода, а от 7,20 до 7,24 — о преацидозе, в связи с чем требуется повторное исследование. Нижняя граница нормы рН во втором периоде родов — 7,14.
Выделение мекония в процессе родов не столько характеризует состояние плода, сколько заставляет обратить внимание на угрожающую ситуацию и имеет значение лишь при головном предлежании. В зависимости от длительности и глубины гипоксии примесь мекония в водах имеет разный характер: от взвешенных кусочков в начальной стадии гипоксии до образования грязной эмульсии при тяжелой гипоксии.
Клинические рекомендации
Аскорбиновая кислота, 5% р-р, в/в капельно 5—10 мл каждые 4 ч
Кокарбоксилаза в/в капельно 50— 100 мг в 400 мл 5% р-ра декстрозы каждые 4 ч.
В родах можно использовать перемену положения роженицы.
Аминофиллин, 2,4% р-р, в/в струйно медленно 5—10 мл, однократно, в первом периоде родов. Для улучшения снабжения организма матери кислородом применяется вдыхание роженицы 40—60% кислородно-воздушной смеси в количестве 4—5 л/мин.
Проведение данных мероприятий предшествует оперативному родоразрешению:
■ кесареву сечению;
■ наложению акушерских щипцов;
■ извлечению плода за тазовый конец;
■ вакуум-экстракции;
■ перинео- или эпизеотомии. Профилактика гипоксии плода и асфиксии новорожденного должна основываться на ранней дородовой диагностике патологии пуповины и состоять из следующих компонентов:
■ своевременной госпитализации беременной из группы риска развития гипоксии плода;
■ проведения интенсивной терапии акушерской и экстрагенитальной патологии беременных;
■ выбора адекватных методов родоразрешения;
■ комплексной терапии гипоксии плода, включающей коррекцию расстройств гемодинамики, микроциркуляции, нарушений метаболизма, функции фетоплацентарного комплекса;
■ досрочного родоразрешения в отсутствие эффекта от проводимой терапии.
В процессе родов лечение и профилактика гипоксии плода, асфиксии новорожденного обязательны при:
■ слабости родовой деятельности и длительном безводном промежутке при несвоевременном излитии вод;
■ перенашивании беременности;
■ гестозах (длительно текущие или тяжелые формы);
■ тазовом предлежании плода;
■ изосерологической несовместимости крови матери и плода;
■ сахарном диабете, сердечно-сосудистых заболеваниях и других состояниях, влияющих на плод.
Обвитие пуповины вокруг шеи плода, установленное по данным УЗИ, особенно двух- и трехкратное, вызывающее гипоксию плода (ПСП более 1,5), является показанием к абдоминальному родоразрешению.
В родах при головном предлежании плода предлежащую пуповину следует попытаться заправить за головку. Если это сделать не удается, то показано кесарево сечение.
При выпадении петель пуповины при тазовом предлежании плода во втором периоде родов допустимо ведение родов через естественные родовые пути (экстракция плода за тазовый конец).При острой гипоксии плода, вызванной патологией пуповины при головном предлежании во втором периоде родов, при наличии условий роды можно закончить наложением акушерских щипцов.
Оценка эффективности лечения
Главным критерием эффективности лечения является состояние плода и новорожденного.
Ошибки и необоснованные назначения
Основной ошибкой является несвоевременное принятие решения о необходимости оперативного родоразрешения.
Прогноз
Зависит от вида патологии пуповины.
https://www..com/watch?v=ytcreatorsru
В.И. Кулаков, В.Н. Серов
https://www..com/watch?v=ytdevru
Опубликовал Константин Моканов
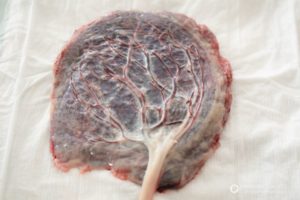
Аномалии плаценты

Аномалии плаценты – это нарушения нормальной локализации, прикрепления или формы последа. Могут протекать бессимптомно, характеризоваться признаками фетоплацентарной недостаточности со второго триместра беременности, проявляться угрозой преждевременных родов или кровотечением.
Диагностика проводится по данным УЗИ, фетометрии и кардиотокографии плода. Специфическое лечение не разработано. Терапия направлена на поддержание кровотока, устранение признаков гипоксии и пролонгирование беременности.
По показаниям после родов проводится ручное отделение плаценты, гистерэктомия.
Аномалии плаценты встречаются с различной частотой. Низкая плацентация, предлежание плаценты в третьем триместре наблюдается у 3% беременных.
Плотное прикрепление последа, приращение к миометрию чаще встречается у беременных с рубцами на матке, перенесших большое количество абортов и выскабливаний, с высоким паритетом родов.
За последние десятилетия отмечается увеличение количества приращений последа в 50 раз, что связывают с ростом показаний для кесарева сечения. Аномалии плаценты ведут к повышению частоты кровотечений в последовом и послеродовом периоде, осложнениям со стороны плода.
Аномалии плаценты
Аномалии плаценты возникают как результат компенсаторно-приспособительных реакций при патологических состояниях эндометрия и миометрия. Врастание, низкая плацентация и изменение формы происходят по одним и тем же причинам. Чаще всего развитие аномалии наблюдается при наличии следующих предрасполагающих факторов:
- Патология эндометрия. Воспалительные заболевания в анамнезе, частые аборты потенцируют дистрофические изменения слизистой оболочки, нарушение рецептивных свойств эндометрия. Бластоциста в поиске оптимального места имплантации может спуститься из дна матки в нижний сегмент, а плацента – плотно прикрепиться.
- Дистрофические изменения в матке. При миоме отмечаются нарушения кровотока, провоцирующие глубокое проникновение ворсин хориона. У женщин после кесарева сечения в месте рубца образуется неполноценный базальный слой слизистой, что приводит к глубокому врастанию плаценты. Если из-за недостатка питания происходит гибель части ворсин хориона, формируется двудолевой послед.
- Чрезмерная активность хориона. Глубокое врастание ворсин связывают с выделением зародышем большого количества хорионического гонадотропина. Повышение уровня гормона в первом триместре может быть связано с хромосомными аномалиями плода, в норме наблюдается при беременности двойней.
- Гормональные нарушения. Рост ворсин хориона сдерживается эстрогенами. При гормональной недостаточности происходит их врастание в мышечный слой матки и формирование приращения плаценты.
- Kiss1-ген. Открыт в 1999 году, выявляется во многих злокачественных опухолях, а также клетках синцитиотрофобласта. Ген стимулирует глубокую инвазию клеток синцитио- и цитотрофобласта в миометрий. Активность гена возрастает при использовании прогестагенов для сохранения беременности на ранних сроках.
Аномалии плаценты являются результатам патологий матки, возникших до наступления беременности. Воспалительные процессы и дистрофические изменения приводят к недостаточной васкуляризации отдельных участков децидуальной оболочки.
Это вызывает гибель некоторых ворсин хориона на раннем сроке вынашивания. Формируются участки истончения плаценты и различные дефекты. При полной гибели ворсинчатого хориона образуются очаги без плацентарной ткани (окончатая плацента).
При наличии уходящих в сторону сосудов выявляется добавочная долька, которая располагается на отдалении от края детского места.
В маточном дне кровоток усилен за счет ветвей яичниковой артерии.
Но в случаях, когда бластоциста имплантируется в нижнем сегменте, она испытывает дефицит кровоснабжения, что потенцирует глубокую инвазию ворсин хориона в миометрий, поэтому низкая плацентация может сопровождаться врастанием плаценты.
Иногда предлежание связано с чрезмерным увеличением размеров последа при многоплодной беременности. При гистологическом исследовании отмечаются преждевременные инволюционно-атрофические изменения, вызванные недостаточным кровотоком и перерастяжением нижнего сегмента.
Единая классификация аномалий последа не разработана. Патологию условно разделяют на три типа, которые связаны между собой патогенетически. Из-за общего механизма развития различные аномалии могут сочетаться, что ухудшает прогноз и течение беременности. Специалисты в сфере акушерства выделяют следующие варианты аномалий плаценты:
- Нарушения локализации. Включают низкую плацентацию и предлежание плаценты. Полное предлежание диагностируется в 12 недель, практически не устраняется самостоятельно. Низкая плацентация к 3 триместру может сменяться нормальным прикреплением из-за увеличения объема матки и миграции плаценты.
- Аномалии прикрепления. Различают плотное прикрепление и приращение плаценты. Редко наблюдается сквозное прорастание с инвазией хориона в соседние органы. Также оно может быть диффузным (от стенки матки не отделяется все плодное место) или очаговым (врастание происходит на определенном участке).
- Аномалии формы. Плацента, состоящая из двух частей, называется двудолевой. При избыточном истончении диагностируется пленчатый тип. Поясной вид характеризуется образованием по краю плодного места вала, который является участком круговой отслойки или воспаления с отложением гиалина.
Данное состояние не всегда сопровождается клиническими симптомами. При двудолевой и окончатой разновидности плодного места, а также добавочной дольке признаки патологии во время беременности отсутствуют, сложности возникают в родах.
Добавочная долька может отрываться и сохраняться в полости матки. Определяется гипотония, осложняющаяся кровотечением в раннем послеродовом периоде. Кровотечение в третьем периоде родов развивается при плотном прикреплении плаценты.
Признаки отделения последа отсутствуют, а приемы, ускоряющие этот процесс, оказываются неэффективными.
Низкая плацентация сопровождается симптомами угрозы прерывания. Женщина периодически ощущает тянущие боли внизу живота, повышается тонус матки.
При полном предлежании со 2 триместра наблюдаются периодические мажущие, иногда умеренные кровянистые выделения из влагалища.
Опасность представляет массивное кровотечение, которое быстро приводит к острой гипоксии плода и геморрагическому шоку у беременной.
Патологии последа иногда провоцируют развитие плацентарной недостаточности и хроническую гипоксию плода. Ребенок отстает в росте, рождается с низким весом, хуже переносит период адаптации.
Кровотечение при предлежании плаценты может начаться на любом сроке беременности. При несвоевременной помощи оно становится причиной внутриутробной гибели плода, а у матери возникает геморрагический шок и ДВС-синдром.Иногда аномалии прикрепления становятся показанием для экстирпации матки.
Скрининговое УЗИ-обследование проводится в 11 недель беременности, методика позволяет выявить первые признаки аномалии. Результаты повторного обязательного исследования в 21 и 32-34 недели указывают на прогрессирование патологии или уменьшение ее проявлений. Диагностика состояния проводится акушером-гинекологом и базируется на данных следующих методов:
- Физикальный осмотр. При фетоплацентарной дисфункции может определяться несоответствие размера живота сроку гестации. На предлежание плаценты указывает мягкая губчатая ткань над цервиксом. При осмотре в зеркалах могут обнаруживаться сгустки крови или жидкие выделения, которые являются признаком кровотечения.
- УЗИ матки. Патологическое расположение диагностируется уже в конце 1 триместра, но подтверждается только при последнем исследовании в 3 триместре. На полное предлежание указывает расположение последа сразу над внутренним зевом шейки. Нарушения прикрепления определяются по аномальному лакунарному кровотоку в толще миометрия.
- Фетометрия плода. Исследуется размер частей тела плода при помощи УЗИ. Недостаточность фетоплацентарного комплекса проявляется в отставании длины бедренной кости, плеча, копчико-теменного размера и головы. Может уменьшаться окружность живота. Параметры могут уменьшаться равномерно (симметричный тип задержки развития) или неравномерно (асимметричный тип).
- Кардиотокография. Оценивается сердечный ритм плода, его изменения при шевелении, маточных сокращениях. При хронической гипоксии снижается базальный ритм, количество акцелераций, увеличивается число децелераций, становится низкой вариабельность. Тяжесть гипоксии оценивается по балльной системе.
Повлиять на аномалии локализации, формы или прикрепления медикаментозными или другими способами невозможно, поэтому лечение направлено на пролонгирование беременности, выбор оптимального срока и метода родоразрешения. Необходимо обеспечить улучшение питания плода и минимизировать последствия гипоксии. Аномалии прикрепления требуют экстренной хирургической помощи.
Консервативная терапия
При патологической локализации, выявленной на первом скрининговом УЗИ, применяются медикаментозные средства, улучшающие плацентарный кровоток.
При повышении тонуса матки проводится токолитическая терапия раствором магнезии, назначается курс витамина В6 в сочетании с магнием.
Мажущие выделения из половых путей при предлежании детского места являются показанием для экстренной госпитализации в отделение патологии беременных.
Консервативная терапия после родов может применяться при приращении последа, которое не удалось устранить ручным способом. Обязательным условием для медикаментозного лечения является отсутствие кровотечения.
Используют цитостатики из группы антиметаболитов и ингибиторов фолиевой кислоты. Лекарственные средства вызывают самостоятельную резорбцию последа и позволяют сохранить матку, но не влияют на показатели гемостаза.
Хирургическое лечение
Хирургическая помощь необходима при таких аномалиях, как кровотечение, вызванное предлежанием плаценты, плотное прикрепление или истинное приращение, гипотоническое кровотечение при добавочной дольке. Предлежание, сопровождающееся кровотечением, является показанием для экстренного кесарева сечения вне зависимости от срока гестации. В остальных случаях применяются следующие методы:
- Ручное отделение последа. Используется при отсутствии признаков самостоятельного отделения, а также при гипотонии матки и кровотечении в последнем периоде родов. Манипуляция проводится под общей анестезией в родовом зале в присутствии анестезиолога-реаниматолога.
- Оперативное удаление плаценты. После предварительного лигирования сосудов матки, эмболизации маточных артерий или наложения компрессионных швов на матку плацента отделяется от стенки. Деваскуляризация матки позволяет избежать массивного кровотечения.
- Гистерэктомия. При неудачных попытках отделения последа с аномалиями прикрепления и продолжающемся кровотечении решается вопрос об удалении матки с сохранением придатков. Вмешательство проводится под эндотрахеальным наркозом.
Аномалии формы детского места редко ухудшают прогноз течения беременности, иногда диагностируются случайно после родов. При аномалии прикрепления необходимо врачебное наблюдение для предупреждения осложнений.
Профилактика заключается в отказе от абортов или использовании медикаментозных способов прерывания беременности. Женщинам рекомендуется применять барьерные методы контрацепции для защиты от инфекций, своевременно лечить воспаление половых органов.
Кесарево сечение следует проводить строго по показаниям.
