Планирование беременности с маточной перегородкой
Содержание
Как перегородка в матке влияет на зачатие
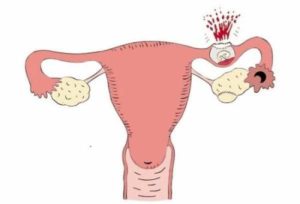
Часто женщины с подобным диагнозом имеют прогноз невынашивания беременности и реже бесплодия. Действительно, при внутриматочной перегородке риски преждевременного выкидыша существенно возрастают, так же как и риски наступления преждевременных родов во втором триместре беременности.
Однако если у вас была обнаружена внутриматочная перегородка, отчаиваться не стоит. Наша клиника предлагает современные способы устранения этой патологии. Если же у вас при данном диагнозе имеются трудности с зачатием, наши специалисты помогут грамотно спланировать беременность и выносить ребенка. Все, что нужно – это четко следовать рекомендациям врачей.
Какой может быть внутриматочная перегородка
В зависимости от степени выраженности перегородки матки, патология может подразделяться на виды:
- двурогая матка с имеющейся перегородкой – две полости матки соединяются друг с другом перегородкой;
- неполная двурогая матка – расщепление матки выражено в меньшей степени; перегородка в ней является неполной, а проем между двумя маточными полостями неглубоким;
- седловидная двурогая матка – матка разделена в наименьшей степени, имея совсем небольшое углубление в форме сердца.
Если вам поставлен любой из вышеперечисленных диагнозов, отнестись к вопросу планирования и ведения беременности следует максимально серьезно. Отсутствие необходимого медицинского наблюдения в период беременности может стать причиной невынашивания плода.
Ведение беременности при внутриматочной перегородке
Прежде всего, стоит рассказать о том, как именно внутриматочная перегородка может влиять на зачатие и течение беременности. Негативное влияние патологии характеризуется следующим:
- полость матки имеет недостаточный объем, что препятствует росту плода;
- эмбрион, который прикрепляется на перегородке, не имеющей сосудов, не получает возможности полноценно развиваться.
- внутриматочная перегородка может сопровождаться нарушением запирательной функции маточной шейки;
Особую опасность представляет полная маточная перегородка, которая часто приводит к бесплодию. В этом случае специалисты нашей клиники могут посоветовать провести хирургическое лечение, чтобы восстановить правильное анатомическое строение матки.
При неполной перегородке при беременности часто используется тактика невмешательства до возникновения каких-либо акушерских осложнений. Однако специалисты могут предложить эндоскопическое хирургическое лечение сразу же после выявления патологии. Как правило, такое лечение способствует восстановлению фертильности и позволяет минимизировать риски возникновения осложнений.
Удаление внутриматочной перегородки
Оперативное удаление перегородки в матке является основным методом лечения данной патологии, предлагаемым в нашей клинике. Процедура гистерорезектоскопии предполагает рассечение и иссечение перегородки достаточно большой толщины и плотности. Сегодня также практикуются более современные методики лечения внутриматочных перегородок, к которым относится рассечение их с помощью лазера.
При полной перегородке, доходящей до внутреннего зева шейки матки, в ходе оперативного лечения ее шеечная часть обычно не затрагивается. Это делается для того, чтобы избежать развития последующей истмико-цервикальной недостаточности.
Хирургическое удаление внутриматочной перегородки является малотравматичным оперативным вмешательством, не оставляющим рубцов. Это значит, что после такого лечения ничего не будет препятствовать нормальному зачатию, вынашиванию беременности и родоразрешению естественным путем.После операции существенно снижаются риски невынашивания беременности и развития иных акушерских осложнений. Однако ведение беременности у женщин после удаления внутриматочной перегородки требует пристального внимания акушеров-гинекологов.
Диагностика патологии матки и внутриматочных перегородок
В нашей клинике при ультразвуковом исследовании врач может сразу поставить диагноз, если перегородка толстая или плотная, особенно четко визуализируется перегородка при УЗИ в 3D .
Тонкую перегородку врач может не распознать при проведении в обычном режиме УЗИ 2D .
При обследовании по поводу бесплодия мы 100% можем диагностировать данную патологию гистероскопически – так как при помощи оптики врач осматривает всю полость матки.
Данную патологию полости матки возможно диагностировать и при эхосальпингографии и при проведении рентгенологического исследования (МСГ).
Одной из аномалий развития матки является внутриматочная перегородка. Она есть у 2-3 процентов женщин. Патология диагностируется при обнаружении перегородок разной формы, делящих маточную полость пополам (на гемиополости). Перегородка — часто встречающееся отклонение, составляющее примерно половину всех видов отклонений развития органов половой системы женщины.
Основная опасность подобного диагноза — в невынашиваемости беременности. Реже диагностируется бесплодие. В действительности, внутриматочная перегородка при беременности повышает риск выкидыша в первом триместре (до 60% от всего числа пациенток с перегородкой). Со второго триместра риск понижается, но все же присутствует.
В зависимости от размера выделяют полную и неполную форму перегородки. Неполная образует неглубокий проем в маточной полости. Полная внутриматочная перегородка может полностью расщеплять матку надвое, достигая цервикального канала.
Любой диагноз заставляет с максимальной ответственностью относиться к вопросу планирования беременности и вынашивания плода.
Аномалия развития матки также может спровоцировать патологические кровотечения, дисменорею, другие гинекологические заболевания.
Причины
Изначально маточная перегородка образуется в период внутриутробного развития девочек. При нормальном развитии, происходит ее рассасывание ориентировочно на 19 неделе беременности матери. Формируется нормальная полость матки. Наличие нарушений развития мешает рассасыванию перегородки, она остается в матке в частичном или полном виде.
Развитие порока провоцируют различные обстоятельства:
- Отклонения генетического характера;
- Ранний токсикоз;
- Патология плаценты;
- Вредные привычки матери;
- Наличие инфекций;
- Заболевание сахарным диабетом;
- Облучение;
- Погрешности в питании;
- Неконтролируемый прием препаратов.
Симптомы внутриматочной перегородки
Часто патология протекает бессимптомно или характеризуется менструальными дисфункциями: альгоменореей, кровотечениями. В половине случаев маточную перегородку обнаруживают случайно, в рамках обследования по поводу других болезней.
Патологию можно заподозрить по следующим признакам:
- Болезненные менструации;
- Выкидыш на раннем сроке;
- Истмико-цервикальная недостаточность (несостоятельность шейки матки, ведущая к самопроизвольному выкидышу во 2-м триместре).
Поздно обнаруженная внутриматочная перегородка во время беременности может стать виновницей неправильного положения плода (поперечное предлежание). У женщин возникают проблемы с сократительной функцией мышц матки во время родов. Но главным симптомом болезни следует считать существенное снижение способности к зачатию.
Особую опасность представляет полная маточная перегородка. Ее вред для организма женщины заключается в следующем:
- Объема полости матки недостаточно для нормального развития плода, увеличения его в размерах;
- Существует опасность закрепления эмбриона на стенке перегородки, на которой отсутствуют сосуды. Нет возможности нормального развития плода;
- Наличие перегородки влияет на величину шейки и ее запирательную способность. По растущим весом плода шейка раскрывается, происходит самопроизвольный выкидыш на позднем сроке.
Диагностика
Современные методы исследований позволяют диагностировать внутриматочную перегородку разными способами. Они помогают выявить особенности заболевания и определиться со способом устранения патологии. В большинстве случаев этот порок развития выявляется на этапе исследований по поводу невозможности зачатия или невынашивания беременности.
- Ультразвуковое исследование. Большую эффективность дает использование аппаратов с трехмерным изображением. Хорошо просматривается патология, ее тип и размеры при использовании гидросонографии (УЗИ-исследования через катетер). На обычной эхограмме выявить перегородку в матке можно не всегда.
- Гистеросальпингография. Представляет собой рентгенологическое исследование с введением в полость матки контрастного вещества. Способ достаточно информативный, хотя допускает возможность ошибки при диагностировании разновидностей патологий развития матки.
- Эндоскопические методы. Более полную информацию об аномалии дает комбинация двух методов: гистеро и лапароскопии. С помощью первого эффективнее определяется форма и размер перегородки, вторая подтверждает разновидность порока и позволяет дополнительно оценить состояние внутренних органов: брюшины и придатков. Лапароскопия — способ контроля за проведением гистероскопии.
- Рентгено-компьютерная и магнитно-резонансная томографии. Методы хороши в сложных случаях. Они помогают дополнить сведения и уточнить диагноз. Их ценность также — в отсутствии необходимости получения биологического вещества для исследования.
Лечение внутриматочной перегородки
Лечение внутриматочной перегородки наши специалисты осуществляют с помощью метропластики — хирургической коррекции аномалий развития половых органов. Ее целью является создание маточной полости нормальной формы.
Рассечение внутриматочной перегородки ведется под контролем высокоточного оборудования, через гистероскоп. Возможно использование лазера. После оперативного вмешательства не остается рубца.
Мы используем наименее травматичные способы, с гарантией минимального восстановительного периода.
Прогноз
Применяя комплексный подход в использовании методов коррекции и послеоперационного контроля, оптимизируя все процессы, мы повышаем успешность зачатия и родов естественным путем до 85%.
Внутриматочная перегородка

м. Проспект Вернадского,
119415, г. Москва,
ул. Лобачевского, д. 42, стр. 4 ООО МЦ «Петровские Ворота»
- Поликлиника
- Стационар
- Стоматология
- Пластическая хирургия
- ЭКО
м. Трубная, м. Цветной бульвар, м. Тверская
127051, г. Москва,
1-й Колобовский пер, д.
4 В какой филиал Вы хотите обратиться?
Одной из аномалий развития матки является внутриматочная перегородка. Она есть у 2-3 процентов женщин. Патология диагностируется при обнаружении перегородок разной формы, делящих маточную полость пополам (на гемиополости).
Перегородка — часто встречающееся отклонение, составляющее примерно половину всех видов отклонений развития органов половой системы женщины.
Основная опасность подобного диагноза — в невынашиваемости беременности. Реже диагностируется бесплодие. В действительности, внутриматочная перегородка при беременности повышает риск выкидыша в первом триместре (до 60% от всего числа пациенток с перегородкой). Со второго триместра риск понижается, но все же присутствует.
В зависимости от размера выделяют полную и неполную форму перегородки. Неполная образует неглубокий проем в маточной полости. Полная внутриматочная перегородка может полностью расщеплять матку надвое, достигая цервикального канала.
Любой диагноз заставляет с максимальной ответственностью относиться к вопросу планирования беременности и вынашивания плода.
Аномалия развития матки также может спровоцировать патологические кровотечения, дисменорею, другие гинекологические заболевания.
Беременность после гистероскопии – оптимальные сроки для зачатия
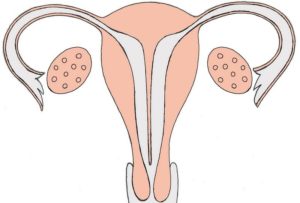
В гинекологической практике гистероскопия является часто используемым диагностическим методом. Применяется она и для лечения некоторых гинекологических заболеваний, в том числе и бесплодия.
Однако процедура эта весьма травматична и повреждает слизистую матки, которая необходима для прикрепления плодного яйца.
Через какое время можно планировать беременность после гистероскопии, чтобы она развивалась и протекала без патологии.
Что такое гистероскопия
Гистероскопия — это разновидность эндоскопического обследования, используемая в гинекологии. С помощью специального аппарата (гистероскопа) врач осматривает полость матки, а при необходимости выполняет и некоторые лечебные манипуляции.
Изображение передается на экран, поэтому за манипуляцией могут следить сразу несколько специалистов. Процедура болезненная, поэтому должна проводиться под общим обезболиванием.
Процедура позволяет осмотреть полость матки и ее придатки
Показания к проведению
Гистероскопия используется для диагностики и лечения многих заболеваний репродуктивной системы.
- Дисфункциональные маточные кровотечения, которые могут быть связаны с гиперпластическими процессами.
- Миоматозные узлы в матке.
- Наличие синехий в полости матки после воспалительных процессов, операций.
- Диагностика полипов и рака эндометрия.
- Наличие внутриматочных перегородок, приводящих к бесплодию.
- Патология развития матки и ее придатков.
- Наличие погибшего плодного яйца или его остатков в полости матки — после аборта или замершей беременности.
- Инородное тело в полости матки.
- Невозможность извлечения внутриматочной спирали вследствие ее приращения к стенкам матки.
- Диагностика маточного бесплодия.
- Лечебные манипуляции при гиперпластических процессах эндометрия.
Показаний для проведения гистероскопии очень много, поэтому эта процедура осуществляется достаточно часто. Несмотря на то, что при гистероскопии проводится лечение бесплодия, сама по себе манипуляция травматичная. После нее необходимо время для восстановления нормально функционирующего эндометрия, который способен будет принять плодное яйцо и надежно закрепить его.
Чем может помочь процедура
Бесплодие может наблюдаться вследствие многих причин. Они могут быть гормональными — когда в организме женщины недостаточно гормонов, которые необходимы для поддержания беременности и сохранности плодного яйца. Также бесплодие может быть вызвано маточными факторами:
- аномалии строения самой матки — инфантильная, двурогая, наличие перегородок в ее полости;
- непроходимость маточных труб — вследствие спаек, заращения их полости или входа в трубу;
- наличие спаек в полости самой матки — плодное яйцо не может проникнуть в нее и закрепиться в эндометрии;
- гиперпластические изменения эндометрия — к такой слизистой плодное яйцо не может прикрепиться.
Гистероскопия может помочь устранить эти препятствия для возникновения беременности. При инфантильной или двурогой матке процедура может только помочь установить диагноз, но лечение здесь невозможно.
Если же имеются перегородки, то их можно разрушить с помощью гистероскопа. То же касается и спаечных процессов — любые, даже самые плотные синехии поддаются разрушению и удалению во время этой процедуры.
Гистероскоп позволяет удалить спайки, полипы эндометрия
Очистить можно и полость маточных труб. Для устранения их заращения используется пневмогистероскопия — когда маточные трубы раздуваются воздухом и спайки разрываются. При гиперплазии эндометрия проводится полное выскабливание полости матки с удалением всей слизистой оболочки. После этого женщине назначается курс гормональной терапии для восстановления нормального эндометрия.
Многие женщины, которым назначалась процедура, отмечают, что она помогла им забеременеть. Хотя до этого другие методы лечения бесплодия оказывались неэффективными.
Осложнения и последствия
Процедура эта относится к хирургическим вмешательствам. Ее проведение чревато возникновением ряда осложнений. Они могут зависеть от хирургов и от организма самой женщины. Каковы возможные осложнения при гистероскопии:
- прободение стенки матки;
- развитие маточного кровотечения — в отдельных случаях его не представляется возможным остановить и матку приходится удалять;
- попадание микробной флоры и развитие нагноительных процессов;
- травматизация слизистой может привести к формированию спаек.
Последствия такие достаточно редки. Для их профилактики осуществляются следующие мероприятия:
- использование антибактериальных препаратов во время и сразу после процедуры;
- визуальный контроль за ходом процедуры;
- наличие анестезиолога и хирурга на случай развития кровотечения или прободения стенки матки;
- гормональная и рассасывающая терапия для профилактики спаек и восстановления нормальной слизистой.
Когда можно планировать беременность
Итак, когда можно беременеть после гистероскопии? Этот вопрос беспокоит всех женщин, прошедших через такую процедуру.
Срок, когда можно планировать беременность, зависит от показания, по которому проводилась процедура.
Если она была сделана в целях уточнения диагноза или исключения других заболеваний, не проводилось травмирующих манипуляций — беременность наступает практически сразу и специальной подготовки к ней не требуется.Оптимальным сроком для беременности после гистероскопии диагностической считается интервал в 3–5 месяцев.
Если же проводилось удаление спаек, выскабливание эндометрия — беременность не может наступить быстро. Забеременеть становится возможным только после того, как сформируется полноценный эндометрий.
Через сколько это произойдет — зависит от организма женщины. В среднем на фоне гормональной терапии эндометрий вырастает в течение полугода.
Если же после процедуры снова сформировались спайки — срок увеличивается еще на несколько месяцев, пока они не будут повторно удалены.
Беременность можно планировать, когда сформируется нормальный эндометрий
Стараться быстро забеременеть после такой процедуры не стоит. Необходимо дождаться полного выздоровления и тщательно подготовиться к беременности, чтобы она протекала физиологично и ничем не осложнялась.
Отзывы
Ирина, 24 года.
Не могла забеременеть в течение двух лет. Врачи обнаружили множественные полипы в матке. Порекомендовали провести гистероскопию и удалить полипы. После операции некоторое время пришлось принимать гормональные препараты. Зато через полгода наступила долгожданная беременность.
Анна, 36 лет.
После нескольких внематочных беременностей в трубах образовались спайки. Врачи рекомендовали сделать гистероскопию, чтобы попробовать удалить их. Операцию проводили под общим наркозом. Удаление спаек прошло успешно, несколько месяцев восстанавливали эндометрий. После этого получилось забеременеть.
Внутриматочная перегородка и ее влияние на возможность зачатия, вынашивание ребенка и роды
Ни лапароскопия, ни гистероскопия не проводятся планово или на этапе планирования беременности без достаточных к тому показаний.
Поэтому женщина, получая хорошие результаты ежегодных УЗИ и осмотров гинеколога, даже не подозревает, что у нее может не получиться выносить ребенка.
Самопроизвольные выкидыши способны повторяться много раз, пока не будет пройдена расширенная гинекологическая диагностика с применением инвазивных методик.
Такая ситуация – типичная для патологии, которая называется «неполная внутриматочная перегородка». Это врожденный порок развития, встречающийся довольно часто – у 2-3% женщин. При этом матка поделена на 2 части, которые бывают разной длины. Иногда внутриматочная перегородка (внутриматочный септум или септа) и вовсе проходит снизу доверху (тогда она называется полной).
Забеременеть и повысить шансы на вынашивание ребенка при таком диагнозе возможно только с помощью операции.
Как возникает внутриматочная аномалия
На 3-4 гестационной неделе у плода любого пола формируется первичная половая железа. Если это мальчик, то на 7 неделе эта железа превращается в 2 яичка и начинает вырабатывать тестостерон. Если же девочка, то яичники формируются позже – на 8-10 неделе.
К 5 гестационной неделе у зародыша есть 2 пары половых протоков: вольфовы и мюллеровы. Если к 8 неделе эти структуры не чувствуют тестостерон, то вольфовы протоки частично отмирают, а небольшой их участок принимает участие в формировании почки.
Мюллеровы же протоки сближаются и срастаются, формируя матку. Общая стенка, которой они прирастают друг к другу, к 19-20 внутриутробной неделе рассасывается, чтобы сформировалась одна полость.
Если этого не происходит, и стенка, которой срослись протоки, не подверглась разрушению на всем протяжении или частично, формируется аномалия развития – разделенная надвое маточная полость.Вот что такое внутриматочная перегородка.
48-55% случаев всех аномалий женских гениталий – это септум в матке. Наиболее часто диагностируется неполная перегородка, длиной 1-6 см; полностью разделенная стенкой матка (от ее дна до канала в шейке матки) встречается гораздо реже. Этот порок зачастую сочетается с аномалиями развития почек.
Причины аномалии
Причины образования внутриматочной перегородки редко бывают генетическими. В основном, это воздействие неблагоприятных факторов на плод как раз в тот период, когда происходит формирование матки – с 10 по 20 неделю.
В качестве повреждающих агентов могут выступить:
- вредные привычки матери;
- токсикоз беременности;
- перенесенные матерью инфекции, особенно входящие в список TORCH-группы: токсоплазмоз, краснуха, хламидиоз, герпес, а также корь;
- сахарный диабет у беременной – имевшийся до зачатия или появившийся во время вынашивания плода (гестационный диабет);
- прием токсичных лекарственных препаратов;
- влияние промышленных и бытовых токсинов на организм матери и плода;
- нарушения формирования или прикрепления плаценты, что совпадает по срокам с образованием матки – 12-16 недели;
- плохое питание матери, когда не обеспечивается нормальная суточная потребность в белках, незаменимых аминокислотах, витаминах и микроэлементах;
- попадание матери под ионизирующее излучение.
Симптомы
Данный порок развития имеет заметные проявления не у всех: большинство девочек отмечают только немного более болезненные менструации, чем должны быть. Но это не заставляет их обратиться к врачу, ведь они не знают, как ощущаются нормальные месячные.
Вторым проявлением внутриматочной перегородки являются маточные кровотечения, иногда развивающиеся в средине цикла, но зачастую появляются во время менструации, что увеличивает объем последней.
Третьим и самым редким проявлением является первичная аменорея, когда менструации не возникают вовсе.
Наиболее часто аномалия обнаруживается только, когда женщина начинает углубленно обследоваться по таким поводам, как невозможность зачатия или привычное невынашивание беременности. Болезнь может быть также обнаружена, если, на основании обнаружения на УЗИ аномального строения почек, врач также рекомендует тщательно обследовать репродуктивные органы.
Внутриматочная перегородка и беременность
Наличие внутриматочной перегородки может влиять на способность женщины забеременеть одним из двух способов.
Во-первых, она может становиться причиной бесплодия. У 21-28% женщин с этим пороком наблюдается первичное бесплодие – когда беременность еще ни разу не наступала. В 12-19% — это состояние вторичного характера, когда одного ребенка женщине удалось родить, но после она уже не может забеременеть.
Во-вторых, иногда перегородка становится причиной невынашивания беременности. В первом триместре риск такого явления высок – 28-60%.
Это связано с тем, что высок шанс прикрепления эмбриона не к стенке матки, которая даст плаценте возможность развиться и обеспечивать достаточное питание развивающегося организма.Зародыш часто прикрепляется именно к внутриматочной септе – образованию, не имеющему сосудов и, соответственно, неспособному выполнять трофическую функцию.
Во время беременности во 2 триместре, если плод смог закрепиться на стенку матки, а не на перегородку, риск выкидыша все равно существует, хоть и значительно ниже – всего 5%. Одна из причин связана с тем, что внутриматочная мембрана, особенно если она полная, приводит к несмыканию стенок цервикального канала.
В результате шейка матки теряет способность противостоять внутриматочному давлению, повышающемуся по мере роста плода, и без своевременной коррекции может случиться выкидыш. Вторая причина выкидыша во втором триместре в том, что преграда внутри матки не дает полости увеличиваться соразмерно растущему плоду.
Но статистика утешительна: в 50% случаев перегородка в полости матки не мешает ни зачатию, ни вынашиванию плода. Хотя ее наличие увеличивает риск, что плод будет располагаться поперечно, и для его рождения понадобится проведение кесарева сечения.
Влияние патологии на течение родов
Внутриматочный септум может вызывать:
- Преждевременные роды. Они начинаются из-за давления септы на ставший уже довольно большим плод.
- Ухудшение сократительной способности матки: мышцы второй половины матки (с той стороны, где плод не развивался) не так растягивались при его росте. В результате развивается дискоординация или слабость родовой деятельности. Реже внутриматочная мембрана становиться причиной опасного для жизни роженицы состояния, когда после окончания родов матка расслабляется, что вызывает обильное кровотечение, остановить которое можно, только удалив ее.
Такие осложнения более характерны для полной внутриматочной мембраны.
Лечение
Септу нельзя устранить иным способом, кроме хирургического.
Но не все хирурги готовы пойти на это только на основании диагноза: многие берутся за операцию только при первичном бесплодии или привычном невынашивании, но не при наличии в анамнезе пациентки одной успешной беременности.
Они объясняют это тем, что шанс успешного наступления беременности после операции не 100%, а 85-90%. Другие специалисты, напротив, считают, само только наличие патологии служит показанием для ее удаления.
Рассечение внутриматочной перегородки проводится под полным визуальным контролем через гистероскоп
На настоящий момент операция заключается в рассечении внутриматочной перегородки. Проводится она через гистероскоп, под полным визуальным контролем. Наркоз – общий.
В качестве предоперационной подготовки иногда назначают препараты-антигонадотропины курсом 2-3 месяца.
Они вызывают искусственный климакс, но при этом уменьшают толщину эндометрия, и тем самым уменьшают объем теряемой при вмешательстве крови.Если перегородка тонкая, ее рассекают эндоскопическими ножницами или лазером. В случае толстой или богатой сосудами перегородки ее удаляют гистерорезектоскопом – «петлей», вводимой через канал гистероскопа, которые «режут» электрическим током, одновременно прижигая кровоточащие сосуды.
Если перегородка матки была полной, и заходила в цервикальный канал, ее цервикальную часть сохраняют, в целях недопущения развития истмико-цервикальной недостаточности, осложняющей нормальное течение беременности.
Если маточная полость была деформирована, после удаления септы проводят ее реконструкцию. Общая длительность вмешательства – до 60 минут.
После операции не следует сразу планировать беременность: 2-3 месяца придется принимать гормональные препараты-эстрогены – для профилактики образования внутриматочных спаек. Возможно, придется соблюдать меры контрацепции до 13 месяцев после операции.
Виды, причины, диагностика и особенности беременности при двурогой матке
Врачи-репродуктологи и гинекологи рекомендуют планировать беременность, подготавливая тем самым свой организм к предстоящим перестройкам и вынашиванию ребенка. Это в значительной степени повышает шансы на беспрепятственное вынашивание и рождение здорового малыша.
Но, начиная обследования, женщина может столкнуться с различного рода проблемами, связанными с патологическими отклонениями в развитии органов репродуктивной системы.
К примеру, многие еще не знают, что такое двурогая матка и есть ли возможность выносить ребенка при таком диагнозе.
Виды двурогой матки
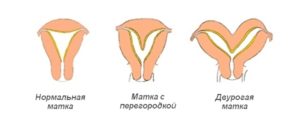
Существует немало аномалий развития органов детородной системы, и одной из них является двурогая матка. Это патологическое отклонение характеризуется разделением маточной полости на 2 части. Как выглядит двурогая матка, зависит от вида аномалии. В акушерстве выделяют 3 типа ДМ:
- полная;
- неполная;
- седловидная матка.
В случае с полной ДМ наблюдается полное разделение перегородкой маточной полости, шейки и даже влагалища. Такое аномальное строение детородного органа характеризуется наличием 2-х шеек, 2-х отдельных рогов и перегородкой во влагалище.
Неполный вариант ДМ характеризуется разделением маточной полости в верхней трети и неглубоким проемом между рогами. При таком аномальном отклонении форма и величина обоих рогов, как правило, одинаковы.
В случае седловидной ДМ в ее полости, в районе дна, присутствует углубление незначительной величины, которое на снимках схоже с седлом.
Причины и диагностика
Предположительно причинами такого отклонения в закладке органов детородной системы могут стать:
- перенесенные беременной стрессовые ситуации;
- прием лекарственных препаратов тетрациклиновой группы;
- злоупотребление алкоголем, табакокурение во время вынашивания ребенка;
- наличие инфекционных заболеваний, перенесенный грипп, токсоплазмоз и краснуха.
Что касается диагностирования этого отклонения, то оно затруднительно. Если повода для беспокойства не было, то о наличии патрологии будущая мать узнает только на УЗИ.
Сама диагностика включает в себя:
- Гинекологический осмотр. В ходе визуального осмотра врач сможет выявить наличие перегородок во влагалище, раздвоенной шейки матки. Иногда в результате обычного гинекологического осмотра устанавливается факт присутствия у женщины двух маток.
- Ультразвуковое исследование. Наличие патологии такого типа можно увидеть в ходе трансвагинального и трансабдоминального УЗИ.
- Обзорная рентгенография. Позволяет определить картину внешних контуров органов детородной системы, но при этом отсутствует возможность точного диагностирования типа аномального отклонения.
- Гистеросальпингография. Исследование, с помощью которого возможно определить контур полости детородного органа, что достигается за счет рентгенконтрастного вещества, вводимого через цервикальный канал.
- Гистероскопия. Обследование, для проведения которого используется эндоскоп. Дает возможность определить форму маточной полости, структуру эндометрия, наличие перегородок и проходимость устьев фаллопиевых труб.
- Лапароскопия. Малоинвазивный хирургический метод диагностики и лечения заболеваний органов малого таза.
- Магнитно-резонансная томография. Один из наиболее высокоинформативных способов визуализации строения органов, с помощью которого возможно определить аномалии различных категорий.
Метод, с помощью которого будет производиться диагностика наличия аномального развития детородного органа, назначается врачом на основании визуального осмотра и прочих сопутствующих факторов.
Двурогая матка и беременность
Можно ли забеременеть при двурогой матке? Зачатие и благополучное вынашивание ребенка при такой патологии у беременной возможно при условии, если нет сопутствующих отклонений в работе репродуктивной системе.
Риски выкидыша присутствуют в случае, если матка неспособна увеличиваться по мере роста эмбриона, что провоцирует отторжение плода.
Также стоит отметить, что при ДМ нередко встречаются аномальное расположение плаценты – предлежание и низкое размещение, что может привести к преждевременной отслойке и маточным кровотечениям.
А имплантация плодного яйца в недоразвитом роге требует прерывания по типу внематочной, и иногда возникает необходимость в оперативном вмешательстве.Седловидный тип ДМ зачастую сопровождается сужением тазовых костей. Эти патологические состояния сопутствуют друг другу, и в 100% случаев роды проходят путем кесарева сечения. Кроме этого, беременность при любом типе ДМ зачастую завершается кесаревым сечением, что обусловлено нарушением формы детородного органа и, соответственно, неправильным расположением плода в нем.
Удаление перегородки
Хирургическое лечение такой патологии показано в случае проблем с зачатием и невозможностью вынашивания ребенка. Цель оперативного вмешательства: иссечение перегородки/рога, и восстановление целостной формы матки. Операция проводится по методике Штрассманна, Томпсона.
Суть операции заключается в лапаротомии, рассечении дна матки поперечным надрезом, иссечении срединной перегородки с последующем сшиванием оболочек матки. Кроме этого, с целью устранения патологического состояния может быть использована хирургическая коррекция с применением гистрероскопической методики. А по завершению операции производится установка ВМС на срок от 6 до 10 месяцев.
Позы – влияют ли они на беременность при двурогой матке?
Как забеременеть при двурогой матке? Интимная близость при такой аномалии с целью зачатия должна происходить по-особенному. В силу нестандартного физиологического строения, двурогая матка, в особенности, седловидный тип, не способна удерживать сперматозоидов, что в значительной степени снижает шансы на успешное зачатие. Поэтому позы в данном случае играют немаловажную роль.
К примеру, рекомендуется во время интимной близости женщине ложиться на спину и при этом приподымать таз, что удобно делать, подложив небольшую подушечку под ягодицы.
При седловидном типе ДМ одной из самых эффективных поз для благополучного зачатия является поза, при которой женщина становится на колени и на локти, тем самым наклоняясь ниже, что поспособствует задержанию спермы в полости матки.
В целом же, репродуктологи не уделяют позам при интимной близости особого значения и считают, что они дают лишь незначительный эффект. На практике же, судя по отзывам на соответствующих форумах, все обстоит несколько иначе – многие женщины утверждают, что именно благодаря позам им удалось зачать ребенка.
Итог
Вместо заключения хотелось бы сказать следующее: двурогая матка – не приговор и даже с таким диагнозом можно зачать и выносить здорового ребенка. Поэтому не стоит заранее переживать, если поставлен такой диагноз – своевременное обращение к специалисту, квалифицированная помощь помогут избавиться от этого патологического состояния.
А что вы знаете об этой патологии? Возможно, кто-то из ваших знакомых сталкивался с подобной проблемой?
Внутриматочная перегородка: причины, симптомы и лечение
2
В разделе
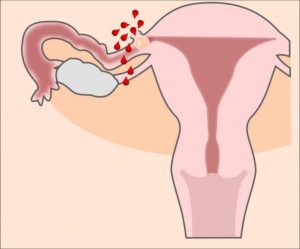
Внутриматочная перегородка – врожденная аномалия, которую диагностируют примерно у 2-3 % женщин из общей популяции. Эта патология вызывает маточные кровотечения, болезненные менструации, невынашивание беременности, бесплодие.
Диагностируют аномалию при помощи спиральной компьютерной томографии, МРТ, гистероскопии, УЗИ, лапароскопии. Внутриматочная перегородка в матке подлежит иссечению через гистероскоп. После удаления шансы на зачатие и вынашивание беременности возрастают.
При наличии проблем с вынашиванием беременности, записаться на прием к гинекологу вы можете тут.
Причины возникновения
Матка формируется из двух идентичных мюллеровых протоков начиная с 10 недели внутриутробного развития. При их слиянии образуются две маточно-влагалищные полости, разделенные между собой перегородкой. К 20 неделе формирование каналов подходит к концу. При нормальном развитии срединная перегородка растворяется.
К основным причинам патологии относят:
• перенесенные инфекции во время беременности (краснуха, токсоплазмоз и др.);
• пагубные привычки матери;
• патологии плаценты;
• токсикозы;
• несбалансированное, лишенное витаминов питание;
• прием токсичных препаратов и т.д.
Как проявляется внутриматочная перегородка
Основной симптом аномального развития матки – расстройство менструального цикла: болезненные менструации или маточные кровотечения. Еще один симптом – снижение способности к зачатию и выкидыши. Наличие перегородки уменьшает полость матки и мешает нормальному росту плода. Третий симптом – аменорея (отсутствие менструаций), встречается редко.
Несмотря на большую кровопотерю и схваткообразные боли во время месячных, чаще всего порок у женщин обнаруживают при обращении по поводу бесплодия. В некоторых случаях неполная перегородка может не проявляться никакими симптомами даже во время беременности.
Перегородка в матке во время беременности
Перегородка бывает 3 видов: неполная, полная, сегментарная. Полная перегородка проходит через матку целиком. Выносить ребенка при такой патологии невозможно.
Неполная перегородка затрагивает часть матки, не выходит за пределы дна. Сегментарная не выходит за пределы дна, но частично сообщается между полостями эндометрия. Беременность при данных видах патологии возможна, но не исключает следующие риски для плода:
• отсутствие полноценного развития;
• препятствие для роста;
• поперечное положение;
• преждевременные роды;
• недостаточная сократительная способность матки во время родов.
В первом триместре шанс сохранить беременность при данной патологии – 40-70%. Во втором – 90-95 %.
Методы диагностики
Чаще всего проблему диагностируют во время обследования на первичное бесплодие или по причине невынашивания беременности.
Сочетание эндоскопических исследований – гистероскопии и лапароскопии в большинстве случаев дает точные результаты. Лапароскопия выявляет асимметричность маточных половин, наличие небольшого втяжения в сагитальном направлении, оценивает состояние фаллопиевых труб, брюшины, яичников. На гистероскопическом исследовании уточняют тип порока с целью хирургического удаления.
ТВУЗИ (трансвагинальное УЗИ) показывает чувствительность на 100 % при диагностике. Трехмерное ультразвуковое исследование дает точный результат в 92% случаев.
Ультразвуковое исследование малого таза через брюшную стенку информативно на 50%. По данным УЗИ трудно отличить двурогую матку от внутриматочной перегородки.Справка! При аномалиях матки проведение УЗИ мочеполовой системы – обязательная процедура. Так как пороки строения матки часто сопровождают проблемы в органах мочевыделительной системы.
Гистеросальпингография определяет внутриматочную перегородку, ее длину и толщину. Процедуру проводят между 5 и 12 днями менструального цикла. Этот метод исследования также не исключает диагностических ошибок.
Если дифференцировать тип внутриматочной патологии не удается, проводят мультиспиральную КТ или МРТ.
Получить направление на диагностику можно здесь.
Как избавиться от внутриматочной перегородки
Восстановление нормальной полости матки проводят хирургическим путем. Гистероскопическая метропластика – щадящая и экономичная операция по удалению внутриматочной перегородки, при которой перегородка иссекается через канал гистероскопа.
Васкуляризированную, широкую, толстую перегородку устраняют гистерорезектоскопом. Узкую и тонкую – эндоскопическими ножницами. Если провести операцию с помощью гистероскопического доступа нельзя, прибегают к абдоминальной метропластике. Этот метод используют крайне редко, поэтому лишь ограниченный круг хирургов имеет навык проведения таких операций.
Несмотря на то, что в 97-98 % случаев гистероскопическая метропластика дает положительный результат, в 2,7 % случаев встречаются осложнения. К ним относят:
• перфорацию матки;
• отек легких;
• обильное кровотечение;
• воздушную эмболию;
• развитие инфекций.
Рассечение перегородки проводят и с помощью лазера. Преимущество метода в отсутствии кровотечения и точности рассечения.Основной недостаток – высокая стоимость операции.
Трансцервикальная гистероскопическая операция по иссечению внутриматочной перегородки увеличивает шансы на положительное течение беременности до 75-85 %. Метод иссечения – малотравматичный и щадящий, после него не остается рубцов.
Планируют зачатие примерно через 3-4 месяца после гистероскопии. Более подходящий срок устанавливает врач, который оценивает состояние эндометрия. До этого периода назначают гормональные контрацептивы.
После наступления беременности женщина состоит на особом контроле у врача-гинеколога, так как во время гистероскопии истончается мышечный слой матки. Поэтому существует риск разрыва матки во время беременности.
Для предотвращения патологии во время планирования беременности рекомендуется пройти обследование на TORСН инфекции, избавиться от пагубных привычек, принимать витамины и фолиевую кислоту.
