Половая жизнь при лечении цервицита
Содержание
Цервицит: симптомы, причины и осложнения; диагностика, лечение и профилактика
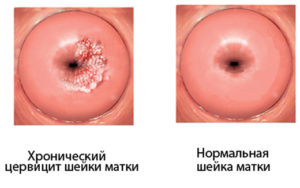
Ноющие боли внизу живота у девушек – это яркий признак многих патологий воспалительного характера. Выделить среди них стоит цервицит. Это неприятное заболевание, которое может доставить массу хлопот.
Под данным термином подразумевают один из множества воспалительных процессов, охватывающих слизистую оболочку шейки матки. Заболевание имеет инфекционный характер и может привести к тяжелым последствиям.
Женское тело впечатляет массой естественных механизмов защиты. Одним из них является шейка матки. Данная часть тела соединяет матку и влагалище. Для максимальной защиты шейка закрывается плотной пробкой из слизи. Это необходимая мера, препятствующая попаданию патогенной флоры из влагалища в матку.
Но при инфицировании женщины различными бактериями, шейка воспаляется и слизистая пробка становится жидкой, открывая цервикальный канал и путь в полость матки. Это сопровождается ноющими болями и увеличением выделений из влагалища. Такая симптоматика указывает на то, что ваш диагноз – цервицит.
Классификация данной патологии достаточно обширна. Так, в зависимости от особенностей течения, выделяют 2 типа недуга:
- Острый цервицит. Болезнь резко начинается и проявляет себя яркой симптоматикой.
- Хроническая форма недуга. Болезнь протекает вяло, периодически обостряясь.
В зависимости от локализации, выделяют такие формы патологии:
- Эндоцервицит. Поражение затрагивает цервикальный канал шейки матки.
- Экзоцервицит. Воспалительный процесс расположен на влагалищной части шейки матки.
В зависимости от возбудителя, выделяют 2 типа недуга:
- Специфический. Болезнь спровоцирована типичными бактериями и микроорганизмами, а ее причина идентифицирована.
- Неспецифический. Заболевание вызвано условно–патогенной флорой, которая часто абсолютно безвредна.
Также выделяют такие типичные виды патологии:
- Атрофический цервицит. Шейка матки сильно повреждена, слизистая истончена. Данная форма недуга является осложнением хронического цервицита.
- Бактериальный. Патология спровоцированная попаданием к шейке матки различных бактерий.
- Вирусный. Воспаление спровоцировано вирусами: герпес, туберкулез и т. д.
- Гнойный цервицит. Поражение шейки матки сопровождается гнилостными выделениями. Данная форма недуга характерная для гонореи.
- Кандидозный. Заболевание спровоцировано грибком.
- Кистозный. Данная форма вызывается группой инфекций. Такая массивная атака приводит к разрастанию эпителия шейки матки и образованию кисты.
Также выделяют еще 2 формы заболевания, в зависимости от масштабов поражения:
- Очаговая. Затронут только определенный участок шейки матки.
- Диффузная. Болезнь поражает все составляющие данного органа.
Это заболевание опасно своими осложнениями. Ни один врач не сможет точно сказать можно ли забеременеть при цервиците и не перерастет ли воспаление в злокачественную опухоль. Чтобы избежать таких опасных осложнений, следует незамедлительно приступать к консервативному лечению болезни.
Причины цервицита
Основным провокатором воспаления шейки матки являются микроорганизмы, попадающие во влагалище во время полового акта. Кроме них, привести к недугу могут такие факторы:
- Хронические воспаления мочевыводящей системы.
- Травмы матки и ее шейки. Обычно такие повреждения характерны для рожениц, послеоперационных пациенток и жертв изнасилования.
- Опущение матки – это основная причина хронического цервицита.
- Гормональные сбои.
- Установка/снятие внутриматочной спирали.
- Контрацепция при помощи химикатов.
- Часто развивается цервицит при беременности. Это чревато инфицированием плода и преждевременными родами.
- Небезопасные половые связи: частая смена партнеров, контакт без презерватива.
- Ослабленный иммунитет.
Насколько заразна болезнь и можно ли заниматься сексом при цервиците – достаточно сложный вопрос. Если недуг не спровоцирован венерической инфекцией, то половые контакты разрешены. Существует масса факторов, которые могут привести к развитию воспаления шейки матки. Поэтому, заметив признаки патологии, незамедлительно обращайтесь к врачу.
Симптомы цервицита
Признаки заболевания напрямую связаны с особенностями его течения. Так, для острой формы недуга характерна такая симптоматика:
- Гнилостные выделения из влагалища.
- Приливы жара к половым органам.
- Температура тела повышена.
- Болевой синдром в области малого таза и поясницы. Ощущения имеют ноющий характер.
- Проблемы с мочеиспусканием.
- Болезненность в области половых органов, усиливающаяся во время интима.
При хроническом течении, выделяют следующие симптомы цервицита шейки матки:
- Выделения мутно–белого цвета, возможно появление примесей гноя.
- Болевой синдром во время интимной близости.
- Проблемы с мочеиспусканием.
- Ноющие боли в пределах малого таза.
Такие признаки недуга могут указывать на многие заболевания, передающиеся половым путем. Поэтому, заметив изменение характера выделений, стоит незамедлительно обратиться к врачу.
Диагностика цервицита шейки матки
С целью подтверждения наличия данной патологии и определения факторов, спровоцировавших воспаление, проводятся такие манипуляции:
- Осмотр в гинекологическом кресле. Сбор анамнеза.
- Проведение кольпоскопии.
- Забор мазка на патогенную флору из влагалища.
- Соскоб с шейки матки.
- ПЦР–диагностика. Только определив возбудителя, можно приступать к лечению цервицита у женщин.
- Бакпосев микрофлоры влагалища.
- УЗИ репродуктивных органов.
- Общий анализ жидкостей тела (кровь, моча).
- Возможно проведение биопсии пораженного участка. Данная манипуляция актуальна при наличии хронического экзоцервицита.
Данные исследования необходимы для подтверждения диагноза, определения причин патологии и подбора корректного курса терапии.
Как лечить цервицит
Выделяют несколько подходов к борьбе с данной патологией:
- Консервативный.
- Хирургический.
Каждое направление имеет свои особенности и преимущества. Однако медики рекомендуют использовать комплексный подход.
Таблетки и свечи от цервицита
Выделяют несколько направлений в медикаментозной терапии заболевания:
- Борьба с причиной заболевания. Назначают антибиотики (Нистатин, Доксициклин и т. д.), противовирусные (Ацикловир) и противогрибковые препараты (Дексаметазон). Тип лекарств зависит от провокатора недуга. Также, в комплексе с пероральными медикаментами используют препараты местного действия. Так, достаточно эффективны в лечении цервицита свечи.
- Иммуномодуляторы. Наиболее распространено назначение Изопринозина.
- Витаминная терапия. Данные средства помогают восстановить иммунную функцию организма.
- Гормональное лечение свечами Овестин. Данный препарат – необходимый компонент терапии у женщин в период менопаузы.
Прежде чем лечить цервицит аптечными средствами, стоит проконсультироваться с лечащим врачом. Самостоятельный подбор медикаментов может привести к необратимым последствиям.
Как лечить хронический цервицит хирургическим путем
Для борьбы с данным заболеванием применяют такие малоинвазивные процедуры:
- Криодеструкция. Пораженный участок уничтожается под воздействием низких температур.
- Радиотерапия. Это наиболее безболезненная манипуляции. Деструкция поражения производится под воздействием радиоволн.
- Лечение цервицита лазером. Участки с эрозией уничтожаются лазерным лучом.
- Электрохирургия. Разрушение воспаленных элементов производится под воздействием тока.
Учтите: после проведения хирургического вмешательства следует воздержаться от половой жизни и пройти курс медикаментозной терапии. Срок восстановления составляет не менее 3–4 недель.
Осложнение цервицита
При отсутствии корректной терапии заболевание продолжает развиваться. Это чревато появлением таких патологий:
- Рак шейки матки. Это опасное заболевание, которое редко диагностируется своевременно. Риск летального исхода крайне высок.
- Бесплодие. Если цервицит спровоцирован хламидиями, существует риск развития спаечного процесса в малом тазу. Такая патология приводит к проблемам с зачатием.
- Воспаление матки и придатков. Это неприятные заболевания, сопровождаемые повышением температуры и ноющими болями внизу живота. При отсутствии лечения они могут привести к бесплодию и появлению злокачественных новообразований.
Как видите, лечение цервицита шейки матки должно быть своевременным. Пуская недуг на самотек, вы рискуете собственной жизнью.
Профилактика цервицита шейки матки
Чтобы не допустить развития данной патологии, стоит следовать таким рекомендациям:
- Исключите аборты.
- Регулярно посещайте гинеколога для проведения профилактических осмотров.
- Исключите случайные половые связи.
- Используйте презерватив в качестве контрацептива.
- Регулярно гуляйте на свежем воздухе.
- В весенний период стоит принимать комплексы поливитаминов.
- Ежедневно выполняйте упражнения Кегеля, укрепляющие мышцы малого таза.
- Своевременно лечите половые инфекции.
Цервицит шейки матки – это неприятное заболевание, которое чревато развитием опасных осложнений. Поэтому при появлении нетипичных выделений и болей в области малого таза – незамедлительно обращайтесь к гинекологу.
Статья проверена и одобрена нашим экспертом: Елышева Елена Екимовна, Врач акушер-гинеколог. Высшая квалификационная категория. Врач УЗД https://gooddoc.ru/team/
Цервицит: симптомы и лечение Справочник заболеваний Helzy
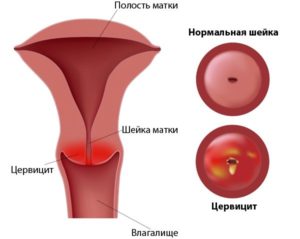
Цервицит — это воспаление шейки матки, то есть нижнего отдела матки, который открывается в полость влагалища. Это заболевание широко распространено, особенно среди женщин в возрасте от 15 до 25 лет, ведущих активную половую жизнь.
Заболевание также известно как
Воспаление шейки матки.
На английском заболевание называется:
- cervical infection;
- inflammation of the cervix;
- cervicitis.
Причины
Самая частая причина цервицита — инфекции, передающиеся половым путем. К основным возбудителям относят хламидию (C. trachomatis) и гонококк (N.
gonorrhoeae), трихомонаду, вирусы простого герпеса, особенно 2-го типа.
К неинфекционным причинам цервицита относят местную травматизацию, химическое раздражение, системное воспаление и злокачественные новообразования. В ряде случаев цервицит бывает осложнением вагинита.
Кто в группе риска
- Практикующие незащищенный половой акт или беспорядочные половые связи;
- пациентки, рано начавшие половую жизнь;
- страдающие инфекцией, передающейся половым путем (ЗППП);
- пациентки с травмой шейки матки (роды, аборты, выскабливания);
- злоупотребляющие алкоголем или психоактивными веществами.
Как часто встречается
В связи с тенденцией к увеличению частоты воспалительных заболеваний женских половых органов инфекционные процессы в шейке матки встречаются довольно часто. Цервициты выявляют у 70 % женщин, обращающихся в женские консультации.
Симптомы
- Обильные слизистые или гноевидные выделения;
- зуд во влагалище;
- ациклические кровотечения, не связанные с менструацией;
- кровянистые выделения после полового контакта;
- учащение кратности и дискомфорт при мочеиспускании;
- дискомфорт во время полового акта;
- периодические тупые боли внизу живота.
Симптомы нарушения мочеиспускания появляются из-за уретрита, который возникает у 15 % женщин с хламидийной инфекцией.
Опрос и осмотр
Оценивается общее состояние пациента. Врач осматривает шейку матки при помощи специальных зеркал. Отмечают покраснение слизистой оболочки, обильные слизисто-гнойные выделения, иногда обнаруживают эрозивную поверхность.
Лабораторное обследование
- pH-метрия влагалищного содержимого — нормальный pH содержимого влагалища менее 4,5. Часто цервицит сочетается с вагинитом, этот тест позволяет его диагностировать.
- Полимеразная цепная реакция (ПЦР) позволяет обнаружить ДНК конкретного возбудителя (хламидии, микоплазмы, трихомонады и др.) в урогенитальном соскобе.
- Пап-тест (мазок по Папаниколау) — цитологическое исследование, позволяющее определить предраковые или раковые клетки. Тест необходимо проводить всем женщинам, живущим половой жизнью, особенно с клинической картиной цервицита.
Функциональная, лучевая и инструментальная диагностика
- Кольпоскопия — метод осмотра шейки матки при помощи кольпоскопа. Позволяет тщательно и более подробно осмотреть слизистую оболочку шейки матки. При необходимости возможно проведение биопсии — взятие участка стенки шейки для микроскопического исследования.
- УЗИ органов малого таза — при подозрении на сочетанный онкологический процесс исследуют матку и её придатки.
Цели лечения
Полное устранение возбудителя заболевания, восстановление нарушенных функций и предотвращение развития осложнений.
Образ жизни и вспомогательные средства
- Воздержание от половой жизни на время диагностики и лечения цервицита.
- Сокращение в рационе простых углеводов, рафинированных продуктов, алкоголя — это способствует снижению частоты развития инфекций.
Лекарства
Препараты назначаются согласно выделенному возбудителю цервицита.
- Антибактериальные препараты — при хламидийном, гонококковом и других бактериальных цервицитах применяют антибиотики из групп макролидов, фторхинолонов, цефалоспоринов.
- Противогрибковые препараты назначают при кандидозных цервицитах интравагинально в виде свечей и перорально в виде таблеток.
- Препараты эстрогена — при атрофических цервицитах в период менопаузы назначают гормональную заместительную терапию эстрогеном.
Процедуры
Дополнительные процедуры не требуются.
Хирургические операции
Выполняют при сочетании цервицита и других заболеваний шейки матки (рак, рубцовая деформация и др.).
- Конизация шейки матки — конусообразное иссечение участка шейки матки с удалением поврежденной слизистой оболочки. Предпочтительная операция для женщин детородного возраста.
- Экстирпация матки — у пожилых больных или при невозможности проведения конизации шейки матки матку с придатками полностью удаляют.
Восстановление и улучшение качества жизни
При лечении возможно полное выздоровление без остаточных явлений. Качество жизни при этом не страдает.
Возможные осложнения
- Распространение инфекции — нелеченый цервицит приводит к распространению инфекции на другие органы малого таза с развитием воспалительных заболеваний: вагинита (воспаление влагалища), сальпингита (воспаление маточных труб), оофорита (воспаления яичников), эндометрита (воспаление эндометрия матки), бартолинита (воспаление бартолиниевых желез).
- Хронический цервицит — при нелеченом цервиците либо ненадлежащем приеме назначенных препаратов острая инфекция трансформируется в хроническую. После затухания острой инфекции при снижении иммунитета в сочетании с факторами риска она обостряется вновь.
- Эрозия шейки матки. Постоянная травматизация слизистой оболочки может привести к формированию предракового заболевания шейки матки — эрозии. При эрозии собственный эпителий шейки матки заменяется другим. Это состояние опасно возможным бесконтрольным размножением клеток и формированием рака шейки матки.
- Осложнения во время беременности — угроза прерывания беременности, плацентит, хориоамнионит, внутриутробное инфицирование плода.
Профилактика
- Своевременное обследование женщин на наличие скрытых инфекций при планировании семьи, во время беременности и при плановых посещениях врача.
- При наличии цервицитов необходимо проводить Пап-тест для раннего выявления онкологических заболеваний шейки матки.
- Половые контакты с использованием латексных барьерных методов контрацепции (мужские и женские презервативы) — это предотвращает передачу половых инфекций.
Прогноз
При своевременном и адекватном лечении благоприятный.
При наличии вульвовагинита или снижении иммунитета возможен рецидив заболевания.
Какие вопросы нужно задать врачу
- Как я могла заболеть?
- Показан ли мне прием лекарственных препаратов?
- Что делать, если симптомы появятся снова после лечения?
- Должен ли мой партнер быть обследован и получить лечение?
- Какие осложнения цервицита могут развиться?
- Как можно предотвратить развитие цервицита?
Список использованной литературы
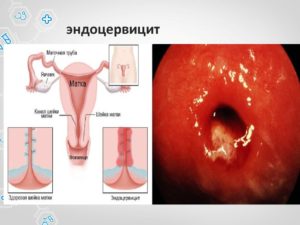
Цервицит: эндоцервицит, экзоцервицит
Цервицит — это воспаление слизистой оболочки шейки матки.
Экзоцервицит — воспаление влагалищной части шейки матки.
Эндоцервицит — воспаление слизистой оболочки канала шейки матки.
Цервициты относят к воспалительным заболеваниям половой системы.
Причины цервицита, эндцервицита, экзоцервицита
Возникновению цервицитов способствуют:
— сопутствующие воспалительные заболевания мочеполовой системы.
Довольно часто цервицит возникает на фоне эрозии шейки матки, кольпита (воспаление влагалища), эндометрита, цистита и воспаления придатков;- заболевания, передающиеся половым путем — в канал шейки матки могут проникать хламидии, гонококки, трихомонады, микоплазмы, грибы и вирусы.
Следует отметить, что наиболее часто из перечисленных инфекций, цервицит провоцируют трихомонады и гонококки – в 25 % случаев из 100 у больных с трихомониазом и гонореей развиваются цервициты;- неспецифические инфекции, вызванные стафилококками, стрептококками, кишечной флорой и так далее;- травматические воздействия на шейку матки способствуют проникновению микробов: аборты и диагностические выскабливания, разрывы шейки матки во время родов;- опущение шейки матки и влагалища;- снижение иммунитета;- частая смена половых партнеров. В подавляющем большинстве случаев цервицитом заболевают сексуально — активные женщины молодого возраста;- нерациональное применение противозачаточных средств, применение химических спермицидов, спринцевание кислотами с целью предохранения;
— гормональные изменения, в частности в климактерическом периоде – из-за снижения уровня эстрогенов развивается атрофический цервицит- слизистая шейки матки истончается и становится легко ранимой и уязвимой для различных микробов.
Симптомы цервицита, эндцервицита, экзоцервицита
Симптомы цервицита могут быть стертыми, а могут быть ярко выражены. В большинстве случаев, выраженность симптомов зависит от возбудителя инфекционного процесса. Выраженные жалобы чаще бывают у пациенток с цервицитом на фоне гонореи, а бессимптомное течение характерно для цервицита на фоне хламидиоза или гормональных расстройств.
По клиническому течению цервицит бывает острой и хронической формы.
При острой форме цервицита симптомы сильно выражены — беспокоят слизистые либо гнойные выделения из влагалища, зуд и жжение во влагалище, усиливающиеся при мочеиспускании. Могут быть тупые, тянущие боли внизу живота. Другие проявления цервицита, как правило, связаны с сопутствующими заболеваниями.
Например, при сочетании цистита и цервицита, плюс ко всему беспокоит учащенное мочеиспускание. При воспалении придатков и цервиците боли внизу живота более выражены, при выраженном воспалительном процессе- повышается температура. При наличии эрозии шейки матки на фоне цервицита- могут быть кровотечения после полового акта.
Характерно, что симптомы цервицита обостряются сразу после менструации.При хронической форме цервицита симптомов почти нет. Это связано с тем, что воспалительный процесс постепенно стихает, происходит уплотнение шейки матки, образуются мелкие кисты после заживления сопутствующей цервициту эрозии.
Спутать цервицит по клиническим признакам можно с абсолютно любой инфекцией. Частое необдуманное применение антибиотиков, как правило, не приводит к излечению цервицита, а лишь подавляет симптомы заболевания.
При каких-либо проявлениях цервицита нужна очная консультация квалифицированного гинеколога.
Диагностика цервицита, эндцервицита, экзоцервицита
Диагностика цервицита не представляет трудностей, гораздо сложнее установить причину воспалительного процесса и ликвидировать ее.
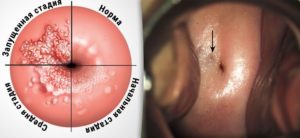
При осмотре в зеркалах отмечается гиперемия (покраснение и отечность) слизистой шейки матки вокруг наружного зева, шейка матки часто бывает эрозирована. Из цервикального канала обильно идут гнойные или слизисто-гнойные выделения. Это особенно заметно при острой форме эндоцервицита.
Фото Экзоцервицит Фото Слизисто-гнойный эндоцервицит
При хронической форме признаки цервицита видны меньше. Выделения имеют мутноватый цвет.
При подозрении на цервицит врач должен провести комплексное обследование, которое включает:
— мазок на флору;- ПЦР-диагностика основных инфекций, передающихся половым путем- ( хламидиоз, гонорея, трихомониаз, вирус папилломы человека, цитомегаловирусная инфекция, генитальный герпес, микоплазмоз, уреаплазмоз, кандидоз);- цитологическое исследование соскоба с шейки матки и цервикального канала;- бактериологический посев микрофлоры влагалища с определением чувствительности к антибиотикам;- кровь на RW, ВИЧ и гепатиты;
— УЗИ органов малого таза;
— кольпоскопия — используют как дополнительный метод с целью определения сопутствующей патологи шейки матки (эрозия, псевдоэрозия);- при жалобах на учащенное мочеиспускание- анализ мочи;
— при хроническом экзоцервиците необходима биопсия патологического участка в первую фазу менструального цикла.
Консервативное лечение цервицита, эндцервицита, экзоцервицита
Лечение цервицита должно проводится с учетом сопутствующих заболеваний и, желательно, в острую стадию заболевания, когда симптомы наиболее выражены.
Начинают с этиотропной терапии, направленной на ликвидацию причины цервицита. С этой целью применяют антибактериальные, противовирусные препараты, гормональные препараты или цитостатики системно.
Не рекомендуется использовать препараты местно при острой форме цервицита, иначе это может спровоцировать восходящую инфекцию (распространение инфекционного процесса на матку, трубы, яичники). Антибиотики подбирают только после определения чувствительности к ним возбудителя.
Соответственно, и предпочтение той или иной группе антибиотиков отдается после выявления возбудителя.
При цервиците кандидозного происхождения назначают притивогрибковые антибиотики ( Дифлюкан, Микосист, Флюкостат. Нистатин), при хламидийном цервиците- антибиотики тетрациклинового ряда( Доксициклин), макролиды ( Сумамед) и так далее.
После окончания курса антибактериального лечения назначают лактобактерии ацидофильные или Бифидумбактерин для нормализации микрофлоры влагалища.
При наличии цервицита вирусной этиологии лечение более длительное и трудоемкое. При генитальном герпесе с симптомами цервицита показано длительное лечение противовирусными препаратами (Ацикловир, Зовиракс, Валтрекс).
При наличии папиломавирусной инфекции назначают цитостатики (5-Фторурацил).
Если женщина менопаузального возраста, никаких инфекций и острых проявлений воспалительного процесса не обнаружено, скорее всего цервицит возник из-за дефицитов эстрогенов. В этом случае показано местное применение заместительно — гормональной терапии (свечи Овестин).Совместно с этиотропной терапией назначают витамины и иммуномодуляторы . Из иммуномодуляторов используют препарат Изопринозин, он обладает и иммуномоделирующим и противовирусным эффектом.
Если выявлена половая инфекция — обязательно проводят лечение обоих половых партнеров. Местное лечение применяют только после ликвидации симптомов заболевания. Местно используют спринцевания с дезинфицирующими растворами – с хлоргексидином, марганцовкой, содой и борной кислотой.
При хронической форме цервицита консервативное лечение менее эффективно, хотя в любом случае этиотропное лечение обязательно.
Хирургическое лечение цервицита, эндцервицита, экзоцервицита
При хронической форме цервицита для лечения шейки матки обычно применяют хирургические методы воздействия. Хирургическое лечение применяют только после излечения от всех инфекций.
При наличии эрозии шейки матки и при хроническом экзоцервиците, подтвержденном гистологически- хирургическое лечение обязательно.
В зависимости от конкретной ситуации проводят криотерапию (“примораживание” тканей жидким азотом), лазеротерапию ( воздействие лазерным лучом), электрохирургическое лечение аппаратом “Сургитрон”. Если женщина нерожавшая, возможна обработка пораженного участка шейки матки раствором Солковагин или Ваготил.
После прижигания назначают местно противовоспалительные ( свечи с индометацином) и иммуностимулирующие препараты (свечи Генферон).
При хронической форме применяют физиотерапевтические процедуры, например, электорофорез лекарственных веществ с помощью электрода, введенного во влагалище.
Обязательно необходимо проводить лечение сопутствующих заболеваний с целью избежания рецидивов.
Для успешного лечения цервицита и быстрого выздоровления необходимо половое воздержание до полного излечения и тщательное соблюдение гигиены половых органов, особенно во время менструации. Необходимо подмываться теплой водой после каждой смены прокладки или тампона, менять их через каждые 3-4 часа, даже если у Вас скудные менструальные выделения.
После хирургического лечения цервицита в период реабилитации могут быть незначительные сукровичные выделения, это является нормой и не должно вызывать опасений. Дело в том, что после отторжения некротизированных тканей слизистой оболочки шейки матки после прижигания, происходит постепенная регенерация тканей.
Лечение цервицита, эндцервицита, экзоцервицита народными средствами
Если нет острых проявлений цервицита и инфекции не обнаружено, можно местно применять средства из народной медицины. Используют спринцевания с настойками календулы или эвкалипта в вечернее время, желательно перед сном. Спринцевания проводят около 2-х недель.
Из последних нововведений широко применяют китайские фитотампоны, содержащие в своем составе сборы различных лекарственных трав, обладающие бактерицидными и противовоспалительными свойствами. Наиболее популярны на российском рынке фитотампоны “Доюань”, “Clean Point” и “Beautiful Life”.
Осложнения цервицитов:
— переход острой формы в хроническую;- эрозия шейки матки;- развитие восходящей инфекции ( распространение воспалительного процесса на матку, придатки, брюшину, мочевой пузырь).
В 8-10 % случаев из 100 цервициты, вызванные хламидиозом или гонореей провоцируют воспалительный процесс полости малого таза;- при наличии половой инфекции может развиться бартолинит- инфекционное воспаление выводных протоков бартолиниевых желез, которые расположены у входа во влагалище;- воспаление придатков;- развития синдрома Фитц-Хью-Куртиса при сочетании цервицита с хламидиозом, самым грозным осложнением подобного синдрома является развитие спаечного процесса в малом тазу и брюшной полости, что ведет к бесплодию;
— рак шейки матки. Группу риска представляют пациентки, у которых цервицит сочетается с вирусом папилломы человека высокого онкогенного типа.
Профилактика цервицитов включает:
— регулярное посещение гинеколога -дважды в год;- ушивание разрывов шейки матки после родов;- отказ от абортов;- моногамный образ жизни, использование презервативов со случайными половыми партнерами;- своевременное лечение инфекций и других мочеполовых заболеваний;- профилактика опущения и выпадения внутренних половых органов- упражнения Кегеля (сжимание и разжимание мышц влагалища), освоение вумбилдинга (выработка навыков управления вагинальными мышцами);- заместительно — гормональная терапия в климактерическом периоде;
— укрепление иммунитета -регулярные физические упражнения, прием витаминов.
Вопросы и ответы, консультация акушера-гинеколога по теме цервицит, эндцервицит, экзоцервицит
1. Можно ли заниматься сексом при цервиците?Да, можно, если нет инфекции, передаваемой половым путем
2. Как влияет цервицит на беременность?
Никак не влияет.
3. Влияет ли цервицит на детородную функцию?
Нет, если у вас нет сопутствующих инфекций, мешающих оплодотворению.
4. Можно ли лечить цервицит при беременности?Консервативно — можно. Обычно назначают местное лечение.
5. У меня обнаружили кольпит. Сказали, что скорее всего у вас цервицит. Как эти диагнозы вообще между собой связаны?
Наличие кольпита еще не говорит о том, что у вас есть цервицит. Диагноз нужно для начала подтвердить и выяснить причину кольпита.
6. Бывают ли у девочек цервициты?
У детей это довольно редкая патология, гораздо чаще встречается у подростков с ранним началом половой жизни.
Не желательно. Внутриматочная спираль способствуют развитию воспалительного процесса. Рекомендую подобрать другой метод контрацепции.
8. Может ли быть цервицит от прокладок?
Нет, если конечно долго не менять прокладки.
9. Мне 23 года. Я еще не рожала. Врач обнаружил эрозию и хронический цервицит и предложил прижигание. Инфекций нет. Что делать? Подождать пока рожу, или сейчас прижечь?
Эрозия и цервицит — это открытые ворота для инфекции. Лечить надо сейчас, есть много щадящих методов прижигания для нерожавших.
Акушер-гинеколог, к.м.н. Кристина Фрамбос.
Хронический цервицит
Хронический цервицит – довольно опасное и распространенное среди женщин детородного возраста заболевание, поражающее слизистую шейки матки.
Патология затрагивает вначале лишь наружную область шейки и пространство вокруг нее (эндоцервицит), а затем воспаление может распространиться вглубь, достигая матки (экзоцервицит), если его не лечить.
Коварство болезни в том, что на начальных этапах ее симптомы не сильно беспокоят пациентку и к гинекологу женщины обращаются чаще не на острой, а на хронической стадии.
Лечение цервицита лучше начинать немедленно, поскольку он чреват многими осложнениями, в том числе онкологического характера, эрозией и даже бесплодием.
Хронический цервицит возникает в силу ряда причин, в основном вследствие беспорядочных половых связей, венерических болезней и неконтролируемого использования противозачаточных средств. Его возбудителем могут быть патогенные бактерии, грибки, вирусы.
Обычно цервицит протекает не самостоятельно, а на фоне кольпита (воспаления влагалища) или других патологий, таких как цервикальная эктопия шейки матки.
Связь с возможностью иметь детей
Хронический цервицит ведет к различным осложнениям: утолщению стенки шейки матки, ее эрозии, образованию полипов, восходящему воспалению половых путей, проблемам с вынашиванием и зачатием. Цервицит может спровоцировать ранние роды.
Он делает проблематичным зачатие, но и во время беременности данная патология несет опасность для будущей матери и плода: повышает риск внутриутробного инфицирования ребенка, ранних выкидышей, замершей беременности, плацентарной недостаточности, преждевременных родов, образования нагноений на коже новорожденного.
Наличие патологий у плода и осложнений при вынашивании зависит от срока, на котором был диагностирован цервицит и начато лечение.
На поздних сроках последствием невылеченного цервицита является значительная задержка в развитии плода, появление отклонений в формировании органов, распространение инфекционных заболеваний.
Цервикальная эктопия, присутствующая параллельно с цервицитом, не только ведет к бесплодию, но и способствует появлению новообразований, в том числе злокачественных.
Диагностика
Спектр гинекологических исследований, с помощью которых осуществляется ранняя диагностика заболевания, обширен и включает осмотр шейки матки, кольпоскопию, бакпосев мазков для определения возбудителя, общий, биохимический и другие анализы крови и урины, УЗИ малого таза, лапароскопию и гистероскопию по назначению врача. Только после всех обследований врач назначит оптимальное лечение. Важно также определить и исключить факторы, способствующие развитию хронического цервицита.
Лечение цервицита у беременных
Во время вынашивания цервицит нужно лечить антибиотиками или противовирусными лекарствами. Препараты выбирают в зависимости от типа возбудителя и чувствительности к ним пациентки. Так, в случае заражения хламидиями показан тетрациклин, азалиды, макролиды, хинолины. Важно во время терапии устранить инфекцию, но не нанести вред ребенку.
Народные средства терапии
Лечение народными средствами можно применять одновременно с медикаментозной терапией после консультации с лечащим врачом. Но нельзя игнорировать прописанные препараты, поскольку без применения антибиотиков невозможно устранить возбудителя хронического цервицита.
В качестве вспомогательной терапии эффективны спринцевания ромашкой, календулой, эвкалиптом, шалфеем, пижмой, тысячелистником, полынью, можжевельником, малиной в течение 2-х недель. Выбор травы зависит от типа возбудителя.
Для внутреннего применения подойдут следующие самодельные лекарства.
Рецепт №1
Смешайте полынь и траву адонис в одинаковых пропорциях, добавьте по 2 части листьев малины, чабреца, мяты и шишек можжевельника. 2 ст. л. залейте пол литром кипятка на час. Выпейте отвар в течение дня.
Рецепт №2
Возьмите по одной части эвкалиптовых листьев, тысячелистника и шишек ольхи, по две части березовых почек, цветков пижмы, можжевеловых шишек и листьев шалфея. Залейте 2 ст. л. купажа 250 мл кипятка и подержите на водяной бане до 10 минут. Настаивайте в течение получаса, а затем пейте по 70 мл трижды в день.Траволечение даст результат через 1-3 месяца регулярного приема настоев.
цервицит лечение препараты недорогие но эффективные
Здравствуйте, дорогие читатели блога «Медицина и здоровье». Сегодняшняя статья посвящена женщинам — цервицит: лечение, препараты. К гинекологу обратилась женщина: «Доктор при осмотре поставил диагноз: цервицит. Чем он грозит? Нахожусь в состоянии шока, потому что меня ничего не беспокоит. Можно ли с таким диагнозом забеременеть?».
Что это такое цервицит, причины
Женская половая система устроена сложно и тонко. И если один из ее компонентов дает сбой, возникают патологические процессы. Так происходит и при цервиците — воспалении, которое развивается на слизистой оболочке шейки матки и требует незамедлительного лечения.
На шейку матки возложена функция барьера, задача которого не допустить распространение инфекции восходящим путем в матку и придатки. Если ее защитная функция нарушена, то болезнетворные микроорганизмы провоцируют развитие цервицита.
Основные причины недуга — это бактерии, вирусы и простейшие: гонококк, стрептококки, стафилококки, хламидии, трихомонады, вирус генитального герпеса, вирус папилломы человека, микоплазмы, микобактерии туберкулеза, грибок кандида.
Из всех перечисленных бактерий только гонококк обладает достаточной агрессивностью, чтобы проникнуть в шейку матки и вызвать в ней воспаление. Другим возбудителям для этого необходимы факторы, подрывающие иммунную систему и снижающие защиту.
Инфекция может проникнуть во время абортов, родов, медицинских диагностических процедур, введения внутриматочной спирали, из-за аллергической реакции на контрацептивы и средства личной гигиены.
Цервицит часто сочетается и с иными гинекологическими заболеваниями, например, с вагинитом, который способен возникнуть до воспаления шейки матки либо одновременно с ним.
Заболеванием чаще всего страдают дамы детородного возраста.
На их долю приходится около 70% случаев, в то время как в период менопаузы и после нее заболеть этим недугом рискуют только 30% женского населения.
Цервицит шейки матки код по мкб 10
Во всей мировой медицине существует Международная Классификация Болезней, в настоящее время действует 10-е издание. Эта классификация предусматривает кодировку и шифрование различных заболеваний по разделам классов, блоков и подпунктов.
Таким образом любое заболевание имеет свой класс. Цервицит шейки матки после детального обсуждения в январе 2007 года получил код по МКБ 10 N72.
Симптомы цервицита у женщин
Боли внизу живота при воспалении шейки матки
Симптомы заболевания — тянущие боли разной степени интенсивности в нижней области живота (как при менструации), в том числе и во время мочеиспускания, при совершении полового акта, а также гнойные или слизистые выделения.
Если заболевание протекает без симптомов, то обнаружить его можно только во время профилактического гинекологического осмотра. В зависимости от возбудителя, симптомы воспаления проявляются по-разному.
Когда цервицит возник из-за гонореи, то протекает остро, с ярко выраженной симптоматикой. Болезнь, причиной которой стал хламидиоз, может не иметь явных признаков.
Трихомонады вызывают воспалительные процессы в шейке матки в виде мелких кровоизлияний, а при взятии мазка на анализ в нем могут обнаруживаться даже атипичные клетки. При герпетическом цервиците вход в матку покрывается многочисленными язвочками.По течению заболевания цервицит разделяют на острую и хроническую формы. Для острого цервцита характерны все вышеописанные симптомы. Помимо этого, при осмотре специалистом обнаруживаются небольшие кровоизлияния и язвочки на слизистой.
Если острое воспаление шейки матки не было выявлено своевременно или его неправильно лечили, то со временем оно переходит в хроническую форму. Опасность хронического цервицита в том, что болезнь распространяется на близлежащие ткани и органы с образованием кист и гиперпластических процессов,
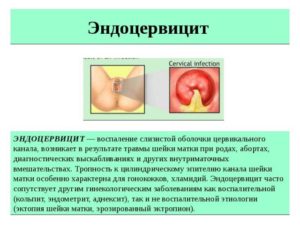
экзоцервицит
воспаление влагалищной части шейки матки
эндоцервицит
когда воспален канал шейки матки.
Диагностика цервицита
Обследование больной цервицитом
Для постановки диагноза врач проводит кольпоскопию (чтобы детализировать изменения в эпителии шейки матки), осмотр при помощи зеркал, берет мазки для проведение лабораторных анализов, а именно — бакпосев из цервикального канала и мазки на инфекцию методом ПЦР (ДНК- диагностика).
Препараты для лечения цервицита у женщин
Современная медицина знает много методик, при помощи которых можно лечить цервицит. Прежде всего устраняют провоцирующие факторы (гормональный сбой, слабый иммунитет) и обязательно сопутствующие патологии.
Когда установлен диагноз цервицит, лечение заболевания предполагает назначение больной женщине антибактериальных и противовирусных препаратов в зависимости от выявленного возбудителя и формы протекания недуга. Если причина развития цервицита — хламидии, показан прием антибактериальных препаратов, входящих в тетрациклиновую группу (тетрациклин, доксициклин).
Могут использовать средства из макролидов (эритромицин, джозамицин) и препараты группы хинолинов (таривид). При кандидозной форме обязательна системная терапия противогрибковыми средствами (флуконазол, натамицин).
При затухании основных симптомов заболевания женщинам назначается местное лечение: обработка влагалища и шейки матки 1 -2%-м раствором хлорофиллипта, 3%-м раствором димексида или раствором нитрата серебра.
Как лечить вирусные цервициты
Лечить цервицит вирусной природы проблематично. Так, при генитальном герпесе назначают длительное курсовое лечение противовирусными препаратами (ацикловир, валтрекс), витаминотерапию, специфический противогерпетический иммуноглобулин, иммуностимулирующие средства, местное применение мазей (госсипол, мегасин, бонафтон).
Для устранения папилломавирусного поражения назначают интерфероны, цитостатики, а при необходимости удаляют кондиломы. Если воспаление имеет атрофический характер, то для восстановления влагалищного и маточного эпителия, баланса микрофлоры и ткани шейки матки применяют женские гормоны.
При цервицитах вирусной этиологии, чтобы избежать повторного заражения, лечение по схеме должна проходить не только женщина, но и ее половой партнер. Даже если у мужчины нет признаков болезни, это не значит, что он не заражен. Хламидиоз, гонорея и трихомониаз у мужчин могут протекать бессимптомно.
В любом случае женщине назначают местную терапию. Это могут быть свечи, тип которых зависит от возбудителя. Например, при грибковом поражении эффективны свечи микогал, клотримазол, дафнеджин. Если цервицит вызван бактериями, назначают свечи гексикон, пимафуцин, тержинан.
Кстати, препараты тержинан, неопенотран форте — L, тантум роза оказывают не только противовоспалительное действие, но и снижают болевой синдром.
Лечение хронического цервицита
Если имеется хроническое воспаление (цервицит, эндоцервицит), которое вызвало истощение слизистой оболочки шейки матки, применяют гормональные препараты в местной форме (овестин, эстриол).
Медикаментозная терапия хронического цервицита не всегда дает положительные результаты, поэтому прибегают к таким хирургическим методам, как лазеротерапия, диатермокоагуляция, криотерапия.
Параллельно с этим проводится лечение сопутствующих заболеванию патологий (функциональных нарушений, кольпита, эктропиона, сальпингоофорита) и восстанавливается нормальная микрофлора.Для того чтобы врач мог контролировать весь процесс лечения, женщине периодически назначается кольпоскопия, берутся мазки для лабораторного обследования, проводится осмотр шейки матки.
Физиотерапевтическая терапия цервицитов
Физиотерапевтические процедуры эффективны в лечении цервицита у молодых нерожавших женщин и только при отсутствии атипических изменений эндометрия. Терапию проводят с помощью электрофореза с лекарственными веществами, в частности, с цинком.
Электрофорез эффективен при заболевании, которое находится на первой стадии заживления. На второй стадии используют радиоволновую терапию и вне очаговое воздействие ультрафиолетовыми лучами.
Хронический цервицит может долго протекать бессимптомно. Но со временем воспалительный процесс приведет к бесплодию, аднекситу (воспаление придатков, яичников и маточных труб) и эндометриту (воспаление внутренней слизистой оболочки матки).
После перенесенного цервицита в полости матки и на шейке могут появляться: полипы, псевдоэрозии, выворот шейки матки, патологии верхних отделов половых путей. Основная опасность поздней диагностики — в развитии эрозии с последующим перерастанием в рак шейки матки.
Цервицит, лечение у беременных женщин
Гинеколог назначает лечение цервицита у беременной
Когда у беременной женщины выявляется цервицит, лечение назначает врач акушер-гинеколог на основании результатов обследования с учетом сопутствующих патологий, и зависит оно от типа спровоцировавшей его инфекции.
Воспаление матки при вынашивании плода грозит серьезными проблемами у матери и малыша. Если инфекция развивается по восходящему пути, бактерии попадают в матку, вызывая плацентарную недостаточность и неправильное формирование эмбриона.
На ранних сроках беременности цервицит провоцирует замирание плода и выкидыш: предстоит длительное лечебное восстановление, прежде чем снова забеременеть. На поздних сроках провоцирует задержку развития плода, инфекционные болезни, патологии органов.Кроме того, повышается риск преждевременных родов, вероятность, что ребенок родится с низкой массой тела, а у матери может развиться инфекционное осложнение (эндометрит).
Медикаментозная терапия дополняется сбалансированной диетой.
Диета при цервиците
Цервицит, как и большая часть воспалительных заболеваний, требует назначения диеты №13. Это высококалорийные питание с оптимальным соотношением макроэлементов и приемом большого количества жидкости.
Включите в рацион: крупы (гречка, ячневая, овсяная), мясо (говядина, индейка, печень), кисломолочные продукты (сыр, творог, сметана, сливочное масло, йогурт, кефир, простокваша, айран»).
Полезны бобы, фасоль, горох, семечки тыквы, фисташки, грецкий орех, фундук, миндаль, курага, финики, чернослив, изюм, оливковое и кукурузное масло, рыба (горбуша, мойва, скумбрия, хек, камбала, лосось).
Не забывайте о продуктах, богатых клетчаткой, йодом и крахмалом (белые грибы, морская капуста, шпинат, кукуруза, фейхоа), медью, железом, цинком, витаминами В12 и РР (кальмары, креветки, устрицы, угорь), витамином С (смородина, чечевица, цитрусовые, шиповник, кизил, брокколи, сладкий перец).
Ограничьте потребление острых и копченых, жирных блюд, маринованных продуктов, консервов, сладкой выпечки, дрожжевого теста, кваса. Противопоказаны курение, кофе и алкогольные напитки.
Профилактика цервицита
Цервицит — неприятная патология. Однако ее можно избежать, если выполнять простые правила профилактики:
- регулярно соблюдать интимную гигиену;
- иметь только одного полового партнера;
- проходить профилактический осмотр у врача — гинеколога не реже 2 раз за год;
- вовремя лечить инфекционные поражения влагалища и
шейки матки; - предохраняться от нежелательной беременности;
- соблюдать врачебные рекомендации во время беременности и на этапе родов.
Теперь, уважаемые дамы вы знаете, что представляет собой цервицит: лечение, препараты. Просьба к вам не запускать болезнь, регулярно посещать кабинет женской консультации. Берегите себя и своих родных.
Посмотрите видео ролик о цервиците.
Наталья Богданова, врач-гинеколог Изменена 12.01.2020
