Послеоперационный перихондрит, свищи
Содержание
Перихондрит
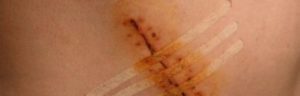
Перихондрит (от лат. peri- около, hondralis хрящевой) – воспаление надхрящницы. Наблюдается достаточно редко.
Перихондрит
Поражение реберных хрящей, как правило, развивается после травм. Поражение ушной раковины может наблюдаться при травмах и гнойных процессах в области наружного и среднего уха.
Перихондрит хрящей гортани обычно является осложнением интубации или лучевой терапии при раке гортани. Кроме того, поражение хрящей может развиваться вследствие общего инфекционного заболевания (малярии, гриппа).
Очень редко возникают специфические туберкулезные и сифилитические перихондриты.
По своим функциям надхрящница аналогична надкостнице. Однако патологические процессы в надкостнице и надхрящнице протекают по-разному и имеют различные последствия, что обусловлено различиями в строении и питании кости и хряща.
Кость снабжена собственными кровеносными сосудами, она получает питание не только снаружи (из надкостницы), но и изнутри (из костного мозга). Хрящ не имеет кровеносных сосудов, и надхрящница является для него единственным источником питательных веществ.
Поэтому при периостите некроз кости возникает далеко не всегда, в то время как разрушение или отслойка надхрящницы неминуемо влекут за собой некроз всего слоя подлежащего хряща.
Надкостница обладает ярко выраженными пролиферативными и пластическими свойствами, что позволяет ей участвовать в образовании костной мозоли в зоне перелома.
Это же свойство надкостницы объясняет разрастание костной ткани при хронических (оссифицирующих) периоститах.В отличие от надкостницы, у надхрящницы пролиферативные свойства незначительны, поэтому избыточный хрящ в результате воспаления не образуется.
Выделяют две основных формы перихондрита: асептический и гнойный. При асептическом перихондрите, как правило, наблюдается постепенный регресс симптомов, при гнойном – деструкция хряща и образование свищей.
При асептическом перихондрите проводится консервативная терапия, при гнойном выполняются хирургические операции.
Лечение перихондритов в зависимости от этиологии и локализации могут осуществлять травматологи-ортопеды, отоларингологи или онкологи.
Гнойный перихондрит ребер обычно возникает в результате открытой травмы с повреждением реберных хрящей и/или размозжением окружающих мягких тканей либо вследствие контактного распространения инфекции (при медиастините, эмпиеме плевры, остеомиелите грудины и ребер). Реже причиной перихондрита становятся осложнения после операций на грудной клетке. В качестве возбудителей, как правило, выступают стрептококки или стафилококки, реже – кишечная палочка, протей, синегнойная палочка и другие бактерии.
Реберный перихондрит проявляется болями по ходу ребер, усиливающимися при движениях и глубоком дыхании. Общее состояние при отсутствии других гнойных процессов обычно остается удовлетворительным. В области поражения образуется инфильтрат.
Через некоторое время очаг уплотнения размягчается, появляется флюктуация. Если в процесс вовлекается реберная дуга, воспаление может распространяться на всю нижнюю часть грудной клетки и верхнюю часть передней брюшной стенки. Сформировавшийся гнойник прорывается через кожу либо через заднюю надхрящницу.
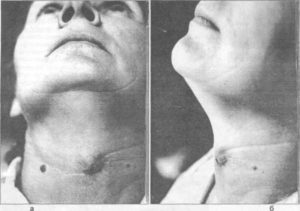
В первом случае образуется свищ, во втором – затеки в мягких тканях.
Период острого воспаления при перихондрите ребер может длиться до 3 месяцев. В это время в области надхрящницы образуются очаги деструкции, из которых микробы проникают в центральную зону хряща. Развивается хондрит, распространяющийся за пределы первичного гнойного очага. Из центральных участков хряща инфекция попадает на неизмененную надхрящницу.Особенности распространения гнойного процесса обуславливают поражение хряща на значительном протяжении. По прошествии 3-х месяцев явления перихондрита стихают, при этом регенеративные процессы сочетаются с продолжающимся некрозом хрящевой ткани. Обычно разрушенный хрящ постепенно замещается рубцовой, реже – костной тканью.
Восстановление хряща наблюдается очень редко.
Диагноз перихондрита выставляют на основании клинической картины, данных КТ и МРТ. При свищах выполняют фистулографию. Наиболее эффективным методом лечения является полное удаление пораженного хряща.
При распространении процесса на кость (остеомиелите ребра) дополнительно удаляют 2-3 см костной ткани. В послеоперационном периоде назначают антибиотики и обезболивающие препараты.
Исход перихондрита ребер, как правило, благоприятный.
Синдром Титце
Синдром Титце – асептический перихондрит в области прикрепления реберных хрящей к грудине. Этиология до конца не выяснена, существуют теории о связи заболевания с предшествующими травмами, обменными нарушениями и снижением иммунитета.
Пациент предъявляет жалобы на боль сбоку от грудины (как правило, с одной стороны, чаще – слева). Боль усиливается при чихании, кашле, движениях и поворотах корпуса. При пальпации определяется опухолевидное образование размером 2-5 см.
Кожа над ним обычно не изменена, у 10% пациентов наблюдается незначительный отек, местная гипертермия и гиперемия.
На ранних стадиях диагноз перихондрита уточняют при помощи КТ или биопсии хряща.
Через 2-3 месяца на рентгенограммах ребер появляются соответствующие изменения: обызвествление хряща, сужение межреберного пространства и утолщение передней части костного ребра.
Консервативная терапия включает в себя прием НПВС (ибупрофен, диклофенак, вольтарен) и мягкое мануальное воздействие. При выраженных болях выполняют блокады с гидрокортизоном. Хирургическое лечение заключается в резекции пораженного хряща.
Перихондрит гортани
Причиной развития перихондрита гортани чаще всего становятся коревые некрозы, лучевая терапия при раке гортани и пролежни, вызванные интубацией. Реже хрящи гортани поражаются при туберкулезе и сифилисе.
Воспаление всегда носит гнойный характер вследствие обсеменения пораженного участка возбудителями, проникающими из верхних дыхательных путей. Как правило, перихондрит начинается в глубоких слоях надхрящницы.
Гной отслаивает перихондр от хряща, соответствующий участок хрящевой ткани некротизируется и постепенно расплавляется. Через некоторое время гнойник вскрывается в гортань, пищевод или глотку, реже – наружу через кожу.
Диагноз перихондрита выставляется на основании клинических признаков и данных ларингоскопии. Течение заболевания длительное, прогноз неблагоприятный. Из-за слабой восстановительной способности хряща образовавшийся дефект заполняется плохо, грануляции образуются слабо и вяло.Многие пациенты с перихондритом гортани погибают от пневмонии или сепсиса.
Даже при благоприятном исходе в области поражения формируется деформирующий рубец, который влияет на голос, затрудняет дыхание или (при образовании крупных рубцовых узур в области входа в гортань) становится причиной частого попадания пищи в дыхательные пути.
Перихондрит ушной раковины
Причиной развития перихондрита ушной раковины может стать любая, даже незначительная травма уха. Иногда инфекция проникает в надхрящницу через малозаметные ссадины уха либо наружного слухового прохода.
Кроме того, перихондрит может возникать при отморожениях, ожогах, экземе, воспалении наружного (наружный отит) и среднего (средний отит) уха.
В качестве возбудителя перихондрита ушной раковины чаще всего выступает синегнойная палочка.
Характерным признаком перихондрита является диффузное воспаление. Ушная раковина отечная, напряженная, синевато-красная. Ее поверхность неровная, бугристая. После образования гнойников в разных местах ушной раковины прощупываются участки флюктуации. Температура тела повышена.
Как и другие формы воспаления надхрящницы, перихондрит ушной раковины имеет склонность к длительному, упорному течению. Длительность заболевания составляет от нескольких недель до нескольких месяцев.
За это время лишенный надхрящницы хрящ постепенно расплавляется, ушная раковина сморщивается и деформируется, в тяжелых случаях превращаясь в мягкое бесформенное образование. Слуховой проход сужается.
Для уточнения диагноза перихондрита используют диафаноскопию. Лечение включает в себя компрессы с борной кислотой, анальгетики и антибиотики. При появлении очагов флюктуации показано хирургическое вмешательство.
Гнойные полости широко вскрывают, секвестры удаляют, грануляции выскабливают, после чего выполняют тампонаду йодоформной марлей. Для предупреждения сужения слухового прохода используют тугие тампоны. Пациента с перихондритом направляют на УВЧ, УФ-облучение или СВЧ.
Прогноз при перихондрите ушной раковины благоприятный для жизни, однако, исходом практически всегда становится более или менее выраженный косметический дефект.
Послеоперационный свищ: особенности заживления и лечения
Свищ – это патологический канал, соединяющий между собой два полых органа или полый орган с внешней средой. В организме человека свищевое отверстие может образоваться само собой или после операции на брюшной полости. Лечение свищей – долгий и трудоёмкий процесс, требующий высокой квалификации врача и соблюдения пациентом всех предписанных рекомендаций.
Классификация свищевых отверстий
По происхождению:
- Врождённые – те, которые диагностируются ещё у грудничков сразу после рождения.
- Приобретённые – образуются в течение жизни пациента.
По отношению к внешней среде:
- Внутренние – свищевой канал соединяет два внутренних полых органа.
- Наружный – свищевое отверстие создаёт сообщение между полостью внутреннего органа и внешней средой.
По гистологическому строению:
- Гранулирующие свищи – стенки свищевого отверстия полностью покрыты грануляционной тканью, грануляции постоянно обновляются и разрастаются.
- Эпителиальные свищи – стенки выстланы эпителиальной тканью, но соединения с эпидермисом кожи не сформировано.
- Губовидные свищи – стенки и устье канала выстланы эпителием, который соединяется с эпидермисом кожи, в связи с чем дефект на кожных покровах отсутствует.
По характеру отделяемого:
- Слизистые.
- Гнойные.
- Мочевые.
- Каловые.
- Слюнные.
- Желчные.
Также выделяют естественные и искусственные свищи. Естественные возникают самостоятельно после операции или в результате гнойного воспаления органа. Искусственные создаются хирургом в качестве временной меры для питания или на одном из этапов лечения.
Причины возникновения
Основная причина возникновения естественных свищевых ходов – гнойное воспаление внутреннего органа или кожи. При попадании инородного тела или инфекции в полость внутреннего органа возникает воспаление и нагноение.
По мере увеличения количества гнойных масс происходит постепенное расплавление вышележащих слоёв. Как только воспаление переходит на верхние слои кожи, происходит прорыв гноя наружу, что создаёт хорошие условия для поддержания воспаления и оттока гноя.
Заживление краёв раны становится невозможным благодаря постоянной циркуляции экссудата, что требует хирургического лечения.Важно! В подавляющем большинстве случаев свищ возникает как осложнение оперативного вмешательства. Причины возникновения послеоперационных свищевых ходов связаны с нагноением шовного материала и попаданием инфекции в полость раны — это так называемый лигатурный свищ. Воспалиться могут как раны кожи, так и внутренних органов. Чем глубже инфекция, тем дольше и труднее лечить свищ.
Признаки и симптомы послеоперационных и естественных свищевых каналов
Клиника довольно ярко выражена и представлена следующими симптомами:
- На коже виден воспалённый рубец или валик, горячий на ощупь, болезненный при пальпации. Валик может появиться в области как интактной кожи, так и в области шва.
- В центре покраснения и воспаления видно небольшое отверстие, откуда происходит постоянное отделение большого количества гнойных масс и экссудата.
- Больного беспокоят симптомы интоксикации: повышение температуры тела (до 38-39С), головная боль, слабость.
Важно! В качестве профилактики образования свищей при воспалении послеоперационного шва или рубца следует немедленно сообщить об этом врачу.
Чем опасно появление свища
Лигатурный и другие виды свищей поддерживают постоянный воспалительный процесс в организме, что впоследствии приводит к формированию абсцесса, флегмоны и некроза органа. Кроме того, длительное время сохраняется интоксикация, что угнетает иммунную систему. Пациент становится более подверженным различным инфекциям.
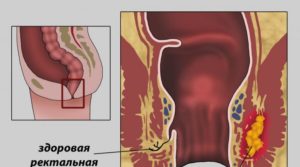
Свищ прямой кишки
В клинической практике чаще всего встречаются свищевые отверстия, проходящие через стенку прямой кишки. Устье патологических каналов может открываться на коже (сообщает прямую кишку с внешней средой), во влагалище (сообщает прямую кишку с влагалищем), в подкожно-жировой клетчатке.
Свищи прямой кишки могут формироваться самостоятельно и после операции.
- Самостоятельное формирование наступает на фоне запущенных невылеченных воспалительных процессов (парапроктит, геморрой) и после тяжёлых родов, осложнённых разрывом промежности 3-4 степени.
- Послеоперационные свищи – после неправильно проведённой операции по поводу геморроя, парапроктита.
Лигатурный (послеоперационный) свищ
Является непосредственным осложнением операции, формируется при непрофессиональном наложении шва на рану и при несоблюдении врачебных рекомендаций по образу жизни в послеоперационном периоде.
Пусковой момент – попадание инфекции в рану, в результате чего швы воспаляются, нагнаиваются. Размягчение и расплавление краёв раны приводит к тому, что вокруг швов формируется воспалительная капсула.
Через несколько дней лигатуры соскальзывают, создавая искусственное отверстие для проникновения инфекционных агентов в полость раны.
Постоянно поддерживающееся воспаление не даёт слипнуться краям раны, свищевой ход со временем эпителизируется – формируется полноценный свищ.
Свищевые ходы прямой кишки принято классифицировать по расположению. Выделяют транссфинктерные, экстрасфинктерные и интрасфинктерные свищи.
| Вид | Характеристики |
| Транссфинктерный | Свищевой канал проходит через мышечную пластинку сфинктера прямой кишки, имеет узкие разветвлённые ходы с гнойными карманами и затёками. |
| Экстрасфинктерный | Свищевой канал проходит поверх сфинктера прямой кишки, огибая его. Чаще всего наблюдается в исходе острого парапроктита. |
| Интрасфинктерный | Свищевой канал располагается подкожно, близко к поверхности кожи, устье располагается на поверхности кожи. |
Важно знать! При хорошем дренаже и оттоке экссудата симптомы заболевания могут длительное время не беспокоить больного. Пациент не замечает, что он болен.
Боль возникает только при скоплении гноя в одном из карманов, подкожной клетчатке или в полости прямой кишки. Это вызывает симптомы интоксикации (повышение температуры тела, слабость), что ещё больше усиливает боль. Кожа промежности краснеет, уплотняется. Больной не может сходить в туалет, долго сидеть и ходить, так как это усиливает болевой синдром.
Свищи после операции на животе
Операции на животе подразделяют на полостные (с проникновением в брюшную полость) и поверхностные, малоинвазивные (не затрагивают брюшную полость, оперативные манипуляции проводят на поверхности брюшной стенки). Наиболее тяжело протекают глубокие послеоперационные свищи, формирующиеся после полостных операций.
- К полостным свищевым ходам относятся свищи после аппендицита, кишечной непроходимости, абсцесса печени. Несколько недель формируются патологические соустья отличающиеся болезненностью. Лечение зависит от наличия или отсутствия гнойного очага инфекции в ране. В ходе операции удаляются старые лигатуры, иссекаются стенки свищевого хода и накладываются новые швы.
- Поверхностные свищи соединяют подкожно-жировую клетчатку с внешней средой и не затрагивают брюшную полость, в связи с чем лечение их не вызывает больших затруднений. К этой группе относят фистулы, формирующиеся после операции по поводу пупочной грыжи, грыжи белой линии живота. Лечение одноэтапное, проводится одномоментное иссечение нагноенных тканей и пластика кожи.
Наружные свищи уретры
Частая патология детского возраста – гипоспадия. Так в медицине обозначают врожденный порок развития, при котором отверстие мочеиспускательного канала располагается не на верхушке головки полового члена, а на его нижней поверхности. Как правило, порок развития сочетается с другими аномалиями развития половых органов что требует сложной операции.
Свищ после операции гипоспадии – частое осложнение. Фистула соединяет полость уретры с внешней средой, в связи с чем мочеиспускание становится невозможным.
Лечение данной патологии начинают с малоинвазивных методик: прижиганием нитратом серебра. Такому лечению поддаются свищи микроскопического диаметра.При неэффективности консервативного лечения и при наличии большого свищевого канала проводят операцию.
Лечение
Лечение только оперативное. Больным показана операция, в ходе которой иссекаются стенки и устье свищевого канала, после чего образующаяся рана ушивается. Если свищ соединяет полость гнойника с внешней средой, то сначала проводят санацию гнойного очага, рану ведут открытым способом. Последним этапом закрывается патологическое соустье.
Рекомендации по образу жизни после операции:
- Борьба с запорами – в питание включают как можно больше овощей, фруктов и ягод (чернослива). Исключается раздражающая пища, газированные напитки, которые способствуют образованию запоров.
- Ежедневно проводят гигиенические процедуры раневой поверхности. Очищение и обеззараживание швов необходимо проводить каждый день.
- Исключаются тяжёлые физические нагрузки, долгая сидячая работа в течение как минимум трёх месяцев.
Диета после операции на свищ
Основной залог успешного излечения и профилактики рецидивов свищей – борьба с запорами и облегчение акта дефекации. Любое напряжение брюшной стенки и увеличение внутрибрюшного давления способствует расхождению швов и формированию повторной лигатурной фистулы.
В рацион питания включают продукты богатые клетчаткой: овощи, ягоды, фрукты. Хорошим послабляющим эффектом обладает чернослив, варёная свёкла, овощные соки. В день необходимо выпивать не менее 2,5 л жидкости. При первых признаках запора принимают слабительные средства.
Важная информация! Для профилактики запоров из меню убирается вся газообразующая пища (зерновой хлеб, капуста, бобовые, молочные продукты), газированные напитки, острая и другая раздражающая пища.
Блюда готовят на пару, овощи отваривают. Такая диета способствует быстрому восстановлению и заживлению послеоперационного рубца.
Рецидивы свищей
Рецидив заболевания случается при несоблюдении диеты, гигиенических правил, после тяжёлых физических нагрузок или после длительной сидячей работы. Рецидив сопровождается возвращением всех симптомов, ранее беспокоивших больного. Лечение рецидива проводится в хирургическом стационаре. После операции необходимо особо внимательно следить за соблюдением рекомендаций и образом жизни.
Перихондрит – области поражения, симптомы и причины появления
Перихондрит – это заболевание, которое характеризуется воспалением надхрящницы. Это заболевание проявляется достаточно редко. Перихондрит, как правило, разделяют на два вида:
- Первичный. В данном случае, перихондрит возникает при хронических или острых травмах хрящей;
- Вторичный. Развитию перехондрита способствуют общие инфекционные заболевания (грипп, малярия) и непосредственное бактериальное поражение.
Самыми частыми проявлениями подобной болезни являются следующие области расположения хрящевых тканей:
- Реберные хрящи. Развитие перихондрита обуславливается после травматических последствий;
- Гортанные хрящи. Данное проявление может развиться от воздействия лучевой терапии (рак гортани), а быть осложнениям интубации (введение трубки в гортань для недопущения удушья);
- Хрящи ушной раковины. В этом случае поражение возникает вследствие гнойных процессов в зоне среднего и наружного уха.
В медицинской практике отмечают перихондрит в двух основных формах:
- Асептическая. При данной форме обычно прослеживается регресс симптомов, который имеет постепенный характер. Асептический перихондрит, как правило, лечится консервативными методами терапии;
- Гнойная. Такая форма характерна образованием свищей и деструкцией хряща. В лечении гнойного перихондрита, необходимо проводить хирургическое вмешательство.
Что является гнойным перихондритом ребер
Появление гнойного перихондрита ребер может, возникнуть вследствие открытой травмы, за которой следует повреждение хрящевой ткани ребер, а также сдавливание рядом находящихся мягких тканей. Немаловажную роль в появлении заболевания относят к контактному распространению инфекции.
Редко причинами перихондрита, могут быть некоторые осложнения вследствие оперативных мероприятий на грудной клетке.
Возбудителями перихондрита ребер гнойной формы, являются стафилококки и стрептококки, не так часто – синегнойная и кишечная палочки, протей и иные бактерии.
Симптоматика реберного перихондрита проявляется следующими признаками:
- Боли по ходу ребер, которые усиливаются при глубоком дыхании и движении;
- Образование инфильтрата в зоне поражения;
- Размягчение очага уплотнения.
В случаях, когда в процесс подключается реберная дуга, распространение воспаления может, возникнуть во всей нижней части грудной клетки, а также в верхней части передней брюшной стенки. При этом, образованный гнойник прорывается либо через заднюю надкостницу (затек мягких тканей) или же через кожу (образование свища).
При остром воспалении реберного перихондрита в области надхрящницы формируются очаги деструкции, вследствие чего из них микробы попадают в центральную часть хряща. Происходит развитие хондрита, который распространяется за границы первичного очага.
Из центральной части хряща инфекция распространяется на не подлежащую изменению надхрящницу. Специфичность распространения гнойного формирования характеризуется поражением хряща на довольно большом протяжении. По истечению периода трех месяцев проявления перихондрита затихают. Вследствие этого процессы регенерации совмещаются с продолжающимся некрозом ткани хряща.
Как правило, нарушенная часть хряща со временем заменяется рубцовой, однако не так часто костной тканью. Полная регенерация хряща прослеживается крайне редко.
Диагностирование реберного перихондрита проводится при изучении клинической картины, а также данных МРТ и КТ. В случаях свищей проводится фистулография (разновидность рентгеновского обследования).Самым действенным на сегодняшний момент лечением является полная резекция больного хряща. В том случае, когда процесс распространился на участок кости, кроме хряща удалению подвергается 2-3 сантиметра костной ткани. Далее проходит послеоперационный период реабилитации с применением антибиотических и обезболивающих средств.
Асептический перихондрит ребер – Синдром Титце
Синдромом Титце является асептический перихондрит в месте прикрепления реберных хрящей к грудной кости (грудина). Основные причины появления перихонодрита в данном месте локализации, полностью не выявлены. Выдвинуты предположения о том, что существует некоторая связь болезни со следующими предрасполагающими факторами:
- Снижение иммунитета;
- Предыдущие травмы;
- Нарушения в обменных процессах.
С развитием патологии у больного появляются жалобы на болевые ощущения сбоку от грудины. Происходит усиление боли при кашле, чихании, движении, поворотах туловища. Вследствие пальпации выявляется некоторое опухолевидное образование в размере от 2 до 5 см. При этом кожный покров над ним не изменяется. В редких случаях у больного диагностируется небольшой отек, проявления местной гипертермии.
Читать также…. Как вылечить тендинит стопы?
При ранних проявлениях Синдрома Титце диагностирование проводится на основании биопсии хряща и КТ. По истечению 2-3 месяцев возникают определенные изменения (утолщение передней части ребра, сужение межреберного расстояния), которые достаточно точно выявляются при проведении рентгенограммы ребер.
При консервативном лечении назначается прием нестероидных противовоспалительных средств (НПВС), таких как диклофенак, вольтарен, ибупрофен, а также проводится легкое мануальное воздействие. Выраженные болевые синдромы устраняются при помощи препарата гидрокортизон.
При оперативном вмешательстве проводится удаление пораженного хряща.
Перихондрит ушной раковины и гортани
Причины развития, течение и лечение перихондрита ушной раковины и гортани можно представить в следующей таблице:
| Разновидность перихондрита | Причины возникновения | Течение заболевания | Лечение |
| Ушной раковины | Может развиваться при любой и незначительной травме уха. Также возникновению предшествуют ожоги, обморожения, экземы, отиты. Основным возбудителем является синегнойная палочка. | Проявляется в диффузном воспалении, отечностью ушной раковины с синевато-красным оттенком. Вследствие образования гнойников прощупываются места флюктуации. Повышается температура тела.За период болезни лишенный надхрящницы хрящ понемногу расплавляется, происходит деформирование и сморщивание ушной раковины. | При очагах флюктуации используется хирургическое вмешательство. В иных случаях лечение проводится антибиотиками и анальгетиками, а также применение компрессов с борной кислотой. В качестве предупреждения сужения слухового прохода применяются тугие тампоны. Широко используется прохождение СВЧ, УВЧ, УФ-облучение. |
| Гортани | Возникновение происходит вследствие коревых некрозов, лучевой терапии гортани, пролежней обусловленные интубацией. Редко вызвано туберкулезом или сифилисом. | Воспаление всегда происходит в гнойной форме, с глубоких слоев надхрящницы. Гнойное образование отслаивает надхрящницу от хряща. Данная область хрящевой ткани некротизируется и расплавляется.С течением времени, происходит вскрытие гнойника в гортани или же наружу посредством кожи. | Лечение проводится с применением антибиотиков и сульфаниламидов, которые способны остановить заболевание. Используют новокаиновые блокады, смазывание гортани раствором дикаина. При невозможности ликвидировать болезнь и образование гнойника назначают оперативное вмешательство. |
Читать также…. Лечение бурсита локтевого сустава Перихондрит – области поражения, симптомы и причины появления Ссылка на основную публикацию
Послеоперационный лигатурный свищ: симптомы, причины, лечение, прогноз
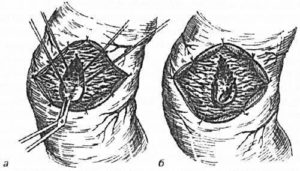
Почти каждое оперативное вмешательство заканчивается закрытием раны с помощью хирургических швов, исключение составляют только операции, выполненные по поводу гнойных ран, где наоборот создаются условия для нормального оттока гнойного содержимого и снижения инфильтрации (воспаления) вокруг раны.
Хирургические швы могут быть как синтетического, так и природного происхождения, а также те, которые рассасываются и не рассасываются в организме спустя некоторое время.
Иногда случается так, в месте их наложения возникает выраженный воспалительный процесс, серозное (вишневого цвета), а потом гнойное отделяемое и это является достоверным показателем того, что образовался свищ после операции и началось его отторжение организмом. Важно понимать, что послеоперационный свищ является проявлением не нормального течения этого периода и требует дальнейшего лечения.
Причины появления лигатурного свища после оперативных вмешательств
- Присоединение инфекции, попавшей в рану через швы (недостаточное соблюдение чистоты раны, не соблюдение достаточной антисептики во время операции);
- Отторжение организмом вследствие аллергической реакции на материал нити.
Также на возникновение лигатурного свища послеоперационного периода влияют следующие факторы:
- Возраст и общее состояние больного;
- Высокая иммунная реактивность организма (молодые и полные сил люди);
- Наличие хронической специфической инфекции в организме (туберкулез, сифилис и многие другие);
- Госпитальная инфекция, то есть та, которая постоянно находится во всех стационарах, и сапрофитные микроорганизмы (стафилококк или стрептококк), живущие на коже человека в норме;
- Вид и место оперативного вмешательства (свищ после операции по поводу парапроктита или лигатурный свищ после кесарево сечения);
- Онкологические заболевания, истощающие организм (имеется в виду белковое истощение);
- Недостаточность витаминов и минералов;
- Нарушения обмена веществ (сахарный диабет, ожирение, метаболический синдром).
Интересно то, что лигатурные свищи:
- Возникают в любой части тела;
- В разных слоях операционной раны (кожа, фасция, мышца, внутренний орган);
- Не зависят от временных рамок (возникают через неделю, месяц, год);
- Имеют разные клинические проявления (отторжение швов организмом с дальнейшим заживлением или длительным воспалением с нагноением раны без заживления);
- Возникают в независимости от материала хирургической нити;
Проявления
- Первые дни в проекции операционной раны возникает уплотнение, покраснение, незначительный отек, болезненность и повышение местной температуры.
- Спустя одну неделю из-под швов, особенно при надавливании, начинает выступать серозная жидкость, а позже и гной.
- Параллельно с этим повышается температура тела до субфибрильных цифр (37,5-38);
- Иногда воспаленный свищевой ход закрывается самостоятельно, но спустя некоторое время открывается вновь;
- Полное излечение возникает только после проведения последующей операции и устранения причины.
Осложнения, возникающие вследствие лигатурного свища
- Абсцесс — полость с гноем
- Флегмона — распространение гноя по подкожно жировой клетчатке
- Эвентрация — выпадение внутренних органов вследствие гнойного расплавления операционной раны
- Сепсис — при прорыве гнойного содержимого в полость живота, груди, черепа
- Токсико-резорбтивная лихорадка — тяжелая температурная реакция организма на наличие гнойного очага в организме.
Диагностика
Диагностировать лигатурный свищ можно во время клинического осмотра раны в перевязочной. Также обязательным условием будет выполнение ультразвукового исследования операционной раны, что делается для выявления возможных гнойных затеков или абсцесса.
При затруднении диагностики вследствие глубокого расположения свища используют фистулографию. Суть последней заключается в введении контрастного вещества в свищевой ход с последующим выполнением рентгенографии. На снимке четко отобразится расположение свищевого хода.
Ход операции по поводу лигатурного свища
- Обработка операционного поля антисептиками (спиртовый раствор йода) трижды;
- В проекции операционной раны и под нее вводится анестезирующее вещество (2% раствор лидокаина, 0,5-5% новокаин);
- Для удобства поиска в свищевой ход вводится краситель (бриллиантовый зеленый и перекис водорода);
- Выполняется рассечение раны с удалением всего шовного материала;
- Находится причина, вызвавшая свищ и удаляется с окружающими ее тканями;
- Кровотечение останавливается только с помощью электро коагулятора или 3% перекисью водорода, прошивание сосуда строго запрещено, так как это повторно может вызвать свищ;
- После остановки кровотечения, рана промывается растворами антисептиков (хлоргексидин, 70% спирт, декасан) и закрывается вторичными швами с обязательным ее активным дренированием.
В послеоперационном периоде проводятся периодические перевязки с промыванием дренажа, который, при отсутствии гнойного отделяемого, извлекается. При наличии показаний (обширная флегмона, множественные гнойные затеки) пациент получает:
- антибиотики
- противовоспалительные препараты (НПВС — диклоберл, диклофенак, нимесил)
- мази, стимулирующие процессы заживления (метилурациловая, троксевазиновая)
- попутно можно применять и препараты растительного происхождения, особенно те, которые богаты витамином Е (облепиховое масло, алое).
Важно отметить то, что операция по поводу лигатурного свища наиболее эффективна в своем классическом виде, а именно с широким рассечением и адекватной ревизией. Все мало инвазивные методики (с помощью УЗИ) в данном случае показывают не высокую эффективность в борьбе с этим недугом.
Необходимо отметить еще то, что самолечение в случае лигатурного свища послеоперационного рубца не допустимо, так как все равно все закончится оперативным вмешательством с последующей хирургической обработкой, но будет потеряно время и возможно развитие осложнений, угрожающих жизни.
Прогноз после операции и профилактика
Во многих случаях оперативное лечение лигатурного свища эффективно, но бывают такие случаи, когда организм человека всячески отторгает все хирургические нити, даже после множественных повторных операций. При самостоятельном лечении свища прогноз не благоприятен.
Профилактика появления свища в большинстве случаев не возможна, так как инфекция может проникнуть по шву даже при самых асептических условиях, не говоря уже об реакции отторжения.
Селезнева Валентина Анатольевна врач-терапевт
Как проходит восстановление после операции по иссечению свища прямой кишки
Лечение воспалительных и гнойных образований прямой кишки требует серьезного подхода. В зависимости от степени запущенности ситуации выбирается метод терапии. Если возник свищ, требуется хирургическое вмешательство. Также нужно знать, как происходит восстановление после операции по удалению свища прямой кишки. Чем лучше пройдет реабилитационный период, тем ниже шанс рецидива в будущем.
Что такое свищ прямой кишки
Свищ – это патологический канал, который соединяет телесные полости или полые органы между собой или с внешней средой. В большинстве случаев поражение прямой кишки является следствием осложнения острого проктита. Свищ выглядит как полость в кишке, которая выходит в промежность, перианальную или ягодичную область.
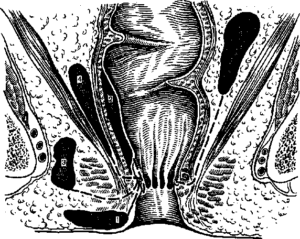
В проктологии отмечаются полные и неполные формы отверстий. В первом случае есть наружное и внутреннее отверстия, а во втором – только внутреннее.
Классификация свищей по месту нахождения внутреннего выхода:
- задний;
- передний;
- боковой.
В зависимости от расположения по отношению к сфинктеру в проктологии есть и другая классификация:
- интрасфинктерный – находится ниже сфинктера кишечника;
- транссфинктерный – часть канала проходит через сфинктер;
- экстрасфинктерный – располагается выше сфинктера.
Симптомы
Характерные признаки – появление сукровицы и гнойных выделений из заднего прохода. Эти выделения раздражают кожу вокруг анального отверстия, что проявляется зудящими ощущениями и общим дискомфортом. Неприятное осложнение – рубцевание ткани.
У болезни имеются периоды обострения и ремиссии. Ухудшение наступает, если канал закупоривается гнойными массами, что ведет к образованию абсцесса. Если свищ прорывает самостоятельно и гнойное содержимое ликвидируется, наступает временное облегчение – период ремиссии. Он недолгий, через некоторое время обязательно последует обострение.
Важно! Появление рубцов чревато развитием мышечных функциональных нарушений в области сфинктера, из-за чего возникает неконтролируемое выделение газов и каловых масс. Помимо физиологических проблем, возникает психологический дискомфорт в общении с другими людьми.
Оперативное вмешательство
Врач выбирает метод терапии в зависимости от запущенности случая и результатов диагностики:
- Иссечение с последующим зашиванием волокон сфинктера.
- Рассечение с последующим наложением лигатуры. Используется при образовании рубцов 3-4 стадии.
- Удаление свища и отделение от кишки. При этом место полости замещают слизистой оболочкой, чтобы произошло заращивание.
- Удаление по методу Рыжих и Ривкина – рассечение и ушивание культи в области промежности с проведением задней сфинктеротомии.
- Переведение экстрасфинктерного свища в интрасфинктерный.
Внимание! Пластика назначается, если ситуация незапущенная и рубцевание минимально.
Операция по иссечению свища на современном оборудовании
Послеоперационное восстановление
Стационарный период – послеоперационный, он предполагает нахождение пациента после проведенного хирургического вмешательства в больнице. В первый день нельзя есть из-за действия анестезии. Через несколько часов разрешается выпить немного воды.
На следующий день уже можно употреблять пищу мягкой и жидкой консистенции: бульоны, супы. Обязательно пить вазелиновое масло 2-3 раза в день, чтобы смягчить прохождение каловых масс по прямой кишке. После акта дефекации нужно помыться в душе и приложить мазь «Левомеколь» к заднему проходу. Разрешается вставать с постели на второй день после операции.
Когда анестезия перестает действовать, может ощущаться боль или дискомфорт в месте иссечения. Если боль сильная, возможно применение обезболивающего. Проводятся ежедневные перевязки. Примерно через неделю, если нет осложнений, больной выписывается на амбулаторное лечение домой.
Важно! Схема стационарного пребывания в клинике примерно одинакова для любого типа операции по иссечению. Отличия есть только в способах перевязок в зависимости от того, какой метод хирургического вмешательства был выбран: лазерная коагуляция, обтурация или иссечение с пластикой.
В амбулаторный период больной выполняет врачебные предписания, связанные с обработкой раны, гигиеной, соблюдением диетического питания и приемом медикаментов. Необходимо раз в несколько дней приходить на осмотр заживаемой раны и дальнейшие перевязки, если потребуется.
Как протекает реабилитационный период
Во время восстановления важно тщательно соблюдать гигиену промежности и заднего прохода, использовать ранозаживляющие средства, чтобы место иссечения лучше заживало. Восстановительный период после операции долгий и заключается в поддержании здорового образа жизни, чтобы предотвратить рецидив болезни.
Во время реабилитации больной должен подмываться после каждого акта дефекации и накладывать повязку или тампон к промежности с ранозаживляющей мазью. Делается эта процедура регулярно, пока рана полностью не заживет.
Реабилитация проходит под строгим врачебным контролем. Чтобы место рассечения быстрее зажило, используются местные формы выпуска препаратов с ранозаживляющим эффектом.
Пример – свечи «Метилурацил», обладающие ранозаживляющим, противовоспалительным и иммуномодулирующим свойствами. Используются они строго по инструкции и исходя из врачебного предписания.
Внимание! Возможно применение суппозиториев и мазей для лечения геморроя, но только с разрешения специалиста.
Диета после удаления свища
Специальное питание направлено на:
- нормализацию стула, чтобы не травмировать рану после операции;
- устранение запоров, чтобы не спровоцировать осложнения.
Для этого важно соблюдать режим питания, осуществлять правильную термическую обработку еды (варить или готовить на пару, жарить строго запрещено), исключить из рациона продукты, которые вызывают повышенное газообразование.
Во время восстановления можно употреблять в пищу:
- крупы, приготовленные на воде;
- кисломолочные продукты: ряженку, кефир;
- супы на овощном бульоне;
- нежирное отварное мясо и рыбу;
- яйца всмятку;
- из фруктов: сливы, бананы, яблоки;
- из овощей: морковь, томаты, огурцы.
Нужно пить в день не менее 1,5-2 л воды.
Запрещенные продукты:
- алкоголь;
- жирное мясо и рыба;
- острые, копченые и слишком соленые блюда;
- газообразующие продукты: капуста, бобы, виноград, горох;
- газированные напитки;
- мучное и сладкое;
- маринады, соусы.
Возможные осложнения и профилактика
Если не соблюдать тщательную гигиену, возможно инфицирование раны.
Для предотвращения нагноений некоторые врачи после операции назначают профилактический курс антибиотиков, но даже это не поможет, если несерьезно отнестись к домашним гигиеническим процедурам.
Нагноение чревато заражением крови, абсцессом. Также при несоблюдении правильного питания и образа жизни риск рецидива повышается.
Профилактика заключается в своевременном лечении инфекционных заболеваний органов пищеварения. Для предупреждения появления болезни необходимо отказаться от курения, не злоупотреблять алкоголем и вредной пищей.
Заключение
Свищ прямой кишки – тяжелое осложнение проктита. В большинстве случаев требуется хирургическое лечение. После иссечения следует длительный восстановительный период. Во время реабилитации нужно соблюдать диету, проводить гигиенические процедуры и использовать назначенные медикаменты, в противном случае рана может не зажить и воспалиться вновь.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
