Туман в глазу после операции с заменой хрусталика
Содержание
Осложнения после операции по замене хрусталика глаза
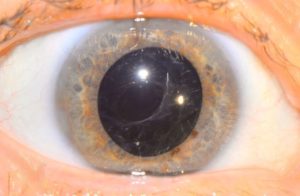
Хрусталик в оптической системе глаза выполняет важнейшую функцию – преломляет световые лучи и фокусирует их на сетчатке. Вживление искусственной линзы проводится в тех случаях, когда хрусталик утрачивает прозрачность и перестает справляться со своей физиологической задачей.
Использование викоэластиков и самогерметизирующихся разрезов в ходе процедуры приводит к тому, что осложнения после операции по замене хрусталика глаза возникают крайне редко.
Но в ряде случаев пациенты все-таки сталкиваются с заболеваниями, которые развиваются в послеоперационный период.
Как проходит операция по установке импланта
Искусственный хрусталик в среде офтальмологов называют интраокулярной линзой. Ее характеристики максимально приближены к характеристикам природной линзы органа зрения. Она обладает абсолютной прозрачностью, защищает глаза от ультрафиолета, нивелирует оптические искажения и способствует формированию четкого изображения.
Вживление линзы-импланта проводится при таких диагнозах:
- Катаракта – помутнение сфер хрусталика;
- Возрастная дальнозоркость – утрата хрусталиком естественной эластичности, что препятствует формированию правильного фокуса;
- Высокие степени миопии, гиперметропии, астигматизма – глаз не в состоянии выполнять аккомодационную функцию.
Операция по замене хрусталика проводится малотравматичным методом факоэмульсификации под местной анестезией. Согласно современным методикам, нет необходимости дожидаться созревания больного хрусталика – операция может проводиться в любой момент, как только был поставлен опасный диагноз.
Какие этапы включает имплантация:
- Ультразвуковым аппаратом хирург-офтальмолог размягчает природный хрусталик до его преобразования в эмульсию;
- Эмульгированный хрусталик удаляется через микроразрез в роговице;
- В естественную капсулу, предназначенную для размещения линзы, вводится гибкий имплант. Уже внутри глаза имплант самостоятельно разворачивается, занимает нужное положение в капсуле и фиксируется;
- Микроразрез в роговице самопроизвольно герметизируется и не требует сшивания.
Сразу после факоэмульсификации пациент отправляется домой, периодически требуется посещение врача для контроля состояния зрительного аппарата.
Последствия факоэмульсификации
Операция по имплантации хрусталика считается одной из самых безопасных в медицине, но определенные риски все-таки присутствуют. Они могут быть связаны с индивидуальными особенностями пациента, качеством линзы и техникой проведения эмульсификации.
Вторичная катаракта
Вторичную катаракту можно лишь условно отнести к осложнениям после замены хрусталика. Это состояние вызвано естественными физиологическими процессами, которые происходят в хрусталиковой капсуле.
Во время операции хирург удаляет переднюю стенку капсулы вместе с растворенным хрусталиком, при этом задняя стенка мешка остается нетронутой. Она служит надежным фиксатором искусственной линзы и не позволяет ей смещаться в капсульном мешке.
Физиология органа зрения такова, что эпителий задней капсулы способен разрастаться, уплотняя ее. В результате задняя стенка мешка мутнеет, препятствуя полноценной работе оптической системы глаза.
Вторичная катаракта может развиваться и по иному сценарию, так называемой жемчужной дистрофии. В эпителии капсулы начинается рост волокон, из которых соткан природный хрусталик. Анатомически эти волокна считаются неполноценными, они создают тонкую пленку в виде помутнения задней капсулы. Такое уплотнение препятствует прохождению световых лучей, что негативно отражается на качестве зрения.Вторичная катаракта сопровождается выраженной симптоматикой:
- Заметное послеоперационное улучшение зрения утрачивается, острота начинает резко снижаться;
- Картинка в глазах двоится, искажается, становится нечеткой и размытой;
- В поле зрения наблюдаются точки черного или белого цвета, что приводит к значительному дискомфорту при рассматривании объектов;
- Пациент жалуется, что в оперированном глазу возникает туман или пелена, иногда такое состояние называют ощущением “целлофанового пакета на голове”;
- Коррекция очками или линзами не улучшает качество зрения, не устраняет погрешности рефракции;
- При взгляде на источник света возникают радужные круги или плотные расходящиеся лучи.
Современная офтальмология нашла способ полностью избавиться от вторичной катаракты и вернуть хорошее зрение – такое, каким оно было сразу после факоэмульсификации. С этой целью применяют лазерную капсулотомию – разрушение мутной оболочки хрусталиковой капсулы с удалением разросшегося эпителия из поля зрения.
Светопропускная способность хрусталиковых сред восстанавливается, пленка исчезает, а вся симптоматика ухудшения зрения нивелируется. Значительное улучшение пациент может отметить сразу после капсулотомии, а следующие 2 дня зрение продолжает стабилизироваться. Наличие мушек или плавающих перед глазами точек не должно беспокоить больного – через несколько суток и эти явления сойдут на нет.
Вторичная глаукома
В послеоперационный период после замены хрусталика глаза нередко отмечается повышение внутриглазного давления – вторичная глаукома.
Нормальное давление является необходимым условием для снабжения глазных структур питательными веществами и кислородом. У здорового человека показатели давления составляют от 12 до 20 мм рт. ст.
и могут незначительно колебаться в ту или иную сторону в течение дня.
Почему давление повышается после операции:
- Неполное вымывание викоэластика, который затрудняет обменные процессы в глазах;
- Смещение интраокулярной линзы в сторону радужной оболочки;
- Нарушение баланса секреции и оттока внутриглазной жидкости – влага скапливается в глазном яблоке и оказывает повышенное давление на внутренние структуры;
- Воспалительные процессы глазного яблока или спайки вследствие оперативного вмешательства.
При повышении давления в глазу больной может предъявлять жалобы на:
- Ухудшение зрительной функции, расплывчатость объектов;
- Боль в глазном яблоке и соседних зонах, она может иррадиировать в висок, лоб или скулу;
- Ощущение увеличения глазного яблока и тяжести в нем;
- Существенное ухудшение зрения в темное время суток;
- Затуманивание взгляда, размытость картинки;
- Головная боль, быстрая утомляемость глаз в сочетании с общей усталостью.
При офтальмологическом осмотре врач может отметить расширение зрачка, легкий отек роговой оболочки. Показатели внутриглазного давления отклоняются от нормы в сторону увеличения и могут составлять 30-35 мм рт. ст.
Вторичная послеоперационная глаукома считается временным явлением и способна самостоятельно пройти, как только спадет отек и нормализуются обменные процессы. Но офтальмологи предпочитают перестраховаться и назначают пациентам специальные капли, действие которых направлено на снижение давления глазного яблока. Противоглаукомные капли:
- Тимолол – уменьшает образование внутриглазной жидкости, за счет чего снижается давление;
- Бетаксолол – уменьшает стимуляцию кровеносных сосудов и кровенаполнение, что способствует нормализации давления;
- Ксалатан – увеличивает отток влаги из камер глаза;
- Азопт – снижает транспорт натрия, отвечающего за задержку жидкости в тканях;
- Траватан – увеличивает увеосклеральный отток влаги из внутриглазных камер.
Капли от высокого давления используют в течение 2-3 дней после замены хрусталика. За это время обычно показатели стабилизируются и зрение окончательно приходит в норму.
Отслойка сетчатки
Самое серьезное осложнение, грозящее больному слепотой. Отслойка развивается вследствие травмирования роговой оболочки в момент имплантации линзы.
Отчасти патология связана со смещением стекловидного тела, которое создает небольшие дефекты на роговице. Но в большинстве случаев отслоение сетчатки возникает как следствие разрыва капсулы хрусталика.
Признаки отслойки:
- Ощущение, которое больные описывают как “черная завеса перед глазами”;
- Зрение стремительно падает, острота снижается до критического уровня;
- Объекты в поле зрения двоятся, как при астигматизме;
- Перед взором возникают кратковременные вспышки или молнии;
- Глаз болит и выглядит отечным.
Это состояние требует незамедлительного лечения, причем консервативная терапия каплями и уколами считается неэффективной. Патологию способна устранить только операция. В зоне разрыва сетчатой оболочки проводится локальное или круговое пломбирование, область разрыва ограничивают лазером или проводят ретинопексию с фиксацией оторванного края.
Синдром Ирвина-Гасса
Послеоперационный период установки импланта чреват еще одним осложнением – кистозным отеком макулы, который назван синдромом Ирвина-Гасса. Патологический процесс развивается в центральной зоне сетчатки, которая отвечает за качество основного зрения.
Причины скопления жидкости в макуле после операции до сих пор не выяснены. Вероятно, патология связана с повышением проницаемости сосудов или общей защитной реакцией на стороннее вмешательство во внутренние структуры глаза. Клинические проявления синдрома:
- Центральное зрение становится размытым;
- Изображение искажается, особенно это заметно на геометрически ровных линиях, которые больному кажутся изогнутыми и даже волнистыми;
- Общее изображение в больном глазу приобретает розовый оттенок;
- Формируется непереносимость к яркому свету и светобоязнь.
Пациенты могут заметить, что острота зрения у них колеблется в разное время суток. Чаще зрительное восприятие ухудшается утром (в пределах 0,25 диоптрий), а днем и вечером остается стабильно удовлетворительным.
Отек макулы как осложнение после операции по замене хрусталика глаза не приводит к потере зрения. Но пациентам с таким диагнозом нужно быть крайне осторожными, выполнять все рекомендации врача и набраться терпения. Восстановительный период может растянуться на несколько месяцев (от 2 до 15). Лечат послеоперационный синдром Ирвина-Гасса консервативными методами:
- Противовоспалительными каплями, препаратами для перорального приема или инъекций;
- Кортикостероидами, негормональными средствами, блокирующими воспалительный процесс и устраняющими отечность.
Дислокация искусственной линзы
Примерно в 1% случаев в послеоперационный период после замены хрусталика глаза диагностируется смещение интраокулярной линзы в хрусталиковой камере. Причин такого явления может быть несколько:
- Неточное расположение линзы-импланта в капсульном мешке;
- Нарушение симметричности размещения опорных элементов гаптики импланта;
- Механическое повреждение связочно-капсульного аппарата природного хрусталика;
- Травмы глаза;
- Повреждение интраокулярной линзы во время другого оперативного вмешательства;
- Погрешности при проведении лазерной очистки задней камеры при вторичной катаракте.
При незначительном смещении линзы относительно структур глазного яблока лечение или повторная операция не требуется. Пациент не ощущает никаких негативных изменений и продолжает хорошо видеть оперированным глазом. Смещение импланта можно обнаружить только при визуальном осмотре больного.
Если дислокация интраокулярной линзы существенна, врач может предложить хирургическое решение проблемы. Выбор оптимальной методики будет зависеть от градуса и геометрии смещения искусственного хрусталика, наличия сопутствующих патологий. Вживление новой линзы проводится крайне редко – офтальмологи предпочитают исправить дислокацию импланта путем репозиции или шовной фиксации.
Другие осложнения
К осложнениям после операции по замене хрусталика можно отнести:
- Воспалительные процессы, которые затрагивают разные глазные структуры – увеит (сосудистую оболочку), ирит (радужку), конъюнктивит (слизистую оболочку). Любое воспаление считается условной нормой и рассматривается как защитная реакция на операцию. Чтобы избежать обширной воспалительной реакции, после факоэмульсификации больному назначают курс антибиотикотерапии или прием препаратов, блокирующих воспаление.
- Кровоизлияние – связано с повреждением мелких сосудов и поступлением сосудистого содержимого в переднюю камеру глаза. Если кровяной сгусток не рассосался самостоятельно, врач может назначить промывание специальными растворами.
- Отек роговицы – часто проходит бессимптомно с незначительной выраженностью. Снять отечность можно при помощи капель, которые нормализуют обменные процессы в оболочках.
Чтобы послеоперационный период протекал как можно легче и не сопровождался осложнениями, больному настоятельно рекомендуют придерживаться ряда профилактических мер. Запрещается наклонять голову, поднимать тяжести, управлять транспортными средствами, посещать сауну и бассейн. Эти ограничения актуальны только для первых недель после установки импланта.
Когда искусственная линза приживется, пациент сможет вести привычный образ жизни и наслаждаться отличным зрением.
Какие осложнения после операции по удалению катаракты возможны и насколько они опасны?
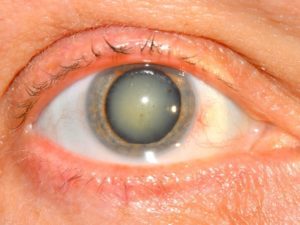
Современные медицинские технологии предполагают безопасную замену хрусталика в глазу. Но иногда, в 2 % случаев, развиваются осложнения после проведения операции по удалению катаракты.
Осложнения и прогноз
Процесс удаления катаракты называется факоэмульсификация. Врач заменяет помутневший хрусталик глаза на искусственный. Многие люди не осознают, насколько важно соблюдать правила реабилитационного периода.
Осложнения после проведения операции по замене хрусталика глаза при катаракте появляются из-за множества факторов. Если зрение не восстановилось или развились другие неблагоприятные последствия после операции, человек записывается на консультацию к офтальмологу.
Мушки перед глазами
Катаракта различается как первичная и вторичная. Вторая форма появляется после первой и имеет характерные механизмы возникновения. К причинам развития такого осложнения после проведения факоэмульсификации катаракты относят:
- нарушения работы эндокринной системы;
- неординарную реакцию клеток, касается людей с системными заболеваниями;
- образования плотной пленки сзади у капсулы хрусталика.
Вторичная катаракта выявляется только при обследовании структуры зрительного органа посредством специального оборудования.
Внутриглазное давление
Повышенный показатель внутриглазного давления в раннем послеоперационном периоде после факоэмульсификации объясняется:
- нарушенной работой естественного оттока водянистой жидкости из задней камеры глазницы;
- накоплением в дренажной системе вискоэластиков, вязких по составу лекарств, которые применяются во время факоэмульсификации для защиты структурной поверхности зрительного органа;
- развитием воспалительного процесса или оседанием частиц удаленного хрусталика.
При наличии такого осложнения после удаления катаракты глаза назначают капли. В особых случаях делают еще одну хирургическую процедуру — пункцию передней части камеры и очищение.
Почему слезятся и болят глаза?
Если чешется и слезится глаз после операции, это свидетельствует о развитии воспалительного процесса после удаления катаракты. Появление симптомов объясняется проникновением инфекции в клетки в ходе операции.
К дополнительным симптомам относятся:
- сильные болевые ощущения;
- обильное слезотечение;
- возникновение опухоли и отека глаз;
- гнойные выделения;
- глаз частично или совсем не видит.
Для диагностики, если болит и гноится глаз после операции по удалению катаракты, используют анализ слезной жидкости, частицы стекловидного тела. Далее назначается лечебная терапия. В тяжелых случаях проводится дополнительная операция, чтобы удалить гной.
Туман в глазах, или синдром Ирвина Гасса
Туманное зрение, или синдром Ирвина Гасса, появляется через месяц после операции по удалению катаракты. В центральной части сетчатки скапливается жидкость, из-за чего отекает макула. К симптомам развития болезни Ирвина Гасса относится:
- розоватый туман, выступающий перед глазами;
- искажение объектов;
- боязнь света.
Для выявления заболевания проводится исследование глазного дна посредством микроскопа и оптического томографа. Людям с этим осложнением выписывают противовоспалительные средства в таблеточной, инъекционной форме. Если лечение не приносит результата, назначается хирургическая процедура.
Отек роговицы
При удалении зрелой катаракты, которая обладает твердой структурой, повышается риск развития осложнений из-за ультразвукового воздействия. Поэтому на роговице образуется пленка после операции. Но симптом не лечится.
Если появляются пузырьки из воздуха в роговице, назначаются растворы, мази и линзы. В особо тяжких случаях роговицу меняют операционным путем.
Астигматизм, близорукость или дальнозоркость
При нарушении операционного процесса по удалению катаракты с заменой хрусталика глаза появляется осложнение — близорукость, дальнозоркость или астигматизм. Это случается по нескольким причинам:
- использование некачественных инструментов;
- повышенное внутриглазное давление;
- перенатяжение шва.
Диагностика осложнения проводится, если у человека после удаления катаракты резко ухудшается зрение. Офтальмолог осматривает веко специальным инструментом. Лечение подразумевает ношение линз, очков, если человек после операции по удалению катаракты не видит вблизи или вдалеке.
Смещение хрусталика
Связки и капсулы зрительного органа разрываются при совершении неправильных действий хирургом. Поэтому появляется осложнение после проведения операции по удалению катаракты — смещение хрусталика.
Для этого дефекта характерны следующие симптомы:
- в глазу что-то мешается и двоится;
- яркие вспышки;
- отеки, опухоли;
- болевые ощущения;
- темнота перед глазами.
В качестве диагностических мероприятий назначается исследование глазного дна. Лечится осложнение хирургическим путем. В ходе процедуры врач поднимает, фиксирует хрусталик в положенном месте.
Кровотечение
В сосудистой оболочке зрительного органа располагается крупная артерия. После удаления катаракты возникновение разрыва этой артерии объясняется наличием следующих заболеваний:
- сахарный диабет;
- глаукома;
- нарушенная работа сердечно-сосудистой системы;
- атеросклероз.
Иногда в ходе хирургической процедуры начинается кровотечение. Это считается серьезным осложнением, требует быстрой герметизации раны.
При состоявшемся кровотечении веко человека становится красным, видны капилляры. Слизистая органа при этом отекает.
Профилактика
Для предотвращения осложнений на глазу после операции по удалению катаракты нужно придерживаться рекомендаций специалиста, который заменял хрусталик. Послеоперационный период включает следующие профилактические мероприятия:
- Исключение зрительных и физических нагрузок.
- Наложение на веко плотной повязки из бинта первые 5 дней с момента замены хрусталика.
- Закапывание капель, способствующих заживлению тканей. Например, используются такие препараты, как “Витабакт”, “Диклоф”.
- Когда в глазах уже не двоится и зрение восстановилось, необходимо следить за чистотой зрительного органа, носить очки по рекомендациям врача.
Практически все люди с удаленной катарактой не испытывают дефектов зрения. Период восстановления длится несколько месяцев.
Дополнительно приглашаем посмотреть видео, где офтальмолог расскажет об осложнениях и их профилактике:
Новые способы лечения и компьютерное оборудование помогают проводить факоэмульсификацию с минимальными рисками развития последующих осложнений. Но при первых признаках развивающегося дефекта необходимо посещать офтальмолога.
Прокомментируйте статью, расскажите нам и другим читателям о своем опыте. Поделитесь статьей с друзьями, сделав репост. Будьте здоровы.
Мутно видит глаз после замены хрусталика и другие осложнения
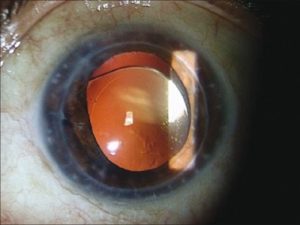
Хрусталик – важный элемент оптической системы глаза. Это своеобразная линза, которая преломляет лучи света, благодаря чему на сетчатке фокусируется правильное изображение. Для хорошего зрения важна прозрачность хрусталика. Если этот элемент перестаёт качественно выполнять свои функции, его можно заменить.
Когда назначается и как проходит операция
Искусственный хрусталик может быть имплантирован на место природного при следующих заболеваниях:
- Катаракта. Патологический процесс связан с помутнением хрусталика. Заболевание развивается чаще всего как следствие естественного старения организма.
- Близорукость или дальнозоркость. Операция может проводиться при выраженном нарушении зрения, когда природный хрусталик теряет способность к аккомодации.
- Возвратная дальнозоркость. При этом заболевании хрусталик теряет способность наводить фокус. Патологический процесс также часто развивается как следствие естественного старения.
- Астигматизм. Заболевание может быть врождённым или приобретённым. Из-за неправильной формы хрусталика световые лучи не могут фокусироваться в одной точке, получение правильного изображения становится невозможным.
Необходимость в установке искусственного хрусталика может появиться после сложной черепно-мозговой травмы. Кроме того, у некоторых пациентов этот элемент оптической системы отсутствует с рождения. В этом случае также изменить ситуацию позволит оперативное вмешательство.
Искусственный хрусталик максимально приближен по своим свойствам к природному. Современные материалы имеют специальный жёлтый фильтр. Такой хрусталик поможет защитить глаза от вредного воздействия солнечных лучей.
Операция по замене хрусталика не является сложной и длится не более 20 минут с использованием местной капельной анестезии. При помощи ультразвукового воздействия природный оптический элемент размягчают. Через микродоступ в роговице хрусталик легко извлекается. На прежнее место устанавливается искусственный оптический элемент.
После операции микроразрез самостоятельно герметизируется. Дополнительно накладывать швы необходимости нет.
Возможные осложнения после замены хрусталика
Вмешательство проводится в режиме одного дня. Уже через несколько часов после проведения всех манипуляций пациент может отправляться домой. Специальный уход за больным также не требуется. Однако в некоторых случаях после замены хрусталика глаз видит мутно или развиваются другие побочные явления. О возможных осложнениях врач рассказывает пациенту ещё до хирургического вмешательства.
Если по возвращении домой состояние больного ухудшается, необходимо обратиться за медицинской помощью повторно.
Туман в глазах или синдром Ирвина Гасса
Неприятная симптоматика может развиваться как в первые дни, так и через месяц после оперативного вмешательства. Распространённым осложнением является туманное зрение или синдром Ирвина Гасса. В центральной части сетчатки скапливается жидкость, что и приводит к ухудшению зрения.
Обратиться за помощью необходимо, если перед глазами появляется розоватый туман или развивается светобоязнь. Восстановить зрение помогают противовоспалительные препараты в форме таблеток или инъекций. Если консервативная терапия не показывает хорошего результата, приходится прибегать к оперативному вмешательству.
Повышенное внутриглазное давление
Послеоперационная глаукома – ещё одна неприятность, с которой могут столкнуться пациенты после хирургического вмешательства. К повышению внутриглазного давления могут приводить следующие факторы:
- кровоизлияния внутри глаза;
- попадание влаги в область проведения операции;
- смещение искусственного хрусталика;
- воспалительные процессы глаза.
О послеоперационной глаукоме могут свидетельствовать такие симптомы, как боль в глазах, повышенная слезоточивость, туманное зрение. Восстановить состояние глаз помогают капли из группы бета-адреноблокаторов. Если консервативная терапия не помогает, назначается пункция. Во время процедуры промываются засорённые протоки глазного яблока.
Отёк роговицы
Если рассматривать осложнения после операции по замене хрусталика глаза, то отёк роговицы встречается наиболее часто. На фоне ультразвукового воздействия на роговице может появиться плёнка. В результате защитная оболочка глаза теряет свою прозрачность, что отражается на качестве восприятия окружающей среды.
О том, что развивается отёк роговицы, пациент может узнать по следующим признакам:
- болевой синдром;
- покраснение слизистой глаз;
- слезоточивость и светобоязнь.
Больному временно придётся отказаться от использования оптических линз. Дополнительно назначаются средства в виде капель для увлажнения роговицы.
Важно своевременно обратиться за помощью к окулисту, чтобы исключить развитие хронической формы заболевания. При наличии воспаления специалист назначит противовоспалительные и регенерирующие капли.
Послеоперационный астигматизм
Такое осложнение часто встречается на микрохирургических вмешательствах на глазах. Во время операции правильная сферическая форма роговицы может быть нарушена. О наличии осложнений могут свидетельствовать следующие признаки:
- искажение зрительных образов;
- ощущение песка в глазах;
- снижение остроты зрения;
- боли в области лба и надбровных дуг;
- быстрая утомляемость глаз во время чтения.
Послеоперационный астигматизм легко устраняется с помощью лазерной коррекции зрения. Если оперативное вмешательство невозможно, пациенту подбираются оптические линзы.
Вторичная катаракта или глаукома
После оперативного вмешательства в органе зрения может скапливаться лишняя жидкость. В результате повышается внутриглазное давление, увеличивается риск развития вторичной катаракты или глаукомы. Основной признак осложнений – снижение периферического зрения. При отказе от своевременной терапии зрение может быть утрачено навсегда.
Проблема решается благодаря повторному оперативному вмешательству. Во время вмешательства восстанавливается естественный баланс жидкости в глазу, нормализуется внутриглазное давление. Операция проводится под местной капельной анестезией в течение 20–30 минут. Вернуться к привычному образу жизни пациент может уже через неделю.
Отдалённые патологические изменения
Осложнения после замены хрусталика глаза не всегда развиваются в первые дни после оперативного вмешательства. В некоторых случаях патологические изменения могут наблюдаться через несколько месяцев.
К ухудшению зрения может привести помутнение капсулы хрусталика на фоне нарастания на заднюю капсулу клеток эпителия. Статистика показывает, что такое осложнение развивается у 20% пациентов, перенёсших операцию по замене хрусталика. Лечение проводится хирургическим путём. Используется лазер, который «выжигает» наросты эпителиальных клеток.
Почему возникают осложнения
Любое операционное вмешательство – это серьёзный шаг. Вероятность развития осложнений будет снижена, если пациент правильно выберет специалиста. Имеет значение опыт хирурга-офтальмолога, наличие положительных отзывов о нём.
Важно также, насколько чётко пациент соблюдает рекомендации врача после проведения оперативного вмешательства. Необходимо ограничить зрительные и физические нагрузки, принимать назначенные препараты, приходить на профилактические осмотры.
В первый месяц после операции не рекомендуется посещать сауну, поднимать более 20 кг. От использования декоративной косметики придётся отказаться на две недели.
Замена хрусталика – несложное вмешательство, позволяющее быстро восстановить зрение. Вероятность развития осложнений будет сведена к минимуму, если пациент будет соблюдать рекомендации врача и обратится за медицинской помощью при развитии любых неприятных симптомов.
Лечение катаракты: убрать туман, вернуть ясность
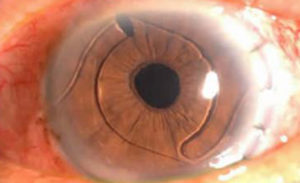
Насколько безопасна операция по замене хрусталика и станет ли зрение прежним?
Достижения современной науки постепенно приучают нас к мысли, что старость можно отсрочить на десятилетия. Речь идет не только о работе косметологов и пластических хирургов, способных избавить пациента от внешних возрастных изменений, — технологии «гарантийного ремонта» постепенно начинают распространяться и на жизненно важные органы.
«Засорились» сосуды? При помощи малоинвазивной операции стенки нужной артерии можно укрепить металлическим каркасом (это процедура называется стентированием), что исключит вероятность инфаркта или инсульта.
Вышел из строя сустав? Врачи установят новый, металлический или керамический, который вернет больному свободу движений.
Стали подводить глаза? И это не проблема: замене подлежит даже такая удивительная структура, как хрусталик человеческого глаза.
Кстати, в отличие от «страшных» операций на сердце или крупных суставах хирургическое лечение катаракты — процедура почти безболезненная и очень быстрая. Уже через час пациент может отправиться домой, в том числе — за рулем личного автомобиля. Чудеса? Новая норма жизни!
Болезнь водяной завесы
Греки весьма поэтично назвали катаракту в честь нисходящего речного потока (от слова καταρράκτης — брызги водопада). Отчасти искажение зрения, характерное для этого заболевания, и правда походит на рассматривание окружающего пространства сквозь завесу из воды.
Виной тому — процесс помутнения хрусталика, который неизбежно происходит с возрастом.
Очевидно, сотворяя человека, природа не задумывалась, что ее детище так далеко продвинется в вопросах медицины: все больше людей в наше время перешагивают 100-летний рубеж, не имея генетических предпосылок к долголетию.
Но никакие лекарства и правильное питание, к сожалению, не способны предотвратить необратимую деградацию белка, из которого построен самый прозрачный орган нашего тела — хрусталик.
Эта маленькая — всего сантиметр в диаметре! — линза умеет растягиваться и сокращаться, что позволяет нам рассматривать предметы как вблизи, так и вдалеке.
Хрусталик верой и правдой служит человеку долгие десятилетия, но со временем, подобно яичному белку на сковороде, утрачивает прозрачность.
Зачастую первые признаки катаракты — помутнения хрусталика — замечает не сам больной, а окружающие: его зрачок из черного становится белесым. А ухудшение зрения, обусловленное возрастными изменениями линзы, может наблюдаться задолго до этого. Из-за потери эластичности хрусталик хуже выполняет оптическую функцию, и у человека развивается пресбиопия — старческая дальнозоркость
Примечательно, что по мере развития помутнения способность читать без «плюсовых» очков может временно вернуться: такова особенность компенсаторной реакции зрительного аппарата.
Но на смену проблемы «фокусировки» приходит проблема «запотевшей линзы» — из-за катаракты свет не может свободно проходить к глазному дну, где расположены рецепторы зрительного нерва, и картинка размывается.
Мир вокруг пожилого человека становится тусклым, белые предметы могут приобретать желтоватый оттенок, появляется двоение изображения или радужные круги вокруг источника света.
К сожалению, обратного хода у данного патологического процесса быть не может — по данным ВОЗ, катаракта диагностируется у каждого второго жителя планеты старше 60 лет, а сохранение полной прозрачности хрусталика к 80 годам — и вовсе энциклопедическая редкость. Именно это заболевание является самой распространенной причиной слепоты. Но, в отличие от всех других возможных причин тотальной потери зрения, избавиться от катаракты — несложно.
О, дивный новый мир!
Попытки вылечить катаракту предпринимали еще в X веке: мусульманский врач Аммар ибн Али в своем труде, посвященном глазном болезням, описывал процедуру извлечения помутневшего хрусталика из глаза больного при помощи особого шприца. Такая процедура лишь частично решала проблему, ведь заменить вышедшую из строя линзу было нечем, а без нее глаз человека видит примерно так же, как под водой без очков для плавания.
Сегодня имплантация искусственного хрусталика (на профессиональном языке он зовется интраокулярной линзой) — обязательный атрибут операции при катаракте. Весь процесс занимает считаные минуты. Вначале врач-микрохирург при помощи скальпеля или лазера рассекает ткани роговицы и ультразвуковым прибором, выполняющим одновременно роль миксера и пылесоса, разрушает и высасывает отслуживший свой срок «родной» хрусталик из его ложа. Затем на это место устанавливается интраокулярная линза. Она выглядит как маленькое круглое стеклышко с двумя «усиками» для фиксации в окружающих тканях, но устроена гораздо сложнее, чем можно подумать.
Современные искусственные хрусталики умеют менять кривизну подобно тому, как это происходит в здоровом глазу — благодаря этому после операции пациент может вернуть себе 100%-ное зрение.
Кроме того, иногда линзы оснащаются фильтром желтого цвета, защищающим сетчатку от ультрафиолетового облучения, а также могут иметь дополнительные оптические особенности, позволяющие скорректировать другие патологии зрения (например, астигматизм).
Короче говоря, операция при катаракте позволяет убить сразу двух зайцев — заменить хрусталик на вечный протез и избавиться от застарелой проблемы со зрением.А еще недавно ученые обнаружили, что лечение катаракты способно помочь в борьбе с бессонницей. Дело в том, что циркадные ритмы — внутренние часы организма, позволяющие различать день и ночь, — для синхронизации с астрономическим временем получают «подсказки» из окружающего мира. Так, интенсивное поступление света к рецепторам сетчатки свидетельствует, что наступило утро. Когда хрусталик мутнеет, организм не может чутко реагировать на смену времени суток, что нередко приводит к бессоннице, которой в преклонном возрасте страдают многие. После замены хрусталика многие пациенты отмечают, что стали спать гораздо лучше.
Не все пожилые люди осведомлены о том, что операцию при катаракте можно сделать по полису ОМС (при наличии соответствующих квот в выбранном офтальмологическом центре) — и что это очень быстрая и безопасная процедура.
Поэтому важно, чтобы близкие вовремя заметили ухудшение зрения у любимой бабушки или стареющего отца и убедили в необходимости сходить к окулисту.
Помните, ясное зрение — это залог сохранения интереса к жизни, а еще — фактор безопасности!
Ольга Кашубина специально для Apteka.RU
После замены хрусталика глаз видит мутно — причины и что делать
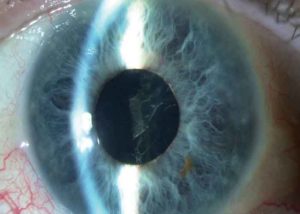
Замена хрусталика необходима при таких патологиях как катаракта, астигматизм, близорукость, травмы глаза, повлекшие за собой нарушения целостности хрусталика.
Наиболее распространенным показанием к проведению хирургического вмешательства является катаракта.
Чаще всего заболевание проявляет себя в старческом возрасте после 75-80 лет, но возможны случаи врожденной патологии или развития болезни в более молодом возрасте.
Новый искусственный хрусталик помогает вернуть пациенту полноценное зрение. Операция по замене хрусталика длится около 15 минут, не требует длительного восстановления и хорошо переносится пациентами. Но в ряде случаев могут возникать жалобы на то, что после замены хрусталика глаз видит мутно. Рассмотрим, каковы могут быть причины этого явления и методы восстановления зрения.
Причины помутнения
Если после замены хрусталика глаз видит мутно, речь идет о послеоперационном осложнении.
Его следует отличать от естественной реакции организма в первые сутки после хирургического вмешательства, когда зрение остается на том же уровне, что и до операции.
Расплывчатость зрения является следствием отека роговицы, что неизбежно возникает при хирургических манипуляциях. Подобное состояние проходит самостоятельно на 2-3 день после операции и не требует лечения.
Если в дальнейшем симптомы заболевания (пелена и мушки перед глазами, двоение в глазах, замутненное зрение) сохраняются, речь идет о вторичной катаракте. Такое осложнение возникает в 15-20 % проведенных операций.
Патология может также развиваться спустя некоторое время после проведенной операции вне зависимости от того, насколько она была удачной. Вторичную катаракту нельзя рассматривать как результат низкой квалификации врача, проводившего операцию.
Причинами того, что после замены хрусталика сохраняется помутнение глаз, могут быть:• сильная степень близорукости;• эндокринные заболевания (например, сахарный диабет);• отслойка сетчатки;• воспаление сосудистой оболочки зрительного органа;• низкий иммунитет;• негативное влияние на пациента токсических веществ;
• наследственная предрасположенность.
В развитии помутнения хрусталика после его замены большую роль играет возраст пациента. С годами уровень регенерации уменьшается, увеличивая риск повторного развития патологии.
Симптомы болезни
На начальном этапе помутнения хрусталика патология может не вызывать негативных ощущений. Иногда ее обнаруживают только на осмотре у окулиста. Заболевания прогрессирует в течение 2-10 лет, со временем вызывая следующие симптомы:• двоение предметов;• боль и слезоточивость глаза;• снижение остроты зрения;
• появление мушек, точек, желтых пятен перед взором.
Лечение
Само название «вторичная катаракта» является условным, поскольку помутнение в глазах вызвано не нарушениями хрусталика, а патологическими изменениями задней стенки капсульного мешка, которая остается нетронутой во время проведения операции по замене хрусталика на искусственный.
Для диагностики вторичной катаракты врач проводит обследование глазного дна, измеряет внутриглазное давление, определяет протяженность помутнения задней капсулы. При обследовании необходимо исключить отечность и воспаление передней части глазного яблока.
Для лечения патологии показана операция по иссечению пленки капсульного мешка. Манипуляция проводится механическим способом или при помощи лазерного воздействия.
Лазерная капсулотомия – это безболезненный неинвазивный метод лечения, который редко вызывает осложнения и возвращает остроту зрения большинству пациентов. Противопоказаниями к проведению лазерной капсулотомии являются отечность роговицы, воспаления глазных яблок, кистозный отек макулярной области, разрывы сетчатки.Следует отметить, что излечить помутнение глаза при помощи капель, различных медикаментов и домашних средств невозможно. При снижении остроты зрения и появлении других негативных признаков необходимо сразу обращаться к врачу-офтальмологу.
Прогноз
Чем раньше пациент обратился за медицинской помощью, когда заметил, что после замены хрусталика глаз видит мутно, тем благоприятнее прогноз лечения. Хирургическое или лазерное лечение возвращает до 90 % остроты зрения. При откладывании лечения возрастает риск развития других заболеваний глаза, в частности, глаукомы.
Профилактических мер для устранения риска помутнения глаза после соответствующей операции не существует. Главное для пациента – это регулярно посещать офтальмолога с целью контроля над состоянием глаза и раннего лечения в случае выявления нарушений. Визиты к врачу должны стать обязательными, если пациент заметит ухудшение остроты зрения.
