Упражнения Кегеля при низкой плацентации
Содержание
Подготовка тела к родам: как сохранить здоровье себе и ребенку

Принято считать, что роды — это «день боли и страха». Увы, большинство женщин идут на роды как на заклание и боятся всего на свете. Но если будущей маме удается осознать, что роды — это день рождения долгожданного ребенка, она приходит в роддом с осознанием радости и предвкушением встречи с малышом. И тогда процесс родов проходит легче, быстрее и проще.
Подготовка к родам — это не только покупка кроватки, коляски и упаковки подгузников. Гораздо важнее для будущей мамы подготовить собственное тело к тому, чтобы помочь малышу родиться.
Готовность тела к родам влияет на скорость и качество родового процесса: чем лучше физически и психологически подготовлена женщина, тем быстрее пройдут ее роды. Подготовленное тело снижает травматические процессы, связанные с родами, и для мамы, и для малыша.
Что делать, чтобы тело было готово к родам?
Тренировка мышц тела. Схватки напрягают мышцы матки, а потуги — мышцы всего тела в течение нескольких часов. Чтобы организм справился с такой нагрузкой, необходимо поддерживать все мышцы тела в хорошем тонусе.
Тренировка мышц влагалища и тазового дна. Тазовое дно – это особенная структура, которая состоит из мышечного каркаса и соединительной ткани.
Мышцы тазового дна и влагалища в процессе родов должны быть максимально эластичны, чтобы не подвергнуться травмам.
Перерастяжение или разрыв мышц способны привести к проблемам различной степени тяжести:
- разрывы 1 степени (разрывы слизистых оболочек влагалища) обычно бывают у подготовленных, но первородящих женщин; такой разрыв быстро заживает и не оставляет травматичных последствий;
- разрывы 2 степени (разрывы не только слизистой, но и мышц влагалища): способны привести к стрессовому недержанию мочи (непроизвольное подтекание мочи возникает при смехе, чихании, прыжках и т.д.);
- разрывы 3 степени (разрывы затрагивают не только влагалище, но также прямую кишку и анус): чреваты не только долгим процессом заживления, но также стрессовым недержанием мочи и кала. Более серьезные проблемы — опущение внутренних органов (матки, желудка и т. д.).
Психологическая подготовка и настрой на роды. Когда женщина понимает, как происходит родовой процесс, знает все о его этапах и возможных критических ситуациях, она не впадет в панику, а грамотно отреагирует на форс-мажор и всегда поймет – чем и как она поможет ребенку.
Беременность и спорт
- Прогулки пешком. Подберите удобную обувь и выходите в парк. Старайтесь гулять как можно больше при условии, что у вас нет угрозы выкидыша. Забудьте о лифте и полюбите лестницы. Дышите носом.
- Фитбол. С помощью фитбола можно не только развить гибкость мышц спины и укрепить мышцы брюшного пресса, но и делать дыхательные упражнения, которые помогут расслабиться во время схваток.
- Танцы живота. Поочередное напряжение и расслабление мышц промежности — это то, что необходимо беременной для сохранения эластичности тканей при подготовке организма к родам. Помимо этого, в танце развиваются мышцы пресса и малого таза. Восточные танцы также стимулируют работу кишечника, помогая беременной справиться с запорами и вздутиями. И, конечно, в танце женщина получает радость и хорошее настроение.
- Аквааэробика. Снимет нагрузку с позвоночника, приведет в тонус мышцы спины, груди, нормализует кровоток, снимет отеки.
- Йога и пилатес для беременных. Перевернутых поз и упражнений лежа в этих комплексах нет. Эти нагрузки с чередованием напряжения и расслабления в медленном темпе направлены на обучение правильному дыханию, на развитие мышц тазового дна, снятие нагрузки со спины.
Прежде, чем выбирать для себя физическую нагрузку, следует проконсультироваться с врачом
беременным с диагнозами гипертонуса матки, низкой плацентации, ретрохориальной гематомы, гестоза, истмико-цервикальной недостаточности, астмы, с нарушениями работы щитовидной железы, сердечными заболеваниями, многоплодной беременностью, предлежанием плаценты.
Как спортивные навыки помогают правильно родить?
Роды состоят из трех периодов. Первый период — самый длинный и состоит из схваток. Второй — более короткий, это – рождение ребенка. Третий — когда из матки выходит «послед». И если на первом этапе наиболее важна психологическая подготовка, то на втором — физическая.
Именно в этом периоде работает практически все тело женщины: активно сокращаются мышцы матки, брюшные мышцы, пресс, мышцы кора и спины. Физически неподготовленная женщина очень быстро устает на втором этапе.
И если ей не удается родить малыша в течение нескольких потуг, врачам приходится ей помогать.
Как правильное питание облегчит роды?
- Коррекция режима питания поможет не набрать лишний вес. Это значит, что тело в родах будет более мобильным, а женщина будет хорошо осознавать все происходящие процессы.
- Введение в рацион полиненасыщенных жирных кислот Омега-3 и Омега-6. Эти кислоты не только снижают риск выкидыша и появления токсикоза на более поздних стадиях беременности, но и делают ткани промежности более эластичными, помогая им не разрываться, а растягиваться во время родов. Кроме того, ПНЖ являются хорошей профилактикой стрий.
- Достаточное количество воды. На поздних сроках у большинства женщин возникают отеки. При отсутствии гестоза и сопутствующих ему проблем, отеки являются нормой, т. к. объем крови в теле беременной увеличивается. Однако из-за страха отеков многие женщины перестают пить воду, что приводит к противоположному результату — еще бОльшим отекам. Чтобы этого избежать, необходимо употреблять адекватное количество воды (его поможет рассчитать гинеколог, а в среднем составляет около 1,5 литра в день) и исключить из рациона соленое, острое, копченое, т. к. эти продукты задерживают жидкость в организме. Кроме того, употребление воды способствует поддержанию эластичности тканей, в том числе — тканей промежности.
Массаж мышц промежности (противопоказан при грибковых инфекциях)
Этот массаж необходимо делать ежедневно (начиная с любого срока беременности), по 3-5 минут, с использованием масла (лучше — масло зародышей пшеницы). Большой палец намазать маслом, ввести на одну фалангу пальца во влагалище и слегка растягивать ткани в сторону ануса. Делать легкие надавливающие движения на заднюю стенку промежности.
Упражнения для мышц промежности:
- Повернуться боком к спинке стула и опереться на спинку руками. Отвести ногу в сторону вверх. Сделать 10 повторений каждой ногой.
- Ноги широко расставлены. Медленно приседайте, стараясь как можно шире разводить колени и отводя таз назад. Задержитесь в этом положении, немного попружиньте и медленно вернитесь назад. Сделайте 5-10 повторений.
- Стоя на соединенных коленях, перенесите тело на пятки и обратно. Повторите несколько раз.
Позы и движения, которые полезно выполнять беременной в течение дня:
- «портной»: сядьте с прямой спиной, скрестите ноги;
- «бабочка»: сидя с прямой спиной, соедините стопы и подтяните их как можно ближе к телу;
- «лягушка»: встаньте на колени и раздвиньте ноги как можно шире, сядьте между пятками;
- «корточки»: в этой позе вы можете выполнять любую домашнюю работу.
Специальные упражнения Кегеля
Это простое упражнение можно выполнять ежедневно, увеличивая количество повторов:
- Необходимо поочередно и не торопясь, расслаблять и напрягать мышцу влагалища.
- Когда вы сможете без напряжения делать это движение 50 раз — усложните его: сократив мышцу влагалища, удержите ее, а затем расслабляйте, но периодически останавливаясь на несколько секунд.
- Чередуйте второй вариант упражнения с третьим: быстро сокращайте и расслабляйте мышцу влагалища.
Другие интересные статьи https://plusmama.ru
Чем грозит низкая плацентация детского места при беременности: риски, опасности, причины опущения и что делать при ее выявлении

Беременность открывает перед женщиной новые грани возможностей ее организма. Только удается справиться с волнением и первым дискомфортом, как на очередном УЗИ можно услышать диагноз – низкая плацентация.
Знание проблемы, ее решение, а также соблюдение рекомендаций врачей позволяет обезопасить себя и будущего ребенка. Поэтому стоит изучить, что такое низкая плацентация, чем она опасна, и как исправить ситуацию.
Что такое низкая плацентация беременных
Плацента формируется для того, чтобы обеспечить ребенка всем необходимым, защитить его от воздействия внешних факторов. Закрепиться этот орган может в самых не подходящих местах, например, максимально близко к зеву.
Причины
Молодым и здоровым женщинам переживать не стоит, плацента крепиться в привычном месте и не приносит таких проблем, как низкая плантация. Причины такого диагноза связаны с проблемами матки:
- особенности строения матки, наличие врожденных пороков;
- перенесенные инфекционные заболевания, воспалительные процессы;
- рубцы после операции, кесарево сечение;
- выскабливание матки, связанные с абортами, выкидышами;
- двурогая, седловидная, инфантильная матка;
- многоплодная беременность;
- тяжелая нагрузка на организм женщины до беременности и в первые месяцы;
Кроме того, не меньшую роль играет возраст женщины, если ей уже за 35, столкнуться с такой проблемой может каждый. Состояние эндометрия играет большую роль, когда плодное яйцо перемещается, то ищет самое безопасное и надежное место куда бы можно было прикрепиться. Чем ниже это произошло, тем хуже состояние эндометрия.
Симптомы
Чаще беременная не знает о диагнозе, пока не попадет на плановое или дополнительное УЗИ. В остальном к симптомам можно отнести:
- На ранних сроках никаких сопутствующих ощущений не встречается. Только в третьем триместре, когда плод достигает значительных размеров, появляется дискомфорт.
- Только после прохождения УЗИ удается определить диагноз. Лучше всего реальное расстояние определяется уже на 20 неделе. Считается что на раннем сроке расположение детского места может измениться, ведь матка растет.
Боли и коричневые выделения
- Проявление тянущих болей внизу живота и пояснице.
- Кровотечение может проявиться без болей в животе. Такой симптом свидетельствует об отслоении плаценты. Если участок большой, то и кровотечение сильное, сопровождающееся головной болью, усталостью. Проявится такой симптом может после повышенных нагрузок, кашле, запорах. Даже если кровотечение незначительно, необходимо срочно показаться врачу. Часто боли внизу живота могут усиливаться, а кровянистые выделения отсутствовать, в таком случае не стоит исключать подозрения на внутренне кровотечение.
Как определяют низкое крепление плаценты?
Проведение планового УЗИ позволяет установить диагноз. Часто при проявлении какие-то проблем беременную могут отправить на исследование значительно раньше.
На каком сроке?
Первое плановое УЗИ предусмотрено на 12 неделе беременности, соответственно где-то в этом промежутке и может быть установлен диагноз низкого крепления плаценты. Последующий плановый контроль предусмотрен на 20 и 30 неделях. В остальном исследование проводится по показаниях, когда беременная плохо себя чувствует и гинеколог старается предупредить возможные проблемы, назначив УЗИ.
УЗД
Процедура показывает не только точное расположение плаценты, но и толщину, уровень кровотока, развитие плода. Все эти факторы и параметры позволяют определить возможные осложнения – гипоксию, обвитие, начавшуюся отслойку.
Чем грозит низкая плацентация плоду: риски?
- Возможное отслоение плаценты, кровянистые выделения и угроза выкидыша.
- Крепление внизу матки сигнализирует о недостаточном количестве сосудов, необходимых для обеспечения будущего плода необходимым количеством кислорода.
- При низком креплении по задней стенке ситуация часто осложняется. Но всегда есть шанс, что плацента поднимется и ситуация исправиться своим путем. Кровотечение может быть даже внутренним, выделений может так и не быть, а лишь болевые ощущения внизу живота. В таком случае важно обратиться к специалисту.
- Если плацента закреплена по передней стенке есть всегда риск перекрыть зев.
- Не исключается и вариант обвития пуповиной.
Женщина должна прислушиваться к рекомендациям врача, и следить за здоровьем.
Как рожают с низким креплением детского места?
При таком диагнозе возможно два вариант развития событий:
- Если никаких осложнений во время вынашивания малыша не предвиделось, то в большинстве случаев назначаются естественные роды. В процессе врачи ведут контроль за состоянием женщины, измеряя давление, прослеживая объемы выделений, а также положением ребенка, его пульсом.
- Если дополнительное обследование показало, что детское место по-прежнему находиться низко, а то и вовсе опускается, то врачи назначают кесарево сечение. Операция проводиться и при появлении кровянистых выделений.
Как поднять плаценту?
Сменить месторасположение невозможно, единственное, что может сделать женщина на данном этапе – поберечь себя и ребенка. Важен постоянный контроль с помощью УЗИ. Риск возникновения осложнений снизит:
- Прием витаминов и минералов.
- Увеличение время прогулок на свежем воздухе, но никаких при этом нагрузок.
- Исключить психоэмоциональные и физические нагрузки. Кому-то для этого придется сменить режим дня.
- Избегать поездок в общественном транспорте.
- От сексуальной жизни на время придется отказаться.
Медикаментозного решения данной проблемы нет, только рекомендации по употреблению препаратов для стимуляции кровообращения, что улучшает процесс поступления кислорода к малышу.
На каком сроке можно контролировать поднятие?
Когда начинает расти матка, она тянет за собой и плаценту, что позволяет ей подняться. Ситуация исправляется к концу беременности, ситуация у каждого индивидуальна, но ожидать поднятия до 20 недели не стоит.
После прохождения очередного планового УЗИ на этом сроке картина проясняется.
Скорость поднятия плаценты составляет 2-4 см в месяц, что позволяет к концу срока добиться хорошего результата и родить естественным путем без осложнений.
В семь месяцев плацента примет такое положение, которое уже не сдвинется. Поэтому до наступления третьего триместра по поводу данного диагноза волноваться не стоит.
Какие упражнения можно применять?
Не существует идеальной формулы и упражнений, которые бы решили проблему НП, но улучшить свое самочувствие можно таким путем:
- Поднимайте ноги в положении лежа и отдыхайте. Такое упражнение позволит усилить приток крови к органам малого таза, в частности, к матке и плаценте.
- Часто гинекологи рекомендуют «прогибаться как кошечка», что положительно влияет на спину, позволяя ей отдохнуть.
- Лежа на спине, ноги согнуты в коленках, руки на полу. Постепенно поднимите рук и прикоснитесь к противоположному колену.
- Выполните упражнение «ножницы» лежа на полу под углом 45 градусов.
- Примите согнутые в коленях ноги и через некоторое время опустите.
Чем опасно крепление плаценты не по задней стенке, а в передней части живота?
Когда плацента крепиться по передней стенке появляются некоторые неудобства:
- Гинекологу сложнее прослушать сердцебиение плода.
- Шевеления плода не так отчетливо ощущаются.
- Повышается риск проявления диагноза предложения плаценты. При смещении может частично или полностью перекрыться внутренний зев. Чтобы предупредить осложнения во время родов акушер-гинеколог примет решение в пользу кесарево сечения, ведь так удастся избежать серьезного кровотечения.
- Возможны риски отслоения или прирастания плаценты. В первом случае ситуация может быть связана с большими нагрузками, а во втором с проведение аборта. Если женщина была вынуждена пойти на такую операцию, а матка по каким-то причинам была повреждена.
Что нельзя делать при низкой плацентации на поздних сроках?
Когда низкая плацентация определена на поздних сроках, то все лечение сводиться к созданию максимальных условий покоя и бережному отношению к себе. Женщину госпитализируют, важно прислушиваться к рекомендациям врача и отказаться:
- От половой жизни придется отказаться.
- Не носить тяжелые пакеты, стараться больше отдыхать и не нервничать по пустякам.
- При малейших болях и кровотечении обращаться за помощью в специализированное место.
- Ложитесь на сохранение, если этого требует врач.
- Носите бандажи и пропейте витаминный комплекс, если он был назначен ранее.
Родные и близкие в этот непростой период должны окружить беременную женщину любовью и заботой. Положительные эмоции благотворно влияют на здоровье и общее самочувствие.
Если диагноз установлен на ранних сроках беременности, проживать не стоит. Это далеко не приговор, многие женщины сталкиваются с такой проблемой.
Если других осложнений нет, то до 7 месяца беременности она решается сама по себе. Матка поднимается, за собой тянет и детское место. Поэтому во время очередного УЗИ специалисты могут отметить поднятие плаценты.
В этот период важно не волноваться, обеспечить максимальный покой и комфорт себе и малышу.Упражнения Кегеля
Комплекс упражнений, предназначенных для тренировки мышц промежности, был разработан в середине 20 века американским гинекологом Арнольдом Кегелем. До настоящего времени эта специальная гимнастика помогает миллионам женщин во всем мире избавиться от недержания мочи, предотвратить возникновение геморроя, улучшить качество половой жизни.
информацияНаиболее эффективны упражнения Кегеля при беременности, так как помогают женщине эффективно подготовиться к предстоящим родам, уменьшить болевые ощущения в процессе родовой деятельности, избежать появления разрывов и других проблем.
Общие принципы
Приступать к тренировкам можно в любой период ожидания малыша, но лучше – на раннем сроке. Частоту и интенсивность упражнений следует увеличивать постепенно, чтобы избежать перенапряжения мышц.
Несмотря на то, что методика Кегеля может показаться достаточно простой, на первом этапе у некоторых женщин могут возникать трудности с определением нужных мышц.
Чтобы почувствовать мускулы, которые следует задействовать в процессе тренировки, необходимо попытаться остановить процесс мочеиспускания во время пребывания в туалете.
При этом достаточно сильно напрягутся некоторые мышцы – их и следует задействовать при выполнении упражнений.
Рекомендуемые упражнения
советНижеприведенные упражнения желательно научиться выполнять в различных позициях: в положении сидя, стоя, лежа или на четвереньках. В этом случае эффект от тренировок будет значительно выше.
В самом начале освоения комплекса выполнять задания можно лежа или сидя, повторяя каждое движение по 3-5 раз. В дальнейшем количество повторов можно увеличить до 20-30 в день.
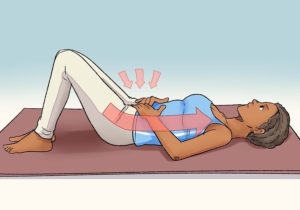
Первое упражнение
В положении сидя или лежа на спине следует согнуть ноги в коленях и слегка развести их в стороны. Затем необходимо расслабиться, не теряя при этом чувства концентрации над выполнением упражнения. После этого следует напрячь мышцы промежности в течение 5-10 секунд, как в случае остановки мочеиспускания, и сразу расслабить их. Упражнение повторить необходимое количество раз.
Второе упражнение
При выполнении этого упражнения необходимо будет задействовать образное мышление. Вначале следует представить свое влагалище в виде шахты лифта, разделив его мысленно на «этажи».
Плавно сжимая мышцы, начиная от входа во влагалища, необходимо мысленно задерживаться на каждом участке, «передвигаясь» снизу вверх.На верхней части влагалища следует сосредоточиться немного дольше, после чего можно продвигаться вниз, поочередно расслабляя мышцы каждого «этажа».
Третье упражнение
При выполнении этого упражнения происходит тренировка, как влагалищных мышц, так и мышц анального отверстия. Сначала следует напрячь мускулы влагалища, затем – ануса, после чего необходимо поочередно расслабить их: сначала – анальную, затем – влагалищную мускулатуру.
Четвертое упражнение
важноК выполнению данного упражнения следует приступать только в том случае, если мочевой пузырь и кишечник полностью опорожнены.
Можно принять любую комфортную позу (сидя, стоя), и в этом положении следует попытаться потужиться, как во время дефекации, при этом задействовав еще и мышцы влагалища. После этого необходимо максимально расслабить мышцы.
Через некоторое время упражнение можно повторить. Чтобы проверить, напрягаются ли мышцы влагалища, можно приложить ладонь к промежности: при правильном выполнении будет ощущаться напряжение кожи.
Это упражнение направлено на тренировку мускулатуры, которая будет задействована при потугах в процессе родов.
Все вышеприведенные упражнение желательно выполнять ежедневно, можно – по несколько подходов в день, но с меньшим количеством повторов.
Польза
Комплекс тренировочных упражнений Кегеля рекомендуется выполнять почти всем беременным женщинам, за редкими исключениями. Благодаря регулярным занятиям будущая мама получает следующие преимущества:
- Женщина учится чувствовать мышцы влагалища, может расслаблять и напрягать их по своему усмотрению, что очень важно в процессе будущей родовой деятельности.
- Тренировки направлены на профилактику частичного недержания мочи и кала. Подобная проблема может возникать у многих рожениц вскоре после родов, поэтому лучше заранее предпринять необходимые меры к недопущению появления указанных симптомов.
- Мышцы и органы малого таза укрепляются, благодаря чему исчезает опасность их опускания.
- Упражнения эффективны для профилактики разрывов влагалища и промежности в процессе родов.
- При регулярном выполнении снижается вероятность появления воспалительных заболеваний женских половых органов, улучшается сексуальная функция женщины;
дополнительноБеременная женщина может порекомендовать некоторые упражнения из этого комплекса для своего супруга с целью снижения вероятности возникновения геморроя или простатита.
Кстати, геморрой может возникнуть как во время беременности, так и после родов, поэтому гимнастика Кегеля эффективно предотвращает появление этого неприятного заболевания.
Противопоказания к выполнению
Перед тем, как приступить к выполнению упражнений Кегеля, необходимо проконсультироваться с врачом, наблюдающим беременность. Данный вид тренировки хотя и рекомендован для большинства беременных, но имеет и некоторые противопоказания. Упражнения лучше отложить до послеродового периода в тех случаях, когда имеется:
важноКроме того, начиная с 16 недели лучше отказаться от выполнения упражнений в положении лежа, чтобы не допустить сдавливания в области нижней полой вены.
Заключение
Упражнения Кегеля эффективны вдвойне: с их помощью можно научиться чувствовать влагалищные и анальные мышцы, а также натренировать мускулатуру органов малого таза.
Занятия эффективно предупреждают появление целого ряда заболеваний: от разрывов промежности до геморроя, поэтому рекомендованы широкому кругу беременных женщин. Единственное предупреждение: перед их выполнением следует посоветоваться с врачом.
Регулярные тренировки по Кегелю позволят не только облегчить процесс будущих родов, но и улучшить впоследствии интимную жизнь, а также укрепить здоровье.
Особенности проведения практик йоги для беременных у женщин с низким расположением плаценты

С латыни слово «плацента» переводится как «лепешка». Такое название она получила из-за своего внешнего вида и действительно напоминает лепешку. Она имеет еще одно название — «детское место». Такой термин довольно часто используется врачами, а также его можно встретить в медицинской литературе.
Плацента — это уникальный орган, который появляется в теле женщины с наступлением беременности. Она связывает плод с организмом матери через пуповину.
Эта уникальная связь сохраняется до родов, в конце которых, после появления малыша пуповина перерезается, и это является рождением нового человека. Плаценту можно назвать одноразовым органом, т.к.
после рождения ребенка необходимость в ней исчезает.
Плацентарный барьер — это очень важная функция плаценты.
Как говорилось выше, плацента представляет собой «лепешку», в которой соединены кровеносные сосуды матери и плода. В ней выделяют две части — плодовую и материнскую. Материнская прилегает к стенке матки, плодовая расположена со стороны будущего ребенка. Между этими частями расположена тонкая мембрана, выполняющая роль «фильтра» — это и есть плацентарный барьер.
Благодаря его избирательной проницаемости одни вещества проникают из крови матери в кровь плода, тогда как другие задерживаются или поступают в его организм после соответствующей биохимической переработки.
Плацентарный барьер является непроницаемым для многих вредных веществ, вирусов, бактерий. При этом кислород и необходимые для жизни питательные вещества без препятствий переходят из крови матери в кровь будущего ребенка.
Отработанные продукты из организма плода также легко попадают в кровь матери и потом утилизируются через ее почки.- Дыхательная — через плаценту с током материнской крови в организм плода поступает кислород и выводится углекислый газ. Это происходит посредством диффузии. Причем материнская кровь не смешивается с кровью будущего ребенка, хотя обе в ней циркулируют.
- Питательная — по тому же принципу в организм плода поступают питательные вещества, вода, минералы и витамины.
- Выделительная — отработанные продукты из организма плода выводятся плацентой в кровоток матери.
- Имунная — пропускает к плоду антитела матери, тем самым обеспечивая иммунологическую защиту.
- Гормональная — вырабатывает ХГЧ, прогестерон, тестостерон, серотонин и релаксин. А также эстрогены, плацентарный лактоген, соматомаммотропин, минералокортикоиды. Является полноценным гормональным органом на время беременности.
К 16ой недели формирование плаценты полностью завершается. Она приобретает форму диска или лепешки диаметром около 20 см и толщиной около 5 см. Ее вес в среднем составляет от 400 до 600 г.
Плацента сохраняется в женском организме на протяжении всей беременности при ее нормальном течении. Ее рождение происходит в среднем через 10-60 минут после появления на свет малыша.
Нормальное расположение плаценты.
От того, где изначально расположится плацента в полости матки, будет зависеть течение беременности. Самым лучшим и безопасным местом прикрепления плацентарной ткани является задняя стенка матки. Крепление в области передней стенки тоже считается нормой. И.
чем ближе расположение плаценты к области дна матки, тем лучше, т.к. в этой зоне отмечается хороший кровоток, необходимый для полноценного развития и питания ребенка на протяжении всей беременности, и здесь плацента надежнее всего защищена от всевозможных травм.
В норме она должна быть расположена в пределах 6 см от внутреннего зева матки.
Патологии расположение плаценты.
Изначальное расположение плацентарной ткани определяется местом, в котором произошла имплантация оплодотворенной яйцеклетки. Если это случилось в нижних отделах матки, то часто она опускается ниже и прикрепляется около основания внутреннего зева. Чем ниже происходит имплантация, тем ниже располагается и плацента. А это неблагоприятно влияет на течение беременности.
Если плацента прикрепилась ближе, чем на 6 см к внутреннему зеву матки — это называется низкой плацентацией. В этом случае возможны естественные роды. Этот вид патологии является наиболее благоприятным с точки зрения опасности развития осложнений и вынашивания беременности.
Если плацента прикрепилась к передней стенке матки и низко, то ее первоначальное положение может измениться. Этот процесс называется миграцией. И, как правило, смещение локализации плаценты происходит наверх. Т.е.
если низкое положение плацентарной ткани было выявлено в первую половину беременности, оно еще может измениться. Процесс миграции протекает медленно — в течении 6-10 недель и заканчивается в третьем триместре к 32 неделе.
После этого срока движение плаценты невозможно.
Если плацента прикрепилась по задней стенке матки, она практически не мигрирует. Это связано с определенным строением матки.
Ситуация, при которой нарастание плацентарной ткани происходит на область внутреннего маточного зева и полностью его перекрывает называется предлежанием плаценты. Это прямое показание к кесареву сечению, т.к.
при таком положении в естественных родах плацента преграждает путь выхода ребенка по родовому каналу. А родившись первой, она лишает кислорода и питания малыша.
Полное предлежание плаценты является частой причиной смертности у новорожденных (от 7% до 25%), а также смерти рожениц (около 3%). Поэтому ее относят к самой неблагоприятной патологии беременности.
Предлежание плаценты может привести к следующим осложнениям:
- Угроза прерывания беременности из-за отслоения плаценты и повышенного тонуса матки;
- Неправильное расположение плода в матке (косое или поперечное);
- Тазовое или ножное предлежание плода;
- Хроническая гипоксия плода из-за отслоения плаценты;
- Задержка развития плода из-за отслоения плаценты и недостаточного питания;
- Гестоз;
- Железодефицитная анемия из-за кровопотерь;
- Фетоплацентарная недостаточность.
Предлежание плаценты бывает 3х видов:
- центральное или полное (внутренний зев полностью перекрыт)
- неполное боковое (внутренний зев перекрыт частично)
- неполное краевое (размещение плаценты на уровне края внутреннего зева)
Неполное предлежание плаценты приводит часто к тем же осложнениям, что и полное. Также есть угроза преждевременных родов. Женщины часто испытывают боли в пояснице и внизу живота, а также вялость, сонливость.
Йогатерапия при полном и частичном предлежании плаценты.
При этих видах патологии беременности физические и эмоциональные нагрузки должны быть исключены. Женщинам показан покой и постельный режим. Поэтому о как таковой йогатерапии речи здесь не идет.
Но в Йоге есть дополнительные практики:
- работа с дыханием (полное дыхание, уджаи, нади шодхана),
- визуализации,
- медитации,
- ом-чантинг и нада-йога (йога звука)
- йога-нидра.
Все они будут способствовать эмоциональному балансу женщины, помогут наладить связь матери с ребенком и будут очень благотворно влиять на беременную женщину. Также показана мягкая суставная гимнастика в нейтральном горизонтальном положении для нижних и верхних конечностей и мягкая проработка грудного отдела.
При низкой плацентации занятия йогатерапией показаны, но с ограничениями.
Общие противопоказания, как для всех беременных:
- активные физические нагрузки
- асаны на пресс, воздействующие на прямые мышцы живота
- подъем и удержание ног на весу, т.к. сильно включают работу пояснично-подвздошной мышцы, а также повышает внутрибрюшное давление
- глубокие наклоны, повышающие внутрибрюшное давление
- закрытые скрутки, т.к. зажимают живот и повышают внутрибрюшное давление
- глубокие прогибы, т.к. повышают давление и стимулируют работу надпочечников, которые начинают вырабатывать повышенное количество адреналина
- маюрасана и все асаны с давлением на живот, в том числе силовые прогибы лежа на животе (на ранних сроках беременности)
- силовые балансы
- сложные перевернутые асаны, включая сарвангасану
- капалабхати, бхастрика, пранаямы со сложными пропорциями и длинными задержками дыхания
- брюшные манипуляции — агнисара дхоути крия, уддхияна бандха, наули
- силовая статика
Дополнительные противопоказания для беременных с низкой плацентацией:
- малубандха и работа с мышцами тазового дна
- активная работа над раскрытием тазобедренных суставов и глубокая проработка на вытяжение мышц внутренних поверхностей бедер
- асаны на корточках
- стоячий блок асан
- в асанах стоя нужно уменьшить глубину шага во всех асанах с разножками (например, в воинах)
Составляющие йогатерапевтической практики для беременных с низкой плацентацией:
- показана мягкая динамика без длительных фиксаций
- асаны на раскрытие тазобедренных суставов, но практика должна быть крайне мягкой, при дискомфорте — исключить из работы
- асаны на вытяжение внутренней поверхности бедер — но мягкая работа, также исключить при неприятных ощущениях внизу живота
- суставная гимнастика для верхних и нижних конечностей, а также мышц плечевого пояса
- проработка грудного отдела и плеч для профилактики сутулости, связанной с изменениями в женском теле из-за увеличения груди и роста живота
- простые перевернутые позы для профилактики варикозного расширения вен нижних конечностей — мягкие варианты випарита карани мудры с болстером или кирпичиками под тазом
- открытые скрутки
- пассивные прогибы на валике или кирпичиках для коррекции осанки
- спокойные пранаямы — нади шодхана, сурья бхедана, ступенчатая вилома пранаяма, уджаи, полное йогическое дыхание, брамари
- тратака и другие техники на развитие концентрации
- медитации, как классические, так и нацеленные на установление связи будущей мамы с малышом
- ом-чантинг и нада-йога (йога звука) — только без использования низких звуков
- йога-нидра.
При корректной и правильной работе с учетом всех противопоказаний, практика поможет женщине подготовиться к родам и решит многие проблемы на физическом и эмоциональном уровне в течение всей беременности.
в социальных сетях
Низкая плацентация при беременности: что это значит и как поднять плаценту?
Низкая плацентация при беременности — диагноз, который слышат многие женщины. Грамотный врач объяснит, представляет ли это состояние угрозу для гестации. Однако большинство беременных, выслушав объяснения гинеколога, все равно продолжают тревожиться. Стоит ли беспокоиться, если плановое УЗИ выявило слишком низкое расположение плаценты, и что будущей матери делать в такой ситуации?
Понятие низкой плацентации
Плацента, или детское место, выполняет важнейшие функции в период беременности. Она формируется к 12-16 неделям вынашивания — до этого плод не защищен гемоплацентарным барьером, и матери следует внимательно следить за тем, что попадает в ее организм. Момент окончательного формирования эмбрионального органа совпадает с прекращением токсикоза.
Плацента образует гемоплацентарный барьер, благодаря которому эмбриональный орган выполняет следующие функции:
- газообменная;
- иммунная;
- эндокринологическая.
Рост плаценты начинается рядом с местом имплантации плодного яйца. Как правило, оплодотворенная яйцеклетка имплантируется ко дну матки, которое расположено вверху туловища матери, или к задней стенке.
Однако иногда случается, что плод прикрепился у выхода из матки, и детское место образуется рядом с ним.
Если промежуток между эмбриологическим органом и зевом матки меньше 6 см, это означает, что детское место опущено.
Почему так бывает?
Почему детское место опускается низко? Причины, способствующему низкому расположению плаценты, не до конца изучены. Плодное яйцо при выходе в полость матки ищет оптимальный участок для внедрения в эндометрий. Травмированная, покрытая рубцами ткань для этого не подходит и, если подходящий участок оказывается у зева, бластоциста крепится именно там.
Существует несколько факторов, повышающих риск возникновения плацентарной недостаточности:
- возраст роженицы старше 35 лет;
- повторные роды — патология практически не встречается у первородящих женщин;
- многоплодная гестация;
- травмы эндометрия, проявляющиеся в виде дистрофии и атрофии: рубцы после абортивного выскабливания, кесарева сечения, воспалительных процессов;
- аномалии анатомии половых органов: загиб матки, перегородка в полости;
- недоразвитость матки;
- нарушения в строении ворсинчатого хориона — возникают из-за сбоя в деятельности яичников;
- недуги шейки матки: цервицит, эктопия;
- инфекционные недуги;
- неонкологические опухоли: миомы, полипы.
Как распознать низкую плацентацию?
На начальных этапах низкая плацентация проходит практически бессимптомно. Первые признаки возникают с ростом плода, матки и, следовательно, самой плаценты. На симптомы влияет величина участка отслойки:
- мажущие кровавые выделения — чем сильнее отслойка, тем больше кровотечение, при тяжелой патологии может привести к выкидышу;
- ноющая, регулярная боль в животе, особенно внизу;
- нехватка кислорода у плода;
- низкое давление у матери.
В чем опасность для мамы и плода и какие могут быть последствия?
Опущение плаценты представляет серьезную угрозу для матери и плода:
- Отслаивание плаценты. Из-за близкого расположения к выходу из матки увеличивается риск отслоения эмбрионального органа, что вызывает кровотечения. Это увеличивает вероятность самопроизвольного аборта в первой половине гестации и преждевременных родов на поздних сроках.
- Гипоксия плода. Плацента начинает формироваться в том месте матки, где проходит большое количество сосудов. У зева сосудов недостаточно, поэтому существует риск того, что ребенок будет страдать от кислородного голодания.
Последствия для беременности зависят от того, к какой стенке крепится детское место:
- Низкая локализация у задней стенки. Такое расположение опасно в первую очередь тем, что кровь не выходит наружу через цервикальный канал, а скапливается внутри. Беременная может долгое время не чувствовать симптомов внутреннего кровотечения, принимая распирание в животе за естественные ощущения при вынашивании ребенка. Такое прикрепление органа наиболее опасно. Однако именно при таком положении плацента чаще всего поднимается самостоятельно.
- Плацента расположена низко на передней стенке. Такое расположение опасно полным предлежанием плаценты, когда она опускается и полностью перекрывает зев. Нередко это становится причиной обвития пуповиной плода.
Диагностические мероприятия
Основным способом диагностики является ультразвуковое обследование. Первое УЗИ выполняют в срок формирования детского места — на сроке 12-13 недель гестации. Не стоит переживать, если будущей матери сказали, что у нее низкое прикрепление плаценты. В конце первого триместра опущение ставят около 80% беременных.
Повторное УЗИ проводят на 20-25 неделе. Во втором триместре плод растет активней всего, а вместе с ним увеличивается и матка. В этот период плацента может подняться, и проблема решится сама собой. Если же этого не произошло, УЗИ на 30-35 неделях подтверждает диагноз.
Если возникло кровотечение и с помощью ультразвука ничего увидеть невозможно, применяют другой метод диагностики — гинекологический осмотр с помощью зеркал. Он позволяет обнаружить остатки плаценты в цервикальном канале, однако его применение сопряжено с опасностью, поэтому к такому осмотру прибегают в крайних случаях и при возможности оказания немедленной хирургической помощи.
Что делать, можно ли поднять плаценту?
Существуют ли способы, как поднять детское место? У большинства беременных, которым поставили такой диагноз, она поднимается сама выше, чем была.
К 31-32 неделе только у 5% женщин, которым на первом УЗИ сообщили о низкой локализации органа, наблюдается опущение детского места. Поднятие плаценты перед родами — это нормальное физиологическое явление, поэтому к 37 неделе остается всего лишь 2% случаев.
К моменту родов только у 1% женщин диагностирую предлежание плаценты — между органом и шейкой матки расстояние не превышает 2 см.
С помощью медикаментозных средств данную патологию не лечат. Однако если опущение приобрело тяжелую форму, могут назначить ряд препаратов для поддержания гестации.
В таблице представлен перечень назначаемых лекарств при низком прикреплении плаценты:
| № п/п | Название | Действующее вещество | Форма выпуска | Характер действия |
| 1 | Гинипрал | Гексопреналин | Таблетки, раствор для внутривенного введения | Снижает тонус матки и уменьшает сократительную активность миометрия, угнетает самопроизвольные схватки. |
| 2 | Ферлатум | Протеин сукцинилат железа | Раствор для приема внутрь | Антианемический препарат. Повышает уровень гемоглобина при кровотечениях. |
| 3 | Курантил | Дипиридамол | Таблетки | Улучшает кровообращение, расширяет сосуды, способствует улучшению питания плацентарной ткани. |
| 4 | Утрожестан | Прогестерон | Капсулы | Восполняет нехватку гормона прогестерона, вырабатываемого плацентой. |
Как проходят роды при низком расположении плаценты?
Если плацента не поднялась к сроку 37-38 недель, будущей маме рекомендуют лечь в больницу заранее, а не дожидаться схваток. Как проходят роды при низкой плацентации — выбирает врач, исходя из состояния роженицы и малыша. Главное условие естественных родов — близость операционной, чтобы в любой момент женщине могли оказать необходимую помощь.
Часто плацента поднимается перед родами. Если промежуток между нею и шейкой матки больше 2 см, риск кровотечения во время родов не выше, чем при отсутствии патологии, и женщина может рожать сама.
Если же присутствует предлежание плаценты, плацентация еще ниже, чем была, ребенок испытывает гипоксию, наблюдается обвитие пуповиной — тогда делают кесарево сечение. Это состояние грозит повреждением сосудов, объединяющих стенки матки и плаценту, и обильным кровотечением.
Меры предосторожности и рекомендации
Что делать будущим мамам, если врачи увидели, что плацента опустилась низко? Несколько рекомендаций:
- Снизить двигательную активность. Физические упражнения, спорт, активный труд повышают угрозу отслойки и усиливают кровянистые выделения. Вплоть до родов женщине лучше избегать излишнего напряжения — это значит, что ей нужно поменьше стоять и ходить, а для отдыха выбирать полулежачее положение. Оптимальное положение во время отдыха — лежа с приподнятыми ногами, под них можно подложить подушку.
- Контролировать собственное состояние. Поскольку низкое расположение эмбрионального органа сопровождается болями в пояснице и животе и выделениями из вагины, беременной необходимо внимательно следить за интенсивностью симптомов. Усиление выделений или интенсивности боли — это повод обратиться к гинекологу.
- Выполнять рекомендации гинеколога. Нельзя пренебрегать своим самочувствием и здоровьем малыша. Женщине следует посещать все плановые УЗИ, сдавать анализы, пить лекарства, выписанные врачами, носить бандаж и ждать, когда плацента поднимется.
- Снизить количество поездок в общественном транспорте. Вибрация, толчки, давка — все это ухудшает состояние женщины. По возможности следует отказаться от автобусов, поездов в пользу личного автомобиля или такси. Допустимы ли авиаперелеты при низкой плацентации? Конечно, перелетов лучше избегать, но если случай неотложный, нужно обязательно посоветоваться с врачом. До 18-19, иногда до 20 недели, перелеты не представляют опасности, потом от них лучше отказаться.
Низкое расположение плаценты при беременности не считается медиками серьезной патологией. При соблюдении всех рекомендаций, данных врачами, не приводит к срыву беременности, но забывать об осторожности будущей маме все равно не стоит.
