Урогенитальный тракт
Содержание
Урогенитальные инфекции и заболевания
Урогенитальными инфекциями или инфекциями мочевыводящих путей принято обозначать группу бактериальных, грибковых и вирусных заболеваний, приводящих к воспалению органов мочевыводящих путей и вызывающих широкий спектр воспалительных состояний. Инфекции мочевыводящих путей широко распространены во всем мире.
С этой проблемой каждый год к врачам обращаются десятки миллионов пациентов. Следует отметить, что наряду с инфекциями, передающихся половым путем, в данную группу заболеваний входит большое количество условно-патогенных инфекций. В совокупности урологических патологий именно условно-патогенные инфекции встречаются значительно чаще.
Достаточно часто урогенитальные инфекции рецидивируют, приобретают хроническое течение и приводят к тяжелым осложнениям. У женщин урогенитальные инфекции встречаются чаще, чем у мужчин, что обусловлено особенностями строения женской мочеполовой системы.
В зависимости от вида инфекции, приводящей к развитию воспаления, нередко значительную роль в появлении заболеваний имеют: переохлаждение, простуды, злоупотребление алкоголем, нерациональное питание.
Обычно пик урологических заболеваний увеличивается в холодное время года и нередко совпадает с эпидемией ОРВИ и гриппа.
Выделено три основных группы путей, при которых возможно заражение урогенитальными или мочеполовыми инфекциями:
– сексуальный контакт любого типа (вагинальный, оральный, анальный) без использования барьерных контрацептивов (презерватив),
– восходящая инфекция (попадание микробов с кожи в уретру или влагалище, и подъем до почек или яичников) в результате пренебрежения правилами гигиены,
– перенос с током крови и лимфы из других органов, в которых имеются различные заболевания воспалительного генеза (кариес, воспаление легких, грипп, колит, энтерит, ангина и т. д.).
Заболевания урогенитального тракта, обусловленные инфекциями мочевыводящих путей
К мочеполовым инфекциям относят целый ряд заболеваний, при которых поражаются различные отделы, как мочевыделительной, так и половой систем. При этом возбудители могут относиться к разным по патогенности группам.
К заболеваниям, передающимся половым путем, относят группу, которая имеет соответствующий путь распространения, но может поражать многие органы, причем разделение инфекций определяется согласно типу возбудителя. Мочеполовые инфекции могут вызываться огромным количеством микроорганизмов, среди которых есть чисто патогенные и условно-патогенные.
Патогенные микробы всегда вызывают инфекционное заболевание, и никогда не находятся в составе нормальной микрофлоры человека. Условно-патогенные микроорганизмы в норме являются частью микрофлоры, могут вызвать инфекционно-воспалительный процесс при превышении нормальных показателей и (или) изменении своих свойств.Так, при наступлении каких-либо предрасполагающих факторов (снижение иммунитета, тяжелые соматические заболевания и др.) условно-патогенные микроорганизмы становятся патогенными, и приводят к инфекционно-воспалительному процессу.
Чаще всего мочеполовые инфекции вызываются следующими микроорганизмами:
•гонококк;•уреаплазма;•хламидия;•трихомонада;•стафилококки, стрептококки;•кишечная палочка;•грибки (кандидоз);•клебсиеллы, листерии и протей;
•вирусы (герпес, цитомегаловирус, папилломавирус и т. д.).
Все вышеперечисленные инфекции в свою очередь делятся на специфические и неспецифические. Их деление основано на типе воспалительной реакции, развитие которой провоцирует микроорганизм-возбудитель.
Так, ряд микробов формируют воспаление с отличительными чертами, присущими только этому возбудителю и этой инфекции, поэтому ее называют специфической.
Если микроорганизм вызывает воспаление без каких-либо специфических симптомов и особенностей течения, то речь идет о неспецифической инфекции. Таким образом, речь идет о классификациях по разным признакам.
Согласно существующей классификации, под мочеполовыми инфекциями понимать следующие заболевания:
•уретрит (воспаление мочеиспускательного канала);•цистит (воспаление мочевого пузыря);•пиелонефрит или гломерулонефрит (воспаление почек);•аднексит (воспаление яичников);•сальпингит (воспаление маточных труб);•эндометрит (воспаление слизистой матки);•баланит (воспаление головки полового члена);•баланопостит (воспаление головки и крайней плоти полового члена);•простатит (воспаление предстательной железы);•везикулит (воспаление семенных пузырьков);
•эпидидимит (воспаление придатка яичка).
Клинические проявления мочеполовых инфекций
Любая мочеполовая инфекция сопровождается развитием следующих симптомов:
переход на другую страницу
– болезненность и неприятные ощущения в органах мочеполовой системы;– зуд или ощущение покалывания;– наличие выделений из влагалища у женщин, из уретры – у мужчин и женщин:– различные расстройства мочеиспускания (жжение, зуд, затруднение, учащение и т. д.);
– появление различных образований на наружных половых органах (налеты, пленка, пузырьки, папилломы, кондиломы).
Урогенитальные инфекции у мужчин и женщин
Вместе с тем есть определенные различия между клиническими проявлениями мочеполовых инфекций у мужчин и женщин, что связано как со строением половых органов, так и отличиями в системе мочеиспускания.
Короткий и широкий мочеиспускательный канал женщин не представляет серьезного препятствия для восхождения инфекции, поэтому у представительниц слабого пола чаще развиваются осложнения первичного уретрита – циститы, пиелонефриты, аднекситы и сальпингиты.
Ввиду короткого мочеиспускательного канала у женщин инфекция легко поднимается в мочевой пузырь и почки. К тому же для женщин характерно более легкое и скрытое течение мочеполовой инфекции, по сравнению с мужчинами.
Поэтому у женщин часто наблюдается симптом скрытой мочеполовой инфекции – бактериурия (присутствие бактерий в моче на фоне отсутствия каких-либо симптомов и признаков заболевания). Обычно бессимптомная бактериурия не подвергается лечению. Исключения составляют только случаи предоперационной подготовки или беременность.
Мужчины в основном страдают уретритами и простатитами. Циститы, пиелонефриты или гломерулонефриты встречаются у мужчин реже, чем у женщин. Уретрит у мужчин проявляется резче и острее, чем у женщин. Представители сильного пола страдают резью, болями и жжением на протяжении всего мочеиспускательного канала при попытке помочиться, а также ощущением тяжести в промежности.
Диагностика урогенитальных инфекций
Диагноз заболевания мочеполовой сферы инфекционной природы может быть установлен только в результате комплексного клинико-лабораторного и инструментального обследования.
В зависимости от жалоб пациента и клинической симптоматики в целях установления топической области поражения проводят УЗИ, уретроскопию, компьютерную томографию или другие методы инструментальной диагностики. Наиболее важный элемент диагностики – это лабораторные анализы.
Для выявления мочеполовой инфекции необходимо сдать общий и специальные (проба Нечипоренко, трехстаканная и т. д.) анализы мочи, общий анализ крови, биохимию крови и мазок отделяемого уретры, влагалища или прямой кишки.
По мазку можно установить тип возбудителя в случае с гонореей, трихомониазом или сифилисом. Если этих анализов недостаточно для выяснения возбудителя инфекции, то прибегают к следующим методам:•Серологические реакции (РСК, МРП, РПГА и др.);•Иммуноферментный анализ (ИФА);•Полимеразная цепная реакция (ПЦР);
•Бактериологический посев на среду;
Терапия урогенитальных инфекций
Объем лечения зависит от топического диагноза и характера выявленного возбудителя. Терапия должна носить комплексный характер. Основными принципами лечения мочеполовых инфекций являются:
– этиотропная терапия, направленная на санацию от инфекции;– иммунная терапия, как патогенетический компонент лечения;
– симптоматические средства, направленные на нивелирование клинических проявлений заболевания.
https://www.youtube.com/watch?v=tyvLFMx2M-4
Выбор конкретного антимикробного препарата зависит от вида инфекции, вызвавшей воспалительный процесс. В случае микст-инфекции, их разных патогенных групп, назначаются соответствующие им этиотропные средства (антибиотики, антимикотики, противовоирусные).
В зависимости от жалоб пациента и интенсивности клинических проявлений заболевания назначаются спазмолитики, обезболивающие, сосудистые средства или другие препараты симптоматического действия.
Важным компонентом лечения является иммунная терапия, которая направлена на повышение эффективности этиотропных средств и предотвращение перехода заболевания в хроническое течение. Кроме того, при наличии урогенитальных инфекций вирусной природы требуются противовирусные препараты, включающие иммуномодулирующие свойства, например, препарат Виферон Суппозитории.
Сочетание основного действующего вещества лекарственной формы ВИФЕРОН®, суппозитории ректальные – интерферона альфа-2b и высокоактивных антиоксидантов: альфа-токоферола ацетата и аскорбиновой кислоты (в составе лекарственной формы представлена в виде смеси аскорбиновая кислота/натрия аскорбат) позволяет повысить собственный иммунный ответ организма на бактериально-вирусную инфекцию, снизить риск развития негативных влияний системной интерферонотерапии и антибиотиков. Рекомбинантные интерфероны также могут быть необходимы при подостром или асимптомном течении, когда нет полноценного иммунного ответа организма на инфекции мочеполовой системы.
Дерматовенеролог, аллерголог-иммунолог, д.м.н., профессор А.А. Халдин.
Урогенитальный мазок

Анализ популярен благодаря его низкой стоимости, которая совмещается с достаточно высокой результативностью и возможностью быстро получить результаты. Но что означает мазок из урогенитального тракта?
Урогенитальный мазок: суть анализа
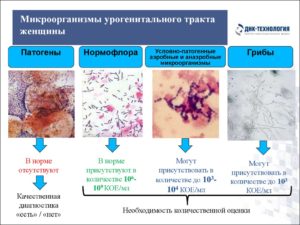
Здоровая слизистая оболочка мочеполового тракта обеспечивает нормальное выделение слизи и специального секрета. А также является субстратом, на котором проживают условно-патогенные бактерии.
Такое название микроорганизмы получили из-за того, что при нарушении иммунитета они могут представлять опасность для организма. Также на поверхности слизистых оболочек постоянно идет замена старых клеток, которые уже не могут нормально функционировать, на новые.
Естественно, даже если у здорового человека взять урогенитальный мазок на флору, стерильности можно не ожидать. В том или ином количестве под микроскопом можно будет увидеть клетки отмершего эпителия, бактерии, лейкоциты, слизь.
Но что покажет анализ, если человек болен?
Если слизистая оболочка урогенитального тракта заражена какой-либо патогенной микрофлорой (например, гонококками или хламидиями), организм ответит на это воспалительной реакцией.Процесс отмирания клеток слизистой оболочки в этот период будет идти быстрее. Слизь будет выделяться в большем количестве, возможно появление гнойных или кровянистых выделений. Увеличится также число лейкоцитов, к месту воспаления прибудут лимфоциты, чтобы вступить в борьбу с инфекцией.
Результаты микроскопического исследования урогенитального мазка у больного человека будут кардинально отличаться от таковых у здорового. Врач, оценив анализ, сможет установить, какая бактерия послужила причиной воспалительной реакции, насколько сильно повреждена слизистая оболочка.
Показания к урогенитальному мазку
Анализ урогенитального мазка даст врачу представление о патологических процессах, которые происходят в мочеполовой системе мужчины или женщины.
Выполнять процедуру стоит в следующих случаях:
- есть жалобы на появление ненормальных выделений из уретры или влагалища (кровь, гной, слишком обильные или необычной консистенции);
- в наличии болевой синдром или какие-либо дискомфортные ощущения в мочеполовых путях;
- есть проблемы с потенцией или либидо;
- человек в течение длительного временны был вынужден принимать системные антибиотики, которые могли повлиять на состав естественной микрофлоры мочеполовых путей;
- планирование беременности или ее наступление.
Исследование проводится не только по показаниям, но и во время диспансеризации с профилактическими целями.
Урогенитальный мазок: правила подготовки
Правильная подготовка к урогенитальному мазку – залог достоверности результатов. Если пренебрегать рядом простых правил, анализ вполне вероятно придется сдавать повторно.
Чтобы результату можно было верить, рекомендуется;
- за 24 часа до исследования отказаться от посещения саун, бань, душа;
- перед сдачей урогенитального мазка нельзя употреблять алкоголь;
- ограничить сексуальные контакты хотя бы за 3-4 дня до процедуры;
- перед сдачей анализа не использовать средства для интимной гигиены (также рекомендуется отказаться и от самых простых средств для ухода за телом в зоне забора материала);
- последний поход в туалет должен быть не менее, чем за 2-2,5 часа до сдачи анализа, так как непосредственно перед процедурой нельзя опорожнять мочевой пузырь;
- необходимо отказаться от приема системных антибиотиков минимум за 10 дней до того, как настанет день сдачи анализа;
- урогенитальный мазок у женщин рекомендуется брать в 4-5 день после менструации.
Взять урогенитальный мазок у мужчин проще, чем у женщин, так как нет необходимости ориентироваться на циклы. Представителям сильного пола придется придерживаться тех же самых правил.
Мазки из урогенитального тракта у женщин берутся из влагалища, уретры и шейки матки.
У мужчины материал берут только из уретры. Процедура выполняется довольно просто, но может доставлять неприятные ощущения. Если речь идет о мужчине, то в первую очередь уролог вводит в мочеиспускательный канал небольшой инструмент на глубину не более 3 трех мм.
Полученный после извлечения инструмента биологический материал распределяют по предметному стеклу. Стекло высушивают, а материл закрепляют специальными реагентами.
У женщин исследование проводится еще проще. В большинстве случаев гинекологу достаточно ввести палец во влагалище и оказать небольшое давление на стенку мочеиспускательного канала.
Из уретры выделится небольшое количество жидкости, которое собирают и наносят на предметное стекло. Исследование урогенитального мазка проводят под микроскопом.
В некоторых случаях, если необходимо проверить человека на наличие подвижных возбудителей (например, трихомонады), мазок не высушивается и не закрепляется.
А сразу помещается под микроскоп, чтобы возбудитель не успел погибнуть.
Для проведения ПЦР урогенитального мазка у пациента берут отделяемое из уретры в малом объеме. И помещают не на предметное стекло, а в специальную транспортировочную жидкость.
ПЦР обладает более высокой чувствительностью, нежели обычное микроскопическое исследование.
Урогенитальный мазок: как расшифровывается результат
Результаты урогенитального мазка расшифровываются, исходя из показателей нормы.
В случае если пациент здоров, результаты будут примерно следующими:
- у женщин в мазке должен присутствовать плоский эпителий в количестве 5-10;
- в норме в результатах можно обнаружить небольшое количество стрепто- и стафилококков;
- количество лейкоцитов в урогенитальном тракте может колебаться от 0 до 10 в зависимости от зоны забора материала;
- слизь – еще один компонент, который обязательно содержится в урогенитальном мазке;
- в норме в результатах также можно увидеть бифидо- и лактобактерии, которые защищают интимную зону от проникновения в нее патогенных микроорганизмов.
Отклонением от нормы считаются:
- различные кокки, большое количество которых говорит о воспалении или дисбактериозе;
- кандиды, которые могут вести к молочнице, или другие виды грибов;
- о трихомониазе скажет наличие в мазке трихомонад;
- если в мазке есть эритроциты, и количество их превышает 3 единицы, стоит подумать о травматизации урогенитального тракта или развитие опухоли;
- у мужчин в мазке могут быть сперматозоиды, что говорит о слабости семявыносящего протока;
- появление тягучего секрета с липоидными зернами свидетельствует о воспалительных процессах в простате (простаторея).
Расшифровка урогенитального мазка должна проводиться врачом-специалистом, который хорошо знаком с нормами.
В идеале врач должен знать не только нормы, но и особенности пациента, с которым работает. В умелых руках урогенитальный мазок – хорошее средство для диагностики самых разнообразных заболеваний урогенитального тракта. С его помощью можно заподозрить не только инфицирование грибками и микроорганизмами, но и наличие травмы или опухоли, если отнестись к расшифровке внимательно!
Если вам нужно сдать мазки из урогенитального тракта, обращайтесь к грамотному венерологу.
Общий урогенитальный мазок

Посещение гинекологического кабинета – обязательная процедура для всех женщин. Проходить ее рекомендуют не менее двух раз в год. Практически каждый визит к гинекологу сопровождается взятием анализов. Урогенитальный мазок позволяет определить степень чистоты женского организма, наличие воспалений и инфекций.
Причины и поводы сдать анализы
При наличии определенных симптомов не стоит ждать планового гинекологического обследования, лучше обратиться незамедлительно, чтобы определить причину дискомфорта. Поводом для посещения врача или сдачи внеочередных анализов должны стать такие симптомы:
1. Нехарактерные выделения из влагалища (например, творогообразные, зеленоватые, с запахом и другие).
2. Боли в нижней части живота.
3. Жжение или зуд в интимной зоне.
4. Прием сильнодействующих антибиотиков.
5. Планирование зачатия.
Подготовка к посещению врача
Несмотря на общее мнение, что готовиться к сдаче анализов не нужно, это не так. Существует ряд рекомендаций, которых стоит придерживаться для получения более точного и достоверного результата:
1. Воздержитесь от посещения туалета минимум на 2-3 часа. В противном случае моча может нарушить состояние микрофлоры и смыть часть бактерий.
2. Такие процедуры, как спринцевание, подмывание агрессивным (антибактериальным) мылом или использование лечебных свечей, могут сказаться на результатах.
3. При возможности сдачу анализов лучше перенести на период после менструации.
4. Воздержитесь от полового акта накануне посещения врача.
Процедура забора анализов
Урогенитальный мазок берется уже на первом приеме гинеколога. Забор анализа чаще всего осуществляется лечащим врачом, однако порой процедура может осуществляться и медицинской сестрой (например, в медицинских лабораториях).
После помещения пациентки в гинекологическое кресло с помощью шпателя врач собирает биологический материал. Для этого он проводит инструментом по стенкам влагалища, уретре и цервикальному каналу.
Шпатель, как правило, является металлическим или пластиковым. После взятия мазка он распределяется ровным слоем по небольшому стеклу, где помечены латинскими буквами разные участки.
Процедура не вызывает болезненных ощущений.
Подобный анализ могут сдавать не только женщины, но мужчины. Для этого врач вставляет в уретру специальный зонд и несколько раз его поворачивает. Урогенитальный мазок у мужчин, как правило, не вызывает болезненных ощущений, но все-таки процедура достаточно неприятная. Болевые ощущения могут быть усилены наличием заболеваний или инфекций.
Следующим этапом является отправка и исследование урогенитального мазка в лаборатории. Биологический материал высушивается, после чего производится окрашивание мазка в различные цвета, что позволяет достоверно определить степень чистоты и другие показатели.
Сроки подготовки результатов и стоимость процедуры
Мазок из урогенитального тракта – это несложная процедура, занимающая мало времени. Результаты анализа, как правило, уже готовы на следующий день. Сдать подобный анализ можно в районной поликлинике по месту жительства, причем совершенно бесплатно.
При отсутствии времени и желания долго ожидать свою очередь на бесплатное лечение, всегда можно обратиться в платную лабораторию или частную медицинскую клинику. Здесь анализ урогенитального мазка обойдется в 450-600 рублей. Сроки подготовки результатов те же, что и в районной поликлинике, то есть один день.
Урогенитальный мазок: результаты и их расшифровка
Мазок на степень чистоты позволяет получить результаты о таких показателях: лейкоциты, эпителий, инфекции, флора, слизь и другие. Результаты анализов представлены всегда в виде таблицы со следующими основными колонками: уретра («U»), вагина («V»), цервикальный канал («C»). Дополнительными колонками является название исследуемых показателей.
1. Показатели, находящиеся в строке «V», рассказывают о составе флоры влагалища.
2. Цервикальный канал, или шейка матки. Данные данной графы раскрывают состав флоры именно этой области организма.
3. Уретра, или мочеиспускательный канал, – третья графа.
Для того чтобы разобраться в полученных результатах, стоит знать примерные нормативы и показатели:
1. Плоский эпителий – это клетки, находящиеся в матке и влагалище. Они обязательно должны присутствовать в организме, в противном случае доктор может заподозрить развитие недостатка или избытка некоторых гормонов. В норме их содержание должно быть от 5 до 10.Микроскопия урогенитального мазка может показать повышение содержания клеток плоского эпителия из-за увеличения содержания в крови эстрогена.
В предклимактерический период содержание эпителия может значительно снизиться, что связано с уменьшением количества эстрогена.
2. Наличие лейкоцитов – они отвечают за защиту интимной зоны. В уретре количество лейкоцитов должно составлять от 0 до 5, во влагалище – от 0 до 10 (в период беременности показатели повышаются до 20).
Небольшое их количество считается нормальным и говорит о том, что организм здоров. Урогенитальный мазок, лейкоциты в котором повышены, свидетельствует о начинающемся воспалении (уретрит, мочекаменная болезнь, повреждение эпителия камнем или песком).
Чем выше число, тем больше развит воспалительный процесс.
3. Золотистый стафилококк – его присутствие в мазке является нормальным. Повышенное содержание бактерии говорит о начавшемся воспалительном процессе.
4. Слизь – повышенное содержание данного биологического материала может говорить о несоблюдении правил гигиены, воспалении или неправильным взятии мазка. В норме показатель должен быть умеренным.
Здоровый организм населен обилием биологических палочек (бифидобактерий и лактобактерий). Они защищают интимную зону от попадания и развития воспаления и инфекции. В период вынашивания женщиной ребенка содержание лактобактерий во влагалище еще больше возрастает, чтобы создать надежную защиту от инфекций. При понижении их количества возможно развитие дисбактериоза.
Посторонние бактерии могут свидетельствовать об инфекции или воспалении. Урогенитальный мазок (расшифровка которого дана выше) может содержать:1. Кокки – это бактерии. Их выделяют несколько видов: диплококки, гонококки. Их большое количество может говорить о развитии воспаления во влагалище, уретре или дисбактериозе. Существуют положительные и отрицательные кокки.
Их строение сильно отличается, что сказывается на необходимом типе лечения. Грамположительные свидетельствуют о наличии стрептококков или стафилококков. Грамотрицательные, или гонококки, являются причинами возникновения гонореи.
В зависимости от их вида врач производит выбор лекарственных препаратов.
2. Маленькие палочки зачастую являются симптомами развития гарднереллеза.
3. Грибковые бактерии свидетельствуют о развитии грибкового заболевания (молочница, или кандидоз).
4. Трихомонады – их наличие говорит о развитии трихомониаза.
5. Атипичные (ключевые) клетки склеиваются с биологическими палочками. Зачастую говорят о развитии бактериального вагиноза (дисбактериоза влагалища) или гарднереллеза.
6. Лептротрикс – бактерия, которая зачастую присутствует в составе микрофлоры. Сама по себе она не является заболеванием, но ее обнаружение говорит о нарушении состояния микрофлоры или наличии заболевания, передающегося половым путем. Часто она сопровождает такие заболевания, как молочница и вагиноз.
Для цервикального канала нормальными являются следующие показатели: лейкоциты от 0 до 30, эпителий в норме, остальные бактерии и клетки должны отсутствовать.
Микроскопия урогенитального мазка может установить наличие смешанной флоры. Это достаточно частый диагноз. Чаще всего подобное встречается у подростков или женщин в климактерический период. В противном случае смешанная флора может говорить о сбое в работе яичников, дисбактериозе, инфекции, воспалении органов малого таза, определенном периоде цикла.
В большинстве случаев урогенитальный мазок позволяет установить наличие воспалительного процесса или инфекции, но он не дает полной картины.
При обнаружении отклонений от нормы врачу могут понадобиться дополнительные результаты анализов. Это связано с тем, что общий мазок урогенитальные инфекции не показывает. Многие вирусы и бактерии столь малы, что обнаружить их можно лишь при проведении отдельного самостоятельного обследования и взятия анализов на инфекции.Для определения же реакции инфекции на лекарственные препараты берется бактериологический посев.
Нормальные показатели мужского мазка
Урогенитальный мазок у мужчин показывает наличие лейкоцитов, эпителия, кокков, трихомонад, слизи и микрофлоры. Анализ берется из уретры при помощи специального шпателя. Результаты лабораторного исследования представлены всегда в форме таблицы с двумя колонками. Нормальными показателями для мужчин являются:
1. Лейкоциты — от 0 до 5.
2. Эпителий — от 5 до 10.
3. Слизь – умеренное содержание.
4. Кокки – единичные.
Остальные показатели (грибы, гонококки и трихомонады) должны отсутствовать. Отклонения от нормы могут свидетельствовать о наличии воспалительного процесса или инфекции. Это может стать поводом для назначения дополнительных анализов с целью получения полной картины. Только после этого назначается лечение при необходимости.
Урогенитальный мазок: норма показателей у мужчин
В организме здорового мужчины возможно содержание лейкоцитов от 0 до 5, эпителия от 5 до 10, кокков в единичном количество, остальные показатели должны быть по 0.
Любые отклонения от нормы являются поводом для дополнительного обследования. Повышенное содержание лейкоцитов может свидетельствовать о развитии уретрита, простатита, мочекаменной болезни, сужении уретры или развитии опухоли.
Повышение количества эпителия также является негативным показателем. Возможно развитие воспаления или мочекаменной болезни. кокков может быть вызвано повышением содержания бактерий и развития на этом фоне уретрита. Слизь может указывать на воспалительный процесс, уретрит или простатит.
Подобные анализы
Анализ степени чистоты влагалища подразумевает наличие четырех категорий. При этом только две первых говорят о здоровье женщины, две последующие свидетельствуют о наличии заболевания:
1. Первая степень чистоты. Данный результат встречается достаточно редко. Он свидетельствует о здоровье женщины. Все показатели находятся в норме.
2. Вторая степень чистоты. Очень часто встречающийся результат. В таком случае количество лейкоцитов не превышает допустимую норму, а слизь и эпителий умеренно присутствуют. Отмечается наличие грибов и кокков, но в маленьком числе. Присутствует большое число лактобактерий.
3. Третья степень чистоты. Характеризуется обилием слизи и эпителия. Отмечается рост числа грибов и бактерий, тогда как количество лактобактерий мало.
4. Четвертая степень чистоты. Характеризуется обилием лейкоцитов, слизи и вредных организмов.
Первые две степени чистоты говорят о здоровье организма. Последующие степени свидетельствуют о необходимости срочного лечения. После прохождения медикаментозного лечения производится повторная сдача анализов.
Взятие анализа в период беременности
Во время беременности урогенитальный мазок берется трижды: в день первого обследования и постановки на учет, на 30-й неделе и перед родами.
Проверки совершаются для того, чтобы исключить наличие развития воспаления или инфекции. Любое отклонение от нормы может сказаться на развитии плода.
Существуют отличия в мазках беременной и небеременной женщины:
1. палочек значительно возрастает, что вызвано необходимостью создания кислой флоры. Она препятствует развитию патогенной микрофлоры.
2. Растет число клеток эпителия. Он необходим для питания лактобактерий и поддержания их роста.
Остальные показатели идентичны. Присутствие нежелательных микроорганизмов требует лечения.
Минусы подобного исследования
Несмотря на универсальность подобного исследования и большое количество изучаемых показателей, у урогенитального анализа есть серьезный недостаток – это невозможность точной диагностики заболевания. Для определения наличия инфекции и установления ее вида придется сдать дополнительный анализ на ЗПП.
Однако урогенитальный мазок является наиболее простым и дешевым способом определения состояния пациента. Применяется и множество других подобных анализов. Некоторые врачи относят данный вид исследования к устаревшей методике и предпочитают другие варианты анализов. Несмотря на это, общий мазок на определение чистоты организма до сих пор актуален и применяем многими.
Вывод
Таким образом, расшифровка результатов урогенитального мазка покажется не такой сложной, если знать нормы интерпретации. Сдать подобный анализ можно в большинстве лечебных учреждений, а скорость получения результата делает его очень востребованным и популярным.
Урогенитальные инфекции у женщин (N.gonorrhoeae / C.trachomatis / M.genitalium / T.vaginalis // U.parvum/urealyticum/M.hominis // C.albicans/glabrata/crusei/parapsilosis и tropicalis // Бактериальный вагиноз), количественное определение ДНК

array(19) { [«catalog_code»]=> string(6) «170005» [«name»]=> string(318) «Урогенитальные инфекции у женщин (N.gonorrhoeae / C.trachomatis / M.genitalium / T.vaginalis // U.parvum/urealyticum/M.hominis // C.
albicans/glabrata/crusei/parapsilosis и tropicalis // Бактериальный вагиноз), количественное определение ДНК» [«period»]=> string(1) «1» [«period_max»]=> string(1) «3» [«period_unit_name»]=> string(6) «к.д.
» [«cito_period»]=> NULL [«cito_period_max»]=> NULL [«cito_period_unit_name»]=> NULL [«group_id»]=> string(4) «2542» [«id»]=> string(4) «2728» [«url»]=> string(42) «urogenitalnyje-infekcii-u-zhenshhin_170005» [«podgotoa»]=> string(1290) «
Условия подготовки определяются лечащим врачом.
Внимание: для получения достоверных результатов, анализы на выявление возбудителей бактериальных инфекций должны проводиться не менее чем через 2 недели после последнего приема антибактериальных препаратов.
Соскоб из урогенитального тракта( для женщин): Мазки не следует брать:
- во время менструации;
- ранее 24-48 часов после полового контакта.
- ранее 5 дней после использования вагинальных свечей, тампонов или спермицидов;
- после вагинального исследования (УЗИ малого таза, кольпоскопия), спринцевания;
Взятие соскоба из урогенитального тракта для ПЦР-диагностики проводится во всех офисах CMD.
» [«opisanie»]=> string(5980) «
Метод исследования: ПЦР
Исследование включает в себя количественное определение ДНК основных возбудителей заболеваний урогенитального тракта у женщин.
Показания к исследованию:
- Скрининговое обследование с целью выявления ИППП
- Обследование при наличии жалоб пациента и клинических проявлений инфекционно-воспалительного процесса
- Обследование лиц, половые партнеры которых имеют перечисленные жалобы или установленный диагноз ИППП
- Обследование при планировании беременности и во время беременности
- Подготовка к операциям на органах мочеполовой системы
Интерпретация результатов:
Референсные значения (вариант нормы):
| Количество клеток в образце (параметр используется для клинической интерпретации) | >50 000 | |
| ДНК N. gonorrhoeae | Не обнаружено | ГЭ/мл |
| ДНК C. trachomatis | Не обнаружено | ГЭ/мл |
| ДНК M. genitalium | Не обнаружено | ГЭ/мл |
| ДНК T.vaginalis | Не обнаружено | ГЭ/мл |
| ДНК U. parvum/ urealyticum/ M. hominis | Не обнаружено | ГЭ/мл |
| ДНК C. albicans/ glabrata/ crusei/ parapsilosis и tropicalis | Не обнаружено | ГЭ/мл |
| Коэффициент соотношения Lactobacillus spp. к Bacteria Коэффициент соотношения Lactobacillus spp. к G.vaginalis и A.vaginae | Более «-1,0» Более «1,0» | |
| ДНК Gardnerella vaginalis | Не более ДНК Lactobacillus spp | ГЭ/мл |
| ДНК Atopobium vaginae | Не более ДНК Lactobacillus spp | ГЭ/мл |
| ДНК Lactobacillus spp | Более 106 (не менее ДНК Bacteria) | ГЭ/мл |
| ДНК Bacteria(общее количество бактерий) | Не менее 106 (материал адекватный) | ГЭ/мл |
Варианты заключений по тесту «Бактериальный вагиноз»:
- На основании соотношений концентраций ДНК микроорганизмов бактериальный вагиноз не установлен.
- Соотношения концентраций ДНК микроорганизмов соответствуют промежуточному состоянию микрофлоры.
- Соотношения концентраций ДНК микроорганизмов соответствуют бактериальному вагинозу.
- Соотношения концентраций ДНК микроорганизмов соответствуют дисбиозу неуточненной этиологии.
- Количество бактерий недостаточно для анализа.
- Снижение степени бактериальной обсемененности.
Выявление ДНК микроорганизмов свидетельствует о наличии возбудителей. При оценке результатов исследования на условно-патогенные микоплазмы (U. parvum/ urealyticum/ M. hominis) и кандиды (C. albicans/ glabrata/ crusei/ parapsilosis и tropicalis) необходимо учитывать, что данные возбудители встречаются и у здоровых лиц.
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом ФЗ № 323 «Об основах охраны здоровья граждан в Российской Федерации», должны производиться врачом соответствующей специализации.
» [«serv_cost»]=> string(4) «3070» [«cito_price»]=> NULL [«parent»]=> string(2) «25» [10]=> string(1) «1» [«limit»]=> NULL [«bmats»]=> array(1) { [0]=> array(3) { [«cito»]=> string(1) «N» [«own_bmat»]=> string(2) «12» [«name»]=> string(57) «Соскоб/отделяемое из влагалища» } }}
Что означает мазок из урогенитального тракта
Процедура нужна для выявления воспалительного процесса, наличия инфекции в организме.
Мазок – это анализ, при котором материал наносится на предметное стекло. Взятие мазка на урогенитальную инфекцию производится даже, если у человека отсутствуют явные симптомы воспаления.
Многие инфекции имеют длительный инкубационный период и латентное течение. Поэтому рекомендуется систематически сдавать анализы на ИППП. Это поможет своевременно выявить проблему и начать лечение.
Когда нужно сдать урогенитальный мазок
При наличии воспалительного процесса в мочеиспускательном канале, важно вовремя обратиться к доктору. После осмотра, он даст направление на анализ.
Основные причины, когда необходимо сдать мазок:
- Появился дискомфорт при мочевыделении;
- Ранее были перенесены заболевания органов мочевыделительной системы;
- Частые позывы в туалет;
- Ощущение полного мочевого пузыря после мочевыделения;
- Наблюдаются творожистые или гнойные выделения с кровью;
- Имеется систематическая боль внизу живота;
- На половых органах появилась сыпь, покраснения, гнойники и эрозии;
- Наблюдаются проблемы с потенцией;
- Ухудшилось общее состояние организма.
В случае, если вам пришлось длительное время принимать антибиотики, сообщите об этом врачу. Лекарственная терапия может повлиять на результат. Сдать мазок из урогенитального тракта можно через 2 – 5 недель после завершения курса препаратов.
Антибиотики могут ухудшить состояние микрофлоры мочеполовой системы. Обязательно мазок берется у женщины, как во время планирования беременности, так и в период вынашивания малыша.
Урогенитальный мазок можно и нужно сдавать в целях профилактики ЗППП.
Урогенитальный мазок у мужчин
Мужчины могут сдавать анализ в любой день.
Взятие материала для мазка происходит быстро, но может вызывать неприятные ощущения у пациента. Забор производится из уретрального канала урологическим инструментом — зондом.
Врач вводит его не глубже, чем 3 мм, поворачивает, после чего распределяет биоматериал по стеклу и отправляет в лабораторию. Неприятные ощущения могут усиливаться при наличии воспалительного процесса в уретральном канале.
Урологическое исследование мазка необходимо проводить не только при наличии дискомфорта в интимной сфере, но и в профилактических целях.
Если у партнерши обнаружены инфекции, мужчине рекомендуется не затягивать поход к урологу.Помните! Своевременное обнаружение инфекции помогает избежать неприятных последствий.
Урогенитальный мазок у женщин
У женщин мазок можно взять из влагалища, уретрального тракта и шейки.
Урогенитальный мазок на флору берется для выявления микроорганизмов. Именно они способствуют появлению воспалительного процесса в мочевыводящем канале.
Анализ нужно сдавать:
- Во время планового осмотра у гинеколога;
- При планировании беременности;
- После окончания курса антибиотиков.
Процедура производиться на гинекологическом кресле и не доставляет женщине никакого дискомфорта.
Биологический материал помещают на предметное стекло и отправляют в лабораторию для исследования под микроскопом.
Если необходима ПЦР-диагностика урогенитального мазка, биоматериал требуется в небольшом объеме. Его помещают в специальную среду.
https://www.youtube.com/watch?v=EVNaMuCQw00
Читать также Где провериться на венерологические заболевания
ПЦР исследование является наиболее достоверным анализом, с помощью которого выявляется ДНК в озбудителя заболевания. Данный метод особенно актуален при скрытой инфекции.
Урогенитальный мазок при беременности
Во время вынашивания плода, в обязательном порядке, будет назначен анализ урогенитального мазка. Делается он несколько раз: при постановке на учет, во втором триместре и перед родами.
Это плановая процедура, которую назначают каждой женщине. В случае если во время беременности появляются проблемы, анализ сдается чаще.
Он нужен для выявления заболеваний мочевыводящих путей и обнаружения инфекций.
Внимание! Во время беременности иммунитет женщины ослабевает.
Это способствует размножению возбудителей инфекционных заболеваний. Условно патогенные микроорганизмы могут активно распространяться, вызывать неприятные симптомы.
Урогенитальный мазок: скрытые инфекции
Обычно воспалительный процесс проявляется через 1-3 месяца после инфицирования. Срок зависит от состояния иммунной системы – чем сильнее иммунитет, тем больше инкубационный период.
Скрытые инфекции имеют длительный срок инкубации, симптомы при этом отсутствуют.
Латентное течение воспалительного процесса может привести к бесплодию.
Помните! Врачи рекомендуют обследоваться не меньше одного раза в год и сдавать анализы для выявления проблем.
Определить наличие инфицирования можно с помощью забора урогенитального мазка. Часто назначается исследование методом ПЦР.
Урогенитальный мазок секрета простаты
Секрет предстательной железы составляет одну третью выделяемой семенной жидкости у мужчины. Главное его назначение – обеспечение подвижности сперматозоидов.
При воспалении простаты, нарушается активность сперматозоидов, развивается болевой синдром. Для проведения анализа достаточно 2 мл секрета предстательной железы.
Урогенитальный мазок секрета простаты проводится, чтобы на ранней стадии выявить воспалительный процесс.
Это позволит своевременно начать лечение, избежать осложнений. Подготовительные процедуры перед исследованием:
- За несколько дней до анализа не заниматься сексом;
- Перед выполнением анализа сходить в туалет;
- Накануне анализа исключить алкогольные напитки, жареную и острую пищу.
Часто врачи рекомендуют очистить прямую кишку. Для этого можно сделать клизму или применить слабительное.
Сдавать мазок рекомендовано на голодный желудок, с утра. Уролог массирует предстательную железу со стороны прямой кишки. Секрет в процессе массажа выделяется в уретральный канал, откуда происходит забор биоматериала.
Как подготовиться к взятию мазка
Правильная подготовка необходима для получения достоверного результата анализа. Это важно, потому что, на основе полученных результатов, диагностируется заболевание и назначается лечение. В случае если не были соблюдены меры подготовки, результат анализа будет неточен.
Правила подготовки:
- Исключить секс за 3 дня до взятия мазка;
- За сутки до забора урогенитальных мазков не посещать сауны и бани;
- Не использовать противогрибковые и антибактериальные мази;
- Если был пропит курс антибиотиков, сдать анализ не раньше, чем через 2 недели;
- Отказаться от алкогольных напитков;
- Подмываться теплой водой без мыла и моющих средств;
- В день проведения анализа исключить мочевыделение за 3 часа до процедуры.
Женщинам лучше всего сдавать анализ после завершения менструации – через 3-5 дней.
Расшифровка урогенитального мазка
Правильная расшифровка результатов анализа – главная задача лечащего врача. От этого зависит диагностика заболевания и назначенное лечение. Результат анализа представляет собой таблицу. Допустимым в урогенитальном мазке являются:
- Плоский эпителий (не больше 10);
- Лейкоциты не должны превышать отметки 10 у женщин, и 2 – 3 у мужчин;
- Эритроциты в малом количестве и только у женщин;
- Иногда присутствует в мазке слизь;
- Возможно наличие бифидобактерий и лактобактерий;
- Немного стрептококков и стафилококков.
Если в мазке обнаружено большое количество кокков, врач констатирует у пациента воспалительный процесс. Обычно это свидетельствует о нарушении микрофлоры.
Читать также Анализ на трипер
Когда эритроцитов в биоматериале больше 3, возможно у человека травмирован уретральный канал или есть новообразование.
Эритроциты могут быть обнаружены при неаккуратном заборе материала.
У мужчин нередко в мазке обнаруживаются сперматозоиды, это свидетельствует об ослаблении семенного протока.
Сперматозоиды в мазке у женщины могут быть выявлены после сексуального контакта. Отклонением от нормы считается наличие в урогенитальном мазке кандид, грибов, трихомонад.
Что означает эпителий пластами в мазке?
Присутствие плоского эпителия в урогенитальном мазке – норма. Количественное значение не должно быть меньше 5 и не превышать отметку 10.
Бывают случаи, когда в мазке обнаруживается большое количество пластов эпителия. Это может свидетельствовать о различных заболеваниях:
- Воспаление;
- Эрозии;
- Разрастания клеток;
- Поражение слизистой оболочки;
- Дисплазия или онкология.
У женщин данная патология встречается в период менопаузы. При подозрении на неопластический процесс, врач направит пациента на дополнительно обследование.
Повышены лейкоциты в мазке у женщины: что означает?
Повышению лейкоцитов в урогенитальном мазке может служить предменструальное состояние женщины. Не исключены случаи, когда лейкоциты повышаются во второй половине беременности.
Основные причины повышения лейкоцитов:
- Климакс;
- Заболевания органов мочевыделительной системы;
- Аллергия на вагинальные препараты;
- Наличие ИППП;
- Несоблюдение правил личной гигиены;
- Неправильное питание.
Завышенные показатели лейкоцитов указывают на наличие воспалительного процесса в организме. Это правило распространяется и на мужчин.
Готовность результатов урогенитального мазка
Исследование не является длительной процедурой. В большинстве случаев готов результат анализа будет в течение 5 дней, если забор биоматериала осуществлялся в бесплатной поликлинике.
При обращении в коммерческие центры, результат анализа будет готов на следующий день. В нашем медицинском центре врач проведет микроскопию на приеме, вы узнаете результат сразу. Современная лаборатория позволяет проводить ПЦР тестирование за 20 – 30 минут.
Где сдать урогенитальный мазок
Взятие мазка на урогенитальную инфекцию проводиться специалистом – урологом. Сдать его можно как в городской поликлинике, так и в платном центре.
Микроскопия урогенитального мазка в муниципальных больницах проводится по полису. Для этого понадобится посетить врача и получить направление.
Преимущество коммерческого центра:
- Нет очередей;
- Готовность результатов — в этот или на следующий день;
- Анонимность и конфиденциальность.
При выборе медицинского учреждения самое важное — наличие квалифицированного специалиста. Он сможет правильно диагностировать заболевание и назначить лечение.
Обращайтесь к опытным и проверенным врачам, которые смогут правильно расшифровать результат анализа.
Если вы хотите, чтобы процедура забора урогенитального мазка происходила только раз-два в год, во время планового визита урологического кабинета, необходима профилактика. Это позволит обезопасить себя и близких от заражения.
Чтобы избежать инфицирования, соблюдайте правила:
- Используйте барьерные средства защиты во время секса;
- Исключите частую смену сексуального партнера, избегайте случайных связей;
- Пользуйтесь антисептическими средствами;
- Передерживайтесь здорового образа жизни и правильно питайтесь;
- Поддерживайте иммунную систему;
- Избегайте стресса и переутомления.
Профилактические действия необходимо выполнять обоим партнерам.
Стоимость урогенитального мазка
Стоимость урологических процедур в платных клиниках разнится.
Цена зависит от наличия современной лаборатории, месторасположения, престижа и политики клиники.
Средняя стоимость консультации уролога в Москве 1600 – 3500 рублей.
Анализ урогенитального мазка — от 500 рублей.
Важно! Если есть малейшее подозрение на заболевание органов мочеполовой системы, обратитесь к врачу.
В нашем медицинском центре разработана уникальная технология безболезненного забора материала. Результат вы получите в течение 20 – 30 минут.
При необходимости сдать урогенитальный мазок обращайтесь к автору этой статьи – венерологу, урологу в Москве с многолетним опытом работы.
