Выделения после Кольпоцида
Содержание
Характер нормальных и патологических выделений после конизации шейки матки
После вмешательства в половую систему часто возникают определенные признаки, которые считаются естественными. Но чаще всего женщины не вполне понимают, как именно должен проходить процесс восстановления, поэтому начинают беспокоиться о любых выделениях после конизации шейки матки.
В процессе этого оперативного вмешательства врач удаляет незначительный кусок поверхности цервикального канала и части шейки матки, и этот удаленный участок имеет форму конуса. Такая операция не всегда связана с лечением, ведь она может также выступать гистологической проверкой полученного курса ткани.
Чтобы исключить лишние переживания и вовремя обратиться после процедуры к врачу, необходимо знать, какие могут быть выделения, сколько дней они могут продолжаться, а также на что должны обратить внимание пациентки в первую очередь.
Что свидетельствует о заживлении матки?
Сначала нужно отметить, что процедуру желательно проводить в начале менструального цикла. Это делается для того, чтобы исключить беременность пациентки, а также выделить время на заживление повреждений.
Конизация шейки матки интересна тем, что женщина может покинуть больницу спустя сутки после операции. А в случае с лазерной или радиоволновой конизацией врач чаще всего отпускает пациентку домой сразу же.
В послеоперационный период важнейшим элементом считается заживление шейки матки. Этот процесс может сопровождаться следующими признаками:
- Кровянистые выделения, количество которых может быть обильным, но не таким, как менструальные кровотечения. Важно отметить, что темные и розовые выделения также допускается.
- Боли. Болевые ощущения возникают в нижней части живота, а их интенсивность определяется в индивидуальном порядке и зависит от болевого порога женщины.
- Секреция коричневого оттенка. Подобные выделения, как правило, отмечаются только в первый месяц после процедуры. Вместе с ними может появиться специфический неприятный запах. В большинстве случаев это норма, но важно исключить связь с инфекцией половой системы.
- Обильные месячные. Менструации идут практически, как обычно, но допускается интенсивный характер в первые месяцы после операции.
Процесс заживления, так или иначе, будет сопровождаться характерной секрецией.
Наличие кровяных выделений – это не патология, если выделяющаяся кровь не нарушает нормы по количеству и длительности возникновения.
Врачи считают, что четких рамок в этом вопросе поставить нельзя, ведь каждый организм обладает своей способностью к заживлению, поэтому процесс восстановления может занять как один месяц, так и несколько.
Опасная секреция после хирургического вмешательства
Не все выделения после конизации шейки считаются нормальными. Поэтому женщинам важно обратить внимание на следующие случаи, которые выступают причиной для быстрого посещения врача:
- количество кровяных выделений превышает объемы обычных месячных;
- идут обильные выделения, в которых много сгустков крови;
- сильные болевые ощущения в районе живота;
- систематически высокая температура тела;
- темная секреция с неприятным запахом продолжается уже больше месяца.
Во всех этих случаях необходимо срочно проконсультироваться с врачом, после чего может быть назначено дополнительное обследование.
Выделения со сгусткамиТемные выделения с кровью
Что может усилить кровотечение?
Иногда женщины, сами того не понимая, усугубляют восстановительный процесс после операции. Чаще всего осложнения вызывают:
- половые контакты после процедуры (раньше полтора месяца);
- физическое переутомление, особенно поднятие тяжести;
- посещение бассейна/сауны/бани, а также купание в ванной;
- процедуры спринцевания;
- введение тампонов (разрешены только гигиенические прокладки);
- прием лекарств, которые могут стать причиной кровотечений (аспирин и т. д.).
Также количество кровяной секреции может увеличиться из-за механического воздействия, которое возникает во время самой процедуры.
Секреция после разных видов конизации
Конизация шейки матки представляет собой хирургическое вмешательство, при котором специалист удаляет конкретный патологический участок ткани. Конечно, после такой операции возникают определенные повреждения, вероятность появление которых не зависит от способа проведения конизации.
Но необходимо учитывать, что метод оперативного вмешательства все же может повлиять на характер и длительность секреции с кровью. Поэтому принято считать, что продолжительность восстановительного периода зависит от способа, которым проводилась конизация шейки матки.
Ножевой метод
Этот метод со временем устарел, поэтому проводится крайне редко. В этом случае во время операции используется специальный скальпель, с помощью которого и проводится иссечение. В итоге поврежденная ткань заживает достаточно долго, что и вызывает более сильные боли и обильные выделения продолжительного характера.
Кроме продолжительной кровянистой секреции, у женщины в этом случае чаще возникают такие серьезные осложнения, как невозможность забеременеть или проблемное вынашивание. Также при ножевом методе больше вероятность рецидива конкретного заболевания.
Но и в этом случае кровотечения не должны быть обильнее месячных, особенно опасной считается секреция с большим количеством кровяных сгустков.
Красные выделения с кусочкамиВыделения сгустками
Лазерный метод
Используя во время операции лазер, врач получает возможность максимально точно и аккуратно убрать патогенный участок без значительных механических повреждений. Кроме этого, специалист уже во время оперативного вмешательства по необходимости может изменять характеристики исследовательского материала.
Что касается выделений, то они практически не сопровождаются болезненными ощущениями внизу живота и не характеризуются большой продолжительностью.
Выделения с кровьюАлые выделения
Считается, что заживления в этом случае происходит быстрее, чем при использовании ножевого метода.
Но здесь необходимо учитывать, что подобная процедура будет довольно дорогой, но это вполне оправданно, если учитывать минимальное количество осложнений и более высокие шансы забеременеть и нормально выносить ребенка.
Петлевой метод
Считается идеальным вариантом и по цене, и по результату, ведь техничность в этом случае ничем не уступает операции с использованием лазера. Кроме этого, женщины отмечают, что незначительные кровотечения не сопровождаются болями, и на их смену быстро приходят нормальные белые или прозрачные выделения естественного происхождения.
Конизация шейки матки проводится с помощью электродной проволочной петли, благодаря которой иссечение проходит максимально аккуратно. Также важно учитывать, что этот способ проведения операции очень полезен, если необходимо дальнейшее изучение удаленного куска, потому что он в таком случае практически не повреждается.
Радиоволновой метод
Другими словами, коагуляции шейки матки, где предполагается использование радиоволн, которые умерщвляют пораженные участки ткани цервикального канала.
Примечательно, но здесь могут практически отсутствовать кровотечения, потому что во время операции вероятность травмирования минимальна.
Кроме этого, при радиоволновом методе больше всего шансов сохранить детородную функцию.
Но нужно понимать, что многое также будет зависеть от особенностей организма женщины и его способностей к самовосстановлению. Нередко случается, что некоторые пациентки переносят вполне нормально ножевой метод, когда другие долго страдают даже после петлевого или радиоволнового метода.
Поэтому врачи советуют вести календарь и отмечать, сколько идет кровотечение, с каким характером и есть ли боли. Также важно отметить день, когда кровянистая секреция прекратилась, и были ли повторения.
Секреция из-за струпа
Конизация шейки матки примерно через неделю вызывает обильную кровянистую секрецию. И именно в этот момент большинство женщин начинает переживать. Цитата, взята с женского форума:
«Шел 8 день после операции, когда выделений стало намного больше. Боли при этом я не ощущала, но стала сильно переживать, так как врач говорил, что кровотечений не должно быть больше, чем месячных. Что это может быть?»
Секреция с кровью в это время чаще всего говорит о выходе струпа. Он появляется еще во время операции, а спустя неделю самостоятельно выходит. Нужно обратить внимание на запах секреции.
Если он носит неприятный характер, то возможно была занесена инфекция во время операции.
В такой ситуации лучше сразу посетить гинеколога, но чаще всего неприятный запах вместе с коричневыми выделениями допускается в первые 30 дней после процедуры.
Также бывают случаи, когда выход струпа затягивается, и при этом возникает очень много крови. Здесь не помешает проконсультироваться с гинекологом, чтобы исключить все нарушения, которых не должно быть в послеоперационный период.
Отделившийся струп
Характер кровотечений
Кровотечения считаются нормой после такой операции, а их продолжительность в некоторых случаях может затянуться до 4 месяцев. Именно в таком количестве времени нуждается организм женщины, чтобы полностью восстановиться после оперативного вмешательства.
Но помните, что любые выделения, которые по количеству превышают обычные месячные, должны насторожить. И здесь даже могут отсутствовать боли, особенно это касается операции с использованием лазера и радиоволн.
Не стоит откладывать поход в больницу даже при малейшем недомогании. Врач сможет установить причину неприятных ощущений и обильных выделений, а также подберет соответствующую терапию.
Могут ли это быть месячные?
Многие женщины боятся спутать обычные месячные с кровотечениями после операции. Поэтому стоит узнать о характере менструаций после конизации шейки матки.
В первые несколько месяцев месячных может быть больше, чем обычно. Но не исключена и задержка месячных, которая свидетельствует о более продолжительном периоде восстановления. Как правило уже на третий месяц после процедуры менструальный цикл должен прийти в норму.
Лечение кровяных выделений
Здесь нужно обращать внимание на период появления кровотечения. Если они возникли сразу же после операции, врачи будут определять необходимость местных кровоостанавливающих процедур. Иногда хватает тампонов с перекисью водорода или адреналина, но есть такие ситуации, когда без оперативной остановки кровотечения просто не обойтись.
Что касается очень продолжительных и обильных менструальных выделений, то они не нуждаются в лечении, потому что цикл со временем восстанавливается. Иногда назначается симптоматическая терапия при сильном падении показателей красной крови.
После конизации шейки матки выделения являются неотъемлемым явлением, поэтому сильно переживать не стоит. Но и повышенная внимательность не повредит, особенно в первые несколько месяцев после процедуры. Лучше всего при любых подозрениях обращаться в больницу и консультироваться с лечащим врачом, чтобы вовремя исправить ситуацию и предотвратить возникновение более серьезных осложнений.
Нормальные и патологические выделения после конизации шейки матки
Появление выделений после конизации шейки матки – нормальное явление. Не многие женщины знают, какими должны быть эти выделения. Процесс восстановления не должен доставлять женщине дискомфорта, поэтому при любых подозрениях следует обратиться к врачу.
Показания к применению процедуры
Конизация шейки матки – это операция, в процессе которой удаляется участок (конусовидный) шейки матки вокруг цервикального канала. Эта операция выполняется по строгим показаниям, когда угроза малигнизации становится слишком высокой или она уже наблюдается. Основные показания к операции включают:
- псевдоэрозия;
- эрозия;
- гипертрофия матки;
- дисплазия матки;
- полипы матки;
- злокачественные изменения матки;
- киста шейки матки.
Все эти патологические состояния включают разные степени утраты функциональной способности клеток шейки матки, а операционные и послеоперационные риски намного меньше тех перспектив, которые могут ожидать женщину без операции.
Псевдоэрозия
Псевдоэрозия шейки матки представляет собой распространение эпителия шейки матки на влагалищную часть шейки, где в норме должен присутствовать плоский эпителий. Псевдоэрозия может быть врожденной и приобретенной. Врожденная псевдоэрозия возникает в результате аномального разделения различных видов эпителия в шейке матки еще во внутриутробном периоде.
Зачастую она исчезает при достижении половой зрелости. Приобретенная эрозия может возникать при заживлении эрозии шейки матки. Нередко она является результатом колебаний уровня эстрогена в организме: при приеме гормональных контрацептивов, беременности, дисфункции яичников.
Связывают возникновение псевдоэрозии с применением методов барьерной контрацепции, иногда с последствиями мочеполовых инфекций.
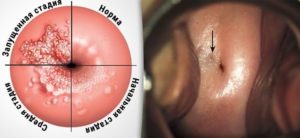
Стадии эрозии (Кликните для просмотра)
Псевдоэрозия протекает бессимптомно, если не присоединяется инфицирование. Она может немного кровоточить при контактном воздействии. Как правило, ее выявляют случайно при гинекологическом обследовании. Считается, что до 40% женщин могут страдать псевдоэрозиями.
Окончательный диагноз помогает поставить расширенная кольпоскопия. Обработка псевдоэрозии «Люголем» не окрашивает ее в темно-коричневый цвет, поскольку в цилиндрическом эпителии нет гликогена.
Изучение с помощью кольпоскопа позволяет определить вид псевдоэрозии, которая может быть: железистой, кистозной, сосочковой, смешанной.
Псевдоэрозию лечат диатермокоагуляцией, криодеструкцией и лазерной деструкцией. Конизация при этой патологии проводится крайне редко и только тем женщинам, которые уже рожали и не планируют больше иметь детей.
Эрозия шейки матки
Отличие эрозии от псевдоэрозии заключается в нарушении целостности эпителия шейки матки. Причинами эрозии могут быть:
- воспаления в мочеполовой системе (кольпит, эндоцервицит, вульвовагинит и др.);
- заболевания, передаваемые половым путем (хламидиоз, кандидоз, гонорея, трихомоноз и др.);
- травмы шейки матки (пулевые щипцы, тяжелые роды и т. д.);
- гормональные сбои (дисфункции яичников, прием оральных контрацептивов).
Эрозия может не вызывать никакой симптоматики. Одна из причин – отсутствие болевых рецепторов на шейке матки.
Если она возникает на фоне инфекции, то наблюдаются характерные признаки: желто-зеленые или густые белые выделения, зуд, повышение температуры, иногда боли внизу живота, в области крестца.
При грубом половом акте могут появляться кровянистые выделения, что может быть поводом для посещения гинеколога.
Эрозия шейки матки (Кликните для просмотра)
Чаще всего эрозия – случайная находка при гинекологическом осмотре. При осмотре кольпоскопом она визуализуется как красное пятно, отличающееся по структуре и цвету от окружающей ткани.
При подозрении на малигнизацию берут биопсию и проводят гистологическое исследование. Помогает также исследование мазка по Папаниколау.Эрозию следует отличать от эктропиона, который является следствием выворота цервикального канала в результате родовой деятельности.
При отсутствии дополнительной патологии лечат эрозию консервативно: используют тампоны и аппликации с «Солкосерилом», облепиховым маслом, Синтомициновой эмульсией, рыбьим жиром. Если не помогает, проводят криодеструкцию, химическую, лазерную коагуляцию, радиоволновое прижигание аппаратом Сургитрон. При наличии мочеполовой инфекции лечение фокусируется на устранении провоцирующего фактора.
Гипертрофия шейки матки
При утолщении, разрастании слизистой цервикального канала возможно возникновение гипертрофии шейки матки, в основе ее лежит увеличение размеров клеток.
Гипертрофию следует отличать от гиперплазии, при которой нарушается нормальное соотношение клеток и их число увеличивается.
К причинам гипертрофии относятся воспалительные заболевания шейки, гормональные нарушения, травматические повреждения, миомы матки, смещающие шейку. В первую очередь проводят лечение провоцирующего заболевания.
Дисплазия
Дисплазия шейки матки относится к предраковым состояниям и представляет собой атипичные клетки. Характеризуется высокой частотой малигнизации и поэтому требует неотложного лечения. Для дисплазии характерна утрата нормального строения клеток плоского эпителия. В норме верхний слой представляет собой чрезвычайно уплощенные клетки с маленьким ядром.
При дисплазии они округляются или имеют разнообразные очертания, несколько ядер. В зависимости от распространения процесса, дисплазию делят на легкую, умеренную и выраженную.
Большую роль в возникновении дисплазий отводят вирусу папилломы человека ВПЧ-16 и ВПЧ-18, который вызывает первичные мутации в клетках. Процесс усугубляется вредными привычками, гормональными нарушениями, иммунодефицитами, инфекциями.
Симптомы – скудные, обнаруживают в ходе гинекологического осмотра. Диагноз ставят на основании цитологического исследования, кольпоскопии с биопсией, ПЦР-метода (определение ВПЧ). Лечат криодеструкцией, конизацией, ампутацией шейки.
Полипы и кисты шейки матки
Полипы шейки матки являются доброкачественными разрастаниями, которые могут причинять неудобства женщине, вызывая появление кровянистых выделений и тянущих болей внизу живота. К причинам полипоза относят мочеполовые инфекции, ВПЧ, гормональные сбои, травмы. В 70% случаев полипозы сочетаются с другой патологией шейки: эктропионом, псевдоэрозиями, эрозиями, лейкоплакией и др.
Диагноз ставят на основании кольпоскопии и цервикоскопии. Полипы удаляют в асептических условиях путем откручивания. Затем прижигают ложе полипа радиочастотным методом или криодеструкцией. При рецидивирующем полипозе проводят конизацию.
Кисты шейки матки могут возникать после родов, абортов, инфекционных процессов. Их размер может быть от нескольких мм до 3 см, и они могут выделять слизистый секрет. Зачастую кисты не беспокоят женщину и возникают из-за закупорки желез шейки матки слущенным эпителием. Лечат их диатермокоагуляцией, криодеструкцией и другими методами.
Злокачественные изменения в верхнем эпителии
Рак шейки матки провоцируется следующими факторами:
- ранним началом половой жизни;
- частой сменой половых партнеров;
- заражение генитальным герпесом и цитомегаловирусом;
- вредными привычками;
- инфицированием ВПЧ;
- иммунодефицитом;
- витаминодефицитом.
В подавляющем большинстве случаев в организме больной женщины присутствует ВПЧ-16 или ВПЧ-18. Симптомы рака шейки матки включают: боли внизу живота, кровянистые выделения, отеки нижних конечностей, нарушение мочеиспускания и дефекации.
Диагноз ставится на основании совокупности методов: расширенной кольпоскопии, цитологического исследования, биопсии, УЗИ малого таза, компьютерной томографии.
Схема лечения зависит от области поражения, наличия метастазов, осложнений и т.д. Конизация возможна только при изменении в верхнем эпителии, более глубокое поражение требует увеличения области оперативного вмешательства.
Операционные методы
В диагностике дисплазий и рака сильно помогает ПАП-тест – исследование мазка по методу Папаниколау, который берут путем соскоба шейки матки.
При этом в канал шейки вводится щеточка и осуществляется забор клеточного материала в переходной зоне, где цилиндрический эпителий матки переходит в плоский эпителий, характерный для вагинальной части шейки. Часть материала отправляется на ПЦР-исследование.
Перед конизацией шейки матки сдают общий анализ крови, биохимию крови, общий анализ мочи, анализы на ВИЧ, сифилис, гепатиты В и С. Проводят кольпоскопию, ПЦР-диагностику инфекций и кольпоскопию. Конизация (хирургическое вмешательство) может проводиться в несколько этапов.
Наиболее частым выбором будет петлевая конизация шейки. Такой метод применяют при дисплазиях, удалении полипов и кист. Операция производится в первые дни после окончания менструации. Все манипуляции осуществляют под контролем кольпоскопии.Вырезают конусовидный участок шейки на 5 мм выше зоны поражения: для этого подают на петлю электрода ток высокой частоты, который выполняет деструкцию ткани шейки. Второй электрод фиксируется на бедре.
При правильной конизации первый электрод поворачивается на 360 градусов, что приводит к отделению конического участка шейки матки.
Для операции подбирается мощность тока таким образом, чтобы электрод с одной стороны не искрил, а с другой – эффективно разделял ткань. Когда основная процедура окончена, проводят коагуляцию кровоточащих сосудов.
При необходимости шейку выскабливают. После окончания операции женщина пару дней проводит в стационаре под наблюдением во избежание осложнений. Ей назначают антибактериальные препараты и обезболивающие.
В сложных случаях требуются дополнительные этапы конизации.
При невозможности провести петлевую электроэксцизию, в случае выраженных дисплазий используют высокую конизацию. При этом объем оперативного вмешательства больше, и операция дает больше осложнений.
В результате ее проведения может произойти значительное сужение канала шейки матки и в дальнейшем это приведет к невозможности зачатия.
По этой причине такую операцию делают только тем женщинам, которые не планируют в дальнейшем иметь детей.
Глубокая конизация позволяет более радикально решить проблему, а также уточнить характер поражения, то есть поставить точку в диагнозе.Из альтернативных методов конизации часто используют радиоволновую и радиохирургическую конизацию шейки матки. Радиоволновая длится обычно 15 минут. Достоинствами радиохирургической конизации являются: отсутствие травм, рубцов и болевого синдрома. Сама операция оказывает стерилизующий эффект, сводя к минимуму риски бактериальных осложнений. Отечность минимальная.
Заживление шейки матки после операции
Появление выделений после конизации шейки матки – нормальное явление. Обычно 2-3 недели поле операции (особенно хирургической и петлевой) у женщины наблюдается кровянистое отделяемое из влагалища. Это результат заживления поврежденных сосудов и нарушения рекомендованного послеоперационного режима. На 7-10 день, выделяющиеся кровянистые бели становятся обильнее из-за отхождения струпа.
Не должно быть выделений алой крови после 3 недели – это патологические симптомы усиления кровотечения. Возможная причина – недостаточно тщательная коагуляция сосудов во время операции, избыточный объем оперативного вмешательства, а также нарушение режима, подъем тяжестей, бег, прием Аспирина, других антиагрегантов и т.д. В таких случаях прибегают к локальным кровоостанавливающим манипуляциям.
Возможные осложнения
После оперативного вмешательства, послеоперационный период может приводить к различным осложнениям. Частота этих осложнений во многом зависит от метода проведения операции.
После радиоволновой и радиохирургии осложнения минимальны. Пациентка хорошо себя чувствует и выписывается на следующие сутки. После хирургической и петлевой конизации осложнений заметно больше.
Наиболее частые из них – кровотечения, присоединение инфекции, невозможность рождения ребенка.
Период после операции – рискованный, так как организм ослаблен и подвержен негативным воздействиям. В это время избегают физических нагрузок и воздерживаются от половой жизни не только из-за возможной травматизации, но и потому, что ткани после операции подвержены инфицированию. Появление зуда должно настораживать женщину, особенно если он появился после незащищенного полового акта.
Последствия
После операции температура может держаться несколько дней. Если она сопровождается болями внизу живота, зудом, белыми, желтыми, зелеными выделениями, то можно заподозрить мочеполовую инфекцию. Лечение следует начинать незамедлительно для предотвращения восходящей инфекции, так как иммунитет после операции снижен, а послеоперационная травма может служить входными воротами инфекции.
Если время операции было выбрано правильно, то есть в первые дни после окончания менструации, то следующие месячными приходят в срок или с небольшой задержкой из-за сильной стрессовой для организма ситуации. Они могут быть несколько обильнее, так как при операции повреждаются сосуды при эксцизии и выскабливание канала шейки матки.
При высокой конизации, когда удаляется слишком много ткани, могут возникнуть проблемы с беременностью и зачатием. Ослабление мышц нижней части матки могут быть причиной выкидышей впоследствии. А излишнее сужение канала шейки матки в результате операции приводит к невозможности зачатия. Поэтому женщинам в активном репродуктивном возрасте таких операций делать не стоит.
Если нет послеоперационных осложнений, то заживление длится 3-4 недели. Панику может вызвать отхождение струпа, так как оно сопровождается усилением объема выделений и задача врача – предупредить и успокоить женщину. На период заживления нельзя пользоваться тампонами, принимать ванны, посещать сауны, бани, бассейны, необходимо воздержаться от половой жизни.
Боли внизу живота – нормальное явление, если они не сопровождаются выделениями, характерными для воспалительных процессов, а также высокой температурой. В этот период также надо быть осторожной с приемом лекарств, нарушающих свертывание крови: Аспирина, Курантила и т.д. Запрещено поднимать тяжести.
В течение 6 недель после операции придется носить гигиенические прокладки – лучше, если они будут гипоаллергенные. Серьезные физические нагрузки, в том числе занятия спортом недопустимы раньше, чем через 6 недель после операции.
Соблюдение всех мер предосторожности защитит женщину от возможных осложнений и будет способствовать успешному восстановлению после оперативного вмешательства.
Препарат
Сколько стоит такой лекарственный препарат, как «Кольпоцид»? Цена этого средства будет представлена в конце статьи. Также мы расскажем вам о том, при каких состояниях назначают упомянутый медикамент, какими свойствами он обладает и есть ли у него противопоказания.
Основная информация о женских заболеваниях
Что представляет собой «Кольпоцид»? Отзывы специалистов утверждают, что это препарат, предназначенный для поддержания женского здоровья.
Ни для кого не является секретом, что организм представительниц прекрасного пола очень сложен. Заботясь о своем здоровье, женщина заботится и своих будущих детях.
Поэтому при первых же симптомах различных заболеваний следует тут же обратиться к специалисту.
Также для предотвращения развития каких-либо болезней каждой представительнице слабого пола необходимо регулярно посещать гинеколога (минимум два раза в год).Какие заболевания в половой системе возникают у женщин чаще всего? К самым распространенным болезням относят эрозию шейки матки. Такое патологическое состояние встречается у половины женщин репродуктивного возраста.
Эрозия, или эктопия, представляет собой красное пятно, которое покрывает весь канал шейки матки и ее влагалищную поверхность. Со временем такой участок может озлокачествляться. В этом случае говорят о раке шейки матки.
Чтобы предотвратить развитие этой смертельной болезни, эрозию следует обязательно лечить. Очень часто это делают при помощи препарата «Кольпоцид». Инструкция по применению упомянутого средства будет подробно описана ниже.
Форма, состав медикаментозного средства
В какой форме производится такой медикамент, как «Кольпоцид»? Отзывы пациенток сообщают, что это средство можно приобрести в виде геля, предназначенного для интравагинального введения. Он помещен в одноразовые тюбики со специальной насадкой, расфасованные в картонные коробки (по пять тюбиков в каждой).
Какие компоненты входят в состав гинекологического лекарства «Кольпоцид»? Гель содержит в себе такие основные элементы, как 2 %-ная эхинацея пурпурная, 4 %-ный дикалия глицирризинат, а также комплекс липотейховой кислоты и пептидогликанов.
Нельзя не отметить и тот факт, что рассматриваемый медикамент включает в себя такие вспомогательные вещества, как глицерин и вода деионизированная.
Фармакологические особенности гинекологического лекарства
Какие свойства характерны для препарата «Кольпоцид»? Гель представляет собой комбинированное средство, состоящее только из натуральных компонентов, которые обеспечивают лучшую регенерацию тканей и повышают противовирусный иммунитет.
Свойства лекарственного препарата
Чем обусловлено действие медикамента «Кольпоцид»? Отзывы специалистов сообщают, что эффективность этого геля непосредственно связана с его составом.
Активные вещества данного препарата способствуют быстрому восстановлению эпителия при эрозиях и дисплазиях шейки матки, а также повышению местного иммунитета (противовирусного) при папилломавирусной инфекции.
Такие компоненты, как пептидогликаны и липотейховая кислота, что были получены путем ферментации (стерильной) лактобактерий, представляют собой индукторы выработки дефензинов, играющих важнейшую роль в активизации собственного противовирусного и антибактериального иммунитета, а также уменьшающих воспалительные реакции и стимулирующих процессы эпителизации и регенерации.
Пурпурная эхинацея, содержащаяся в данном препарате, действует в качестве иммуностимулятора, повышая естественные защитные силы организма. Также специалистами были установлены противовирусное действие этого компонента и его способность улучшать процессы эпителизации и регенерации.
Глицирризиновая кислота, полученная из растительного сырья путем экстракции, производит иммуностимулирующий эффект. Он проявляется повышением активности и числа Т-лимфоцитов, снижением концентрации IgG и повышением концентрации IgM и IgA.
Нельзя не отметить и то, что глицирризиновая кислота (активированная) существенно замедляет процесс выброса кининов, а также тормозит синтез ПГ клетками соединительной ткани в области воспаления.
Регенерирующие свойства этого вещества обусловлены улучшением репарации слизистых и кожной ткани. Что касается противовоспалительной активности глицирризиновой кислоты, то она сочетается со стимулирующим влиянием на клеточные и гуморальные факторы иммунитета.
Рассматриваемый компонент способен индуцировать образование интерферона, который представляет собой один из элементов его противовирусного действия.Какую еще роль играет глицирризиновая кислота в препарате «Кольпоцид» (5 мл)? Согласно инструкции, это вещество оказывает антивирусное воздействие на разные виды РНК- и ДНК-вирусов, в том числе вирусы простого герпеса, цитомегаловируса, папилломы человека и прочие. Кроме того, глицирризиновая кислота способна прерывать репликацию вирусов на всех стадиях их развития, в том числе ранних.
Показания к введению геля
От чего представительницам слабого пола назначают гель «Кольпоцид»? Свечи, кстати, по словам многих пациенток, было бы намного удобнее использовать, но, к сожалению, такой формы у данного препарата нет. Согласно инструкции, препарат применяется в следующих случаях:
- Восстановление эпителиального слоя шейки матки при эрозиях бактериального и вирусного происхождения.
- Повышение противовирусного местного иммунитета во влагалище при наличии папилломавирусной инфекции.
- Перед половым актом с целью профилактики папилломавирусных инфекций.
- Для улучшения регенерации слизистой оболочки влагалища после крио- или лазеродеструкции, а также диатермокоагуляции.
Следует особо отметить, что рассматриваемый медикамент используют только в составе комплексной терапии.
Противопоказания геля
В каких случаях запрещено проводить лечение «Кольпоцидом»? Специалисты утверждают, что противопоказаний у этого средства практически нет. Его не рекомендуют применять лишь при индивидуальной чувствительности к составляющим геля.
Медикамент «Кольпоцид»: инструкция по применению
Как данный препарат следует использовать в домашних условиях? Для получения этой информации необходимо проконсультироваться с лечащим врачом.
Согласно инструкции, для введения лекарственного геля во влагалище необходимо придерживаться следующих правил:
- Отломите пломбу, находящуюся на наконечнике тюбика.
- Введите наконечник тюбика глубоко во влагалище в лежачем положении (на спине).
- Сдавите тюбик так, чтобы все его содержимое оказалось во влагалище.
- Извлеките наконечник.
В зависимости от течения и выраженности заболевания пациенту может потребоваться применение препарата «Кольпоцид» один раз в день на протяжении 10-15 суток.
Для эффективной терапии данный медикамент желательно использовать перед сном. В этом случае лекарственный гель будет находиться во влагалище длительное время, благодаря чему будет достигнут максимальный эффект от его применения.
Действия побочного характера
Какие реакции побочного характера может вызвать медикамент «Кольпоцид»? Отзывы пациенток сообщают, что данный препарат переносится довольно хорошо. Однако в некоторых случаях это лекарство может спровоцировать ощущение легкого жжения и другие нежелательные эффекты, обусловленные индивидуальной непереносимостью компонентов геля. При таких симптомах от препарата лучше отказаться.
Взаимодействие с другими медикаментами, случаи передозировки
До сегодняшнего дня случаи передозировки препаратом «Кольпоцид» зарегистрированы не были. Также специалистами не было установлено взаимодействие этого лекарства с другими медикаментами. Однако эти факты не означают, что рассматриваемое средство можно использовать бесконтрольно и без рекомендаций лечащего доктора.
Особые сведения
Можно ли в период беременности использовать гель «Кольпоцид». Во время вынашивания плода применять данный препарат можно, но только под контролем лечащего доктора. То же касается грудного вскармливания.
Аналогичные препараты, цена, отзывы потребителей
Какими лекарственными средствами можно заменить медикамент «Кольпоцид»? Аналоги этого препарата должен подбирать только узкий специалист. Как правило, в качестве них используют следующие лекарства: «Виферон», «Эпиген Интим», «Алломедин», «Вирдел», «Индол Форте Эвалар» и прочие.
Сколько стоит гинекологический гель «Кольпоцид»? Цена этого средства в разных аптеках разная. Как правило, она составляет 1000 рублей за упаковку (в одной упаковке 5 тюбиков с лекарственным веществом).
Отзывы пациентов о данном медикаменте носят положительный характер. Большинство пациенток утверждают, что «Кольпоцид» хорошо проявляет себя при эрозии шейки матки, а также других проблемах женского здоровья, в том числе заболеваниях вирусного происхождения.
Также к достоинствам этого лекарства относят удобство применения и быстрое действие. Что касается недостатков, то чаще всего пациентки жалуются на очень высокую цену препарата.
После кольпоцида белые творожистые выделения
Почти каждый человек на протяжении своей жизни сталкивается с проблемой выделений из мочеполовых путей. Иногда даже у молодых девушек, которые не живут половой жизнью, появляются творожистые белые выделения. Откуда эти выделения появляются и в чем причина, — давайте разбираться вместе. Причиной данных выделений зачастую бывает молочница (кандидоз) – грибковая инфекция.
Выделения из мочеполовых путей
Молочница не передается половым путем, но необходимо знать о том, что смена половых партнеров и беспорядочная половая жизнь является одним из факторов риска данного заболевания. Необходимо отличать выделения при молочнице и выделения, вызванные инфекционными венерическими заболеваниями, которые могут привести к плачевному результату.
Характерные выделения при молочнице
Характерные выделения при молочнице у женщин
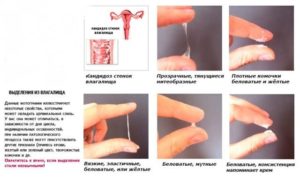
При молочнице выделения имеют свои особенности – это выделения белого цвета, творожистой консистенции и почти без запаха. Когда данные выделения засыхают, то приобретают желтый оттенок, и только оттенок, а не цвет! При этом отмечается зуд, покраснение внешних и внутренних половых органов, а также боль при мочеиспускании и половом акте.
Характерные выделения при молочнице у мужчин
Выделения при молочнице провоцируют такие факторы, как: прием антибиотиков широкого спектра действия, понижение иммунитета, стрессовые состояния, усталость и хронические заболевания, такие как:
- сахарный диабет;
- ВИЧ-инфекция;
- базедова болезнь.
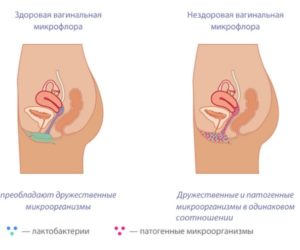
Необходимо знать, что молочница зачастую сопровождается ЗППП (заболеваниями передающимися половым путем). В этом случае патогенные бактерии размножаются, нарушая баланс микрофлоры и создают условия для размножения грибков Сandida, поэтому первые признаки ЗППП могут быть похожими на выделения при молочнице.
Какого цвета бывают выделения при молочнице?
Выше, ми уже говорили о выделениях при молочнице. Но выделения могут быть розового, красного, или зеленого цветов с консистенцией как у молочницы. Исключение ли это из правил? – нет. Дело в том, что к молочнице присоединилась иная инфекция, или кандидоз появился вследствие болезни половых органов. Рассмотрим выделения в отдельности:
- Выделения розового, кровянистого или коричневого цветов при молочнице указывает на фоновый логический процесс по типу эндометриоза – эрозия шейки матки. Эти выделения наблюдаются также в случаях беременности (и внематочной), когда происходит сбой гормонального типа и происходят изменения в организме женщины.
- Выделения желто-зеленые при молочнице, говорят о том, что присоединилась бактериальная инфекция, такая как трихомониаз, для которой характерны выделения зеленого цвета со специфичным запахом.
Выделения у женщин при молочнице
Жжение внизу живота и зуд при молочнице
- Первый признак молочницы – это зуд и жжение в области половых органов. Сразу же можно заметить на слизистых оболочках половых органов белые крупинки, неплотно прикрепленные к слизистой, и которые легко снимаются. Дальше эти крупинки сливаются между собой. Выделения бывают жидкими, серыми или белыми с кислым запахом. Если присоединяется инфекция бактериального типа, выделения окрашиваются в желто-зеленый цвет.
- Развиваясь дальше, молочница характеризуется, уже не белыми крупитчатого вида выделениями, а плотными сероватыми пленками, плотно прикрепленными к слизистой. Если их попытаться отделить, то на их месте просматриваются кровоточивости. Женщину начинают беспокоить боли при мочеиспускании и половом контакте.
- Острый период при молочнице продолжается приблизительно два месяца, и если ее не лечить, тогда молочница переходит в хроническую форму. Молочница зачастую обостряется перед менструацией из-за изменения уровня половых гормонов.
- Необходимо знать, что молочница, как и многие половые инфекции, протекает зачастую незаметно, и лишь при обследовании обнаруживают грибки Candida, после чего назначают лечение противогрибковыми средствами. Опасна молочница при беременности, поскольку если ее не вылечить, то во время родов по родовым путям заражается ребенок, а это опасно для здоровья малыша.
Выделения у женщин желтого цвета в норме. Нормальными выделения считаются от прозрачных, до светло- или темно-желтых. Эти выделения не имеют запаха, не зудят и не требуют лечения. В конце менструации могут быть так же желтоватые выделения, в этом случае можно применить спринцевание отваром календулы или ромашки, чтоб выделения приобрели здоровый вид.
Выделения желтого цвета: аднексит, вагинит и сальпингит. Нормальная среда влагалища имеет бактерии, которые необходимы для образования нормальной микрофлоры.
При не соблюдении гигиены микрофлора нарушается и возникает бактериальный вагинит. Появляются жалобы на обильные выделения, возникает боль при половом контакте, дискомфорт и жжение.Такие же выделения могут появиться у женщины при эрозии шейки матки, которые имеют желтый цвет.
Также выделения желтого цвета могут быть при заболеваниях внутренних половых органов – яичников или маточных труб. Вызвано воспаление яичников аднекситом, а воспалительный процесс в маточных трубах – называется сальпингитом. Лечить эти заболевания необходимо, поскольку не лечение приводит к хирургическим вмешательствам и бесплодию.
Выделения желтого цвета: половые инфекции. ЗППП (заболевания, передающиеся половым путем) вызваны микроорганизмами, вызывающими воспалительный процесс и прочие жалобы. Желтые обильные выделения вызывает заболевание под названием трихомониаз. Это одно из наиболее часто передаваемых половым путем заболеваний.
Выделения в этом случае имеют пенистую консистенцию желто-зеленого цвета. Отмечается зуд и раздражение наружных половых органов.
Следует заметить, что характер выделений при трихомониазе отличается в зависимости от того с какой инфекцией он совмещен: с хламидиозом, вирусными заболеваниям логанов или гонореей.
При гонорее выделения не только желтого цвета, но и имеют гнойный характер с зеленым оттенком.
Выделения зачастую раздражают половые органы, вызывают их покраснение – острая форма. Но иногда данное заболевание протекает незначительно, поэтому непременно обращайте внимание на выделения, которые остаются на нижнем белье, и при малейшем подозрении, немедленно обращайтесь к гинекологу.
Выделения у женщин
Выделения гнойные: воспаление яичников и маточных труб. Возможны гнойные выделения при воспалении внутренних органов – маточных труб и яичников. Отмечается боль в низу живота, нарушается менструальный цикл. При гнойном цервиците – воспаление шейки матки выделения гнойные, густые, зеленого цвета со слизью.
Выделения у женщин – неприятный запах. Зачастую выделения с сильным запахом говорят о том, что воспаление бактериального или грибкового происхождения.Творожистые обильные выделения с зудом и покраснением половых органов – это молочница. Пенистые выделения с неприятным запахом, напоминающим рыбный — трихомониадный кольпит.
Резкий запах с обильными выделениями желтоватого или белесого цвета – дисбактериоз влагалища.
Выделения у женщин зеленого цвета: бактериальный вагиноз.
Бактериальный вагиноз – наиболее распространенное и частое обращение женщин к гинекологу, поскольку при этом наблюдаются выделения зеленого цвета.
Причина не только заражение от полового партнера, а и недостаток гигиены, или, наоборот чрезмерное увлечение гигиеной, длительный прием антибиотиков широкого спектра действия, стрессы и беременность.
Нарушение микрофлоры влагалища приводит к чрезмерному размножению гарднерелл, а количество молочнокислых бактерий уменьшается, из-за чего возникает бактериальный вагиноз. Выделения при этом заболевании зеленого или серого цвета, с резким рыбьим запахом. Наблюдается зуд, раздражение наружных половых органов, жжение и боль при мочеиспускании и половом акте.
Выделения у девочек
Молочница может появиться у девочек и даже в грудном возрасте, когда грибки Candida передаются от матери. Это происходит на фоне понижения иммунитета после перенесенного заболевания и приема антибиотиков, когда уничтожается естественная микрофлора влагалища, и появляются признаки кандидоза половых органов.
У девочек, в отличие от взрослых женщин у которых поражается влагалище, страдают наружные половые органы – кандидозный вульвит. Зачастую происходит проявление молочницы на слизистой оболочке полости рта. Проявляется данный вид белыми творожистыми налетами, отеком и значительным зудом.
Выделения у мужчин
Выделения у мужчин
- У мужчин молочница отмечается воспалительным процессом головки полового члена и крайней плоти – кандидозный баланопостит. На головке полового члена появляются отек, покраснение и творожистый налет белого цвета. Также, на головке полового члена могут появиться красные пятна, эрозии небольшого размера. Сопровождается все это зудом и жжением, которые усиливаются во время мочеиспускания и полового акта.
- У мужчин молочница поражает мочеиспускательный канал. Поражение это характеризуется творожистыми выделениями из мочеиспускательного канала, зудом, жжением и болью во время мочеиспускания, а также частыми позывами к мочеиспусканию.
- Как и у женщин, появление молочницы у мужчин, так же связано с понижением иммунитета и лечением антибиотиками широкого спектра действия. Иногда признаки молочницы исчезают, а затем появляются вновь, что говорит о том, что молочница приобрела хронический характер.
- Необходимо заметить, сто грибки рода Candida плохо приживаются на половых органах мужчин, поэтому появление молочницы у мужчин говорит о том, что необходимо пройти обследование и выявить причину.
Какие бы выделения не появились не зависимо от цвета, запаха и обильности, спектр их настолько велик и разнообразен, что только врач гинеколог и венеролог сможет определить первопричину их возникновения. Необходимо пройти лабораторные исследования и прочие исследований мочи, крови и т.д., что б выявить причину появлений неприятностей под названием выделения.
Важно вовремя диагностировать и вылечить, поскольку многие выделения связаны с опасными и непредсказуемыми последствиями для вашего здоровья и здоровья ваших близких.
4 причины выделений после кольпоскопии: кровянистые, коричневые и желтые
Кольпоскопия – гинекологическая процедура, являющаяся обязательной для женщин репродуктивного возраста, которую рекомендуется проводить минимум 1 раз в 3 года с целью диагностики патологических процессов в полости матки.
Как правило, во время нее пациентки не испытывают дискомфорта или болезненных ощущений, но очень часто они жалуются на появление выделений после кольпоскопии различного оттенка и консистенции.
Чтобы это могло значить? И есть ли необходимость при их возникновении повторно посещать врача?
Краткие сведения о кольпоскопии
Кольпоскопия – широко применяемая в гинекологии процедура, которая позволяет диагностировать развитие дисплазии шейки матки, онкологии и прочих патологических процессов всего за 15-20 минут. Во время нее применяется специальный аппарат – кольпоскоп, который представляется в виде микроскопа с подсветкой, увеличивающий стенки влагалища в 1000 раз.
Имеет 2 формы обследования:
В первом случае осуществляется изучение шейки матки, при котором врач визуально оценивает:
- Качество и характер выделяемого слизистого секрета.
- Размеры органа.
- Состояние цервикального канала.
- Границы перехода цилиндрического и плоского эпителия.
Расширенный метод исследования подразумевает под собой использование растворов (уксусной кислоты, Люголя), обеспечивающие окраску эпителия.
Благодаря этому предоставляется возможность выделить пораженные участки шейки матки и осуществить их более детальное обследование. Как правило, данный способ кольпоскопии применяется при подозрениях на рак.
Если в ходе изучения они подтверждаются, для постановки точного диагноза рекомендуется проведение биопсии.
Основными показаниями к этому методу диагностики являются:
- Подозрения на онкологию.
- Эрозийное поражение цервикального канала.
- Дисплазия.
- Период менопаузы.
- Папилломы.
- Нарушение менструального цикла.
Кольпоскопия рекомендуется женщинам, у которых были диагностированы воспалительные заболевания органов репродуктивной системы, а также при наличии межменструальных выделений непонятного происхождения. Несмотря на то, что данная процедура отличается простотой проведения и минимальными рисками возникновения осложнений, она имеет свои противопоказания, к которым относятся:
- Первые 2 месяца после родов.
- Медикаментозные и хирургические аборты, после которых прошло меньше 4 недель.
- Недавнее лечение шейки матки с помощью криодеструкции или оперативного вмешательства.
В большинстве случаев, эта процедура переносится женщинами легко и безболезненно, не причиняя никакого дискомфорта. Однако, судя по отзывам, у некоторых из них после нее возникают выделения, неестественного оттенка и консистенции. С чем это может быть связано, рассмотрим ниже.
Появление влагалищного слизистого секрета, несвойственного цвета и консистенции после кольпоскопии, чаще всего означает то, что во время обследования врач применял лекарственные растворы, чтобы выявить границы пораженных участков на шейке матки. Так как для этой цели в основном применяет йод или Люголь, имеющие темный оттенок, это и способствует изменению характеристик выделений. Они могут стать коричневыми, желтыми, оранжевыми, красноватыми и гуще, чем обычно.
Именно по этой причине, после завершения обследования, специалист рекомендует своим пациенткам воспользоваться гигиенической прокладкой, чтобы избежать попадания лекарства на нижнее белье. Он заранее предупреждает, что подобные выделения могут наблюдаться до 5 дней и в этом нет ничего страшного.
Обращаться повторно к гинекологу следует в том случае, если по истечению данного времени выработка влагалищного секрета не прекращается, а наоборот, усиливается, или появляются другие симптомы, например, боли в животе, слабость и кровотечение.
Наличие кровянистых выделений спустя несколько дней после кольпоскопии является неопасным только в том случае, если процедуры проводилась накануне менструации. Когда же до месячных остается больше 9-14 дней, то появление крови должно насторожить женщину и заставить ее посетить врача.
Открытие кровотечения после кольпоскопии
Возникновение обильных кровянистых выделений после диагностики патологий цервикального канала свидетельствуют лишь об одном – началось осложнение. В данном случае речь идет о повреждении слизистых оболочек и сосудов, которое произошло по вине специалиста, который осуществлял исследование влагалища.
В такой ситуации требуется повторно посетить врача. И если он откажет в оказании помощи, следует обратиться к заведующему отделения и сообщить ему о возникшей проблеме. Так как оставлять подобное явление без внимания нельзя. Женщина нуждается в дополнительном лечении, потому что открывшееся кровотечение может повлечь за собой серьезные последствия.
Появление крови после кольпоскопии считается нормой только тогда, когда параллельно с диагностикой осуществлялись лечебные мероприятия. Но и в этом случае они не должны быть обильными. Допускается только наличие мажущихся выделений, которые могут идти не больше 5 дней. Все, что выходит за эти характеристики, уже говорит о развивающихся осложнениях и требует консультации специалиста.
Когда кровотечение считается нормой?
Как уже говорилось выше, наличие кровянистых выделений считается естественным, если во время проведения кольпоскопии осуществлялись дополнительные лечебные процедуры, например, электрокоагуляция или прижигание эрозии. В данном случае также не стоит паниковать, если появились тянущие боли внизу живота, так как это является характерным для подобных процедур.
Наиболее часто открытие кровотечения наблюдается у женщин после электрокоагуляции, во время которой удаляются пораженные ткани шейки матки при помощи тока.
На обработанном участке формируется ранка, которая может кровоточить на протяжении нескольких дней (обильность и длительность выделений зависит от распространенности патологических очагов).
Все это время пациентка должна находиться под наблюдением врача.После прижигания эрозии женщин редко оставляют в стационаре. Как правило, их отпускают домой спустя 15-30 минут после проведенной процедуры. Если же из влагалища начала выделяться кровь в небольших количествах, переживать также не стоит. Обращаться за помощью к врачу следует при:
- Обильном кровотечении, когда замену гигиенических прокладок приходится осуществлять чаще 1 раза в 2 часа.
- Приобретении влагалищного секрета зеленоватого или желтого оттенка, истощающего неприятный запах (данные симптомы сигнализируют о развитии инфекции, которая, возможно, возникла на фоне несоблюдения санитарных норм врачом во время процедуры).
- Появлении спазмов и тянущих болей в нижней части живота, наблюдающихся больше суток.
- Резком повышении температуры, озноба, лихорадки.
Выделения со сгустками после кольпоскопии
Если в слизистом секрете наблюдаются кусочки запекшейся крови, это свидетельствует о том, что происходит отторжение пораженных участков шейки матки.
Нормальным такое явление считается только в том случае, когда во время диагностики осуществлялись лечебные процедуры.
Если же они не проводились, возникновение кровянистых сгустков в выделениях говорит о повреждении сосудистых стенок. В данной ситуации также требуется посетить специалиста.
Помните, в пределах нормы считается только наличие обильного жидкого слизистого секрета из влагалища после обследования в течение 5 дней. При этом он должен быть прозрачным и без специфического запаха.
Кольпоскопия является довольно распространенной процедурой и ее техникой владеют практически все врачи, поэтому осложнения после ее проведения возникают крайне редко.
Однако, как показывает практика, они все же бывают поэтому при появлении кровотечения или иных неестественных выделений из влагалища, нужно немедленно обратиться к врачу.
Не стоит заниматься самолечением, так как это может привести к серьезным последствиям.
