Желтое пятно на виске у ребенка
Содержание
О желтых пятнах на коже головы у грудничка: описание, диагностика, лечение
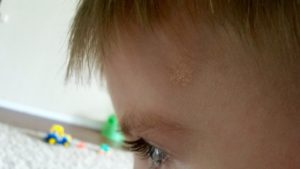
У маленьких деток кожа очень нежная, потому на ней появляются высыпания и покраснения. Желтые пятна на голове у ребенка могут всерьез обеспокоить родителей. Прежде, чем впадать в панику, стоит более подробно разобраться в возникшей проблеме и понять, так ли высыпания опасны, как могут показаться на первый взгляд.
Желтые пятна на голове ребенка – тревожный знак для родителей
Описание и признаки
Желтые шелушащиеся пятнышки на голове младенца более всего напоминают чешуйки. Они являются следствием излишнего выделения и скопления кожного жира. Чаще всего такие пятна локализуются в лобно-теменной части головы, иногда могут распространяться за уши, на брови, виски или даже щечки крохи.
Когда таких чешуйчатых пятнышек скапливается слишком много, образуется сплошная корочка, более всего напоминающая желтую шапочку. В простонародье ее называют чепцом младенца. Несмотря на то, что грудничок не испытывает никакого дискомфорта от высыпаний (они не болят и не чешутся), родителям стоит показать кроху дерматологу для определения диагноза и назначения лечения.
Как правило, наличие желтых пятен на голове у грудничка свидетельствует о себорее (или себорейном дерматите). Сами пятна являются себорейными корочками. Заболевание неопасно для жизни и считается достаточно распространенным. По официальным данным, себореей страдает каждый пятый человек на планете.
Себорейный дерматит по своей сути представляет собой хроническое воспаление верхних слоев эпидермиса, при котором страдает не вся кожа, а только участки с максимальным скоплением сальных желез. Возбудителем патологии являются грибки: Malassexia globosa и Malassezia restrica.От себореи страдают многие новорожденные
У большинства детей перечисленные грибки являются частью микрофлоры и не создают проблем. Дело в том, что здоровый организм с нормальным иммунитетом способен регулировать их численность. У грудничков иммунная система еще находится на стадии становления, потому себорея развивается достаточно часто.
Причины появления
У грудничка на голове желтые пятнышки обусловлены физиологией. Низкий иммунитет, неслаженная работа сальных желез способствуют росту колоний дрожжевого грибка. В число наиболее распространенных причин развития себорейного дерматита входят неправильное питание матери или ребенка и некорректное купание малыша.
Питание
Если младенец находится на грудном вскармливании, причиной развития у него себорейного дерматита чаще всего служит неправильный режим питания матери. Проблем не избежать, если в рацион мамы входят соленая, острая пища, специи, фастфуд, кондитерские изделия и жирные блюда. Перечисленные продукты негативным образом сказываются на работе сальных желез.
Чешуйки с головы малыша следует удалять после предварительного размягчения
Если организм кормящей матери еще способен справиться с подобным, то недавно родившийся малыш при получении через молоко вредных компонентов с большой долей вероятности отреагирует себореей.
Неправильное купание
Еще одна причина развития заболевания заключается в некорректном купании ребенка. Чаще всего проблема возникает при использовании детского мыла, пенки и шампуня, которые по своему составу не подходят коже малыша. В этом случае достаточно заменить средства для купания на более подходящие, в скором времени желтые пятна на голове исчезнут сами по себе.
Развитие болезни
Желтые пятна на голове крохи не возникают одномоментно. Заболевание развивается постепенно. Первые пятнышки с корочками могут появиться уже на второй неделе жизни ребенка.
Сначала они будут единичными, если не предпринимать никаких действий, к третьему месяцу их станет очень много. В большинстве случаев симптомы себореи исчезают, когда малышу исполняется год.
При этом те чешуйки, которые по какой-то причине не были удалены ранее, могут продержаться на коже до 4 лет.
Симптомы и диагностика
Себорейный дерматит, характеризующийся появлением желтых чешуйчатых пятен, можно распознать по следующей симптоматике:
- на отдельных участках головы появляется влажный блеск;
- увеличение сальных пор становится видно в отдельных местах невооруженным глазом;
- в части роста волос шелушение кожи становится особенно активным;
- начинают появляться корочки.
Прежде, чем приступать к лечению желтых пятен и корочек на голове ребенка, рекомендуется обязательно показать малыша специалисту для проведения диагностики. Диагноз ставится по результатам лабораторных анализов и клинического обследования. Речь идет о следующих обязательных процедурах:
- макроскопический соскоб корочек;
- микроскопический соскоб корочек;
- микробиологический посев материала, который получен при соскобе;
- биопсия кожи (в крайне редких случаях).
Гигиена является неотъемлемой частью лечения желтых пятен на голове
Помимо перечисленного, лечащий врач для подтверждения диагноза может провести дополнительные обследования, целью которых будет определение гормонального фона младенца.
Важно! Если новорожденный чувствует себя хорошо, и высыпания на коже его не беспокоят, все лечение должно сводиться к правильной диете, корректному купанию и аккуратному удалению отсыхающих корочек. Специфическая терапия требуется только в том случае, если себорейный дерматит переходит в среднюю или тяжелую форму протекания.
Лечение, мази и препараты
Основным методом устранения желтых шелушащихся пятен у малышей является организация правильной гигиены. При этом уходовые процедуры включают, помимо прочего, аккуратное удаление корочек.
Чтобы грудной ребенок не испытывал дискомфорта, прежде, чем устранять себорейные корочки, на кожу головы следует нанести некоторое количество репейного, миндального или оливкового масла, которые предварительно рекомендуется тщательно смешать с витамином Е.
Примерно через 20 минут после нанесения состава отслаивающиеся частички нужно аккуратно вычесать при помощи мягкой щеточки. По окончании процедуры следует обязательно вымыть малышу голову.
Для мытья головы допускается применять гипоаллергенные лечебные шампуни, наподобие Низорала, Себулекса или Ионила. Только перед началом их использования обязательно нужно проконсультироваться с педиатром или дерматологом.
Если количество желтых пятен на голове малыша увеличивается, а проводимая гигиена не приносит ожидаемого результата, врач назначит курс витаминов и, возможно, противобактериальные и противогрибковые препараты.
Важно! Ни в коем случае не следует выбирать препараты для лечения грудных детей самостоятельно. Они могут быть безопасны для взрослых, но иметь побочные эффекты, губительные для крохи.
Несмотря на то, что преимущественно себорея у новорожденных протекает относительно просто, стоит предпринять определенные меры по предотвращению образования новых корочек. Для этого после каждого мытья ребенка следует пользоваться специальными подсушивающими кремами. В число таковых входят Эмолиум, Топикрем, Сафорель, Биодерма и некоторые другие.
Важно! При тяжелом протекании болезни врач может назначить кремы для обработки кожи, содержащие клотримазол либо преднизол.
Если нарушения в работе сальных желез маленького ребенка не ограничиваются появлением шелушащихся желтых пятен на голове, специалисты рекомендуют к применению специальные подсушивающие и успокаивающие мази. Чаще всего речь идет о цинковой болтушке, изготавливаемой фармацевтами по индивидуальному рецепту или готовой мази (например, Фридерм Цинк).
Профилактические мероприятия после лечения
Лучшим и наиболее эффективным лечением является профилактика заболевания. Об этом должны помнить молодые родители, нежелающие столкнуться с появлением желтых пятен на голове малыша.
Поскольку малыш, находясь на грудном вскармливании, получает с молоком все то же, что ест его мама, кормящая женщина должна максимально тщательно выбирать продукты питания и полностью исключить из своего рациона все, что может причинить вред.
Если ребенок находится на искусственном вскармливании, молочная смесь должна быть качественной и адаптированной для его возраста. Оптимальным вариантом будет доверить подбор искусственного питания педиатру либо неонатологу. Это позволит свести к возможному минимуму развитие аллергических реакций.
Своевременная и грамотная профилактика не позволит болезни развиться
Прикорм малыша должен быть своевременным и сбалансированным, в нем должно содержаться оптимальное количество питательных веществ. Избежать дисбактериоза поможет регулярное употребление крохой качественных кисломолочных продуктов.Помимо перечисленного, избежать проблем с желтыми высыпаниями помогут ежедневные прогулки, здоровый и достаточный сон, регулярное купание. Одежду следует выбирать для новорожденного, сшитую из натуральных тканей. Перед использованием любого нового косметического средства обязательно проконсультироваться с педиатром.
Если придерживаться вышеперечисленных рекомендаций в постоянном режиме, можно не только полностью предотвратить нежелательную кожную реакцию у малыша, но и выработать привычку следить за состоянием здоровья ребенка, не только когда у него уже присутствует симптоматика того или иного заболевания.
задача каждого родителя заключается в создании идеальных для развития и роста ребенка условий. Это касается и ухода за новорожденным. Даже заметив у малыша характерные желтые корочки на голове, не стоит впадать в панику. Сначала следует понаблюдать за ребенком. Подобные явления далеко не всегда требуют обязательного медикаментозного лечения.
Почему у ребенка на голове появляются желтые корочки?
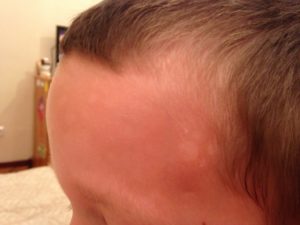
Часто родители сталкиваются с такой проблемой, как желтые корочки на голове у ребенка, 2 года ему, или же 6 лет. Это явление называется себорейный дерматит, он встречается как у грудничков, так и у подростков. Разберемся, почему появляется себорея и как от нее избавиться.
Формы заболевания
Себорейные корочки (гнейс) – нередко встречающееся явление среди детей грудничкового возраста. По мере роста малыша эта проблема исчезает сама по себе. Но бывает, что гнейс беспокоит более взрослых детей, и такие ситуации требуют особого внимания.
Разберем, как проявляется себорея. Встречается три формы заболевания:
- Легкая – когда поражена только макушка, иногда уши. Общее самочувствие у детей в норме.
- Среднетяжелая форма – когда краснеет и шелушится все лицо, шея, частично поражены дерматитом тело и конечности. Чешуйки на голове крупного размера, дети становятся капризными, появляется понос, и учащаются срыгивания.
- Тяжелая стадия сопровождается возникновением сплошного налета на голове или «чепчика младенца». Происходит присоединение инфекции, провоцирующей нагноение. У грудничка пропадает аппетит, он вялый и плохо набирает вес.
Дерматит у детей и подростков
«Появились корочки на голове у ребенка 2 года. Что делать?» — паникуют родители на форумах. В первую очередь, нужно помнить о том, что до трехлетнего возраста такое явление очень распространено. Это сказывается усиленная работа сальных желез.
Возможно, проблема в недостатке витамина В (биотина), который отвечает за обмен веществ в организме. Само появление корки не вызывает дискомфорта, и при соответствующем лечении и соблюдении правил гигиены они исчезают бесследно.
Когда образуется корочка на голове у ребенка 3 года, этот факт должен насторожить родителей. Причин этому может быть несколько:
- неправильный уход за волосами;
- перегревание в головном уборе, когда голова начинает потеть;
- использование ненатуральных косметических средств, вызывающих раздражение;
- пересыхание кожи головы от частого купания;
- аллергия на новые продукты.
Если все эти факторы исключены, а себорея у детей 3 лет не проходит, то причины могут быть гораздо серьезнее, например, нарушения в работе щитовидной железы или центральной нервной системы. В таком случае следует срочно обратиться к педиатру.
Бывают такие ситуации, когда в маленьком возрасте родители малыша не сталкиваются с такой проблемой, а впервые узнают о дерматите в 5-6-летнем возрасте своего чада.
Корочка на голове у ребенка 5 лет – явление довольно редкое, как и у подростков. Но все же имеет место быть. Такое явление нередко связано с бактериальной инфекцией.
Лечится она с помощью антибактериальной и противовоспалительной терапии.
Если возникновение недуга сопровождается повышенным набором веса, врачи подозревают у маленького пациента болезнь Лейнера. Кроме этого, чешуйки на коже у детей 5-6 лет и старше, могут быть симптомами диатеза, псориаза или атопического дерматита.
Как избавится от корочек
Родители задаются вопросом о том, как убрать корочки на голове у ребенка, и можно ли это делать. Удалять их необходимо, потому что при неосторожном движении можно случайно содрать корку. Это приведет к инфицированию образовавшейся ранки на коже.
Чтобы избавиться от корочек на голове ребенка следует:
- вымыть голову детским шампунем;
- промокнуть полотенцем;
- смочить ватный диск подсолнечным или оливковым маслом и осторожно потереть корки;
- положить грудничка спать в хлопковом чепчике или шапочке;
- утром вычесать корки мягкой расческой или щеточкой;
- вымыть голову, расчесать.
Эти действия не стоит проводить больше двух раз в неделю. Также повторяют процедуру при себорее за ушами и на бровях.
Также существует другой способ, при котором за час (или хотя бы за 20 минут) до приема ванны малышу на голову втирают слегка подогретое масло (репейное, детское, оливковое). Затем одевают шапочку.
Во время купания вымыть волосы шампунем и смыть чешуйки. Затем вычесать оставшиеся корки.
Как вычесать корочку, разберем подробнее. Возьмите гребешок с тупыми зубцами и прочесывайте по волосам спереди назад. После этого пройдитесь мягкой щеточкой. Особого внимания требует область родничка, убирать корки с нее нужно обязательно, только с осторожностью. При вычесывании чешуйки могут отделяться с волосами.При регулярном появлении себорейного дерматита подозревают наличие диатеза или другой аллергии. В этой ситуации следует обращаться к дерматологу и аллергологу.
Лечебные средства
В основном, гнейс не нуждается в медикаментозном лечении, исключение составляет тяжелая стадия. В таком случае детям назначаются антибиотики (при инфицировании кожи) и антигистаминные средства, уменьшающие зуд.
Так как причины появления чешуек у каждого случая различаются, то и лечение подбирают индивидуально.
Для устранения различных форм заболевания используют:
- противогрибковые мази («Ламизил», «Микоспор» и другие);
- шампунь против грибка («Низорекс», «Себазол», «Дермазол»);
- кортикостероидные мази («Эколом»);
- цинковая мазь для снятия воспаления;
- препараты для больной кожи («Топикрем», «Биодерма Сенсибио»);
- витаминные комплексы;
- антигистаминные препараты («Цитрин», «Диазолин»).
Помогает избавиться от желтых корок шампунь или пенка «Мустела». Его состав гипоаллергенный, шампунь размягчает чешуйки, к тому же обладает антибактериальным действием.
Профилактика
После устранения неприятных симптомов себореи родителям нужно задуматься о том, чтобы не допустить повторения ситуации. Для этого следует оградить свое чадо от аллергенов.
«Опасения молодой мамы по поводу непереносимости дитем определенных продуктов напрасны, за аллергическими проявлениями скрываются реакции на стиральный порошок, сухой воздух или иные факторы» — утверждает доктор Комаровский.
Поэтому, кроме установки сбалансированного питания кормящей матери, рекомендованы следующие меры:
- установите в помещении увлажнитель воздуха;
- после купания обрабатывайте голову и уши малыша детскими увлажняющими средствами;
- если появился зуд и покраснение, обратитесь к аллергологу, который назначит особую диету;
- не перегревайте грудничка, одев слишком тепло. Если ступни и темечко малыша горячие, оденьте его полегче.
Эти меры возьмите за правило, чтобы не допустить появления себорейного дерматита.
Родимые пятна у детей: виды пятен, их цвет, формы и размеры, причины появления и советы педиатров по уходу за кожей ребенка
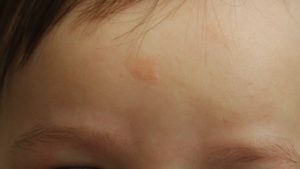
Родинки и родимые пятна у детей с рождения – сколько поверий и примет с ними связано! А ведь это просто скопление клеток, содержащих излишнее количество пигмента. И такие скопления медицина объединяет в единый термин – невусы.
Именно о них и родимых пятнах у детей пойдет речь в данной статье. А еще вы узнаете, что каждой родинкой на своем теле вы обязаны своей маме.
И о том, почему у ребенка родимое пятно появляется и потом проявляется, как за ним ухаживать и стоит ли удалять.
Невусы есть у всех
Латинское слово naevus и обозначает «родинка». Это доброкачественные врожденные или же впоследствии приобретенные различные пороки развития клеток кожи человека. Обычно невусы не требуют лечения и не угрожают жизни ребенка. Но родимые пятна у детей и взрослых некоторых видов имеют высокую вероятность перерождения в злокачественные образования.
https://www.youtube.com/watch?v=Ic8CijzXN7U
Большинство родинок проявляется на теле человека к совершеннолетию, но некоторые могут появиться и в более позднем возрасте. Пока растет организм, растет и родимое пятно у ребенка.
Скажем «спасибо» маме
Все невусы у нас закладываются в эмбриональном периоде развития, когда формируется кровеносная система и клетки кожи. И причина тому – нарушение процесса миграции предшественников меланоцитов (меланобластов), которые есть в коже каждого из нас и придают ей свой оригинальный цвет. Чем больше меланобластов, тем мы темнее, и их количество определено генетически.
Некоторые родимые пятна могут возникнуть в период родов, но чаще всего они проходят в течение нескольких лет.
К нарушениям миграций клеток во внутриутробном развитии плода и возникновению родимых пятен у детей приводит множество причин, главные из которых:
- Различные инфекционные заболевания, перенесенные женщиной в период беременности.
- Влияние токсически аллергенных агентов, в том числе и принятие контрацептивов.
- Ионизирующее излучение, в том числе и ультрафиолет.
- Патологии беременности и гормональные всплески в период ее течения.
- Травмирование кожи плода.
- Наследственные особенности.
Но и это далеко не все. Есть отдельная категория родимых пятен у детей, которые проявляются только у новорожденных и проходят, как простые синяки.
Опасно или не опасно?
Гистологическая классификация делит все невусы на две группы:
- Меланомонеопасные (монгольское пятно, папилломатозные невусы, фиброэпителиальный невус, галоневус, внутридермальные пигментные невусы).
- Потенциально меланомоопасные, то есть с большой вероятностью способные к образованию злокачественных патологий – бесконтрольного разрастания клеток с пигментом, которое называется «меланома» (пограничное пигментное родимое пятно у ребенка, диспластический невус, невус Ота, гигантский пигментный невус и голубой невус).
Но не следует сразу же пугаться. Существует порядка 50 видов родимых пятен у детей. Наиболее часто встречаются порядка 10 видов. Такая классификация дает возможность оценить особенность невуса и приблизительно спрогнозировать его развитие.
Если ребенок родился с родимым пятном в районе крестца или ягодиц синеватого цвета, это монгольское пятно. Оно может быть размером в диаметре до 10 см и иметь серый оттенок.
Если расположено родимое пятно у ребенка на спине, то могут быть проблемы со строением позвоночника.
У большинства детей оно исчезает к 5 годам, но даже если оно не исчезло, то данных о перерождении в злокачественные таких пятен нет.
Папилломатозный невус вызван вирусом папилломы человека (который присутствует у 99,9 % из нас) и имеет неприятный вид темного гриба на ножке. Это выглядит неприглядно на открытых участках кожи, но угрозы жизни не представляет.
Фиброэпителиальные родинки самые распространенные. Обычно они круглые, с эластичной консистенцией. Они некоторое время растут, а затем их рост прекращается.
Галоневусы появляются на фоне сниженного иммунного статуса и характеризуются более светлым ореолом. Круглые или овальные, они возвышаются над кожей и могут служить симптомом внутренних аутоиммунных патологий.Внутридермальная родинка – особенность скорее пубертатного периода развития человека. Может менять свою форму и совсем исчезнуть.
Опасный пограничный и диспластический невусы
Пограничные пигментные пятна у детей могут встречаться на ладонях и стопах и не имеют четкой границы. Кроме того, они содержат много меланоцитов, что обусловливает их яркий коричневый или даже фиолетовый окрас. Появиться такое родимое пятно у ребенка может на лице, на теле, на конечностях. И растет вместе с организмом.
Диспластические невусы могут появиться как у новорожденного, так и у взрослого. Но чаще такие патологии имеют наследственный характер.
Эти родинки расположены одиночно или группами, в паховых и подмышечных впадинах, на спине и на бедрах. Они не плоские и гладкие и не возвышаются над кожей. Окраска очень вариабельна.
Такие пятна в 90 % случаев приводят к меланоме и поэтому после биопсии удаляются.
Невус Ота
Совершенно особенный невус, который проявляется на лице у ребенка. Родимое пятно в виде сине-черного пятна на скулах, краях глазниц, глазном белке, в области роговицы. Этот невус имеет четко наследственную форму и может быть как одиночным, так и множественным.
Перерождение в злокачественное образование случается редко, но корреляция с ультрафиолетовым излучением была отмечена.
Неприятный и неказистый
Родимое пятно у ребенка, которое заметно с рождения и занимает целую анатомическую область (пол-лица, пол-туловища, все бедро), – это гигантский пигментный невус. Его поверхность может быть неровная, с трещинами и бородавками, на нем могут расти волосы. В целом косметическая хирургия необходима, если такое «счастье» выпало ребенку, у которого родимое пятно на лице.
Озлокачествление невуса происходит редко. Иссечение проводят хирурги, часто с пересадкой кожи.
Предраковый голубой невус
Он может быть всех вариантов голубого цвета. Нет четкой границы, и появиться может в любой части тела. Отличительная особенность — при пальпации чувствуется уплотнение, и на данном участке не растут волосы.
Такие невусы требуют тщательного осмотра и при необходимости биопсии.
Красные родимые пятна у новорожденных
У маленьких детей имеется еще ряд родимых пятен, о которых мамам не стоит переживать, а именно:
- Простой красный невус – наиболее распространены красные пятна на затылке и конечностях новорожденных, которые являются просто скоплениями кровеносных сосудов. Педиатрам советуют не беспокоиться по их поводу.
- Гемангиомы (ягодная, пещеристая, звездчатая) – кровоизлияния под кожей у новорожденных. Чаще проходят с возрастом, но иногда сохраняются в течение всей жизни.
- «Кофейные» пятна – часто самопроходящие плоские образования с четкими границами, цвета светлого кофе. Беспокоиться следует, только если их много и они в диаметре более 5 см. Это может свидетельствовать о проблемах с печенью у ребенка.
- Пламенеющий невус – такое образование в раннем возрасте удаляют лазером. Расположено чаще на лице и верхних конечностях. Имеет ярко-пурпурный цвет и само не проходит.
Светлые невусы
Встречаются довольно редко. Это белые родимые пятна у ребенка, которые бывают двух видов:
- Анемичное пятно – невус, который обусловлен недоразвитием кровеносных сосудов.
- Невус Ядассона – это патология развития сальных желез. Чаще расположен в волосистой части головы и имеет светло-коричневый цвет. Размер такой патологии может достигать 9 см в диаметре. И тогда вопрос о косметическом удалении родимого пятна ребенку перед родителями не стоит.
Чаще всего родителям, которые увидели какое-либо образование на коже своего ребенка, достаточно проконсультироваться с педиатром и наблюдать за его развитием. И наблюдать внимательно, фиксируя его развитие на фотографиях. Только так своевременно можно заметить изменения размеров и цветовой гаммы появившегося пятна.
Мнения медиков — педиатров и онкологов — по поводу эффективности раннего удаления невусов неоднозначны. Следует учесть и тот факт, что многие родимые пятна с возрастом просто исчезают.
Задуматься об удалении новообразования стоит, если:
- Родимое пятно у ребенка стало стремительно увеличиваться в размерах.
- Невус постоянно повреждается во время гигиенических процедур, и рана чешется и зудит.
- Невус имеет значительный косметический дефект.
- Родинка расположена на слизистых носа, на веках или в ушном проходе.
В любом случае родителям не стоит поддаваться панике, а обратиться к специалисту. Иногда даже к нескольким.
Что с родинкой можно сделать
Современная медицина и косметология накопили довольно обширный опыт и инструментарий борьбы с доброкачественными и злокачественными образованиями кожи. Приведем их по мере увеличения травматичности для пациента:
- Разнообразные инъекционные препараты, которые вводят прямо в пятно. Они способствуют отмиранию клеток, сосудов, тканей. Сертифицированных в России множество. Но стоит обращаться в специализированные клиники, а не в салоны красоты.
- Методы криотерапии – замораживание жидким азотом. Результат тот же – отмирание определенного участка кожи. Но этот метод применим только к небольшим бородавкам и невусам.
- Лазерная терапия — луч мощного света выжигает невус, клетки которого просто высушиваются. Безболезненно, быстро и качественно.
- Радиоволновая терапия. Принцип работы такой же, как и в лазеротерапии. Проводится в большинстве случаев с анестезией.
- Хирургия. Это иссечение скальпелем поврежденной ткани. И сегодня довольно актуальный и надежный метод. Скальпель в руках умелого хирурга творит чудеса даже с очень большими родимыми пятнами у детей. Но метод травматичен, заживление болезненное.
Но даже если родителям очень хочется убрать даже маленькое родимое пятно у ребенка, а врач настоятельно рекомендует этого не делать, смиритесь. Иногда удаление родинки приводит к серьезным последствиям, и прогнозировать это может только специалист.
А веснушки у андрюшки?
Наличие веснушек у человека – признак, определенный наследственностью. Это те же обычные невусы, которых становится просто больше в период активного солнца. Так что, сколько бы вы с ними ни боролись, если они есть или у мамы, или у папы, у вас они тоже будут. Ведь наличие веснушек – это доминантный признак.
А в целом это не так уж и плохо. Посмотрите на успешных актрис Голливуда Джулиану Мур, Линдси Лохан, Николь Кидман и жену человека, который заявлял, что никогда не женится, Джека Николсона, – Лару Флинн Бойл.
Пигментные пятна у детей — фото, причины и лечение

› Проблемы на лице › Пигментация на лице
Кожа ребенка такой же защитный барьер от внешнего мира, как у взрослого. Пигментация у ребенка — показатель какого-то вредного воздействия. Кожа является самым большим органом человека, и так же может «заболеть». Пятна бывают врожденными — с ними дети рождаются на свет.
Приобретенные пороки возникают по мере взросления малыша. В этой статье мы расскажем о видах пятен, которые встречаются у детей, причинах возникновения и методах лечения.
Особенности кожи новорожденных в том, что роговой слой эпидермиса еще очень тонкий.
В коже формируются кровеносные сосуды, тканевые жидкости и лимфа, поэтому ее защитные функции не до конца активны. Меланин является пигментом, который играет роль в определении цвета кожи. Выработкой меланина занимаются особые клетки меланоциты.
В зависимости от внешнего или внутреннего влияния факторов они работают в усиленном режиме. Тогда на коже ребенка появляется гиперпигментация. Это защитная реакция кожи, которая включается из-за ряда причин:
- Наследственность — наличие большого количества родинок и других пигментированных участков на теле родственников предполагает их развитие у наследников.
- Гормональный сбой у будущей матери во время беременности.
- Воздействие на организм беременной неблагоприятных факторов — солнечная инсоляция, облучение, отравление химическими веществами, работа на вредном производстве, резкое изменение климата.
- Заболевания мочеполовой системы.
- Генетические заболевания, где пигментация выступает как симптом-указатель наличия болезни.
Избыток пигмента, или гипермеланоз, бывает эпидермальным (тогда пятно будет коричневым) или внутридермальным (тогда цвет образования — сиреневатый, голубоватый). У детей в периоде новорожденности кожные дефекты в виде пятен часто являются симптомом наследственных заболеваний:
- Синдром Пейтца-Егерса — патология наследственного характера. Пигментные пятна поражают губы, кожу вокруг глаз, ануса и ладони. Пигментация такого плана говорит о полипозе на слизистой кишечника. Осложнение приводит к злокачественным опухолям.
- Нейрофиброматоз 1 типа — передается от родителей к детям независимо от пола ребенка. Кожа поражается пятнами с рождения или в раннем возрасте. Поражения находятся на туловище или конечностях. Со временем пигментные пятна цветность не теряют и не исчезают без лечения. Второй признак заболевания — веснушки подмышками и в подколенных впадинах. Болезнь развивается вместе с ребенком, с возрастными изменениями на коже появляются опухолевые образования. Они влияют на нервную систему и двигательный аппарат человека.
- Пойкилодермия — наследственное заболевание. Симптомы проявляются у малышей от 3—5 месяцев. Сначала начинается переполнение кровеносных сосудов кожи лица, шеи, конечностей. Затем на этом месте происходит атрофия кожного покрова, изменение пигментации, кровеносная сетка.
Следует помнить, что пигментные образования могут трансформироваться в злокачественную опухоль — меланому.
Потемнение участков кожи может быть вызвано избытком меланина или другими причинами:
- Веснушки. С такими пятнышками на лице коричневого или желтоватого цвета знакомы все. Они появляются у детей со светлой кожей начиная с двух-трех лет. Рыжеволосые детишки подвержены сильному обсыпанию на лице, шее и плечах.
- Родинки. По-научному называются меланоцитарные невусы. Практически каждый человек имеет на своем теле родимые отметины. По сути, родинка — это скопление меланиновых клеток в одном месте.
- Гемангиомы или сосудистые невусы. Измененные кровеносные сосуды скапливаются и выступают на поверхности кожи в виде множественных узелков. Места локализации — лицо, но встречаются на теле и конечностях. Цвет от розового до бордового, при сильном плаче ребенка невусы темнеют.
Гемангиомы у детей могут располагаться в разных частях тела
Телеангиоэктазии. Сосудистые сеточки раньше диагностировались только у взрослых. Теперь они встречаются у детей, и даже у новорожденных младенцев. Расширенная капиллярная сетка просвечивает сквозь тонкую кожу ребенка, которая с возрастом становится почти незаметной. Страдают чаще девочки, места проявления — лоб, щеки, затылок и волосистая часть головы.
Телеангиоэктазии у грудничков
- Кофейные пятна. Эти светло-коричневые пятна можно обнаружить на коже малыша с рождения. Они не прощупываются, пигмент находится внутри поверхности дермы. Пигментированные участки могут сравняться с основным цветом эпидермиса в течение нескольких месяцев, а могут остаться на всю жизнь.
- Монголоидные пятна. Обнаружить их можно после рождения у малыша на пояснице, ягодичках или в области крестца. Свое название получили из-за расовой принадлежности заболевания. 90% монгольских детей рождаются с такими дефектами, но по мере взросления они исчезают. У европейцев патология встречается редко — буквально в 5%.
Пятна являются доброкачественными образованиями, при надавливанием пальцем цветность не теряют.
Монголоидные пятна могут быть сегментированными или сплошными
- «Пламенеющий» невус. Народное название «винные пятна» получил из-за внешней схожести — четко ограниченные красные образования неправильной формы. Патология кожи возникает в утробе матери.
Пятно растет вместе с ребенком, но при этом не приносит своему обладателю дискомфорта, кроме косметического.
Винные пятна на лице у младенцев
- Врожденный гигантский невус — врожденное пятно темно-коричневого цвета, которое растет вместе к малышом. Гигантским его называют потому, что размер может достигать до 40 см.
Темные пятна обильно покрываются волосами, что приносит дополнительный дискомфорт больному. К тому же, этот вид пигментных пятен приводит к развитию раковых форм. Невус может располагаться на любом месте человеческого тела, но чаще на туловище и конечностях.
Врожденный гигантский невус у детей
- Невоклеточный невус относится к врожденным образованиям.
Коричневые бугорки (невоклеточные родинки) появляются на лице и шее детей. Обычно они безопасны, очень редки случаи перерождения в злокачественные формы.
Виды гипопигментации у новорожденных детей
Причина развития гипомеланоза — расстройство синтеза меланина из-за отсутствия меланоцитов в кожных покровах. Может проявляться такими патологиями:
- Альбиниз — исчезновение в кожных покровах красящего пигмента. Нарушение в пигментировании происходит также в волосах и радужках глаз. Заболевание относят к генетическим, но до сих пор не изучено. Интересно, что самый большой процент заболевания у негроидной расы.
Альбинизм — врожденная патология (отсутствие пигмента на коже, волосах, глазах)
- Витилиго — белые пятна, проявляющиеся при рождении, или проявляющие в дальнейшем развитии малыша. Обесцвеченные участки ничем не отличаются от окружающей кожи — не выделяются, не шелушатся, не прощупываются. Сначала пятнышки бывают мелкими, с возрастом сливаются в большую зону. На солнце они не темнеют и не загорают. Витилиго относят к косметическим дефектам, на здоровье ребенка они никак не отражаются.
Витилиго — белые пятна на коже без пигмента
- Гипомеланоз Ито. Заболевание зарождается внутриутробно, чаще всего влияет наследственный фактор. Белые полосы или волны можно увидеть уже в первые дни новорожденного. В подростковом периоде они становятся заметнее или наоборот исчезают совсем.
Гипомеланоз ито относится к спорадическим болезням, но не исключены наследования по рецессивному и доминантному типу
Спровоцировать перерождение родинки (пятна) способны разные раздражители. Среди них: повышенная инсоляция и постоянное травмирование образования (физическое, химическое, механическое).
В течение жизни у детей на коже могут возникнуть такие типы потемнений:
- Мастоцитоз, или аллергическая пигментация. Протекает приступообразно при встрече со значимым аллергеном. Вначале появляются папулы, а по мере разрешения процесса на пораженных участках образуются темные пятна на коже. Патология наблюдается с двух лет, чаще всего на лице и волосистой части головы. К школьному возрасту кожные проявления уменьшаются и исчезают вовсе.
- Пограничный пигментный невус. Пигментные пятна локализуются в верхнем слое эпидермиса в основном на ладонях и стопах. Обладает способностью быстро увеличиваться до 1—2 мм за год. При большом размере (5—6 мм) может модифицироваться в диспластический невус с переходом в рак кожи.
- Внутридермальный пигментный невус. Выделяется большим разнообразием форм, размеров, окраски. Является доброкачественным образованием. Может быть плоским или выпуклым. Отличается уплотненной текстурой, четкими границами. Поверхность или гладкая, или шероховатая.
Дигностика и лечение
Для дифференциальной диагностики применяют такие виды исследований:
- Осмотр дерматоскопом, который позволяет увидеть с многократным увеличением любую патологию на коже.
- Исследование пигментных образований лампой Вуда, в которой используется слабое ультрафиолетовое излучение. Меланин хорошо поглощает ультрафиолет, поэтому участки с большим содержанием пигмента выглядят более темными, с меньшим — светлыми.
- В сомнительных случаях проводится компьютерная диагностика родинок с помощью видеодермоскопа.
- Биопсия тканей с гистологическим изучением. Нахождение клеток с признаками пролиферативного роста — пазание для консультации онколога.
- Тактика терапии пигментных образований, если они не доставляют никакого физического или эстетического дискомфорта, заключается в динамическом наблюдении. Осветляющие и отбеливающие наружные средства для удаления участков пигментации у детей практически не используются.
- Большинство препаратов содержит гормоны или опасные для ребенка химические вещества. После разрешения врача пятна у ребенка старше 6—7 лет можно обрабатывать соком петрушки, огурца или лимона.
- Если принято решение об устранении патологического образования, метод деструкции подбирается индивидуально.
- Хирургическое удаление заключается в иссечении пораженного участка скальпелем. Ткани направляются на гистологическое обследование. После операции остаются шрамы и рубцы.При подозрении на злокачественное перерождение пигментного образования его удаляют только хирургическим методом
- Криотерапия, когда деструкция выполняется действием сверхнизких температур. Жидкий азот вызывает мгновенную заморозку и некроз патологических тканей. Применяют при удалении у детей небольших сосудистых опухолей — гемангиом. После криодеструкции остается малозаметное пятно. Поврежденные ткани полностью регенерируют через полгода.
- Электрокоагуляция — это метод устранения кожного дефекта действием токов высокой частоты. Манипуляция болезненная, требует использования обезболивания. У детей применяется редко.
- Лазеротерапия. Маленькие родинки и пятнышки с помощью лазерного луча удаляют одномоментно. Это метод позволяет точно рассчитать глубину действия, диаметр луча, чтобы не травмировать здоровую кожу. Используют только при доброкачественных новообразованиях.
- Радиоволновой метод. Прибор оснащен вольфрамовой нитью, которая вырабатывает высокочастотные волны. Срезаются патологически измененные ткани до здоровой кожи. Эпителизация проходит быстро, иногда остается косметический рубчик.
