Боль в горле, биопсия,
Содержание
Что бывает после пункции щитовидной железы

Тонкоигольная биопсия под местным обезболиванием в амбулаторных условиях. Вся диагностика продолжается не более 20 минут. Большинство пациентов спокойно переносят процедуру.
При хорошей врачебной квалификации задеть рядом расположенные анатомические структуры невозможно, поэтому у больных остается только ощущение небольшого дискомфорта после тонкоигольной биопсии.
Этот метод не требует госпитализации пациентов, уже через час можно вернуться к обычной деятельности.
Ограничений по режиму дня не предусмотрено, но необходимо избегать травмирования шеи, резких движений и занятий спортом первые двое суток.
Область прокола заклеивают стерильной повязкой, ее можно снять через 2-3 часа, но обычно рекомендуется походить с ней до вечера, чтобы избежать инфицирования.Пить разрешается сразу же после пункции, а принимать пищу через 1,5-2 часа. Затруднений при глотании быть не должно. Если все же имеется болезненность в первые часы, то лучше принимать жидкую пищу и напитки комнатной температуры, избегать горячих, острых и соленых блюд, чтобы не провоцировать отек.
Возможные осложнения после пункции щитовидки возникают не более чем у 1% обследуемых. Большинство проходит на протяжении первых двух суток, а через 3-5 дней от прокола не отсеется даже следов. Бывают такие последствия:
- Тянет горло, болит шея. Одна из причин боли в шее связана с наличием остеохондроза или/и мышечного спазма от неудобной позы при пункции. Для расслабления поможет легкий массаж. Можно нанести мазь с противовоспалительным эффектом (Долгит, Дип релиф, Диклофенак), избегая воздействий на место прокола.
- Больно разговаривать, глотать. Боль появляется в мягких тканях, окружающих щитовидную железу. При глотании смещается щитовидный хрящ, что и воспринимается как болезненность горла. В норме такой признак может быть на протяжении 2-3 дней, не требует специального лечения. При выраженном болевом синдроме назначают Ибупрофен или Индометацин.
- Появилась гематома. Щитовидная железа имеет усиленное кровоснабжение, поэтому после прокола может быть остаточная кровоточивость. Она приводит к скоплению крови под кожей с образованием гематомы. Чтобы ее избежать врач плотно прижимает ватный тампон. Но возможно повреждение мелких сосудов. Обычно незначительные кровоподтеки рассасываются без применения дополнительных средств. При крупных размерах врач может посоветовать нанесение гепариновой мази, Лиотон геля.
- Поднялась температура. Чаще это бывает у пациентов с обменными нарушениями. Обычно температура не поднимается выше 37 градусов и нормализуется самостоятельно. У большинства бывает только в день проведения биопсии.
- Головокружение и обморок. Так как в период диагностики сканируется область вблизи проекции сонной артерии, то возможно кратковременное потемнение в глазах или обморочное состояние. Они также возникают у особо впечатлительных людей. Чтобы избежать таких последствий, рекомендуется за три дня до процедуры на ночь принимать травяные успокаивающие средства – настойку валерианы, пиона, Ново-пассит, Персен.
Осложнения, при которых без врача не обойтись:
- если беспокоит сильная боль, невозможность глотания и повышение температуры тела выше 37,1-37,3 градуса на следующий день после пункции, нужно обратиться к врачу;
- сильная отечность в месте прокола, распространяющаяся на соседние ткани, если она не спадает через 2 дня;
- кровотечение;
- горячая и красная кожа шеи;
- увеличенные лимфатические узлы;
- потеря голоса.
Читайте подробнее в нашей статье о том, что бывает после пункции щитовидной железы.
Состояние больного после пункции щитовидной железы
Тонкоигольная биопсия показана при обнаружении узла или кисты в щитовидной железе. Она предусматривает взятие клеточного материала на анализ. Помогает отличить доброкачественные новообразования от злокачественных, выбрать метод операции, если она необходима. Проводится под местным обезболиванием в амбулаторных условиях. Вся диагностика продолжается не более 20 минут.
Фото после пункции щитовидной железы
Большинство пациентов спокойно переносят процедуру. Она не сопровождается разрезом, травмированием, обширным повреждением тканей, так как врач прицельно прокалывает узел в щитовидной железе. Для точности попадания в него применяется ультразвуковой контроль при помощи УЗИ-сканера.
При хорошей врачебной квалификации задеть рядом расположенные анатомические структуры невозможно, поэтому у больных остается только ощущение небольшого дискомфорта после тонкоигольной биопсии.
Этот метод не требует госпитализации пациентов до или после обследования, уже через час можно вернуться к обычной деятельности.
Ограничений по режиму дня не предусмотрено, но необходимо избегать травмирования шеи, резких движений и занятий спортом первые двое суток.
Область прокола заклеивают стерильной повязкой, ее можно снять через 2-3 часа, но обычно рекомендуется походить с ней до вечера, чтобы избежать инфицирования.Рекомендуем прочитать статью о пункции щитовидной железы. Из нее вы узнаете о том, как делают пункцию щитовидной железы под контролем УЗИ, показаниях к проведению, подготовке к процедуре, а также о результатах и расшифровке анализа.
А здесь подробнее о радиойодтерапия щитовидной железы.
Можно ли есть и когда
Пить разрешается сразу же после пункции, а принимать пищу через 1,5-2 часа. Так как прокол затрагивает только кожу и ткани щитовидной железы, то затруднений при глотании быть не должно.
Если у пациента имеется зоб (увеличение размеров железы), то незначительная отечность тканей может усиливать дискомфортные ощущения при приеме пищи.
При этом сама тонкоигольная биопсия таких последствий не вызывает.
Если все же имеется болезненность в первые часы, то лучше принимать жидкую пищу и напитки комнатной температуры, избегать горячих, острых и соленых блюд, чтобы не провоцировать отек тканей. Эти явления бывают кратковременными и у большинства пациентов отсутствуют.
Возможные осложнения после пункции щитовидки
Метод тонкоигольной биопсии широко используется для диагностики, поэтому накоплен большой опыт проведения подобных процедур. Доказано, что проявление нежелательных последствий после пункции возникает не более чем у 1% обследуемых. Не все из них опасны, большинство проходит на протяжении первых двух суток, а через 3-5 дней от прокола не отсеется даже следов.
Тянет горло, болит шея
Одна из причин боли в шее связана с наличием остеохондроза или/и мышечного спазма. Пациент в период диагностики может занять неудобного положение или на фоне сильного волнения напрягать мышцы шеи. Для расслабления поможет легкий массаж по задней поверхности и горизонтальное положение с валиком, подложенным под шею.
Если это не помогло, то рекомендуется нанести мазь с противовоспалительным эффектом (Долгит, Дип релиф, Диклофенак) на область болезненных ощущений, избегая воздействий на место прокола.
Больно разговаривать, глотать
В большинстве случаев боль появляется в мягких тканях, окружающих щитовидную железу. При глотании смещается щитовидный хрящ, что и воспринимается как болезненность горла.
В норме такой признак может быть на протяжении 2-3 дней, он не является опасным и не требует специального лечения. После того, как окружающие ткани восстановятся, боль исчезает бесследно.
При выраженном болевом синдроме назначают Ибупрофен или Индометацин.
Фото после пункции щитовидной железы
Появилась гематома
Щитовидная железа имеет усиленное кровоснабжение. Поэтому после прокола может быть остаточная кровоточивость. Она приводит к скоплению крови под кожей с образованием гематомы. Чтобы ее избежать врач, проводящий биопсию, плотно прижимает ватный тампон до полной остановки кровотечения. Тем не менее возможно повреждение мелких сосудов.
Обычно незначительные кровоподтеки рассасываются без применения дополнительных средств. При крупных размерах врач может посоветовать нанесение гепариновой мази, Лиотон геля. Они противопоказаны при низкой свертывающей активности крови. Это может быть при применении Аспирина или Варфарина для лечения или предупреждения тромбоза.
Пациенты со склонностью к кровотечению остаются под наблюдением врача до тех пор, пока не прекратится выделение крови из места прокола.
Поднялась температура
Любая, даже незначительная травма может давать температурную реакцию. Чаще это бывает у пациентов с обменными нарушениями. Пункция не является оперативным вмешательством, поэтому обычно температура не поднимается выше 37 градусов и нормализуется самостоятельно. У большинства пациентов лихорадка бывает только в день проведения биопсии.
Головокружение и обморок
Такие состояния вызывает не сама биопсия, а вегетативные и рефлекторные реакции в ответ на раздражение зоны каротидного синуса.
Так как в период диагностики сканируется область вблизи проекции сонной артерии, то возможно кратковременное потемнение в глазах или обморочное состояние.
Они также возникают у особо впечатлительных людей, которые не переносят вида крови, реагируют скачками артериального давления на человека в белом халате.
Чтобы избежать таких последствий, рекомендуется за три дня до процедуры на ночь принимать травяные успокаивающие средства – настойку валерианы, пиона, Ново-пассит, Персен. О своих опасениях лучше сообщить врачу, он может посоветовать и более сильные препараты при необходимости.
Применение подобных медикаментов особенно рекомендуется при вегетососудистой дистонии, неврозе, тиреотоксикозе, в климактерический период.
Большинство обследуемых не нуждаются в освобождении от работы, их общее состояние никак не изменяется, а ощущения сравнимы с обычной внутримышечной инъекцией. Если имеется сильное волнение, эмоциональный фон нестабилен, то по возможности на этот день следует взять выходной. Таким пациентам зачастую требуется сопровождение по дороге из клиники.
Осложнения, при которых без врача не обойтись
Все перечисленные недомогания после обследования протекают в легкой форме, они проходят полностью на 2-3 сутки или вечером того же дня.
Если беспокоит сильная боль, невозможность глотания и повышение температуры тела выше 37,1-37,3 градуса на следующий день, то нужно обратиться к эндокринологу, который направил на биопсию.
Он при наличии показаний может рекомендовать консультацию хирурга.
Тревожными признаками, при которых нужен осмотр врача являются:
- сильная отечность в месте прокола, распространяющаяся на соседние ткани, а также если она не спадает через 2 дня;
- кровотечение;
- горячая и красная кожа шеи;
- увеличенные лимфатические узлы;
- потеря голоса.
Рекомендуем прочитать статью о кисте щитовидной железы. Из нее вы узнаете о причинах появления кисты щитовидной железы, симптомах наличия образований, видах кист щитовидной железы, а также о диагностике и методах лечения кист.
А здесь подробнее о причинах тиреотоксикоза.
Пункция щитовидной железы помогает установить точный диагноз. Относится к малотравматичному и безопасному методу диагностики. Осложнения бывают в редких случаях.
Проявляются болью в горле, напряжением шейных мышц, затруднением глотания, образованием гематомы небольшого размера в месте прокола. Все эти симптомы кратковременные, исчезают без дополнительного лечения.
При выраженном болевом синдроме, отечности и лихорадке после биопсии следует обратиться к врачу.
Смотрите на видео о последствиях после биопсии:
Биопсия горла: как проходит процедура, кому назначается, результаты

При наличии таких симптомов, как першение в горле, охриплость, нарушение глотания, которые не проходят после проведения обычного лечения ОРВИ, следует заподозрить онкологический процесс. Для диагностики таких заболеваний показано проведение гистологического исследования тканей. Один из таких методов, биопсия гортани, выполняется всем пациентам с подозрением на рак горла.
Что такое биопсия горла
Данная процедура является наиболее информативным методом постановки диагноза рака гортани. Биопсия позволяет правильно определить заболевание в 90-95% случаев. Благодаря этому, удается назначить своевременное лечение, которое позволяет добиться наилучшего результата.
Для проведения биопсии врач при помощи специального инструмента отсекает маленький фрагмент тканей горла. Вместе с этим выполняют пункцию регионарных лимфоузлов, для выявления наличия в них раковых клеток. Полученный материал исследуют под микроскопом, что позволяет оценить клеточную структуру тканей, обнаружить в них различные аномалии.
В каких случаях необходима
Проведение биопсии показано при подозрении на наличие злокачественного новообразования горла. Данная процедура необходима для определения типа рака, на основании чего делают прогноз для выздоровления и выбирают тактику лечения.
Показанием для выполнения биопсии гортани служит наличие в течение длительного периода времени симптомов:
- першение, дискомфорт, не связанные с простудными заболеваниями, и не поддающиеся обычному лечению;
- изменение голоса, осиплость, охриплость;
- затруднение при проглатывании пищи и слюны, поперхивание.
Если у пациента несколько недель болит шея или горло, сначала его осмотрит ЛОР-врач. При обнаружении на поверхности слизистой оболочки узлов или образований, специалист назначит проведение биопсии.
Такие симптомы могут свидетельствовать о запущенном онкологическом процессе, поэтому диагностическую процедуру не следует откладывать.
Также насторожить должны наличие отека шеи, ощущение инородного предмета в горле, длительное повышение температуры тела без причины.
Когда проводить нельзя
Биопсия горла – это инвазивная процедура, после проведения которой пациенту требует время на восстановление. Также в некоторых случаях она может спровоцировать осложнения. Поэтому выполнение ее противопоказано при:
- наличии заболеваний кроветворения, когда снижена свертываемость крови. Проведение биопсии в этом случае может привести к тяжелому кровотечению;
- значительном ухудшении общего состояния больного;
- наличии острых или обострении хронических заболеваний горла и ротоглотки. Таким пациентам сначала проводят лечение и после достижения ремиссии выполняют забор материала для биопсии.
Чтобы снизить риск развития осложнений, а также получить наиболее достоверный результат, всем пациентам перед процедурой рекомендуется пройти подготовку.
Подготовка к процедуре
Перед взятием материала для исследования необходимо провести диагностические процедуры, которые позволяют определить наличие новообразования в горле. Для этого врач назначит выполнение ларингоскопии, УЗИ, при необходимости – магнитно-резонансную томографию области шеи.
Забор материала для биопсии следует проводить натощак. Рекомендуется принимать пищу не позднее, чем за 12 часов до выполнения процедуры. Это связано с частым появлением рвотного рефлекса. Также пациентам следует отказаться от употребления алкоголя и курения.
Также для предотвращения развития осложнений для врача важно узнать, имеется ли у больного аллергия на местные анестетики. При наличии непереносимости таких препаратов проведение процедуры существенно усложняется.
Как проходит сама биопсия
Процедура проводится под местной анестезией. Однако при необходимости применяют общий наркоз – обычно это необходимо при диагностике заболевания у детей и лиц с лабильной психикой. Также область, из которой будет осуществляться забор материала, необходимо обработать антисептическим раствором для предотвращения проникновения инфекции.
Процедура начинается с того, что врач вводит пациенту в трахею на уровне гортани эндоскоп. Этот прибор позволяет визуально контролировать забор материала.
Фрагмент тканей отделяют при помощи специальных щипцов, которые располагаются на кончике эндоскопа. Этим инструментом врач «откусывает» часть ткани в очень малом объеме.
Желательно взять материал из нескольких участков опухоли, чтобы не пропустить возможные злокачественные клетки.После забора части опухолевого узла, материал отправляют в лабораторию для гистологического исследования. Из полученных тканей делают препарат, предварительно окрашивая его специальными красителями.
После этого его рассматривают под микроскопом, оценивая клеточный состав.Если при этом определяется наличие элементов, не характерных для тканей гортани, ставится диагноз злокачественного новообразования.
Могут ли возникать осложнения
Так как забор материала для биопсии – это довольно травмоопасная процедура, нередко возникают осложнения после ее выполнения. Чаще всего отмечаются следующие неприятные последствия:
- боль и дискомфорт в горле после биопсии – это наиболее частое явление, которое не требует специального лечения. Чаще всего эти симптомы полностью исчезают через несколько часов после взятия материала;
- кровотечение из поврежденного узла – в большинстве случаев оно небольшое и полностью купируется через 1-2 часа. Если в более поздний срок у пациента отмечается откашливание крови, необходимо обратиться к врачу;
- отек тканей гортани – это явление связано с развитием воспаления слизистой оболочки после ее повреждения. В тяжелых случаях может стать причиной затруднения дыхания, проглатывания слюны и пищи. Также, как и другие последствия забора материала, отек довольно быстро спадает.
Несмотря на то, что перечисленные последствия процедуры обычно проходят самостоятельно, наблюдение за состоянием пациента прекращать раньше времени не следует. Если симптоматика не исчезает в течение нескольких часов, сопровождается значительным ухудшением самочувствия больного, необходимо как можно скорее обратиться к врачу.
Результат
Получить результаты гистологического исследования можно через неделю после забора материала. Интерпретирует их врач-патоморфолог, который должен указать доброкачественный или злокачественный тип роста новообразования. При выявлении рака необходимо определить морфологическую разновидность опухоли.
Несмотря на высокую информативность биопсии, этот метод не всегда дает возможность выявить клетки злокачественного новообразования.
Чаще всего это бывает связано с особенностями забора материала, когда врач защипывает ткани узла без опухолевых клеток.
Чтобы исключить ложноотрицательные результаты, дополнительно рекомендуется проводить пункцию шейных лимфоузлов, в которых могут также находиться элементы новообразования.
Если диагноз рака гортани подтверждается, врач назначает лечение, которое в зависимости от типа опухоли и стадии ее развития может быть лучевым, химиотерапевтическим или хирургическим. Прогноз зависит от того, как рано было выявлено заболевание. Как правило, на ранних стадиях удается добиться стойкой ремиссии без проведения операции, ограничиваясь только лучевой или химиотерапией.
Биопсия горла – это высокоинформативная диагностическая процедура, которая проводится для выявления онкологических заболеваний гортани.
Выполняют ее пациентам, у которых в течение длительного периода времени имеются симптомы, связанные с поражением ых связок.
Данная методика безопасна, но не исключено появление неприятных последствий, который обычно проходят самостоятельно в течение нескольких часов.
Биопсия гортани, стоит ли паниковать?
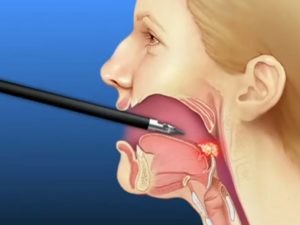
Длительная осиплость и боль в горле, которая возникает, даже если человек не болен простудным заболеванием, крайне тревожный симптом. Заболеваний горла и глотки, конечно, бывает очень много, однако, главное, не пропустить самые страшные и опасные из них.
Первым делом при подобных симптомах врач, скорее всего, назначит рентген гортани или компьютерную томографию. В случае если в результате обследования будет выявлено наличие новообразования в гортани, скорее всего, будет назначено такое исследование, как биопсия.
Обычно пациентов пугает необходимость проведения подобной процедуры. Однако на самом деле все не так страшно, давайте разберемся, что такое биопсия, зачем она нужна и как проводится это исследование гортани.
Показания и противопоказания
Вообще, биопсию обычно назначают в одном конкретном случае – при подозрении на рак горла. Однако, получив, направление на анализ не стоит паниковать раньше времени.
Во-первых, данные предыдущих анализов могут, не подтвердится, а во-вторых, новообразование гортани может оказаться и доброкачественным, такое бывает очень часто.
Итак, если говорить конкретно биопсия проводится в следующих медицинских целях:
- Подозрение на рак горла в любой из стадий.
- Установление типа выявленной опухоли так называемый гистологический анализ тканей. Проводится с целью подобрать дальнейшее оптимальное лечение.
- Для того чтобы отличить доброкачественную и злокачественную опухоли.
Биопсия обычно оправдана, если пациент высказывает все или несколько следующих жалоб:
- Не проходящая осиплость или охриплость голоса, если она не связана с простудой.
- Кашель и першение в горле опять же если пациент не простужен.
- Затрудненное глотание, ощущение инородного тела в гортани.
- Затрудненное глотание и сложности с проглатыванием пищи, особенно жидкой в виде супа или бульона.
- Припухлость на шее, боль в горле или гортани отдающая в ухо.
- Затрудненное дыхание.
Если в наличии все симптомы одновременно необходимо срочно проводить компьютерную томографию и биопсию для уточнения результата.
Следует учитывать, что биопсия очень серьезная процедура и проводить ее можно не всеми. Противопоказания следующие:
- Патологии со стороны системы кроветворения. Если есть проблемы со свертываемостью крови, возникает опасность массированного кровотечения и в этом случае исследования гортани проводятся иными методами.
- Если состояние пациента уже весьма тяжелое, от биопсии также обычно отказываются по причине того, что она может вызвать только ухудшение динамики.
- Если хронические заболевания горла и глотки находятся в состоянии обострения. Прежде необходимо соответствующее лечение и только после излечения пациента биопсия будет возможна.
Подготовка
Прежде чем приступать к биопсии пациент с заболеванием гортани должен пройти весь спектр необходимых анализов, направленных, на выявление наличия опухоли в горле и глотке. Обязательно следует провести ларингоскопию компьютерную томографию.
Исследование должно проводиться строго натощак, возможно, появление рвотных позывов, принимать пищу не стоит даже вечером перед анализом. Курить непосредственно перед процедурой также крайне не рекомендуется.
Методика проведения
Исследование проводится под местным обезболивающим. Обычно врач орошает анестетическим раствором место, откуда будет взята биопсия. Манипуляция проходит под визуальным контролем специалиста.
Биопсия также делится на прямую и не прямую ларингоскопию и эндоскопию гортани. В первом случае врач сам обеспечивает освещение и выбирает место пункции.
После с применением гортанного выкусывателя захватывает участок ткани, которая вызывает подозрение.
Если используется эндоскоп, материал на биопсию берется с помощью специальных миниатюрных щипчиков, которые вводятся через рабочий канал прибора.
При необходимости у детей или у пациентов со слабой эмоциональной системой процедуру можно провести под общим наркозом.
Полученный при биопсии материал из подозрительной части гортани отправляют в специальную лабораторию. Его тщательно изучают под микроскопом, обычно это занимает от недели.
После проведения всех необходимых исследований врач-гистолог ставит окончательный диагноз.В заключение непременно будет отмечено, есть ли в материале злокачественные опухолевые клетки, если выявлены будет сделан вывод о том, каков морфологический тип рака гортани.
Возможные осложнения
По причине того, что биопсия довольно сложная и травмоопасная процедура после нее возможны некоторые осложнения и просто неприятные ощущения для пациента:
- Боль в горле – лечения обычно не требует, проходит в течение нескольких часов после процедуры.
- Кровотечение из гортани. Должно исчезнуть в течение 2–3 часов после исследования. Если этого не произошло, следует обратиться к врачу, который проводил биопсию.
- Отек слизистой оболочки гортани. Проявляется в виде затрудненного дыхания и глотания, обычно проходит самостоятельно и без последствий.
Дополнительные методы диагностики
Вообще, считается, что нет ничего, точнее, при определении рака гортани, чем биопсия и исследования взятого материала в лаборатории. Особенно полезна это процедура на начальных стадия заболевания, когда победить рак еще совсем несложно есть возможность назначить пациенту раннюю лучевую и химиотерапию.
Однако проблема в том. Что именно на начальной стадии биопсия может не дать 100% результата, так как при взятии образца ткани в анализ могут не попасть пораженные болезнью клетки.
Поэтому в случае сомнений настоятельно рекомендуется дополнить биопсию пункцией шейных лимфоузлов. В этом случае точность исследования и постановка верного диагноза будут гарантированы.
Проверить на рак горла: какие анализы надо сдать?
Неумолимая статистика говорит, что на рак горла и гортани приходится практически 60% от всего числа выявленных злокачественных опухолей. Этому имеется свое объяснение — именно через эти органы в легкие поступает загрязненный уличный воздух.
Симптоматика и ее проявления
Нельзя просто обратиться к врачу, и сказать: «осмотрите меня на предмет рака». Вот на какие признаки требуется обратить внимание:
- боли в горле, имеющие постоянный характер;
- голос человека без видимой причины изменился;
- стало трудно глотать;
- появилось затрудненное дыхание, особенно при дыхании через рот;
- внешний вид слизистой претерпел некоторые изменения;
- на гортани появились пятна красно и белого цвета, нарывы и гнойники.
Также стоит обратить внимание на следующие проявления:
- хронический кашель;
- снижение веса;
- ухудшение состояния зубов;
- боли в ушах острого характера;
Многие первоначальные признаки напоминают простуду, однако имеются и отличия — нет температуры и насморка.
Только обращение к медикам поможет поставить точный диагноз, никаких интернетов или так было у знакомых.
К кому же обращаться, и какие анализы надо сдать на рак горла?
К какому врачу обратиться?
Многие могут сразу сказать — раз рак, то нужно обращаться к онкологу. Но дело в том, что мы еще не знаем, рак это или нет. Поэтому первое обращение к ЛОРу. А вот если он ваши опасения подтвердит, то тогда в дело вступает онколог. Обычно перед тем, как направить пациента на исследования, он опрашивает обратившегося:
- симптомы, заставившие обратиться к медикам;
- когда они появились?
- характер болей;
- имеется ли кашель, и какой он;
- исследования, проведенные лором;
- не болел ли кто в роду раковыми заболеваниями;
- и какие вредные привычки имеются у пациента.
Для постановки правильного диагноза врач будет использовать следующие методы: лабораторные исследования, биопсия, аппаратные методики, инструментальные обследования. При необходимости могут быть проведены консультации со специалистами узкого профиля.
Лабораторные исследования
В список входят следующие обследования — общий анализ крови, мочи, РВ, исследование крови на сахар, определение группы крови и ее резус-фактора. При общем анализе внимание буде обращено на следующие показатели:
- уровень гемоглобина;
- количество лейкоцитов;
- СОЭ — скорость оседания эротрицитов.
Данный анализ проводится постоянно — при постановке диагноза, перед операционными вмешательствами и перед каждым курсом химии.
Любые отклонения от нормы являются поводом для беспокойства.
Если уровень гемоглобина и количество лейкоцитов минимальны, то предварительно требуется привести показатели в норму.
Биохимия
Она необходима для оценки работоспособности внутренних органов. Итоги укажут на пораженный орган и где локализуются метастазы. Но как можно по результатам биохимии можно узнать рак:
- концентрация альбумина и общего уровня белка снижается по мере роста опухоли;
- если метастазы поразили желчный пузырь и ЖКТ, то будет повышение уровня щелочной фосфатазы;
- при распространении метастазов в печень происходит повышение билирубина и АЛТ;
- концентрация мочевины в крови повышается при распаде опухоли и интоксикации организма;
- метастазы затронули печень, легкие, репродуктивные органы — узнать это можно по повышению уровня сахара.
Онкомаркеры
Данный метод сравнительно молод и по сравнению с биопсией не так травматичен. Но и точность несколько снижена. Проводится процедура следующим образом:
- в течение нескольких месяцев у пациента берется кровь из вены;
- также в течение этого времени проводят исследования для выявления в крови пациента белковых соединений, характерных именно для рака гортани.
Известно более сотни онкомаркеров, но на практике применяется порядка тридцати. Они представляют собой специфические тела, вырабатываемые раковыми клетками. У здорового человека они отсутствуют или присутствуют в незначительном количестве. При определении рака гортани используются следующие виды онкомаркеров:
- CSS — присутствует в крови здорового человека в количестве не более 1.5 нг/мл. небольшое повышение уровня является свидетельством зарождения онкозаболевания. Повышение концентрации в два раза уже характеризует об имеющемся раке. Также данный онкомаркер исследуют после хирургического вмешательства — если он показывает повышенный уровень, то это означает, что не все раковые клетки удалены и возможен рецидив болезни.
- CYFRA 21-1 — в норме не превышает следующих показателей — 2.3 нг/мл. если же его значение выше 3, то это уже является свидетельством рака. Еще большее увеличение показателей означает, что метастазами заражены практически все внутренние органы.
Используется еще один онкомаркер — СА 19-9. правда для диагностирования рака гортани только его показателей недостаточно. Необходимы подтверждения еще от других источников.
Биопсия
Наиболее информативное исследование, помогающее достоверно подтвердить диагноз. Под микроскопом проводится исследование кусочка ткани. Который обычно получают из гортани при прямой ларингоскопии. Также материал для обследования можно получить в результате других процедур. Забор производится при помощи специальной иглы.
Если в результате исследования материала в нем были обнаружены атипичные клетки, то можно с уверенностью говорить о злокачественном процессе в организме.
Также данное исследование позволяет уточнить конкретную форму рака. В этом случае легче будет прогнозировать дальнейшее развитие заболевания.
Например, при третьей стадии рака гортани метастазы обнаруживаются в региональных лимфоузлах. Это позволяет не только подтвердить ранее озвученный диагноз, но и определить стадию заболевания.
Данная процедура является обязательной при диагностировании злокачественных заболеваний.
Аппаратные методики
Наиболее современными из них являются компьютерная и магнитно-резонансная томография. Во время обследования медики получают послойные изображения опухоли, место локализации, структуру и размер.
Также в обязательный комплекс обследований при подозрении рака горла входит и рентген. Он позволяет выявить метастазы в легких и лимфоузлах.
Также обязательной процедурой является электрокардиография. От ее результатов зависит назначение лечебных мероприятий, ведь излишне ослабленная сердечно-сосудистая система может и не выдержать их.Иногда после рентгенологического исследования медики назначают бронхоскопию. Она назначается, если наличие метастазов в легких и средостении при помощи рентгена не доказано. И лишь введение бронхоскопа позволяет обнаружить наличие новообразований.
Инструментальные обследования
Первой из них применяется непрямая ларингоскопия. Проводится она следующим образом — язык пациента прижимается при помощи шпателя, в ротовую полость вводится небольшое зеркало.
С ее помощью врач проводит визуальный осмотр рта и зева. Плюсы метода — можно проводить в кабинете врача, она не требует специальной подготовки.
Минус — низкая информативность, лишь в 30% случаев удается выявить рак данным методом.
Больше возможностей у прямой ларингоскопии. Аппаратура для проведения этой процедуры имеется практически во всех медучреждениях. При помощи гибкой трубки ларингоскоп вводится в гортань через нос. Процедура проводится под местной анестезией. Кроме этого в нос пациента закапывают средство для уменьшения отека и выработки слизи.
Также медики используют пальпацию лимфоузлов шейного и челюстных отделов. Данный метод помогает узнать состояние региональных узлов. Например, увеличенные плотные узлы, спаянные с ближайшими тканями, говорят о наличии метастазов в них и том, что болезнь переходит в третью стадию.
Для уточнения полученных результатов назначается УЗИ шейного отдела. Это позволяет оценить плотность, размер и локализацию воспаленных узлов. Ведь при пальпации многие лимфоузлы не прощупываются. А вот ультразвуковое исследование тщательно их визуализирует.
Определяем рак гортани самостоятельно
Это, конечно, громко сказано, ведь диагностировать рак без врачебного вмешательства практически невозможно. Но необходимо обращать внимание на следующие симптомы:
- боль, не проходящая длительное время с невозможностью снятия обычными анальгетиками;
- голос беспричинно становится сиплым или хриплым;
- непрекращающийся кашель;
- в горле постоянно ощущается посторонний предмет;
- боли при глотании, дыхании через рот и при разговоре.
За такой симптоматикой может проследить каждый человек, особенно если в семье уже имеется больной раком.
Поводом обращения к врачу должно стать продолжительность указанных симптомов сроком более двух недель.
Теперь вы знаете, как проверить горло и гортань на рак. Надеемся, что в статье вы нашли ответы на свои вопросы.
i Пожалуйста оцените статью,
мы старались:
Биопсия слизистой гортани
Биопсия – это изъятие фрагмента ткани для последующего изучения под микроскопом. Данный метод проводится врачом-отоларингологом нашей клиники для диагностики заболеваний гортаноглотки.
Показания для взятия биопсии
Гортаноглотка – самый нижний отдел глотки.
О ее заболеваниях свидетельствуют следующие симптомы:
- боль в горле, усиливающаяся при глотании
- першение в горле
- ощущения кома, инородного тела в горле
- афония или дисфония – отсутствие голоса или его изменение (хриплость, осиплость)
- отек шеи, распространяющийся на нижнюю часть лица
- увеличение регионарных шейных, подчелюстных лимфоузлов
- затруднение дыхания, шумное, свистящее (стридорозное) дыхание
- кашель, кровохаркание.
Многие из этих симптомов встречаются при простуде. Настораживает, если они не связаны с переохлаждением, держатся долго, и не исчезают после приема антибиотиков, противовоспалительных средств.
В таких случаях первое, о чем следует подумать – о возможной раковой опухоли гортани. Помимо рака могут быть и другие причины, связанные с доброкачественными опухолями (полипы, фибромы), хроническим инфекционным или неинфекционным воспалением слизистой гортаноглотки.
Наличие объемного опухолевого образования подтверждает КТ, МРТ гортани. Уже на основании этих данных мы можем предварительно судить о виде опухоли. Окончательный диагноз мы ставим только на основании данных биопсии и микроскопического гистологического исследования.
Методика биопсии слизистой гортаноглотки
Незадолго до биопсии мы обследуем пациента на наличие противопоказаний, среди которых:
- нарушения свертывания крови
- простудные заболевания и другие остро протекающие инфекции
- обострение хронических заболеваний
- другие состояния, сопровождающиеся тяжелым состоянием пациента
- непереносимость используемых препаратов
- психические расстройства.
Обо всех принимаемых препаратах нужно обязательно проинформировать врача. В день взятия биопсийного материала следует воздержаться от курения, приема пищи, питья. Непосредственно перед диагностической процедурой нужно удалить съемные зубные протезы.
Сама процедура взятия материала может осуществляться несколькими способами:
Исследование проводится в положении сидя. Пациент запрокидывает голову, и врач вводит в ротовую полость зеркало. В отраженном от света зеркале получается перевернутое изображение гортаноглотки и гортани. Врач визуально оценивает состояние исследуемых участков, и с помощью гортанного выкусывателя берет ткань для исследования.
Процедура эта довольно травматичная, и перед ее проведением глотку орошают растворами местных анестетиков. Для предупреждения нежелательных реакций вводят и другие препараты: антигистаминные, противорвотные, глюкокортикоиды, холинолитики. Тем не менее, даже несмотря на местную анестезию и медикаментозную поддержку взятие биоптата таким способом сопровождается болью.
Возможны и другие нежелательны явления: усиленное слюноотделение, отек слизистой, рвотные позывы, и даже спазм ой щели с удушьем. Ведь гортаноглотка изобилует рефлексогенными зонами. К тому же у части пациентов из-за анатомических особенностей очень трудно взять исследуемый материал. Поэтому данный метод биопсии гортаноглотки сейчас практически не используют.
Ее еще называют жесткой или ригидной ларингоскопией. Здесь врач использует ларингоскоп – прибор, представляющий собой тубус со съемным клинком. Изогнутый клинок своей конфигурацией повторяет контуры полости рта, и снабжен источником света. Посредством введения клинка в ротовую полость врач осматривает гортаноглотку и гортань, и берет материал для гистологической диагностики.
Боль, механическое раздражение слизистой оболочки гортаноглотки клинком ларингоскопа тоже может повлечь за собой нежелательные, и даже опасные явления. Поэтому диагностику проводят под общим обезболиванием, под наркозом. Это сопряжено с некоторыми техническими неудобствами и с дополнительным риском для здоровья пациента. Поэтому ригидная ларингоскопия – тоже не лучший метод биопсии.
Для взятия биоптата слизистой используется назофарингоскоп. Это оптический прибор, разновидность эндоскопической аппаратуры, снабженный гибким периферическим концом с источником света и видеокамерой. Этот гибкий конец прибора врач вводит через носовые ходы, носоглотку, ротовую часть глотки, и далее в гортаноглотку.
Прибор подключается к компьютеру. Благодаря цифровому увеличению на экран монитора проецируется изображение высокой четкости. Материал берется посредством микрохирургического инструментария, проводимого через инструментальный канал прибора.Данный метод удобен и для врача, и для пациента. Повреждение тканей при взятии образца ткани минимально. Вероятность технических трудностей, ошибок, и осложнений близка к нулю. Поэтому именно к эндоскопической биопсии мы прибегаем для диагностики опухолевых заболеваний гортаноглотки.
Как делают биопсию гортани, противопоказания, ход выполнения, возможные осложнения
Продолжительная охриплость, болевой синдром в горле при отсутствии простудной патологии – тревожные сигналы. Подобная клиническая картина иногда говорит о наличии аномальных образований в гортани. Поэтому если рентгенологическое изучение или компьютерная томография выявила опухоль, то специалисты применяют биопсию.
Что это такое
Биопсия горла – главный способ диагностирования раковых поражений. Цель манипуляции заключается в иссечении незначительной части новообразования, чтобы провести гистологическое исследование с помощью микроскопа. Благодаря такой процедуре определяется характер дефекта и клеточное строение.
Инструментальное взятие образца дефекта гортани – основной метод диагностирования рака горла. Эффективность данной манипуляции составляет 90-95%.
Более того, процедура позволяет своевременно начать терапию злокачественного поражения в виде химиотерапии, лучевого лечения. Несмотря на высокоточные результаты, дополнительно делается пункция регионарных лимфатических узлов.
Показания
Биопсия используется при подозрении на раковую опухоль. Однако часто бывает, что гистологическое обследование выявляет лишь доброкачественное новообразование. Кроме наличия подозрений, процедура выполняется для гистологического анализа тканевых структур, чтобы установить тип рака и подобрать правильное лечение, а также для дифференциальной диагностики опухоли.
Немаловажным показанием к проведению забора кусочка патологического образование считается присутствие у пациента таких тревожных проявлений, как:
- Длительное першение в горле, раздражающий кашель при отсутствии простуды.
- Осиплость, охриплость голоса.
- Проблемы с глотанием.
- Поперхивание при проглатывании жидкой пищи.
Более поздние стадии злокачественного образования сопровождаются ощущением чужеродного предмета в глотке, отечностью шеи, болевым синдромом в ушах, ухудшением дыхания. Если присутствуют все клинические признаки одновременно, то показана срочная компьютерная томография с последующей биопсией.
Противопоказания
Диагностическая манипуляция не доставляет пациенту неприятных ощущений, но при наличии противопоказаний биопсия способна вызвать серьезные осложнения. Запрещено проводить процедуру, если больной страдает патологией свертываемости крови, так как это чревато кровотечениями. В данном случае специалист обязан сделать диагностику злокачественного новообразования более безопасным методом.
Также не рекомендуется проводить забор кусочка опухоли при тяжелом состоянии пациента, так как манипуляция лишь ухудшит ситуацию. Еще одно абсолютное ограничение – обострение хронического воспаления в носоглотке, гортани. Биопсия разрешается только после проведения лечебной терапии.
Биопсия – инструментальный метод диагностики новообразования в гортани доброкачественного или злокачественного характера. Назначается такая манипуляция при наличии тревожных симптомов или подозрений на развитие раковой опухоли.
Ход процедуры
Забор незначительного кусочка новообразования выполняется под местным обезболиванием. Для этого врач обрабатывает необходимую область антисептическим препаратом.
Если нужно сделать манипуляцию ребенку или эмоционально лабильному пациенту, то используется общий наркоз.
При этом сама биопсия проводится под постоянным визуальным контролем с помощью эндоскопии гортани, прямой или непрямой ларингоскопии.
Для захвата и иссечения участка подозрительной тканевой структуры применяется гортанный выкусыватель. Если используется эндоскоп, то специалист захватывает ткань благодаря специальным миниатюрным щипцам, которые доставляются в гортань через рабочий канал инструмента.
После этого иссеченный кусочек опухоли отправляют в гистологическую лабораторию для дальнейшего микроскопического изучения. Тщательное исследование подозрительной тканевой структуры длится неделю.
После проведения необходимых диагностических манипуляций врач-гистолог интерпретирует результаты и делает заключение, в котором указывает присутствие или отсутствие клеток новообразования. Если биопсия выявила злокачественную опухоль, то обязательно должен указываться морфологический тип рака.
Забор биологического материала вызывает позывы к рвоте, поэтому выполняется на пустой желудок. Во время захвата и иссечения образца врач постоянно визуально контролирует ситуацию с помощью эндоскопа или ларингоскопии.
Последствия и осложнения
Биопсия считается сложным и травматическим методом диагностики, после которого иногда развиваются дискомфортные ощущения или осложнения. Наличие болевого синдрома в шее и горле после процедуры не требует лечебной терапии, так как подобные последствия самостоятельно исчезают спустя несколько часов.
После манипуляции возможно появление кровохарканья вследствие кровотечения. Такой симптом свидетельствует о механическом повреждении участка изъятия биологического материала. Если кровотечение продолжается дольше двух часов, то рекомендуется обратиться к специалисту, проводившему забор тканевой структуры.
Еще одним последствием проведенной биопсии считается появление отечности слизистой оболочки гортани. Вследствие этого у пациента возникает нарушение глотания, дыхания. Если отсутствовали ограничения к прохождению данной диагностики, то отек самостоятельно проходит без осложнений для организма.
