Боль в горле в одном точке, жёлтые пятна
Содержание
Что означают желтые пятна на миндалинах?
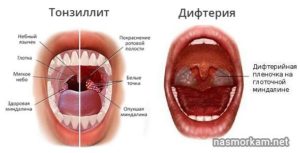
Пятна на миндалинах на научном языке называются тонзиллолитами. Они могут быть желтыми, желто-белыми, серыми, коричневыми и даже красными.
Как правило в этих точках содержится кальций, но могут быть и другие минералы, а также различные остатки пищи. А это в свою очередь создает благоприятную среду для размножения микроорганизмов и способствует поддержание воспалительного процесса.
По мнению специалистов желтые пятна на миндалинах являются одним из признаков хронического тонзиллита.
Причины появления пятен на миндалинах
Миндалины (или гланды) – это элемент иммунной защиты организма. На них находятся углубления – лакуны, благодаря которым различные болезнетворные организмы не распространяются дальше. Они попадают в лакуны, где погибают под воздействием иммунитета.
Помимо бактерий и вирусов в лакунах могут оставаться лейкоциты и остатки пищи. Однако, если организм здоров, эти углубления достаточно быстро очищаются самостоятельно. Но, если миндалины воспалены, то на них образуются пробки, способные доставить много неприятных ощущений.
Зачастую они являются симптомом лакунарной ангины или хронического тонзиллита.
В качестве причин появления пятен на миндалинах также можно назвать следующие заболевания: дифтерия, молочница, стоматит, атопический дерматит (который может возникать из-за проблем с желудком).
К самому воспалению миндалин и появлению белых пятен на них зачастую приводят такие инфекции как стафилококк и стрептококк.В здоровом организме эти инфекции могут дремать и никак не проявляться, но стоит иммунитету ослабеть из-за каких-либо негативных факторов внешней среды – и они просыпаются, а человек уже через несколько часов начинает чувствовать дискомфорт в горле и другие неприятные симптомы.
Симптомы проявления патологического состояния
Появление пятен на миндалинах часто является признаком их воспаления, которое сопровождается следующими симптомами:
- Мягкие образования на миндалинах различных цветов, доставляющие дискомфорт;
- Повышенная температура;
- Слабость, повышенная утомляемость;
- Першение и боли в горле;
- Кашель, который усиливается ночами;
- Ломота в костях и мышцах;
- Осиплость или потеря голоса.
Повышенная температура – возможный симптом желтых пятен на миндалинах
Не у всех симптомы выглядят именно так, ведь пятна могут появляться не только из-за тонзиллита или ангины. Однако именно эти заболевания являются наиболее частой причиной.
Диагностика
Обратиться за медицинской помощью можно к терапевту или отоларингологу. Врач скорее всего направит пациента на дополнительные анализы, такие как:
- Общий анализ крови;
- Анализ крови на биохимию;
- Общий анализ мочи;
- Мазок из гортани для точного определения возбудителя инфекции.
В некоторых случаях больного могут также направить на УЗИ, рентген и на электрокардиограмму, так как при болезнях подобного рода часто страдает сердце.
Помимо консультации ЛОРа может понадобиться помощь таки специалистов как: миколог, иммунолог, дерматолог, инфекционист.
Методы терапии
Бороться с пятнами на миндалинах можно различными способами. Но прежде всего стоит посетить лечащего врача и следовать его рекомендациям. Важно помнить, что появившиеся пятна (пробки) ни в коем случае нельзя пытаться убрать самостоятельно, так как очень высок риск получить различные осложнения.
Полоскания в данном случае не помогут, вед они способны омыть только поверхность гланд, а внутрь лакун жидкость попасть не сможет. Кроме того, нельзя пытаться вскрыть пятна, надавливая на них или на миндалины пальцем или твердыми предметами.
Часть содержимого при это действительно может выделяться, но оставшееся забьется внутрь еще глубже, а еще это дополнительно травмирует и без того воспаленную слизистую.
Как правило, у взрослых появление пятен на миндалинах либо не доставляет особых неудобств, либо наоборот сопровождается высокой температурой и вынуждает к постельному режиму. В последнем случае может потребоваться госпитализация.
Лечение в условиях клиники
Лечение проводится комплексно и зависит от причин, вызвавших заболевание. Госпитализация необходима только, если заболевание протекает в тяжелой форме.
Если заболевание проходит тяжело, то может понадобиться госпитализация
Для начала необходимо устранить очаг инфекции – это может быть не только простуда, но и болезни полости рта, например, гингивит, кариес, пародонтит.
При хроническом наличии пятен врач может назначить промывание лакун, которое выполняется раз в полгода специальными антисептическими растворами. Жидкость для промывания в основном готовят на основе таких препаратов как фурацилин, йодинол, мирамистин.
Данная разновидность лечения выполняется только Лор-врачом в поликлинике или в стационаре. После промывания полость рта обрабатывается антисептическим раствором, например, таким как сепсис плюс.
Если причиной заболевания стал вирус, то будут назначены средства, относящиеся к группе противовирусных препаратов, таких как кагоцел, амизон, новирин. Если же инфекция носит бактериальную природу, то назначается эритромицин, амоксиклав или цефалексин. Когда белы пятна вызваны молочницей – используются противогрибковые средства, например, флуконазол, дифлюкан.
После этой процедуры обычно назначения терапия с использованием антибиотиков и полосканием антисептическими препаратами. В некоторых случаях дополнительно могут быть назначены такие физиотерапевтические процедуры как ионофорез, УВЧ, лазер, фонофорез и не только.
Курс лечения в среднем длится 5 – 10 дней.
Важно помнить, что прием антибиотиков нельзя прекращать раньше назначенного срока, так как болезнь может перейти в хроническую форму или привести к развитию серьезных осложнений.
Если медикаментозная терапия не дала результата пациенту может быть предложено удаление гланд. Однако, врачи все же советуют прибегать к операции только в самом крайнем случае, так как миндалины выступаю в качестве фильтра болезнетворных организмов и их удаление может привести к повышению частоты заболеваний.
Домашние способы терапии
Лечение в домашних условиях допускается только после консультации врача, если болезнь не слишком запущена.
Чаще всего терапия домашними средствами осуществляется в качестве дополнения к медикаментозной терапии. Например, будет полезно полоскание отварами таких лекарственных трав как: ромашка, шалфей, календула, эвкалипт.
Помогут и согревающие компрессы, но их использование допустимо только после консультации с врачом.
Растворы для полоскания часто рекомендуют готовить на основе соды с добавлением пару капель йода. Это средство обладает противовоспалительным действием и превосходными антисептическими свойствами. Хороший эффект также дают картофельные ингаляции.Достаточно всего 5 – 7 минут подышать над варёным картофелем, накрывшись одеялом, чтобы почувствовать облегчение. Но при этом важно учитывать, что пар не должен быть слишком горячим, иначе вместо положительного эффекта можно получить ожог слизистой оболочки гортани. Такие ингаляции желательно делать на ночь, после них не рекомендуется выходить на улицу.
При желании можно также подышать над горячей водой с парой капель эфирного масла шалфея или эвкалипта.
В дополнение к полосканиям могут быть порекомендованы ингаляции, различные леденцы, и спреи, которые будут оказывать местное действие на ротовую полость, например септолете, нео-ангин, орасепт.
При температуре выше 38 градусов допускается прием жаропонижающих средств, например, парацетамола или ибупрофена.
Полоскание – домашний способ лечения желтых пятен на миндалинах
Желательно также пить побольше воды. Еда должна быть мягкой, чтобы не травмировать воспаленную слизистую. Вода и пища должны быть теплыми. Слишком низкая или высокая температура может привести к усугублению болезни.
При отсутствии температуры прием антибиотиков не обязателен, достаточно полосканий антисептическими растворами.
Профилактические меры
В качестве индивидуальных профилактических мероприятий можно посоветовать действия, направленные на укрепление иммунной системы организма, а также закаливание.
Чтобы пятна на миндалинах не появлялись важно вовремя лечить недуги верхних дыхательных путей, а также заболевания полости рта. Кроме того, следует избегать дыхания ртом.
Так как это переохлаждает и пересушивает слизистую горла, что создает благоприятную среду для развития болезнетворных микроорганизмов.
Белые точки на горле: причины и лечение. Если не проходят
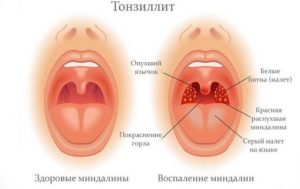
Нередко люди сталкиваются с тем, что у них образуются белые точки в горле. Подобное может наблюдаться как у взрослого, так и у ребенка.
Но причины подобного явления могут крыться в абсолютно различных заболеваниях от относительно безобидных до грозящих смертельной опасностью. Поэтому важно знать, когда обращение к врачу необходимо в кратчайшие сроки, а когда с этим можно повременить.
Белые точки на горле: что это такое?
Белые бляшки в горле в большинстве случаев представляют собой скопления отмерших клеток слизистой оболочки и бактерий, которые могут принадлежать к числу условно-патогенных и патогенных.
Как правило, это стрептококки и стафилококки разных видов, постоянно находящиеся на слизистых оболочках ротовой и носовой полости и вызывающие воспаление только при снижении местного иммунитета, то есть при создании благоприятных для них условий.
Отложения могут иметь разную форму и величину. Они могут формироваться по бокам, то есть на миндалинах, и на стенках горла.
В таких случаях периодически люди могут замечать их отделение. Зачастую это происходит во время разговора, кашля или крика.При этом могут отходить только небольшие кусочки бляшки или шарики целиком. Но они всегда имеют неприятный, отталкивающий запах.
В других ситуациях белое в горле является скоплением гнойных масс, которые покрывают слизистые характерным налетом или образуют пятна. Также иногда можно разглядеть особого рода хлопья и белые точки на задней стенке.
Практически всегда подобное сопровождается тем, что больно глотать, и лихорадкой. Нередко пациенты испытывают чувство присутствия инородного тела и жалуются на першение.
Высыпания особого рода, представляющие собой прыщики или пузырьки, способны покрывать как гланды, так и заднюю стенку горла. Они могут иметь разный размер и форму, но всегда наполнены прозрачным содержимым.
О чем говорит появление белых точек в горле: причины образования
Главной причиной того, что появились белые болячки, является активность микроорганизмов. В качестве таковых могут выступать бактерии, вирусы и грибки.
Именно на основании того, какой конкретно микроорганизм поразил слизистые оболочки и спровоцировал развитие воспалительного процесса, может диагностироваться одна из следующих патологий:
Тонзиллит. Острая форма этого заболевания называется ангиной.
Чаще всего она возникает у детей и проявляется сильными болями при глотании, наличием белого, трудно отделяемого налета на гландах, жаром. При этом обычно отсутствует насморк, что позволяет отличить ангину от ОРВИ.
У взрослых же чаще диагностируется хронический тонзиллит, который протекает вяло, без температуры, но при нем регулярно образовываются крупинки или тонзиллярные пробки в лакунах (углублениях) миндалин.Иногда их можно рассмотреть невооруженным глазом, но чаще так называемые катышки скрыты в естественных углублениях гланд и выглядят, как мелкие желтые точки в горле.
Герпетическая ангина.
Это вирусное заболевание, причиной которого становится один из штаммов вируса герпеса. При ней образуются пупырышки, которые постепенно трансформируются в пузырьки на слизистых.
Также типична высокая температура, слабость, кашель, насморк, боли в мышцах, горле и расстройства пищеварения. При этом обычно герпетическая ангина наблюдается с июня по сентябрь.
Кандидоз.
Грибковая инфекция, вызываемая Candida albicans, развивается на фоне ослабленного иммунитета и сопровождается сухостью во рту, покраснением и отечностью тканей, дискомфортом и творожистым налетом.
Дифтерия.
Для этого опасного инфекционного заболевания типично образование плотного сероватого налета на поверхности миндалин, который очень сложно удалить механическим путем. Также наблюдается сильная боль в горле, осиплость, лихорадка, насморк, затруднение дыхания.
Таким образом, если появилась белая точка в горле, что это точно сможет сказать только врач. При этом если она не проходит в течение длительного времени или наблюдается ухудшение общего состояния, следует обратиться к специалисту как можно скорее.
Белые точки в горле у ребенка
У детей грудного возраста основной причиной появления белесого налета на слизистых ротовой полости выступает кандидоз. Это обусловлено полной стерильностью кожи и слизистых малыша при рождении.
Поэтому, вдыхая воздух, получая материнское молоко или смесь из бутылки, засовывая в рот пальцы, грудничок заселяет ротовую полость микрофлорой. Иногда таким образом он заражается грибковой инфекцией, что вызывает появление неприятных симптомов.
На горле у ребенка дошкольного возраста белый налет чаще всего образуется на фоне острого тонзиллита. Ангина – исключительно бактериальное заболевание, чреватое тяжелыми осложнениями, потому к нему нужно относиться со всей внимательностью и не пренебрегать антибиотиками.
Красное горло с белыми точками у ребенка крайне редко говорит о наличии дифтерии, поскольку большинство современных людей вакцинировано от этого крайне опасного инфекционного заболевания.В любом случае, если у ребенка присутствуют пятнышки на гландах, особенно на фоне жара и плохого общего самочувствия, его следует сразу же показать врачу.
К какому врачу обращаться?
Диагностика и лечение болезней горла – задача отоларинголога или, как его еще называют, ЛОРа. При отсутствии этого узкого специалиста в районной поликлинике можно обратиться к терапевту, детей же направляют к педиатру.
Если общее состояние больного неудовлетворительное, наблюдается повышенная температура и слабость в теле, не лишним будет вызвать на дом доктора. Он осмотрит пациента и на основании своих предположений назначит лечение или рекомендует пройти дополнительные обследования.
Лечение
Характер терапии подбирается на основании того, что вызвало маленькие белые точки в горле. Поэтому врач может назначить:
Местные и системные антибиотики. Спреи Биопарокс, Полидекса, Изофра или Ринил показаны при легких формах бактериальной инфекции. В более тяжелых без применения системных препаратов обойтись не удается. К числу таковых принадлежат Оспамокс, Аугментин, Флемоксин Солютаб, Сумамед, Хемомицин и т. д.
Растворы антисептиков (Хлорофиллипт спиртовой, Ротокан, Мирамистин, Гивалекс, Ангилекс, Фурацилин). Эти медикаменты призваны уничтожить патогенные микроорганизмы на поверхности слизистых оболочек при любых видах инфекции.
Противогрибковые препараты (Фуцис, Микомакс, Микосист, Кетоконазол, Пимафуцин, Нистатин, Клотримазол и пр.) используются для терапии кандидоза и на фоне антибиотикотерапии.
Антигистамины (Кларитин, Лоратадин, Супрастин, Эриус) необходимы для ликвидации отечности и предотвращения возникновения аллергической реакции на другие принимаемые медикаменты.
Противовирусные препараты (Иммунал, Кагоцел, Лавомакс, Изопринозин, Протефлазид, Имудон) назначаются с целью повышения иммунного ответа и ускорения наступления выздоровления.
Для каждого больного перечень необходимых лекарств подбирается индивидуально. Крайне важно, чтобы горло с белыми точками осмотрел специалист и подобрал оптимальную терапию.
Самолечение же способно привести к существенному ухудшению состояния и развитию осложнений. А при дифтерии промедление с введением специальной противодифтерийной сыворотки, уничтожающей выделяемые возбудителями токсины, подобное чревато тяжелейшими осложнениями, вплоть до смерти.
Физиотерапия
Но при хроническом тонзиллите только использования медикаментов недостаточно. В таких случаях дополнительно показано прохождение физиотерапии и обязательно промывания гланд в условиях ЛОР-кабинета.
Эта процедура считается самой эффективной для устранения пробок. Ее суть состоит в вымывании напором антисептического раствора образований из лакун миндалин.
Также пациентам может назначаться:
- УВЧ;
- ультразвуковая терапия;
- облучение ультрафиолетом;
- электрофорез.
Все эти методы повышают эффективность медикаментозной терапии. Они назначаются курсами по 10–12 процедур.
Как лечить в домашних условиях?
Если мелкие белые точки в горле у взрослого спровоцированы хроническим тонзиллитом, можно попробовать устранить неприятно пахнущие пробки в домашних условиях. С этой целью можно использовать:
Полоскания вышеперечисленными растворами антисептиков, в том числе и отварами или настоями лекарственных трав. Выраженными антисептическими и противовоспалительными свойствами обладают средства на основе цветков календулы, ромашки аптечной, травы череды и т. д. Также эффективным средством считается раствор соли и соды, взятых по 1 ч. л. на стакан теплой воды.
Ингаляции с физиологическим раствором или «Боржоми». Процедуры, выполненные с этой минеральной водой, обладающей уникальным составом, помогают несколько разрыхлить ткани миндалин. Это способствует более легкому и быстрому отхождению пробок. Также могут применяться паровые ингаляции с отваром цветков ромашки, зверобоя и эфирными маслами эвкалипта, чайного дерева и пр.
Также в рамках самолечения допускается применение средств для устранения симптомов заболевания:
Антисептические леденцы и спреи (Орасепт, Ангилекс, Гивалекс, Стрепсилс, Септолете, Фарингосепт, Лисобакт) показаны при любых воспалительных поражениях слизистых оболочек горла. Они способствуют устранению болевых ощущений и патогенной микрофлоры.Жаропонижающие (Панадол, Нурофен, Имет, Рапимиг) используются для снижения температуры.
Тем не менее любые народные средства можно начинать применять только при условии отсутствия аллергии на них. При этом любые попытки самостоятельно механически удалить пробки или пятно гноя могут закончиться плачевно, поскольку во время процедуры очень легко повредить поверхность слизистой и занести в рану инфекцию.
Но при герпетической ангине любые ингаляции и согревающие процедуры противопоказаны. Они могут лишь привести к распространению инфекции по организму.
Оперативное лечение
Хирургическое вмешательство показано исключительно при хроническом тонзиллите, который с большой долей вероятности приведет к распространению патогенной микрофлоры и воспалительного процесса на другие органы и системы, а также:
- не поддается консервативному лечению;
- часто обостряется;
- протекает с выраженными симптомами и нарушает привычный уклад жизни больного.
Суть операции состоит в удалении необратимо измененных миндалин вместе с их капсулами, переставших выполнять свои функции и превратившиеся из органа иммунной системы в хронический очаг опасной инфекции. Она называется тонзиллэктомией и проводится практически в любой поликлинике.
Подобное хирургическое вмешательство выполняется под местным наркозом. Оно может выполняться как традиционным путем, так и с помощью лазера, но в любом случае занимает не более получаса.
После операции раневая поверхность покрывается белым налетом, который постепенно сходит на протяжении 10 дней. Но полное заживление происходит только спустя 3 недели.
Какие могут быть осложнения, если не лечить?
Наличие хронического очага инфекции в организме способно привести к распространению патогенных микроорганизмов и поражению ими других органов. Чаще всего от этого страдают:
Если же присутствует гнойник или при попытках удалить пробки механическим способом образуется открытая рана, микробы способны проникнуть в кровеносное русло. Подобное чревато развитием сепсиса – заражения крови, в половине всех случаев приводящее к смерти пациента даже при своевременном обращении за медицинской помощью.
Отсутствие же лечения при дифтерии и несвоевременное введение антидифтерийной сыворотки чревато развитием тяжелых поражений нервной системы и смертью больного.
Профилактика
В профилактических целях рекомендуется:
- правильно питаться и включить в свой повседневный рацион свежие овощи и фрукты в достаточных количествах;
- ежедневно гулять на свежем воздухе;
- укреплять иммунитет путем закаливания;
- избегать контакта с больными инфекционными болезнями;
- повысить физическую активность;
- регулярно делать влажную уборку в доме и проветривать помещение.
Немаловажно делать профилактические прививки, согласно графику вакцинации, причем не только детям, но и взрослым. В частности, прививка от дифтерии, которая взрослым показана каждые 10 лет, способна создать крепкий иммунитет и максимально снизить риск заражения возбудителем патологии.
Красная сыпь в горле: причины и возможные заболевания
Красные пятна в горле у ребёнка в большинстве случаев сигнализируют о заражении ОРВИ, но могут быть признаком детской инфекции. У взрослых высыпания не всегда связаны с болезнями носоглотки. В любом возрасте сыпь может означать развитие аллергической реакции на продукты питания.
По виду, цвету и форме красных пятен в горле отоларинголог или педиатр в большинстве случаев определяет, заболевание. Но бывает, что при подозрении на особо опасную инфекцию потребуется микроскопическое или бактериологическое исследование мазка из носа и ротовой полости.
Причины сыпи в горле
Мелкие красные пятна в горле на небе у ребёнка редко связаны с тяжёлым заболеванием. Обычно они являются признаком детской инфекции или аллергической реакции.
Хотя при ОРВИ они тоже появляются, но не являются признаком, по которому врачи ставят диагноз. Дети, посещающие дошкольные учреждения, заражаются различными детскими инфекциями.
Причины появления красных пятен:
- корь;
- скарлатина;
- дифтерия;
- герпесная ангина;
- ветряная оспа;
- краснуха.
Сыпь в горле отличается локализацией, цветом и формой. Помимо пятен, каждому заболеванию соответствует комплекс других симптомов – температура, наличие или отсутствие кожных проявлений. При одних пятнах в горле общее состояние мало изменяется, при других сопровождается интоксикацией.
Скарлатина
Инфекция, вызванная стрептококком группы A, начинается внезапно с повышения температуры, болей в горле, рвоты. Вскоре увеличиваются лимфоузлы. На фоне бледного носогубного треугольника на второй день заболевания появляется сыпь по всему телу.
На третий день в горле у ребёнка возникают ярко-красные пятнышки на языке в виде спелой малины. Именно этот характерный признак позволяет сразу поставить диагноз скарлатины. Заболевание продолжается 1–2 недели. Лечение в основном проводят дома, но в тяжёлых случаях госпитализируют.
Краснуха
Вирусное инфекционное заболевание протекает с повышенной температурой, увеличением лимфоузлов, болями в суставах, светобоязнью. Заразиться краснухой очень легко, достаточно побыть несколько минут в одном помещении с больным.
Подвержены заболеванию в основном дети дошкольного возраста. Внимание! Инфекция представляет опасность для беременных женщин. Вирус краснухи повреждает плод.
Первые признаки инфекции:
- першения в горле;
- кашель;
- насморк;
- температуры поднимается до 39.0 °C;
- появляется мышечная слабость как проявление интоксикации вирусом.
В этот же день выступают красные зудящие высыпания по коже всего тела. У взрослых они имеют вид красных овальных пятен. Для детей характерна мелкая сыпь. Одновременно появляются красные точки в горле, которые держатся 2–3 дня.
Специального лечения пятен в горле нет. Терапия сводится к лечению основного заболевания. Кожный зуд снимается гелем Фенистил. Больной может находиться в затемнённой комнате, чтобы не раздражать глаза светом.
Для ускорения выведения вируса из организма необходимо употреблять много жидкости – морса, чая с лимоном. Фрукты и соки укрепляют иммунитет, поэтому обязательно должны входить в рацион.
Инфекционный мононуклеоз
Красными пятнами на задней стенке горла сопровождается также инфекционный мононуклеоз. Заболевание начинается по типу ангины с повышенной температурой, лихорадкой, болями при глотании.
Характерный признак болезни – увеличение шейных и подчелюстных лимфоузлов.
Важно! Вирусная инфекция сопровождается изменениями формулы крови. Повышается количество лимфоцитов, моноцитов и РОЭ (реакция оседания эритроцитов). При осмотре зева на небе выделяются красные пятна и увеличенные миндалины.
Симптоматическое лечение проводят жаропонижающими средствами. Для укрепления иммунитета назначается комплекс витаминов.
Герпангина
Герпетическая ангина развивается при внедрении в организм вируса Коксаки. Проявляется заболевание характерными высыпаниями в горле – беловатые язвочки на небе, окружённые красной каймой.
По такому отличительному признаку на фоне повышенной температуры тела врач устанавливает диагноз без дополнительного обследования.
Болезненные афты в ротовой полости сопровождаются единичными высыпаниями на коже рук, ягодицы. Пятна в горле болезненны при глотании, поэтому ребёнок теряет аппетит.
Иногда присоединяется диарея, колики в животе. Во время лечения необходимо соблюдать постельный режим. Ребёнку полезно принимать много жидкости. Из меню исключается грубая пища.
Корь
Инфекция проявляется повышенной температурой до 40 °C, болями в горле, насморком и кашлем. Когда эти симптомы начинают проходить, на внутренней поверхности щёк появляются белые пятна. Сливаясь, они сопровождаются покраснением, распространяющимся на небе.
При кори красные пятна на горле у ребёнка появляются не всегда. Основным признаком этой инфекции считается сыпь на теле и лице.
Лечение проводят дома симптоматическими средствами, соблюдая щадящую диету. В рацион включают фрукты, богатые витаминами для укрепления защитных сил.
Инфекционная эритема
Это заболевание вызвано парвовирусом человека, передающимся воздушно-капельным путём. Инфекция возникает в любом возрасте, но чаще поражает детей с пониженным иммунитетом. В начальной стадии болезнь начинается признаками простудного заболевания:
- повышение температуры с ознобом;
- насморк;
- сухость и першение в горле;
- покраснение склер глаз;
- затем возникает сыпь на теле, а на четвёртый день заболевания появляется зудящее красное пятно в горле, напоминающее ожог.
Кроме этого, на коже конечностей и ягодиц, появляется сыпь. Характерно, что она не распространяется на лицо.
Лечение зависит от того, в какой форме протекает инфекция. Назначаются антигистаминные препараты. При болях в суставах и лихорадке применяются нестероидные средства Ибупрофен, Нурофен. Тяжёлая степень эритемы не обходится без применения глюкокортикоидных препаратов.
Аллергическая сыпь
Появление в горле красных пятен у детей при аллергии встречается нечасто. Провоцирует реакцию организма домашняя пыль, шерсть животных или пыльца растений и деревьев. Но чаще это случается при непереносимости пищевых продуктов.
У чувствительных людей аллергия возникает после применения зубной пасты, растворов для полоскания горла. Аллергия распространяется сыпью на коже в виде крапивницы, причём имеет особенности:
- симметричность;
- зуд и жжение кожи в местах высыпания;
- тенденция к слиянию пятен;
- отсутствие гипертермии.
Аллергическая реакция в горле может принимать опасную форму в виде отёка Квинке. При этом Пятна в горле сильно отекают, перекрывая просвет дыхательных путей. Асфиксия угрожает жизни.
Внимание! Если появилось затруднённое дыхание, сердцебиение, отёк губ и ушей, необходимо вызвать скорую помощь.
Ветряная оспа
Возбудитель инфекции – один из многочисленных штаммов вируса герпеса. Заражение происходит при контакте с больным ветрянкой или опоясывающим лишаем. Течение болезни у детей обычно лёгкое, но взрослые переносят инфекцию тяжело. Первые признаки оспы:
- кашель;
- насморк;
- боли в горле:
- повышение температуры.
Уже на следующий день заболевания на коже образуются сначала папулы, которые быстро заполняются жидкостью. Затем поражаются слизистые оболочки ротовой полости в виде красных пятен в горле и на небе.
Они распространяются на внутреннюю сторону щёк, язык и губы. Высыпания болезненны даже во время разговора, сопровождаются зудом, вызывают постоянный дискомфорт.
В качестве лечения применяется полоскание горла раствором Фурациллина не менее 8–10 раз в сутки. Приготовить лекарство дома несложно. Достаточно всыпать 10 измельчённых таблеток в 1 литр воды, прокипятив 2–3 минуты. На каждую процедуру расходуется полстакана тёплого раствора.После полоскания Фурациллином пузырьки смазывают обезболивающими мазями и гелями Солкосерил, Виферон, Каргель трижды в день после еды. Применяется при ветрянке облепиховое масло для обработки полости рта.
Другие причины высыпаний в горле
В любом возрасте иногда высыпания сигнализируют об опасных заболеваниях:
- Пиогенная гранулёма проявляется выпуклыми красными пятнами на стенке горла. Опухолевидные формирования обусловлены переполнением капилляров.
- Красные пятна в горле у взрослого возникают при синдроме Капоши.
- Злокачественные образования формирование наблюдаются у людей, страдающих ВИЧ-инфекцией.
Пациенты страдают болями во время еды, поэтому стараются быстро прожевать пищу. Это приводит к нарушению пищеварения. Опасные заболевания подтверждаются микроскопическим и бактериологическим исследованием крови.
Как видим, красные пятна в горле нельзя оставлять без внимания. Высыпания должны настораживать, побуждать к посещению отоларинголога или педиатра. Нельзя предпринимать какие-либо меры до установления диагноза. Народные и домашние методы смазывают картину заболевания, препятствуя своевременному профессиональному лечению.
Белые пятна в горле на гландах – причины и лечение налета на миндалинах
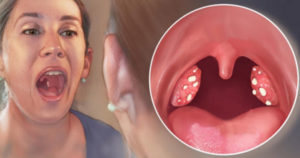
Нередко люди сталкиваются с тем, что у них образуются белые точки в горле. Подобное может наблюдаться как у взрослого, так и у ребенка.
Но причины подобного явления могут крыться в абсолютно различных заболеваниях от относительно безобидных до грозящих смертельной опасностью. Поэтому важно знать,
когда обращение к врачу необходимо в кратчайшие сроки, а когда с этим можно повременить.
Афтозный стоматит
Возникновение афтозного стоматита в большинстве случаев обусловлено снижением иммунной защиты. Различают несколько форм патологии (фибринозный, некротический, грандулярный, рубцующий и деформирующий стоматит).
Для заболевания характерно появление афт с белесоватым налетом. Иногда визуализируются некротические участки слизистой в ротоглотке. Температура при этом не повышается. Изъязвления в зависимости от глубины могут эпителизироваться в течение 2-4 недель. При наличии глубоких язвенных дефектов возможно формирование рубцов.
Лечебная таксика при стоматите заключается в укреплении иммунной системы и применении местных методик.
Для этого используются антисептические, противовоспалительные и обезболивающие препараты для полоскания, смазывания афт и пораженных миндалин. Благодаря анестезирующему компоненту в лекарствах уменьшается болезненность.
Также применяются медикаменты с гормональными, сосудистыми компонентами, которые ускоряют регенерацию тканей и заживление афт.
В связи с тем, что не всегда заболевания сопровождаются лихорадкой, следует обращать внимание на такие клинические симптомы, как боль, сухость в ротоглотке, а также ухудшение общего состояния (снижение аппетита, сонливость или слабость).
Б елые точки в горле в подавляющем большинстве случаев ассоциированы с микозными (грибковыми) поражениями ротоглотки и/или полости рта. Речь идет о самых разных заболеваниях. Роднит их одно: почти все они лечатся в рамках приема врача-отоларинголога.
Если горло в белых точках рекомендуется насторожиться: не только сами болезни несут опасность, но и их осложнения. Как показывает медицинская статистика (а за ней и практика), развитие указанного симптома наблюдается у 15% пациентов на первичном обращении к врачу-отоларингологу или стоматологу.
Хронический тонзиллит
Гнойные пробки в миндалинах регистрируются при хроническом тонзиллите. Его развитие обусловлено:
- снижением иммунитета на фоне туберкулеза, онкопатологии или сопутствующей декомпенсированной соматической патологии;
- состоянием после тяжелой инфекционной болезни (скарлатина, дифтерия, грипп);
- сильным общим переохлаждением (промокание под дождем, влияние морозного ветра);
- приемом больших доз антибактериальных, гормональных и химиотерапевтических препаратов на протяжении длительного времени;
- неполноценным носовым дыханием (поллиноз, травматическое или врожденное искривление перегородки, аденоидит, опухоли);
- хроническими заболеваниями носоглотки (гайморит, фронтит);
- кариесом, гингивитом, наличием съемных зубных протезов, что повышает риск поддержания хронического инфицирования.
Зачастую в процессе диагностики выявляется бактериальный возбудитель стафилококковой или стрептококковой группы.
Выраженность клинических признаков зависит от агрессивности болезнетворных микроорганизмов и устойчивости иммунной системы против инфекции. Различают несколько форм хронического течения ангины:
- простая, при которой регистрируются только местные проявления. Они представлены отеком, гипертрофией дужек, наблюдаются гнойники на гландах, особенно в лакунах. Сохранение инфекционно-воспалительного процесса поддерживается присутствующими бактериальными возбудителями и гнойными пробками. При пальпации близко расположенных лимфоузлов отмечается их чувствительность, отечность и увеличенный размер. Отсутствие общих симптомов указывает на локализованных воспалительный очаг без распространения бактерий по всему организму;
токсико-аллергическая 1 степени – проявляется местными и системными клиническими признаками. Они обусловлены генерализацией инфекционных микроорганизмов. Помимо местных симптомов человека беспокоит суставная, загрудинная боль и выраженное недомогание.
В процессе обследования на электрокардиограмме не регистрируются какие-либо нарушения кардиальной работы и поражения миокарда. Каждое последующее обострение хронического тонзиллита характеризуется более продолжительным периодом выздоровления.
Иные инфекционные болезни, например, ОРВИ, дифтерия, грипп также протекают в более тяжелой форме;
- токсико-аллергическая 2 степени, когда распространение инфекционных возбудителей приводит к появлению органной дисфункции. Так, отмечается ренальная, печеночная недостаточность, нарушение работы сердца. С помощью электрокардиографии удается выявить изменения кардиального ритма из-за поражения миокарда. При ультразвуковом, рентгеновском и эндоскопическом исследовании диагностируется органная патология. В ходе лабораторной диагностики (анализ крови, мочи) устанавливается тяжесть поражения внутренних органов.
Гной в горле при длительном сохранении и частых обострениях хронического тонзиллита осложняется паратонзиллярным гнойником. Из системных осложнений стоит выделить:
