Меланома ин ситу какое лечение после иссечения
Содержание
Рецидив меланомы на послеоперационном рубце: признаки, стадии развития, симптомы и прогнозы
За злокачественной меланомой закрепилась репутация полной непредсказуемости, тем не менее, в сравнении с другими раковыми процессами достаточно много известно про закономерности её прогрессирования.
Как выглядит рецидив меланомы?
Рецидивное новообразование отличается от первичной меланомы не столько внешним видом, сколько общим объемом поражения. Нередко вторичные образования очень похожи на ранее удаленное материнское, только их много больше, они могут быть крупнее или мельче.
В отечественной онкологии различают четыре вида рецидивов меланомы по классификации Вагнера:
- местные — опухоль располагается точно в зоне первичной операции;
- транзитные метастазы или сателлиты — рядом с рубцом, но не ближе 2 сантиметров, могут локализоваться не только в коже, но и в подкожно в клетчатке;
- регионарные метастазы — поражение злокачественным процессом лимфатических узлов вблизи зоны операции;
- отдалённые метастазы — вторичные меланомные опухоли в других органах и тканях.
У пациента могут быть рецидивы любого вида и в любом наборе, и все сразу, что неудивительно для столь агрессивной опухоли.
Причины рецидива меланомы
Предполагается, что источником развития рецидивной или метастатической опухоли становится злокачественная клетка, сохранившаяся в кровеносном или лимфатическом сосуде. На вероятности возврата болезни сказывается агрессивная биология меланомной клетки и её способность к длительному выживанию.
Замечено, что рецидивный процесс характерен для молодых людей от 30 до 50 лет, а сроки прогрессирования ассоциированы с полом. К примеру, поражение регионарных лимфоузлов у женщин случается на первом году после удаления меланомы, у мужчин — на втором-третьем, отдаленные метастазы у мужчины вероятны в первые 3 года после лечения, у женщины — после 3 лет.
Толщина первой опухоли коррелирует с частотой прогрессирования, при толщине более 2 мм у 8–9 пациентов из десятка скорее всего появятся метастазы в лимфоузлах.
В клинических исследованиях разработан стандартный подход к расстоянию от опухоли до линии разреза в зависимости от толщины опухолевого узла, так не менее полсантиметра отступают при минимальной высоте, при более чем 2-миллиметровой толщине узелка от него отходят на 2 сантиметра.Как недавно выяснили, на вероятности рецидивирования мало отражается объём первичной операции, но при недостаточном объеме иссечения, когда в краях удаленных тканей при гистологическом исследовании находят злокачественные клетки, не позже 8 недель выполняется повторная операция или проводится облучение с профилактической лекарственной терапией.
Места локализации
Две трети рецидивов — это метастазы, одна треть — узловые образования в зоне первой операции. Локализация материнской опухоли сказывается на судьбе пациента:
- у каждого третьего, оперированного по поводу меланомы кожи головы и шеи, развиваются опухоли в рубце, причём у женщин беда случается в первый год после лечения;
- транзитные метастазы имеют самую большую процентную долю в группе меланом конечности, такой вариант прогрессии у женщин развивается через пятилетку после иссечения, а в мужской популяции — на втором и третьем году после операции;
- при исходном поражении кожи ноги чаще всего, у семи из десяти обнаруживают вторичные опухоли в лимфоузлах, у женщин в ближайший год, у мужчин чуть позже;
- первичный процесс на туловище у каждого четвёртого осложняется отдаленными метастазами.
Признаки и симптомы меланомы
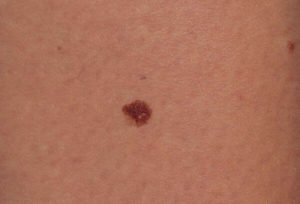
Признаки рецидивного образования в коже и мягких тканях не отличаются от таковых при первичной опухоли, к ним применим тот же диагностический алгоритм: асимметричность и неровность окраски, неровность краёв и нестабильность состояния. Размеры весьма вариабельны — от крошечных до гигантских «с голову младенца».
Симптомы метастазов зависят от места расположения, так при поражении легких может быть кашель с одышкой, при метастазировании в головной мозг — нарушение зрения, головные боли, рвота, судороги.
Регионарное метастазирование проявляется увеличением пакета лимфоузлов, с последующим прорастанием опухоли в мягкие ткани и блокировкой рядом проходящих сосудов, что осложняется отёком конечности.
Клинические исследования доказали, что выявление прогрессирования болезни до появления симптомов существенно улучшает перспективы на жизнь. Течение болезни всегда индивидуально, поэтому наблюдение после лечения должно опираться на биологические характеристики злокачественной опухоли. В Европейской клинике делается всё для раннего обнаружения и предотвращения проблем со здоровьем.
Группы рецидива
В 1985 году отечественный онколог Анисимов предложил для удобства описания клинической картины подразделять рецидивные опухоли на шесть групп:
- Первая — круглые и немногочисленные образования, часто вне рубца и преимущественно подкожно — в жировой клетчатке, нередко подпадают под критерии «транзитного» метастаза по Вагнеру.
- Вторая — множественная неправильной формы кожная и подкожная инфильтрация, сопровождающая сосуды и нервы, предполагается, что внешнюю картину рецидива формируют опухолевые клетки, прижившиеся в мелких сосудиках.
- Третья — непосредственно связанные с зоной операции узелки, разросшиеся из оставшихся в коже злокачественных клеток.
- Четвёртая — полициклические множественные образования.
- Пятая — множество выбухающих узелков, нередко на ножке, как грибы сморчки.
- Шестая — комбинация всех пяти вариантов.
Классификация в клинической практике используется редко, потому что оценка результатов лечения базируется исключительно на размерах узлов, а не на внешнем виде.
Частота возникновения
При любом виде и размере меланомы самый частый вариант прогрессии после операции — метастазы в другие органы почти у 60% больных.
Самый опасный период — первые три года после хирургического вмешательства, но на первом году у 60% более вероятны метастазы в регионарных лимфоузлах. При 1 и 2 стадии частота поражения лимфоузлов невысока — у каждого пятого, и совсем редко — менее 5% поражается послеоперационный рубец.
Из-за развития рецидивов заболевания только 60% больных живет больше пятилетки, но болезнь способна вернуться и через 15 лет — у 7%, и после 25 лет — у 10%. У каждого пятого с неважным индивидуальным прогнозом, тем не менее, в ближайшие 5 лет рецидива не возникает.
Диагностика
Обследование проходит аналогично диагностике первичного процесса. Особенность диагностики прогрессирования — четкое соблюдение графика регулярных осмотров, что позволяет выявить процесс в самом начале и до появления клинических симптомов.
В европейских странах рекомендуют посещать онколога каждые 2 месяца на протяжении первого года после операции, на втором году — ежеквартально, и далее наблюдаться, не сбавляя интенсивности, поскольку чаще всего рецидивы случаются в первые три года.
Ранняя диагностика рецидива меланомы сегодня объективная реальность. В каждом клиническом случае в Европейской клинике используется индивидуальная программа диагностического поиска, исключающая как избыточность обследования, так и его недостаточность.
Лечение
Лечение местного рецидива в рубце, транзитных метастазов и изменённых лимфатических узлов аналогично тактике при первичной опухоли — оптимальна операция в том числе с пластическим закрытием большого дефекта тканей.
Адъювантное лекарственное лечение после операции — норма, из лекарств используется то, что ранее не применялось для профилактики, правда выбор небольшой: альфа-интерферон и ипилимумаб.
При метастазах в другие органы встает вопрос о лекарственной терапии, и в первой линии прибегают к иммуно-онкологическим препаратам в сочетании с таргетными лекарствами при наличии мутации генов.
Выбор препаратов большой, поэтому при отсутствии результата или прогрессировании на фоне лечения во второй линии прибегают к ранее не использованным лекарствам. Химиотерапия при рецидиве меланомы используется в последнюю очередь совсем не из-за выраженных побочных реакций, проблема в невысоком результате.
При поверхностных образованиях возможна лучевая терапия.
Профилактика
Не существует специфической профилактики, воздействующей на факторы риска прогрессирования, но избегание солнечной инсоляции играет позитивную роль и в предотвращении рецидивирования.
Аналогичную задачу решает и визуальный контроль невусов у переболевшего меланомой пациента с обязательным соблюдением графика медицинских осмотров.
Чем опасен рецидив
Рецидив при меланоме — это не только появление злокачественного образования в рубце, но и метастазы. Чаще всего ими поражаются лимфатические узлы, легкие, кожа, головной мозг и печень. Возможность удаления рецидивного образования открывает перспективы на долгую жизнь, если операция технически невыполнима, то настоящее и будущее будет занято лекарственной терапией.
Выживаемость при множественных органных метастазах не превышает полугода, результаты лекарственной терапии оставляют желать лучшего даже при использовании инновационных иммуноонкологических препаратов, которые редко обещают более двух лет жизни.
Прогноз
Ежегодно меланома диагностируется в среднем у 15 человек из каждых ста тысяч взрослых, умирает примерно 3 больных, причем при достаточно стабильной смертности в последнюю четверть века мужчины стали гибнуть чаще. Пол многое определяет в прогнозе заболевания при прочих равных условиях, но молодые переживают заболевание с меньшими трудностями.
Вероятность смерти при позднем рецидиве многократно ниже, чем при раннем. Раннее выявление прогрессирования обещает лучшие результаты лечения.
Крайне сложно прогнозировать течение меланомы, потому что даже распространенный процесс не считается безусловно смертельным, это злокачественное заболевание не часто оправдывает ожидания. Не гадайте «быть или не быть», обратитесь к специалистам при наличии проблем, а лучше до их появления — мы всегда поможем.
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Список литературы
1. Семилетова Ю.В., Анисимов В.В., Вагнер Р.И. /Лечение больных первичной меланомой кожи. Современное состояние проблемы // Сибирский онкологический журнал. 2010. № 4.2. Семилетова Ю.В., Анисимов В.В., Лемехов В.Г. и соавт.
/Факторы риска рецидивов после радикального лечения меланомы кожи//Сибир.онко.журн.; 2012. № 2 (50)3. Строяковский Д. Л., Абрамов М. Е., Демидов Л. В. и соавт.
/Практические рекомендации по лекарственному лечению меланомы кожи // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том 8)4. de Vries E., Bray F.I., Coebergh J.W., Parkin D.M.
Лечение МЕЛАНОМЫ IN SITU – Рекомендации Британской ассоциации дерматологов (перевод и адаптация проф. Святенко)
Эта статья была написана, чтобы помочь Вам больше узнать о меланоме in situ. Она расскажет Вам, что это такое, что ее вызывает, что можно сделать по этому поводу, и где Вы можете узнать больше информации.
Что такое меланома in situ?
Меланома in situ – самая ранняя стадия рака кожи, называемая меланомой. «In situ» означает, что раковые клетки не имели возможности распространяться в другую часть тела.
У около 7 000 человек в Великобритании диагностируют меланому каждый год. Слово «меланома» происходит от греческого слова «мелас», что означает «черный».
Меланин – это пигмент, который придает коже свой естественный цвет. Меланин производится в коже пигментными клетками, называемыми меланоцитами.
После того, как наша кожа подвергается воздействию солнечного света, меланоциты образуют больше меланина, и поэтому кожа становится темнее.
Меланоциты иногда растут вместе в группах или скоплениях, которые известны как родимые пятна. У большинства людей от 10 до 50 родинок и часто они темнее, чем окружающая кожа.
Меланомы могут возникать в или вблизи родинки, но также могут появляться на коже, которая выглядит вполне нормально. Они развиваются, когда пигментные клетки кожи (меланоциты) становятся злокачественными и размножаются бесконтрольно. Затем они могут вторгаться в кожу вокруг них и могут также распространяться на другие области, такие как лимфатические узлы, печень и легкие.
В меланоме in situ раковые клетки ограничены верхним слоем кожи (эпидермисом) и все они содержатся в области, в которой они начали развиваться.
Они не начали распространяться или расти в более глубокие слои кожи и не стали инвазивными. Перспектива отличная.Это связано с тем, что в верхнем слое кожи нет кровотока или лимфатических каналов, через которые могут распространяться аномальные клетки.
Меланома in situ может быть вылечена, если она полностью вырезана (иссечена). Однако если не удалить с соответствующей хирургией, она может превратиться в инвазивный рак.
Вот почему важно удалить меланому in situ с небольшим краем нормальной кожи (адекватный хирургический запас) и узнать о профилактических мерах, которые Вы можете предпринять, что снизит риск возникновения другой меланомы в будущем.
Что вызывает меланому in situ?
Самой важной предотвратимой причиной является воздействие слишком большого количества солнечного света, особенно в течение первых 20 лет жизни. Люди, у которых было много солнечных ожогов, подвергаются особому риску. Использование искусственных источников ультрафиолетового света, таких как солярии, также повышает риск получения меланомы, даже если кожа загорает без сгорания.
Некоторые люди с большей вероятностью склонны к меланоме, чем другие:
- Люди, которые легко сгорают на солнце, подвергаются особому риску. Меланома чаще всего встречается у людей светлой кожей, которые плохо загорают. Часто они имеют светлые или рыжие волосы, синие или зеленые глаза, и склонны к веснушкам.
- Меланома чаще встречается у женщин, чем у мужчин. Она крайне редко встречается у детей, но это второй наиболее распространенный рак у людей в возрасте от 15 до 34 лет.
- Риск увеличивается, если у другого члена семьи есть меланома. Люди, у которых уже есть одна меланома, подвергаются повышенному риску получить еще одну.
- У некоторых людей много необычных (нетипичных) родинок. Они, как правило, больше обычных родинок, присутствуют в больших количествах и имеют несимметричные края или цветовые узоры. Существует тенденция к тому, чтобы эти родинки могли появляться в семьях и увеличивали риск получения меланомы. Он называется синдромом атипичного невуса.
- Меланомы встречаются реже у темнокожих людей. Когда они появляются, они часто находятся на руке или ноге, необычные места для меланомы у людей со светлой кожей.
- Давние эпизоды сильного солнечного ожога, часто с пузырями, особенно в детстве, повышают риск развития меланомы. Однако не все меланомы вызваны воздействием солнца, а некоторые могут появляться на коже, которая обычно не подвергается воздействию солнца.
- Люди с большим количеством (более 50) обычных родинок или с очень большими (более 20 см в диаметре) темными волосатыми родимыми пятнами имеют риск развития меланомы немного выше среднего.
- Люди с подавленной иммунной системой (например, в результате ВИЧ-инфекции или приема иммунодепрессантов, возможно, после трансплантации органов) имеют повышенную вероятность развития меланомы.
Является ли меланома in situ наследственной?
Около 1 из 10 людей с меланомой имеют членов семьи, у которых также был один. На это есть несколько причин. Светлая кожа наследуется, в то время как атипичные родинки и склонность иметь большое количество обычных родинок также встречаются в семьях.
Каковы симптомы меланомы in situ?
Многие меланомы начинаются как незначительные изменения размера, формы или цвета существующего невуса; другие начинаются как темная область, которая может выглядеть как новая родинка. Большинство меланом in situ не вызывают никаких симптомов, таких как зуд, боль, жжение, саднение или кровотечение.
Как выглядит меланома in situ?
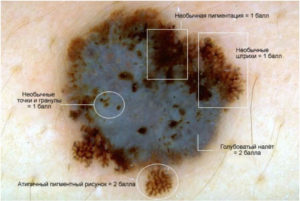
Система ABCDE расскажет Вам о некоторых признаках, которые нужно искать, сравнивая меланому in situ с обычным невусом. Меланома может проявлять одну или несколько из следующих особенностей:
- Асимметрия – две половины области отличаются по своей форме.
- Граница – края области могут быть несимметричными или размытыми, а иногда и с выступами.
- Цвет – он может быть неравномерным. Могут быть видны различные оттенки черного, коричневого и розового.
- Диаметр – большинство меланом имеют диаметр не менее 6 мм.
- Эволюция – быстрое изменение в ранее существовавшем невусе.
Меланомы могут появляться на любой части кожи, но у мужчин они наиболее распространены на торсе и у женщин на ногах.
Как диагностируется меланома in situ?
Если Вас вообще беспокоят изменения в родинке или новой пигментированной области, появившейся на Вашей коже, Вы должны поскорее увидеть своего врача.
Переменные ABCDE, перечисленные выше, иногда можно найти в совершенно безопасных состояниях, и Ваш врач может успокоить Вас.
Однако если у Вас все еще есть сомнения, Ваш врач направит Вас к дерматологу-консультанту, который изучит эту область и примет решение о необходимости его удаления.
Если родинку необходимо исследовать под микроскопом, вся подозрительная область будет удалена под местным наркозом (процедура, известная как иссечение) и отправлена в лабораторию для исследования.
Если область слишком велика, чтобы легко удаляться, будет взят ее образец (предварительная биопсия).
Если обнаружена меланома, в отчете о патологии будет представлена информация, которая поможет спланировать следующий шаг лечения.
Можно ли вылечить меланому in situ?
Да, перспективы меланомы in situ превосходны. Она очень редко возвращается, если полностью удаляется. Кроме того, поскольку она была «in situ», у нее не было бы возможности распространяться в других местах тела.
Как следует лечить меланому in situ?
Лечение меланомы in situ является хирургическим. Нет другого лечения доказанной пользы, и обычно никаких других тестов не требуется.
Людям, у которых была удалена меланома in situ, может потребоваться другая операция, чтобы иссечь более широкий край и уменьшить вероятность возвращения меланомы на исходном месте.
Во время операции некоторые здоровые участки кожи будут удалены из первоначального рубца (шрама), чтобы абсолютно убедиться, что вся меланома была удалена, и это делает рубец (шрам) больше, чем раньше. Иногда требуется кожный трансплантат.
Мне нужен последующий визит?
Британская ассоциация дерматологов и другие организации здравоохранения, заявляют, что после достижения адекватного состояния люди, у которых была меланома in situ, обычно не нуждаются в последующих посещениях их специалиста.
Это связано с тем, что меланомы in situ вряд ли вернутся, как только область будет удалена.
Поскольку меланома in situ имеет отличную перспективу, Вас обычно снова можно увидеть в клинике, чтобы обсудить результат, а затем выписать.
Самостоятельный уход
Как только Ваша меланома излечится, Вы должны скорее вернуться к нормальному образу жизни. Вы также должны принять несколько разумных мер предосторожности, описанных ниже, чтобы предотвратить получение новой.
- Вы должны обследовать все области своей кожи один раз в месяц на предмет родинок, которые растут или изменяются способами, перечисленными в правилах ABCDE. Если у Вас есть какие-либо проблемы, немедленно обратитесь к семейному врачу.
- Вы также должны защитить себя от слишком большого количества солнца. Это означает, что Вам нужно избегать принятия солнечных ванн, загара и солярия. Вы можете сделать это, прикрыв себя одеждой и используя кремы для защиты от солнца, особенно если находитесь на отдыхе в жаркой стране.
- Не используйте шезлонги или солярий, даже если Вы легко загораете.Поделитесь советами защиты от солнца и другой информацией с Вашими родственниками, так как они также могут подвергаться повышенному риску получения меланомы. В частности, защитите своих детей от солнца, поскольку воздействие в детстве особенно вредно.
- Наличие меланомы имеет некоторые практические недостатки. Может быть трудно оформить страхование жизни или здоровья, особенно в течение первых пяти лет после Вашего диагноза. Однако некоторые страховые компании будут лояльными, если им будет подтверждено, что у Вас была меланома in situ, что она не является инвазивной и полностью вырезана.
Лучшие советы по защите от солнца:
- Защитите свою кожу адекватной одеждой, надевайте шляпу, которая защищает Ваше лицо, шею и уши, и пару солнцезащитных очков от ультрафиолетового излучения. УФ-защитная одежда легко доступна в магазинах или в Интернете.
- Проведите время между 11:00 и 15:00, когда солнечно, в тени. Уйдите с солнца, прежде чем Ваша кожа сможет покраснеть или сгореть. Не допускайте нахождения младенцев и маленьких детей под прямыми солнечными лучами.
- При выборе солнцезащитного крема обратите внимание на высокую защиту SPF (текущие рекомендации SPR 50 или 50+) для защиты от UVB, логотип UVA и / или 4 или 5 UVA звезд для защиты от UVA. Нанесите большое количество солнцезащитного крема за 15-30 минут до выхода на солнце, и повторно наносите его каждые два часа и сразу после купания и вытирания полотенцем.
- Солнцезащитные ширмы не являются альтернативой одежде и тени, они обеспечивают дополнительную защиту. Никакой солнцезащитный крем не обеспечит 100% защиты.
- Британская ассоциация дерматологов рекомендует Вам сообщить врачу о любых изменениях на родинке или участке кожи. Если Ваш врач обеспокоен Вашей кожей, Вам посоветуют обратиться к дерматологу-консультанту – специалисту по диагностике рака кожи.
Рекомендации по витамину D
Свидетельства, касающиеся влияния уровня сыворотки витамина D, воздействия солнечного света и потребления витамина D на здоровье, остаются неубедительными. Избегая воздействия солнечного света, если Вы страдаете от легкой восприимчивости или сокращаете риск возникновения меланомы и других раков кожи, Вы можете испытать дефицит витамина D.
Лица, полностью избегающие воздействия солнца, должны рассмотреть возможность измерения уровня витамина D.
Если уровень уменьшен или недостаточен, они, возможно, пожелают рассмотреть возможность приема дополнительного витамина D3, 10-25 микрограммов в день и увеличения потребления продуктов с высоким содержанием витамина D, таких как жирная рыба, яйца, мясо, обогащенные маргарины и злаки. Добавки витамина D3 широкодоступны в магазинах здорового питания.
Эта статья была переведена из рекомендаций Британской ассоциации дерматологов «Обзорная информация для пациента», адаптирована на русский язык профессором Святенко Т.В., г. Днепр, Украина.
http://www.derma.dp.ua
Будьте здоровы и привлекательны!Обращайтесь только к профессионалам.Используйте при изучении информации о вашей проблеме только данные доказательной медицины, такие, как приведены в этой статье.
8 шагов после удаления меланомы — после иссечения родинки

После удаления меланомы пациент подвержен риску рецидива заболевания. Также возможно образование новых опухолей. Меланома, развившаяся после удаления родинки, подлежит обследованию и как можно более оперативному удалению.
У некоторых людей после операции меланомы опухоль может быть полностью уничтожена. Однако всегда будет сохраняться риск рецидива заболевания.
У других пациентов меланома может оказаться неоперабельной, и в этом случае нужно быть готовым к проведению иммунотерапии, таргет-терапии, использованию химиопрепаратов и других методов лечения, направленных на сдерживание опухолевого роста и увеличение продолжительности жизни.
Научиться жить с раком нелегко, поскольку человек вынужден полностью менять свой образ жизни. В этом случае очень важно разработать вместе с врачом такой план:
- Ориентировочный график необходимых обследований и тестов.
- Расписание исследований, которые могут понадобиться, например, скрининг других типов опухолей и раннее выявление возможных осложнений.
- Список возможных побочных эффектов лечения.
- На что нужно обращать особое внимание и когда обращаться к врачу.
- Индивидуально подобранная диета и частота приема пищи.
- Режим физической активности и перечень возможных ограничений.
Что делать после радикального удаления меланомы?
По завершении терапии врачи по-прежнему будут внимательно наблюдать за пациентом. Наряду с риском развития рецидива меланомы, могут возникнуть и другие осложнения. Послеоперационный мониторинг за состоянием пациента будет включать:
- регулярный осмотр кожи и состояния лимфатических узлов – самостоятельно и врачом;
- в зависимости от стадии заболевания могут понадобиться контрольные инструментальные исследования (рентген, ПЭТ, КТ и др.);
- в ряде случаев для предотвращения рецидива меланомы кожи могут применяться методики с использованием лучевой терапии (местное облучение зоны опухолевого дефекта), а также протоколы с применением иммунных препаратов.
В некоторых случаях после оперативного лечения меланомы для предотвращения местного рецидива опухоли используются протоколы с применением облучения зоны опухолевого дефекта. Такой подход хоть и не гарантирует снижения частоты отдалённого метастазирования, но, по статистике, уменьшает вероятность развития местного рецидива.
В последнее время активно внедряются в практику методики с применением радиотерапии с модулированной интенсивностью, что позволяет максимально фокусировать облучение с минимальным повреждением здоровых тканей.
Использование стереотаксической радиохирургии при метастатической меланоме даёт возможность облучать непосредственно ткань вторичной опухоли, что ограничивает темпы её злокачественного роста.Применение иммунопрепаратов и использование target-терапии при лечении распространённых опухолей в 70% случаев позволяет перевести клетки опухоли в «отключённое» состояние. При этом снижается интоксикация, повышается качество и продолжительность жизни.
Наблюдение после иссечения меланомы
Частота проведения контрольных осмотров зависит от стадии опухолевого процесса. После иссечения меланомы на ранних стадиях физикальный осмотр проводится каждые 6–12 месяцев в течение нескольких лет. При отсутствии тревожных симптомов периоды между визитами к врачу могут быть продлены. И, наоборот, при наличии у пациента большого количества родинок частота осмотров может быть увеличена.
Для более толстых меланом или тех, которые были распространены за пределы кожи, типичный график осмотров может включать физикальные обследования каждые 3–6 месяцев в течение нескольких лет, после чего визиты к врачу могут стать реже.
Жизнь после удаления меланомы должна включать тщательный самоконтроль. Для самостоятельного обследования кожных покровов разработан алгоритм ABCDE:
| A | Asymmetry. Асимметрия | Отсутствие симметрии родинок является предупреждающим сигналом. |
| B | Border. Граница | Доброкачественное родимое пятно, в отличие от меланом, имеет гладкие границы. Края меланомы, как правило, неравномерны, они могут быть зубчатыми или зазубренными. |
| C | Color. Цвет | Большинство доброкачественных образований имеет однородный цвет, чаще коричневых тонов. Предупредительным сигналом является изменение окраски или смена оттенка родинки. |
| D | Diameter. Диаметр | Доброкачественные родинки обычно имеют меньший диаметр, чем злокачественные. Меланомы, как правило, имеют больший диаметр, чем ластик на кончике карандаша (¼ дюйма или 6 мм). |
| E | Evolving. Развитие | Доброкачественные родинки выглядят одинаково в течение долгого времени. Любое изменение (по размеру, форме, цвету, высоте или другому признаку) или появление каких-либо новых симптомов (кровотечение, зуд, корочка) представляет опасность. |
Можно ли снизить риск прогрессирования или рецидива меланомы?
Есть целый ряд рекомендаций, которые позволят снизить риск рецидива меланомы или её прогрессирование:
- ограничить воздействие ультрафиолетовых лучей (солнце, солярий);
- ежемесячное исследование кожных покровов (ABCDE);
- полноценный рацион;
- отказ от курения;
- занятия физической культурой;
- поддержание нормального веса.
О пищевых биодобавках
До сих пор нет научных доказательств, что прием биологически активных добавок (БАД), в том числе витаминов, микроэлементов и растительных компонентов, помогает снизить риск развития рецидива или предотвратить появление метастазов после лечения меланомы. Однако в некоторых случаях эти добавки могут быть рекомендованы в качестве дополнения к пищевому рациону. В каждом случае, принимая решение по этому поводу, желательно проконсультироваться с врачом.
О психологической поддержке
У пациентов с меланомой кожи после операции довольно часто возникают вопросы:
- Возникнет ли рецидив после удаления родинки?
- Каковы шансы, что меланома вернётся?
- Как я буду знать, если рак вернётся?
- Что я буду делать, если он вернётся?
- Когда он вернётся?
В связи с этим лечение после удаления меланомы должно включать психологическую помощь специалистов и поддержку близких родственников. Многим из них следует помочь научиться жить с неопределенностью. Несмотря на отсутствие видимых признаков рецидива в данное время, пациенты должны понимать, что заболевание может возобновиться в любой момент.
Алгоритмы самоконтроля после операции по удалению меланомы
Фонд рака кожи (Skin Cancer Foundation) рекомендует проводить исследование кожных покровов каждый месяц. Особенно это касается пациентов, прошедших лечение по поводу меланомы. Такой подход дает возможность обнаружить рецидив и выявить минимальные изменения кожи на самых ранних этапах, тем самым увеличивая шансы на проведение своевременной терапии.
Для осмотра необходимы источник света, 2 зеркала, фен, 2 стула, схема тела, карандаш.
Этап 1Нужно проверить лицо, особенно нос, губы, рот и уши (переднюю и заднюю их поверхность). Рекомендуется использовать одно или два зеркала, чтобы получить четкое представление о характере изменений.Этап 2Тщательный осмотр кожи головы с использованием фена и зеркала для более тщательной визуализации каждой области.
Этап 3Внимательная проверка рук: ладоней и тыльных поверхностей, кожи между пальцами и под ногтями. Осмотр продолжать до запястья, чтобы рассмотреть переднюю и заднюю часть предплечья.Этап 4Стоя перед зеркалом в полный рост, продолжить осмотр плечевой зоны, область локтей и всех поверхностей предплечий. Не забывать осмотреть подмышки.
Этап 5Далее надо сосредоточиться на шее, груди и туловище. Женщины должны поднимать грудь, чтобы осмотреть кожу под молочными железами.Этап 6Стоя спиной к большому зеркалу, использовать ручное зеркало, чтобы осмотреть заднюю поверхность шеи, плеч, верхнюю часть спины и те части верхних конечностей, которые не удалось рассмотреть на предыдущих этапах.
Этап 7Используя оба зеркала, осмотреть нижнюю части спины, ягодиц и заднюю поверхность обеих ног.Этап 8Осмотр проводится в положении сидя: каждую ногу по очереди установить на другой стул или кресло. Использовать ручное зеркало, для осмотра гениталий. Проверка передних и боковых поверхностей обеих ног, бедер и голеней, лодыжек, тыльных поверхностей стоп, кожи между пальцами и под ногтями.
Тщательный осмотр подошв стоп и пяток.
Такое регулярное исследование кожных покровов позволит выявить патологические изменения на самых ранних этапах.
Развитие метастазов после удаления меланомы можно обнаружить после осмотра онколога и проведения специальных исследований (УЗИ, ПЭТ-КТ, МРТ). Вот почему после лечения меланомы крайне важным является регулярное наблюдение специалиста.
При прогрессировании заболевания и появлении распространённых форм может возникнуть вопрос: сколько живут после удаления меланомы, осложнённой метастазами в другие органы? На сегодняшний день, с появлением новых прогрессивных методик, лечение метастатических форм меланомы позволяет значительно увеличить продолжительность и качество жизни.
Иммунотерапия метастатической меланомы с применением ингибиторов иммунных точек успешно используется при метастатической меланоме в случаях, когда опухоль не может быть удалена хирургическим способом.
Источники
Меланома in situ
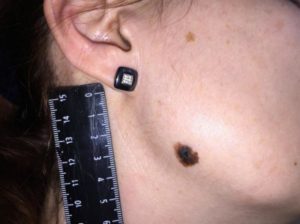
Самые агрессивные формы злокачественных новообразований могут формироваться в области кожного покрова. Так, меланома зачастую образуется из родинки или другого участка кожи.
Поскольку опухоль формируется непосредственно в изначальной анатомической области при озлокачествлении меланоцитарных компонентов, это меланома in situ. Для других онкологических заболеваний не характерно метастазирование в кожу, поэтому условно любую меланому называют in situ.
Консультация специалиста даст больному возможность больше выяснить о таком патологическом состоянии, как меланома ин ситу: форум, риски, локализация, метастазы и методы терапии.
Информация о патологии
Меланома in situ – это злокачественное новообразование кожного покрова, характеризующееся аномальным разрастанием меланоцитов. Сами по себе меланоциты являются клетками, синтезирующими темный пигмент. Такие пигментные компоненты определяют цвет кожи человека.
При этом меланома ин ситу формируется непосредственно в области кожи, а не метастазирует из других анатомических областей. Это крайне агрессивное онкологическое заболевание, быстро распространяющееся на другие органы и ткани. У мужчин меланобластомы чаще всего образуются в области спины, а у женщин – на нижних конечностях.
Зачастую опухолевый рост начинается в области родинки, поэтому обследование невусов играет важную роль в дерматологии.
Кожу человека принято считать органом, поскольку для этой анатомической структуры характерны отдельные функции. Так, кожный покров защищает внутренние органы от проникновения болезнетворных агентов, уменьшает воздействие солнечного излучения, обеспечивает терморегуляцию, выводит излишек жидкости и выполняет другие функции.
Самый поверхностный слой кожи образован «мертвыми» эпителиальными клетками, подвергнутыми ороговеванию. Злокачественные опухоли этой области могут формироваться из плоского эпителия, базального слоя и пигментных клеток.
Меланома инситу считается самой опасной формой онкологии кожи, однако такое заболевание не так распространено, как базалиома.
8 (495) 320-19-03
Круглосуточно без выходных
Некоторые типы заболевания:
- Поверхностная меланома – это наиболее распространенный тип, при котором опухоль сначала растет в горизонтальном направлении и позже проникает в другие отделы кожного покрова.
- Узловая меланобластома – второй по распространенности тип новообразования, который чаще всего диагностируют в области туловища, головы или шеи. Узловые опухоли растут быстрее других типов онкологии. Это также может быть меланобластома глаза.
- Меланома Лентиго – редкий тип патологии. Такая опухоль кожи обычно диагностируется у пожилых людей.
- Подошвенная опухоль – тип заболевания, возникающий в области ладоней и подошвы ног. Также такая опухоль может расти под ногтем.
К сожалению, меланома in situ часто диагностируется слишком поздно, когда процесс распространяется на другие ткани. Эту патологию не всегда просто обнаружить по внешним признакам, поскольку опухолевый рост может начаться в слизистой оболочке внутреннего органа или под ногтем. Единственным способом ранней диагностики является проведение скрининга для больных с предрасположенностью.
Этиология
Опухоль меланоцитов относится к хорошо изученным онкологическим заболеваниям. Современные молекулярно-генетические технологии также позволили ученым открыть новые механизмы этиологии.
Сейчас врачам известные отдельные виды предрасположенности, ассоциированные с экологическими условиями, воздействием УФ-лучей и генетикой. Знание этиологических факторов важно для понимания механизма развития болезни.
При выявлении факторов риска во время диспансеризации пациенту следует заняться профилактикой. Ежегодное прохождение обследований у дерматолога также помогает вовремя обнаружить патологию.
Меланома in situ, прогноз при которой чаще неблагоприятный, образуется по тому же механизму, что и другие злокачественные новообразования.
Постоянное действие неблагоприятных факторов запускает тот или иной сценарий злокачественного перерождения тканей, последствием которого является образование быстро делящихся клеток. Пусковым фактором обычно является экспрессия мутантного гена, так как молекулы ДНК регулируют все внутриклеточные процессы.
Противоопухолевые механизмы иммунной системы могут уничтожать отдельные аномальные клетки, однако зачастую такой защиты недостаточно для предотвращения онкогенеза.
Известные факторы риска:
- Обильное солнечное облучение в той географической зоне, где живет пациент. Неблагоприятный эффект солнца связан с наличием ультрафиолетовых лучей. Интенсивное УФ-излучение может привести к изменению генетической информации клеток.
- Склонность кожи к частому образованию пигментных пятен. Сами по себе родинки представляют собой не опасное разрастание меланоцитарных компонентов, однако всегда сохраняется риск их злокачественного перерождения при УФ-воздействии, повреждении или внутренних процессов. Наличие более ста родинок может быть фактором риска онкогенеза.
- Дефицит темного пигмента в меланоцитарных компонентах кожи (светлый тон кожи, голубые или серые глаза). Важно понять, что основной функцией пигмента является отражение избытка УФ-излучения, поэтому потемнение кожи при сильном солнечном излучении отлично защищает от такого неблагоприятного фактора. Напротив, люди, не подверженные загару, имеют повышенный риск повреждения кожи.
- Меланома in situ в семейном анамнезе. Отягощенный семейный анамнез может быть связан с передачей специфических генных мутаций детям от родителей.
- Расстройство функций защитных систем организма. Иммунокомпетентные клетки могут устранять отдельные предраковые компоненты и даже подавлять онкогенез на ранних стадиях, поэтому любые патологии иммунитета повышают риск возникновения заболевания.
- Преклонный возраст. Злокачественные опухоли кожи чаще диагностируются у людей после 50 лет.
- Естественный и искусственный загар.
Действие многих факторов риска можно без труда предотвратить с помощью профилактики, включающей ношение шляпы и солнцезащитных очков при сильном солнечном излучении. Также больным с предрасположенностью следует постоянно проходить дерматоскопию.
Профилактика крайне эффективна в случае злокачественных новообразований кожи, поскольку большинство факторов риска, так или иначе, связано с внешними воздействиями, будь то солнечные лучи или повреждение родинок. Тщательный уход за кожей помогает предотвратить опухолевый рост.
Развитие болезни и симптомы
Меланома in situ характеризуется активным разрастанием и переходом на другие ткани. На первых этапах злокачественная ткань обычно распространяется в горизонтальном направлении, не проникая в другие отделы кожной области.
Дальнейшее развитие болезни приводит к поражению глубоких анатомических структур, попаданию злокачественных клеток в лимфатическую систему и к возникновению вторичных опухолей (метастазов) в головном мозге, печени, легких или других органах.
Локализованная стадия, при которой опухоль растет в пределах кожи, гораздо лучше поддается хирургическому лечению и реже становится причиной рецидива. Напротив, метастазирующие опухоли сложно лечить.
На последних этапах развития онкологического процесса врачи зачастую ограничиваются паллиативными процедурами, направленными на замедление роста патологии облегчение состояния пациента.Симптомы патологии зависят от этапа развития злокачественного процесса. На первых этапах развития опухоли возможны только внешние изменения в измененном участке кожного покрова. Иногда пациенты замечают изменение размера или цвета родинки. Признаки поздних стадий связаны с поражением других анатомических структур.
Возможные симптомы:
- Быстрый рост родинки.
- Изменение цвета или формы невуса.
- Зуд и боль в области пигментного пятна.
- Кровоточивость в области предполагаемого озлокачествления.
- Уменьшение массы тела.
- Депрессия и апатия.
Появление таких признаков требует немедленной консультации врача.
Диагностика и лечение
Меланома in situ может быть диагностирована дерматологом или онкологом с соответствующим профилем работы.
Во время консультации доктор спросит пациента о симптомах, соберет анамнестические данные для обнаружения факторов предрасположенности и проведет осмотр кожи.
Признаки меланомы чаще всего заметны даже при обычном осмотре, однако для постановки диагноза требуются данные объективных обследований.
Назначаемые тесты:
- Цифровая дерматоскопия, дающая специалисту возможность получить изображения невуса в хорошем качестве и обнаружить пораженный участок.
- Биопсия родинки – удаление небольшого участка структуры или всего невуса для последующего гистологического анализа.
- Анализ крови.
- КТ и МРТ для поиска метастазов в органах.
Первичное лечение требует удаления патологического очага для предотвращения дальнейшего распространения злокачественных тканей. После хирургии назначаются терапевтические процедуры для уменьшения риска рецидива. На поздних этапах развития опухолевого процесса применяются паллиативные процедуры.
Терапевтические методы:
- Медикаментозное лечение с помощью химиотерапии.
- Радиационное облучение тканей.
- Таргетная терапия.
Таким образом, меланома in situ, выживаемость при которой зависит от этапа прогрессирования болезни, является злокачественной опухолью, формирующейся в кожном покрове. Ранняя диагностика улучшает прогноз.
8 (495) 320-19-03
Круглосуточно без выходных
