Опухоль Клацкина
Содержание
Опухоль Клацкина (холангиокарцинома) — лечение за рубежом
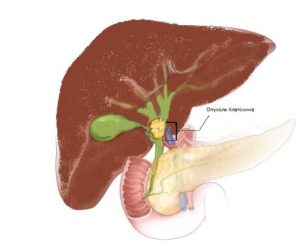
Опухоль Клацкина или холангиокарцинома – это злокачественное заболевание желчевыводящих путей. Наиболее часто опухоль локализируется в проксимальных отделах внепеченочных желчных протоков.
Злокачественное новообразование медленно прогрессирует и долгое время не вызывает никакой клинической картины.
Чаще всего опухоль Клацкина представлена аденокарциномой, в редких случаях встречаются плоскоклеточный рак и лейомиосаркома.
Впервые холангиокарцинома была описана в 1965 году патоморфологом Г. Клацкиным. Ученый сумел выделить основные морфологические особенности новообразования.
На сегодняшний день холангиокарциномы занимают весомое место в структуре рака печени и желчевыводящих путей. Существуют определенные трудности в диагностике и лечении рака внепеченочных желчных ходов, поскольку злокачественное новообразование часто прорастает в паренхиму печени. После хирургического удаления опухоли Клацкина довольно часто возникают рецидивы.
Причины холангиокарциномы
Точные причины развития опухоли Клацкина на сегодняшний день не известны. Выделяют следующие предрасполагающие факторы:
- Мужской пол
- Возраст 50-70 лет
- Желчекаменная болезнь
- Хронические воспалительные процессы желчного пузыря и желчных протоков
- Генетическая предрасположенность – синдром Lynch – колоректальный рак и рак желчного пузыря. Данное заболевание наследуется аутосомно-доминантным путем.
- Глистная инвазия желчных протоков
- Кисты печени и желчных протоков
Симптомы опухоли Клацкина
Как правило, опухоль имеет злокачественный характер и метастазирует на поздних стадиях заболевания.
Чаще всего новообразование локализируется на уровне общего печеночного протока. Также возможна локализация опухоли в правом или левом желчном ходах, иногда встречается инвазия обеих протоков.
Поскольку опухоль проявляется на поздних стадиях, длительное время пациенты не обращаются к специалисту. Наиболее характерными симптомами холангиокарциномы являются:
- Появление желтухи. Как правило, это основной симптом с которым пациенты обращаются к специалистам. Интенсивность желтухи зависит от длительности заболевания. Начинается заболевания из незначительного повышения прямого билирубина, что может наблюдаться исключительно в биохимическом анализе крови. С прогрессированием заболевания желтуха нарастает. В запущенных стадиях холангиокарциномы возникает печеночно-почечная недостаточность, интоксикационный синдром, кожный зуд, билирубиновая энцефалопатия.
- Особенностью холангиокарциномы является отсутствие болевого синдрома в правой подреберной области. Незначительный дискомфорт может присутствовать на терминальных стадиях, при выраженном застое желчи.
- Холестаз – застой желчи, проявляется кожным зудом, бесцветным стулом и темной мочой.
- отеря аппетита, немотивированная слабость, похудание. Иногда наблюдается повышение температуры тела до субфебрильных цифр.
Диагностика опухоли Клацкина
Диагностика холангиокарциномы – это сложный процесс. Очень часто обычные методы исследования неинформативны на ранних стадиях заболевания. Даже если пациенты вовремя обращаются к специалистам, правильный диагноз удается установить через некоторое время.
В клиниках Израиля, Германии и других стран за рубежом используются современные методы диагностики, с помощью которых возможна ранняя диагностика опухолей желчевыводящих путей. При необходимости пациентов наблюдают специалисты узких профилей.
Зарубежные специалисты большое внимание уделяют результатам общего осмотра пациента.
У больного с опухолью Клацкина наблюдается желтушность кожных покровов и слизистых оболочек, симптом Курвуазье – увеличенный безболезненный желчный пузырь (возникает в терминальных стадиях заболевания).После осмотра пациента, выяснение жалоб и анамнеза заболевания назначаются лабораторные и инструментальные методы исследований:
- Общий анализ крови и мочи
- Биохимическое исследование крови – при опухоли Клацкина является одним из основных методов диагностики. Злокачественное заболевание сопровождается повышением уровня общего билирубина до 250-300 мкмоль/л (при норме 20.5 мкмоль/л). Также наблюдается повышение ГГТ, трансаминаз, снижение уровня альбумина.
- Онкомаркеры СА 19-9, СА 125 – для злокачественных новообразований желчевыводящих путей не являются специфическими, однако их чувствительность позволяет заподозрить злокачественные процессы желчевыводящих путей.
- УЗИ – является обязательным методом исследования. При холангиокарциномах специалистам удается обнаружить расширение желчных протоков.
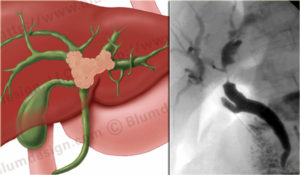
- В клиниках за рубежом при подозрении на злокачественные процессы в желчных протоках проводится чрескожная чреспеченочная холангиография под контролем УЗИ. Этот метод позволяет определить точную причину поражения желчных путей. В ходе процедуры можно провести биопсию опухоли.
- Эндоскопическая ретроградная панкреатохолангиография
- КТ, МРТ – наиболее информативные методы визуализации злокачественного новообразования.
Лечение опухоли Клацкина
Основным методом лечения холангиокарциномы уже много лет остается хирургическое удаление злокачественного новообразования.
Однако особенности анатомического строения печени и желчевыводящих протоков, а также как правило, позднее выявление опухоли составляют трудности в выполнении оперативного вмешательства. Поэтому зарубежные специалисты отдают предпочтение комбинированным методам лечения опухоли Клацкина.
Хирургический метод заключается в резекции пораженных желчных ходов с частью печени. Оперативное вмешательство выполняется совместно с сосудистыми хирургами, что обусловлено близостью к желчным ходам печеночных сосудистых структур.
Перед оперативным вмешательством все пациенты проходят обязательную предоперационную подготовку, которая заключается в нормализации нарушенных функций органов и систем, а также в снижении уровня общего билирубина (оперативное вмешательство можно выполнять при концентрации общего билирубина не выше 50 мкмоль/л).
На запущенных стадиях рака выполняются радикальные оперативные вмешательства – резекция желчных протоков, части печени и поджелудочной железы.
В нерезектабельных случаях опухоли Клацкина проводятся паллиативные хирургические вмешательства, которые заключаются в обеспечении внутреннего или наружного отведении желчи. Также выполняются малоинвазивные вмешательства – эндоскопическое и чрескожное чреспеченочное холангиодренирование.
Химиотерапия – при холангиоарциноме используется как дополнительный метод лечения. В израильских клиниках назначаются исключительно современные высокоэффективные препараты, которые губительно действуют на злокачественные клетки практически не вызывая при этом осложнений и побочных явлений у пациента.
Лучевая терапия — в клиниках за границей назначаются локальные методы лучевой терапии, которые значительно уменьшают риск системных побочных реакций и повышают переносимость лечения.
Стереотаксическая радиохирургия — современный метод лечения злокачественных новообразований, с помощью которых стало возможно эффективно бороться даже с опухолями запущенных стадий и труднодоступных локализаций. Гамма излучения не вызывают губительного влияния на здоровые клетки организма.
Раньше после лечения опухоли Клацкина возникало множество осложнений. Стремительное развитие методов оперативных вмешательств на желчевыводящих путях, использование современной малоинвазивной техники позволяют значительно снизить риск послеоперационных осложнений. После лечения в клиниках Израиля или Германии пациенты проходят индивидуальный курс реабилитации.
Опухоль Клацкина: классификация, продолжительность жизни, лечение

Иногда доктора диагностируют воротное новообразование, имеющее название Клацкина опухоль (по имени исследователя Джеральда Клацкина, описавшего ее в шестидесятых годах).
Новообразование локализуется в месте соединения левого и правого протоков в воротах печени. Такое новообразование злокачественного типа как холангиокарцинома печени поражает желчный пузырь и его протоки.
Несмотря на свое название, частота выявления внутрипеченочной опухоли составляет от шести до десяти процентов всех холангиокарцином.
Холангиокарцинома по морфологическим признакам в девяноста процентах случаев является аденокарциномой, а в остальных случаях – плоскоклеточным раком.
Риску развития злокачественного новообразования больше подвержены мужчины в возрасте от пятидесяти до семидесяти лет, у женщин патология диагностируется крайне редко.
Заболевание диагностируется у двух человек на сто тысяч населения, однако есть также люди, у которых постановка диагноза происходит посмертно, ведь образование может длительно никак себя не выдавать, а потом за короткий период времени убить больного.
Онкологическое заболевание имеет длительное вялое течение, поэтому часто обнаруживается только на последней стадии, когда хирургическое лечение уже невозможно.
Из-за позднего выявления такая патология обладает высоким процентом смертности, так как развиваясь, она пускает метастазы в печень, лимфатические узлы и органы брюшной полости.
Терапия последней стадии заключается только в облегчении симптоматики, поэтому важно на ранних стадиях провести диагностику и лечение.
Причины
Достоверно неизвестны причины, приводящие к поражению желчных путей и печени злокачественным новообразованием, но так как с заболеванием часто сталкиваются люди, имеющие склеротический холангит, то ученые предполагают, что это заболевание является предраковым. Печень в организме играет роль фильтра, потому вредные привычки, неправильное питание и прочие вредности являются факторами риска развития онкологии. Основные причины, по которым может возникнуть опухоль:
- многолетний стаж курения;
- употребление алкогольных напитков;
- наркотическая зависимость;
- употребление фаст-фуда, жирной, острой пищи, солений и т.д.;
- воздействие токсических веществ на организм;
- различные заболевания печени, например, вирусный гепатит, кисты Холедока, гепатолитиаз и др.
Заболеть онкологией могут люди, которые страдают паразитарными инвазиями. Риск развития новообразования увеличивается у людей с генетической предрасположенностью.
Классификация заболевания
Классификация новообразований Клацкина основывается на:
- типе опухоли;
- степени дифференцировки;
- локализации новообразования;
- характере патологических изменений в тканях печени;
- степени метастазирования.
В зависимости от того, где именно локализован патологический процесс, опухоль может быть следующих видов:
- Внутрипеченочное новообразование. В этом случае опухоль поражает желчные протоки, которые находятся в печени. Данный вид онкологии диагностируется в четверти всех случаев холангиокарцином.
- Внепеченочное новообразование. Такая опухоль может быть проксимальной и дистальной формы. При проксимальной опухоли происходит поражение протоков, которые находятся ближе всего к общему желчному ходу. При дистальной форме опухоль возникает в протоках, проходящих сквозь поджелудочную железу.
Самой распространенной является проксимальная внепеченочная опухоль. Иногда злокачественный процесс поражает сразу несколько протоков, и врач диагностирует мультифакторное злокачественное новообразование. По месту локализации опухоль может быть:
- Внутрипроточной;
- Инфильтрованной;
- Массивной (ограниченный узел).
Вид и локализация опухоли устанавливается после проведения диагностических мероприятий.
Стадии
Часто онкологический процесс выявляется только на последних стадиях, поэтому люди, входящие в группу риска, должны периодически проходить обследование у доктора. Всего существует четыре стадии развития патологии:
- При первой стадии опухоль не выходит за черту мышечного и слизистого слоев;
- Опухоль второй стадии доходит до внешнего слоя протока;
- При 3й стадии опухоль прорастает в печень до двух сантиметров;
- Опухоль четвертой стадии имеет большой размер, поражает всю печень и ткани поджелудочной железы с метастазами в кишечник, желудок, другие органы, а также лимфоузлы.
При последней стадии лечение уже не помогает, поэтому больному проводят только симптоматическую терапию, чтобы хоть немного облегчить его состояние.
Симптомы
Чтобы как можно раньше определить наличие такого новообразования, как опухоль Клацкина, необходимо знать ее признаки.
Когда патология только возникает, она не выдает себя никакими признаками, опухоль еще небольших размеров, поэтому не мешает желчи продвигаться по протокам.
По мере роста новообразования возникают симптомы ЖКБ (желчекаменной болезни) и механическая желтуха. Симптоматика холангиокарциномы такова:
- появляется насыщенный темный цвет мочи;
- обесцвечивается кал;
- возникает тяжесть в правом боку;
- резко снижается вес;
- возникает отвращение к еде;
- начинает болеть живот;
- возникает расстройство стула;
- на коже появляется зудящая сыпь;
- человек чувствует себя слабым и утомленным;
- во рту появляется неприятный привкус.
При возникновении хоть одного из данных симптомов необходимо обратиться к доктору.
Больным с подозрением на рак Клацкина необходимо пройти полное обследование и как можно раньше начать терапию, так как от этого напрямую зависит прогноз.
Методы диагностики
Прежде чем лечить опухоль Клацкина, необходимо провести различные лабораторные и инструментальные исследования, которые точно подтвердят ее наличие, особенно, если у больного отсутствуют симптомы болезни. Диагностика начинается со сбора анамнеза и выслушивания жалоб пациента. После этого проводится:
- Анализ крови – общеклиническое и биохимическое исследование, а также кровь на онкомаркер CA-199 и онкомаркер CA-125 (специфические белки, продуцируемые опухолью). При исследовании крови доктор видит, что лейкоциты повышены. Также повышается билирубин и показатели щелочной фосфатазы. Поздняя стадия болезни характеризуется анемией.
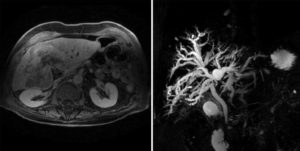
- Ультразвуковое исследование, компьютерная томография, двухфотонная эмиссионная томография – данные методы позволяют выявить новообразование размером до одного сантиметра, а также определить форму и размер опухоли, место ее локализации.
- Рентгенография с введением контрастного вещества – позволяет оценить состояние выводного отверстия в кишечнике и проводимость желчных протоков.
- Прицельная тонкоигольная биопсия – после забора материала проводится гистологическое исследование опухоли, помогающее определить ее строение и степень агрессивности.
Самым информативным диагностическим мероприятием является магнитно-резонансная томография. Процедура полностью безопасна, и при помощи нее можно определить локализацию, размер и форму опухоли.
Лечение
Основным методом лечения опухоли Клацкина является оперативное вмешательство, хотя часто новообразование расположено таким образом, что к нему очень тяжело добраться. В зависимости от размера опухоли, стадии ее развития, а также общего состояния больного, применяемая хирургическая терапия может проводиться несколькими способами:
- Холедохотомия. Лечение таким хирургическим методом проводится при небольших новообразованиях первой стадии, которые не проросли в другие органы. При таком оперативном вмешательстве врач рассекает основной желчный проток и проводит резекцию пораженного участка. Желчные протоки стентируются для облегчения оттока желчи, также может применяться такая терапия, как шунтирование.
- Лобэктомия. При такой операции опухоль Клацкина удаляется вместе с пораженной долей печени. Несмотря на то, что хирургическое вмешательство такого масштаба более обширное, чем предыдущий метод, оно дает хорошие результаты. К тому же ткани печени имеют способность к быстрому восстановлению.
- Операция Уиппла. При такой операции врач проводит удаление пораженного участка печени вместе с поджелудочной железой, желудком, двенадцатиперстной кишкой, желчным пузырем и другими органами, которые поражены метастазами. Помимо этого иссекаются регионарные лимфатические узлы. Частота летальных исходов после такого обширного оперативного вмешательства составляет сорок процентов.
При полном поражении органа может быть проведена пересадка печени, однако такая операция является очень дорогостоящей, рискованной и сложной. После оперативного вмешательства необходимо проведение нескольких курсов химической и лучевой терапии.
Такие методы убивают оставшиеся раковые клетки и предотвращают развитие рецидива. Применение химических препаратов и их дозировку врач назначает в индивидуальном порядке, в зависимости от проведенного хирургического лечения и общего состояния пациента.
Наряду с химиотерапией необходим прием иммуномодуляторов и витаминных комплексов.
Химиотерапия также может применяться в качестве самостоятельного метода в тех случаях, когда больной имеет противопоказания к проведению операции. Хирургическое вмешательство может быть опасно для пожилых людей.
При четвертой стадии болезни Клацкина оперативное лечение не применяется, поскольку не дает положительного результата.Стоит помнить, что никакое оперативное вмешательство не способно полностью излечить больного от рака Клацкина, оно проводится лишь в целях уменьшения негативного опухолевого воздействия на организм и для продления жизни пациента.
Осложнения
Онкологический процесс Клацкина часто приводит к следующим осложнениям:
- печеночной недостаточности;
- кровотечению по причине распада опухоли или ее прорастания;
- вторичным воспалительным процессам;
- абсцессу печеночной ткани и сепсису.
Если опухоль имеет большие размеры, а метастазы пошли в печень, то сдавливается воротная зона, что приводит к увеличению селезенки и асциту.
Прогноз
Сколько живут больные с опухолью Клацкина, зависит от многих факторов:
- Какой размер имеет опухоль;
- Насколько она распространилась;
- Как глубоко проросла в окружающие ткани;
- Присутствуют ли метастазы;
- Каких масштабов было проведено оперативное вмешательство;
- Какой объем ткани был удален при операции;
- Какого возраста больной и каково его общее состояние.
В основном прогностические данные опухоли Клацкина неблагоприятны, так как на сегодняшний день лечебных возможностей недостаточно для полного излечения.
Холангиокарцинома на начальных стадиях практически никогда не диагностируется, а терапия на последней стадии малоэффективна. После оперативного вмешательства продолжительность жизни больного составляет не более двух лет.
Без применения хирургического метода лечения больной проживает не дольше полугода.
Опухоль Клацкина: причины, симптомы, лечение и прогноз
Онкологические заболевания относятся к числу наиболее опасных, ведь их лечение представляет довольно сложный процесс. Многие из них диагностируются слишком поздно, что приводит к безуспешности любого рода терапии. К одному из таких заболеваний относится опухоль Клацкина или, как ее еще называют, холангиокарцинома.
Что это такое
Опухоль Клацкина (внутрипеченочный рак, холангиокарцинома) представляет собой онкологическое заболевание, которое локализуется в желчных протоках. Поражению подвергаются верхние отделы протоков, при этом опухоль может локализоваться в одном или сразу в двух протоках.
Согласно МКБ 10 Холангиокарцинома входит в группу «Злокачественное новообразование печени и внутрипеченочных желчных протоков (C22)» и находится под кодом C22.1 под названием «Рак внутрипеченочного желчного протока»
Опасность этой болезни заключается в очень сложной диагностике, поэтому своевременно удается поставить диагноз только 2% от всех случаев.
Остальные пациенты оказываются наедине со своим заболеванием, что ведет к медленному ожиданию смерти.
Как бы жестоко это не звучало, но позднее выявление этого заболевания не позволяет лечить его операбельным способом, поэтому больному не остается ничего другого, как лишь облегчать симптомы с помощью обезболивающих средств.
Первым делом опухоль образовывается на эпителии печени, постепенно распространяя метастазы по организму. Они поражают брюшную полость, непосредственно саму печень, а также лимфоузлы.
Еще несколько десятилетий назад считалось, что опухолью Клацкина страдают преимущественно люди преклонного возраста, то сейчас наблюдается тенденцию к «омоложению» данного заболевания.
Еще хотелось бы отметить, что эта болезнь развивается практически только у мужского населения, тогда как зарегистрированных случаев среди женщин крайне мало.
Наглядно об опухоли вам расскажут в этом видео.
Виды
Анатомическая классификация Н. Bismuth — М.В. Corlett используется для определения распространения таких опухолей.
Тип I — опухоль общего печеночного протока без инфильтрации его бифуркации (области слияния желчных протоков).
Тип II — опухоль распространяется на область слияния желчных протоков без вовлечения долевых протоков, обструкция опухолью общего печеночного протока.
Тип IIIа — преимущественная инвазия бифуркации и правого печеночного протока.
Тип IIIb — преимущественная инвазия бифуркации и левого печеночного протока.Тип IV — мультицентрическое распространение опухоли или опухолевая инвазия обоих печеночных протоков и их ветвей.
Опухоль Клацкина: классификация, стадии, продолжительность жизни и лечение
Опухоль Клацкина – это онкологическая патология, область поражения которой охватывает желчный проток. Это редкое заболевание открыл Джеральд Клацкин в шестидесятых годах. Второе название образования – холангиокарцинома.
Код по МКБ-10 относит данную болезнь к номеру С22, что говорит о склонности к метастазированию. Холангиокарцинома носит злокачественный характер, признаки метастазирования отмечаются уже на начальном этапе развития.
Новообразование растёт быстро, формируется из ткани печёночного эпителия.
Преимущественно это явление встречается у мужчин, достигших возраста пятидесяти лет. Болезнь часто встречается у жителей Азии, Дальнего Востока и Японии. Статистика гласит, что опухоль составляет всего 2% от числа встречающихся онкологических образований.
Разновидности новообразования
Классификация патологии базируется на патологических изменениях, поражающих печёночный эпителий, месте расположения, типаже опухоли, характере роста и развития.
В зависимости от прогрессирования различают внутрипротоковую, массивную и инфильтрирующую патологии.
Массивная холангиокарцинома трудно поддаётся излечению, так как представляет собой ограниченный глубоко прорастающий в ткани узел.
В зависимости от места расположения выделяют внутрипечёночную и внепечёночную разновидности новообразования. Внутрипечёночная опухоль поражает желчный проток, находящийся внутри жизненно важного органа. Внепечёночная патология локализуется в желчном проходе и близ поджелудочной железы. Данный вид образования может быть как единичным, так и множественным.
В медицинской практике часто встречается проксимальный рост внепечёночной патологии.
Отталкиваясь от строения новообразования, различают слизистую, железистую и плоскоклеточную формы. Самой распространённой считается железистая холангиокарцинома.
Каждое онкологическое образование предполагает распределение на стадии. Рак печени обнаруживает четыре главных стадии развития:
- Стадия 1 – опухоль не распространяется дальше границы слизистой и мышечной прослойки печени.
- Стадия 2 – патология врастает во внешнюю прослойку желчного протока.
- Стадия 3 – новообразование осуществляет инвазию вглубь печени на два
- Стадия 4 – раковое образование глубоко внедряется в печень, кишечник, желудок и другие близлежащие органы желудочно-кишечного тракта. Остаётся риск метастазирования в лимфоузлы.
Опухоль Клацкина подает первые признаки на последних стадиях прогрессирования, что становится причиной позднего обращения за медицинской помощью.
При переходе рака в четвёртую стадию дальнейшее терапевтическое лечение или хирургическое вмешательство становятся безрезультатными. Врач назначает пациенту прохождение симптоматической терапии для облегчения протекания болезни.
Врачи-онкологи рекомендуют проходить регулярную диагностику внутренних органов кишечного тракта во избежание метастазирования патологии в неизлечимые стадии болезни.
Преимущественно в медицинских учреждениях используют классификацию по Бисмуту-Корлету, составленную в 1975 году. Согласно упомянутой классификации выделяют следующие типы раковых новообразований печени:
- Тип 1 – образование не перекрывает печёночный проток и позволяет желчи покидать человеческий организм.
- Тип 2 – опухоль препятствует нормальному функционированию желчного протока и провоцирует нерегулярное выделение желчных веществ.
- Тип 3 – патология преимущественно блокирует правый печёночный проток.
- Тип 4 – наличие ракового образования создает обструкцию левого печёночного протока.
- Тип 5 – патология блокирует два печёночных протока одновременно.
Причины возникновения
Основные причины появления холангиокарциномы до сих пор не выяснены, но на этот счёт высказывается ряд теоретических предположений. С указанным явлением нередко сталкиваются люди, болеющие склеротическим холангитом, поэтому учёные расценивают это состояние как предраковое.
Также, обратив внимание на то, что печень является природным фильтром человеческого организма, напрашивается вывод: ежедневно употребляющиеся продукты оказывают прямое влияние на функционирование органов желудочно-кишечного тракта, включая печень.
Если у человека в рационе наличествуют продукты, содержащие избыток сахара или фруктозы, жирная, острая, засоленная пища и алкогольные напитки, происходит интенсивная нагрузка на печень, что может привести к возникновению онкологии.
Врачи выделяют теоретические причины возникновения патологии:
- желтуха механическая как основной фактор формирования данного явления;
- наличие камней в протоках желчного пузыря;
- паразитарные инвазии;
- алкогольная, наркотическая и никотиновая зависимость;
- неправильный режим питания и наличие вредных продуктов в рационе;
- генетическая предрасположенность;
- болезни органов желудочно-кишечного тракта;
- сбой работы обмена веществ;
- хронические воспалительные процессы внутренних органов малого таза;
- заболевание Крона;
- врождённые патологические изменения желчного пузыря и протоков;
- различные болезни печени;
- химическое воздействие токсичных веществ на организм человека;
- неоднократное заражение различными инфекциями.
Болезнь чаще диагностируется у пациентов, страдающих от хронического язвенного колита и холангита.
Симптоматика
Рак печени не подаёт никаких признаков на ранних этапах развития, так как желчные протоки остаются нетронутыми и желчь продолжает выводиться из человеческого организма. Патология перекрывает желчевыводящий проток, увеличиваясь в размерах, и препятствует выведению желчного вещества.
Диспепсические расстройства являются самыми распространёнными симптомами онкологии печени. Данные признаки предполагают возникновение зуда и зелёного оттенка кожи.
Это происходит из-за того, что желчь не имеет возможности покинуть организм естественным путём, всасывается в кровь и покидает тело человека через поры кожного покрова.
При возникновении холангиокарциномы каловые массы становятся светлее, а моча темнее, так как желчь не попадает в кишечник и в составе мочи повышается уровень содержания продуктов желчного вещества.Переходя на последнюю четвёртую стадию развития, опухоль Клацкина провоцирует возникновение болевых ощущений и чувства тяжести в правом подреберье.
К характерным симптомам патологии принадлежат:
- ухудшение аппетита;
- резкое снижение массы тела;
- тошнота и рвота;
- диарея;
- повышение температуры тела;
- слабость и ухудшение общего самочувствия человека;
- болевые ощущения в области живота;
- неприятный привкус во рту;
- зудящие высыпания на кожных покровах;
- быстрая утомляемость.
При возникновении комплекса симптомов следует сразу обратиться за медицинской помощью и пройти детальное обследование органов желудочно-кишечного тракта.
Постановка диагноза
Своевременное постановление диагноза – залог успешного лечения опухоли Клацкина. При проведении консультации врач слушает жалобы пациента и, в зависимости от природы недомоганий, назначает сдачу анализов.
Для лабораторных исследований понадобится общий анализ крови, мочи и каловых масс. Повышение уровня щелочных фосфатаз и билирубина подтверждает наличие патологического образования в печени.
Также при раке печени наблюдается повышение уровня лейкоцитов в крови.
Лейкоциты в крови человека
В зависимости от полученной информации во время первичного обследования пациента, врач формирует дальнейшие способы точной постановки диагноза. Диагностика осуществляется следующими способами:
- Компьютерная томография позволяет получить информацию о размерах, месте локализации и форме опухоли. Данный метод применим при наличии новообразования достигшего одного сантиметра и больше. КТ является информативным и безопасным способом обследования и даёт возможность детально визуализировать опухоль внутренних органов желудочно-кишечного тракта вплоть до мелких сосудов и нервных окончаний.
- Магнитно-резонансная томография даёт точные данные о стадии, размерах и локализации холангиокарциномы. При помощи МРТ можно получить трёхмерное изображение патологии, что является детальным и информативным снимком. Указанный тип диагностики является более результативным, чем КТ.
- Позитронно-эмиссионная томография применяется для детального обследования внутренних органов человека и даёт возможность определить наличие онкологии органов кишечного тракта. Данная методика применима при образованиях, достигших больше одного сантиметра.
- Ультразвуковое исследование внутренних органов является традиционным методом и помогает определить размеры и степень поражения печени и близлежащих органов.
- Биопсия осуществляется для детального гистологического исследования образцов тканей новообразования и помогает определить дальнейшее лечение пациента.
- Рентген – классический метод обследования, способствующий определению проводимости желчных протоков.
Самыми результативными методами признаны КТ и МРТ. Исследования дают полную картину о природе, размерах и локализации опухоли, что играет главную роль в выборе методики лечения больного.
Прогноз жизни
С помощью современных медицинских технологий и методов диагностики стало возможным продлять продолжительность жизни пациентов до пяти лет и дольше. Прогноз напрямую зависит от размеров опухоли, стадии и степени распространения на близлежащие внутренние органы. Также важен возраст пациента и общее состояние организма.
Положительный эффект наблюдается при лечении холангиокарциномы на ранней стадии развития. Прогнозы для онкобольных на четвёртой стадии болезни неблагоприятны. После проведения хирургического вмешательства и химической терапии пациент может прожить ещё два года. Больные раком печени умирают не от болезни, а от осложнений, возникающих после операции.
Последствиями становятся абсцесс, цирроз печени и болезни близлежащих органов желудочно-кишечного тракта.
Так как избавиться от рака печени проблематично, стоит принимать профилактические меры. Важно обратить внимание на употребляемые продукты и режим питания.
Чтобы предотвратить появление онкологии, нужно избавиться от никотиновой, алкогольной зависимости, перейти на правильное питание, внедрить в режим дня физические нагрузки и избегать стрессовых ситуаций.
Важно регулярно проходить обследования и консультироваться с врачом.
