Покраснения шейки матки
Содержание
Заболевания шейки матки
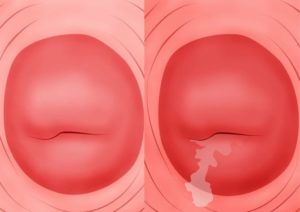
Когда женщины, обычно молодые девушки, сталкиваются с диагнозом эрозия шейки матки, они могут испытывать совершенно разные эмоции. Кто-то думает, что это рак, и жить ей осталось совсем чуть-чуть, не говоря уже о рождении детей. Другие, осведомившись у знакомых, «закрывают глаза» на эту самую эрозию, т.к. ею, оказывается, переболело почти все знакомое женское окружение.
Что же это за болезнь, какой прогноз для жизни и репродуктивной функции и что надо делать?
Слово эрозия в латинском языке означает – дефект какой-либо поверхности. В нашем случае – это дефект слизистой шейки матки. Хотелось бы обратить Ваше внимание на то, что словосочетание «эрозия шейки матки» — это собирательный медицинский термин. Врач ставит такой весьма неточный диагноз, осматривая пациентку в зеркалах, невооруженным глазом.
Чаще всего он видит покраснение части шейки матки. Для постановки точного диагноза необходимо пройти процедуру «расширенная кольпоскопия». Она включает в себя осмотр шейки матки при помощи кольпоскопа, (похож на микроскоп), и проведение проб с окрашиванием шейки матки специальными растворами. Все эти манипуляции абсолютно безвредные и безболезненные (их проводят даже при беременности).
Есть одно лишь противопоказание: аллергия на йод, т.к. он используется в пробах. Помимо кольпоскопии врач обязан взять мазки с поверхности шейки матки. Какие именно? Самый важный – это мазок на онкоцитологию, т.е. на наличие аномальных, предраковых и раковых клеток.1 Далее идут мазки на степень чистоты (на флору) и на определение ИППП методом ПЦР.
Только после получения всех данных обследования врач может поставить точный диагноз и назначить лечение.Бывает так, что покраснение шейки матки вызвано только инфекционным процессом, и достаточно его вылечить, чтобы шейка матки приняла обычную окраску. В других случаях видно разрастание железистой ткани (эктопия) на видимой части шейки матки. Эта ткань в норме находится в канале шейки матки, но при различных ситуациях выходит за его пределы, наружу.
Организм пытается сам себя вылечить, и эктопия потихоньку зарастает влагалищным эпителием. Именно в процессе заживления эктопии могут происходить различные сбои и появляться неправильные клетки, особенно, когда на шейке матки поселяются вредные бактерии и вирусы.
Какие-то из инфекций вызывают острые симптомы и изменения на шейке матки, а другие могут находиться внутри клеток очень долго и годами себя никак не проявлять. Но это вовсе не означает, что последние -слабые или не очень опасные. Доказано, что многие из них, например, вирус папилломы человека, встраиваются в геном клетки-хозяина и заставляют ее работать на себя.
При этом клетка видоизменяется, теряет свои изначальные функции и качества и приобретает новые (например, быстрый рост и размножение).
Все клетки в совокупности составляют ткань – покровный эпителий шейки матки, который, соответственно, тоже видоизменяется. Именно эти изменения и видны при осмотре. Следующий обязательный этап диагностики – это биопсия шейки матки.
Специальным инструментом врач отщипывает маленький кусочек с подозрительного участка шейки матки и направляет на еще более подробное исследование – гистологическое, в процессе которого оценивают не только состояние отдельных клеток, но и состояние всех тканей, формирующих шейку матки.
Если признаков рака нет, то лечение проводит гинеколог. Если есть, то пациентка направляется к онкогинекологу.
Прогноз доброкачественных заболеваний шейки матки, в том числе и эктопии, благоприятный как для жизни, так и для рождения детей.Есть тактика лечения эктопии только после первых родов. В таком случае, женщина должна ежегодно проходить вышеперечисленное обследование, кроме биопсии, которая делается непосредственно перед лечением.
Если выявляются предраковые заболевания – то лечение не откладывается, прогноз может быть благоприятным.
При диагностике рака шейки матки прогноз зависит от стадии процесса: чем меньше стадия, тем более благоприятный прогноз и больше шансов стопроцентного излечения.
Генитальные кондиломы (папилломы) – заболевание, передающееся половым путем, связанное с наличием в организме вируса папилломы человека, могут проявляться разрастаниями на наружных половых органах, вокруг ануса, во влагалище и на шейке матки.
Разрастания имеют разнообразную форму, от единичных конусовидных выростов до разрастаний по типу цветной капусты. Но есть и такие, которые распространяются в толще ткани, поэтому видны только при кольпоскопии. Обследование такое же, как и при эрозии шейки матки.
Прогноз зависит от строения кондиломы.
Существует достаточно много методик лечения заболеваний шейки матки. Коснемся лечения только доброкачественных заболеваний. Самый первый по началу применения метод – прижигание шейки матки током, имеет много противопоказаний и осложнений (у не рожавших женщин – не применяется).
Более щадящей методикой является криодеструкция шейки матки жидким азотом, которая может проводиться в несколько приемов, в зависимости от размера дефекта. При этом здоровая часть шейки матки не затрагивается.
Очень часто у молодых девочек с небольшой эктопией используют химическую обработку шейки матки специальными растворами, но частота возвращения эктопии после данного метода довольно высока. В последнее время широко используются прогрессивные методики с использованием лазерной и радиоволновой энергии.
У обеих методик очень мало противопоказаний, хорошая переносимость (отсутствие болевого эффекта), стойкий эффект от лечения, есть возможность лечения не рожавших женщин.
Методика «сургитрон»
В наших клиниках используется методика сургитрон, основанная на радиоволновой квантовой физике.
Она используется не только для лечения, но и для взятия биопсии, при этом получаются высококачественные образцы, удобные для просмотра гистологом.
При разрезе или прижигании здоровые ткани не затрагиваются, в них даже нет признаков реакции на проводимое лечение, поэтому заживление шейки матки проходит быстрее, в течение 4-х недель. Как правило, повторного лечения не требуется.
Воспаление шейки матки – симптомы и лечение: выявление причин и применение свеч от рыхлой шейки
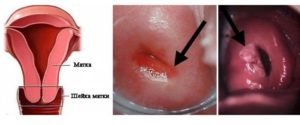
Каждая женщина хочет быть здоровой, но женское здоровье в области половых органов, пожалуй, самое уязвимое место. По статистике различные воспалительные процессы в шейке матки встречаются у каждой третей женщины детородного возраста.
Этому способствуют различные инфекции и недостаточное внимание женщины к своему здоровью, элементарное игнорирование планового медицинского осмотра, ведь зачастую такие воспалительные процессы протекают и бессимптомно, и обнаружить их можно только при осмотре у врача.
Воспалительные процессы в шейке матки могут быть спровоцированы разными причинами и протекать в разной форме. Но все такие патологические процессы объединяют одним названием «цервицит».
Причины цервицитов
Причины воспалений шейки матки могут быть самыми разнообразными. Они кроются в специфических и неспецифических возбудителях.
Самыми частыми причинами таких воспалений являются специфические инфекции. К ним относят: трихомонады, микоплазмы, сифилис, хламидии, гонококки и герпес.
Все эти возбудители попадают в область женской половой сферы непосредственно при половом акте.
К менее частым факторам провоцирующим цервициты являются неспецифическая условно патогенная микрофлора.К такой микрофлоре относятся стафилококки, стрептококки, грибы рода Кандида, и кишечные палочки. Такая условно патогенная микрофлора присутствует в организме каждой женщины, то активно развиваться такие организмы начинают только в благоприятных для них условиях, при снижении защитных функций организма.
К причинам, которые могут вызвать патологические процессы в женской половой сфере, относятся также аборты, выкидыши, выскабливания, которые также вполне могут травмировать шейку матки и вызвать патологические изменения ее слизистой.
К самым редким факторам, которые могут спровоцировать цервицит относятся аллергические реакции на латекс, разнообразные спермициды и всевозможные средства интимной гигиены. Но такие причины являются весьма редкими, и только в сильно запущенной стадии могут вызвать цервицит.
При несвоевременном выявлении и на запущенной стадии такие цервициты могут трансформироваться в хроническое воспаление шейки матки. А оноуже намного хуже поддается лечению.
Поэтому крайне важно внимательно следить за своим состоянием здоровья, вовремя обращаться к врачу и проходить медицинский осмотр даже без каких-либо жалоб в половой сфере.
Симптоматика цервицитов
Симптомы и признаки воспалений могут быть как ярко выраженными, так и скрытыми.
При подозрении необходимо обратиться к врачу
Признаки воспаления матки следующие:
- Болезненные ощущения в нижней части живота. Такие боли носят преимущественно ноющий и тянущий характер. Они похожи на болезненность при менструации. Степень выраженности таких болей зависит от индивидуальных особенностей женского организма, ведь болевой порог у каждого разный, и от степени выраженности болезни.
- Выделения с примесью гноя, или слизи. Такие выделения также могут быть сильными, или чуть заметными.
- Болезненность при мочеиспускании.
- Дискомфорт и болезненность во время полового акта.
Такие признаки заболевания может обнаружить сама женщина. При осмотре у врача, опытный доктор определит визуально следующие признаки воспаления матки:
- Покраснение шейки матки.
- Рыхлая шейка матки.
- Отечность слизистой цервикального канала.
- Мелкие язвочки и кровоизлияния слизистой органа.
Важно! Хроническое воспаление шейки матки характеризуется менее выраженной отечностью. Также шейка матки гиперемирована. Выделения приобретают мутный окрас, цилиндрические ткани разрастаются, в шейке образуются псевдоэрозии, в очаге заболевания появляются кисты, цервикальный канал уплотняется.
Выраженность симптоматики данного заболевания полностью зависит также от возбудителя, который спровоцировал болезнь. Так наиболее бурно и ярко выраженно протекает болезнь, которую спровоцировали гонококки.
В таком случае все вышеперечисленные симптомы будут сильно выражены, и не заметить патологический процесс в женском организме просто нереально.
Налицо будут боли и выделения и гиперемия шейки матки. Гонококки являются причиной рыхлой шейки.
Но если болезнь вызвали хламидии, то симптоматика будет совсем не так выражена: она будет слабой, или заболевание может протекать и вовсе бессимптомно.
Трихомонады проявляют себя в виде мелких язвочек и кровоизлияний на слизистой цервикального канала.Если патология вызвана герпетическим вирусом, то при осмотре визуализируется яркая гиперемия шейки матки с множеством язвочек и кровоизлияний слизистой.
Способы диагностики
Диагностировать данную проблему можно исключительно на осмотре у врача и после всех необходимых анализов и манипуляций.
Сначала потребуется осмотр врача-гинеколога, который зачастую уже визуально видит данную проблему.
Но чтобы лечение такого недуга было по максимуму эффективным необходимо, прежде всего надо выявить причину недуга. Ведь только после устранения причины, возможно полностью вылечить болезнь.
После визуального осмотра с помощью гинекологических зеркал, опытный доктор обязательно назначит дополнительные анализы: микроскопию мазка, бакпосев, ПЦР.
Цитограмма воспаления точно покажет возбудителя недуга, и соответственно лечение будет более точным. Цитограммой обозначается взятие и анализ соскоба из цервикального канала.
При этом берется содержимое слизистой канала и детально исследуется.
Цитограмма точно покажет содержимое взятого мазка, обнаружит патогенную микрофлору, определит присутствие или отсутствие воспалительных секретов, раковых клеток, покажет количество лейкоцитов, эритроцитов и других клеток крови (если таковые имеются), и даже точно покажет соответствие эпителия возрастным особенностям женщины.
К проведению цитограммы следует подготовиться. Для этого необходимо в течении 2-3 дней не проводить никакие спринцевания, не пользоваться свечами, кремами, суппозиториями. За несколько дней до намеченного исследования следует воздержаться от половых контактов. Также за несколько дней до проводимого исследования необходимо прекратить прием гормональных, противозачаточных средств.
Лучше всего проводить данное исследование в середине цикла, на 14-15 сутки.
Внимание! Данное исследование безошибочно определит не только цервицит, но и болезни шейки матки диспластического характера, онкологические заболевания и предраковые формы.
Лечение цервицитов
Чтобы знать, как лечить воспаление шейки матки, необходимо точно определить возбудителя заболевания.
В зависимости от причины цервицита лечение заключается в приеме антибактериальных, или противовирусных препаратов.
Если болезнь спровоцирована инфекциями, то целесообразным будет лечение сумамедом, мономицин, максаквин, эритромицин и другими антибактериальными препаратами.
Если болезнь спровоцирована грибками рода Кандида, то антибактериальная терапия не назначается совсем, уместным будет прием противогрибковых препаратов, таких как дифлюкан и его аналоги.
Очень часто при таком заболевании доктора назначают свечи от воспаления шейки матки под названием тержинан. Это комплексный препарат местного воздействия. Также для местного применения используют хлорофиллипт, нитрат серебра, димексид. Такими растворами обрабатывают влагалище.
Труднее всего поддаются лечению такие воспалительные процессы вирусной этиологии. Обычно такие проблемы провоцирует вирус генитального герпеса. Такое лечение будет самым продолжительным и потребует применения и противовирусных препаратов, и иммуностимулирующих средств и применение иммуноглобулина.Важно! Самолечение при данной проблеме категорически запрещается. Подобрать необходимые препараты и разработать схему лечения может только доктор.
Воспалительные процессы данного характера могут быть спровоцированы и вирусом папилломы человека. В таком случае для лечения пригодятся цитостатики и интерфероны.
Если болезнь уже перешла в хроническую форму, то медикаментозное лечение может уже и не дать положительных результатов.
В таком случае потребуется применение современных хирургических методик. К ним относят: лазеротерапия, криотерапия, диатермокоагуляция.
Обязательным условием эффективного лечения является восстановление нормальной микрофлоры влагалища, независимо от возбудителей болезни.
Ни в коем случае не применяйте для устранения недуга самостоятельно средства народной медицины. Они в данном случае не окажут никакого положительного воздействия на данную проблему.
Важно также помнить, что такая проблема намного легче и быстрее устраняется на начальном этапе, когда еще не перешла в запущенную хроническую форму.
Профилактика цервицита
Любую болезнь проще предупредить, чем потом вылечить. Чтобы не допустить до цервицита следует прежде всего регулярно проходить профилактический осмотр у врача, избегать случайных половых контактов, пользоваться контрацептивами, не игнорировать элементарные гигиенические процедуры.
: Как лечить воспаление шейки матки
Подводя итог всего вышеизложенного, стоит отметить, что воспаление бывают совершенно разной этиологии, могут протекать как совсем бессимптомно, так и весьма бурно. Профилактика и лечение такого заболевания полностью зависит от возбудителя, который его спровоцировал, назначается схема лечения и необходимые препараты исключительно специалистом, после комплекса проведенных исследований.
Причины покраснения шейки матки
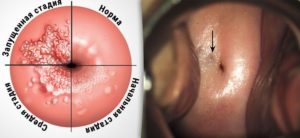
Покраснение влагалищного сегмента шейки матки указывает на развитие воспалительного процесса. Чаще всего причина состояния – цервицит. Признаками патологии помимо красной шейки, становятся гнойные выделения. Кроме того, болезненностью сопровождается процесс мочеиспускания, а также половые контакты. Женщина жалуется на боли внизу живота.
При отсутствии лечения формируется эктопия, эрозия и последующая гипертрофия (значительное увеличение) шейки матки. Покраснение шейки матки является фоном для последующего развития дисплазии. Не исключено вовлечение в патологический процесс всех органов женской репродуктивной системы.
Причины заболевания
Красная шейка матки указывает в большей части случаев на развитие цервицита, причины которого могут быть разными. Основными медики называют инфекционные патологии половой сферы, передающиеся через сексуальный контакт.
Урогенитальный хламидиоз
Шейка матки ее влагалищного сегмента красная может быть при урогенитальном хламидиозе. Это одна из часто диагностируемых патологий из категории ЗППП. Возбудителем становится разновидность хламидии C. trachomatis.
Получить инфекцию, которая становится причиной покраснения шейки матки, можно несколькими способами. Основным является незащищенный секс с носителем хламидий.
Бытовое заражение не исключено, но встречается крайне редко. Причина – неустойчивость микроорганизма к условиям окружающей среды.
При выявлении покраснения шейки матки гинеколог обязательно назначает женщине дополнительные диагностические исследования:
- микроскопия мазка, полученного из цервикального канала – методика неточная, помогает выявить патологию лишь в 30%;
- ПЦР-диагностика – достоверность исследования достигает 99%;
- анализ крови на антитела к хламидиям класса M и G имеет специфичность равную 85%;
- транскрипционная амплификация – используется довольно редко.
Урогенитальный хламидиоз, являющийся частой причиной красной шейки матки, диагностируется довольно часто. Он даже более распространен, чем гонорея и сифилис.
Признаками хламидиоза, помимо покраснения влагалищного сегмента матки, являются следующие симптомы:
- выделения гнойной консистенции, имеющие желтый оттенок;
- покраснение и зуд промежности;
- болезненное мочеиспускание ;
- бесплодие.
Болезнь, помимо цервицита, из-за которого шейка матки становится красной и воспаленной, может вызывать:
Урогенитальный микоплазмоз
Следующая причина покраснения шейки матки – урогенитальный микоплазмоз. Возбудитель патологии – микоплазма. Это микроорганизм, также передающийся половым путем. Симптоматика заболевания во многом совпадает с хламидиозом. И одним из его признаков становится именно красная шейка матки.
Диагностируются микоплазмы двумя способами.
- Бактериальный посев, когда возбудитель болезни выращивается на питательной среде.
- ПЦР-исследование. Позволяет выявить ДНК возбудителя.
Как хламидиоз, так и микоплазмоз часто протекают бессимптомно, в чём заключается коварство этих заболеваний. Покраснение шейки матки при этих половых инфекциях длится 2 недели, что может остаться незамеченным. Затем инфекционный процесс принимает хронический характер.
Гонорея
Причиной покраснения влагалищного сегмента шейки может выступать гонорея – заболевание из группы ЗППП.
Причина инфицирования – половый акт с зараженным партнером. Помимо красной шейки матки, которая выявляется во время интимного осмотра, у женщины появляется следующая симптоматика:
- гнойные выделения обильного характера с резким неприятным запахом;
- болезненность во время мочеиспускания и в нижней центральной и боковых частях живота;
- повышение температуры тела;
- ложные позывы к мочеиспусканию.
При отсутствии лечения в патологический процесс вовлекается не только цервикальный канал, но и весь орган в целом.
Типичный визуальный признак гонореи, помимо красной шейки матки, – густые бели желтого цвета, имеющие неприятный запах.
Для гонорейного цервицита типичны следующая симптоматика:
- зуд и жжение в промежности и внутри влагалища;
- красная, иногда алая, отечная шейка матки;
- выделение из цервикального канала желтого гноевидного отделяемого.
Урогенитальный трихомониаз
Причиной покраснения шейки матки может становиться воспаление, вызванное трихомонадами, – одноклеточными паразитами, передающимися половым путем. Бытовой способ передачи инфекции практически полностью исключен.
Причины развития трихомониаза:
- изменение уровня кислотности влагалища;
- аборты и роды, сопровождающиеся нарушением целостности слизистой шейки;
- незащищенный секс с носителем.
Признаки инфекции:
- красная шейка матки;
- пенистые бели с выраженным резким запахом;
- боли при мочеиспускании;
- покраснение и зуд промежности.
Кандидоз (молочница)
Кандидоз – заболевание, вызванное дрожжеподобными грибками рода Кандида. Возбудитель патологии присутствует во влагалище постоянно. Увеличение числа спор и мицелл грибка, и развитие кандидоза возникает на фоне снижения иммунной защиты.
Типичные признаки молочницы:
- зуд промежности и влагалища;
- выделения, визуально напоминающие творог;
- болезненность при мочеиспускании.
Для кандидоза характерна патологическая среда влагалища, что приводит к ослаблению местной иммунной защиты. В результате гинеколог может отмечать раздражение шейки матки, а также она становится красной.
Бактериальный вагиноз
Следующая причина, по которой шейка матки может быть красной, –
бактериальный вагиноз. Для состояния типично уменьшение полезных лактобактерий на фоне роста патологической микрофлоры.
Симптомы заболевания будут следующими:
- выраженные выделения с характерным рыбным запахом;
- зуд наружных половых органов;
- дискомфорт во время занятий сексом.
При бактериальном вагинозе влагалищная среда становится щелочной, что и приводит к воспалению шейки матки: она становится красной и раздраженной.
Разновидности цервицита
В зависимости от того, как часть шейки матки была поражена – наружная (влагалищный сегмент) либо внутренняя – выделяют две разновидности цервицита:
- экзоцервицит (наружный);
- эндоцервицит (воспаление слизистой цервикального канала).
Экзоцервицит
Экзоцервицит представляет поражение наружной части шейки матки – она становится красной. Это хорошо заметно при гинекологическом осмотре.
Поверхностный эпителиальный слой шейки невосприимчив к большей части микробов и для развития воспаления необходимо наличие предрасполагающих условий. Причинами могут становиться.
- Инфекционно-воспалительный процесс, протекающий в любом отделе мочеполовой системы. Инфицирование может начинаться как из цервикального канала, так и «подниматься» из влагалища. Довольно часто красная шейка сочетается с кольпитами, эндометритами, аднекситом и другими заболеваниями. Очень часто покраснение вызвано эрозией, что требует проведения специфического лечения.
- Половые инфекции. Чаще всего причины покраснения шейки матки заключаются в поражении гонококками и трихомонадами.
- Механическое повреждение влагалищного сегмента. В результате нарушения целостности эпителия патологическая микрофлора получает возможность внедряться в слизистый слой и вызывать воспаление. Травмировать его могут и агрессивные средства, в частности, спермициды, используемые в качестве местной контрацепции.
- Дисбиоз влагалища. В норме состав влагалищной микрофлоры на 98% состоит из лактофлоры, обеспечивающей необходимый уровень кислотности и защищающей слизистые от негативного влияния патогенной и условно-патогенной микрофлоры. Оставшиеся 2% представлены стафилококками, стрептококками и прочими. При сохранении баланса они не способны к размножению, но при нарушении равновесия начинается воспаление.
- Покраснение шейки матки, как признак экзоцервицита, определяется у женщин, практикующих незащищенный половой акт и имеющих множество половых партнеров.
- Гормональная дисфункция. Слизистые влагалища реагируют на изменение уровня эстрогенов. И при недостатке гормонов происходит гибель лактобактерий, что приводит к росту патогенной микрофлоры.
- Развитию воспаления шейки матки и, как итог, ее значительному покраснению, может способствовать снижение общей иммунной защиты.
Эндоцервицит
Эндоцервицит характеризуется воспалением поверхностного слоя цервикального канала, но при этом наблюдается и покраснение наружной части. Причиной патологии могут выступать как половые инфекции, так и неспецифические микроорганизмы. Кроме того, заболевание может формироваться на фоне эктропиона и ложной эрозии.
Единственной причиной эндоцервицита, признаваемой медиками, является инфекция. Неспецифические воспаления ассоциируются с активным размножением представителей условно-патогенной микрофлоры.
Специфическое воспаление шейки матки, при которой она становится красной, в большей части случаев сопряжено с присутствием возбудителей половых инфекций.
Причинами, вызывающими воспаление слизистой цервикального канала и покраснения наружного сегмента шейки матки, могут являться.
- Наличие инфекционно-воспалительных процессов мочеполовой системы – эндометриты, сальпингиты, вагиниты, циститы.
- Травмирование тканей цервикального канала, вызванное абортами, родами и диагностическими чистками, а также ожоговые поражения концентрированными растворами антисептиков, применяемых перед началом процедуры. Не исключено повреждение эпителия спермицидами, что также вызывает сильное покраснение.
- Частая смена сексуальных партнеров при отсутствии адекватной защиты (без использования презервативов).
- Дисбактериоз влагалища.
- Смещение матки. Опущение матки вызывает снижение местной иммунной защиты, а также становится причиной изменения состава микрофлоры влагалища.
- Гормональный дисбаланс. Состояние слизистой влагалища зависит от уровня эстрогенов.
Во многих случаях именно цервицит вызывает покраснение шейки матки, причины воспаления могут быть разными и лечение в каждом конкретном случае подбирается в индивидуальном порядке.
Шейка матки красного цвета: что это может быть, причины покраснения, гиперемия
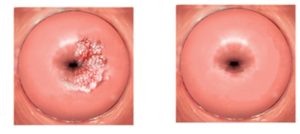
О том, что шейка матки красная, женщина узнает от гинеколога, но окончательный диагноз сразу ставится не всегда, потому что врачу нужно уточнить причину возникновения проблемы и определить провокатора болезни.
Такое изменение проявляется под действием внешних раздражителей и разных заболеваний женской половой системы, ИППП. Какие основные причины покраснения шейки и как обеспечивается устранение этой проблемы – узнайте далее.
Причины
Шейка занимает пространство от влагалища до внутренней части основного детородного органа женщины. Через шейку матки в ее полость попадает сперма при половом акте, а менструальная кровь вытекает наружу во время месячных.
Проход остается узким и значительно открывается лишь при родах. Поверхность шейки выстлана многослойным плоским эпителием, а цервикальный канал – цилиндрическим. На поверхности располагаются железы, обеспечивающие продуцирование слизи.
Основная функция этих выделений – защита матки от внедрения патогенной микрофлоры.
Гиперемия или покраснение не рассматривается в качестве самостоятельного гинекологического заболевания шейки, ее классифицируют как симптом. Появление связывают с притоком венозной или артериальной крови к шейке матки. Если гиперемия имеет венозный тип, шейка матки становится насыщенно-красной, почти фиолетовой, возможно проявление зуда, жжения и отечности.
Перечень заболеваний, провоцирующих покраснение шейки при остром течении, включает:
- хламидиоз;
- микоплазмоз;
- гонорея;
- трихомониаз;
- кандидоз;
- вагинит;
- цервицит.
Следует рассмотреть подробно каждое заболевание, уточнить характер течения и возможные последствия.
Хламидиоз
Урогенитальный хламидиоз представляет собой наиболее распространенное инфекционное заболевание, передающееся половым путем. Провокатором выступает патогенный микроорганизм – хламидия трахоматис.
На фоне инфекционного процесса часто прослеживается покраснение шейки матки, образуются пятна.
Инфицирование часто происходит вследствие незащищенного полового акта с носителем инфекции, но нельзя исключать вероятность бытового заражения.
К покраснению шейки при данном поражении присоединяются следующие симптомы:
- гнойные выделения из половых путей, имеющие желто-зеленый цвет;
- покраснение и зуд в области гениталий;
- нарушение способности к зачатию;
- болезненное мочеиспускание.
Для подтверждения диагноза используются такие методы диагностики:
- микроскопическое исследование мазка;
- ПЦР исследование;
- анализ на антитела к хламидии.
Урогенитальный хламидиоз – наиболее распространенная причина, провоцирующая покраснение слоя, выстилающего шейку. При своевременном медикаментозном вмешательстве патологический процесс можно остановить без ущерба для здоровья пациентки.
Микоплазмоз
Микоплазмоз прогрессирует на фоне повышения активности грамотрицательного одноклеточного микроорганизма – микоплазма. Патоген не относят к бактериям или вирусам, он занимает промежуточное положение. Микоплазмоз также представляет собой болезнь, передающуюся половым путем.
Кроме покраснения шейки, прослеживаются другие симптомы:
- зуд и интенсивное жжение в области гениталий;
- наличие обильных выделений желтого цвета из половых путей;
- нарушение мочеиспускания.
Для подтверждения диагноза проводится бактериальный посев влагалищного мазка и ПЦР исследование, позволяющее выявить возбудителя.
Внимание! Основная опасность микоплазмоза заключается в том, что симптомы его прослеживаются спустя 2-3 недели после заражения (у мужчин в течение месяца). За это время инфекционный процесс успевает принять хронический характер.
Основной причиной заражения являются бесконтрольные половые связи, без использования контрацептивов. Единственным средством, обеспечивающим защиту от ИППП, является презерватив.
Трихомониаз
Проявлением болезни является воспаление, провоцируемое трихомонадами – это одноклеточные микроорганизмы, передающиеся половым путем. Бытовой способ передачи – невозможен.
Основные причины развития болезни:
- нарушение целостности слизистой оболочки шейки матки из-за тяжелых родов, выскабливания;
- изменение кислотности влагалища;
- кандидоз и другие болезни, снижающие местный иммунитет.
Основная причина – контакт с носителем возбудителя инфекции, снижение иммунитета.
Характерная симптоматика, которую вызывают бактерии:
- шейка матки на вид становится алой;
- влагалищные выделения становятся пенными, имеют резкий запах;
- прослеживается отечность половых губ;
- зуд влагалища;
- болезненное мочеиспускание и ложные позывы.
Кандидоз или молочница – распространенное заболевание женской половой системы, провоцируемое грибами рода Кандида. Грибок рассматривается как условно патогенный микроорганизм и постоянно присутствует во влагалище. Болезнь прогрессирует, на фоне снижения иммунитета численность спор возрастает.
К характерным признакам болезни относят:
- зуд гениталий;
- творожистые выделения из половых органов;
- болезненное мочеиспускание;
- заметная отечность половых губ.
Если лечение кандидоза не проводится своевременно, болезнь переходит в хроническую форму, прогрессирует. Гинеколог при осмотре выявляет красную шейку матки, она становится темной. Лечение обеспечивается противогрибковыми препаратами.
Вагиноз
Болезнь проявляется из-за уменьшения объема полезных лактобактерий на фоне существенного прироста объема вредоносных. Из-за этого изменяется среда влагалища.
Она становится щелочной, что приводит к чрезмерному раздражению шейки матки и ее покраснению. Из половых органов женщины выделяются бели, имеющие рыбный запах, проявляется зуд половых органов.
Женщина может испытывать дискомфорт во время полового контакта.
Цервицит
В зависимости от расположения очага поражения различают внутренний и наружный цервицит. Болезнь представляет собой поражение шейки матки, при которой она становится отечной и краснеет. Изменение прослеживается в ходе гинекологического осмотра половых органов женщины в зеркалах.
Причины развития болезни – следующие:
- инфекции, протекающие в отделах мочеполовой системы;
- наличие у женщины заболеваний, передающихся половым путем;
- повреждения слизистой оболочки влагалища;
- нарушение микрофлоры;
- наличие половых связей с разными партнерами без использования презерватива;
- снижение иммунитета на фоне разных заболеваний.
Цервицит часто проявляется на фоне эрозии шейки матки. При составлении схемы терапии нужно учитывать это условие.
Внимание! Характерным симптомом является отечность гениталий и болезненное мочеиспускание. Само заболевание часто протекает в скрытой форме и выявляется в ходе планового осмотра.
Другие причины
Иногда покраснение шейки матки не связано с развитием инфекционных патологий. Причина может быть в следующих факторах:
- травмы половых органов;
- нарушения в работе сердца;
- проблемы кровоснабжения органов малого таза;
- воздействие температур, переохлаждение организма;
- рак женских половых органов;
- гормональные изменения.
Важно заметить, что гиперемия у беременных на шейке матки часто допустима. Подобное изменение является следствием естественного изменения гормонального фона девушки. Лечение не требуется, единственное, что должен делать гинеколог – взять мазок, чтобы исключить риск развития инфекционных процессов.
Диагностика
Гиперемия шейки матки не является самостоятельным заболеванием, а рассматривается как симптом, возникающий при разных гинекологических болезнях. Для определения диагноза, врач должен собрать анамнез женщины и провести гинекологический осмотр. Уточнить причину развития нарушения помогут следующие методы:
- общий анализ крови и мочи;
- биохимический анализ крови;
- УЗИ;
- ЭКГ;
- КТ;
- кольпоскопия;
- биопсия.
Набор тестов, необходимых для уточнения диагноза определяет врач-гинеколог, в зависимости от причин, способных спровоцировать развитие болезни в конкретном случае.
Лечение
Схема лечения определяется после получения результатов диагностики и определения причин, провоцирующих покраснение шейки матки. В большинстве случаях достаточно консервативной терапии, но при ее неэффективности проводится хирургическое вмешательство. Схема медикаментозного лечения включает:
- противовирусные средства;
- противогрибковые препараты;
- антибиотики;
- антигистаминные средства;
- ранозаживляющие суппозитории и мази, обеспечивающие прямое действие на очаг поражения.
Внимание! Если причина покраснения шейки заключается в эрозивном поражении, лечение обеспечивается хирургическим путем.
Средства, действие которых направлено на устранение инфекционного процесса используются лишь после установления причины-провокатора. Например, при хламидиозе требуется прием антибиотиков, а лечение молочницы обеспечивается противогрибковыми препаратами.
Профилактика
Предупредить развитие перечисленных процессов можно, соблюдая следующие правила:
- избегать резких температурных колебаний;
- отказаться от использования ароматизированных средств личной гигиены;
- использовать прокладки в критические дни, отказавшись от тампонов;
- соблюдать правила интимной гигиены;
- питание должно быть сбалансированным.
Поскольку распространенной причиной покраснения являются инфекции, передающиеся половым путем, нужно обеспечить профилактику их развития. Для этого нужно отказаться от незащищенных половых актов.
Лучшим средством защиты от ИППП является презерватив.
Женщина должна помнить, что если болезнь имеет грибковую или бактериальную природу, лечение должны проходить оба партнера, в противном случае, предотвратить повторное инфицирование не удастся.
Покраснение шейки матки – распространенная проблема, с которой сталкиваются многие женщины. Такое изменение не всегда требует лечения, но если гиперемия имеет бактериальную основу, болезнь – опасна. Отсутствие терапевтического вмешательства приводит к опасным последствиям, в том числе к бесплодию.
Почему возникает покраснение шейки матки и что с этим делать
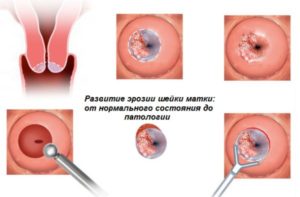
Узкий проход, шейка, называемый также цервикальным каналом, занимает пространство от влагалища до внутренней части матки. Эта закрытая часть канала позволяет крови вытекать из матки в менструальный период и проникать сперме внутрь, во время полового акта. Проход распахивается широко лишь в период родов.
Поверхность шейки покрыта кожистыми клетками. На всем протяжении цервикального канала находятся цилиндрические клетки. Между ними расположены мелкие железы, продуцирующие слизь, которая заполняет цервикальный канал. Слизь содержит бактерицидные вещества, препятствующие попаданию в матку инфекций.
Воспаление слизистой и возникновение красноты шейки может зависеть от наличия артериальной и венозной крови.
При артериальной форме в место расширения артерий устремляется поток пульсирующей крови, что вызывает покраснение. Это происходит при активной форме развития заболеваний.
При венозной гиперемии резко изменяется цвет слизистой оболочки шейки матки. Она становится темно-красной или фиолетовой. При этом появляется отечность в области шейки, жжение, зуд.
Гиперемия — не отдельное заболевание, это признак, говорящий о наличии проблем в женских половых органах. Многие воспалительные процессы развиваются продолжительное время бессимптомно, поэтому появление красноты должно быть поводом для беспокойства.
Возможные причины раздражения шейки, вызывающие эритему (покраснение):
- цервицит;
- венерическая болезнь;
- рак шейки;
- цервикальные полипы и спайки;
- тазовые воспалительные заболевания;
- эндометриоз;
- адгезия шоколадных кист.
Часто покраснение не связано с инфекционными заболеваниями. Оно может возникнуть по следующим причинам:
- механические травмы в области половых органов;
- проблемы с сердцем и кровообращением;
- наличие варикоза в области малого таза;
- переохлаждение или перегрев организма;
- повышенное артериальное давление;
- как аллергическая реакция на гигиенические и противозачаточные латексные средства;
- как следствие принятия лекарственных препаратов;
- период гормональных изменений;
- продолжительные запоры, сопровождающиеся внутрибрюшной гипертонией.
Иногда в период беременности у женщин возникает гиперемия шейки матки.
Методы обследования
Цервицит у беременных определяют на основе комплекса исследований. Главные из них:
- Бактериальный посев. Выделения из цервикального канала врач отправляет на исследование для выяснения возбудителя инфекции. Посев производят в специальной среде.
- Анализ мочи. Наличие воспаления определяют по изменениям состава урины, уровень лейкоцитов резко повышается.
- Осмотр с помощью зеркал и микроскопа. Оптические устройства помогают гинекологу определить участки гиперемии и изменения эпителия.
Возможные заболевания
Одной из наиболее частых причин красноты шейки матки является цервицит.
Гиперемия шейки матки является следствием и других заболеваний, таких как:
- Урогенитальный хламидиоз. Возбудитель — разновидность хламидии, передается половым путем. Несвоевременное выявление и лечение приводит к бесплодию.
- Урогенитальный микоплазмоз, возбудитель которого, микоплазма, передается половым путем.
Гонорея, опасное заболевание, при котором возможно поражение матки. Помимо покрасневшей шейки появляется еще один отличительный симптом — сильно пахнущие вагинальные выделения.
- Трихомониаз, вызванный одноклеточными паразитами. Заражение происходит во время полового акта.
- Кандидоз, заболевание вызванное грибком, который присутствует во влагалище постоянно. Развитие молочницы происходит на фоне снижения иммунной системы.
- Бактериальный вагиноз, при котором снижается количество полезных лактобактерий.
- Дисплазия — заболевание, связанное с образованием нетипичных клеток на шейке матки.
Иногда краснота сопровождается влагалищным кровотечением, болезненными ощущениями в нижней
части живота и в промежности и повышенным артериальным давлением.
Единичные симптомы или их совокупность должны служить поводом для срочного посещения гинеколога.
Осложнения и последствия
Тяжелое течение воспаления, отсутствие должного лечения и хронитизация процесса несет опасность всему организму. Опасными и тяжелыми являются такие осложнения:
