Последствия от укола
Содержание
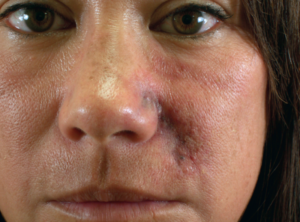
Уколы гиалуроновой кислотой — 9 последствий через несколько лет и сразу после процедуры: герпес, зуд, пункционные гематомы, помпы, шишки, белые точки

У современных, ухаживающих за собой женщин, одна из наиболее любимых омолаживающих процедур – подкожное, инъекционное введение препаратов с гиалуроновой кислотой.
Средства на ее основе эффективно подпитывает, обновляет структуру дермальных тканей изнутри, корректирует возрастные/мимические морщины, на достаточно продолжительное время возвращает коже здоровый вид.
Но помимо положительных результатов таких инъекций, иногда возникают побочные эффекты, осложненные состояния, на введение препарата есть ряд противопоказаний. В статье погорим о том, какие могут быть последствия уколов гиалуроновой кислотой через несколько лет.
Чем опасны инъекции гиалуроновой кислотой
Основные опасные осложнения образующиеся при несоблюдении инъекционной техники, технологии введения средства:
- Некротизированные ткани, образовавшиеся келоидные рубцы.
- Появление фиброзных уплотнений, гранулем.
- Образование болезненных уплотнений.
- Сдавление кровеносных сосудов, сосудистая эмболия.
- Деформация зоны воздействия, возникновение участков инфильтрации.
Можно ли самостоятельно вводить препарат
Опытные специалисты в косметологии считают самостоятельное введение препаратов в подкожные слои недопустимым из-за: непредсказуемых последствия такой манипуляции, невозможности качественного соблюдения антисептических мер.
Законодательно не разрешено выполнять “инъекции красоты” самостоятельно.
Их может делать только квалифицированный косметолог, пластический хирург получивший специальное разрешение, при этом процедуры проводятся в специализированных клиниках, салонах красоты.
Противопоказания к омолаживающей процедуре для лица
Омолаживающие процедуры с использованием гиалуроната не проводят в случаях:
- острых воспалительных, инфекционных процессов на коже;
- аллергий на основной/вспомогательные компоненты инъекционных составов;
- серьезных болезнях системы кровообращения;
- псориатических высыпаниях;
- острых формах угревых высыпаний, фурункулеза;
- онкологических новообразований, курсового лечение химическими препаратами;
- склонности к формированию келоидных рубцов;
- имеющихся свежих ран, ожогов в зонах куда будет сделан укол;
- беременности, периода грудного вскармливания;
- частого, регулярного использование антикоагулянтов;
- недавно проведенного (не < одного месяца) химического, лазерного пилингов.
С какого возраста можно делать инъекции гиалуроновой кислоты
практикующие косметологи советуют прибегать к процедуре инъекционного подпитывания, восполнения в подкожной клетчатке гиалуроновой кислоты после 25-летнего возраста. до этого срока в ее проведении нет необходимости т.к. естественная гиалуронка продуцируется в достаточном количестве, а контуры лица только находятся в процессе формирования.
можно ли делать уколы при планировании беременности
при планировании первой, последующих беременностей можно использовать омолаживающие инъекции с гиалуроновой кислотой. каждый очередной сеанс повторяют через 9-12 месяцев.
во время беременности и при грудном вскармливании
по инструкции к уколам с гиалуронатом, беременность, период грудного вскармливания являются противопоказаниями к проведению омолаживающих процедур. основная причина – гормональная перестройка всего организма, вследствие которой могут возникнуть непредсказуемые побочные эффекты, способные серьезно навредить как самой женщине, так и ее плоду.
во время месячных
в завершающей стадии менструального цикла, во время наступления месячных кровотечений, от инъекционного омоложения лучше воздержаться, т. к. в этот период, после уколов, вследствие нарушения обменных процессов:
- снижается функция свертываемости крови – могут появиться стойкие, крупные гематомы;
- накапливается излишняя жидкость – возникают обширные отеки;
- появляются высыпания, гнойные прыщики – может произойти серьезной инфицирование кожи, ее глубинных структур.
последствия сразу после процедуры и осложнения через несколько лет
После применения медикаментозного гиалуроната возможны:
- Естественные последствия, не требующие врачебной помощи, быстро проходящие нежелательные явления в местах введения – небольшие покраснения, гематомы, припухлости, умеренная болезненность, отечность.
- Серьезные, осложненные состояния проявляющиеся не сразу, а в течении 2 недель или даже нескольких месяцев, отсроченные осложнения – абсцессы, инфильтраты, келоидные рубцы, фиброзирование, некротизация тканей, ишемия, тромбоз кровеносных сосудов в местах проникновения активного вещества.
4 основные причины отсроченных осложнения:
- Препарат с гиалуроновой кислотой имел слабую степень очистки, что вызвал его постепенное отторжение глубоко расположенными клеточными структурами;
- Несоблюдение санитарных норм, занесение вторичной инфекции в раневой канал, образование вокруг вводимой гиалуронки капсулы-биопленки с патогенной микрофлорой. При любых случаях стресса организма, снижении стойкости иммунитета, образовавшаяся колония патогенов начнет активное размножение, что приведет к развитию осложненных состояний;
- Были систематические нарушения в реабилитационный период (на корректируемую зону оказывалось длительное воздействие высоких температур, ультрафиолета, активное физическое давление), которые спустя 3-12 месяцев могут привести к деструкции, миграции, разжижению введенного средства;
- Не были учтены имеющиеся сопутствующие патологии, заболевания, общее состояние пациента на момент процедуры.
Келоид после уколов
Иногда, в местах введения гиалуроновой кислоты, начинается опухолевидное разрастание подкожной соединительной ткани, происходит образование келоидных, выступающих над поверхностью кожи рубцов. Основная причина – генетически обусловленная предрасположенность к патологическому рубцеванию ткани в месте даже малейшей ее травматизации.
Для устранения появившегося на месте уколов келоида, нужно обратиться за помощью к специалисту, могут быть назначены:
- инъекции кортикостероидов в область появляющегося келоида;
- терапия специальными кремами/мазями;
- лазерная шлифовка.
Остались синие точки
В случае когда после инъекционных процедур гиалуроновой кислотой остаются синие подкожные пятна, говорят о микро травмировании кровеносных сосудов, тканевом кровотечении. Синий цвет пятен формируется из-за нерастворимого белкового вещества (гемосидерина), образующегося в процессе кровотечения. Такой дефект корректируют:
- прокалывая синюшное пятно специальной иглой, с последующей аспирацией/дренажем содержимого из нее;
- локальным, мягким массажем;
- отсасыванием жидкости.
Как убрать синяки после инъекций, чем мазать
Для ускорения процесса рассасывания подкожных кровоизлияний (синяков), регенерации тканей применяют любые мази/гели с гепарином, бодягой, гомеопатические средства Траумель. Можно использовать примочки из охлажденных отваров календулы, ромашки, а затем затонировать зону. Полное избавление от гематом происходит на 5-7-й день.
Нельзя смазывать синяки спиртосодержащими составами, они разжижают кровь, удлиняют время заживления.
Белые точки в местах инъекций
Появившиеся, долго остающиеся (более 30 дней), заметные под кожей белые точки в месте от укола гиалуроната, говорят о том, что средство было введено в чрезмерном объеме, распределилось очень поверхностно. Опытный врач-косметолог устраняет такие появляющиеся точки прямо во время процедуры. Если побледнение проявляется после нее, то применяют препарат рассасывающий гиалуроновую кислоту – гиалуронидазу.
В случае когда белые точки появляются спустя 7-10 дней после уколов, сопровождаются образованием плотных узелков – можно говорить о гранулематозе. Устранить проблему можно инъекциями в очаг появления кортикостероидов, фторурацила, гиалуронидазы.
После уколов гиалуронки остались шишки – что делать
Появление различных уплотнений, бугорков в подкожной клетчатке, одна из частых проблем после инъекций гиалуроновой кислоты.
Основные причины – неправильная техника введения препарата (слишком глубокая, либо чересчур поверхностная его доставка, избыточный объем).
Во всех этих случаях происходит неправильное распределение, миграция (перемещение) средства в соседние, рядом находящиеся участки тканей, после чего они деформируются, выпячиваются. Для устранения образований используют:
- средства ускоряющие выведение излишков введенного средства;
- физиотерапевтические, косметологические, массажные процедуры способные помочь естественному рассасыванию бугристостей.
Через сколько пройдут помпы
Одно из неприятных последствий после уколов с гиалуронкой – образование стойких папул – слегка расширенных полостей под кожей с избыточным скоплением вводимого препарата. Появляются они как следствие плохого распределения средства-заполнителя, неверно подобранного его объема, слишком поверхностного его введения.
Если папулы после биоревитализации не проходят через 3-7 дней, нужно стимулировать их рассасывание курсом дополнительных инъекций препаратом-нейтрализатором гиалуронидаза, ускоряющим ее расщепление.
Пункционные гематомы
Гематомы или ранения (разрывы) подкожных сосудов после уколов гиалуронки, чаще всего образуются когда:
- капиллярные кровеносные сосуды очень хрупкие (сосудистый купероз), либо пережаты;
- низкие показатели свертываемости крови;
- возраст пациента > 45-50 лет;
- тонкая, сверхчувствительная кожа;
- принимаются разжижающие кровь препараты.
Специалисты-косметологи советуют, чтобы не бороться с возможными синяками после подкожных уколов, перед курсом, можно пропить препараты укрепляющие сосуды.
Зуд
Небольшой зуд в местах введения гиалуроновой кислоты, обуславливается естественной реакцией кожи, всего организма на инъекционное травмирование кожи. В обычной практике неприятное явление проходит через 3-5 дней. Если после этого срока появился сильный, не прекращающийся зуд, сопровождающийся покраснением, высыпаниями – это может говорить о:
- аллергической реакции на основной, либо вспомогательные компоненты введенного препарата;
- низком качестве введенного средства;
- неверно выбранной дозировке.
Для облегчения состояния принимают комплексные антигистаминные средства, смазывают кожу гелями, мазями снимающими зуд, шелушение, высыпания.
Герпес
Несоблюдении правил асептики при выполнении инъекционных, микротравмирующих кожу манипуляций, может приести к активизации вируса герпеса и появлению мокнущих, высыпаний в месте введения, около него. Устранить болезненный очаг воспаления, подсушить, обеззаразить его, не допустить глубокого проникновения вируса можно применяя:
- противовирусные мази местного воздействия – Ацикловир, Абрева, Панавир;
- мощные антисептики – Мирамистин, Хлоркексидин;
- таблетированные противовирусные средства.
На видео – побочные эффекты уколов красоты:
Выводы
- Приступая к омолаживающей процедуре важно знать, что побочные эффекты, осложнения от нее могут проявиться на ранних сроках, либо могут носить отсроченный характер.
- Избежать появления гематом, сильных опухолей после инъекций, поможет прием препаратов для укрепления кровеносных сосудов.
- Избавиться от избыточного скопления под кожей вводимого препарата можно используя средство-нейтрализатор гиалуронидазу, споособную ускорять процесс его разложения.
- Инъекции гиалуроновой кислотой – не делают человека моложе, не является средством профилактики появления морщин, а являются процедурой по временному улучшению состояния кожи.
- Частые стимуляции подкожных слоев уколами с гиалуронатом могут привести к привыканию, полностью остановить его самостоятельное синтезирование. Также рекомендуем ознакомиться с мезотерапией от прыщей в этом материале.
Как обезболить укол в ягодицу: медикаментозные и народные методы
Внутримышечная инъекция это один из самых эффективных и часто встречаемых методов лечения многих болезней.
Для таких манипуляций больше всего подходят ягодичные мышцы, рядом с которыми нет крупных кровеносных сосудов и нервных окончаний. Как правило, данная процедура проходит без каких-либо последствий.
Но бывают случаи, когда по различным причинам возникают осложнения. Становится актуальным вопрос о том, как обезболить укол в ягодицу.
Последствия неправильного укола в ягодицу
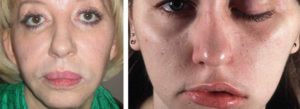
Основными последствиями неправильного укола являются: шишки, синяки, уплотнения и абсцессы.
Шишки
Шишки или инфильтраты – это место, в области укола, в котором скапливаются кровяные клетки и лимфа.
В основном образованию шишек способствуют следующие причины:
- следствие не рассасывания введенного препарата;
- в процессе введения препарата мышца находилась в напряжении;
- масляные или густые инъекции;
- аллергия на препарат;
- повреждение кровеносных сосудов иглой;
- неправильно поставлен укол.
Важно понимать, что шишки самостоятельно не проходят и требуют незамедлительного лечения. Обычно шишки, доставляют дискомфорт и боль на месте укола. А иногда может болеть и нога.
Синяк
Синяк – это скопление кровяных клеток в мягкой ткани. Возникают они вследствие укола вблизи кровеносного сосуда или когда препарат попадает под кожу.
Также синяки могут возникать, если укол ставился пациенту, который находился в стоячем положении, что способствует напряжению ягодичных мышц и неправильному распределению лекарства. Для здоровья синяки не опасны, и проходят самостоятельно.
Но для того чтобы ускорить процесс заживления нужно приложить на синяк компресс, или помазать регенерирующей мазью.
Уплотнение
Небольшой затвердевший участок на коже, который возник на месте инъекции. В особой терапии нет необходимости, просто рекомендуется ставить инъекции в другую ягодицу.
Нагноение
Абсцесс – часто встречаемое осложнение после введения препарата в вену или мышцу. Отличается появлением воспаленного нарыва с гнойным содержанием на месте введения лекарства.
Абсцесс возникает из-за нарушения правил гигиены медицинским персоналом (не обеззаражены руки, нестерильные шприцы и вата, некачественная обработка кожи больного до и после укола).
Другие виды осложнений
- Последствия при неправильном введении лекарства, не предназначенного для внутримышечного укола. При такой врачебной ошибкепрепарат не рассасывается, и застаивается в мягких тканях, что приводит к образованию инфекционной шишки. Так же у пациента может болеть укол.
- Несоблюдение правильной техники введения инъекции (наличие короткой иглы, введение чрезмерно большого количества препарата в одну область, большой слой подкожных жиров, попадание в сосуд или нерв).
Также может возникать следующее:
- Гематома может возникнуть в случае, если во время введения инъекции, иглой повредили сосуд.
Также, если лекарство ввели в ягодицу очень быстро, и под давлением повредили кровеносный сосуд.
- Синяки от уколов могут быть достаточно болезненными. Но это единственное чем они могут навредить. Через неделю и синяки и гематомы рассасываются. Но бывают случаи, когда в шишке начинается воспалительный процесс, тогда необходимо принимать меры для их лечения.
- Когда в местоукола, по каким-либо причинам, попадает инфекция – возникает нарыв. Из-за этого под кожей образуется пространство, наполненное гноем. Внешне нарыв выглядит как покрасневшая припухлость и причиняет сильную боль. С такой патологией необходима консультация с врачом, который может подобрать подходящую терапию мазями и компрессами.
- Началась аллергическая реакция. Она может быть в виде покраснений и зуда кожи, а может принять более серьезные масштабы, такие как насморк или даже анафилактический шок.
- Игла или само лекарство (не успев рассосаться) попали в седалищный нерв и оказывают на него давление.
В таком случае пациент чувствует острую боль, и в дальнейшем боль с ягодицы может отдавать в ногу. Место укола немеет и при слишком серьезном повреждении нерва, может произойти паралич ноги. С подобным последствием укола в срочном порядке необходимо обратиться к неврологу.
Лечение шишек с помощью капусты
Нужно взять один лист капусты и растереть его до образования сока. Затем нужно приложить лист на больное место. Можно прикладывать такой компресс на ночь, заранее смазав лист медом.
Лечение шишек с помощью алоэ
Необходимо срезать несколько листьев алоэ, поближе к корню, и оставить их в холодильнике на сутки. После этого перемолоть листья до состояния кашицы, поместить на марлю и приложить на шишки.
Йодовая сетка
Необходимо намочить ватную палочку йодом и нарисовать сетку на больном участке тела. Повторять это нужно в течение всего дня до момента полного исчезновения образования.
Спиртовые согревающие компрессы
Лечение шишек с помощью спирта и полиэтилена. Нужно разрезать полиэтилен на несколько небольших квадратиков, то же самое повторить с тканью, и после каждого укола смазывать кожу спиртом, прижимая кусочком ткани и одним из квадратиков. Такой компресс нельзя долго держать, так как можно спровоцировать ожог кожи.
Медовые лепешки
Медовая лепешка готовится из меда с добавлением муки. Нужно подогреть мед на паровой бане, добавить в него немного муки и нанести на инфильтрат, закрепив тканью и пластырем. Компресс нужно подержать в течение получаса. Нельзя прикладывать медовую лепешку слишком горячей, так как это приводит к ожогу кожи. Повторять процедуру нужно до полного рассасывания образования.
Медикаментозные методы
Если болит укол после внутримышечного введения лекарства, используют рассасывающие, противовоспалительные и обеззараживающие мази, которые способствуют скорому выздоровлению. Больше всего подойдут препараты на основе троксерутина.
Наиболее качественными и эффективными считаются лиотон гель, троксевазин, мазь арники. Так же, решить проблему, поможет мазь Вишневского или линимент бальзамический.
Накладывают их компрессом на 2-3 часа, раз в день, в течение нескольких недель.
Компресс димексида и фурацилина
Нужно смешать оба препарата в пропорции 1:5. Например, необходимо взять 1 чайную ложку димексида и 5 чайных ложек фурацилина. Рекомендуется оставить компресс на ночь. Фурацилин избавится от шишки, а димексид окажет противовоспалительное действие.
Аппаратные способы лечения
Бывает, что врачи назначают физиотерапевтические процедуры для лечения шишек. Они представляют собой электрические массажеры и прогревающие лампы, которые рассасывают шишки.
Способов борьбы с последствиями внутримышечного укола больше чем достаточно, но прежде чем к ним прибегать, необходима консультация с врачом.
Осложнения инъекций
Разновидности осложений инъекций, признаки, причины, профилактика, лечение.
Инфильтрат
Признаки: Уплотнение, болезненность в месте инъекции. Причины: — Нарушение техники инъекции, — Введение неподогретых масляных растворов, — Многократные инъекции в одни и те же места. Профилактика: Устраните причины, вызывающие осложнения. Лечение:
Согревающий компресс, грелка, йодная сеточка на место инфильтрата.
Абсцесс
— гнойное воспаление мягких тканей с образованием полости, заполненной гноем, и отграниченной от окружающих тканей пиогенной мембраной.
Признаки: Боль, уплотнение, гиперемия в области абсцесса, местное или общее повышение температуры. Причины: К причинам, вызывающим инфильтрат, присоединяется инфицирование мягких тканей в результате нарушения правил асептики.
Профилактика: Устраните причины, вызывающие инфильтраты и абсцессы. Лечение:
Хирургическое.
Поломка иглы
Признаки: нет. Причины: — Введение иглы до самой канюли, — Использование старых, изношенных игл, — Резкое сокращение мышц. Профилактика: — Вводите иглу на 2/3 ее длины, — Не пользуйтесь старыми иглами, — Инъекции делайте в положении больного лежа. Лечение:
Извлеките обломок иглы пинцетом или хирургическим путем.
Масляная эмболия
Признаки: Масло, оказавшееся в вене – эмбол, с током крови попадает в легочные сосуды. Возникает приступ удушья, цианоз. Это осложнение часто заканчивается смертью больного.
Причины: — Случайное попадание конца иглы в просвет сосуда при подкожном или внутримышечной инъекциях, — Ошибочное введение масляных растворов внутривенно.
Профилактика: Вводите масляные растворы двухмоментным способом. Лечение:
По назначению врача.
Воздушная эмболия
Признаки: См. «масляная эмболия», но по времени проявляется очень быстро. Причины: Попадание воздуха в шприц и введение его через иглу по время инъекции в сосуд. Профилактика: Тщательно вытесните воздух из шприца перед инъекцией. Лечение:
По назначению врача.
Ошибочное введение лекарственного препарата
Признаки: Могут быть различны: от болевой реакции до анафилактического шока. Причины: — Профилактика: Перед инъекцией внимательно прочитайте издание препарата, дозировку, срок годности.
Лечение: — Введете в место инъекции 0,9 % раствор натрия хлорида, — Положите пузырь со льдом на место инъекции, — Если инъекция сделана на конечности — выше наложите жгут,
— Дальнейшее лечение по назначению врача.
Повреждение нервных стволов
Признаки: Могут быть различны: от неврита до паралича. Причины: — Механическое повреждение иглой при неправильном выборе места инъекции, — Химическое повреждение, когда близко с нервом создается депо лекарственного вещества. Профилактика: Правильно выберите место инъекции. Лечение:
По назначению врача.
Тромбофлебит (воспаление вены с образованием в ней тромба)
Признаки: Боль, гиперемия, инфильтрат по ходу вены, повышение температуры. Причины: — Частые венепункции одной и той же вены, — Применение тупых игл. Профилактика: — Чередуйте вены при выполнении инъекций, — Применяйте острые иглы. Лечение:
по назначению врача.
Некроз (омертвение тканей)
Признаки: Усиливающиеся боли в области инъекции, отек, гиперемия с цианозом, появление волдырей, язв и омертвение тканей. Причины: Ошибочное введение под кожу раздражающего вещества (например, 10 % раствор кальция хлорида).
Профилактика: Соблюдайте технику инъекции. Лечение: — Прекратите введение раствора, — Максимально отсосите шприцем введенное лекарство, — Место инъекции обколите 0.
5 % раствором новокаина,
— На место инъекции положите пузырь со льдом.
Гематома (кровоизлияние под кожу)
Признаки: Появление под кожей кровоподтека в виде багрового пятна. Причины: — Неаккуратное проведение внутривенной инъекции (прокол стенки сосуда), — Использование тупых игл. Профилактика: — Соблюдение техники внутривенных инъекций; — Использование острых игл. Лечение: — Прекратите инъекцию; — Приложите к вене вату со спиртом;
— На область гематомы наложите полуспиртовой компресс.
Липодистрофия
Признаки: Под кожей образуются ямки в местах введения инсулина из-за рассасывания жировой ткани. Причины: Регулярное введение инсулина в одно и то же место. Профилактика: Чередование места введения инсулина.
Лечение: —
Сепсис, СПИД, вирусный гепатит
Признаки: Отдаленные осложнения, проявляются как общее заболевание организма. Причины: Грубое нарушение правил асептики, предстерилизационной очистки и стерилизации инструментария. Профилактика: Исключение причины этих осложнений.
Лечение: —
Аллергические реакции
Признаки: Зуд, сыпь, острый насморк и др. Анафилактический шок. Причины: Индивидуальная непереносимость организма к препарату.
Профилактика: — Перед первой инъекцией следует осведомиться у пациента о переносимости им данного препарата; -На титульном листе истории могут быть данные о непереносимости каких-либо лекарственных веществ, — Перед первой инъекцией антибиотиков проведите пробу на чувствительность к данному препарату.
Лечение: — Прекратите введение лекарственного средства, — Максимально отсосите шприцем введенное вещество, — Место инъекции обколите 0,5 % раствором новокаина,
— Положите пузырь со льдом.
После уколов болит ягодица: что делать
Инъекция в ягодицу – достаточно распространенная медицинская манипуляция, через которую время от времени приходится проходить каждому из нас. Лучше конечно осуществлять процедуру в специальном медучреждении, где имеется квалифицированный персонал, способный ставить самые больные уколы практически неощутимо.
Однако часто пациенты предпочитают экономить собственное время и выполняют инъекции самостоятельно. Перед началом самолечения, рекомендуем уточнить, что будет если неправильно поставить укол.
Для большинства пациентов подобное лечение проходит без последствий, однако, если укол выполнен с нарушениями, назначено большое количество процедур, или ввиду индивидуальных особенностей нерв расположен близко к коже.
В таком случае процедура может вызывать весьма болезненные ощущения: становится тяжело сидеть, немеет нога, неприятные ощущения отдаются в пояснице, появляются прочие осложнения.
Предлагаем разобраться, почему так происходит, что делать в подобной ситуации и как снять боль.
Облегчить свое состояние, уменьшить неприятные ощущения, если сильно болит место укола, можно, если разобраться с причиной появления данных ощущений. Чаще всего их две:
- несоблюдение правил гигиены;
- появление шишек. Они – крайне неприятный и болючий вид уплотнений, появляющийся вследствие медленного рассасывания лекарства. Возникают в основном, когда принято много инъекций. Как долго продержится шишка, зависит от принятых вами мер.
Важно знать! Если исколоты обе ягодицы, лучше ставить внутримышечные инъекции в бедро или плечо, чем продолжать травмировать попу.
Рекомендуется ежедневно протирать места уколов смоченным в медицинском спирте ватным тампоном, а при первых признаках уплотнений использовать рассасывающую мазь. Чем мазать, лучше узнать у лечащего врача, чаще всего в таких случаях назначается «Алором», «Делобене» и т.п.
При образовании шишки избавиться от нее поможет массаж и йодная сетка. А на ночь рекомендуется ставить всевозможные компрессы. Например, магнезиевый, спиртовой компресс или прикладывать лист свежей капусты (не разрезанный). Для предотвращения образования нарывов используется крем «Солкосерил».
Если ягодичная мышца в месте укола покраснела, у больного повысилась температура, но при этом нет шишки, скорей всего в организме начался гнойный процесс. Подобное явление говорит о попадании в травмированное место инфекции. Снять воспаление помогают «Эвкабол» (антибактериальное средство) и уже упомянутое желе «Солкосерил».Важно знать! Все упомянутые выше симптомы, плюс сильная боль, ощущение, будто вас кто-то режет, могут указывать на начало абсцесса.
Можно ли купаться после укола в ягодицу
Вопрос о том, можно ли мыться после инъекции, чтобы не повысить вероятность инфицирования волнует многих пациентов. Тут все зависит от типа вкалываемого внутримышечного препарата. Такого рода ограничения следует уточнять у лечащего врача, он вам и подскажет, стоит ли купаться после данного лекарства, ограничиться принятием душа или вовсе воздержаться от ввозных процедур.
Последствия самостоятельного укола в ягодицу
Если преодолеть психологический барьер, самостоятельно сделать себе укол не сложно. Необходимо лишь протереть место инъекции медицинским спиртом или перекисью, уверенно воткнуть иглу под углом 45⁰, медленно ввести препарат. Однако если неправильно сделать, хоть одно из данных действия, осложнения могут быть весьма опасны.
Негативные последствия, проявляющиеся, если внутримышечный укол в ягодицу попал в нерв:
- болит поясница, тянет ногу;
- покалывания, онемение;
- высокая температура;
- отек;
- уплотнения;
- синяки и другие следы;
- нарыв.
Если инъекцию поставили должным образом, то отрицательные последствия укола в ягодицу внутри проявляются крайне редко, хотя полностью их исключать не следует. При возникновении подозрений, что вы неправильно сделали лечебную манипуляцию, обязательно свяжитесь с врачом, чтобы неудачный укол не сказался на вашем здоровье.
Давайте выяснить, чем опасны последствия уколов.
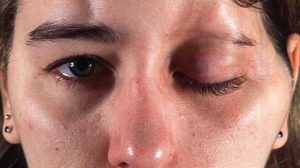
Шишки
Уплотнение или шишка на месте укола – плотная, болезненная припухлость. Возникает обычно после выполнения внутримышечных инъекций, если вводимый препарат не рассасывается. Вас наверно интересует, чем опасны подобные явления? Если не приняты соответствующие меры и шишка осталась спустя 1-2 месяца после окончания курса лечения, может развиться абсцесс, поражение седалищного нерва.
Причины, почему появляются уплотнения:
- скоростной ввод препарата;
- короткая или некачественная игла;
- чрезмерное напряжение пациентом мышцы;
- укол в середину ягодицы;
- введено избыточное количество лекарства;
- укол с воздухом в ягодицу;
- инфекция;
- аллергия.
То, что шишка появилась, вы узнаете по следующим признакам:
- при инфицировании: отек, температура, краснота, болит поясница, ягодица, выделяется гной;
- при травмировании нерва: онемение, место укола теряет чувствительность, боль «простреливает» в нижние конечности;
- если попал воздух при уколе в ягодицу (воздушный инфильтрат): образование уплотнения или шишки.
Важно знать! Сразу после укола обязательно следует протереть травмированное место ватным тампоном со спиртом, так вы снизите риск инфицирования.
Народные средства, которые подскажут что делать, если образовалась шишка и как убрать ее последствия:
- рассосать уплотнение поможет йодовая сетка, наносимая в течение 3 дней;
- прикладывание половинки свежего картофеля на шарик уплотнения;
- компресс из разжеванного ржаного хлеба с сахаром;
- прикладывание марли из спирта или магнезии поможет размягчить и удалить застарелые образования;
- обыкновенный свежий капустный лист помогает убрать даже старые шишки, если его приклеить лейкопластырем на ночь;
- сок алоэ рекомендуется мазать, если надулась большая шишка;
- кефирный компресс.
Чем лечить подобные образования, подскажет квалифицированный врач. Обычно назначается:
- мазь Вишневского – эффективное антисептическое и противовоспалительное средство, накладывается на 3-4 часа. Не используется при появлении;
- гепариновая мазь. Обладает противовоспалительным и обезболивающим эффектом;
- троксевазин – снимает отеки и воспаления;
- раствор демексида – помогает рассосать и вывести кровяные сгустки, уменьшить воспаление.
Онемение ягодицы
Когда немеет ягодица и бедро после укола, многие не воспринимают данное явление всерьез. Однако если ощущение появилось и долго не проходит, следует бить тревогу, уточняя у врача что делать и чем лечить такое явление. Ведь онемевшее бедро или онемевшая нога могут свидетельствовать об абсцессе или травмировании нерва.
Воспаление
Опаснейший симптом, свидетельствующий о начале нагноения, при его появлении требуется обязательное лечение. Что делать в таком случае – может сказать только врач, после проведения соответствующего обследования, забора необходимых анализов. На их основании медик определяет, как лечить больного.
Гнойное воспаление симптомы:
- красное пятно на коже;
- место укола становится горячим, существенно повышается температура тела;
- болезненные ощущения при надавливании;
- образуются наружные и внутренние свищи (в запущенных случаях).
- Как снять воспаление:
- прекратить ввод инъекционного лекарства до окончания лечения осложнения;
- физиотерапевтические процедуры;
- контроль динамики;
- использование специализированных медпрепаратов.
Почему идет кровь после укола в ягодицу
Если после выполнения инъекции пошла кровь (иногда она течет довольно сильно, прямо струей). Почему так происходит? Скорей всего игла, введенная под кожу, сделала отверстие в сосуде.
Данное явление может быть случайностью или обуславливаться индивидуальными особенностями организма (близким расположением сосудов к коже). При вводе углы рекомендуется потянуть штопор шприца немного на себя, если внутрь затягивается кровь, не стоит продолжать инъекцию.
Аллергическая реакция на укол в ягодицу
Если пациент – аллергик, введение ему препарата-аллергена может носить самые печальные последствия, вплоть до анафилактического шока.
Немедленно обратить за квалифицированной помощью следует, если:
- появилось жжение после укола в ягодицу;
- чешется место укола в ягодицу;
- проявился зуд после уколов на ягодицах.
Осложнения внутримышечных инъекций. Техника правильного выполнения
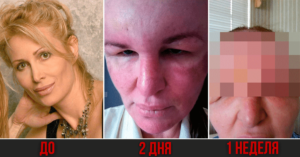
Внутримышечная инъекция представляет собой самый распространенный и самый простой способ введения лекарственных препаратов. Однако при неправильном выполнении могут возникнуть осложнения внутримышечных инъекций, избежать которые можно, если правильно выполнять манипуляцию.
Особенности процедуры
Перед инъекцией необходима тщательная подготовка. Она не только позволит грамотно сделать укол, но и снизит риск развития осложнений. Начать стоит с теоретических навыков, позволяющих поставить внутримышечные инъекции. Как правильно делать укол в ягодицу и в бедро? Для удобства всю манипуляцию условно делят на этапы.
Этап 1. Проводится подготовка оснащения для выполнения инъекции. Готовят шприц, лекарственные препараты, спирт и 4 ватных шарика или одноразовые спиртовые салфетки. Обязательно потребуется емкость, в которую будут помещены ватка и шприц перед уколом и после него.
Этап 2. Проводится обеззараживание ампулы и набор медикамента. Берется ампула с лекарством и внимательно читается надпись, проверяются объем, дозировка, срок годности.
Затем берется спиртовая салфетка и ею протирается ампула в месте вскрытия. Далее набирается лекарство. Во время этого необходимо следить, чтобы игла не касалась стенок ампулы.
После извлечения иглы из ампулы на нее надевается колпачок.
Этап 3. Берется спиртовая салфетка, и ею обрабатывается место инъекции, направление от центра к периферии. Затем берется другая салфетка, проводится еще одна обработка места инъекции, но меньшего диаметра. Это необходимо для того, чтобы не возникали осложнения внутримышечных инъекций в виде воспалений.
Этап 4. Берется шприц, поднимается иглой вверх и, не снимая колпачка, из него выпускают воздух. Затем колпачок убирают и резким движением, под прямым углом, выполняется инъекция. Препараты вводят не спеша, с одинаковой силой надавливания на поршень шприца.
Этап 5. После введения препарата иглу резко извлекают, на место инъекции накладывают спиртовую салфетку.
Куда колоть
Чтобы избежать осложнений, недостаточно знать, как именно проводятся внутримышечные инъекции, как правильно делать в бедро, ягодицу – это не менее важно.
Для выполнения инъекции в ягодицу необходимо ее «разделить» на четыре квадрата. Укол выполняется в верхний внешний квадрат.
Для инъекции в бедро так же делят на четыре части переднюю его поверхность. Укол делается во внешний верхний угол.
При неправильно выполненной процедуре возникают различные осложнения внутримышечных инъекций.Признаками патологии являются наличие уплотнения и выраженная болезненность места инъекции. Инфильтраты возникают из-за нарушения метода введения препаратов, при использовании недогретых масляных растворов, а также при многочисленных инъекциях в одно и то же место.
Чтобы не возникало инфильтрата, необходимо тщательно выбирать место для инъекции, чередовать ягодицы, а также следить за температурой вводимых препаратов и правильно выполнять манипуляцию.
Если возникли осложнения внутримышечных инъекций в виде инфильтрата, то следует приложить к больному месту грелку или сделать согревающий компресс. Ускорить рассасывание уплотнения помогает йодная сетка.
Эмболии
Еще возможные осложнения при внутримышечной инъекции – это воздушная и масляная эмболия. Признаки патологии схожи. Во время процедуры масло или воздух попадает в сосуд и с током крови доходит до легочных сосудов. В результате возникает удушье, приводящее к смерти пациента.
Масляная эмболия возникает из-за попадания раствора в сосуд при внутримышечной инъекции. Чтобы этого избежать, во время укола следует вводить раствор двухмоментным способом.
Предотвратить воздушную эмболию помогает соблюдение правил введения препаратов в/м, а именно — тщательно вытеснять воздух из шприца.
Повреждение нервов
При неверном выборе места инъекции или, когда игла проходит рядом с нервным стволом, может возникнуть неврит или паралич конечности. Чтобы этого не происходило, необходимо тщательно выбирать места для инъекции.
Гематома
Неаккуратное выполнение внутримышечной инъекции может спровоцировать появление гематомы. Профилактикой образования является использование для в/м инъекции острых игл и соблюдение техники манипуляции.
Лечение осложнений внутримышечных инъекций в виде гематом происходит методом прикладывания к месту укола спиртового компресса. Для ускорения рассасывания гематомы можно наносить различные мази, рекомендованные лечащим врачом.
При выполнении внутримышечной инъекции необходимо не только знать теорию самой манипуляции, но и уметь применять полученные знания на практике. Соблюдение всех норм позволит избежать осложнений.
Постинъекционные осложнения и профилактика. Инфильтрат, абсцесс и эмболия.Роль медсестры
Постинъекционные осложнения (ПИО), как видно из названия, это осложнения возникающие после инъекции (укола).
А что такое инъекция? Википедия нам говорит, что инъекция, это способ введения в организм различных растворов (к примеру, лекарственных средств) с помощью шприца и пустотелой иглы.
В зависимости от того, куда именно нужно доставить этот самый раствор, существуют несколько видов инъекций:
- подкожная;
- внутримышечная;
- внитуривенная;
- внутрикостная;
- внутрикожная;
- внутриартериальная;
Роль медсестры в профилактике постинъекционных осложнений
Согласно недавно проведенному опросу, большая часть пациентов, особенно старшего поколения, предпочитают инъекции или капельницы, как один из способов введения лекарственных средств в организм. То есть, люди не знают или недооценивают риск возникновения постинъекционных осложнений.
Роль медицинской сестры состоит не только в том, что бы правильно выполнить саму инъекцию, с соблюдением всех правил асептики, но и дать необходимую консультацию по профилактике ПИО. Многие медсестры этим просто пренебрегают. По завершении процедуры, необходимо сделать соответствующую запись в журнале.
Осложнения, которые могут возникать после инъекций (уколов) делятся на 3 группы по фактору их возникновения:
Несоблюдения правил асептики
Асептика — недопущение попадания в открытую рану различных микроорганизмов.
Постинъекционный инфильтрат — возникает, как правило, после подкожных и внутримышечных уколов. Причиной развития может
неправильно поставленный укол может вызвать множество проблем
послужить неправильный выбор длины иглы или же низкое качество её исполнения.
И если уж в процедурных кабинетах, где чаще всего и выполняются инъекции, медсестры обучены правилам выбора длины иглы, то за качество выполнения самого укола ответить достаточно сложно (все мы знаем, что у кого-то рука «легкая», а у кого-то и наоборот).
Существует множество компаний, выпускающих одноразовые иглы для инъекций, но только единицы делают это на совесть.
Также причиной возникновения постинъекционного инфильтрата может стать неправильное определение места для выполнения укола , введение лекарства в места предыдущих уколов или слишком быстрое введение лекарства.
Нарушение стерильности при проведении инъекции является причиной №1 для развития постинъекционного инфильтрата.
Абсцесс – образование внутри мягких тканей воспаленной полости с гнойным содержимым. Причина возникновения постинъекционного абсцесса та же, что и при инфильтратах, только с обязательным присоединением инфекции.
Возникновение и развитие абсцесса
Чаще всего инъекцию делают именно в ягодичные мышцы. Соответственно для уменьшения шанса появления абсцесса следует учитывать ряд факторов:
- Не колите дважды в одну и ту же точку, обязательно меняйте стороны. Каждая инъекция и так является своего рода микротравмой для мышцы. Многократные инъекции в одну точку могут вызвать постинъекционный абсцесс даже при полном соблюдении правил асептики.
- Количество препарата, рекомендованное для одной инъекции, при повторном уколе в ту же точку может привести к некрозу тканей.
- Слабый иммунитет больного и нарушения в кровоснабжении тканей тоже могут привести к абсцессу
Флегмона — острое разлитое гнойное воспаление клетчаточных пространств; в отличие от абсцесса, не имеет чётких границ. Существует несколько типов: подкожная, подфасциальная, межмышечная, забрюшинная, околопочечная (паранефрит), околопрямокишечная (парапроктит), клетчатки средостения, флегмоны стопы, кисти и др.
Причина возникновения — попадание в клетчатку болезнетворных бактерий через поврежденную кожу или из расположенных рядом очагов инфекции (фурункул, кариес зубов, нагноившиеся лимфоузлы и т. д.); иногда заносятся с током крови (гематогенно) из расположенных вдали очагов.
Гепатиты В и С, ВИЧ – самые неприятные и долго не проявляющиеся последствия, которые можно получить во время инъекции с нарушением правил асептики. К счастью, современные возможности использования одноразовых шприцев сводят к минимуму риск заражения через уколы.
Более подробную информацию о видах инфильтратов и способах их лечения можно прочитать в статье «Что такое инфильтрат. Виды и лечение«.
Неправильный выбор места для укола
Выбор правильного места для укола
Повреждение нервных окончаний – чаще возникает при внутримышечных инъекциях, если место укола выбрано выше допустимого, ближе к пояснице.
Напомним, что для оптимального внутримышечного укола следует выбирать верхний наружный квадрант ягодицы.
Раздражение нервного ствола иглой либо введенным лекарством может привести к сильным люмбалгиям (сильные боли в области поясницы) и ишиалгиям и даже к невритам и параличам.
Повреждение надкостницы – может встретиться, когда для внутримышечного укола в бедро выбирают слишком длинную иглу.
Повреждение сосудов иглой либо лекарством, которое раздражает стенки сосуда.
Неправильная техника выполнения укола
Поломка иглы – возникает из-за нарушения техники внутримышечного укола (выполнение укола стоя и/или без предупреждения), что приводит к резкому спазму ягодичных мышц. Некачественные иглы могут быть как сопутствующим, так и отдельным фактором. Отсутствие опыта выполнения внутримышечных инъекций тоже следует учитывать.
Масляная или воздушная эмболия – в обоих случаях возникает из-за попадания масляного лекарственного раствора или воздуха из шприца в вену. Профилактикой такого грозного осложнения является проверка на предмет попадания иглой в сосуд (слегка оттянуть поршень и убедится, что в шприце нет крови).
Образование тромбов – данное осложнение возникает при длительном использовании одной и той же вены для введения лекарственного средства.
Некроз тканей после укола. По сути, некроз, это процесс отмирания клеток. Согласитесь, очень неприятное явление.
Образуется при различных повреждениях клеток организма, при несоблюдении осторожности во время пункции вены и введении раздражающих лекарственных средств помимо вен (подкожно, внутримышечно).
Обязательно следует проверять наличие иглы в вене при введении хлористого (10% раствора хлорида кальция).
Гематома происходит из-за сквозного прокалывания вены, благодаря чему кровь поступает в окружающие ткани. Устранить гематому можно теплым компрессом.
Из-за слишком быстрого ввода лекарства может возникнуть головокружение и нарушения в ритме сердца.
Аллергические реакции (крапивница, отек Квинке вплоть до анафилактического шока) возникают в результате невыясненного аллергического анамнеза у пациента.
Появляются, как правило, через 30 минут после ведения лекарственного средства, но могут быть и раньше и немедленно после укола.
Основными правилами профилактики этого осложнения являются: выяснение аллергоанамнеза перед уколом, особенно перед первым и наблюдение за пациентом в течение первых 30 минут после инъекции, если препарат был введён впервые в жизни.
Кроме этих трех факторов, постинъекционные осложнения классифицируются по срокам их появления:
- немедленные – возникают в первые сутки после укола (аллергическая реакция);
- краткосрочные – срок появления от нескольких дней до недели (инфильтрат);
- отсроченные – могут появиться даже через несколько месяцев (гепатит, ВИЧ).
Как правило, уколы выполняют в мед. учреждениях, и в основном этим занимаются медсестры, соответственно, для профилактики постинъекционных осложнений, медсестра должна соблюдать ряд правил:
- Быть внимательной при подготовке лекарства для укола. Каждый пациент должен получать только то лекарство, которое прописал врач.
- Соблюдать правила асептики и антисептики.
- Соблюдать правила введения лекарств.
- Соблюдать технику выполнения инъекции.
- Легкий массаж области инъекции способствует лучшему рассасыванию лекарства
- Не допускать введения лекарства в одну и ту же точку.
Почти 80% случаев возникновения ПИО приходятся на инъекции, поставленные вне медицинских учреждений и неквалифицированными исполнителями. В частности, уколы на дому.
Господа учащиеся и будущие медики, готового реферата на тему профилактики осложнений после уколов вы тут точно не найдете. Знаете, что больше всего боится услышать пациент перед началом операции? Фразу «Ок, Гугл…» Не думаю, что вы хотите попасть к такому врачу.
