Пробежки наджелудочковой тахикардии
Содержание
Наджелудочковая тахикардия
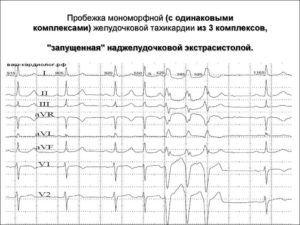
Наджелудочковая (суправентрикулярная) тахикардия – это повышение частоты сердечных сокращений более 120-150 ударов в минуту, при котором источником сердечного ритма служит не синусовый узел, а любой другой участок миокарда, располагающийся выше желудочков. Среди всех пароксизмальных тахикардий такой вариант аритмии наиболее благоприятный.
Приступ наджелудочковой тахикардии обычно не превышает нескольких суток и часто купируется самостоятельно. Постоянная наджелудочковая форма встречается крайне редко, поэтому правильнее такую патологию расценивать в качестве пароксизма.
Классификация
Наджелудочковая тахикардия в зависимости от источника ритма делится на предсердную и предсердно-желудочковую (атриовентрикулярную) формы. Во втором случае регулярные нервные импульсы, распространяющиеся по всему сердцу, генерируются в предсердно-желудочковом узле.
Согласно международной классификации выделяют тахикардии с узким комплексом QRS и широким QRS. Наджелудочковые формы делятся на 2 вида по такому же принципу.
Узкий QRS-комплекс на ЭКГ формируется при нормальном прохождении нервного импульса от предсердия к желудочкам через атриовентрикулярный (АВ) узел. Все тахикардии с широким QRS подразумевают возникновение и функционирование патологического предсердно-желудочкового очага проведения.
Нервный сигнал проходит минуя АВ-соединение.
Из-за расширенного QRS-комплекса такие аритмии на электрокардиограмме довольно тяжело отличить от желудочкового ритма с увеличенной частотой сердечных сокращений (ЧСС), поэтому купирование приступа проводится точно так же, как при желудочковой тахикардии.
Распространенность патологии
Согласно мировым наблюдениям, наджелудочковая тахикардия встречается у 0,2-0,3 % населения. Женщины в два раза чаще страдают этой патологией.
В 80 % случаев пароксизмы возникают у людей старше 60-65 лет. У 20 человек из ста заболевших диагностируются предсердные формы. Остальные 80 % страдают предсердно-желудочковыми пароксизмальными тахикардиями.
Причины наджелудочковой тахикардии
Ведущими этиологическими факторами патологии выступают органические повреждения миокарда. К ним относятся различные склеротические, воспалительные и дистрофические изменения ткани. Данные состояния чаще возникают при хронической ишемической болезни сердца (ИБС), некоторых пороках и иных кардиопатиях.
Развитие суправентрикулярной тахикардии возможно при наличии аномальных путей проведения нервного сигнала к желудочкам от предсердий (к примеру, WPW-синдром).
По всей вероятности, несмотря на отрицания многих авторов, существуют нейрогенные формы пароксизмальной наджелудочковой тахикардии. Такая форма нарушения ритма может возникнуть при повышенной активации симпатической нервной системы во время избыточной психоэмоциональной нагрузки.
Механические воздействия на сердечную мышцу в некоторых случаях также являются виновниками возникновения тахиаритмий. Это встречается при наличии в полостях сердца спаек или дополнительных хорд.В молодом возрасте часто невозможно определение причины наджелудочковых пароксизмов. Вероятно, это связано с изменениями в сердечной мышце, которые не изучены, либо не определены инструментальными методами исследования. Однако, такие случаи расцениваются как идиопатические (эссенциальные) тахикардии.
В редких случаях основной причиной наджелудочковой тахикардии является тиреотоксикоз (реакция организма на повышенный уровень гормонов щитовидной железы). Ввиду того, что это заболевание может создать некоторые препятствия в назначении противоаритмического лечения, анализ на гормоны необходимо выполнить в любом случае.
Механизм возникновения тахикардий
В основе патогенеза наджелудочковой тахикардии лежит изменение структурных элементов миокарда и активация пусковых факторов. К последним относятся нарушения электролитного состава, изменение растяжимости миокарда, ишемия и действие некоторых лекарственных препаратов.
Ведущие механизмы развития пароксизмальных наджелудочковых тахикардий:
- Повышение автоматизма отдельных клеток, расположенных на всем пути проводящей системы сердца с триггерным механизмом. Такой вариант патогенеза встречается редко.
- Механизм re-entry. В этом случае происходит круговое распространение волны возбуждения с повторным входом (основной механизм развития наджелудочковой тахикардии).
Два вышеописанных механизма могут существовать при нарушении электрической однородности (гомогенности) мышечных клеток сердца и клеток проводящей системы.
В подавляющем большинстве случаев межпредсердный пучок Бахмана и элементы АВ-узла способствуют возникновению аномального проведения нервного импульса.
Гетерогенность вышеописанных клеток обусловлена генетически и объясняется различием работы ионных каналов.
Клинические проявления и возможные осложнения
Субъективные ощущения человека с наджелудочковой тахикардией весьма разнообразны и зависят от степени выраженности заболевания.
При частоте сердечных сокращений до 130 — 140 ударов в минуту и короткой продолжительности приступа пациенты могут вообще не ощущать никаких нарушений и не знать о пароксизме.
Если ЧСС достигает 180-200 ударов в минуту, больные в основном жалуются на тошноту, головокружение или общую слабость. В отличие от синусовой тахикардии, при данной патологии вегетативные симптомы в виде озноба или потливости выражены в меньшей степени.
Все клинические проявления напрямую зависят от вида суправентрикулярной тахикардии, реакции организма на нее и сопутствующих заболеваний (особенно болезни сердца). Однако, общим симптомом практически всех пароксизмальных наджелудочковых тахикардий является ощущение учащенного или усиленного сердцебиения.
Возможные клинические проявления у больных с поражением сердечно-сосудистой системы:
- обмороки (примерно в 15 % случаев);
- боли в области сердца (чаще у больных с ИБС);
- одышка и острая недостаточность кровообращения со всевозможными осложнениями;
- сердечно сосудистая недостаточность (при длительном течении приступа);
- кардиогенный шок (в случае возникновения пароксизма на фоне инфаркта миокарда или застойной кардиомиопатии).
Пароксизмальная наджелудочковая тахикардия может проявляться абсолютно по-разному даже у людей одного и того же возраста, пола и состояния здоровья организма.
У одного больного кратковременные приступы случаются ежемесячно/ежегодно. Другой же пациент может лишь единожды в жизни перенести длительный пароксизмальный приступ без вреда для здоровья.
Существует много промежуточных вариантов заболевания относительно вышеописанных примеров.
Диагностика
Заподозрить у себя такое заболевание должен человек, у которого без особых на то причин резко начинается и точно так же резко заканчивается либо ощущение учащенного сердцебиения, либо приступы головокружения или одышки. Для подтверждения диагноза достаточно изучить жалобы пациента, выслушать работу сердца и снять ЭКГ.
При выслушивании работы сердца обычным фонендоскопом можно определить ритмичное учащенное сердцебиение. При ЧСС, превышающей 150 ударов в минуту, сразу же исключается вариант синусовой тахикардии.
Если же частота сокращений сердца более 200 ударов, то и желудочковая тахикардия также маловероятна. Но таких данных недостаточно, т.к.
в вышеописанный диапазон ЧСС может входить и трепетание предсердий, и правильная форма мерцательной аритмии.Косвенными признаками наджелудочковой тахикардии являются:
- частый слабый пульс, неподдающийся точному подсчету;
- снижение артериального давления;
- затрудненное дыхание.
Основу диагностики всех пароксизмальных наджелудочковых тахикардий составляет ЭКГ-исследование и Холтеровское мониторирование. Иногда приходится прибегать к таким методам, как ЧПСС (чреспищеводная стимуляция сердца) и нагрузочные ЭКГ-пробы. Реже, при крайней необходимости, проводят ЭФИ (внутрисердечное электрофизиологическое исследование).
Результаты ЭКГ исследования при разных видах наджелудочковой тахикардии Основными признаками наджелудочковой тахикардии на ЭКГ является повышение ЧСС больше нормы с отсутствием зубцов P.
Иногда зубцы могут быть двухфазными или деформированными, однако, из-за частых желудочковых QRS-комплексов их обнаружить не удается.
Существует 3 основные патологии, с которыми важно провести дифференциальную диагностику классической наджелудочковой аритмии:
- Синдром слабости синусового узла (СССУ). В случае не обнаружения существующего заболевания купирование и дальнейшее лечение пароксизмальной тахикардии может быть опасным.
- Желудочковая тахикардия (при ней желудочковые комплексы очень похожи на таковые при QRS-расширенной наджелудочковой тахикардии).
- Синдромы предвозбуждения желудочков. (в т.ч. WPW-синдром).
Лечение наджелудочковой тахикардии
Лечение полностью зависит от формы тахикардии, длительности приступов, их частоты, осложнений заболевания и сопутствующей патологии. Наджелудочковый пароксизм должен быть купирован на месте.
Для этого обязателен вызов скорой медицинской помощи.
При отсутствии эффекта или развитии осложнений в виде сердечно-сосудистой недостаточности или острого нарушения сердечного кровообращения показана срочная госпитализация.
Направление на стационарное лечение в плановом порядке получают пациенты с часто рецидивирующими пароксизмами. Таким больным проводится углубленное обследование и решение вопроса о хирургическом лечении.
Купирование пароксизма наджелудочковой тахикардии
При данном варианте тахикардии достаточно эффективны вагусные пробы:
- проба Вальсальвы — натуживание с одновременной задержкой дыхания (самая эффективная);
- проба Ашнера – надавливание на глазные яблоки в течение короткого промежутка времени, не превышающего 5-10 секунд;
- массаж каротидного синуса (область сонной артерии на шее);
- опускание лица в холодную воду;
- глубокое дыхание;
- приседание на корточки.
Эти способы купирования приступа нужно применять с осторожностью, т.к. при перенесенном инсульте, тяжелой форме сердечной недостаточности, глаукоме или СССУ данные манипуляции могут нанести вред здоровью.
Часто вышеописанные действия неэффективны, поэтому приходиться прибегать к восстановлению нормального сердцебиения при помощи лекарственных препаратов, электроимпульсной терапии (ЭИТ) или чреспищеводной стимуляции сердца. Последний вариант применяют при непереносимости антиаритмических препаратов или при тахикардии с водителем ритма из АВ-соединения.
Для правильного выбора способа лечения желательно определить конкретную форму наджелудочковой тахикардии. В связи с тем, что на практике довольно часто существует экстренная необходимость в купировании приступа «сию минуту» и нет времени для дифдиагностики, ритм восстанавливается согласно алгоритмам, разработанным Министерством Здравоохранения.
Для предупреждения рецидивов пароксизмальной суправентрикулярной тахикардии применяют сердечные гликозиды и антиаритмические препараты. Дозировку подбирают индивидуально. Нередко в качестве противорецидивного препарата применяют то же лекарственное вещество, которым удачно купировался пароксизм.
Основу лечения составляют бета-блокаторы. К ним относятся: анаприлин, метопролол, бисопролол, атенолол.
Для лучшего эффекта и с целью снижения дозировки эти лекарственные вещества используют совместно с антиаритмическими препаратами.
Исключение составляет верапамил (данный препарат высокоэффективен для купирования пароксизмов, однако, его необоснованное сочетание с вышеописанными препаратами крайне опасно).
С осторожностью нужно подходить и к лечению тахикардии при наличии WPW-синдрома. В этом случае в большинстве вариантов также запрещено применять верапамил, а сердечные гликозиды стоит использовать с особой осторожностью.Помимо этого, доказана эффективность и других противоаритмических препаратов, которые назначают последовательно в зависимости от тяжести и купируемости пароксизмов:
- соталол,
- пропафенон,
- этацизин,
- дизопирамид,
- хинидин,
- амиодарон,
- новокаинамид.
Параллельно приему противорецидивных препаратов исключается применение любых лекарственных веществ, способных вызвать тахикардию. Нежелательно также употреблять крепкий чай, кофе, алкоголь.
В тяжелых случаях и при частых рецидивах показано хирургическое лечение. Существует два подхода:
- Разрушение дополнительных проводящих путей химическим, электрическим, лазерным или другим способом.
- Имплантация кардиостимуляторов или мини-дефибрилляторов.
Прогноз
При эссенциальной пароксизмальной наджелудочковой тахикардии прогноз чаще благоприятный, хотя полное излечение случается довольно редко. Суправентрикулярные тахикардии, возникающие на фоне сердечной патологии, более опасны для организма. При правильном лечении высока вероятность его эффективности. Полное излечение также невозможно.
Профилактика
Специфического предупреждения возникновения наджелудочковой тахикардии не существует. Первичная профилактика – недопущение основного заболевания, вызывающего пароксизмы. К вторичной профилактике можно отнести адекватную терапию патологии, провоцирующей приступы наджелудочковой тахикардии.
Таким образом, наджелудочковая тахикардия в большинстве случаев представляет собой неотложное состояние, при котором требуется экстренная помощь медицинских специалистов.
Чем опасна наджелудочковая тахикардия и почему ее нужно обязательно лечить?
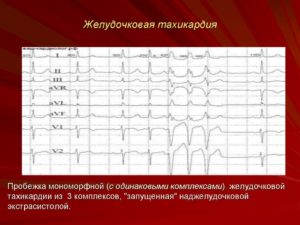
Среди всего разнообразия аритмии пароксизмальная наджелудочковая тахикардия считается самой распространенной причиной, вызывающей образование аритмогенного коллапса и сердечной недостаточности у людей молодого возраста. Это заболевание сопровождается резким увеличением сердцебиения и длительность такого состояния может колебаться в течение довольно продолжительного времени.
Завершается приступ так же неожиданно, как и возникает. Для наджелудочковой тахикардии свойственно формирование импульсов на уровне выше желудочков, то есть этот процесс происходит в предсердиях либо артиовентикулярном узле.
Особенности заболевания
В организме человека сердце выполняет жизненно важные функции и при небольшом сбое в его работе происходят значительные изменения, которые сказываются на общем состоянии человека. Одной из самых распространенных патологий считается нарушение сердечного ритма, которое получило название пароксизмальная тахикардия.
Это заболевание представляет собой патологическое состояние организма, при котором отмечаются приступы сердцебиения. Такое неприятное состояние возникает довольно неожиданное, при этом количество сокращений сердца повышается до 150-250 ударов в минуту. Такая тахикардия сопровождается появлением дополнительных симптомов, еще больше усугубляющих тяжелое состояние пациента.
Важно понимать, почему такое состояние является отклонением и требует определенного лечения.
У здорового человека развитие электрического импульса происходит в клетках синусового узла, местом локализации которых является предсердие верхнего сердечного отдела.
Такой импульс способствует синхронному сокращению предсердной мышцы и проталкиванию крови в желудочки, которые располагаются в нижних сердечных отделах.
Далее наблюдается переход импульса в атриовентрикулярный узел и его дальнейшее продвижение по ножкам пучка Гиса и волокнам Пуркинье в область миокарда желудочков.
В атриовентрикулярном узле происходит задержка импульса и это дает предсердиям некоторое время для процесса сокращения, что позволяет крови попасть в желудочки, где и происходит распространение импульса.
Далее происходит сокращение желудочков и выталкивание крови в кровеносные сосуды.
При патологическом состоянии организма, которое называется наджелудочковой пароксизмальной тахикардией, отмечаются сбои проводимости импульсов и это способствует повышению частоты сокращений желудочков и предсердий.Такая тахикардия получила название пароксизмальная по той причине, что частота свойственных ей сокращений хаотична и имеет резкий характер. При таком заболевании образуются аномальные пути проводимости в различных частях предсердий, в том числе и в области антиовентрикулярного узла.
Причины тахикардии
Все многообразие причин наджелудочковой пароксизмальной тахикардии можно разделить на две большие группы.
Общие причины
- Сердечные причины включают в себя:
- проводящая сердечная система имеет врожденные нарушения;
- прогрессирование ишемической болезни сердца, которая сопровождается недостаточным поступлением крови в этот жизненно важный орган;
- патологическое состояние сердца, которые выражается в нарушении его структуры;
- развитие сердечной недостаточности, которая характеризуется снижением способности сокращения сердца;
- воспалительный процесс мышцы сердца, который получил название миокардит;
- кардиомиопатия является патологией, при которой отмечается сбои в строении и функционировании сердечной мышцы по неизвестной причине.
- патологии в области эндокринологии, среди которых одной из самых распространенных является гипертиреоз;
- употребление алкоголя в больших объемах;
- образование тромба в артериях легких;
- различные заболевания бронхолегочной системы;
- дисбалансное состояние вегетативной нервной системы.
Можно выделить факторы, которые способствуют развитию заболевания:
- постоянное нахождение в стрессовом состоянии;
- повышенные физические нагрузки;
- никотин;
- потребление кофе и алкогольных напитков в больших объемах.
Причины заболевания у беременных и детей
Во время беременности значительно повышается нагрузка на все органы и системы, в том числе и на сердце. В некоторых случаях возникновение наджелудочковой тахикардии является одним их осложнений, которые развиваются во время беременности женщины. Причинами такого состояния организма могут служить:
- анемия;
- повышение уровня гормонов;
- повышенное давление;
- непостоянство водно-солевого баланса.
При благоприятном устранении такого неприятного состояния может наблюдаться полное отсутствие симптоматики тахикардии. Прогрессирование наджелудочковой тахикардии в юном возрасте чаще всего никак не взаимосвязано с поражением сердца органического характера. Распространенными причинами такого состояния являются:
- патологическое состояние электролитов;
- пребывание ребенка в постоянном физическом либо эмоциональном напряжении;
- создание неблагоприятных бытовых условий, которые могут выражаться в излишней влажности воздуха помещения и плохом проветривании комнаты.
Симптоматика патологии
Симптомы, которые возникают при тахикардии, весьма разнообразны и чаще всего определяются частотой сердцебиения и состоянием всего организма больного. Людям с сердечными заболеваниями симптомы тахикардии доставляют массу дискомфортных ощущений и вызывают развитие множества осложнений. Однако, встречаются больные, у которых заболевание протекает без каких-либо признаков патологии.
Симптомы при таком заболевании могут, как внезапно появляться, так неожиданно и исчезать, при этом их длительность может быть различной. При возникновении эпизода наджелудочковой тахикардии наблюдается учащение сердцебиения и результатом этого становится не такое эффективное прокачивание крови.
Это патологическое состояние организма приводит к тому, что отмечается недостаточное поступление крови в различные органы, что не позволяет им нормально работать. При учащении сердцебиения развиваются следующие симптомы:
- появление ощущения сильного стука сердца в груди;
- сильное головокружение либо обморочное состояние;
- периодическая одышка;
- состояние повышенной тревожности;
- возникновение болевых ощущений либо чувства сдавленности в груди;
Диагностирование патологии
При появлении приступов резкого учащения сердцебиения, специалистом назначается обследование, направленное на постановку точного диагноза.
Методы диагностики
Пароксимы, возникающие при наджелудочковой тахикардии, могут быть определены различными диагностическими исследованиями:
- Изучение анамнеза заболевания и жалоб пациента на свое состояние.
- Тщательный анамнез жизненных условий больного и его окружения.
- физикальный осмотр, в ходе которого обращается внимание на лишние килограммы на теле, состояние кожи, определяется артериальное давление, а прослушивание сердца сопровождается появлением частых ритмичных тонов сердца.
- Проведение общего исследования крови и мочи позволяет выявить наличие в организме сопутствующие заболевания.
- Биохимическое исследование крови
- Электрокардиография (ЭКГ) является основным методом диагностического исследования, в ходе которого удается выявить нарушения, свойственные именно для наджелудочковой пароксизмальной тахикардии.
- Проведение суточного мониторинга ЭКГ, которое дает возможность определить пароксизм, возникающий именно при прогрессировании в организме наджелудочковой тахикардии. Такие приступы человек чаще всего не ощущает, поэтому этот метод исследования дает возможность зафиксировать начало приступа и его конец, а также определить наличие аритмии;
- Черезпищеводная стимуляции сердца уточняет механизм развития заболевания, а также позволяет диагностировать патологию у больных с редкими приступами, которые не всегда удается зафиксировать на ЭКГ.
- Проведение электрофизиологического исследования сердца.
Проведение ЭКГ
Наиболее достоверным и информативным диагностическим методом тахикардии является ЭКГ, которое является способом не инвазивного исследования и проводится совершенно безболезненно и быстро. Главное назначение этого метода исследования — проверка электрической проводимости сердца.
При проведении ЭКГ по всему телу пациента располагается 12 электродов, работа которых дает возможность получить информацию и схематическое изображение активной работы сердца на разных участках. ЭКГ позволяет установить пароксизмальную наджелудочковую тахикардию и выявить причины ее развития.
ЭКГ позволяет увидеть яркую картину заболевания, поэтому выявление тахикардии таким методом сложностей не вызывает. Важным условием, которое позволяет правильно диагностировать пароксизмальную тахикардию на ЭКГ, является полный учет всех признаков заболевания:
- Сокращения сердца происходят с частотой 160-190 ударов в минуту;
- имеется деформация зубца Р;
- высокая вероятность наслоения зубца Р на Т;
- не наблюдается кардинальных изменений QRS.
Получить более точную картину состояния больного позволит проведение ЭКГ параллельно с другими методами диагностики.
Лечение заболевания
После выявления наджелудочковой пароксизмальной тахикардии назначается определенное лечение, сложность которого зависит от особенностей течения патологии и от ее сложности.
Оказание первой помощи
Пароксизм, свойственный наджелудочковой тахикардии, нуждается в оказании первой медицинской помощи. Помогать больному лучше всего путем оказания воздействия на блуждающий нерв и добиться положительного результата удастся в том случае, если пациент будет натуживаться на высоте глубокого вдоха.
Кроме этого, можно оказывать воздействие на синокаротидную зону, проводя массаж каротидного синуса. Все действия необходимо проводить в положении лежа, прижимая при этом сонную правую артерию.
Можно выполнять надавливание на глазные яблоки, хотя этот способ не всегда приносит положительный результат.
При определенных показаниях больного госпитализируют и дальнейшее лечение проводится в стационаре:
- невозможно купировать приступ тахикардии;
- течение заболевания сопровождается развитием сердечной недостаточностью острого характера.
Те пациенты, у которых возникновение приступов тахикардии отмечается около двух раз в месяц, проходят плановую госпитализацию в специализированное учреждение. В стационаре больного тщательно обследуют и назначают эффективное лечение.
Медикаментозное лечение
Такое заболевания требует лечения с помощью определенных лекарственных препаратов, дозировку которых назначает лечащий врач. Лечение наджелудочковой тахикардии осуществляется с помощью успокаивающих препаратов:
- Бром
- Барбитураты;
- Транквилизаторы;
- Бета-блокаторов;
- Атенолол;
- Метопролол;
- Хинидин.
Лечение пациентов с пораженным миокардом и сердечной недостаточностью направлено на прием препаратов наперстнянки — изоптина. Хороший результат дает комбинированное лечение заболевания приемом препаратов наперстнянки и хинидина. Кроем этого, лечение тахикардии может включать в себя прием:
- Аймалина;
- Этацизина;
- Пропафенона;
- Соталола;
- Верапамила.
При длительном курсе лечения специалисты рекомендуют применять препараты калия в сочетании с некоторыми основными антиаритмическими средствами.
Физиотерапевтическое лечение
Лечение пароксизмальной наджелудочковой тахикардии проводится с использованием:
- лечебных ванн;
- ванн с гидромассажем;
- циркулярного душа;
- обливания;
- растирания.
Лучше всего использовать физиотерапевтические средства как дополнение к основному лечению заболевания.
Хирургическое вмешательство
Лечение таким способом требует наличия определенных показаний к его проведению:
- отмечаются частые приступы тахикардии, при этом они плохо переносятся пациентом;
- прием антиаритмических средств не позволяет ликвидировать пароксизм, возникающий при наджелудочковой тахикардии;
- профессия пациента связана с высокой опасностью при потере сознания.
- Возраст больного не позволяет проводить лекарственную терапию в течение длительного времени.
В том случае, если лечение пароксизмальной тахикардии с помощью лекарственной терапии не принесло желаемого результата, то проводиться хирургическое вмешательство. Такое же лечение используется и в том случае, когда у больного имеются врожденные пороки строения сердечной мышцы и патология сердечной проводимости.
Профилактика патологии
Для предотвращения развития в организме пароксизмальной наджелудочковой тахикардии необходимо соблюдать здоровый образ жизни, который предполагает полный отказ от курения и алкоголя. При этом необходимо пересмотреть свой распорядок дня и по возможности избегать различных физических и эмоциональных нагрузок.
В том случае, если развитие тахикардии происходит по генетическому фактору, то ближайшим родственникам больного рекомендуется пройти комплексное обследование, включающее в себя комплекс таких процедур, как:
- электрокардиография;
- мониторинг кардиограммы в течение суток
- эхокардиограмма
Конечно, тахикардия является опасным заболеванием, которое требует определенного лечения, но приложение определенных усилий способно восстановить ритм сердца и нормализовать жизнь больного. Возможно постепенное замедление течения наджелудочковой тахикардии при проведении своевременного диагностирования патологии и соблюдении профилактических мероприятий.
Что такое пробежка наджелудочковой тахикардии
- Бледность кожи
- Головокружение
- Давление в груди
- Дискомфорт в области грудной клетки
- Дрожь в теле
- Затрудненное дыхание
- Обморок
- Озноб
- Повышенное потоотделение
- Покраснение кожи
- Тошнота
- Учащенный пульс
- Частое мочеиспускание
- Чувство страха
В норме источник сердечного ритма — синусовый узел. Когда источником синусового ритма сердца служит какой-либо участок сердечной мышцы, находящийся выше желудочков, возникает один из видов аритмий — наджелудочковая тахикардия (суправентрикулярная, НЖТ). В прогностическом плане это самый благоприятный вид тахиаритмий, при которой ЧСС (частота сердечных сокращений) достигает 150 и более ударов в минуту.
Состояние расценивается в качестве пароксизма наджелудочковой тахикардии, поскольку сам приступ (пароксизм) длится относительно недолго и во многих случаях проходит самостоятельно.
Заболеваемость составляет до 0,3 % от всего населения планеты. 80 % случаев приходится на возраст 60 лет и старше. 20 % больных страдают предсердными формами, 80 % — предсердно-желудочковыми формами.
Наиболее частые причины пароксизмальной наджелудочковой тахикардии — органические поражения сердца:
В 4 % случаях причину патологии выяснить не удается, тогда говорят об идиопатической или эссенциальной тахикардии. Возможно, это обусловлено патологическими изменениями в миокарде, которые не удалось диагностировать либо эти изменения не изучены.
На возникновение наджелудочковой тахикардии могут влиять такие факторы:
- подростковый возраст, лица 45 лет и старше;
- женский пол — мужчины болеют в 2 раза реже, чем женщины;
- интоксикация сердечными гликозидами (антиаритмические препараты);
- высокий уровень холестерина;
- физические и психоэмоциональные перегрузки№
- климактерий;
- эндокринные нарушения, ожирение;
- табакокурение;
- злоупотребление энергетиками, спиртными и крепкими кофейными напитками.
Основу патогенеза составляют изменения структур миокарда и нарушение активации спусковых механизмов. К пусковым факторам относится ИБС, нарушение электролитного баланса, побочные эффекты от лекарственных средств.
Существует два варианта механизма развития приступа:
- Крайне редкий вариант — во всей проводящей системе повышается автоматизм отдельных кардиомиоцитов.
- Механизм re-entry — волна распространяется по кругу с повторяющимся входом.
Здоровый ритм контролирует водитель (синусовый узел), находящийся в правом предсердии. Генерируемые водителем ритма электрические импульсы расходятся по сердечной мышце с частотой 60–80 ударов/минуту.
При органических поражениях сердечно-сосудистой системы на пути проведения импульсов встречаются препятствия, в результате чего нарушается электропроводимость.
На участке миокарда с плохой проводимостью возникает очаг возбуждения, вызывающий учащение ритма от 120 ударов/минуту.
Возникновению аномального импульса способствует пучок Бахмана (пучок проводящих волокон, находящийся между предсердиями), элементы атриовентрикулярного узла.В последнем случае в АВ-узле развивается продольная диссоциация, при которой часть проводящих волокон функционирует нормально, другая часть — проводит импульсы в обратном направлении.
Так возникает некоординированное функционирование проводящих волокон.
Наджелудочковая тахикардия: основные причины, симптомы, диагностические мероприятия и лечение заболевания
Пароксизм наджелудочковой тахикардии (ПНТ) – заболевание, которое сопровождается резким и внезапным увеличением частоты сердечных сокращений. Такие приступы существенно влияют на качество жизни человека и могут стать причиной сердечной недостаточности. Поэтому важно ознакомиться с симптомами и лечением патологии.
Особенности и виды пароксизмальной тахикардии
Сердце – главный орган, который выполняет важные функции в организме. Если в нем происходят сбои, человек сразу же ощущает ряд неприятных симптомов. Пароксизмальная тахикардия является болезнью, при которой нарушается сердечный ритм. В норме частота сердечных сокращений составляет 80-90 ударов в минуту. При заболевании количество ударов увеличивается – от 150 до 200 и выше.
Выделяют следующие формы патологии:
- предсердная;
- предсердно-желудочковая (атриовентрикулярная);
- желудочковая;
- наджелудочковая (пароксизмальная суправентрикулярная тахикардия).
Самым распространенным видом является желудочковая и наджелудочковая тахикардия.
В современной медицине различают заболевания по механизму происхождения очагов, где образуется электрический импульс. Типы пароксизма:
- реципрокный – импульс формируется в синусовом узле;
- очаговый – в одной области;
- многоочаговый – в нескольких местах одновременно.
Патология может протекать в острой, хронической, рецидивирующей формах.
Причины
Установить точную причину развития заболевания можно только с помощью электрокардиографического исследования. Однако существует ряд неблагоприятных факторов, которые способны увеличить частоту сердечных сокращений. К развитию пароксизмальной тахикардии могут привести:
- врожденные нарушения в проводящей системе сердца;
- повреждение сердечной мышцы, возникающее при ишемии, инфаркте, кардиопатии, стенокардии;
- сердечная недостаточность;
- ненормальное строение органа (дополнительные спайки, хорды);
- воспаление мышц сердца – миокардит.
Заболевание может возникнуть на фоне внесердечных причин, например, при интенсивных стрессах и продолжительных физических нагрузках. Сюда же можно отнести курение, злоупотребление алкогольными напитками, употребление кофе в большом количестве, прием определенных лекарственных препаратов.
Спровоцировать наджелудочковую тахикардию способны следующие болезни:
- гипертиреоз;
- тромбоэмболия;
- вегетососудистая дистония;
- патологии почек и ЖКТ;
- гипертонический криз;
- хронические и острые болезни легких.
Симптомы
Обычно приступы начинаются внезапно, с резкого «толчка» в сердце. В результате учащенного сердцебиения происходит нарушение кровообращения. Как итог – недостаточное поступление крови в органы, что нарушает их нормальную работу. При таком состоянии наблюдаются симптомы наджелудочковой тахикардии:
- чувство сильного стука в грудной клетке;
- снижение артериального давления;
- загрудинная боль;
- учащенное дыхание;
- головокружение;
- ощущение страха;
- шум в голове;
- повышенная потливость;
- одышка.
Внешне болезнь проявляется побледнением кожных покровов. Клинические проявления зависят от степени выраженности патологии.
Важно!
Пароксизм суправентрикулярной тахикардии, появившийся на фоне острой сердечной недостаточности, способен спровоцировать обморок.
Диагностические мероприятия
Появление приступов учащенного сердцебиения – повод для обращения к кардиологу. Первое, что сделает врач, – осмотр пациента и сбор анамнеза. Он спрашивает, как часто и долго длятся приступы, чем заканчиваются. Электрокардиография является самым информативным способом диагностики. Признаки наджелудочковой тахикардии на ЭКГ:
- QRS – практически без изменений;
- ЧСС – 150-200 ударов в минуту;
- регулярный ритм;
- деформация зубца Р;
- вероятность наслоения зубца Р на Т.
Дополнительно проводят следующие методы диагностики:
- Физикальный осмотр. Специалист осматривает больного, обращая внимание на состояние кожи, массу тела, показатели артериального давления. Прослушивает сердце.
- Клинический и биохимический анализы крови. Исследования помогают выявить сопутствующие заболевания.
- Суточный мониторинг ЭКГ. Применяют для определения наджелудочковой тахикардии. Такие приступы человек не ощущает.
Могут потребоваться дополнительные исследования: чреспищеводное исследование, ультразвуковое исследование (УЗИ), компьютерная томография (КТ).
Лечение пароксизма наджелудочковой тахикардии
После подтверждения диагноза наджелудочковая тахиаритмия необходимо приступить к лечению. Тактику терапии определяет врач, учитывая тяжесть состояния и результаты диагностических обследований. Когда приступы фиксируются 2 раза в месяц, потребуется госпитализация.
Неотложная помощь
Пароксизмальный приступ можно купировать с помощью воздействия на блуждающий нерв. Проба Ашнера подразумевает надавливание на глазные яблоки в течение 5 секунд. Более эффективной окажется проба Вальсальвы, когда больной натуживается и глубоко вдыхает, задерживая дыхание на 30 секунд.
Облегчить состояние можно, массажируя каротидный синус. Манипуляция подразумевает зажим правой сонной артерии, поэтому проводить ее должен медицинский работник.
Дополнительно можно массировать живот и вызвать рвотный рефлекс. Если перечисленные методы оказываются неэффективными, вызывают скорую помощь. Пациенту внутривенно вводят Верапамил, Пропрапонол или Аймалин.
По показаниям экстренно госпитализируют в отделение интенсивной терапии.
Медикаментозная терапия
Пароксизм наджелудочковой тахикардии требует применения специальных медикаментов. Назначать и подбирать дозировку лекарств должен только лечащий врач.
Основу лечения составляют:
- Сердечные гликозиды и антиаритмические препараты (Хинидин, Соталол). Их действие направлено на восстановление нормальной частоты сокращений и блокировку процессов, усиливающих сердцебиение.
- Бета-блокаторы (Бисопролол, Атенолол, Анаприлин). Для лучшего эффекта медикаменты этой группы принимают вместе с антиаритмическими препаратами.
- Калийсодержащие препараты (Оротат калия, Панангин). В экстренных случаях вводят внутривенно хлорид калия.
Информация!
Для предупреждения рецидивов часто используют то же вещество, с помощью которого удалось купировать приступ.
Немедикаментозная помощь
При ПНТ показы водные процедуры:
- растирания, обливания холодной водой;
- циркулярный душ;
- гидромассаж;
- лечебные ванны.
При приступе тахикардии организм испытывает недостаток таких важных элементов, как калий, хлор, кальций. Чтобы восполнить их дефицит, можно воспользоваться растительными гликозидами. Лечебные травы – мята, боярышник, мелисса, валериана, пустырник. На их основе готовят отвары, чаи, настойки.
Немаловажную роль в лечении играет диета. Больному следует отказаться от продуктов, способных повысить уровень холестерина в крови. Из рациона исключают любую жирную, жареную, соленую, маринованную, копченую пищу. Продукты желательно готовить на пару, отваривать или запекать.
Важно!
При пароксизмальной тахикардии хорошо помогают йога и дыхательная гимнастика. Рассказать о технике выполнения упражнений должен специалист.
Хирургическое лечение
Если медикаментозная терапия не дает положительных результатов, частота приступов увеличивается, показано хирургическое вмешательство. Операцию проводят при наличии у пациента врожденного порока сердца, патологии сердечной проводимости.
Виды хирургического лечения:
- Электроимпульсная терапия. Метод используют, когда не удается купировать приступы с помощью лекарственных препаратов. Практически всегда операция дает 100%-ный результат.
- Катетерная абляция. Более сложный вид вмешательства, которое длится несколько часов. В ходе манипуляции прижигают пораженный участок сердца. В 95% удается навсегда избавиться от наджелудочковой тахикардии.
Если операция проведена удачно и без последствий, человек быстро восстанавливается, через несколько дней возвращается домой.
Прогноз и профилактика
Пароксизмальная наджелудочковая тахикардия не будет влиять на продолжительность жизни при условии, что патология не сопровождается другими сердечными расстройствами. В таком случае прогноз будет зависеть от того, как работает сердечная мышца. Если отсутствуют осложнения, человек с диагнозом ПНТ сможет прожить не один десяток лет.
К сожалению, специфических мер профилактики не существует. Однако к первичным профилактическим мероприятиям можно отнести:
- здоровый образ жизни;
- отказ от вредных привычек;
- соблюдение диеты;
- избегание стрессов;
- отказ от непосильных физических нагрузок;
- своевременное лечение эндокринных патологий.
Вторичная профилактика подразумевает правильное лечение, регулярное посещение врача пациентами с пароксизмальной тахикардией. Нужно внимательно относиться к здоровью, регулярно проводя обследования.
Пароксизмальная наджелудочковая тахикардия – коварное заболевание, которое требует экстренной помощи и адекватной терапии.
Только приложив усилия, можно восстановить нормальный сердечный ритм и надолго забыть о патологии.
Как нужно принимать препараты при лечении наджелудочковой тахикардии
Наджелудочковая тахикардия представляет собой учащенное сердцебиение, приступы которого начинаются в верхних отделах сердца, а именно или в атриовентрикулярном узле, или в одном из предсердий.
Такая форма аритмии чаще наблюдается в детском возрасте, а в ряде случаев является семейным, обусловленным генетически заболеванием. Главными факторами риска, провоцирующими появление приступа этого заболевания, являются физическая нагрузка, употребление кофеина и алкоголя.
В ряде случаев причиной появления приступа может стать низкое артериальное давление.
Каждое сокращение инициируется в здоровом сердце электрическим импульсом, возникающем в синусно-предсердном узле, который является водителем ритма сердца, располагаясь в одной из верхних камер сердца — в правом предсердии.
Затем электрический импульс проходит в следующий узел, посылающий его в желудочки. При наджелудочковых формах тахикардии сердечные сокращения синусно-предсердным узлом в силу различных причин в полной мере не контролируются.
Низкое давление и тахикардия
При снижении артериального давления человеческий организм пытается компенсировать появляющееся в результате этого уменьшение интенсивности притока крови к органам и тканям учащением сердцебиения, поэтому при пониженном артериальном давлении тахикардия встречается очень часто.
Существует и обратная зависимость, затянувшийся приступ тахикардии способен понизить артериальное давления до уровня, который в некоторых случаях представляет угрозу жизни больного.
Клиническая картина
Во время приступа тахикардии клиническая картина в каждом из случаев имеет свои особенности, зависящие от ряда факторов: наличия или отсутствия органического поражения сердца, локализации патологического водителя ритма, состояния сократительного миокарда, коронарного кровотока, длительности приступа и частоты сердечных сокращений. Обычно чем выше частота сердцебиения, тем ярче выражена и клиническая картина.
