Рентген и камень в желчном
Содержание
Кт желчного пузыря: особенности, показания и противопоказания, сравнение с узи и мрт
Компьютерная томография желчного пузыря не выполняется изолированно. В зону сканирования попадают другие органы: печень, протоки, поджелудочная железа, кишечник. Метод выполняется с внутривенным контрастированием, но без усиления, или (очень редко) с ретроградным заполнением через зонд, введенный в желчный проток.
КТ позволяет отчетливо различить конкременты, полипы и опухоли, деформации, аномалии развития, воспалительные изменения. По информативности КТ желчного пузыря уступает УЗИ и МРТ.
Выявляемая патология
КТ без контраста показана для определения аномалий развития, деформаций, желчекаменной болезни, холецистита. КТ с контрастом показывает полипы и опухоли в стенке пузыря и их васкуляризацию.
- Деформация. Желчный пузырь в норме имеет грушевидную форму. При желчекаменной болезни, после перенесенного холецистита форма его может нарушаться. Из-за развития фиброзно-соединительной ткани и спаек могут возникать перетяжки, патологические изгибы, сужения. К деформации также приводят расположенные поблизости объемные образования (например, кисты и солидные очаги в печени).
- Аномалии развития. Орган может отсутствовать (аплазия) или быть недостаточно развитым (гипоплазия). Возможно полное или неполное удвоение пузыря, могут обнаруживаться перегородки. Возможны аномалии положения, когда орган обнаруживается в нетипичном для него месте. Наблюдаются также аномалии желчных протоков: аплазия или гипоплазия, врожденный стеноз, удвоение, нетипичное впадение.
- Сладж желчи. Состояние, предшествующее формированию конкрементов. Сладж — это выпавшие в осадок соли желчных кислот, микрокальцинаты. На КТ обнаруживается уровень раздела сред между более плотным сладжем (внизу) и менее плотной желчью (вверху).
- Конкременты. Плотные включения в полости пузыря, образованные за счет выпадения солей желчных кислот в осадок с последующим пропитыванием их солями кальция. Выделяют холестериновые, пигментные, кальцинированные, смешанные конкременты. Наиболее опасны сгустки размером 5-10 мм. Они обычно смещаемы и уже велики, чтобы закупорить протоки. Конкременты большего размера более стабильны. Определение плотности камней требуется для составления плана ведения пациента. Для растворения холестериновых конкрементов могут использоваться препараты урсодезоксихолевой кислоты, которые неэффективны при плотных кальциевых сгустках. Кальцинированные конкременты имеют плотность 200-1000 ед. Хаунсфилда, пигментные 80-200 ед., холестериновые наименее плотные.
- Обструкция протоков. Нарушение проходимости желчных протоков может быть обусловлено конкрементом, опухолью, сдавлением извне. КТ позволяет идентифицировать причину обструкции, оценить ее расположение, степень расширения.
- Холецистит. Определяется утолщение стенки пузыря, его контуры становятся неровными, нечеткими. Стирается граница между краем печени и стенкой органа. После введения контраста обнаруживается утолщенная отечная слизистая оболочка, достигающая 5-8 мм в толщину. Выделяют также калькулезный (на фоне желчекаменной болезни) и эмфизематозный холецистит (характеризующийся скоплением газа в полости пузыря).
- Фарфоровый желчный пузырь. Исход хронического воспалительного процесса, проявляющийся отложением кальцинатов в стенке. Орган становится хрупким, по структуре напоминает фарфор, отсюда и название.
- Полипы и опухоли. Чаще всего обнаруживаются гиперпластические полипы — патологические разрастания слизистой оболочки в ответ на хроническое воспаление. Они обычно накапливают контраст, и выглядят как пристеночные узлы различного размера или (реже) как объемные образования на ножке. Полипы обычно не видны без контрастного усиления. Они могут также быть аденоматозными и злокачественными (с включениями карциномы). На КТ очень сложно оценить характер полипа. Только при наличии признаков инвазии можно сделать вывод о злокачественном процессе.
- Постоперационные изменения. После холецистэктомии желчный пузырь не обнаруживается. КТ позволяет выявить металлические клипсы на пузырном протоке и в сосудах. После операции может обнаруживаться включение желчи в ложе удаленного пузыря или рядом с ним (билома).
- Викарная экскреция. Некоторые препараты и их метаболиты выводятся с желчью. В результате плотность содержимого желчного пузыря диффузно повышается.
Преимущества и недостатки метода
КТ обладает рядом плюсов и минусов по сравнению с другими методами обследования.
| Преимущества | Недостатки |
| Быстрота | Ионизирующее излучение |
| Высокое разрешение относительно плотных конкрементов (кальцинатов) | Низкая разрешающая способность для холестериновых конкрементов (в отличие от УЗИ) |
| Комплексная оценка соседних органов | Необходимость контрастирования для визуализации опухолей и полипов |
Сравнение с УЗИ
Оба метода уникальны. УЗИ проще и быстрее, портативный сканер позволяет выполнить исследование в любом месте. Сонография не связана с ионизирующим излучением.
На УЗИ гораздо лучше видны конкременты низкой плотности, которые неразличимы на КТ. Компьютерная томография позволяет дать комплексную оценку и определить поражение смежных органов.
Учитывайте! Иногда УЗИ позволяет получить больше информации, чем КТ. Холестериновые конкременты лучше различимы сонографически.
Кому назначается исследование?
В первую очередь проведение КТ показано пациентам с желчекаменной болезнью, особенно при боли в правом подреберье, изменении цвета кожи (появлении желтухи). Также метод применяется для уточнения характера патологии, выявленной на УЗИ.
Показания
КТ органов билиарной системы показана при:
- холецистите;
- желчной колике;
- аномалиях развития желчного пузыря;
- полипах и опухолях;
- вторичных поражениях;
- постоперационной оценке.
Противопоказания
КТ органов билиарной системы с контрастом нельзя делать при:
- аллергии на контраст;
- заболеваниях вен в месте установки катетера;
- нарушении функции почек.
Относительные противопоказания к проведению КТ:
- детский возраст;
- беременность, лактация.
Эти противопоказания относительны. КТ делают беременным и детям при наличии веских показаний. Если ребенок не может лежать в томографе, применяется седация или наркоз.
Как происходит исследование
Пациент укладывается на стол томографа. Металлические предметы, украшения, плотная одежда должны быть сняты. Затем выполняются разметочные томограммы. Размечается область сканирования. Затем нужно провести спиральное или пошаговое сканирование.
Возраст время исследования пациента могут попросить задержать дыхание на некоторое время (обычно на 10-15 секунд). Собранные данные передаются на рабочую станцию, где их анализирует врач-рентгенолог.
Как подготовиться
Перед процедурой рекомендуется воздержаться от пищи на несколько часов (чтобы избежать сокращения желчного пузыря). В клинику нужно взять заключения по предыдущим исследованиям. В остальном специальная подготовка не нужна.
Использование контраста
Контрастирование показано для визуализации стенки желчного пузыря, полипов и опухолей. Используется контраст на основе йода (ультравист, йопамиро, йомерон). В кубитальную вену вводится катетер с толстой иглой. Иногда применяется пероральное контрастирование: пациент выпивает воду или раствор контраста.
Контрастный препарат заполняет просвет двенадцатиперстной кишки, на фоне чего становятся лучше различима анатомия желчных и панкреатических протоков. В отличие от МРТ специфический гепатобилиарный контраст не используется.
Внимание! Перед контрастированием сдайте анализ крови на креатинин и мочевину. Укажите, возникали ли в прошлом эпизоды аллергии.
Результаты
Заключение по исследованию пишет врач-рентгенолог. Он описывает патологические изменения со стороны желчного пузыря и протоков, смежных органов, а также дает рекомендации.
Вместе с заключением выдают цифровой носитель с данными в формате DICOM (чаще всего диск) и пленку. Ожидание заключения может занять нескольких десятков минут до суток и больше.
Альтернативные методы
Для оценки органов билиарной системы применяются:
- ретроградная холецистохолангиография;
- интраоперационная холангиография;
- ультразвуковое исследование;
- МРТ органов брюшной полости;
- ФЭКТ, ПЭТ/КТ, сцинтиграфия.
Компьютерная томография — информативный метод диагностики патологии желчного пузыря и протоков. Существуют, однако, и другие методы визуализации, превосходящие КТ в точности и специфичности. Выбор делает лечащий врач.
Растворение камней желчного пузыря
Итак, рассмотрев причины возникновения камней в желчном пузыре, давайте поднимем вопрос, а как же их растворить?
Раньше при наличии камней желчного пузыря был только один выход — делать плановую операцию, чтобы не уехать на операционный стол с приступом печеночной колики внезапно, без предварительной подготовки, анализов и обследований.
Но, конечно же, и врачей и фармацевтов не оставляла надежда, что когда-нибудь изобретут волшебное лекарство, растворяющее камни желчного пузыря, и можно будет назначать его всем пациентам и не пугать операцией.
Возможно, так оно и будет, исследования на эту тему проводятся, а пока давайте посмотрим, что может нам предложить медицина для лечения желчекаменной болезни сегодня.
- Растворение камней желчного пузыря препаратами с желчными кислотами.
- Растворение камней желчного пузыря препаратами из лекарственных растений.
Прием желчных кислот в виде препаратов для растворения камней в желчном пузыре
Да, медицина располагает средством для растворения камней желчного пузыря и средство это даже не новое.
Еще в 60х-70х годах прошлого века немецкие ученые предположили, что раз холестериновые камни желчного пузыря образуются при недостатке желчных кислот, то нужно эти самые желчные кислоты принять внутрь и восстановить необходимый баланс.
Так были разработаны препараты для растворения камней желчного пузыря из урсодезоксихолевой и хенодезоксихолевой кислот. И теперь их знает каждый гастроэнтеролог.
Для применения этих препаратов необходимы несколько условий. Этот метод растворения камней в желчном пузыре имеет достоинства и недостатки. Но, обо всем по порядку.
Методика растворения камней желчного пузыря с помощью препаратов желчных кислот подходит для людей, у которых имеются холестериновые камни диаметров не больше 2-х см, а также нет выраженных признаков воспаления в желудочно-кишечном тракте.
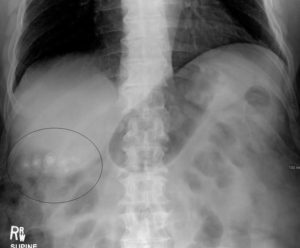
Узнать состав камней желчного пузыря можно с помощью рентгена желчного пузыря. Этот метод достаточно точно скажет вам — полностью ли холестериновые камни желчного пузыря или же с примесью кальциевых отложений.
Камни желчного пузыря холестериновой природы не плотные, на рентгене не видны (рентгенонегативны), на УЗИ не дают тени.
Чем плотнее и тяжелее камни желчного пузыря, тем отчетливее они видны на рентгеновском снимке (становятся рентгенопозитивны) и тем яснее видна тень при ультразвуковом исследовании.При приеме указанных лекарственных препаратов, желчные кислоты из кишечника всасываются в кровь, оттуда поступают в печень, и из печени — в желчный пузырь. Желчные кислоты начинают потихоньку, слой за слоем омывать и растворять камни желчного пузыря, выводя лишний холестерин вместе с желчью.
Достоинство этого метода не подлежит сомнению — он позволяет многим пациентам избежать операции по удалению желчного пузыря. Кроме того, перед тем, как запустить лекарственный препарат в производство, разработчиками проводится серия клинических испытаний, где фиксируется все — и биодоступность, и эффективность лечения, а, самое главное, все возможные побочные эффекты.
Однако же и недостатки у первого метода растворения камней желчного пузыря имеются.
Принимая недостающие желчные кислоты извне, мы, по сути, занимаемся заместительной терапией.
Печень, и без того вялая, перестает работать совсем, потому что нет необходимости. А зачем трудиться? Ведь необходимое количество желчных кислот мы примем вместе с капсулой, можно расслабляться дальше. И печень «расслабляется дальше», то есть, если патологические нарушения имелись, процесс этот может усугубиться.
И, если человек внезапно перестанет принимать лекарство, у него наступит «синдром отмены», потому что печень оказывается не готова к наступлению суровых трудовых будней.
В переводе на русский язык это означает, что камни в желчном пузыре скоро вырастут заново, ведь причина, истинная причина возникновения камней не устранена.Недаром многие врачи скептически относятся к самой идее нехирургического лечения желчнокаменной болезни. Бытует мнение, что растворившись однажды, камни желчного пузыря вырастают вновь.
Растворение камней в желчном пузыре экстрактами лекарственных растений
Логично было бы предположить, что нужно создать такой лекарственный препарат, который воздействовал бы на причину возникновения камней в желчном пузыре. Средство подобное есть и, возможно, не одно, потому что подарено нам самой природой.
Да, речь пойдет о лекарственных растениях, которые человечество использовало еще до того, как узнало, что такое камни желчного пузыря.
Мы предлагаем детально рассмотреть одно из них — Бессмертник песчаный , и препарат из него — экстракт из цветков бессмертника БАД «Зифлан» .
БАД «Зифлан» воздействует непосредственно на клетки печени, стимулируя их к синтезу желчных кислот.
Причем это воздействие настолько эффективное, что восстанавливается нормальный состав желчи, холестериновые камни желчного пузыря начинают слой за слоем растворяться в желчных кислотах и лишний холестерин удаляется из организма.
При этом устраняются явления дискинезии — сфинктер Одди расслабляется, когда желчь должна излиться в двенадцатиперстную кишку, а желчный пузырь мягко сокращается.
Следует добавить, что принимая «Зифлан» для растворения камней желчного пузыря можно не опасаться наступления синдрома отмены, напротив, печень продолжает работать в новом режиме еще некоторое время, как минимум две недели.
Итак, какова же методика приема «Зифлана»?
Для начала нужно убедиться, что камни желчного пузыря имеют холестериновую природу, то есть сделать УЗИ и рентгеновский снимок. Камни не должны быть видны на рентгене и не должны давать тень на УЗИ.
Необходимые условия — не крупные камни желчного пузыря (не более 2 — 2,5 см в диаметре) и нет выраженных признаков воспаления печени и желчного пузыря.
Затем можно начинать прием «Зифлана».
Препарат принимается по 1 капсуле 3 раза в день за 15 минут до приема пищи в течение 30 дней.Перерыв 10-15 дней и курс следует повторить.
За это время камни желчного пузыря растворяются в среднем на 1-3 мм. Для контроля необходимо сделать еще одно ультразвуковое исследование, чтобы посмотреть, насколько уменьшились камни в желчном пузыре, ведь этот процесс очень индивидуален.
Затем следует перерыв в течение 30 дней, после чего курс приема препарата начинается снова по схеме — один месяц приема по 1 капсуле 3 раза в день / один месяц отдыха. Примерно через полгода делается контрольное УЗИ для оценки растворения камней желчного пузыря.
К сожалению, есть группа людей (примерно15%), у которых даже при соблюдении всех условий камни желчного пузыря не растворяются никакими лекарственными препаратами, никакими лекарственными травами или иными нехирургическими методами. Это их индивидуальная особенность и таким пациентам следует обговорить возможности оперативного вмешательства с врачом-хирургом.
В дальнейшем можно рекомендовать прием «Зифлана» с целью профилактики застойных явлений в желчных протоках и нормализации секреторной (выделительной) функции печени.
Купить БАД «Зифлан» 30 капс. или БАД «Зифлан» 90 капс. можно в Москве со склада или через наш сайт.
Доставка по Москве и всем регионам России.
камни желчного пузыря, методика растворения камней, камни в печени, желчекаменная болезнь, желчнокаменная болезнь, избавиться от камней в желчном пузыре без операции, растворение камней желчного пузыря, Зифлан, экстракт бессмертиника
Рентген камней в желчном пузыре
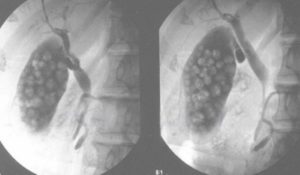
причина желчнокаменной болезни – образование в самом органе или его протоках конкрементов. Камни в желчном пузыре могут быть разного размера и формы, одиночными и множественными.
На ранней стадии желчекаменная болезнь практически ничем не проявляется, и люди узнают о патологии часто при возникновении желчной колики. Тактика терапии пациентов подбирается исходя из симптоматики патологии и данных диагностики.
Причины появления камней в желчном пузыре
Откуда берутся патологические элементы в желчном пузыре? Ответ на этот вопрос должен знать каждый больной с желчнокаменной болезнью, так как после лечения необходимо полностью исключить влияние провоцирующих патологию факторов.
Основной причиной формирования в желчном пузыре конкрементов считается застой желчи. Это приводит к тому, что имеющиеся в желчи холестерин, пигменты и другие вещества накапливаются в органе, постепенно кристаллизуются и увеличиваются в размерах.
В свою очередь застойные явления могут быть вызваны:
- воспалением стенок желчного пузыря;
- нарушением моторики органа;
- дискинезией желчевыводящих протоков;
- длительным приемом ряда лекарственных веществ – клофибрата, циклоспорина, октреотида;
- нерациональным питанием – употреблением слишком большого количества жирной пищи;
- жесткими диетами или голоданием;
- злоупотреблением алкоголем, основное значение эта причина имеет при развитии болезни у мужчин;
- наследственной предрасположенностью;
- большим количеством кальция в желчи;
- хирургическим вмешательством на кишечнике;
- ожирением или резким снижением веса;
- гормональным дисбалансом.
Выделяют и предрасполагающие к болезни условия. Заболевание чаще развивается у людей, в анамнезе которых есть диабет, болезнь Крона, патологии печени, в том числе и цирроз, анемия.
У женщин застой желчи может быть обусловлен приемом оральных контрацептивов с гормонами, многочисленными или тяжелыми родами.
Механизм развития болезни
Конкременты – что это такое, как они появляются, на что влияют и можно ли их убрать? Эти вопросы волнуют большинство пациентов, впервые столкнувшихся с болезнью. Чтобы понять механизм развития патологии необходимо знать функции желчи, особенности ее накопления и оттока.
Желчь выделяется клетками печени – гепатоцитами, после чего она через желчный проток выходит в желчный пузырь. Этот орган служит резервуаром желчи, он вмещает в себя в норме около 70-80 мл жидкости. Из желчного пузыря в момент активного переваривания поступившей пищи желчь выделяется в кишечник, где способствует расщеплению оставшегося пищевого комка.
Желчь не должна в органе скапливаться, при нормальном его функционировании она выходит не менее 3х раз в день. Если этого не происходит, то возникают застойные явления, при которых основные компоненты желчного секрета (билирубин, холестерин), оседают и постепенно кристаллизуются.
То есть появляются камни, вначале они мелкие в виде песка, затем вокруг них наслаиваются другие компоненты желчи, слизистый секрет, слущенные эпителиальные клетки. За счет этого процесса конкременты увеличиваются в размерах и приобретают определенную форму.Процесс формирования камней достаточно длительный, в год один такой элемент в среднем увеличивается на 5 мм. Но под влиянием некоторых условий нарастание камней может происходить быстрее.
В большинстве случаев ранняя стадия ЖКБ приходится на возраст 25-30 лет. Однако, первые проявления болезни возможны через 5-7 и более лет, именно за это время образуются конкременты таких размеров, которые могут ухудшить функционирование желчного пузыря.
Виды желчных камней
От чего образуются конкременты в желчном пузыре понятно из предыдущей информации. Но виды таких камней могут отличаться, в зависимости от состава их подразделяют на:
- Холестериновые. Это однородные элементы, чаще округлой формы, размеры от 8 мм до 2 см. Образуются в основном вследствие изменений в обменных процессах, чаще всего бывают у людей с ожирением, сахарным диабетом.
- Пигментные (билирубиновые). К причинам образования этого вида камней относят изменение количества белков в крови и повышенный распад эритроцитов при ряде врожденных патологий. Билирубиновые конкременты имеют небольшие размеры, но при этом их, как правило, много.
- Известковые. Возникают в результате воспалительной реакции в стенках желчного пузыря. Скопления бактерий притягивают к себе кальциевые соли, эпителий и выпадающий в осадок холестерин, в итоге образуется конкремент. Встречаются относительно редко.
- Смешанные. Причина их образования воспаление в стенках пузыря, вызванное механическим раздражением уже имеющихся камней. В результате на пигментные и холестериновые образования сверху наслаиваются кальциевые соли. Именно смешанные камни в большинстве случаев приводят к необходимости хирургического вмешательства.
По структуре желчные камни подразделяются на:
- кристалловидные;
- слоистые;
- волокнистые;
- аморфные.
По цветовому оттенку, внешнему виду и форме конкременты подразделяют на:
- Одиночные. Имеют цилиндрическую, сигарообразную, круглую, овальную форму. Поверхность может быть как гладкой, так и неровной.
- Множественные камни небольшого размера. По форме плоские, выгнутые или вогнутые, круглые, поверхность зернистая или гладкая. Цвет бурый, темный.
- Темные практически черные камни в основном выявляются в желчных протоках.
- Желчный песок. Такая структура конкрементов определяется на начальной стадии их формирования. Цвет песка желтоватый.
По консистенции камни подразделяются на твердые и мягкие, последние распадаются легко, именно поэтому от них проще избавиться при использовании специальных препаратов.
Классификация желчекаменной болезни
Желчнокаменная болезнь в своем развитии проходит несколько стадий. Принятая в 2002 году классификация данного заболевания выделяет 4 стадии:
- Докаменная (начальная). Характеризуется только определенными изменениями в составе желчи, она становится густой, неоднородной. При проведении анализа выявляются отдельные скопления кристаллов билирубина, кальциевых солей, холестерина. Клинических признаков болезни нет.
- Латентное камнеобразование (формирование камней). Отмечается рост кристаллов и наличие конкрементов разных размеров и форм. Возможны небольшие пищеварительные нарушения.
- Стадия основных проявлений заболевания. Соответствует холелитиазу (развитию калькулезного холецистита с рецидивирующим течением).
На третьей стадии желчнокаменной болезни при отсутствии лечения возникают осложнения, некоторые из которых могут привести к летальному исходу.
Симптомы
Клиническая картина ЖКБ зависит от размеров конкрементов, их формы, количества и локализации. Симптомы, указывающие на камни в желчном пузыре, в большинстве случаев ярко начинают проявляться, когда образований становится много или часть из них давит на внутренние стенки пузыря. При этом больные могут предъявлять жалобы на:
- Болезненные ощущения и тяжесть в правом подреберье. Их интенсивность варьируется от ноющих, периодически повторяющихся болей до сильнейших приступов желчной колики;
- Диспепсические расстройства. Нарушение оттока желчи приводит к плохому перевариванию пищи, вследствие этого появляется тошнота, метеоризм, запоры могут чередоваться с поносами.
- Периодический подъем температуры. Указывает на присоединение вторичной инфекции.
В момент перемещения конкрементов по желчному протоку боли могут переходить в пах, в бедро, в нижние отделы живота. Нередко возникает холецистокардиальный синдром – болезненные ощущения фиксируются в области верхушки сердца.
В 70 % случаев холелитиаз впервые выявляется в момент появления желчной колики. Обусловлено данное состояние закупоркой желчного протока большим камнем. У больного появляются нестерпимые резкие боли, тошнота с рвотой желчью, возможно повышение температуры, потливость.
Колика может продолжаться от нескольких минут до 5-7 часов.
Диагностика
При появлении симптомов желчекаменной болезни необходимо записаться на прием к врачу. Предварительный диагноз ставится на основании сбора жалоб и осмотра. Для его подтверждения назначаются инструментальные и лабораторные методы исследования:
- Биохимия крови. При ЖК%Б у пациентов повышен билирубин и возрастает активность сывороточных аминотрансфераз.
- Общий анализ крови. На воспаление указывает высокое СОЭ и возрастание лейкоцитов.
- УЗИ. Один из самых простых и информативных методов диагностики. При помощи сонографии можно определить наличие камней в желчном пузыре и протоках, их размеры.
- Рентгенография. Показывает камни в тех случаях, если они на большую часть состоят из солей кальция.
- ЭРХПГ. Метод исследования, сочетающий в себе рентгенографию с эндоскопическим исследованием состояния органа.
- Холецистохолангиография. Рентгенография, проводимая после введения в полость пузыря и протоки контрастного вещества.
- КТ. Компьютерная томография позволяет исследовать орган послойно.
После расшифровки всех анализов врач поясняет что делать, какие методы терапии будут наиболее эффективны и что необходимо изменить в образе жизни.
Лечение
Пациентов с желчнокаменной болезнью лечат по-разному. Основная терапия подбирается исходя из симптомов заболевания, вида камней, их расположения и размеров, сопутствующих нарушений. При возникновении желчной колики больные в основном помещаются в стационар, где им назначается интенсивное лечение, включающее в себя:
- спазмолитики;
- антибактериальные средства;
- дезинтоксикационную терапию;
- обезболивание.
Если приступ купируется и нет данных за развитие флегмонозного или гангренозного холецистита, то продолжается консервативная терапия. К основным лекарствам могут добавить ферменты, энтеросорбенты, литолитические средства (Хенофальк, Уросан). Последняя группа препаратов – это лекарства, способствующие растворению камней. Назначают их только если:
- конкременты не большие, до 1 см в диаметре;
- моторная функция пузыря сохранена;
- камни относительно мягкие (холестериновые).
Литолитическая терапия эффективная на ранней стадии камнеобразования. Продолжительность до 2-х лет, дозировка каждому больному подбирается индивидуально. Медикаментозное растворение камней очень часто вызывает множество побочных эффектов, вот почему такие средства необходимо принимать только по назначению лечащего врача.
Операция больным назначается, если приступ не купируется или определяется флегмонозная и гангренозная форма желчнокаменной болезни. Хирургическое вмешательство может быть:
- Лапароскопическим. Проводится при помощи надреза через брюшную стенку. В ходе операции удаляются либо камни из протоков, либо весь желчный пузырь;
- Полостным. Обширная операция назначается при невозможности проведения лапароскопии.
Дробление камней также возможно при помощи контактного литолиза или ударно-волновой литотрипсии.
Каждый из методов лечения имеет свои показания и противопоказания, поэтому терапию подбирают больным индивидуально.
Как лечить рецидивирующий калькулезный холецистит? При хронической ЖКБ необходимо на протяжении всей жизни придерживаться диетотерапии и при рецидиве заболевания принимать спазмолитики, препараты, улучшающие пищеварение. Лечебное питание подразумевает исключение жирной пищи, копченостей, алкоголя.
Чтобы улучшить отток желчи необходимо питаться часто, но маленькими порциями, избегать длительных перерывов между приемом еды.
Полезно и использование средств народной медицины фитопрепаратов, улучшающих выделение желчи, способствующих снятию воспаления и улучшающих обменные процессы.
Возможные осложнения
Чем опасны камни желчного? Прежде всего, они чаще всего приводят к закупорке протоков, то есть вызывают приступ колики. Среди других опасных осложнений патологии выделяют:
- перфорацию стенок органа;
- кишечную непроходимость;
- острый холецистит;
- образование свищей;
- сдавление общего желчного протока;
- панкреатит и холецистит;
- образование злокачественной опухоли.
Профилактика
К мерам профилактики, предотвращающим образование камней, относят:
- Рациональное питание. Есть необходимо регулярно, избегать слишком жирных блюд и больших перерывов еде, не рекомендуются жесткие диеты;
- Достаточную физическую активность, так как застойным явлениям в желчном пузыре способствует гиподинамия;
- Своевременное лечение острых и хронических заболеваний.
При ожирении следует вес снижать постепенно, сочетая низкокалорийное питание с физической нагрузкой. Следует также нормализовать обменные процессы и работу иммунной системы.
Желчные камни достигают больших размеров в течение 5 и более лет. При подозрении на их наличие следует пройти обследование, так как лечение ЖКБ на ранней стадии позволяет обойтись без операции.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.
Рентгенологическое исследование желчного пузыря
Для обнаружения патологий желчного пузыря и желчевыводящих путей применяются различные инструментальные диагностические методики, одной из которых является холецистография – рентгенологическое исследование желчного пузыря и его протоков.
Суть этой методики заключается в использовании специального контрастного вещества, которое перед рентгеном дают пациенту.
Для этих целей в недалеком прошлом использовали тетрабромфенолфталеин либо тетраиодфенолфталеин. В настоящее время применяются не только они, но и другие вещества с аналогичными свойствами (к примеру, билиселентан или билитраст). Они попадают в организм пациента перорально и выпускаются в форме таблеток.
Попадая в организм, эти вещества из кишечника постепенно всасываются в кровь, после чего через вырабатываемую печенью желчь проникают в полость исследуемого органа. Это позволяет хорошо различить этот орган на рентгеновском снимке (холецистограмме), что дает возможность специалисту оценить форму органа и его функциональность.
Степень функционирования этого резервуара определяется с помощью сравнения его формы и размера до и после введения особого раздражителя, который заставляет сокращаться мышечные стенки органа. Кроме того, такое исследование (с применением раздражающего катализатора) в некоторых случаях позволяет увидеть на холецистограмме контуры желчевыводящих путей и оценить уровень их проходимости.
Стоит сразу сказать, что проведение холецистографии дает эффективный результат только в том случае, если печень функционирует нормально, и гепатоциты (печеночные клетки) на должном уровне продуцируют желчь, вместе с которой контрастное вещество попадает в полость исследуемого органа.
Вторым условием применимости этой инструментальной диагностической методики является нормальная проходимость как печеночных, так и пузырных протоков, а также в случае определённой способности желчного пузыря к концентрированию желчи в своей полости. Немаловажное значение для получения качественных результатов исследования имеет уровень сократительной способности самого органа.Читать также: Болезни, при которых удаляют желчный пузырь
Если его моторика находится на низком уровне, то его полость не освобождается для принятия новых порций содержащей контрастное вещество печеночной желчи.
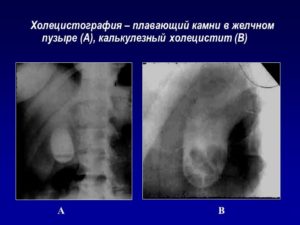
Если все условия соблюдены, то холецистография позволяет обнаружить застойные явления в этом органе, его атонию и наличие деформаций.
Подготовка к рентгенологическому исследованию желчного пузыря
Если говорить о холецистографии с применением билитраста, то подготовка к этой процедуре заключается в следующем:
- перед проведением холецистографии (накануне вечером), в 17:00 пациент должен поужинать кашей (рисовой или манной) и съесть одно куриное яйцо (сваренное всмятку);
- спустя два часа (в 19:00) пациенту необходимо сделать очищающую клизму, после чего ему следует выпить контрастное вещество (в случае с билитрастом – в количестве трех грамм); стоит сказать, что прием контраста осуществляется не единовременно, а в три приема в течение часа равными порциями с запиванием вещества сладким чаем;
- затем, в 22:00 обследуемому пациенту необходимо выпить 100 миллилитров сорокапроцентного раствора глюкозы.
Контрастный рентген желчного пузыря – выполнение процедуры
После описанной выше подготовки, утром следующего дня спустя тринадцать – четырнадцать часов после приема билитраста или иного контраста (примерно в 09:00) натощак специалист производит первое рентгеновское обследование этого внутреннего органа. После этого пациенту дают так называемый желчегонный завтрак, состоящий из двух сырых яичных желтков. Затем, по прошествии одного – двух часов, снимки делаются повторно.
На результатах холецистографии, полученных с использованием описанной выше методики, желчный пузырь в нормальном состоянии виден как объект округлой или грушевидной формы. В стоячем положении пациента этот внутренний орган рельефно выступает из-под правого подреберья.
Если на пути поступления печеночной желчи, содержащей контрастное вещество, есть какое-либо препятствие механического характера, то на холецистограмме тень желчного пузыря не видна совсем.
Как правило, такое препятствие в жёлчном протоке возникает из-за закупорки желчным камнем общего желчного протока (холедоха), а также при облитерации протока в результате хронического воспалительного процесса.
Читать также: Патологии протоков желчного пузыря
Определение наличия камней в желчном пузыре при помощи холецистографии не всегда возможно, поскольку желчные конкременты могут быть как рентгенопозитивными (видимыми на снимках), так и рентгенонегативными.
Зачастую для обнаружения камней в полости этого органа необходимо проведение рентгеновского обследования пациента в различных положениях, при этом стимулируя компрессию пузыря.
Рентгенопозитивность и рентгенонегативность желчных конкрементов напрямую зависит от их химического состава, который определяет так называемый билиарный сладж, состоящий из выпавших в осадок компонентов желчи.
Как правило, на рентгеновских снимках видны либо билирубиновые (пигментные) каменные образования, либо камни холестериново-известкового состава, которые выглядят как просветления разной формы.Патологии этого органа, связанные с нарушением его моторики и моторики желчных протоков, именуемые дискинезиями и возникающими из-за различных расстройств нервного аппарата, координирующего сокращение из стенок, на холецистограмме проявляются тем, что после того, как пациент съел желчегонный завтрак, опорожнение полости пузыря почти не происходит, и на снимках не видно никаких изменений в течение трех-четырех часов.
Хронический холецистит (воспаление стенок этого органа), как правило, проявляется на рентгеновских снимках в виде однородной тени желчного пузыря, обладающей четкими контурами, без всяких признаков желчных конкрементов.
При этом, после приема желчегонного завтрака в полости пузыря сохраняется желчь с контрастным веществом.
Сам пузырь при хроническом холецистите, как правило, деформирован, обладает зубчатыми контурами неправильной формы, а его опорожнение при этой патологии происходит гораздо медленнее, чем у здоровых пациентов.
Рентгенограмма желчного пузыря
Стоит сказать, что холецистография способна обнаружить далеко не все имеющиеся патологии этого внутреннего органа и его протоков, поэтому основной диагностической методикой для их выявления остается ультразвуковое исследование брюшной полости (УЗИ). В некоторых случаях, если у врача остаются сомнения по поводу точности диагноза, дополнительно применяются методы эндоскопического зондирования, магнитно-резонансной холангиографии и компьютерная томография.
Читать также: Как жить и питаться после удаления желчного пузыря?
Рентген (холецистохолангиография) желчного пузыря и желчных протоков
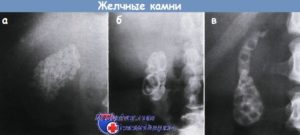
Рентгенография желчного пузыря и желчных протоков (холецистохолангиография) – это современный метод диагностики патологии желчевыделительной системы. Основан метод на визуализации желчного пузыря и желчных протоков с помощью рентген-аппарата после введения контрастного вещества.
Контрастное вещество, которое используется для визуализации желчного пузыря и протоков – билитраст, является йодсодержащим. Сканирующий аппарат концентрирует и направляет рентгеновские лучи, которые по-разному проходят через мягкие ткани и введенное вещество. Вводится контрастное вещество внутривенно непосредственно перед процедурой после пробы на переносимость.
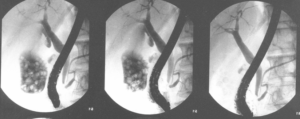
Из крови контрастное вещество попадает в печень, желчный пузырь и его протоки. Результаты холецистохолангиографии основаны на сделанных снимках, которые фиксируют прохождение контрастного вещества.
С его помощью удается оценить степень повреждения пузыря и протоков, увидеть опухоли, конкременты, а также другие образования и аномалии, которые не видны во время других методов исследования.
Снимки проводят по истечении 20 мин, 30 мин и 40 мин после введения контраста, для поэтапной оценки функции всей желчевыделительной системы.
Показания к процедуре
Назначается холецистохолангиография для диагностики патологий гепато-билиарной системы.
Противопоказания к процедуре
Основными противопоказаниями к проведению данного контрастного ренгенологического исследования является непереносимость йодсодержащих препаратов, тяжелые повреждения печени и почек.
Без крайней необходимости не проводится процедура беременным женщинам в первом триместре. Детям холецистохолангиография назначается в тех случаях, когда польза от полученной в ходе исследования информации превышает риски облучения. Во время исследования используются дополнительные защитные фартуки (защищают грудную клетку, щитовидную железу и половые органы).
Особенности проведения
В ходе исследования могут наблюдаться дополнительные болевые ощущения или симптомы недомогания. Перед назначением процедуры лечащий врач оценивает риски и назначает дополнительные исследования. Осложнениями после проведения холецистохолангиографии в редких случаях могут быть:
- продолжительные головные боли;
- нарушения в работе желудочно-кишечного тракта;
- тошнота и рвота (симптомы интоксикации организма).
Холецистохолангиография проводится только в тех случаях, когда стандартные методы исследования не помогают установить точный диагноз (биохимические анализы крови, УЗИ). Дозу рентгеновского облучения, получаемого при исследовании, следует суммировать с общей, полученной за год.
Также холецистохолангиография проводится перед операцией на печени, когда необходимо оценить состояние выводящих протоков. Такой метод исследования является обязательной частью предоперационной подготовки. На результатах (снимках) отображаются новообразования, которые могут стать противопоказанием к хирургическому вмешательству.
До проведения процедуры пациенту рекомендуется в течение трех дней перед исследованием соблюдать диету с ограничением клетчатки для предупреждения газообразования. Очистительные клизмы и желчегонные завтраки перед данным исследованием не требуются.
Проведение процедуры
Вводится контрастное вещество двумя способами – внутрь или внутривенно. При втором способе вещество вводится непосредственно перед процедурой. После установки катетера пациент располагается на столе (снимки делают стоя и лежа). Медицинский работник делает несколько снимков, изменяя направленность основного сканера аппарата.
Процедура проводится в двух противоположных положениях. Пациенту необходимо сохранять неподвижность, пока проводится сканирование и тестирование прицельных снимков. После приема желтков (спустя час) делают снимки опорожненного органа.
На снимках видны тени желчных протоков. Если печень выводит контрастное вещество, желчный пузырь видно на изображениях без помех. При непроходимости путей контрастное вещество начнет скапливаться, что проявится на полученных изображениях.
После процедуры пациент может употреблять пищу и воду.
В настоящее время используется чрескожная чрезпеченочная холангиография. Для введения йодсодержащего вещества используют лапароскоп. В данном исследовании контраст вводится непосредственно в желчные протоки во время чрезкожной пункции печени.Такой метод подходит для исследования желчных путей на наличие свищей или новообразований. Выбор способа введения контраста зависит от обследуемой области. Проводится холецистохолангиография в специальном защищенном от радиационного фона помещении. Фиксация изображения проводится медицинскими работниками из отведенной защищенной комнаты, с использованием защитных фартуков и пластин.
Результаты процедуры
Холецистография назначается для изучения анатомической структуры и функциональной активности желчного пузыря и желчных протоков.
На полученном изображении можно оценить форму и положение исследуемой области, смещение ее положения, которое отклонено от нормы. Величина новообразований и камней оценивается по нескольким снимкам, сделанным в разных плоскостях.
Двухмерное изображение позволяет оценить объемные аномальные образования, опухоли и полипы, которые мешают работе желчного пузыря или протоков.
Холецистохолангиография выдает четкий снимок внутреннего органа: желчный пузырь имеет грушевидную форму с гладкими очертаниями и тонким контуром. Любые отклонения от нормы фиксируются врачом-рентгенологом и являются причиной для назначения дополнительных методов исследования.
Форма желчного пузыря может отличаться от нормы из-за конструктивных особенностей тела.
У гиперстеников пузырь отличается круглой формой, а у астеника – вытянутой кверху: особенности строения и положения органа оценивает врач, пишущий заключение по проведенной холецистохолангиографии.
Расшифровка снимка
Полученные результаты являются основой для проведения дальнейших исследований или установления точного диагноза.
Лечащий врач основывается на заключении врача-рентгенолога, который до деталей описывает полученное изображение (специалист оценивает степень затемнения органа и протоков, анализирует гладкость поверхности и объемы новообразований).
На снимке определяется нарушение проходимости контрастной жидкости при обструкции конкрементами, рубцами или новообразованиями. С помощью полученного снимка устанавливается сниженная концентрация желчевыводящих путей.
Полученное изображение позволяет рассмотреть нарушения в двигательной функции выводящих желчных путей. Самостоятельно назначением холецистохолангиографии и расшифровкой полученных снимков пациент не занимается.Медведева Лариса Анатольевна
Специальность: терапевт, нефролог.
Общий стаж: 18 лет.
Место работы: г. Новороссийск, медицинский центр «Нефрос».
Образование: 1994-2000 гг. Ставропольская государственная медицинская академия.
Повышение квалификации:
- 2014 г. – «Терапия» очные курсы повышения квалификации на базе ГБОУВПО «Кубанский государственный медицинский университет».
- 2014 г. – «Нефрология» очные курсы повышения квалификации на базе ГБОУВПО «Ставропольский государственный медицинский университет».
Рентген (холецистохолангиография) желчного пузыря и желчных протоков
обновлено:
Июль 24, 2019
