Синовит поясничного отдела
Содержание
Синовит причины, симптомы, методы лечения и профилактики

Синовит — воспаление оболочки суставной ткани. Характеризуется отсутствием боли на первых этапах развития, что приводит к поздней диагностике болезни. Подразумевает накопление жидкости в синовиальной оболочке, пораженный сустав увеличивается. Заболевание требует консультации терапевта.
Симптомы синовита
Симптоматика зависит от области поражения:
- воспалительный процесс в локтевом суставе чаще возникает на фоне травмы. Сопровождается постоянным дискомфортом, который усиливается при физических нагрузках. Возможен спазм близлежащих мышечных тканей;
- синовит плеча характеризуется отёчностью и ограниченностью движений, у больного повышается местная температура тела;
- поражение кисти или запястья верхней конечности характеризуется отсутствием болезненных ощущений, по утрам возможна скованность движений. При отсутствии лечения суставная ткань блокируется;
- синовит тазобедренных суставов подразумевает болезненные ощущения при ходьбе, возникновение отёков, ограниченность движений. Дискомфорт развивается в колене, отдает в область бедра. Возможна хромота;
- поражение голеностопа сопровождается отёчностью, покраснением кожных покровов. Болезненные ощущения прогрессируют при ходьбе. У пациента врачи отмечают быструю утомляемость;
- синовит коленного сустава сопровождается повышением общей температуры, хронической усталостью, ознобом. Коленная чашка проваливается при надавливании. При развитии хронической формы пораженная область становится плотнее, отекает;
- воспалительный процесс стопы, подразумевает поражение плюснефалангового сустава на большом пальце нижней конечности. Характеризуется отёчностью, покраснением кожи, болью при ходьбе.
Причины
Врачи выделяют несколько факторов, провоцирующих воспаление синовиальной оболочки:
- физические повреждения, чаще посттравматический характер воспаления диагностируют у спортсменов. Опасность заключается в схожести симптомов с простым ушибом, из-за чего врачи поздно начинают лечить синовит;
- инфекционное поражение, при попадании возбудителя в суставную полость начинается воспаление. Оболочка — барьер, защищающий сустав от болезнетворных микроорганизмов. При нарушении её целостности прогрессирует воспаление. Возбудителем может выступать туберкулёзная палочка, стафилококки и стрептококки;
- другое заболевание, например синовит прогрессирует при подагрическом артрите. Также воспаление развивается при нарушении свертываемости крови, например при гемофилии;
- аллергия, воспаление развивается при реакции организма на раздражитель. Спровоцировать возникновение заболевания может пыль, продукты питания и другие аллергены;
- нестабильность суставной ткани, чаще развивается после физического повреждения;
- избыточная масса тела, объясняется интенсивной нагрузкой на костные ткани, что приводит к повреждению сухожилий и связок;
- частые стрессовые ситуации;
- злоупотребление алкоголем, курение;
- употребление наркотических препаратов;
- недостаточная концентрация витаминов в организме.
Стадии развития синовита
Врачи выделяют 4 этапа прогрессирования воспаления:
- Утолщение синовиальной оболочки, ворсинчатая ткань не разрастается;
- Вторая стадия характеризуется формированием ворсин, их разрастанием. Синовия становится толще;
- Третий этап подразумевает застилание ворсинами боковых участков суставной ткани.
- На заключительном этапе ворсинчатая ткань покрывает сустав полностью.
Разновидности
Врачи выделяют следующие виды синовита:
Острый синовит
Признаки воспаления развиваются в течение 3 часов, характеризуется скоплением большого количества выпота в синовиальной оболочке. Дискомфорт возникает во время прощупывания пораженной области. Подразумевает увеличение местной температуры, хроническую усталость.
Хронический синовит
Характеризуется скованностью движений. При отсутствии лечения развивается артроз суставных тканей.
Для постановки диагноза врач собирает анамнез, изучает симптоматику. Больному назначают рентгенографию пораженной области для определения количества синовиальной жидкости в суставной ткани.
Ультразвуковое исследование применяют для определения причины развития воспаления и стадии болезни. Пункция суставов используется для обнаружения гнойного синовита, болезнетворных микроорганизмов.
В сети клиник ЦМРТ используют следующие методы диагностики:
Курс лечения определяется врачом в зависимости от стадии и формы заболевания. Пациенту назначают пункцию сустава, подразумевает удаление лишней жидкости и гноя из сустава.
Лекарства помогают избавиться от боли, скованности движений и другой симптоматики. В комплексе с препаратами применяют физиотерапевтические процедуры, массаж. Вылечить заболевание помогают народные рецепты.В сети клиник ЦМРТ используют следующие методы терапии:
Осложнения
При отсутствии своевременной помощи увеличивается вероятность прогрессирования следующих осложнений:
- артрит гнойного характера, развивается при поражении фиброзной капсулы сустава;
- артроз деформирующего характера, подразумевает воспаление гиалинового хряща;
- панартрит, прогрессирует при распространении гнойного воспалительного процесса на связки и кости;
- полное обездвиживание суставной ткани, инвалидность;
- периартрит — распространение воспалительного процесса на окружающие ткани;
- водянка, подразумевает накопление большого объёма жидкости в суставной ткани;
- ослабление связочного аппарата, частые вывихи;
- сепсис, подразумевает распространение инфекционного возбудителя в кровеносную систему;
- потеря пораженной верхней или нижней конечности;
- киста Бейкера.
Профилактика синовита
Избежать осложнений и предотвратить возникновение синовита удастся, соблюдая следующие рекомендации:
- избегать физических повреждений;
- своевременно заниматься лечением инфекций;
- отказаться от употребления алкогольных напитков;
- раз в 6 месяцев пропивать витаминный курс;
- избегать стрессовых ситуаций;
- раз в год проходить профилактический осмотр;
- при обнаружении признаков воспалительного процесса синовиальной оболочки обратиться к врачу.
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Array( [ID] => 107 [~ID] => 107 [CODE] => [~CODE] => [XML_ID] => 107 [~XML_ID] => 107 [NAME] => Панина Валентина Викторовна [~NAME] => Панина Валентина Викторовна [TAGS] => [~TAGS] => [SORT] => 100 [~SORT] => 100 [PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
[~PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Синовит поясничного отдела позвоночника
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Протрузия позвоночника представляет собой начальную стадию грыжи. Протрузией называют выпячивание внутренней части позвонка – пульпозного ядра, которое без разрывов внешней оболочки выходит за пределы позвонка. Выпячивание пульпозного ядра на 3-4 милиметра называют протрузией, выпячивание свыше 5 мм уже является грыжей.
По сути своей, протрузия поясничного отдела позвоночника — наиболее распространенное заболевание пояснично-крестцового отдела позвоночного столба.
Циркулярная
Радиальное выпячивание пульпозного тела по всему периметру позвонка. Самый часто встречающийся вид заболевания, поражающий как крестцовый, так и поясничный отделы позвоночника.
Дорзальная
Выпячивание осуществляется в область спинномозгового канала. Этот вид поражения чаще всего вызывает наиболее болезненные ощущения у пациентов.
Диффузная
Случай, когда выделение межпозвонкового диска происходит в спинномогзовой канал. Данный вид протрузии опасен тем, что может привести к серьезным поражениям конечностей и инвалидности. Характерен также наличием острых болевых ощущений еще на ранних этапах развития болезни.
Латеральная
Выступание межпозвонкового диска справа или слева от позвоночного столба. Довольно долго может не проявлять болевых синдромов, но сильно давит на корешки спинного мозга.
Любой из перечисленных видов выступания межпозвонкового диска требует незамедлительного обращения к врачу.
Симптомы
Довольно длительное время болезнь может протекать бессимптомно. Это связано с тем, что пульпозное ядро, вылезающее за пределы позвонковой оболочки, не сразу достигает нервных окончаний позвоночника. Тем не менее, процессы, уже начавшие изменения в структуре межпозвоночных дисков неизбежно приводят к определенным симптомам заболевания:
- постоянные ноющие боли в пояснице (часто пациенты жалуются на непроходящие боли, вне зависимости от позы тела);
- болезненные ощущения в пояснично-крестцовом отделе, отдающие в нижние конечности (болит не только поясница, но и ноги);
- сильные острые боли во время физических нагрузок (часто возникают у садоводов и любителей силовых тренажеров);
- слабость, судороги и иногда онемение нижних конечностей;
- покалывание в ногах;
- скованность движений крестцового отдела (из-за частичного онемения пояснично-крестцового отдела человек плохо координирует свои движения).
При наличии хотя бы двух-трех симптомов и сопоставлении их с возможными причинами возникновения, следует в кратчайшие сроки обратиться а врачебной помощью с целью выявления и устранения причин дискомфорта и предотвращения развития заболевания.
Диагностика и лечение протрузии пояснично-крестцового отдела
При обращении к врачу-невропатологу, в первую очередь, назначается диагностика заболевания, так как визуальный осмотр не вносит желаемой ясности в состояние пациента.
Наиболее эффективным методом диагностики являются компьютерная и магнитно-резонансная томография поясничного отдела.
При выявлении вида протрузии, количества пораженных позвонков и степени выраженности заболевания врач назначает необходимое лечение, которое включает в себя цикл медицинских мероприятий:
Лечение медикаментами
Основная цель – снижение воспаления и уменьшение выраженности болевого синдрома. Лечение анальгетиками применяется в острой стадии заболевания, в крайних случаях назначаются инъекции непосредственно в область воспаления.
Лечебная физкультура
Главным смыслом является укрепление и улучшение кровообращения мышечного корсета вокруг позвоночника с уделением особого внимания поясничному отделу. Также комплекс лечебных упражнений включает в себя упражнения, способствующие повышению эластичности связок.
Массаж
Специально подобранный вид массажа, направленный на растяжение позвоночника с целью уменьшения давления на нервные корешки.
Лазерная терапия
Регулирует обменные процессы, улучшает питание тканей вокруг пораженной области, способствуя тем самым снятию воспалительных процессов.
Лечение магнитами
Улучшает кровообращение и снимает болевые ощущения, нормализует обмен веществ и снимает воспаление.
В случаях, если лечение протрузии поясничного отдела консервативными методами на протяжении полугода не приносят желаемого результата, может стоять вопрос об оперативном вмешательстве. Также операция назначается в случае, если происходят патологические поражения спинного нерва, не требующие отлагательств.
Минусом операции являются высокие риски повторения приступов болезни, т.к. во время операции происходит разрыв пульпозного ядра.
При своевременном обращении к врачу и раннем выявлении заболевания можно избежать операции и достичь хороших лечебных результатов консервативными методами терапии.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
статьи:
- Суть остеохондроза
- Причины развития заболевания в поясничном отделе
- Симптомы
- 1-я степень
- 2-я степень
- 3-я степень
- 4-я степень
- Методы лечения
- Медикаменты
- Немедикаментозные способы
- Оперативное вмешательство
- Что пациент может делать дома?
Большинство людей старше 30 лет хоть однажды ощущали боль в пояснице. К 60 годам на такой симптом жалуются около 80% населения. Основной и самой распространенной причиной этих болей становится остеохондроз поясничного отдела.
Первые признаки этого заболевания могут быть диагностированы уже у подростков в возрасте 15–19 лет, а к 30 годам боли в спине беспокоят уже одного человека из ста.
Среди всех случаев остеохондроза поражение поясничного отдела встречается почти в 90% случаев.
Суть остеохондроза
Остеохондроз поясничного отдела позвоночника развивается в результате разрушения соединительной ткани межпозвоночных дисков, тел смежных позвонков, суставных поверхностей межпозвонковых суставов и связок. Все это происходит вследствие нарушения обмена веществ под действием нагрузок.
На старте болезни происходит распад гликопротеинов – сложных веществ, представляющих собой соединение белков с полисахаридами. Эти вещества обусловливают упругость и эластичность соединительной ткани. Далее процесс распространяется на прилежащие к хрящу костные структуры позвоночника. Такие процессы называют дегенеративно-дистрофическими.
Первым при развитии патологии страдает межпозвонковый диск. Он состоит из пульпозного гелеобразного ядра и фиброзного кольца. При развитии остеохондроза гелеобразное вещество ядра высыхает, теряя свои упругие амортизирующие свойства.
Затем происходит разволокнение фиброзного кольца: в нем образуются трещины или разрывы, через которые вещество ядра может выходить за его пределы.Позвонки при этом начинают испытывать большие механические нагрузки, что приводит к усиленному образованию костной и фиброзной тканей в местах повышенной нагрузки на позвоночник и появлению костных разрастаний – остеофитов.
Причины развития заболевания в поясничном отделе
Дегенеративный процесс запускается в позвоночнике под воздействием нескольких факторов. В различных ситуациях обычно преобладает влияние одного из них, а прочие создают благоприятные условия для прогрессирования недуга. Поэтому сегодня остеохондроз поясничного отдела считается мультифакторным заболеванием.
Наиболее значимые причины:
- Статическая нагрузка в неблагоприятных условиях: длительное удержание рабочего инструмента в одном положении, прижим чего-либо; длительное стояние, когда позвоночник испытывает наибольшую нагрузку из-за гравитационных сил (остеохондроз впервые появился у человека прямоходящего).
- Ожирение.
- Плоскостопие.
- Ношение тяжелых сумок, грузов.
- Физические перегрузки при занятиях спортом или тяжелом физическом труде.
- Травмы и микротравмы.
- Длительное пребывание в вынужденном полусогнутом положении, например, во время занятий в школе, вузе, работы в офисе и дома за компьютером, езды в автомобиле. В этот момент внешнее давление на диск может увеличиваться до 20 раз, так как он оказывается сдавленным позвонками.
- Наследственная предрасположенность. Наследственные факторы носят различный характер и могут быть связаны с врожденными нарушениями строения скелета (способствующими неправильному распределению нагрузки на позвоночник) или особенностями метаболизма (при которых может быть замедлен или нарушен синтез гликопротеинов).
Характерные симптомы
Остеохондроз поясничного отдела позвоночника – процесс необратимый. Проявления заболевания зависят от степени развития патологии. Выделяют четыре степени:
Некоторые авторы выделяют три степени, но во всех случаях их обозначение условно и приводится для лучшего понимания происходящих процессов, их связи с симптомами и прогнозом болезни.
1-я степень
На 1-й степени патологии появляются боли из-за раздражения нервных окончаний, находящихся в фиброзном кольце и продольных связках. Пациент ощущает локальный дискомфорт в том отделе позвоночника, где находится пораженный диск: острую боль или прострелы в пояснице (люмбаго), тупую боль постоянного характера (люмбалгию).
Синовит коленного сустава — лечение в Москве
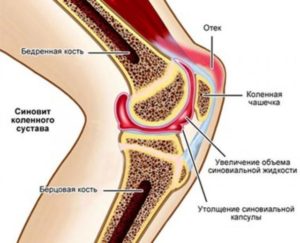
Эпителиальные клетки оболочки синтезируют синовию, содержащую белки и гиалуроновую кислоту. Она выполняет метаболическую, барьерную, лакоматорную функции, отвечает за морфофункциональное состояние хрящей. В придачу образует в суставной щели протекторную пленку, защищающую костную ткань от истирания.
При отсутствии заболевания синовита в коленном суставе количество смазки соответствует норме — 1-2 мл, содержит 15-200 клеток крови, макрофагальных синовиоцитов и гистиоцитов из оболочки.
Этого хватает для питания гиалиновых хрящей, плавного скольжения головок. При воспалении объем возрастает больше 100 мл, число клеток увеличивается в десятки тысяч раз. Избыточное продуцирование секрета называют выпотом.
Утолщение фиброзного слоя в сумке приводит к накоплению жидкости и появлению боли.
При физических перегрузках, ревматоидном, псориатическом, инфекционном артрите, синовите коленного сустава с артрозом смазка теряет биологические свойства, мутнеет и становится вязкой. В зависимости от состава и качества выпота выделяют:
- серозный (прозрачный);
- серозно-геморрагический с включением эритроцитов;
- геморрагический — полностью окрашенный кровью;
- гнойный серо-зеленого цвета
Консистенцию и цвет экссудата определяет первичная проблема. После травмы, при гемофилии в нем всегда присутствует красные следы. При асептической форме он имеет желтоватый оттенок, затем приобретает соломенный.
Причины синовита коленного сустава
Длительная избыточная секреция экссудата — повод для развития катарального процесса. Спровоцировать могут приобретенные патологии, механические повреждения:
- дегенеративные изменения костей и тканей,
- чувствительность к аллергенам;
- эндокринные нарушения;
- подъем тяжестей, физические перегрузки;
- расстройство кроветворения связанное с коагуляцией (гемофилия);
- вирусные и бактериальные агенты;
- опухоли.
При синовите коленного сустава врач выявляет системные патологии, в том числе аутоиммунного генеза – артриты разных видов, ревматизм, псевдоподагру, гонартроз, иногда болезнь Кенига. К факторам риска относят: ожирение, пожилой возраст, силовые тренировки, тяжелые нагрузки.
Проблему не классифицируют как самостоятельное заболевание и считают следствием. Развитие первичной патологии провоцирует основное заболевание. Вторичный синовит коленного сустава случается в результате деструктивных изменений в мягкотканых структурах. Однако воспаление усугубляет течение, становится причиной утолщения, склерозирования оболочки, истончения костной ткани.
Формы
Исходя из характера заболевания, выделяют асептическую и инфекционную. В первом случае диагностируют невыраженный синовит коленного сустава. Патогенез неинфекционного заболевания обусловлен потерей гладкости хряща, раздражением поврежденным мениском или сухожилием. При системном механическом воздействии, частых травмах параллельно формируется хронический менисцит коленного сустава.
Самой опасной формой считают воспаление синовиальной оболочки коленного сустава, вызванное возбудителем. Такое случается при нарушении целостности кожного покрова, попадании микробов в капсулу из ран.
Бактерии также попадают из катальных очагов, расположенных в дыхательной либо мочеполовой системе. В редких случаях возбудителем выступает бледная трепонема или микобактерия.
Патогенные микроорганизмы быстро воспроизводятся, оставляют после себя токсичные продукты, вызывают острое воспаление и интоксикацию организма.
Синовит коленного сустава: симптомы и лечение
Различают клиническую и субклиническую формы. Первая протекает с острыми ощущениями, вторая бессимптомно. Ее выявляют исключительно аппаратными методами. В каждом случае признаки различаются, поскольку течение болезни определяет количество смазки в капсуле, степень поражения структур.
Жидкость усиленно вырабатывается спустя несколько часов после воспаления. При остром двустороннем синовите коленного сустава сочленения увеличиваются, беспокоят умеренные боли, нарастающие при ходьбе. Меняется форма надколенника, контуры сглаживаются. С обеих сторон заметны выбухания и отеки.
В момент пальпации видно баллотирование надколенника. Вместе с пальцем он свободно погружается, после снижения внешнего давления «всплывает». При скоплении выпота отек становится больше, кожа краснеет.
При артрите,артрозе , других дегенеративных заболеваниях беспокоит непреходящая боль. После травмы сначала образуется отек, на 3 день сутки накапливается выпот. При переломе сгустки крови попадают в капсулу и вызывают гемартроз.Если игнорировать первые симптомы и не обращаться к врачу, то наступает хронический синовит коленного сустава.
Признаки синовита коленного сустава с гнойным содержимым
Клинические проявления более выражены и схожи с симптомами интоксикации:
- температура достигает 40 °C;
- появляется лихорадка и неврологические расстройства;/
- усиленно выделяется пот;
- набухают лимфатические узлы;
- формируется обширный отек.
Малейшее движение ногой вызывает нестерпимую пульсирующую боль. У многих срабатывают защитно-компенсаторные механизмы, ограничивающие сгибания и разгибания ноги. Симптомы умеренного синовита коленного сустава при хроническом течении не такие сильные. В периоды обострения происходит умеренное скопление жидкости. Она вызывает ноющие боли, возникающие из-за дегенеративных процессов в капсуле.
Диагностика
Первоочередная задача специалиста – определение причины избыточного секрета. Врач проводит баллотирование надколенника, затем составляет анамнез с целью выявления природы патологии.
Затем пациента направляют на инструментальные обследования. Рентген показывает области затемнения. При недостаточной информативности проводят пневмоартграфию.
В сочленение вводят углекислый газ, затем снимают серию снимков в разных проекциях.
Диагностика УЗИ
С ее помощью определяют утолщение оболочки и количество жидкости внутри. Даже при появлении первых признаков болезни ультразвуковое исследование дает полную информацию природе воспаления. Метод показывает незначительный синовит коленного сустава, умеренный и значимый.
- В первом случае наблюдают утолщение оболочки до 4 мм и небольшой объем выпота.
- Во втором фиброзный слой достигает 5 мм. Отмечают деструктивное изменение мениска, истончение гиалинового хряща, образование мелких наростов.
- В третьем толщина отдельных участков достигает 7 см, хрящ предельно истончен, видны кисты и наросты по 3- 5 мм.
Пункция
Принцип малоинвазивной манипуляции состоит в проколе капсулы под новокаиновой анестезией. Жидкость в колене врач удаляет шприцом и проводит лаваж.
Процедура обусловлена промыванием полости антибактериальными растворами, введением препарата или контрастного вещества.
Классическое лечение остеоартроза коленного сустава с синовитом основано именно на проколе и сливе выпота иглой, введении глюкокортикоидов для снятия боль и купирования катарального очага.
Секрет исследуют под микроскопом, делают бакпосев на питательные среды. При необходимости проводят биопсию оболочки, забирая на исследование эпителиальную ткань, выстилающую внутреннюю поверхность сумки.
Морфологический электронно-микроскопический анализ достоверно:
- определяет характер поражения сочленения;
- выявляет опухоли;
- диффузные аномалии соединительных тканей.
При прогрессирующем воспалении пациента консультируют профильные специалисты.
| Укол в коленный сустав при синовите |
Записаться на лечение
Лечение умеренного синовита коленного сустава
При асептической форме пациенту иммобилизуют конечности повязкой, ортезом, лонгетой на 5-7 дней, проводят амбулаторную терапию. Вид бандажа выбирает врач исходя из формы заболевания. Продолжительное обездвиживание при умеренно выраженном синовите коленного сустава не допустимо — это приводит к тугодвижности сочленений.
Патогенетическая терапия направлена снятие воспаления и восстановление структуры.
- НПВС мягко обезболивают, приостанавливают продуцирование экссудата – диклофенак, кетопрофен.
- Лиофилизаты — блокаторы ферментов защищают клетки от разрушения — контрикал, гордокс.
- Антибиотики подавляют активность патогенных микробов — метрогил.
- Кортикостероиды быстро обезболивают — дексамектазон.
- Ингибиторы ферментов используют для снижения инфильтрации и продуцирования секрета. Трасилол и гордокс вводят в сочленение сразу после очищения полости.
- Регуляторы микроциркуляции — АТФ, трентал расширяют капилляры.
Для восстановлению после синовита коленного сустава предусмотрены хондропротекторы на основе хрящей животных – гордокс, апротинин.
Блокада
Инъекции в ткани и непосредственно в полость – лучшее средство обезболивания, особенно при реактивном синовите колена. Выбор способа определяет этиология заболевания.
При двухстороннем купировании ногу обкалывают анестетиками с обеих сторон. Иногда к ним добавляют адреналин, препараты кортикостероидной группы.
Дипроспан при синовите коленного сустава оказывает противоотечный и анальнезирующий эффект.
Для противовоспалительных блокад эффективны стероидные гормоны. При дегенеративных поражениях структур и недостатке синовильной жидкости используют трофостимулирующие препараты. Они насыщают смазку питательными компонентами, контролируют выработку секрета.
Физиолечение
Процедуры устраняют воспаление, улучшают крово — и лимфообращение в оболочке, укоряют рассасывание выпота, восстановление соединительнотканных структур. Для обезболивания назначают:
Комментирует физиотерапевт-реабилитолог Скрыпова Ирина Викторовна:
Противовоспалительные болезни синовита коленного сустава неинфекционного характера лечат тепловыми процедурами- парафиновыми аппликациями, УВЧ.
Хирургические методы
При неэффективности медикаментозной терапии проводят артроскопию – малоинвазивную хирургическую процедуру. Врач с помощью артроскопа сканирует ткани суставной сумки, уточняет причину поражения тканей. Метод позволяет уменьшить отек, обработать полость, ввести лекарство. Важно, чтобы процедуру проводил опытный врач, иначе возможно появление синовита после артроскопии коленного сустава.
Хроническая форма с частыми рецидивами, органические изменения оболочки, образования — показания к синовэктомии. Операция предполагает полное или фрагментарное иссечение паталогически измененных участков.
После оперативного вмешательства конечность иммобилизуют, повторяют курс с обезболивающими и противомикробными препаратами, на вторые сутки назначают физиопроцедуры.
Для восстановления подвижности и укрепления мышц составляют комплекс ЛФК.
Прогноз
Современные методики помогают быстро убрать воспаление и вернуть свободу движениям. При адекватном лечение на ранних стадиях врачи гарантируют полное выздоровление. В случае осложненной инфекционной формы не исключено появление контрактуры.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Синовит
Синовит — это воспалительное заболевание, поражающее синовиальную оболочку — очень тонкую мембрану, которая выстилает суставы в коленях, бедрах, запястьях, плечах и лодыжках. Воспалительный процесс сопровождается болями и набуханием поврежденного участка.
Синовиальная мембрана выделяет смазочную жидкость и способна адаптироваться к различным движениям сустава, расширяясь и сжимаясь. Если мембрана раздражается или травмируется, она увеличивает производство синовиальной жидкости, в результате чего возникает воспаление, припухлость и повышается температура.
Припухлость в пораженной синовитом области вызвана накоплением жидкости с видоизмененными химическими свойствами — выпота. Внешние проявления отека зависят от локализации заболевания:
- При синовите в коленном суставе выпот формирует характерный вид «седла лошади» над и вокруг надколенника;
- Синовит межфалангового сустава приводит к заднебоковой припухлости фаланги пальца и напряжению или исчезновению кожных складок;
- В плечевом суставе выпот проявляется припухлостью между ключицей и дельтовидной мышцей — впереди грудных мышц;
- Выпот в голеностопном суставе виден на внешней стороне стопы и голени.
Если жидкости накопилось немного, в ограниченных областях можно заметить синдром выбухания (жидкость выдавливается массирующими движениями в смежные области). При больших объемах скопленной жидкости надавливание в одной точке вызывает «выпирание» в других местах припухлости.
Виды и причины возникновения синовита
В зависимости от скорости развития заболевания синовит подразделяют на острый и хронический.
Для острого синовита характерен отек, в синовиальной мембране возрастает количество крови, сама оболочка утолщается. Если воспалительные процессы в полости сустава прогрессируют, образуется выпот желтоватого цвета и хлопья фибрина (конечный продукт свертывания крови).
При хроническом синовите мембрана утолщается, а на соединительной ткани появляются рубцовые изменения с последующим ее уплотнением. Вероятно появление наложений фибрина, которые имеют форму ворсин и свисают в полость сустава (такой синовит называют хроническим ворсинчатым).
Исходя из причин возникновения, синовит делят на инфекционный и асептический (неинфекционный).Инфекционный синовит могут спровоцировать патогены микроорганизмов, попавшие в синовиальную оболочку через рану путем контакта по лимфатической системе или через кровь при наличиb инфекции в организме.
Асептический синовит подразделяется на:
- Травматический синовит — по причине травмы связки или сустава, чаще у людей, занимающихся спортом, или у больных гемофилией.
- Аллергический синовит — возможен, если организм в течение длительного периода подвергался воздействию аллергенов или как следствие инфекционного заболевания.
- Неврогенный синовит — после перенесенного стресса или вызванный неврологическим заболеванием.
- Синовит под действием эндокринных нарушений — может быть спровоцирован диабетом, плохим обменом веществ.
В зависимости от особенностей выпота синовит может быть гнойным, серозным, серозно-фибриноидным и геморрагическим.
Синовит могут спровоцировать длительные, повторяющиеся движения кисти, запястья, локтя и плеча: например, у человека, чья работа связана с постоянным набором текста на клавиатуре. В группу риска также попадают люди, выполняющие повторяющиеся движения бедрами, коленями, стопами и лодыжками — во время бега, скалолазания, прыжков. Такие синовиты называют реактивными.
Симптоматика синовита
Для всех видов синовита характерны общие черты:
- Вокруг сустава появляется припухлость, его контуры сглаживаются.
- При нагрузке на сустав возникает болевой синдром, движение в области поражения скованное.
- Наблюдается повышение общей температуры тела или в области поврежденного сустава.
- Слабость во всем теле, ухудшение самочувствия.
Существуют различия в протекании инфекционного и неинфекционного синовита, прежде всего — в степени выраженности.
При инфекционном синовите заболевание как правило начинается с острой формы — резко повышается температура до 38 градусов и более, в пораженной области возникает боль, чувство распирания.
В течение нескольких часов проявляется отечность на болезненном участке, бледнеет кожа, ощущается слабость, головная боль, чувство беспокойства, иногда — рвота.
Неинфекционный синовит проявляет себя различными симптомами, и его течение обычно более растянуто по времени. Первоначально возникает болезненность при нагрузке на поврежденный сустав, которая может проходить в покое. Заболевание развивается несколько дней, иногда — больше недели. Постепенно нарастает отек, с прогрессированием деформации сустава усиляется болевой синдром.
В случае серозного синовита изменяется форма сустава, сглаживаются контуры, повышается температура, пальпация в области сустава болезненна. При хроническом серозном синовите больной быстро устает, особенно — при ходьбе, в пораженном суставе возникает небольшая скованность движений и ноющие боли.
При гнойном синовите, помимо ухудшения общего состояния, повышения температуры тела, появления болезненности и припухлости в области сустава, над пораженной областью проявляется покраснение кожи.
Чем опасен синовит?
Основная опасность синовита заключается в нарушении крово— и лимфообращения, а также в преобразовании синовиальной ткани в фиброзную (волокнистую).
При отсутствии своевременного лечения и отягчающих внешних факторах синовит может протекать с осложнениями:
Осложнения при синовите
| Патологические изменения синовиальной мембраны, связок и сустава |
| Гнойный выпот распространяется на сустав, околосуставные ткани и смежные участки связочного аппарата. |
| Гнойному процессу подвергаются мягкие ткани |
| Заражение крови, спровоцированное инфекционным синовитом у людей со слабой иммунной системой |
Диагностика синовита в клинике МАРТ
Для диагностирования синовита необходимо обратиться к травматологу-ортопеду.
Врач соберет полный анамнез: расспросит вас о перенесенных заболеваниях, аллергии, стрессах, условиях организации жизни на работе и дома; внимательно выслушает жалобы и симптомы, которые вызывают у вас опасения.
Далее будет произведен внешний осмотр, включающий пальпацию поврежденной области, оценку проявления болевого синдрома при ходьбе и в покое. Кроме того, врач сравнит поврежденный и здоровый суставы, при наличии — выявит заболевания стоп, позвоночника, мышечного аппарата.
По результатам полученных данных вам назначат пройти лабораторные исследования, который могут включать полный анализ крови, мочи и скорости оседания эритроцитов (для выявления воспалительного процесса). Также потребуется анализ синовиальной жидкости и — в случае обнаружения в ней возбудителя — ее чувствительность к медикаментозному лечению.Кроме того, может понадобиться МРТ или рентгенография сустава и ультразвуковое исследование для точных данных о состоянии сустава.
На снимке МРТ хорошо видно скопление жидкости при синовите коленного сустава.
Лечение синовита в медицинском центре МАРТ
При лечении синовита важно не только устранить вызвавшее его заболевание, но и предотвратить развитие хронической формы, а также — не допустить рецидива.
Методы лечения синовита напрямую зависят от его вида, тяжести, сопутствующих заболеваний и общего состояния здоровья пациента.
Методы консервативного лечения синовита
| На область пораженного сустава накладывается гипсовая шина или производится тугое бинтование с целью его обездвиживания. В процессе иммобилизации возможна полная ликвидация выпота в синовиальной полости и снятие воспаления мягких тканей |
| Выписка лекарственных средств на основе проанализированной суставной жидкости и при учете аллергических реакций |
| Назначают электрофорез, грязелечение, парафиновые аппликации, УВЧ-терапию и прочие процедуры, способствующие снятию болевого синдрома, воспаления, а также — улучшению лимфо— и кровообращения |
В случае, когда консервативные методы невозможны или неэффективны по причине запущенности заболевания — применяют хирургическое лечение.
Если лечение синовита производилось своевременно и квалифицированными специалистами — для большинства пациентов достижимо полное выздоровление. При этом функция сустава сохраняется и принимаются меры для предотвращения рецидива заболевания.
Обычно синовит лечат в течении двух недель, и такой же срок впоследствии уходит на восстановительные и профилактические мероприятия.
Основной способ защититься от возникновения и развития синовита — скорое лечение воспалительных процессов, которые могут спровоцировать заболевание или его распространение.
Статью рецензировал доктор медицинских наук, профессор Шварцман Григорий Исаакович,
Северо-Западный медицинский университет им. И.И.Мечникова.
Запишитесь в медицинский центр МАРТ в СПб (см. карту)
по телефону: 8 (812) 308-00-18, 8 (921) 947-22-61 или оставьте заявку на сайте.
Что такое синовит: виды, симптомы, лечение, профилактика

Синовит – воспаление синовиальной мембраны, выстилающей суставную область. Недуг сопровождается избыточной секрецией экссудата, из-за чего характерно наличие хорошо выраженного отека.
Патология чаще имеет правостороннюю локализацию, что связано с повышенной функциональностью этой зоны. Делится на первичный и вторичный.
Посттравматический вид лидирует среди всех остальных разновидностей.
«Синовит и его лечение»
Из этого видео вы узнаете, что такое синовит и как его эффективно лечить.
Классификация
| По течению | По характеру экссудативного выпота | По причине | |
| Острый | Серозный | Инфекционный | Асептический |
| Серозно-фибринозный | Неспецифический | Специфический | Механические травмы |
| Гнойный | Стрептококк | Сифилис | Оторванный мениск |
| Хронический | Стафилококк | Бруцеллез | Эндокринные причины |
| Геморрагический | Пневмококк | Туберкулез | Гемофилия |
| Обменные нарушения | |||
| Аутоиммунные процессы |
Существует редкая форма – пигментный виллонодулярный синовит, для которого характерно образование ворсинчатых выростов.
С учетом течения
По течению заболевание подразделяется на острую и хроническую форму. Они отличаются скоростью появления симптомов и их выраженностью.
Острый синовит появляется неожиданно, симптомы значительно выражены и быстро прогрессируют. В воспалительный процесс одновременно вовлекаются несколько суставных областей. Длится в течение 3–4 недель, этапными считаются каждые 5–7 дней. Именно через эти периоды происходят важные изменения:
- отек синовиальной мембраны;
- значительное утолщение и полнокровие;
- отечность преобладает над образованием минимальных фиброзных изменений и рубцов.
Хроническая разновидность носит затяжное течение, длится дольше 3 месяцев. Включает периоды обострений и ремиссии, симптомы выражены умеренно. Для этой формы характерно:
- воспаление имеет четкие пределы;
- отек незначительный;
- выражены фиброзные и пролиферативные процессы;
- волнообразное течение.
По локализации
Воспаление может случиться в любом из суставов. Наиболее часто поражаются те сочленения, которые несут максимальную нагрузку. Это такие суставы, как:
- тазобедренный;
- коленный;
- локтевой;
- плечевой (субакромиальный и субдельтовидный);
- кистевой;
- голеностопный;
- лучезапястный;
- пальцев кистей и стоп;
- фаланговый;
- челюстной.
У пожилых людей поражаются фасеточные суставы поясничного отдела позвоночника. Также возникают воспалительные процессы на фоне дистрофических изменений в межпозвонковых дисках, артроза дугоотросчатых сочленений.
По характеру экссудата
Для воспаления синовиальной мембраны типично повышенное образование экссудата. В зависимости от состава и примесей выделяют такие разновидности:
- Серозный. Выпот прозрачный. Бывает при асептических и аллергических воспалениях.
- Серозно-фибринозный. Имеет в избытке фибриновые нитевидные отложения.
- Геморрагический. Содержит обильные кровяные примеси.
- Серозно-геморрагический. Сочетает серозный выпот и кровяные сгустки.
- Гнойный. Образуется при присоединении гноеродных микробов. Имеет характерный желтовато-зеленый цвет и плотноватую консистенцию.
Диагностика
Для правильной постановки диагноза артрологи и хирурги назначают комплексный алгоритм обследований. Собирают анамнез, выясняют жалобы и периодичность болевых приступов, проводят тщательный осмотр и пальпацию. Определяют размеры припухлости и сохранившийся объем движений.
В качестве лабораторных анализов назначают ОАК и биохимию. Для визуализации и подтверждения патологии проводят инструментальное обследование в отделении. Полный алгоритм клинических исследований включает:
- рентген;
- УЗИ;
- сцинтиографию;
- артрографию;
- пункцию;
- исследование синовиальной жидкости на биохимию и микрофлору;
- КТ;
- МРТ.
Лечение и прогноз
Лечение синовита проводят комплексно, для этого артрологи назначают лекарственные средства в виде таблеток и уколов, местные противовоспалительные мази и гели, компрессы с «Димексидом» и травами, физиотерапию, массаж, ЛФК, народные методы. В случае осложнений и тяжелом течении проводят операции. Лечение синовита включает обязательную диету, направленную на нормализацию веса и поставку в организм минералов и витаминов для суставно-хрящевой ткани.
Медикаменты: основные группы препаратов
Для эффективного лечения синовита врачи назначают лекарства, представленные в таблице:
| Группы | Препараты | Эффект |
| НПВП | «Диклофенак» | Устраняют воспаление, снимают боль |
| «Мелоксикам» | ||
| «Мовалис» | ||
| Анальгетики | «Анальгин» | Купируют болевой приступ |
| «Кофальгин» | ||
| «Парацетамол» | ||
| Антибиотики | «Терцеф» | Уничтожают инфекцию |
| «Цефтриаксон» | ||
| «Аугментин» | ||
| Хондропротекторы | «Румалон» | Восстанавливают хрящевые структуры |
| «Артра» | ||
| «Дона» | ||
| Глюкокортикоиды | «Метипред» | Эффективно устраняют отеки, значительно уменьшают воспаление |
| «Гидрокортизон» | ||
| «Дипроспан» |
Когда требуется операция?
Хирургическое лечение показано в случаях гнойного воспаления, истончении сухожильно-хрящевых соединений. Проводится вскрытие, очищение полости от гноя и разрушенных элементов, дренирование. Конечность иммобилизуют при помощи фиксирующей повязки.
Виллонодулярный синовит имеет вид опухоли и требует хирургического лечения.
ЛФК и физиопроцедуры
Как лечить синовит при хроническом течении? Гимнастические упражнения и массаж проводят в стадии ремиссии для полного восстановления. Лечебные занятия выполняют в облегченных позициях: лежа и полулежа на полу, в сидячем положении. Накануне занятий важно массажировать околосуставную область. При лечении физиотерапевтическими методами применяют:
- УФО;
- электрофорез;
- грязевые аппликации и компрессы;
- прогревание;
- шалфейные и бромно-рапные ванны.
При своевременном лечении прогноз благоприятный. Возможные осложнения:
- остеоартрит;
- уменьшение подвижности сочленения;
- флегмона;
- вовлечение в воспаление сухожилия;
- сепсис.
Профилактика
Для снижения риска заболеть синовитом, необходимо выполнять ряд правил:
- С суставной патологией лечиться качественно.
- Избегать резких движений, обезопасить конечности от получения травм и ранений.
- Исключить алкоголь.
- Тщательно соблюдать гигиенический уход за кожей в суставных областях.
- При любых симптомах воспаления в суставах обращаться к доктору.
- Свести к минимуму нагрузки на пораженную зону.
- Желательно отказаться от жирной пищи, введя в рацион больше свежих овощей, фруктов и зелени.
- Своевременно лечить все травмы, ушибы и повреждения.
- Проводить ЛФК с дозированными нагрузками и физиотерапевтические мероприятия в реабилитационный период.
Есть вопросы и нужны ответы?
Задать вопрос специалисту
