Состояние после стентирования, низкое артериальное давление
Содержание
Характер и продолжительность боли после стентирования
Одним из осложнений стентирования коронарных сосудов является появление кардиалгии после операции. К причинам развития болевого синдрома относятся: распространенный атеросклероз, ишемическая болезнь или закупорка стента (рестеноз). Возобновление приступов по типу стенокардии требует дополнительного обследования для исключения повторного инфаркта миокарда.
Причины болей в ранний послеоперационный период
Стентирование считается достаточно эффективным способом восстановления коронарного кровообращения при поражении венечных артерий сердца. Эта операция может убрать последствия атеросклероза, но не его причину (курение, гипертония, дислипидемия, возраст).
Поэтому приступы стенокардии могут вернуться в раннем и позднем послеоперационных периодах, особенно, если больной не прекратил курение, прием алкоголя, не соблюдает диету, пренебрегает рекомендациями по приему медикаментов.
Реже болевой синдром бывает связан с повреждением стенки артерии в период операции, неправильным подбором стента по размеру, формированием ложной аневризмы. Возможна также послеоперационная закупорка установленного сосудистого каркаса. Ее риск повышается при:
Повторное сужение просвета (рестеноз) бывает связано с анатомическими особенностями артерий (меньше 2,5 мм в диаметре) и распространенным атеросклерозом (больше 20 мм по протяженности).Сама техника операции, которая включает раздавливание атеросклеротической бляшки с внедрением ее частей в стенку артерии, может служить источником повторного тромбообразования в этой зоне. После пластики артерия спадается в ответ на растяжение (отрицательное ремоделирование), иногда ее просвет вне стента становится меньше, чем до операции.
Для предупреждения осложнений используют специальные лекарственные покрытия стентов и особые материалы, которые с течением времени могут рассасываться, что уменьшает риск воспалительного процесса в послеоперационном периоде. Также всем пациентам назначается антикоагулянтная терапия, сосудорасширяющие средства.
Рекомендуем прочитать статью о стентировании после инфаркта. Из нее вы узнаете, зачем проводят стентирование после инфаркта, о проведении ангиопластики, возможных осложнениях после и о лечении больного.
А здесь подробнее о реабилитации после шунтировании.
Почему болит сердце, левая рука, плечо после стентирования
Болевой синдром в сердце может протекать по типу кардиалгии, которая бывает при стенокардии. Особенность иннервации сердца состоит в частом возникновении иррадиирующих (отраженных) болей. Для них характерно распространение на левую половину туловища, руку, под лопатку, область плечевого сустава.
Нельзя исключить появление болевых ощущений в шейно-грудном отделе позвоночника, связанных с остеохондрозом, часто воспринимающихся, как кардиалгия.
При этом признаки, связанные с ущемлением корешков спинного мозга, усиливаются при поворотах тела, дыхании, поднятии рук.
При ишемии миокарда приступ начинается на фоне высокой нагрузки – физической активности или психоэмоционального напряжения, снимается Нитроглицерином.
Для того чтобы установить точную причину боли, рекомендуется проведение ЭКГ в режиме мониторирования, УЗИ с допплерографией, рентгенографии органов грудной клетки, коронарной ангиографии. При подозрении на рецидив инфаркта миокарда исследуют содержание миоглобина и креатинфосфокиназы в крови.
Как долго будет дискомфорт после инфаркта и операции на сосудах
При отсутствии осложнений стентирования болевые ощущения продолжаются не более 2 — 4 недель, при этом допускается появление незначительного дискомфорта в грудной клетке или эпизодического покалывания, тупых или ноющих болей.
При возобновлении приступов стенокардии требуется углубленное клиническое и инструментальное обследование, потому что рецидивы ангинозной боли расцениваются как повышенный риск повторного инфаркта сердечной мышцы. Они могут означать и наступление рестеноза в месте установленного стента.
Места локализации и основные признаки приступа стенокардии
Методы борьбы с болью
На интенсивность неприятных ощущений в сердце могут повлиять:
- полный отказ от курения и злоупотребления спиртными напитками;
- правильное питание с исключением жирной пищи животного происхождения, частично гидрогенизированных масел (маргарин, соусы, десерты промышленного изготовления), сладостей;
- в меню в обязательном порядке должны входить: рыба, орехи, бобовые, нежирное мясо, молочные продукты низкой жирности, цельнозерновые каши, свежие и отварные овощи;
- дозированная физическая активность для улучшения адаптации сердечной мышцы к наличию стента;
- контроль и коррекция артериального давления, содержания сахара и холестерина в крови.
Смотрите на видео о реабилитации в кардиологии:
Обязательным условием поддержания адекватной проходимости коронарных сосудов является применение:
Правильно подобранная медикаментозная терапия улучшает реологические свойства крови и снимает спазм коронарных сосудов, уменьшая таким образом причины возникновения боли в сердце после стентирования. При необходимости для купирования приступов может быть дополнительно рекомендован Нитроглицерин вместе с таблеткой Аспирина.
Что делать, если после стентирования сосудов сердца боли не проходят
Если боли в сердце после стентирования не проходят, то необходимо срочное обращение к кардиологу. Он назначает обследование и по его результатам принимается решение – продолжать лечение препаратами или нужна повторная операция. Если больной не соблюдает рекомендации отказа от курения и алкоголя, приема препаратов для разжижения крови, то в хирургическом лечении может быть отказано.
Отторжение стента в сердце: симптомы
Все устанавливаемые в сердечные артерии стенты являются биоинертными, поэтому отторжения металлической конструкции произойти не может. Основные осложнения связаны с рестенозом.
Это состояние означает повторное сужение коронарной артерии и проявляется возобновлением приступов стенокардии. У пациентов возникает боль за грудиной при ходьбе или эмоциональной нагрузке.
Для того, чтобы определить причину ухудшения состояния, необходима консультация кардиолога, ЭКГ.
Забился стент в сердце: что делать
Если стент в сердце забился тромботическими массами, то следует обратиться к кардиохирургу. Самостоятельно восстановить проходимость артерии невозможно. Для того чтобы как можно дольше служил стент, требуется:
- отказ от курения, злоупотребления алкоголем;
- ограничение холестеринсодержащих продуктов (жирное мясо, субпродукты), снижение до нормы при помощи препаратов (Зокор, Липримар);
- прием медикаментов, уменьшающих свертываемость крови (Плавикс, Аспирин);
- избегать перегревания и обезвоживания (горячий цех, загорание на открытом солнце, сауна);
- снимать спазмы сосудов при боли в сердце Нитроглицерином.
Почему болит грудина после операции на сердце
Грудина после операции на сердце может болеть, если через нее проходил доступ к операционному полю. Кость постепенно срастается, но боль может появляться и при похолодании, смене сезонов. Если было проведено стентирование, то оно не предусматривает рассечения костной ткани. В этом случае загрудинная боль может быть признаком возобновления стенокардии.
Причина, возможно, и не связана с сердцем, а боль является проявлением воспаления в местах соединения ребер с грудиной. Для постановки диагноза необходим врачебный осмотр кардиолога, ЭКГ и рентгенография.
Почему бывает стенокардия после стентирования
Стенокардия после стентирования возникает из-за сужения или частичной закупорки другой коронарной артерии или самого стента. Это бывает при:
- распространенном атеросклеротическом поражении сосудов;
- наличии у пациента факторов риска – курение, алкоголизм, сахарный диабет, высокий холестерин, гипертония;
- систематическом нарушении диеты, рекомендаций по физической активности;
- игнорировании применения препаратов для разжижения крови, снижения давления, уровня холестерина.
Есть вероятность осложнений самого стентирования: повреждение внутренней оболочки при установке стента, несоответствия стента по размеру при экстренной операции, перемещении частей тромба в мелкие сосудистые ветви.
Чем снять приступы стенокардии после стентирования
Для снятия приступов стенокардии используется Нитроглицерин в таблетках или аэрозоли. Его принимают в количестве 1-3 штук с интервалом в 5-10 минут. В том случае, если этого недостаточно, то рекомендуется разжевать таблетку Аспирина и вызвать скорую помощь. Такие симптомы бывают началом инфаркта миокарда.
Какое бывает давление после инфаркта и стентирования
Сама операция стентирования не может изменить уровня артериального давления. Оно бывает нормальным, низким или высоким. После установки стента всего лишь облегчается движение крови по ранее заблокированному сосуду.
Низкое давление после инфаркта и стентирования
Низкое артериальное давление после инфаркта и стентирования может объясняться такими причинами:
- нарушение сократительной способности сердечной мышцы (особенно при обширном поражении сердечной мышцы);
- реакция на препараты, снижающие давление.
Самостоятельно повышать показатели препаратами опасно. Лечение назначает кардиолог, оно может включать сердечные гликозиды (Дигоксин), медикаменты, укрепляющие миокард (Милдронат, Предуктал).
Почему после стентирования высокое давление
Стентирование не может изменить показатели давления, поэтому при наличии гипертонической болезни она продолжает беспокоить и после операции. Вызывать рост показателей может также курение, сопутствующие заболевания почек, сахарный диабет. При этом важно учитывать, что установка стента является операцией, а значит, и стрессом для организма.
Высокое давление отрицательно сказывается на сердечном кровообращении, поэтому рекомендуется поддерживать цифры на уровне 130-140/85-90 мм рт. ст. Для этого кардиологом назначаются препараты (Пренеса, Хартил, Вазар), которые следует принимать постоянно. Контроль давления проводится не менее 2 раз в день.
Одышка после стентирования
Возникновение одышки после стентирования опасно, если она сочетается с приступами боли в сердце. Это может означать повторную закупорку стента или несоответствие его размеров коронарной артерии. Для постановки диагноза нужна консультация кардиолога и обследование – ЭКГ, коронарография (при необходимости).
Если помимо одышки нет других жалоб со стороны сердца, отеков и тахикардии, то это может быть вегетативной реакцией. Тогда будет достаточно успокаивающих средств. Самолечение после стентирования противопоказано.
Одышка после стентирования
Рестеноз коронарных артерий после стентирования
Рестеноз коронарной артерии, в которой был установлен стент, означает ее повторную закупорку. Механизм появления осложнения связан с разрастанием внутренней оболочки артерии. Чаще встречается:
- у женщин;
- при сахарном диабете и ожирении;
- в мелких венечных артериях;
- при протяженном поражении атеросклерозом.
Проявляется рестеноз возобновлением приступов стенокардии, они даже могут становиться сильнее или более частыми. Для лечения требуется обращение к кардиохирургу. Восстановление кровотока может включать повторное стентирование, шунтирование.
Ощущения после стентирования
При успешно проведенной операции состояние пациентов улучшается, ощущения после стентирования включают:
- возрастание переносимости физической нагрузки – можно пройти большее расстояние без боли и одышки, сердцебиения;
- снижается потребность в Нитроглицерине для снятия приступа;
- нормализуется работоспособность.
Рекомендуем прочитать статью о кофе после инфаркта. Из нее вы узнаете о воздействии кофе на организм и о том, можно ли пить напиток сердечникам.
А здесь подробнее о стентировании сосудов мозга.
Боль в сердце после инфаркта и последующего стентирования коронарных сосудов может быть связана с возобновлением стенокардии. Она опасна тем, что часто является предвестником повторного инфаркта миокарда. Причиной болевого синдрома также бывает закупорка тромботическими массами стента или повреждение артерии в период операции.
При нормальном течении периода восстановления состояние больного стабилизируется на протяжении месяца. Для предотвращения осложнений нужен полный отказ от вредных привычек, правильное питание, дозированная физическая активность, прием рекомендованных медикаментов.
Смотрите на видео о стентировании сосудов сердца:
Пониженное давление после стентирования

Ишемический некроз миокарда — острая сердечная патология, которая приводит к глубоким нарушениям гемодинамики. Что случается с артериальным давлением до, во время и после инфаркта? Может ли гипертензия стать непосредственной причиной ишемического повреждения сердечной мышцы?
Кровяное давление при инфаркте
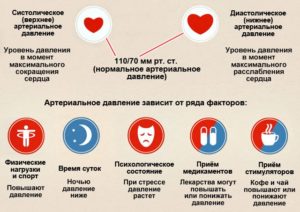
Физиологическое артериальное давление (АД) в плечевых артериях — 120 на 80 мм рт. ст. с небольшим отклонением к гипотензии у женщин и к гипертензии у мужчин.
Кровяное давление в момент сокращения сердца 120 мм рт. ст, а в период диастолы 80 мм рт. ст.
Нормальная разница между систолическими и диастолическими цифрами, при которой человек чувствует себя комфортно, 40 мм рт. ст.
Стойкая гипертония, не связанная с каким-либо заболеванием, называется гипертонической болезнью. Заболевание носит хронический характер, причем первыми страдают стенки артерий среднего и мелкого калибра. Они уплотняются, пропитываются нерастворимым белком, теряют эластичность и не могут адекватно реагировать на изменение АД. Может ли случиться инфаркт миокарда при гипертензии?
Артериальная гипертензия числится в списке провоцирующих факторов развития ишемии миокарда, она повышает риск развития коронарогенного некроза в 5–6 раз. При гипертензии происходят:- Изменения артерий при гипертонии усугубляет течение атеросклероза коронарных артерий, способствуя геморрагическим и тромботическим изменениям.
- При повышении АД частота сердечных сокращений резко возрастает, миокарду требуется повышенное питание и оксигенация, которую измененные сосуды не способны обеспечить.
- Возникают предпосылки для развития ишемического некроза, отличающегося при гипертонии обширностью и тяжелым течением.
Какое кровяное давление приводит к некрозу сердечной мышцы, зависит от давности гипертензии, состояния коронаров и миокарда. Нет четких показателей, при которых он развивается. Ишемический некроз сердечной мышцы развивается при тяжелом атеросклерозе венечных артерий и при нормальном давлении, здесь роль играет степень сужения просвета.
Что же случается с АД при уже сформированном инфаркте миокарда? В острейший период ишемического некроза процесс сопровождается сильным болевым синдромом, что провоцирует выброс адреналина надпочечниками. Кровяное давление в этот период повышается. Меняется ли оно впоследствии?
Повысится или понизится АД, зависит от обширности повреждения миокарда. При мелкоочаговом некрозе оно может значительно не меняться.
После обширного инфаркта возникает левожелудочковая недостаточность, резко снижается сердечный выброс и кровяное давление падает. Если не удается медикаментозно его стабилизировать, развивается кардиогенный шок.
Гипотензия может достигать критически минимальных цифр, при которых нарушается кровоснабжение почек (90 на 60 и ниже) и развивается острая почечная недостаточность.
Бывает ситуация, когда перед ишемической атакой наблюдается гипотензия (анемия в результате кровопотери, приводящая к некрозу сердечной мышцы — некоронарогенный инфаркт). Но даже в таких случаях, при развившемся инфаркте миокарда АД несколько повышается, затем наблюдается склонность к гипотензии.
Низкое давление после инфаркта
Снижение артериального давления при инфаркте фиксируется с той же частотой, что и при инсульте. Гипотония в постинфарктном периоде, при благоприятном течении, длится до 3 дней. Затем АД несколько повышается.
Характерно уменьшение разницы между верхними и нижними цифрами, что связано со снижением систолического (слабость сердечной мышцы) и сохранением диастолического (неизменное периферическое сопротивление сосудов) давления — «обезглавленная гипертензия».
Стойкая гипотония развивается после операций на сердце (после стентирования).
Пониженное систолическое давление после инфаркта миокарда может оставаться в течение всей жизни. Клинические проявления гипотонии обусловлены кислородным голоданием внутренних органов и периферических тканей.
Клиника гипотензии:
- Больной постоянно мерзнет, кожа кистей и стоп холодная, периодически появляются парестезии («мурашки», онемение).
- В постинфарктном периоде пациентов мучают мигрени, головокружение, тошнота, могут быть обмороки.
- Характерно коллаптоидное состояние при вставании после лежачего или сидячего положения.
- Постинфарктное состояние длительное время проявляется общей слабостью, переутомляемостью, снижением работоспособности.
- Хроническая гипоксия выражается чувством нехватки воздуха, постоянной зевотой.
Может ли быть на фоне гипотонии новая ишемическая атака? Кислородному голоданию подвергаются все органы, в том числе и миокард.
При резком несоответствии между потребностями миокарда и возможностями коронаров может развиться рецидив (в течение 8 недель после первой атаки) или повторный коронарогенный некроз миокарда (через 2 месяца). Вот почему следует корректировать уровень АД в постинфарктном периоде.
Ошибки при приёме препаратов, снижающих давление
Статья обновлена 09.04.2019
Наблюдая пациентов с гипертонической болезнью, врачу приходится на своих консультациях повторять изо дня в день одни и те же рекомендации. Потому что ошибки у пациентов с гипертонической болезнью одинаковы.
Ошибки, инерция жизни, где-то у врача не хватает времени сказать, где-то пациент не расслышал. И так из года в год. Между тем практически всё для того, чтоб хорошо себя чувствовать у нас есть.
Ниже основные ошибки или неправильные жизненные установки, которые сводят на нет назначенное лечение и труд врачей.
Ошибка 1. Препарат можно принимать не всегда, только когда повышается давление
Самая распространенная ошибка. Многие принимают препараты, назначенные врачом, только если артериальное давление повышается, болит голова, мучает головокружение. Но это неправильно. Неправильно также игнорировать схемы приема препаратов, если терапевт или кардиолог расписал эти схемы по часам.
Как правило, после выписки из стационара в выписном эпикризе очень подробно рекомендуются схемы, советы по образу жизни. Мы принимаем эти лекарства, нам становится хорошо, и мы что делаем? Правильно, отменяем. Зачем пить так много таблеток, это и дорого, да и печень можно «посадить». Так многие рассуждают.
И вот действие лекарств заканчивается, и мы получаем гипертонические кризы со всеми вытекающими осложнениями – инфаркты, инсульты, энцефалопатия, нарушение функции почек, диабет.
Поэтому нельзя ни в коем случае игнорировать назначенную схему лечения! Нужно принимать лекарства по схеме, если что то идет не так – обратиться к лечащему врачу и вместе с ним решить как поменять схему.
«…дни лет наших…семьдесят лет, если же кто в силах – восемьдесят лет» (Псалом 89).По данным современной медицины ген старения активируется после 45 лет (у каждого человека по-разному), и все, что мы имеем, чтобы сопротивляться изменениям, это лекарства (если образ жизни скорректирован).
Ошибка 2. Прием лекарств в разное время
Часто мы забываем принимать лекарства — или спим, или не считаем нужным это делать. Часто нас сбивает с толку хорошее самочувствие, тогда включается обычная обывательская логика и мы смотрим сквозь пальцы на то, что забыли принять таблетку. Это неправильно, и это потерянное время и средства.
Лекарственный препарат, попадая в организм, активируется ферментными системами. Многие лекарства действуют по накопительному принципу (например лозартан, периндоприл, эналаприл). Они накапливаются в организме и начинают эффективно работать – блокировать вредный альдостерон, который вызывает кризы.
Если мы сегодня приняли, а завтра забыли, то концентрация лекарства в крови неодинакова, может понизиться давление, может и «подскочить».
Лекарства от давления нужно принимать по часам. Например, в 9-00 утра и в 19-00 вечера за 20 минут до еды, если не написано кардиологом по-другому. Препараты, снимающие сердцебиение – метопролол, бисопролол, принимают в 12-00. Мочегонные, конечно же утром. Не надо вечером принимать мочегонные средства или препараты, комбинированные с мочегонными.
https://www.youtube.com/watch?v=K823hXfijhw
Примером для меня в этом является одна знакомая, которая, в силу генетики, с 25 лет на схеме антигипертензивных препаратов. Так как она принимает их пунктуально (уже в течение 20 лет), органы ее не страдают, она ведет полноценную, активную жизнь. Между тем ее отец умер, когда ему было около 40 лет.
Ошибка 3. Совместный прием несовместимых лекарств
Это бывает очень часто. Порой даже и врачи не обращают внимание на несовместимость этих групп препаратов. Основные группы для лечения гипертонии – ингибиторы АПФ (заканчивается название на «прил» — эналаприл, каптоприл, рамиприл, лизиноприл) и сартаны (лозартан, валсартан, кандесартан и т.д.) эти две группы несовместимы между собой!
Каптоприл назначают для снижения давления при кризах, но забывают, что его нельзя принимать, если основной препарат из группы сартанов.
Также некоторые, побывав у нескольких врачей, и все переварив в голове, назначают себе смешанную из разных назначений схему, например, утром пьют лозартан, а вечером эналаприл. Этого делать категорически нельзя.
Если от одной таблетки каптоприла может и ничего не будет, то систематический прием или прием нескольких таблеток одновременно для купирования криза может привести к резкому скачку давления, который будет очень сложно купировать.
Ошибка 4. Отказ от статинов, контроля холестерина
По всем зарубежным рекомендациям все-таки необходимо держать «в узде» холестерин. У гипертоников, или у тех, кто уже перенес инфаркты и инсульты, уровень общего холестерина не должен превышать 3.
8 ммоль/л, уровень «плохого» холестерина ЛПНП не должен быть выше 1.8 ммоль/л, это отличается от норм для здоровых людей.
В стационаре назначают статины, но многие в первую очередь отказываются от них, потому что не видят смысла, а зря.
Статины поддерживают сосуды чистыми, регулируют обмен холестерина. Существует мнение, что они действуют на печень, например аторвастатин. Этот препарат может привести к повышению печеночных показателей. Нет ничего страшного, если они повышены незначительно, обычно это проходит в течение трёх месяцев.Положительным действием аторвастатина является ещё и то, что он прочищает желчевыводящие пути от холестериновых отложений, как прочищает и сосуды. Ведутся исследования по поводу растворения холестериновых камней.
Если все-таки душа не лежит к статинам, можно попробовать растительные средства снижения холестерина, такие как атероклефит, ну и, конечно, диета, лечение патологии желудочно-кишечного тракта.
Ошибка 5. Отказ от наблюдения кардиологом
Люди, перенесшие сердечно-сосудстые события (инфаркты, инсульты) или страдающие «давлением», должны 1-2 раза в год консультироваться у кардиолога.
Врач по определенным таблицам рассчитывает риски повторных катастроф, отслеживает уровень холестерина в крови, кардиограмму, УЗИ сердца при необходимости, дает рекомендации по образу жизни.
По системе ОМС нужно обратиться сначала к терапевту, пройти обследование, затем уже записываться к кардиологу с результатами. В платных центрах все можно пройти за один день.
Ошибка 6. Несоблюдение диеты
Многое в нашей жизни зависит от того, что мы едим. Опыт и современные исследования показывают, что нет на сегодняшний день более сбалансированной диеты, чем средиземноморская. Идея этой диеты заключается в изучении того, что едят долгожители Греции, Кипра, Франции.
Основу диеты составляют свежие овощи и фрукты (последние в качестве ежедневного десерта), оливковое масло, злаки, крупы, картофель, качественные молочные продукты (чаще в виде йогурта и нежирных сыров), рыба с высоким содержанием омега-3,6, , мясо 1-2 р. в неделю. Конечно, в чистом виде мы не можем этой диетой пользоваться, у нас просто нет таких продуктов или они дорого стоят.
Там же это обычная еда. Но основные принципы мы можем взять за основу питания и не пренебрегать ценным опытом.
Ошибка 7. Образ жизни не меняем, живем по инерции
Как врач я вижу, как живут люди после того, как у них было обнаружено заболевание. Те, для кого это послужило стимулом к началу новой жизни обычно избегают сердечно-сосудистых осложнений в будущем.
Те же, кто ничего не изменил, с болезнями справиться не могут. Много значит и психологическое состояние.
Воля человека к жизни, желание жить, дает ему силы преодолеть даже самые опасные заболевания, а не только справиться с артериальным давлением.
Ошибка 8. При гипертоническом кризе не умеем себя вести
К сожалению, при повышении давления многие впадают в панику, начинают горстями пить самые разные лекарства.
Кризы часто бывают на фоне эмоционального напряжения, неприятностей в жизни, нарушения диеты (избыточное употребление соли). Прежде всего, нужно успокоиться, принять лекарство.
При кризах выбор не очень велик. Обычно это каптоприл (нужно помнить, что его нежелательно совмещать с сартанами).
Чаще всего, применяют дозировку каптоприла в 25 мг. Нужно рассосать назначеннную врачом дозу таблетки (зависит от веса, показателей АД, стадии гипертонической болезни), принять горизонтальное положение и через 20 – 30 минут измерить давление.
Если оно еще более повысилось, а самочувствие ухудшается, вызвать службу «скорой помощи». От предложенной госпитализации отказываться не надо.
Если не будет показаний и в больницу не возьмут, обследование в приемном отделении даст информацию для оценки лечащим врачом вашего состояния.
Кроме каптоприла, чаще при приеме сартанов, используют нифедипин или физиотенз. Нужно запомнить, какое лекарство хорошо помогает и самостоятельно снижать артериальное давление. После криза нужно проконсультироваться с лечащим врачом, возможно необходим дополнительный прием препаратов, например, мочегонных.
Ошибка 9. Гипертония и сахарный диабет – ничего страшного, думают многие
Часто эти болезни сочетаются между собой, потому что при том и другом заболевании страдает сердечно-сосудистая система. И, конечно, надо всеми силами пытаться компенсировать то и другое. Тут нужна более строгая диета, большее количество лекарств.
Риск неприятных событий увеличивается в разы, однако нужно не паниковать, а строго следовать схеме лечения (в том числе немедикаментозного). При борьбе с давлением и приёме антигипертензивных не забывать про гипогликемические препараты и наоборот.
Гипертония – нарушение баланса в организме, но сейчас изобретены хорошие лекарства практически для любой ситуации. С современными препаратами можно без особого труда контролировать артериальное давление. Тогда и сердце, и почки, и сосуды будут работать хорошо, а это значит улучшение качества жизни и ее продолжительности.
терапевт Мария Павловна Логинова
Статья обновлена 09.04.2019
Низкое давление после стентирования сосудов сердца
Врач-кардиолог, кандидат медицинских наук, доцент кафедры факультетской терапии No1 Института клинической медицины Сеченовского Университета (Первый Московский государственный медицинский университет им. И.М.Сеченова).
Сфера профессиональных интересов: артериальная гипертензия, нарушения ритма сердца, ишемическая болезнь сердца, сердечная недостаточность.
Автор более 70 публикаций в отечественной и зарубежной медицинской литературе.
Член Российского кардиологического общества (РКО), Национального общества по изучению атеросклероза (НОА) и European Society of Cardiology (ESC).
Автор и научный редактор серии научно-популярных книг «Академия доктора Родионова».
Консультация
Здравствуйте! Скажите, пож, почему после операции стентирования (передне- распространенный инфаркт миокарда. Тромболизис стрептокиназой. Коронарное стентирование 01.10. 16 гш. СН ПА ст. NYHA III.
Гипертоническая болезнь 3 стадии, степень 3, риск 4)на 40- е с лишним сутки после операции может понизиться давление до 110-100/65-60 мм рс утром и вечером — уже на протяжении 2- х дней (принимаю: небивал(1 т в д), амприл (1 т вечером — 2,5), альфа- липон, роксера, брилинта)??
Спасибо. Нормально ли это?
Гарантированный ответ в течение часа
Ответы врачей
Вы не указали — какое АД было первоначально до лечения и когда Вы начали принимать такое лечение. Хотя снижение АД до 11065 нельзя назвать шоковым, особенно если снижение давления не сопряжено с ухудшением состояния, появлением болей в грудной клетке. одышки, холодным липким потом.
Такое снижение АД вполне может быть на фоне проводимой антигипертензивной терапии (вы получаете комбинацию из трех препаратов -= небиволол (доза не указана), амприлан и брилинта. Все эти препараты оказывают достаточно хороший антигипертензивный эффект, поэтому при их приеме вполне может произойти снижение АД до таких цифр.
И это не обязательно связано с предшествующимоперативным вмешательством.
Но тем не менее при выраженном снижении АД необходимо вызывать участкового терапевта на дом, а также рекомендуется выполнение ЭКГ на месте.С тентирование сосудов сердца — это эффективный малоинвазивный способ лечения ишемических процессов, который позволяет механическим путем расширить сосуды сердца и восстановить кровоток.
При поражении коронарных артерий нарушается нормальная трофика (питание). Миокард недополучает полезных веществ, кислорода. Из-за скудного кровотока быстро развиваются атрофические процессы. Далее не избежать инфаркта. Многие заболевания провоцируют столь плачевный сценарий.
Стент, установленный в сердце, позволяет восстановить нормальный диаметр артерий и обеспечить адекватную трофику тканей. Опасности процедура как таковой не несет, а в умелых руках — это эффективный инструмент терапии нарушений.
Однако процедура возможна не всегда. Противопоказания, несмотря на действенность, все же есть. Существуют и осложнения. Пациент должен знать, на что он идет и чего можно ожидать в результате.
Суть способа и ожидаемый эффект
Стентирование — это оперативная методика. И как любое хирургическое вмешательство, оно несет определенные риски. Хотя и минимальные.
При проведении процедуры специалист использует специальную аппаратуру. Доступ к операционному полю врач получает через небольшие проколы в области бедренной артерии. А к сердцу двигаются естественным путем — через крупные сосуды. Это позволяет снизить риски и минимизировать сроки восстановления после операции.
Когда специалист добирается до коронарных артерий, правой (ПКА) или левой (ЛКА), он начинает работу с пораженным сосудом. В просвет устанавливается специальная структура, стент. Это сетчатый, подобный губке каркас. Его изготавливают из металлов, также из сплавов, полимеров. Выбор материала — вопрос отдельный.
Независимо от этого, изделие не отторгается организмом, не окисляется, служит неопределенно долгое время.
Стент упирается в стенки сосудов с двух сторон и не позволяет артерии смыкаться. Поддерживает просвет, его диаметр на одном и том же уровне. В этом и есть суть: механическое расширение.
Как показывает практика и статистика, эффект от стентирования существенный. Пациент может рассчитывать на хорошие результаты:
- Быстро корректируется кровоток. Артерии больше не сужены, просвет нормальный. Значит и миокард будет получать достаточно кислорода и полезных соединений. Само же изделие за счет формы не препятствует трофике.
Пониженное давление после стентирования причины

Нередко пациенты, страдающие разными заболеваниями сердечно-сосудистой сферы, интересуются вопросом повышенного артериального давления и инфаркта миокарда.
Действительно, данное нарушение коронарного кровообращения существенным образом влияет на общее состояние гемодинамики, провоцируя изменение со стороны ее нормальных показателей.
Ведь при инфаркте в большинстве клинических случаев диагностируется сниженное или повышенное АД, которое ухудшает течение основного недуга, способствует быстрому развитию его осложнений и даже может являться причиной летального исхода пациента.
К сожалению, в ряде случаев инфаркт протекает бессимптомно. При таком варианте развития событий именно изменения артериального давления могут подтолкнуть врача и самого больного к мысли о необходимости более детального исследования заболевания.
Поэтому отклонение уровня АД при некрозе миокарда является не только одним из факторов риска возникновения патологического состояния, но и представляет собой неспецифический симптом болезни, позволяющий определить истинную природу недуга.
Симптомы
При инфаркте миокарда результат заболевания во многом зависит от своевременности его диагностики и быстроты оказания медицинской помощи. Поэтому каждый «сердечник» должен знать, как распознать первые признаки недуга, чтобы при их появлении немедленно обратиться за помощью к специалистам.
Главным симптомом патологического состояния, которое сопровождается отмиранием участка миокардиальной ткани, является интенсивная боль в области грудины (больше справа), иррадиирующая в правое плечо, дистальные отделы верхней конечности, эпигастральную область или правую мочку уха.
Подобные болевые ощущения напоминают приступ стенокардии, но отличаются от него длительностью и отсутствием анальгезирующего эффекта от приема таблетки нитроглицерина.
Все признаки инфаркта условно можно разделить на две группы:
- типичные симптомы;
- нетипические проявления заболевания.
К первой группе признаков некроза миокарда относятся боли в области сердца давящего характера, которые сопровождаются одышкой и появлением чувства страха смерти.
Подобные ощущения со временем осложняются аритмией. Также у пациента наблюдается общая слабость, паника, недомогание и потеря сознания.
Пульс у таких больных в остром периоде болезни учащается, на лбу выступает холодных пот, а по телу наблюдается подергивание мышц. Нетипические проявления заболевания характеризуются возникновением выраженной икоты, рвоты и постоянной тошноты. Нередко пациенты предъявляют жалобы на боли в верхних отделах живота, которые не всегда сопровождаются кардиалгией.
Спустя сутки в крови больного человека скапливается огромное количество продуктов жизнедеятельности отмерших сердечных клеток, провоцирующих нарастание симптомов общей интоксикации с повышением температуры тела и признаками расстройства сознания.На ранних этапах формирования некроза миокардиальной мышцы давление у человека начинает стремительно повышаться, даже если до этого он не страдал гипертонией.
Но подобное состояние – явление временное. Уже к концу первых суток от появления симптомов инфаркта показатели АД снижаются и остаются на таком уровне в течение всей болезни, то есть уже не поднимаются.
Изменению АД способствует сразу два механизма:
- изменение гемодинамики в результате острой коронарной патологии;
- сбой сопротивления сосудистой стенки.
Случается, что при инфаркте миокарда артериальное давление не изменяется на протяжении длительного промежутка времени, оставаясь вполне нормальным.
Нормальное АД при инфаркте связано со следующими особенностями организма:
- периферической сопротивляемостью;
- снижением минутного объема крови.
Наиболее часто нормализация артериального давления при некрозе участка сердечной мышцы встречается у гипертоников.
Поэтому у данной категории пациентов диагностировать патологический процесс, опираясь на данные изменения гемодинамических показателей, сложнее.
Для постинфарктного кардиосклероза характерными являются заниженные показатели уровня АД, что связано с отсутствием изменений гемодинамики в периферических сосудах.
К основным симптомам низкого АД относятся:
- общая слабость и недомогание;
- пульсирующие болевые ощущения в области затылка;
- мигренозноподробные боли с одной стороны головы;
- снижение работоспособности;
- выраженная метеорологическая зависимость;
- дискомфорт за грудиной;
- ощущение недостатка кислорода;
- частая зевота;
- похолодание конечностей и онемение их дистальных отделов.
После перенесенного инфаркта миокарда люди нередко жалуются на сонное состояние, появление выраженного головокружения и потемнения в глазах при резком вставании с постели, полуобморочные состояния и периодическую тошноту.
Возникновение симптоматики гипотензии в постинфарктном периоде связано в первую очередь с невыполнением самим пациентом всех рекомендаций лечащего врача относительно улучшения состояния своего здоровья.
Подобное патологическое состояние не следует игнорировать, ведь нередко оно может стать причиной развития повторного сердечного приступа.
При пониженном артериальном давлении после перенесенного инфаркта врачи советуют следующие мероприятия, направленные на повышение его показателей:
- питье крепкого чая или кофе в период резкого снижения АД;
- избегание повышенной физической активности, психо-эмоциональных расстройств;
- полноценный отдых и здоровый ночной сон;
- употребление экстракта женьшеня;
- профилактическое посещение барокамеры;
- физиотерапевтические процедуры, способствующие озонированию крови.
Если показатели артериального давления не удается поднять до нормального уровня самостоятельно, тогда человеку не следует игнорировать подобные патологические проявления, а немедленно обращаться за медицинской помощью, вызвав неотложку или обратившись непосредственно в кардиологический стационар.
Стентирование сердца представляет собой оперативное вмешательство, которое подразумевает установку специального стента в коронарные сосуды с целью расширения их просвета.
Стентирование сосудов сердца
Подобная хирургическая манипуляция позволяет увеличить диаметр венечных артерий и улучшить приток крови к миокарду, предупредив развитие его ишемии и инфаркта.
Несмотря на все положительные эффекты, часто после такой операции возникают изменения со стороны артериального давления, которое может как повышаться, так и снижаться.
Среди причин снижения показателей АД после стентирования выделяют:
- некорректно подобранные дозировки гипотензивных препаратов;
- снижение сопротивляемости стенки сосудов.
Что делать, если после операции давление продолжает падать, провоцируя появление патологических симптомов выраженной гипотонии и значительным образом нарушая общее состояние человека?
В первую очередь важно понимать, что ни при каких обстоятельствах не следует заниматься самолечением или игнорировать признаки постоперационной патологии.
В таких случаях целесообразно немедленно обращаться за консультацией к специалистам с выяснением основных причин возникновения изменений и квалифицированным решением проблемы путем назначения адекватной медикаментозной терапии, направленной на нормализацию показателей АД.
по теме
Как победить ГИПЕРТОНИЮ дома?
Чтобы избавиться от гипертонии и очистить сосуды, нужно.
- Устраняет причины нарушения давления
- Нормализует давление в течение 10 минут после приема
Использованные источники: gipertonia.pro
Повторное стентирование
Наиболее часто волнующий вопрос пациента после стентирования, как долго будут функционировать стенты и возможно ли повторное стентирование.
Следует заметить, что подавляющее большинство людей, перенесших данную процедуру, не имеют никаких осложнений и живут с вживленным стентом всю жизнь, так как изготавливают их из материалов, способных выполнять предназначенную им функцию постоянно, то есть в течение десятилетий.
Это происходит в связи с тем, что через некоторое время после операции стент начинает обрастать эндотелиальными клетками, становясь единым целым с артериальной стенкой. Но бывают случаи, когда происходит рестеноз стента. Чаще это случается при установлении стента в месте расположения крупной атеросклеротической бляшки или большой протяженности сужения сосуда.
В последнее время в целях предотвращения рестеноза специалисты стали активно применять стенты с лекарственным покрытием, из которых после имплантации в коронарный сосуд в течение нескольких недель высвобождается фармакологический препарат, предупреждающий избыточный рост интимы (внутренней оболочки) артерии и увеличение атеросклеротической бляшки. С учетом современных возможностей успешные результаты стентирования наблюдаются у 95% пациентов его перенесших.
Выбор конкретного типа стента определяется врачом рентгенэндоваскулярным хирургом на основании диагностических данных, полученных в ходе предварительного обследования пациентов, а также сопутствующей патологии (например, сахарный диабет).
Снижает вероятность рестенозов проводимая немедикаментозная медикаментозная терапия: изменение образа жизни, регулярные динамические физические нагрузки, отказ от курения, правильное питание, прием препаратов для предотвращения тромбозов (аспирин и клопидогрель) в течение года, постоянный прием статинов в адекватных дозах под контролем биохимии и других препаратов для лечения ишемической болезни сердца.
Часто причиной ухудшения состояния является не рестеноз уже установленного стента, а прогрессирование атеросклероза в других коронарных артериях с развитием выраженного стеноза.
Поэтому после проведения стентирования, если у Вас появились вновь приступы стенокардии или снизилась толерантность к физической нагрузке, Вам необходимо обратиться к врачу для проведения дообследования: ЭХОКГ, нагрузочные пробы.В случае подтверждения ишемии, Вам будет предложена повторная коронароангиография.
По ее результатам определяется какой сосуд поражен. Если развился рестеноз стента, то существуют 2 способа от него избавиться: заблокированный тромбом стент расширяют введенным в него воздушным баллончиком (ангиопластика) или внутрь заблокированного стента вводят другой стент. Если выявлены стенозы в других ранее непораженных артериях, то выполняется их стентирование.
Использованные источники: bel-cardio.by
