Спермограмма. Дегенеративные формы
Содержание
Патология головки сперматозоида: причины, последствия и лечение
Мужчины способны к зачатию только в том случае, если у них в семенной жидкости содержится достаточное количество здоровых сперматозоидов. К сожалению, существует масса дефектов, из-за которых естественный процесс оплодотворения становится невозможным. Среди них распространена патология головки сперматозоида.
Заболевание подразумевает нарушение со стороны морфологического строения спермиев. Называются патологические изменения тератозооспермией. Для болезни характерно наличие более 80% «уродливых» гамет в семенной жидкости. Отклонения могут быть как временными, так и постоянными, и возникать независимо от возраста мужчины.
Особенности заболевания
Аномалии строения спермиев — это структурное нарушение, которое влечет за собой проблему с зачатием. Естественная форма сперматозоидов «ложкообразная».
В норме сперматозоиды состоят из следующих компонентов:
- Центральная часть клетки — головка (5,0 мкм в длину, 2,5 мкм в высоту, 3,5 мкм в ширину).
- Тело с митохондриями, аккумулирующими энергию (4,5 мкм в длину).
- Хвост, снабженный жгутиком для перемещения (длина – 45 мкм).
В среднем размер спермиев составляет около 55 мкм. При наличии любой аномалии (отсутствии или деформации частей) мужская клетка является поврежденной и шансы на проникновение в яйцеклетку отсутствуют.
По статистике у большей части мужчин только 4-15% гамет в семенной жидкости имеют нормальную форму, а соответственно и способность к оплодотворению невелика либо вовсе отсутствует. Для определения мужской фертильности проводится спермограмма, по результатам которой определяется причина бесплодия.
Виды тератозооспермии
Патология головки спермы проявляется в виде искажения ее формы. Она может стать конической, грушевидной и круглой формы. Возможно образование двух головок у сперматозоидов. Нередко возникает патология акросомы, что представляет собой несимметричное расположение.
Виды аномального развития:
- Микроцефалия – головка спермия имеет слишком маленький размер.
- Макроцефалия – у гаметы имеется чрезмерно большая центральная часть.
- Дефект формы головки – круглая, коническая, трапециевидная и грушевидная.
При наличии тератозооспермии вероятность оплодотворения сводится к нулю. Обусловлено это тем, что только сперматозоиды «ложкообразной» формы имеют способность противостоять току жидкости.
Они вращаются вокруг своей оси, чтобы преодолеть женские половые пути и внедрится в яйцеклетку.
Дефекты головки приводят к центрированию мужских гамет, они изменяют скорость и траекторию движения, что снижает способность к оплодотворению.
Причины возникновения
Патологические изменения в организме мужчины развиваются на фоне воздействия негативных факторов:
- Гормональные дисфункции организма.
- Бесконтрольное употребление лекарственных средств.
- Перенесенные вирусные инфекции мочеполовой системы (например, герпес).
- Длительные воспалительные процессы половых органов (орхит, простатит).
- Расширение вен в области яичек (варикоцеле).
Среди социальных факторов, приводящих к развитию тератозооспермии, следует выделить неправильный образ жизни и вредные привычки. Активное курение и длительное употребление спиртных напитков оказывают негативное воздействие на состояние спермиев. Исказиться результаты спермограммы могут после воздействия радиации и высоких температур.
Тератозооспермия и оплодотворение
Мужские гаметы, содержащие негативный патологический фактор, имеют минимальные шансы на оплодотворение. Все зависит от того, какое количество поврежденных сперматозоидов содержит эякулят.
Если уровень дефектных гамет равен 80%, то шансы на зачатие составляют всего 20%.
Добиться положительного результата можно только в том случае, если нейтрализовать как можно больше поврежденных клеток.
Для решения проблемы тератозооспермии назначается консервативное лечение. Выбор медикаментозных препаратов основан на причинах возникновения нарушений.
После окончания приема лекарств качество эякулята улучшается и увеличивается вероятность зачатия. В редких случаях требуется проведение искусственного оплодотворения, которое осуществляется в условиях лаборатории.Эффективной является экстракорпоральная методика, которая повышает шанс на удачную беременность.
Постановка диагноза
Выявление тератозооспермии не доставляет особого труда. Для начала пациент направляется на спермограмму. В процессе проведения лабораторного исследования делают микроскопический анализ и обездвиживание спермиев в специальной счетной камере.
Установленная патология головки в спермограмме позволяет назначить грамотное лечение и предупредить развитие осложнений. В обязательном порядке назначается дополнительная диагностика для дифференциации и определения сопутствующих болезней:
- УЗИ простаты и мошонки.
- Определение гормонов по крови.
- Бактерископическое исследование эякулята.
Для того чтобы получить верный результат проводимых исследований рекомендуется соблюдать определенные правила. В первую очередь нужно отказаться от спиртных напитков и курения. Рекомендовано сексуальнее воздержание. Посещать баню или сауну перед диагностикой не допустимо, т. к. возможно искажение показателей.
Для достижения максимально точного результата следует сдать анализ спермограммы 2-3 раза. Расстраиваться после получения плохих показателей после первого исследования не стоит, поскольку последующие исследования могут дать совершенно другой итог.
Результаты диагностики
Проведенное исследование позволяет определить медицинские характеристики эякулята. Результат анализа дает возможность установить не только саму болезнь, но и причину ее возникновения. После полного обследования можно назначить эффективное лечение бесплодия или же предупредить возникновение патологических нарушений в организме.
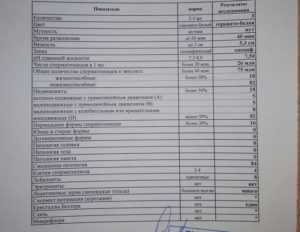
В норме спермограмма должна содержать следующие показатели:
| Концентрация, кол-во/1 мл | Активные, % | Слабоподвижные, % | Неподвижные, % | Правильная морфология, % | MAR-тест, % | Агглютинация |
| 20-120 млн/мл | >25 | >50 | не более 6-10 | >50 |
Улучшение морфологии спермограммы
Качество сперматозоидов, выработка которых происходит в мужских яичках, иногда может отличаться от нормы. Морфология спермограммы позволяет выявить отклонения. Когда нарушения определены и проведен курс лечения бесплодия, вызванного изменениями половых клеток мужского организма, в семье можно ждать пополнения.
Методы оценки
Анализы оценивают по нормам ВОЗ и по Крюгеру. В регламенте второго метода указано количество здоровых клеток, равное 4%. Для первого способа их число составляет более 14%. Даже незначительное отклонение относят к аномалиям. По ВОЗ оценивают головку исходного материала, а по Крюгеру происходит анализ формы и внешних составляющих сперматозоида.
Головка составляет 11% от общего размера половой клетки, далее идет тело, включающее в себя шейку и хвост. Длина последнего равна ¾ от общего размера.
Головка содержит акросому, при помощи которой происходит растворение оболочки яйцеклетки. За создание перемещения отвечает жгутик.
Сбои его активности приводят к неспособности сперматозоида преодолеть сопротивление жидкости влагалища и подобраться к плодному яичнику.
Изменения в строении спермия
Патологические формы возникают в любой части клетки. Выделяют следующие аномалии:
- количество частей сперматозоида больше чем 1;
- нарушена пропорциональность частей половой клетки;
- акросома отсутствует;
- толщина хвоста и средней части разная по всей длине;
- в головке имеются вакуоли;
- наблюдается асимметрия расположения акросомы и места соединения средней части с головкой;
- имеется отсутствие цитоплазматической капли или ее размеры увеличены;
- присутствуют дефекты головки — эллипсовидная форма меняется на грушевидную, коническую, шарообразную или другие типы;
- наблюдается частичная или полная скрученность жгутов и изломы;
- угол от средней части до головки превышает показатель в 90°;
- присутствие микро- и макроцефалии.
Патологическое изменение может быть в единственном числе или состоять из нескольких нарушений. В оценку не попадают половые клетки без жгута, но их наличие отмечается в спермограмме. Если есть патология головки, спермограмма будет содержать сведения об этом.
Сперматозоиды
В спермограмме по Крюгеру имеются все данные о сперме. Благодаря этому методу определяют форму сперматозоидов, их активность, скорость перемещения, подвижность. Норма должна переходить границу в 32%.
При проверке специалисты получают сведения о концентрации сперматозоидов. Спермограмма содержит морфологические данные (цвет, форма, кислотность, вязкость) и сведения об объемах спермы, которая выделяется при разовом семяизвержении. Чтобы информация была достоверной, а патологические формы обнаружены, спермограмму проводят 2 раза. Для отдельных случаев процедуру повторяют трижды.
Дополнительным исследованием является MAR-тест, выявляющий присутствие антиспермальных антител. Кроме этого проводят обследование по ВОЗ. Когда выявлен положительный результат, можно говорить о наличии аномалии.
Исследование по Крюгеру
Морфология сперматозоидов определяется по шкале, которая была составлена Крюгером. Методика позволяет провести полное обследование спермия и является первой ступенью диагностики и лечения бесплодия у мужчин. Расшифровать показатели может лишь профессионал своего дела — репродуктолог.
До сдачи анализа проводят подготовительную работу. Не рекомендуется употреблять алкоголь, ходить в сауну и заниматься сексом. Воздержание длится от 2 до 3 дней, так как при другом периоде анализ не будет верным.
Отсутствие секса 1 сутки приведет к тому, что объема жидкости будет мало для проведения анализа, а при воздержании более 3 дней спермии становятся малоподвижными.
После этого можно задуматься о том, как улучшить морфологию спермы.
Для сдачи используют мастурбацию. Сперма помещается в стерильную емкость сразу после семяизвержения. Расшифровку спермограммы проводят в лабораторных условиях, чтобы выявить полную морфологию.После проведения исследований и получения данных их расшифровки доктор может назначить курс лечения. Его проводят для повышения уровня качества спермы.
Хороших показателей можно достигнуть при улучшении морфологии.
Для сдачи спермы используется маструбация
Изучение спермограммы происходит под микроскопом. Внимание акцентируют на следующих показателях:
- число спермиев в 1 мл семенной жидкости более 15 млн;
- морфология сперматозоидов — форма и строение;
- специалисты определяют количество сперматозоидов, которые движутся прямо (внимание концентрируется на их подвижности).
Сперма любого мужчины содержит половые клетки, не соответствующие норме. У одного представителя сильной половины человечества их много, а у другого — мало. Такие сперматозоиды оказывают влияние на репродуктивную функцию.
Если имеется патологическое изменение в мужской половой клетке, то оплодотворение женской не произойдет. Патологии сперматозоидов становится барьером для здоровых половых клеток, поэтому возможность оплодотворения снижается.
Разновидности изменений
Тератозооспермией называют наличие в сперме большого числа половых клеток с патологическими изменениями, которые являются причиной частичного или полного бесплодия.
Оплодотворение такими сперматозоидами может привести к беременности с осложнениями. Новорожденный будет страдать разными пороками. Самые печальные последствия в такой ситуации — замершая беременность или выкидыш.
По этой причине плохая морфология требует своевременного лечения.
При заболевании число патологических сперматозоидов превышает 70%. Кроме этого в семенной жидкости может наблюдаться повышенная или низкая концентрация половых клеток. В последнем случае поступательные движения сперматозоидов сокращаются, а чтобы достигнуть яичника, они должны быть достаточно быстрыми. Активных половых клеток в этой ситуации очень мало.
Скорость движения половых клеток при акинозооспермии практически равна нулю, а статичность является временным явлением. Во время обследования применяется процедура оживления. Благодаря этому морфология спермы улучшается. Если перемещение нельзя возобновить, то проводят оценку жизнеспособности клеток.
При заболевании число патологических сперматозоидов превышает 70%
Почему возникает болезнь?
Перед лечением специалист определяет причину, вызвавшую патологические изменения в половых клетках мужчины. Для этого проводят андрологическое обследование, которое состоит из комплекса исследований:
- УЗИ простаты и мошонки;
- изучение анализа крови;
- исследование бактериоскопического анализа семенной жидкости.
Влияние могут оказывать внешние факторы и наследственность. Тератозооспермия вызвана высокой температурой воздуха, радиоактивным излучением и другими явлениями, из-за которых происходит скопление токсинов в организме человека.
Негативное воздействие имеют воспалительные процессы и инфекционные болезни мочеполовой системы, особенно если они затрагивают яички и их придатки. Хроническая форма орхоэпидидимита, являющегося воспалением яичка и его придатка, характеризуется снижением качества спермия. Человек может заразиться им через половой контакт или кровь.
Лечебные процедуры
Целью лечения становится устранение причин патологических изменений. Качество эякулята повышается при ликвидации застоя в малом тазу. Такая ситуация возникает при малоподвижном состоянии. Сперматогенез восстановится при занятиях спортом, правильном питании и исключении вредных привычек.
Для улучшения качества спермы в рацион включают:
- морепродукты;
- зерновые и бобовые культуры;
- свежие овощи и фрукты.
Прием жирной пищи запрещен. Изменения внешнего вида сперматозоидов чаще всего лечат с помощью применения репродуктивных технологий. Они увеличивают шансы оплодотворения и рождения здорового ребенка.
Современная медицина предлагает много вариантов лечения, которые в совокупности с правильно подобранным рационом и спортом улучшат морфологию спермы. При обнаружении патологических изменений необходимо пройти курс лечения и следовать советам специалиста.
Виды патологических форм в спермограмме и методы коррекции нарушений
Только здоровый сперматозоид с правильной структурой способен к оплодотворению: он может преодолеть кислую среду влагалища и плотную слизистую пробку цервикального канала, проникнуть сквозь оболочку яйцеклетки.
Патологические формы в спермограмме являются наиболее частой причиной бесплодия, а также замерших и самопроизвольно прерывающихся беременностей.
В сперме здорового мужчины также присутствуют аномальные половые клетки, но их количество несущественно.
Причины дегенеративных форм
Спермообразующие клетки очень чувствительны к любым интоксикациям, перепадам температур, инфекциям, травмам, гормональному фону. Основные причины нарушения структуры сперматозоидов:
- Облучение, химиотерапия.
- Инфекционные воспаления яичек и предстательной железы.
- Алкоголь и курение.
- Паховая грыжа, варикоцеле, гидроцеле – патологии, нарушающие температурный режим и питание яичка.
- Онкология.
- Преклонный возраст. После андропаузы выработка тестостерона снижается, качество половых клеток падает.
- Травмы паховой области.
- Снижение уровня тестостерона вследствие эндокринных патологий.
Аномалии строения сперматозоидов могут быть спровоцированы работой на вредном производстве, а также плохой экологией.
Есть ли у вас вредные привычки?
- Выпиваю и курю 31%, 125 125 — 31% из всех
- 80 — 20% из всех
- Нет, веду здоровый образ жизни 18%, 74 голоса74 голоса — 18% из всех
- 69 — 17% из всех
- 61 голос — 15% из всех
Патологические формы и нормы
За норму приняты характеристики сперматозоидов, проникших в матку за 8 часов (критерии по Крюгеру): правильная форма, без отклонений в строении. При анализе сперматолог сравнивает от 200 до 400 сперматозоидов с эталоном.
Строение здоровой мужской половой клетки
Нормы строения:
- Овальная головка (ширина от 2,5 до 3,5 мкм, длина от 4 до 5,5 мкм), в передней части которой находится просвет – акросома (апикальное тельце, пузырек с ферментами для растворения оболочки яйцеклетки), занимает 40-70% пространства. Цитоплазматическая капля (остаток цитоплазмы) может составлять не более трети объема головки.
- Тонкая шейка (менее 1 мкм шириной и длиной 1,5 от длины головки).
- Ровный хвост (тоньше средней части), толщина которого одинакова на всем протяжении, длина около 45 мкм. Соотношение хвостового и головного отделов должно быть 10:1.
Строение сперматозоида
Наличие большого количества (более половины) аномальных сперматозоидов называется тератозооспермией и ставит под угрозу фертильность мужчины. Расшифровка по Крюгеру: более 14% нормальных половых клеток означает высокую вероятность оплодотворения, от 4 до 14% – фертильность спермы уже существенно снижена, от 0 до 3% − вероятность естественного зачатия нулевая.
Варианты патологических структур:
- Дефекты (атипия) головки.
- Нарушения формы шейки и средней части. Сперматозоид выглядит сломанным, изогнутым.
- Дефекты хвоста: раздвоенные, скрученные, изогнутые, полное отсутствие.
Иногда связь между хвостом и головкой настолько непрочна, что они отделяются друг от друга. В таких случаях в эякуляте встречаются отдельные фрагменты сперматозоидов («булавочные головки»).
Все нарушения морфологии делятся на абсолютные и относительные. К первой группе относятся аномальные изменения, которые делают невозможным слияние сперматозоида и яйцеклетки (патологии головки). При наличии относительных патологий можно применить вспомогательные методы искусственного оплодотворения.
Дефекты головки и шейки
Дефект головки − самый опасный вид отклонений. При оплодотворении яйцеклетки таким спермием возможно замирание беременности, выкидыши, патологии развития плода. Распространенные варианты аномалий строения головки:
- Слишком маленькая область акросомы (мене 40% объема головки), ее разрастание, наличие включений, дегенерация, асимметричное расположение;
- Аномальная форма (раздвоенная головка, копьевидная, с поврежденной оболочкой);
- Нарушение структуры клеточного ядра (в форме ромба, с вытолщениями, суженное), неправильная или неполная концентрация хроматина (вещество ДНК), приводящая к повреждению спирали ДНК и хромосомным аномалиям, вакуоли (включения) в хроматине;
- Слишком маленькая головка без акросомы (глобозооспермия);
- Слишком маленькая головка с акросомой (микроцефалия);
- Цитоплазматическая капля занимает более 1/3 головки;
- Гигантская головка (макроцефалия).
От формы головки и качества акросомального отдела зависит проникнет ли сперматозоид через оболочку яйцеклетки. Удастся это только особям с правильной, ложковидной формой передней части и полным набором ферментов в акросоме (без них оболочку яйцеклетки не растворить).
Существует специальный тест для проверки акросомальной (акросомной) реакции (на акрозин). Спермограмма может быть совершенно нормальной, но из-за неправильной реакции акросомальных ферментов сперматозоиды не могут проникнуть в яйцеклетку – ее оболочка не растворяется.
Это особенно актуально, если женщине больше 40 лет, поскольку ее яйцеклетки имеют более плотную оболочку.
В области шейки спермия возможно неправильное отхождение жгутика (в норме 180˚), наличие цитоплазматической капли (остаток цитоплазмы) утолщенная или слишком тонкая средняя часть.Такая половая клетка неспособна на прогрессивное активное движение. Она колеблется на одном месте или вращается вокруг себя.
В ряде случаев хвостовой комплекс полностью отсутствует, что лишает сперматозоид подвижности.
Возможно сразу несколько нарушений (сочетанная патология) жгутика, головки и шейки, в таких случаях сперматозоиды называют полианомальными. Мужчины с большим количеством таких половых клеток считаются бесплодными.
Как вылечить тератозооспермию
Большинство врачей-репродуктологов считают, что существенно улучшить морфологию сперматозоидов консервативными методами нельзя. Для увеличения шансов на зачатие можно воздействовать на подвижность и общее количество нормальных форм. Методы лечения тератозооспермии зависят от причин, для выявления которых назначают ряд анализов:
- Кровь на половые гормоны и гормоны щитовидной железы.
- УЗИ мошонки, яичек, простаты.
- Анализ на ЗППП.
- Генетический скрининг.
Врач уролог-андролог Черепанов Денис Анатольевич о лечении тератозооспермии
Если отклонения вызваны инфекциями (простатит, орхит, эпидидимит), то проводится соответствующая терапия. Через три месяца спермограмма (подробнее о нормах спермограммы) сдается повторно.
При необходимости (варикоцеле, гидроцеле, крипторхизм, перекрут канатика) применяются хирургические методы. Чем раньше будет восстановлен нормальный температурный режим и питание в яичках, тем больше шансов на улучшение фертильности спермы.
Если образование патологических форм половых клеток спровоцировано низким уровнем тестостерона, то назначается гормонозаместительная терапия андрогенными препаратами (инъекции, гели, пластыри, таблетки). В случае низкого уровня гормонов щитовидной железы прописывают тироксин, при повышенном – «Мерказолил», в крайнем случае орган удаляют.
Что касается БАДов (травы, витамины), то комбинации, которая гарантировала бы улучшение морфологии, нет.
Врачи рекомендуют своим пациентам принимать янтарную кислоту, цинк, селен, магний, фолиевую кислоту, витамин Е, «Трибестан», «Спеман», коэнзим Q10, липоевую кислоту, рибоксин. Полезны аминокислоты аргинин, L-аргинин и L-карнитин.
Хорошо действуют на морфологию сперматозоидов продукты пчеловодства: маточное молочко, перга, трутневый гомогенат, мед, прополис.
Цена за 20 таблеток около 65 рублей в аптеках РФ
Улучшению морфологии спермиев способствует регулярная физическая активность (за счет ускорения кровотока улучшается питание яичек) и стабильная половая жизнь (чем меньше времени созревшая половая клетка проводит в придатке яичка, тем лучше она сохраняется). Слишком долгое (более двух недель) воздержание плохо сказывается на характеристиках спермограммы.
Репродуктивные технологии
Если деформированных спермиев слишком много и скорректировать их характеристики невозможно, то единственным вариантом остается искусственное оплодотворение. Основные методы:
- ЭКО – соединение в условиях пробирки яйцеклетки и нескольких нормальных сперматозоидов. Оплодотворение происходит естественным образом.
- ИКСИ – выбор наиболее подходящего по морфологическим признакам спермия и подсадка его непосредственно в яйцеклетку.
- ИМСИ – то же, что и ИКСИ, но сперматозоид тщательно отбирается при помощи микроскопа с высокой степенью увеличения.
На вопрос что эффективнее ЭКО или ИКСИ отвечает врач-гинеколог Каменецкий Борис Александрович
Вышеперечисленные технологии позволяют существенно повысить шансы на беременность даже при минимальном количестве нормальных половых клеток.
При отсутствии в эякуляте их извлекают при помощи микрохирургических методик прямо из тканей яичек. Например, применение метода микро-TESE позволяет найти жизнеспособный сперматозоид, даже если он единственный.
Существенный минус – стоимость процедур. Полный протокол со всеми необходимыми скринингами обходится около 500 тыс. руб.
Заключение
Проблема большого количества патологических форм сперматозоидов в эякуляте является наиболее актуальной (судя по врачебной статистике и тематическим форумам). Чаще всего обнаруживаются аномалии строения головки (у некоторых 72% и более).
В основном все это результаты хронических инфекций, малой подвижности, плохой экологии и некачественного питания. Для успешного зачатия мало сдать спермограмму. Важно найти хорошего репродуктолога (много советов на соответствующих женских форумах), который неформально подойдет к проблеме, назначит необходимое дообследование и лечение.
Многие пары теряют время из-за некачественного обследования, принимая прописанные нерадивыми врачами БАДы без всякой пользы.
Источники:
Почему бывают патологические формы в спермограмме?
Патологические формы в спермограмме могут быть выявлены по различным причинам. Спермограмма — это анализ спермы, который назначается для установления способности мужчины к оплодотворению или выявлению заболеваний половой сферы.
Спермограмму назначают мужчине, если:
- супружеская пара жалуется на бесплодие;
- мужчина является донором спермы;
- перед криоконсервацией (замораживанием) спермы.
Анализ проводится в лабораторных условиях под микроскопом. Исследуется численность сперматозоидов, их внешнее строение, уровень лейкоцитов и пр. Учитывается также объем эякулята, цвет, вязкость спермы, pH среды (степень закисления или защелачивания).
С течением времени представления о норме эякулята менялось. В настоящее время нет установленных норм, фертильность спермы определяется общей способностью к оплодотворению. ВОЗ предложила руководство по исследованию эякулята человека, которое пользуется большим авторитетом среди врачей. В нем предложены нормы и правила проведения спермограммы.
Чем больше по внешнему строению здоровых мужских клеток, тем выше объективная возможность благополучного зачатия. Однако, если присутствуют патологии в исследуемом материале, это прямой путь к бесплодию мужчины. Измененная, нездоровая форма мужской половой клетки называется тератозооспермией.
Что подразумевается под понятием «патология сперматозоида»?
Во время проведения микроскопического исследования (спермограммы) изучаются основные параметры сперматозоида: строение головки, средней части и хвоста. Нарушения во внешнем строении сперматозоида считаются патологией. Например, асимметричная форма головки, слишком тонкая или толстая средняя часть мужской клетки, длинный или короткий хвост и т.д.
Патология формы головки может выглядеть как грушевидная, коническая, большая, маленькая, двойная. Расположение головки может быть неправильным.
Патология формы средней части — шейки — это всегда неверное прикрепление к головке.
Патология хвоста — это очень длинный или, наоборот, короткий хвост, двойной, широкий. Все это мешает мужской клетке нормально передвигаться, чтобы достичь своей цели — яйцеклетки.Высокое содержание (более 96%) в исследуемом материале неполноценных клеток приводит к бесплодию мужчины. Итак, тератозооспермия — это превышение нездоровых форм сперматозоидов в эякуляте.
Требуемой нормой здоровых мужских клеток считается 4%. Меньшее число относится к патологии, потому что вероятность наступления зачатия уменьшается, а если оно и происходит, то велик риск выкидыша или врожденных заболеваний у плода.
В спермограмме еще можно встретить такие термины, как «астенозооспермия» и «олигозооспермия». Термин «астенозооспермия» говорит о том, что двигательная способность мужских клеток ниже положенного уровня. А олигозооспермия — это малое количество мужских половых клеток.
К патологическим формам в спермограмме относится также сперма, в которой отсутствуют мужские клетки. Медицинский термин такого явления — азооспермия.
Спермагглютинация — термин, который обозначает прикрепление сперматозоидов друг к другу. Основной причиной подобной патологии является наличие антиспермальных антител (АСАТ). Они выступают против своих же мужских клеток и не дают им возможности присоединиться к яйцеклетке.
Спермаагрегация — тоже склеивание сперматозоидов, происходящее из-за избыточного количества слизи в эякуляте. Характер данного склеивания клеток отличается от спермагглютинации.
Как исследуют наличие патологии в спермограмме
При исследовании патологических форм в спермограмме, помимо внешних признаков, сперматозоиды обследуются еще и на жизнеспособность. Нормой считается подвижный сперматозоид. Если же он не двигается, то он либо мертвый, либо у него нарушены двигательные функции. Однако если от общего числа эякулята 50% — живых и подвижных сперматозоидов, то данную сперму не относят к числу нездоровых.
Для того чтобы определить, относится ли сперматозоид к патологической форме, используют способ окрашивания эозином. Суть данного способа состоит в том, что эозин (краситель) не может проникнуть внутрь живого сперматозоида. Если это произойдет, значит, он мертвый. Чем больше окрашенных сперматозоидов окажется в сперме, тем она непригодней для оплодотворения.
Следующий способ определения количества патологических форм — гипоосмотический тест. Сперматозоиды погружают в специальный раствор и выдерживают в нем около 2 часов. Живые, или пригодные, сперматозоиды разбухают в растворе, мертвые же не изменяются.
О многом может рассказать количество лейкоцитов в эякуляте. Их повышенное количество свидетельствует о наличии заболевания, из-за которого происходит изменение форм сперматозоидов.На подвижность сперматозоидов влияет еще и способность эякулята к разжижению. В норме это должно произойти в течение часа. Если сперма не разжижается, то возможность зачатия резко падает. Это патология предстательной железы. Орган должен вырабатывать определенное количество ферментов, уменьшающих вязкость спермы.
Цвету спермы не придают особого значения во время проведения спермограммы. Но если сперма имеет розовый или бурый оттенок, то это может быть признаком присутствия в ней крови. Причиной этому может быть половая инфекция, воспалительный процесс или опухоль.
Причин, способствующих возникновению данной проблемы, существует много. Ими могут быть как болезни, так и воздействие внешней среды. Рассмотрим подробнее факторы, которые могут вызвать патологию эякулята человека.
Заболевания мужских половых органов:
- простатит, уретрит;
- половые инфекции;
- вирусные инфекции, например свинка (паротит);
- варикоцеле — патология сосудов полового члена;
- опухоли.
Воздействие внешних факторов:
- радиация;
- чрезмерное тепло;
- плохое питание.
Гормональные нарушения:
- болезни эндокринной системы;
- уменьшение количества мужских гормонов на фоне повышения женских.
Воздействие вредных привычек:
- курение;
- алкоголь;
- наркотики;
- переутомление;
- стресс;
- бессонница;
- прием анаболиков;
- генетическая предрасположенность.
Термины, встречающиеся в анализе спермограммы:
- Нормоспермия — показатели в норме.
- Тератозооспермия — количество сперматозоидов с дефектами в строении превышает уровень нормальных клеток.
- Астенозооспермия — сперматозоиды неактивны.
- Олигозооспермия — небольшое количество сперматозоидов.
- Азооспермия — сперматозоидов в эякуляте нет.
Мужской эякулят, или сперма, считается нормальной, если она содержит небольшое количество аномальных форм сперматозоидов. Главное, чтобы их количество не превышало норму и не мешало здоровым клеткам.
Патологические формы сперматозоидов: излечимы ли, морфология

Патологические формы сперматозоидов определяются с помощью спермограммы. Сегодня вы узнаете причины развития аномального строения гамет и какова вероятность зачатия ребёнка у семейной пары.
Статистика сейчас, к сожалению, показывает печальные показатели репродуктивности сильной половины человечества.
Только 60% мужчин после консервативного лечения различных отклонений, связанных с семенной жидкостью, могут восстановить способность к зачатию.
На состав живчиков влияет много факторов, среди основных – плохая экология, неправильный образ жизни, вредные привычки и вещества. Подробно рассмотрим ниже.
Почему возникает аномальное развитие сперматозоидов
О том, что у мужчины плохая семенная жидкость с наличием отклонений в развитии, может раскрыться лишь при планировании беременности и при невозможности зачатия ребёнка у семейной пары.
Дефективность гамет определяется с помощью спермограммы.
Её сдать можно во всех медицинских учреждениях, специализирующихся на планировании беременности, либо в независимых лабораториях.
Спермограмма показывает, какая патология сперматозоидов, их структуру, строение, подвижность и насколько существует вероятность предотвращения бесплодия путём консервативного лечения. К ней необходимо подготовиться, для того чтобы не были искажённые результаты анализа.
Как правильно сдать спермограмму:
- Исключить половые контакты в течение 5 дней, не мастурбировать.
- Сбор эякулята проводится в специализированных лабораториях с наличием специальных комнат, где мужчина путём мастурбации собирает её.
- Можно собрать анализ дома, но при условии, что успеете привести его в течение 1-го часа в специальном контейнере (взять заранее).
Именно с помощью анализа будет определён диагноз и картина патологии сперматозоидов. Существует несколько видов заболевания – аспермия, олигоспермия, азооспермия, остенозооспермия, тератозооспермия.
Деформированые клетки могут возникнуть по таким причинам:
- Сбои в эндокринной системе и гормональном фоне мужчины.
- Стрессы, затяжная депрессия, психологические потрясения.
- Наследственность и расположенность на генетическом уровне.
- Возрастные изменения. У мужчины после 38 лет существует риск возникновения аномалий.
- ИППП, вирусные и бактериальные инфекции могут пагубно влиять на результат.
- Вредные привычки, алкоголизм и наркомания, всем известно — разрушают строение и структуру спермия.
- Травмы яичек, воспалительные процессы мошонки.
- Варикоцеле, гидроцеле, орхит и даже паховая грыжа могут повлиять на семенную жидкость.
- Работа с вредными веществами и химикатами.
Поэтому заботиться о своём здоровье необходимо в любом возрасте, чтобы избежать бесплодия или рождение долгожданного ребёнка с тяжёлыми отклонениями.
Тератозооспермия
Одним из видов причины возникновения бесплодия у мужчины являются пороки головки и хвостика, что в переводе означает «уродливая сперма» и процент содержания в эякуляте таких экземпляров должно составлять не более 15-20%.
Эта патология может носить как временный характер, так и чреват для мужчины — остаться бесплодным навсегда. Поэтому помощь квалифицированного врача необходима при планировании беременности.
При этой аномалии сперматозоиды в большом количестве имеют дефектную морфологию, т.е. неправильную форму головки и хвостика. В какое время появляется аномалия?
Отклонения сперматозоидов возникают независимо от возрастных изменений (хотя он тоже немаловажный фактор), много причин влияет на развитие спермиев в эякуляте.
Выше мы рассказали основные из них. При тератозооспермии зачатие ребёнка сводится к нулю, зачастую при такой патологии предлагают ЭКО (искусственное оплодотворение), если не помогает консервативное лечение.
При данной методике выбираются самые здоровые и активные, нет рисков — зачать малыша с патологиями. Этот вид аномального развития тяжело лечится. Прогноз нерадостный, по статистике 10% пар остаются бесплодными.
Анализы и диагностика
Норма живчиков на 2 мл эякулята составляет всего 40 млн. Из них дефектных, малоподвижных и мёртвых — большое количество. При сокращении эякулята существует вероятность бесплодия.
Для этого назначается спермограмма в несколько этапов для исключения наличия у мужчины проблем с репродуктивной функцией, а также другие дополнительные анализы. Обращаться необходимо к врачу андрологу для получения консультации.
Что сдавать?
- УЗИ яичек и мочеполовой системы.
- Кровь на гормоны.
- ИППП, ВИЧ, сифилис.
- Анализ на генетику и наследственность, на наличие/отсутствие лишних хромосом.
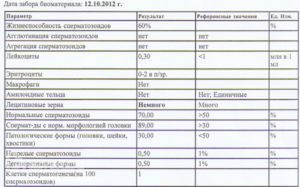
Расшифровка нормы спермиев в эякуляте
Читать спермограмму должен опытный врач, и рассматривать каждый случай индивидуально.
Таблица нормы сперматозоидов в эякуляте
| Показатели | Норма |
| Объем | 2 и более мл |
| Цвет | Серый, бело-серый |
| Запах | Специфический (сырого каштана) |
| РН (водородный показатель) | 7-8 |
| Разжижение | До 1 часа |
| Структура эякулята (вязкость) | До 0,5 см |
| Плотность | На 1 мл/120 млн |
| Общее кол-во сперматозоидов | 40-600 млн (Плотность Р х Объем V) |
| Подвижность спермиев | Категория А — нормальные сперматозоиды (>50%); Категория Б — медленные сперматозоиды (до 20%); Категория С — ленивые сперматозоиды с колебательными движениями (до 20%); Категория Д — неподвижные сперматозоиды (до 20%). |
| Морфологически нормальные сперматозоиды | Способные к оплодотворению, по мнению ученых должны быть не менее 50% |
| Живые (подвижные) спермии | >50% |
| Незрелые сперматозоиды | Не больше 5% |
| Агглютинация спермиев | Склеенные между собой спермии не должны быть в спермограмме совсем |
| Лейкоциты | До 4 в поле зрения |
| Эритроциты | Нет |
| Амилоидные тельца | Нет |
| Лецитиновые зерна | Нет |
| Слизь | Нет |
Достаточно важно, чтобы спермограмму читал квалифицированный лаборант-спермиолог, от правильности расшифровки зависит диагноз и назначение лечения. Поэтому, если вам поставили бесплодие, не стоит отчаиваться, пересдайте в другой независимой лаборатории.
Лечение
Лечение заболевания, при котором развиваются аномальные сперматозоиды, требует профессионального и консервативного подхода. В первую очередь методика направлена на предотвращение возникновения деформации, гибели спермиев в эякуляте.
Достаточно распространено при расшифровке в спермограмме такая динамика часто выявленных патологий сперматозоидов:
- неактивные – до 80% найденных отклонений;
- мёртвые – 40%;
- вялые – 40-50%;
- деформированные – до 20%.
При тяжёлом бесплодии у мужчин, предлагают искусственные методы (ЭКО ПИКСИ и ИКСИ).
Виды терапии:
- Хирургическое вмешательство (например, при варикоцеле).
- Стимулирование выработки сперматозоидов с помощью медикаментов – «Спематон», «Спермактин», «Спеман», «Трибестан», «Верона», «Виардо».
- Биопсия яичка micro-TESE для получения сперматозоидов инвазивным методом.
- Витаминотерапия.
Во многих случаях при устранении основного заболевания, количество и качество клеток возвращается в норму.
Параллельно с лечением необходимо вести здоровый образ жизни, отказаться от вредных привычек и по возможности предотвратить работу с химическими и радиоактивными веществами. Подписывайтесь на наш сайт. Узнавайте много новой информации.
