Учащенное сердцебиение 190 ударов в минуту
Содержание
Тахикардия сердца: симптомы, диагностика и лечение
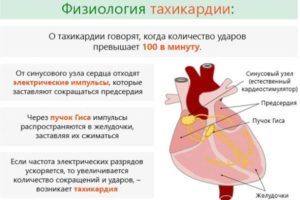
Если сердце бьется ненормально быстро – это тахикардия. Сильное сердцебиение не является болезнью – это либо физиологическое состояние организма, либо симптом одного из множества заболеваний.
Тахикардия: природа болезни
В сердечной мышце расположен синусовый узел, который регулирует ритм сокращений сердца. Синус чутко реагирует на любые внешние и внутренние раздражители.
Поэтому сердцебиение учащается при волнении, в состоянии стресса, при повышении температуры окружающей среды или температуры тела, при сильной кровопотере, при быстром подъеме по лестнице и в других случаях.
Это проявление нормальной физиологической тахикардии.
Тахикардия сердца: что это такое? В норме у взрослого человека сердце сокращается около 60-80 раз в минуту. Диагноз «тахикардия» ставят при повышении этого показателя до 100 и более сжатий за 60 секунд.
В некоторых случаях биение пульса при тахикардии превышает 190-230 ударов в минуту.Такое аномальное сердцебиение сильно изнашивает сердце, вызывает кислородное голодание всего оргназма и обморочную слабость у больного.
К патологическим видам тахикардии относят синусовую и пароксизмальную.
Синусовая тахикардия
Синусная тахикардия что это такое, и как лечить болезнь?
В некоторых случаях синусовый узел начинает сбоить, заставляя сердце биться быстрее, чем это необходимо. Сердцебиение ускоряется до 140-180 сокращений в минуту.
Это не болезнь, а некое состояние организма, которое нормализуется, если устранить вредные условия жизни, наладить сон и питание и отказаться от вредных привычек.
Возникает синусовая тахикардия в различных ситуациях:
- при недостатке в организме калия или магния;
- при переутомлении и хронической бессоннице;
- при длительном нахождении в стрессовом состоянии;
- при острых болезненных состояниях организма (отравлении, инфекционной болезни, при опасной кровопотере и т.п.).
Лечение синусовой тахикардии состоит в приеме успокоительных препаратов и травяных сборов и налаживании щадящего режима питания и отдыха.
В тех случаях, когда сердцебиение вызывает у больного дурноту, назначают антиаритмические препараты.
Пароксизмальная тахикардия
Пароксизма тахикардии является опасным для организма состоянием, которое во многих случаях требует экстренного врачебного вмешательства и госпитализации больного.
При пароксизме тахикардии функции синуса выполняет другой отдел сердца: желудочки или предсердие. В этом случае снижается вероятность того, что синусный нервный узел «выправит» сердечный ритм, и приступ может длиться сутками.
Больному вводят антиаритмические лекарственные средства. В тяжелых случаях приходится осуществлять шоковую терапию сердца электрическим разрядом. Под действием электрического тока сердце останавливается и начинает работу заново. В большинстве случаев после электрошока синус возобновляет нормальную работу сердца.
Пароксизмальная тахикардия возникает как проявление заболеваний сердца.
Желудочковая тахикардия появляется при аномальном состоянии сердечной мышцы: склерозе, атрофии, некротии, появлении рубцовой ткани (миокрадиты, ИБС, пороки сердца, инфаркты миокарда и др.).
Наджелудочковая тахикардия служит признаком нарушений в симпатическом отделе нервной системы.
Лечение пароксизма тахикардии осуществляется в стационаре, поскольку могут потребоваться срочные меры реанимации.
Причины
Физиологическая тахикардия сопровождает бурные эмоциональные состояния, быстрый бег, подъем на высоту и т. п.
Синусовая тахикардия появляется как реакция на различные болезненные состояния организма:
- неврозы и депрессивные состояния;
- отравление;
- тиреотоксикоз (аномально повышается содержание гормонов щитовидной железы в организме);
- феохромоцитома (опухоль в надпочечниках);
- кислородное голодание;
- болезни сердца;
- высокая температура тела или окружающей среды;
- опасная кровопотеря.
Пароксизмальная тахикардия появляется при нарушении работы сердца и сосудов:
- вегетососудистая дистония;
- миокардит;
- инфаркт миокарда;
- ишемия;
- гипертония;
- порок сердца;
- нарушения в симпатических ответвлениях нервной системы.
Опасные симптомы
Тахикардия требует лечения, если появляется без всяких очевидных причин: человек хорошо себя чувствует и находится в спокойном состоянии или спит.
Какие симптомы предупреждают об опасности?
- Одышка (тяжело вдохнуть);
- кружится голова;
- появляются шумы в голове, в ушах;
- темнеет в глазах;
- обморочная слабость, потеря сознания;
- боль в сердце.
Больному нужно вызвать скорую помощь, а до ее прибытия следует:
- освободить шею и грудь;
- открыть окно;
- приложить ко лбу холод;
- умыться ледяной водой.
Диагностика
Определить, как лечить тахикардию сердца, может только врач-кардиолог. Лечить саму тахикардию бесполезно – следует устранить причину усиленного сердцебиения.
Чтобы диагностировать болезнь-первопричину назначают ряд обследований:
- ЭКГ (суточное по Холтеру, 2-3-хдневный мониторинг);
- анализы крови и мочи;
- анализ для выявления содержания гормонов щитовидной железы;
- УЗИ сердца, чтобы выявить аномалии в строении сердца или его отделов;
- эхокардиографию.
Лечение
Для устранения тахикардии проводят лечение заболевания, которое вызывает усиленное сердцебиение.
Рекомендуется наладить щадящий режим.
- Полноценный ночной сон не менее 8 часов.
- Отказ от каждой вредной привычки, в том числе от употребления крепкого чая или кофе.
- Питаться лучше по 5 раз в день, понемногу. Предпочтение отдается простой нежирной пище и зелени.
- Следует избегать нервного переутомления и волнений.
- Можно принимать отвары трав с успокаивающим эффектом: валерианы, пустырника, мяты, боярышника.
Во время приступа тахикардии, который сопровождается болезненными симптомами, принимают антиаритмические препараты: Этацизин, Финоптин (Верапамил, Изоптин), Ритмилен (Ритмодан), Резерпин (Рауседил, Раупасил), Раунатин (Раувазан).
При возникновении тахикардии следует пройти врачебное обследование, чтобы исключить возникновение серьезного заболевания.
Пульс 190 ударов в минуту в состоянии покоя что делать

Учащение сердцебиения в покое до 140 – 170 в минуту – признак значительного неблагополучия в организме. Причем внесердечные причины (тиреотоксикоз, интоксикация и даже дыхательная недостаточность) редко вызывают такое увеличение пульса. Во многих случаях в этой ситуации необходима помощь врачей.
Что происходит в сердце
Наиболее часто такой пульс возникает приступообразно и отражает развитие суправентрикулярной тахикардии. Что это за нарушение ритма:
- при суправентрикулярной тахикардии частота сердечных сокращений составляет от 140 до 220 в минуту (обычно в пределах 160 – 180 в минуту);
- источник электрических сигналов при этом не обычный синусовый узел, а скопление клеток между предсердиями и желудочками; поэтому предсердия возбуждаются ретроградно (снизу вверх), и их сократимость нарушается;
- в связи с «раздвоением» атриовентрикулярного узла на 2 пути при этой аритмии импульс быстро циркулирует по образовавшейся петле, постоянно стимулируя желудочки с частотой от 140 в минуту и выше;
- в желудочки поступает мало крови, и так же мало ее выбрасывается в аорту, поэтому организм испытывает выраженный недостаток кровообращения.
Еще одной причиной, по которой пульс может быть в пределах 140 – 150 и более – тахисистолическая форма фибрилляции предсердий, или мерцательная аритмия. При этом нарушении мышечные волокна предсердий сокращаются нерегулярно, как бы подергиваясь, с очень высокой частотой (до 450 в минуту). К желудочкам проводится лишь часть этих сигналов.
О тахисистолической форме говорят, когда число сокращений сердца при мерцательной аритмии превышает 100 в минуту.
При учащении его до 140 в минуту нередко возникает дефицит пульса. Это несоответствие между ударами сердца и прощупываемыми пульсовыми волнами, так как часть из них «пустая», крови в это время в аорту выбрасывается очень мало.
Поэтому если пульс составляет 150 ударов в минуту и выше, и он ритмичный, речь, скорее всего, идет именно о суправентрикулярной тахикардии.
Такой пульс при нагрузке в норме может наблюдаться у молодых людей и детей. Однако длительная синусовая тахикардия до 170 в минуту может неблагоприятно отразиться на сердечной мышце. Поэтому необходимо разрабатывать режим спортивных тренировок индивидуально, с постепенной адаптацией организма.
Причины повышения ЧСС
Физиологические причины такой тахикардии практически отсутствуют. К ним можно отнести лишь случаи значительной нагрузки у детей и молодых людей.
Суправентрикулярная тахикардия может появиться в любом возрасте, но чаще впервые развивается у людей от 20 до 40 лет. Иногда приступы учащенного сердцебиения внезапно возникают ночью, пробуждая больного.
До 2/3 всех случаев учащения пульса до 150 – 170 – 220 в минуту регистрируется у здоровых людей, имеющих факторы риска:
- нейроциркуляторная дистония со склонностью к повышению давления, сердцебиению;
- употребление большого количества крепкого чая, кофе, энергетических напитков, алкоголя, чрезмерное курение;
- частые вирусные инфекции, перенесенные «на ногах».
Заболевания, которые могут вызывать учащение сердцебиения до таких пределов у людей до 40 лет:
- миокардит вирусной или ревматической природы;
- врожденные и приобретенные сердечные пороки, прежде всего стеноз митрального клапана.
- У людей 40 – 60 лет и старше приступы сердцебиения более 140 в минуту могут появляться при разрастании соединительной ткани в сердечной мышце, то есть при атеросклеротическом кардиосклерозе. С возрастом выраженность этого процесса усиливается, поэтому у большинства пожилых людей при суточном мониторировании регистрируется небольшое число приступов учащенного сердцебиения, которые они могут не чувствовать.
- Другие возможные причины учащения пульса до 140 – 170 в минуту:
- гипертоническая болезнь;
- опухоль надпочечника феохромоцитома;
- инфаркт миокарда;
- болезни легких с развитием «легочного сердца»;
- хирургические операции на сердце, например, при врожденном пороке или травме органа.
У 3 больных из 100 суправентрикулярная тахикардия вызвана синдромом Вольфа-Паркинсона-Уайта (WPW). В отличие от обычной формы болезни, при этом синдроме имеется дополнительный пучок, соединяющий проводящую систему предсердий и желудочков в обход АВ-узла.
Получается, что петля возбуждения образуется не между двумя продольно разделенными частями АВ-соединения, а между ним и дополнительным пучком, что дает дополнительные возможности для успешного хирургического лечения.
Такие приступы возникают у 2/3 больных с WPW и часто появляются у молодых людей.
Более редкие несердечные причины учащенного пульса до 150 – 170 – 200 в минуту:
- болезни органов брюшной полости (холецистит, панкреатит);
- мочекаменная болезнь (камни в почках);
- болезни головного мозга;
- тиреотоксикоз;
- патологическое течение климакса;
- беременность;
- передозировка сердечных гликозидов.
Симптомы
Как ни странно, учащение пульса более 140 в минуту, возникшее внезапно, обычно хорошо переносится больными. Такой приступ может длиться даже несколько дней, а больной его не замечает или чувствует только непонятную для него слабость.
Чем больше поражена сердечная мышца и чем тяжелее заболевание сердца, тем больше признаков появляется во время приступа тахикардии:
- боль за грудиной;
- одышка, нехватка воздуха, особенно в положении лежа;
- потливость, выраженная слабость;
- головокружение, помутнение сознания;
- обморок, потеря сознания.
В наиболее тяжелых случаях есть угроза развития инсульта.
Домашние средства
Если приступ не сопровождался обмороком или падением давления, для его прекращения можно использовать вагусные пробы:
- вдохнуть и натужиться, как во время дефекации;
- умыться холодной водой;
- выпить мелкими глотками стакан холодной воды.
У маленьких детей допустимо использовать массаж каротидного синуса, то есть осторожное растирание области сонной артерии в течение нескольких секунд. Если ребенок правша, маневр нужно выполнять справа, если левша – то слева, то есть со стороны недоминантного полушария.
Медикаменты
Прибывшие на место врачи «Скорой помощи» могут ввести лекарственные препараты из перечисленных ниже:
- аденозин;
- верапамил или дилтиазем;
- амиодарон.
При развитии пароксизма мерцательной аритмии для его купирования применяются лекарства (амиодарон, флекаинид, пропафенон) или электрическое восстановление синусового ритма.
Фибрилляция предсердий, даже пароксизмальная, увеличивает риск инсульта, поэтому при таком заболевании рекомендуется антикоагулянтная терапия – от традиционного варфарина до новейших дабигатрана, ривароксабана и апиксабана.
В дальнейшем многим больным, перенесшим приступ учащения пульса, предлагается лечение бета-блокаторами или антагонистами кальция.
Хирургическая операция
До появления чрескожной радиочастотной катетерной аблации (РЧА) единственным средством лечения тяжелых пароксизмальных тахикардий были открытые кардиохирургическое операции.
Сейчас они практически не проводятся, а РЧА считается первым средством лечения при рецидивирующих приступах учащенного пульса, сопровождающихся неблагоприятными симптомами.
Во многих случаях вмешательство проводится под местной анестезией и требует лишь 1 – 3 дней госпитализации.
С помощью РЧА лечат аритмии, сопровождающиеся учащением пульса более 140 в минуту – предсердные, АВ-узловые тахикардии, трепетание и в некоторых случаях фибрилляцию предсердий.Кандидаты на операцию – лица, у которых частые приступы сердцебиения вызывают головокружение и другие симптомы, и при этом не поддаются медикаментозной терапии. Также операцию проводят при симптоматическом синдроме WPW.
Эффективность РЧА нередко выше, чем при длительном приеме лекарств. При этом пациент уже не должен тратить деньги на их покупку, и, естественно, не испытывает побочных эффектов. Также РЧА более эффективна для профилактики тяжелых пароксизмов, когда снять учащенное сердцебиение можно только дефибрилляцией (ударом тока с помощью специального аппарата).
При лечении пароксизмальной суправентрикулярной тахикардии, которая является самой частой причиной учащения пульса до 160 – 190 в покое, эффективность РЧА достигает 90%. Техника операции хорошо отработана, и от вмешательства ни в коем случае нельзя отказываться, если его предлагают врачи.
Прогноз
Кратковременные приступы учащения пульса до 170 в минуту не опасны для здоровья. Вероятность осложнений возникает в таких ситуациях:
- тяжелые заболевания сердца;
- первый месяц после инфаркта миокарда;
- нестабильная стенокардия, учащение приступов, увеличение потребности в нитроглицерине;
- падение артериального давления и обморок во время приступа.
Во всех этих случаях пациент должен быть кандидатом для выполнения операции РЧА, которая поможет полностью избавиться от приступов сердцебиения.
Пройдите ТЕСТ: Есть ли у Вас тахикардия?
Что делать во время приступов тахикардии?
Тахикордией называется учащение сердцебиения. Сердечная мышца у взрослого здорового человека в покое сокращается 50-100 раз в 1 минуту. Для детей норма выше и зависит от возраста ребенка. Для новорожденного это 120-140 сокращений в минуту.
Постепенно, к 5-6 летнему возрасту, частота сердечных сокращений снижается до 90. Для пожилых людей с ослабленным здоровьем допустимы 90-100 ударов в минуту. Для спортсменов будет нормой 40-60 ударов в минуту. Если же частота сердечных сокращений больше 100 в минуту, можно говорить о возникновении тахикардии.
Причины и разновидности ее разнообразны. Приступ тахикардии может быть физиологический и патологический.
Физиологическая тахикардия
Как ясно из названия – это нормальная реакция организма, естественный физиологический процесс, не является заболеванием. Учащенное сердцебиение могут вызвать:
- Эмоциональные переживания (горе, страх, радость);
- Любые физические нагрузки;
- Разнообразные факторы окружающей среды (душное помещение, пребывание на высоте);
- Повышение температуры тела (на 10 ударов увеличивается сердцебиение при повышении температуры тела на 1градус).
Спровоцировать приступ тахикардии могут приливы при климаксе, банальное переедание, аллергия. Частота сердечных сокращений может увеличиваться при частом употреблении крепкого кофе или чая, энергетических напитков.
Отличительной особенностью при тахикардии у здорового человека является отсутствие боли в сердце. В норме через 2-5 минут пульс восстанавливается самостоятельно, лечение не требуется.
Для определения максимально допустимой частоты пульса надо от 220 отнять ваш возраст. Например человеку 60 лет.
Надо от 220-60=160, значит, пульс у него во время нагрузки не должен быть больше160 ударов в минуту.
Патологическая тахикардия
Патологический приступ тахикардии обычно является следствием каких-либо заболеваний, например:
- Дистрофические изменения в сердечной мышце;
- Сбой в эндокринной системе (гипертириоз);
- Нарушение в процессе проводимости импульса (между предсердием и желудочком, в синусовом узле);
- Гемодинамические нарушения (низкое артериальное давление, обезвоживание организма (обильная, частая рвота, диарея), длительное или обильное кровотечение (травма, маточное кровотечение);
- Инфаркт миокарда;
- Передозировка сердечными гликозидами;
- Вегето-сосудистая дистония, причем чаще всего у молодых людей);
- Неврозы.
Первая доврачебная помощь
Первая помощь при тахикардии состоит в следующих действиях:
- Без паники, но быстро, если есть возможность, позвать кого-то на помощь;
- Расстегнуть воротник, обеспечить достаточный приток свежего воздуха;
- Можно выпить Корвалол, Валокордин, настойку пустырника, валерианы;
- Умыться ледяной водой, положить на лоб холодный компресс;
- Закрыть глаза, сильно надавить на глазные яблоки в течение 10 секунд, повторить несколько раз;
- Можно глубоко вдохнуть, задержать дыхание и потужиться как в туалете. Делать все это в течение 3-5 минут;
- Попытаться сильно покашлять.
В дальнейшем поможет врач
Что делать дальше должен решить врач. Обязательно обратитесь к врачу. Чем раньше оказана первая помощь и определена причина возникновения заболевания, тем эффективней будет процесс лечения. задача – найти и устранить причину тахикардии.
Только врач может поставить правильный диагноз, при необходимости назначить медикаментозное, а если нужно, порекомендовать оперативное лечение.
При любых формах тахикардии в комплекс лечения входит лечебная физкультура (ЛФК), диетическое, рациональное питание, дозированные пешие прогулки, полноценный сон, исключение факторов вызывающих заболевание. Обязательно рекомендуется отказаться от вредных привычек, не заниматься самолечением и вести здоровый образ жизни.
Тахикардия: Что делать при учащенном сердцебиении
Синусовая тахикардия при правильном подходе и лечении может быть излечена. А чтобы ее не провоцировать, нужно снизить количество или исключить из употребления крепкий чай, кофе, алкоголь, острую пищу; не переедать; соблюдать правильный режим труда и отдыха.
Если при брадикардии сердечный ритм замедлен, то при тахикардии – наоборот, — учащен. Когда частота сердечных сокращений (ЧСС) составляет больше 80-90 ударов в минуту, то это — тахикардия.
Но тахикардия тахикардии рознь. Если в состоянии покоя частота сердечных сокращений превышает 120 уд./мин (в среднем 160 — 220 уд./мин), речь идет о заболевании.
В особую группу риска попадают люди пожилого возраста.
Синусовая тахикардия: что это такое, первая помощь и травы для ее лечения
- Синусовая тахикардия начинается постепенно
- О чем говорит нарушение сердечного ритма
- Первая помощь
- Травы при комплексном лечении патологии тахикардии
Разновидностей тахикардии много, и каждая требует своего лечения. Тахикардия подразделяется на 2 типа: физиологическое расстройство и патологическую форму. Разберемся в сердечных сокращениях вместе с врачом-терапевтом, врачом народной медицины Владимиром Гуртовым.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Синусовая тахикардия начинается постепенно
Сердце, это такой орган, который работает постоянно. У него нет перерывов на отдых, как, например, у желудка. Но вот ритм его периодически может изменяться. И это испытывают абсолютно все люди, не зависимо от того, имеются у них заболевания сердца или нет.
Например, поднялся человек по лестнице или ускорил шаг, пробежался, и сердце у него стало биться учащенно. Поругался с кем-то, понервничал из-за чего-то, испугался, то есть, испытал какие-либо сильные отрицательные или даже положительные эмоции, и тоже сердечко забилось сильно.
Но во всех этих случаях буквально в течение нескольких минут тахикардия проходит, как только исчезает причина ее возникновения, потому что она вызвана физиологическими причинами и не является опасной.
Такую тахикардию называют синусовой, так как источником ритма сердца является синусовый узел, который в норме генерирует электрические импульсы, возбуждающие сердечную мышцу, но при его гиперактивности возникает учащение сокращений, что может сопровождаться вегетативными проявлениями: дрожью, потливостью, обильным мочевыделением.
Синусовая тахикардия является нормальной реакцией организма на стресс, а также появляется при злоупотреблении кофе, крепким чаем, энергетическими напитками, при курении, может быть следствием приема некоторых лекарственных препаратов.
Частота синусового ритма при синусовой тахикардии – не превышает 160 ударов в минуту в покое.
Отличительная особенность синусовой тахикардии от других видов нарушения сердечного ритма — постепенное начало и окончание учащенного сердцебиения.
Она может не ощущаться, но может сопровождаться сердцебиением и нехваткой воздуха, головокружением и колющей болью в области сердца. Тогда следует немедленно обращаться за квалифицированной медпомощью.
Подписывайтесь на наш канал Яндекс Дзен!
Об опасности синусовая тахикардия заставляет задуматься в таких случаях:
- сердцебиение — выраженное и частое, а сердечные боли появляются в спокойном состоянии и длительно не проходят;
- в спокойном состоянии ощущается одышка и возникает ощущение нехватки воздуха;
- слабость не позволяет нормально работать;
- потери сознания;
- появление раздражительности, беспокойства, тревоги и страха.
Также характерными симптомами при продолжительных приступах синусовой тахикардии являются бледность кожных покровов, легкая возбудимость, скудное мочеобразование, понижение артериального давления.
О чем говорит нарушение сердечного ритма
Тахикардия очень часто бывает спутником какого-либо другого заболевания. Например, при шейном остеохондрозе защемление сосудов затрудняет течение крови.
Возникают частые головные боли, слабость, нарушается сон, немеют (или покалывают) некоторые участки шеи или груди, усиливается выделение пота, появляется нервозность. Приступы могут возникать абсолютно внезапно и беспричинно, даже если человек не напрягался и не нервничал.
При этом тахикардия усиливается при неудобном положении, когда на позвоночник оказывается нагрузка.
Синусовая тахикардия может свидетельствовать о серьезных заболеваниях сердца (сердечная недостаточность, пороки сердца, инфаркт миокарда, гипертоническая болезнь); о повышенной функции щитовидной железы (гипертиреоз); о почечной или печеночной недостаточности (при которых в организме накапливаются продукты обмена веществ); о заболевании желудка и поджелудочной железы; об инфекционных заболеваниях, которые оказывают непосредственное токсическое влияние на сердце; о болезнях легких; о повышении температуры тела (даже повышение на 1˚С приводит к учащению сердечных сокращений на 8-10 ударов в минуту).
Тахикардия сопровождает любые состояния, связанные с кислородным голоданием (например, кратковременное пребывание в высокогорье). Таким образом, причины тахикардии могут быть совершенно разными. И ее лечение зависит от того, какое заболевание или состояние привело к возникновению тахикардии.
Подписывайтесь на наш канал VIBER!
Тахикардия может осложняться застойными явлениями в системе кровообращения, что проявляется острой и хронической сердечной недостаточностью.
Если тахикардия развивалась на фоне других сердечных заболеваний, они переходят в более сложное течение (стенокардия становится более тяжелой, возможен повторный инфаркт миокарда), или возникает патология в других внутренних органах (развитие отека легких, ухудшение кровоснабжение головного мозга).
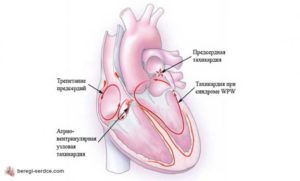
Кроме синусовой тахикардии, есть более серьезные нарушения сердечного ритма. Частота сокращений 140-220 ударов в минуту и более может свидетельствовать о пароксизмальной тахикардии.
Сам приступ (пароксизм) этой тахикардии начинается и заканчивается внезапно (в этом главное отличие от синусовой тахикардии).
Нередко начало приступа ощущается как толчок в груди, возникает слабость и чувство страха, учащенное мочеиспускание.
Если биение пульса при тахикардии превышает 190-230 ударов в минуту, это уже аномальное сердцебиение, которое сильно изнашивает сердце, вызывает кислородное голодание всего организма и обморочную слабость.
Все случаи тахикардии требуют квалифицированной медицинской помощи.
Первая помощь
Обычно первая помощь состоит из простых действий: прежде всего, нужно расслабиться, если одежда стесняет грудную клетку, ее нужно снять, прилечь.
Можно сделать 2–3 вдоха и выдоха, закрыть глаза и слегка надавить на них кончиками пальцев, умыться холодной водой или положить на шею холодный компресс. Также хорошо выпить 1 стакан холодной воды, а можно вызвать рвоту и сделать массаж живота.
Если нужно — применить искусственную регуляцию дыхания: 5 сек вдох и 5 сек выдох.
Такие процедуры объясняются тем, что резкое снижение температуры тела с помощью холодной воды заставляет нервную систему оптимизировать физиологические процессы, которые позволяют организму адаптироваться к новым условиям, вследствие чего сердцебиение замедляется. А так как лицо находится близко к сердцу, его и охлаждают. Даже можно на несколько секунд (на 10-30 с) окунуть его в емкость с холодной водой или протереть лицо кубиком льда. За частоту сердечных ударов отвечает блуждающий нерв, и если на него воздействовать, сердцебиение нормализуется. Поэтому можно закрыть глаза, рот и ноздри (пальцами), глубоко вдохнуть, напрячь мышцы живота и держать пресс напряженным сколько сможете. Затем сделать выдох, по-прежнему держа закрытыми нос и рот, и продолжая напрягать живот.
Народные средства при тахикардии предполагают воздействие на ее причины. Так как провоцируют такое состояние стрессы, то следует применять различные фиточаи и травы, действие которых направлено на успокоение нервной системы. Вот некоторые рецепты.
Боярышник. Он особенно благотворно действует на сердце и его нужно употреблять до улучшения состояния. Залить 1 ст. л. цветков боярышника 200 мл кипятка и настаивать 30 мин. Принимать по 100 мл 3 раза в день за 30 мин до еды.
Лимон и чеснок. Очистить и растереть 10 головок чеснока. Из 10 плодов лимона выдавить сок, залить 1 л меда и тщательно перемешать. Смесь настоять нескольких дней. Принимать по 3–4 ч. л. 1 раз в день. Полученная порция рассчитана на 2 месяца. Важно не пропускать дни приема.
Отвар адониса. В кипящую на медленном огне воду (200 мл) добавить 1 ч. л. адониса. Варить 3 мин на слабом огне, накрыть полотенцем и настоять в теплом месте 30 мин. Смесь процедить и принимать по 1 ст. л. 3 раза в день.
Синусовая тахикардия при правильном подходе и лечении может быть излечена. А чтобы ее не провоцировать, нужно снизить количество или исключить из употребления крепкий чай, кофе, алкоголь, острую пищу; не переедать; соблюдать правильный режим труда и отдыха.
Травы при комплексном лечении патологии тахикардии
При лечении патологической формы тахикардии помогают травяные сборы, которые укрепляют нервную систему.
Вот один из таких сборов: цветки ромашки лекарственной смешать в равной пропорции с корнем валерианы и измельченными плодами тмина и фенхеля. Залить 1 ст. л. сбора 1 стаканом кипятка, настоять 1 час и процедить. Употреблять перед сном 20 дней подряд.
Ежедневный чай: взять по 1 ст. л. плодов шиповника и боярышника, по 1 ч. л. пустырника и зеленого чая, поместить смесь в термос и залить 0,5 л кипятка. Настоять 30 мин. Выпить за 2 приема на протяжении дня. Курс лечения – 20 дней. Сделать перерыв на 10 дней и повторить курс. Чай должен быть каждый день свежеприготовленный.
Настой мужских соцветий ивы козьей: 1 ст. л. соцветий залить стаканом кипятка, настоять 1 час, пить по 0,3 стакана 3 раза в день. Настойку? 10% принимают по 30-40 капель 3 раза в день до еды.
Настой травы горицвета (адонис весенний): вскипятить 1 стакан воды, всыпать 1 ч. л. травы и кипятить на медленном огне 3 мин (не более). Накрыть крышкой и настоять в теплом месте, процедить и принимать по 1 ст. л. 3 раза в день.
При сердцебиении как успокоительное средство. Принимать миндальное масло по 6 -7 капель 3 раза в день, а иногда — по 1 ч. л. Можно также применять плоды миндаля по 3 штуке, но без косточек.
Приготовить сбор из травы хвоща полевого, травы горца птичьего и цвета боярышника в соотношении 2:3:5. Залить 1 ст. л. этой смеси 1 стакан кипятка, настоять ночь в термосы, процедить. Принимать по ¼ — 1/3 стакана 3-4 раза на день.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Причины высокого пульса, его симптомы, возможные осложнения и лечение

Показания пульса являются очень важными для определения состояния здоровья человека. Они указывают на возможные отклонения в работе сердца, сосудов и во всем организме.
Причиной высокого пульса может быть стрессовая ситуация или нарушение допустимой физической нагрузки.
Но в некоторых случаях подобное явление сигнализирует о серьезных патологических изменениях, требующих незамедлительного обследования и последующего лечения.
Какой пульс считается высоким
Маловероятно, что здорового человека станет беспокоить этот вопрос. Но следует знать, что нормальным считается от 60 до 90 ударов в минуту. Частота во многом зависит от особенностей функционирования систем организма, а также от возраста и рода занятий.
Так, например, у женщин на 6-9 ударов больше, чем у мужчин той же возрастной группы. У спортсменов эти показатели могут составлять 40-50 единиц, так как сердечная мышца развита достаточно хорошо.
Интенсивный обмен веществ у детей до года объясняет высокие показатели – 120-140. С возрастом у ребенка частота колебаний постепенно изменяется, в 14 лет доходит до 75-85 ударов в течение 60 секунд.
Для пожилых людей пульс может быть ниже 60-ти.В любом возрасте (кроме детского) пульс выше 90 говорит о тахикардии, то есть неспособности сердечной мышцы осуществлять нормальную циркуляцию крови. Особо опасным считается пульс, превышающий 120 ударов. Подобные проявления должны стать поводом для обращения к врачу с целью предупреждения развития сложных заболеваний.
Разница между пульсом частым и высоким
Нередко пациенты жалуются на то, что у них высокая частота пульса. Следует различать эти понятия.
Причиной частых ударов может быть перенапряжение и даже время суток. К примеру, утренний пульс бывает на 20 единиц ниже, чем вечерний. В состоянии покоя он также меньше, чем после двигательной активности. Настораживаться не следует – это нормальное явление. А вот завышенные цифры с утра являются показателем серьезного заболевания и требуют тщательного обследования.
Кроме частоты, при оценке сердцебиения учитываются и некоторые другие характеристики:
- Ритм, изменение которого в процессе измерения называется аритмией. С целью получения точных данных необходимо наблюдать за ритмом в течение минуты.
- Наполнение, зависящее от ударной возможности сердца. Плохое прослушивание пульса – свидетельство сердечной недостаточности.
- Напряжение, зависящее от показателей артериального давления.
- Высота – фиксирует колебания стенки сердечной артерии и может свидетельствовать о дисфункции клапана аорты.
Временные отклонения ударов от нормы, вызванные физическим или эмоциональным напряжением, говорят только о физиологической тахикардии. Она проходит при устранении факторов стресса и усталости.
Но постоянно высокий пульс – сигнал о необходимости выявить причину, пройти обследование. Скорее всего, имеет место нарушение артериального давления.
Хотя иногда это связано с индивидуальной особенностью пациента.
Другие факторы
Высокий пульс не является исключительно следствием патологических состояний. Их могут спровоцировать различные медикаментозные препараты:
- успокоительные – Амитриптилин, Эливел, Саротен;
- мочегонные – Циклометиазид, Диакарб, Лазикс;
- гликозиды – Дигоксин, Строфантин, Библиорг;
- препараты, способствующие сужению сосудов при насморке – Тизин, Санорин, Нафтизин.
Принимая любые лекарства, следует внимательно изучить Инструкцию по применению и особенно раздел «Противопоказания» и «Побочные действия» – это поможет избежать проблем с учащенным биением сердца.
Что еще влияет на пульс
Спровоцировать высокие показатели могут многие вредные привычки и необдуманные действия. Среди них следует особо отметить:
- употребление наркотических веществ и галлюциногенов;
- злоупотребление чаем, кофе, сигаретами, алкоголем;
- переедание, склонность к использованию в пищу жирных, жареных, острых блюд;
- неумение справиться со стрессовой ситуацией, беспокойство, страх, длительное пребывание на солнце в жаркую погоду;
тяжелый труд.
Невозможно перечислить все причины повышения пульса, но при условии постоянной склонности к некоторым из них, ситуация грозит обернуться серьезными нарушениями здоровья.
Характерные симптомы
При высокой частоте ударов пульса сердце утрачивает способность обеспечивать кровью все части тела, что негативным образом отражается на снабжении органов и тканей достаточным количеством кислорода. Такая ситуация сопровождается следующими симптомами.
- В некоторых случаях это может быть небольшой дискомфорт, при котором пациента не особенно волнует вопрос, почему у него повышенный пульс и что делать.
- Наблюдается учащенное сердцебиение, сопровождаемое явственно ощущаемыми толчками в области грудной клетки.
- Болезненные ощущения при этом могут отсутствовать, но возникает чувство тревоги, страха перед подобными проявлениями, особенно в ночное время. Такие приступы длятся недолго, затем сердце продолжает работать спокойно.
Частые спутники – головокружение, головная боль, приливы. - Высокий пульс может ощущаться в нескольких частях тела. Эти симптомы очень пугают пациента и провоцируют бессонницу, ночные страхи.
Следует помнить: если пульс постоянно высокий, вероятнее всего это связано с патологическими изменениями. Они требуют незамедлительного выявления заболевания, способствующего проявлению перечисленных симптомов.
Возможные осложнения
Во избежание необратимых последствий всем следует знать, чем опасен высокий пульс. Независимо от причины повышенного пульса, наличие высоких показателей может спровоцировать:
- образование тромбов в полости сердца, что опасно развитием инсульта;
- сердечную желудочковую недостаточность;
- аритмический шок;
- синкопальные состояния;
- внезапную смерть из-за остановки сердца.
Все заболевания достаточно серьезные. Поэтому при первых симптомах не следует рассуждать о том, что делать при высоком пульсе и бессистемно глотать таблетки, а незамедлительно обследоваться. Так можно предотвратить тяжелые патологические заболевания.
Терапевтический курс
Лечение высокого пульса предусматривает устранение причин, его вызвавших. С этой целью кардиолог посоветует пройти медицинское обследование, которое станет основанием для назначения медикаментозной терапии, способствующей замедлению ритма сердечных сокращений.
Чтобы минимизировать осложнения, вызванные высоким пульсом, а также исключить повторные его проявления, следует обратиться к врачу, который может посоветовать простые упражнения, способствующие восстановлению нормального сердечного ритма во время приступа тахикардии. Для этого можно использовать вагусные маневры – просто покашлять, наклонившись вперед, или положить на лицо пакет со льдом.
Среди препаратов хорошо зарекомендовали себя такие успокоительные средства, как Корвалол, Валокордин, Валосердин. Аптечные настои валерианы и пустырника также способствуют нормализации ритма.
При невозможности регулировать частоту ударов этими простыми маневрами и вышеуказанными средствами, терапевт назначит противоаритмичные препараты. Лечебный курс назначается в виде таблеток или уколов.
Следует учитывать, что использование таблеток предполагает их регулярный прием и дозировку, назначенную врачом.
Другие виды лечения
В случае отсутствия положительного результата после медикаментозного лечения проводится электроимпульсная терапия.
В исключительных случаях, когда состояние не улучшается, прибегают к имплантации специального устройства, налаживающего ритм – водителя ритма или кардиостимулятора. Это небольшой чувствительный аппарат, имплантируемый под кожу. При помощи электрических импульсов он способствует восстановлению ритма.
При наличии симптомов, угрожающих жизни, рекомендуется имплантация кардиовертера-дефибриллятора.
Хирургическое вмешательство применяется в особо тяжелых случаях, когда другие виды лечения не дают положительных результатов.Лечебный курс назначается на основании анамнеза болезни с учетом индивидуальных особенностей пациента. Самолечение может привести к обратному результату – смазать картину заболевания, что затруднит дальнейшее выздоровление.
Профилактические мероприятия
Чтобы избавиться от ночных страхов: “Почему высокий пульс?”, необходимо прислушиваться к советам врача, не заниматься самолечением, вести правильный образ жизни, исключающий вредные привычки: курение, употребление наркотиков, алкоголя.
Кроме этого избегать увеличения веса, поддерживать в норме давление и уровень холестерина, систематически проходить плановые обследования. Особое внимание уделить правильному питанию, умеренности в употреблении жирных, острых, жареных блюд. Научиться справляться со стрессами, заняться физическими упражнениями, но дозировать нагрузку согласно возрастным особенностям.
Проблемную ситуацию можно не допустить или исправить, если следовать этим советам и своевременно обращаться к специалистам в случае возникновения высокого пульса.
Прогноз утешительный только при условии серьезного отношения к возникающим проблемам, в обратном случае возможно развитие серьезных патологических изменений, тяжело поддающихся лечению.
