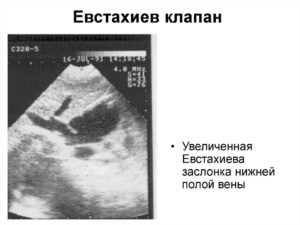
В полости ПП лоцируется подвижное линейное образование-удлиненный евстахиев клапан
Содержание
Эхокардиография (причины кардиалгии и шумов в сердце) — Рыбакова М.К

Легкость и удобство в новом объеме.
У постели пациента, в операционной или на спортивной площадке — всегда готов к использованию.
Опыт работы в лечебно-диагностическом центре «Арт-Мед» позволяет разделить пациентов, которые приходят на эхокардиографию, на определенные группы, в зависимости от причин их обращения.
Первую категорию составят беременные женщины, поскольку эхокардиографическое исследование считается обязательным и входит в план обследования.
Вторую, многочисленную категорию, составят люди молодого возраста с кардиалгиями.
Третью группу составят больные с хронической патологией сердца, нуждающиеся в динамическом наблюдении (врожденные и приобретенные пороки и т.д.) или в уточнении диагноза.
Четвертую группу составят больные с впервые возникшими жалобами на боли в области сердца, одышку, проявления сердечной недостаточности. Данная группа пациентов наиболее серьезная, т.к.
среди них можно встретить «острую» патологию (аневризма грудной восходящей аорты, тромбоэмболия в систему легочной артерии, развитее аневризмы левого желудочка и т.д.). Пятую группу составят пациенты с шумом в области сердца.Попытаемся объяснить возможности эхокардиографии в диагностике патологии сердца и дифференциальной диагностике. Для этого попытаемся проанализировать вышеперечисленные группы пациентов.
Эхокардиография при беременности
Во время беременности у здоровой женщины можно наблюдать незначительные изменения размеров полостей сердца и изменения со стороны гемодинамики по сравнению с исходными. Систолическое давление в легочной артерии может увеличивается до 40 мм рт. ст.
На 2 — 3 мм может увеличиться диаметр корня аорты,левого предсердия и левого желудочка. Частота сердечных сокращений возрастает на 25 — 30 %, уже в первом триместре беременности увеличивается минутный объем кровотока и ударный объем. Артериальное давление не изменяется.
Увеличивается степень клапанной регургитации (на трикуспидальном клапане и клапане легочно артерии до 3 степени, на митральном клапане до 2 степени). В редких случаях можно наблюдать реакцию листков перикарда — наличие незначительного количества жидкости в перикарде.
Жидкость исчезает спустя 1 — 3 месяца после родов в отсутствии лечения.
Одной из особенностей у беременных женщин является динамический стеноз нижней полой вены.
Данное явление может сопровождаться аускультативной картиной — шумом при аускультации и синкопальными состояниями, возникающими при перемене положения тела в пространстве.
В ряде случаев на фоне беременности открывается овальное окно и отмечается небольшое шунтирование крови слева направо. Все вышеперечисленные изменения как правило ичезают после родов. Динамику лучше проводить через 1 — 3 месяца после родов.
Причины кардиалгии — болей, симулирующих боли в сердце
Наиболее частой причиной кардиалгии у людей молодого возраста является переутомление, стресс и гипокалиемия (недостаток калия).
Иногда у данной категории больных можно наблюдать незначительное пролабирование онования передней створки митрального клапана в полость левого предсердия, что является вариантом норы для молодых людей и детей (рис. 1).
Данный пролапс нельзя путать с патологическим, когда имеются органические изменения створок (например, при миксоматозной дегенерации — рис. 2).
Рис. 1. Незначительный пролапс передней створки митрального клапана (вариант нормы).
Рис. 2. Миксоматозная дегенерация створок митрального клапана.
Провести дифференциальный диагноз можно на приеме у кардиолога или терапевта. Как правило, после беседы с пациентом и аускультации доктор назначает ЭКГ и ЭхоКГ исследование. При подозрении на нарушение электролитного баланса рекомендуется биохимическое исследование крови.У больных с хронической патологией сердца, например, ревматическим пороком сердца, врожденным пороком сердца, протезированным клапаном сердца и т.д. эхокардиография проводится 1 раз в год или 1 раз в 2 года.
Эхокардиография позволяет оценить состояние и структуру клапанов сердца, степень порока, состояние протеза, систолическую функцию желудочков сердца, состояние стенок аорты, степень легочной гипертензии, состояние плевральных полостей и перикарда и т.д. (рис. 3 и 4).
В ряде случаев больные обращаются с целью уточнения степени или характера порока.
Рис. 3. Ревматический порок сердца — стеноз митрального клапана.
Рис. 4. Врожденный порок сердца — дефект межпредсердной перегородки. Дилатация правых камер сердца, шунтирование крови через дефект в режиме цветового допплера.
Пациенты с впервые возникшими жалобами на боли в области сердца и с клиническими проявлениями сердечной недостаточности являются наиболее серьезной группой обследованных и зачастую требуют более детального обследования (например — коронароангиографию) или консультацию кардиохирурга или сосудистого хирурга (рис. 5).
Рис. 5. Аневризма восходящего отдела аорты.
Причины развития сердечной недостаточности разнообразные. Методика эхокардиографии позволяет приблизить верификацию диагноза, а в ряде случаев и установить точный диагноз.
Шумы в области сердца
Одна из наиболее частых причин направления на эхокардиографическое исследование — наличие шума в области сердца.
В «доэхокардиографическую» эру было в ряде случаев сложно отличить нормальный функциональный шум от патологического.
Попытаемся перечислить причины наиболее часто встречающихся нормальных функциональных шумов в области сердца. Особенно хорошо они прослушиваются у детей, подростков и худых людей.
Дополнительная хорда в полостях желудочков (фальш — хорда или ложная хорда) — нитчатая структура, распологающаяся в полости левого или правого желудочка.
Располагается между межжелудочковой перегородкой (МЖП) и стенкой сердца, головкой папиллярной мышцы и стенкой и т.д. Основание дополнительной хорды не утолщается в систолу.
Число хорд может быть различным. Встречается в 98% случаев (рис. 6).
Рис. 6. Малая аномалия развития — дополнительная хорда в полости левого желудочка (вариант нормы).
Дополнительная мышечная трабекула в полости желудочков (фальш — трабекула) — мышечная структура, распологающаяся в полости левого или правого желудочка. Часто расположена параллельно межжелудочковой перегородке или поперечно между стенками желудочка. Основание дополнительной мышечной трабекулы утолщается в систолу. Встречается в 85% случаев (рис. 7).
Рис. 7. Малая аномалия развития — дополнительная мышечная трабекула в полости левого желудочка и две дополнительные хорды (вариант нормы).
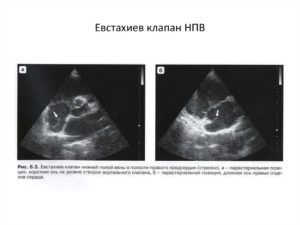
Евстахиев клапан нижней полой вены — рудиментарный клапан. Не играет никакой роли в гемодинамике сердца. Встречается в 20% случаев.
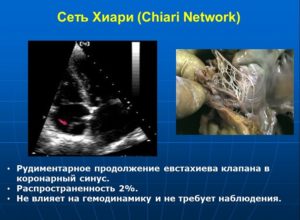
Сеть Хиари — рудимент, продолжение Евстахиева клапана нижней полой вены в коронарный синус. Встречается в 2% случаев.
Аневризма межпредсердной перегородки
Аневризма межпредсердной перегородки (МПП) — врожденная особенность развития межпредсердной перегородки. Мембрана овальной ямки удлинена и выбухает в сторону (рис. 8). Существует ряд типов аневризмы межпредсердной перегородки:
- тип L — выбухание мембраны овальной ямки в сторону левого предсердия.
- тип R — выбухание в сторону правого предсердия (рис. 9).
- Тип R — L — выбухание вправо и затем влево.
- Тип L — R — выбухание влево и затем вправо — встречается в 5% случаев.
Рис. 8. Аневризма межпредсердной перегородки.
Рис. 9. Аневризма межпредсердной перегородки — тип R.
В случае, если аневризма имеет очень большие размеры и значительно вдается в полость предсердия, она может расцениваться как врожденный порок межпредсердной перегородки (крайне редко встречается). При наличии дефекта межпредсердной перегородки в области аневризмы межпредсердной перегородки ситуация расценивается как врожденный порок сердца.
Аневризма мембранозной части межжелудочковой перегородки — встречается редко (0,5 — 1 % случаев).
Добавочные головки папиллярных мышц — число их может быть различно и по данным анатомов может достигать 16, размеры головок также различные. Чем больше папиллярных мышц в полости желудочка, тем больше хорд от них отходит.
Незаращение овального окна — вариант развития мембраны овальной ямки, встречается у 25 % людей. Клапан мембраны овальной ямки прикрывает овальное окно. Шунтирование крови отсутствует но может возникнуть в ряде ситуаций (например, при резком повышении давления в полости левого или правого предсердий).
Открытое овальное окно — встречается реже (1 — 2 % людей). В настоящее время в педиатрической практике происходит гипердиагностика открытого овального окна.
Шунтирование крови при этом происходит слева направо, носит непостоянный характер, объем шунта небольшой. Отсутствует легочная гипертензия и дилатация правых камер.
Цветовой допплер позволяет уточнить наличие или отсутствие открытого овального окна. Данные пациенты требуют наблюдения 1 раз в 2 -3 года.
Противопоказания для дайвинга
Единственным противопоказанием для людей с открытым овальным окном является занятие дайвингом (подводным плаванием). В любом случае — собираететесь ли Вы в Египет или Таиланд и хотите окунуться в чарующий мир морского дна, или проводите время в городе, не поленитесь сходить к кардиологу и пройдите эхокардиографическе исследование. Это позволит избежать трагических последствий.
Легкость и удобство в новом объеме.
У постели пациента, в операционной или на спортивной площадке — всегда готов к использованию.
Евстахиева заслонка: что это такое и для чего она нужна
На протяжении беременности в сердце у плода происходит ряд физиологических изменений, необходимых для кровообращения в утробе матери без участия легких.
Анатомическим приспособлением к таким условиям считается овальное «окно» между предсердиями и евстахиев клапан в нижней полой вене. Со временем такие образования закрываются.
Если у ребенка остается часть заслонки, говорят о наличии малой аномалии развития, которая во взрослом возрасте может вызывать нарушения кровообращения. Для выявления патологии следует обратиться к детскому кардиологу.
В настоящее время до конца не решен вопрос, какие малые аномалии развития кардиоваскулярной системы считаются патологией, а какие – возрастными анатомо-физиологическими особенностями детского организма. Исключение составляет только наличие анатомических отклонений сердца у взрослых.
Кровоток в утробе матери имеет существенные отличия. На протяжении первых четырех недель развития происходит основная закладка структур сердца.
Формируется мышечная сердечная ткань (миокард) и соединительная – каркас магистральных коронарных сосудов, артерий и вен. До момента рождения легкие не участвуют в процессе насыщения маленького организма кислородом и удаления углекислоты.
Эту роль выполняет плацентарное кровообращение посредством доставки оксигенированной крови через пупочные сосуды.
Евстахиев клапан (ЕК) представляет собой заслонку в просвете нижней полой вены, которая необходима для кровообращения у плода (направления крови из правого предсердия в левое через открытое овальное отверстие). Расположение ЕК показано на фото ниже:
За счет этих коммуникаций осуществляется доставка и отток крови в объеме, необходимом для маленького организма. После родов и удаления плаценты изменяются сосудистые пути.
С первым криком ребенка при рождении легкие расправляются и под увеличенным внутрисердечным давлением плодные отверстия в сердце начинают закрываться.
В случае сохранения складки из ткани эндокарда (внутренней оболочки) у взрослого говорят об удлиненной евстахиевой заслонке.
Удлиненная евстахиева заслонка
Евстахиева заслонка в сердце определяется на уровне арки нижней полой вены, по ее передней поверхности. В среднем после рождения и достижением ребенком возраста 5-7 лет ее размер не превышает 10 миллиметров, или же соединительнотканная структура полностью отсутствует. Анатомически представляет собой:
- складку эндокарда в форме полулунного клапана;
- длиной от 0,2 до 1,0 сантиметра;
- удлиненное нитчатое образование, тянущееся от оси нижней полой вены до середины предсердной стенки и перегородки;
- подвижную, свободно флотирующую в кровотоке заслонку;
- на УЗИ определяется в области нижней оси вены;
- при крупных размерах может достигать области трехстворчатого клапана и частично выпячиваться в полость правого желудочка.
Чем опасно наличие заслонки у взрослых?
Все малые аномалии развития кардиоваскулярной системы не вызывают значительных нарушений гемодинамики (кровообращения). Увеличение частоты выявления такой патологии связано с распространением УЗИ диагностики для детей и взрослых, что позволяет на ранних этапах выявить отклонение.
Согласно последним исследованиям в кардиологии и общей терапии, удлинение евстахиевой заслонки на более чем 1 сантиметр определяют у 0,25%-0,50% населения. В большинстве случаев происходит это на фоне состояния полного здоровья.
Наличие подобного клапана повышает риск развития некоторых осложнений, поскольку в правом предсердии располагается главный источник электрических импульсов сердечной сократимости.
Рефлекторное раздражение пейсмекерных (вводящих ритм) клеток может вызывать аритмию таких типов:
- Единичные экстрасистолы. Наиболее благоприятный вариант, клинически не проявляющийся, не требующий медикаментозного лечения.
- Тахикардию с частотой пульса более 90 ударов в минуту. Ощущается частым громким сердцебиением, дрожью и дискомфортом. Требует обследования для выявления причины нарушения и назначения лечения.
- Внутрипредсердное или межпредсердное нарушение проведения импульсов, блокады. Терапия рассматривается в зависимости от выраженности симптомов.
- Пароксизмальные нарушения ритма – вариант нестабильной формы аритмии, которая возникает спонтанно в виде приступов. Повышает риск острых коронарных осложнений, сердечной недостаточности.
- Трепетание или мерцание (фибрилляция). Наиболее опасный вид нарушения, при котором неритмичные нерегулярные сокращения могут спровоцировать тромбоз или остановку сердца. Развивается на фоне сопутствующей патологии.
Клиническая симптоматика возникает только при сочетании нескольких аномалий развития, или на фоне сопутствующей патологии, ухудшающей состояние. Характерны симптомы: одышка с затрудненным дыханием при нагрузке, слабость и бледность лица, синюшность вокруг носогубного треугольника, отеки.
Выводы
Удлиненная евстахиева заслонка у взрослых расценивается как малый признак аномалии развития сердца. При его выявлении на УЗИ в любом возрасте врач оценивает общее состояние пациента. Без симптомов нарушения гемодинамики лечение не требуется. Достаточно соблюдать график ежегодных профилактических осмотров, обследования и ультразвуковой диагностики у кардиолога.
Для подготовки материала использовались следующие источники информации.
Малые аномалии развития сердца
Сердце человека закладывается в конце третьей недели беременности и развивается на протяжении всего внутриутробного периода. В процессе его развития формируется не только сердечная мышца (миокард), но и соединительная ткань, образующая фиброзный «скелет» органа и крупных сосудов (аорта, легочная артерия, верхняя и нижняя полая вена, легочные вены).
Во время беременности наблюдается ряд физиологических особенностей кровообращения плода, например, в его сердце существуют сосудистые коммуникации (овальное окно между правым и левым предсердиями, артериальный и венозный протоки, евстахиев клапан – образование в нижней полой вене, которое направляет часть крови из правого предсердия через овальное окно в левое предсердие).
Эти коммуникации созданы природой для того, чтобы кровь, оттекая от сердца плода, циркулировала по маленькому организму, минуя легкие, так как они находятся в состоянии функционального покоя и не дышат в утробе матери.
К родам все соединительнотканные структуры сердца дозревают, а в момент первого крика новорожденного сосудистые коммуникации закрываются под влиянием возросшего внутрисердечного давления.
Иногда происходит так, что в процессе беременности происходят изменения в развитии соединительной ткани сердца, или ее оказывается недостаточно для того, чтобы в родах произошло физиологическое закрытие отверстий в сердце ребенка.
Соединительнотканные структуры сердца оказываются либо слишком мягкими для того, чтобы выполнять свои каркасные функции, либо недозревшими, и тогда по мере развития новорожденного ребенка все приходит в норму.
В таких случаях говорят о том, что у ребенка малые аномалии развития сердца.
Малые аномалии развития сердца — это многочисленная группа состояний, в которую входят анатомические отклонения в строении сердца, не вызывающие значительных клинических и гемодинамических (определяющих работу сердца) нарушений.
Малыми эти аномалии принято считать, потому что они могут исчезать в процессе развития ребенка и не оказывают значимого влияния на работу сердечно-сосудистой системы и всего организма в целом, в отличие от пороков сердца, например, так как при пороках происходит грубое нарушение анатомии и физиологии сердца.В последние годы возросла частота регистрации аномалий сердца, что связано с более массовым распространением обследования новорожденных детей методом ультразвукового исследования сердца.
Если у ребенка присутствуют одна или две аномалии, то, скорее всего, речь идет о врожденной особенности строения сердца, не представляющей угрозы здоровью ребенка; если же три и более, то врачу нужно думать о наличии у пациента такого заболевания, как соединительнотканная дисплазия — заболевание, характеризующееся поражением соединительной ткани не только в сердце, но и в других органах и системах (мышцы, скелет, мочевыделительная, пищеварительная, бронхолегочная системы и др). Также расширение или сужение корня аорты и легочного ствола чаще встречаются при наследственно обусловленных заболеваниях соединительной ткани (например, синдром Марфана).
Причины появления у ребенка малых аномалий развития сердца
Почему возникают данные аномалии? Как уже говорилось, в основе развития аномалий сердца лежит изменение свойств соединительной ткани этого органа.
Основной причиной соединительнотканной дисплазии сердца является генетически обусловленный дефект синтеза коллагена 111 типа (это белок, используемый в качестве основного строительного материала организма).
То есть врожденные особенности строения сердца передаются ребенку по наследству, особенно со стороны матери.
Также важную роль здесь играют неблагоприятные экологические условия, стрессы, недостаточное поступление витаминов с пищей беременной, употребление токсических веществ во время беременности (наркотики, алкоголь, никотин), кислородное голодание плода и все те факторы, способные оказать отрицательное влияние на плод в период внутриутробного развития.
Симптомы и признаки малых аномалий развития сердца
В большинстве случаев диагноз МАРС является случайной находкой при проведении планового УЗИ сердца новорожденным малышам или детям раннего возраста. Как правило, малые аномалии никак себя не проявляют, но могут наблюдаться следующие жалобы:
— у новорожденных и грудных детей появление цианоза (серого или голубого окрашивания кожи) носогубного треугольника, одышки или учащенного сердцебиения при кормлении, физической нагрузке (например, после купания, активных игр)- у подростков в период гормональных изменений и быстрого роста организма могут появляться жалобы со стороны сердца и сосудов: учащенное сердцебиение, чувство замирания, перебоев в работе сердца, кардиалгии (боли в области сердца), ощущение «кома» в горле, снижение толерантности к физической нагрузке. Также могут присутствовать проявления вегето-сосудистой дистонии: головокружение, тошнота, обморочные состояния, повышенная потливость, утомляемость, слабость, незначительное повышение температуры.
— в тех случаях, когда у пациента наблюдаются несколько аномалий одновременно, это может оказывать влияние на функции сердца. Например, обратный заброс крови в предсердие из-за пролапса клапанов (регургитация 3 степени) и сброс крови в правое предсердие посредством открытого овального окна могут приводить к застою крови в легких, что проявляется одышкой при минимальной физической нагрузке, а поперечные хорды в левом желудочке и евстахиев клапан могут служить причиной нарушений сердечного ритма (синусовая тахикардия, синдром укороченного PQ).
Диагностика малых аномалий развития сердца
Наличие аномалий в строении сердца врач может предположить еще на этапе клинического осмотра ребенка.
У новорожденных детей вместе с аномалиями сердца могут выявляться пупочные и паховые грыжи, врожденные вывихи тазобедренных суставов.
При осмотре подростка врач может увидеть высокий рост, удлиненные конечности и пальцы, искривление грудной клетки, повышенную подвижность (гипермобильность) суставов.
Аускультативно (в процессе выслушивания грудной клетки) все малые аномалии проявляют себя систолическими шумами, щелчками или их сочетанием.Из инструментальных методов обследования назначаются ЭКГ (для определения аритмий, если таковые имеются), рентгенография органов грудной полости (для того, чтобы определить, расширено ли сердце в поперечнике и не застаивается ли в сосудах легких кровь).
Самым информативным является эхокардиография (УЗИ сердца). Этот метод позволяет визуализировать сердце и крупные сосуды, уточнить наличие аномалий сердца и определить, имеются ли нарушения в его работе.
В зависимости от локализации на УЗИ можно увидеть следующие аномалии:
1. Межпредсердная перегородка и предсердия:
— открытое овальное окно;- незначительная аневризма (выпячивание) межпредсердной перегородки;- увеличенный более 1 см евстахиев клапан.2. Митральный клапан и левый желудочек:
— пролапс (провисание) митрального клапана (с регургитацией или без);
— дополнительные хорды в левом желудочке (сухожильные нити, прикрепленные к клапану, обеспечивающие его поддержку и подвижность);- эктопическое крепление сухожильных хорд (не в том месте).3.Трикуспидальный клапан:- смещение клапана в полость правого предсердия (пролапс трикуспидального клапана), в изолированном виде встречается редко, чаще сочетается с пролапсом митрального клапана.4. Аорта и легочная артерия:- двухстворчатый клапан аорты (вместо трех створок), — пролапс аортального клапана;- сужение корня аорты;- дилатация (расширение) корня аорты;- пролапс клапана легочной артерии;
— дилатация легочного ствола.
Любая из перечисленных аномалий строения может встречаться как самостоятельно, так и в сочетании с другими.
Каждая аномалия по разному выглядит на УЗИ сердца. Так, если у пациента имеется дилатация или расширение корня аорты либо легочного ствола, по УЗИ определяются характерные структурные изменения и наличие или отсутствие нарушений внутрисердечной гемодинамики, в частности значимая разница давления в аорте и полости левого желудочка, объемная перегрузка правых предсердия и желудочка.
При наличии открытого овального окна наблюдается перерыв эхосигнала в области межпредсердной перегородки, а допплер выявит турбулентный (с «завихрениями») поток крови возле нее и отсутствие гемодинамических нарушений.
Аневризма межпредсердной перегородки проявляется на УЗИ выпячиванием в правое предсердие, без перегрузки правых предсердия и желудочка.
Евстахиев клапан виден как дополнительная структура длиной более 1 см на границе правого предсердия и нижней полой вены.
Эктопическое крепление хорд на УЗИ выглядит как нити, прикрепленные не к клапанам со желудочков, а к межжелудочковой перегородке или задней стенке желудочков.
При наличии пролапса митрального или трикуспидального клапанов оценивается степень пролабирования створок в миллиметрах, а также степень регургитации в зависимости от того, до какого уровня обратная струя крови заполняет полость предсердий.Дополнительные хорды в полости желудочков представляют собой дополнительное линейное образование, имеющее эхоплотную структуру, и могут быть единичными и множественными, а также продольными, поперечными и диагональными.
Вот так, к примеру, выглядит пролапс митрального клапана при проведении эхокардиографии (PML)
Лечение малых аномалий сердца
Нужно ли лечить малые аномалии сердца? В тех случаях, когда данные особенности строения сердца не оказывают влияния на работу сердца и сосудов и никак не проявляют себя клинически, в лечении такой ребенок не нуждается. Вполне достаточно ежегодного посещения кардиолога с проведением эхокардиографии.
Но применять общеоздоровительные меры, направленные на сохранение здоровья любого ребенка, в том числе и с аномалиями сердца, не возбраняется.
К ним относятся правильный распорядок дня с рациональным чередованием труда и отдыха, достаточный по продолжительности сон, активные прогулки на свежем воздухе, рациональное, обогащенное витаминами питание, адекватные занятия спортом (каким именно видом спорта можно заниматься данному пациенту, решает врач индивидуально).
Если у пациента появляются заметные симптомы малых аномалий сердца, наблюдаются несколько аномалий одновременно или возникают признаки нарушений гемодинамики, то необходимо назначение медикаментозных препаратов.
Чаще всего применяются витамины (никотиновая кислота, рибофлавин, тиамин), препараты магния и калия (манне В6, калия оротат, панангин, магнерот), препараты, улучшающие снабжение кислородом сердечной мышцы (убихинон, цитохром С, карнитин). При возникновении нарушений ритма и проводимости показаны адреноблокаторы (карведилол, бисопролол и др).
В качестве лечения проявлений вегето-сосудистой дистонии назначаются седативные травы (пустырник, боярышник, валериана и др).
Очень редко, если аномалий несколько и они оказывают существенное влияние на гемодинамику, значительно ухудшают показатели общего здоровья и качество жизни, может быть показано кардиохирургическое лечение аномалий сердца.
В заключение хотелось бы отметить, что родителям, услышавшим такой диагноз у своего ребенка, не стоит паниковать, так как обычно малые аномалии сердца не несут угрозы здоровью и жизни малыша.
Но забывать о такой врожденной особенности ребенка тоже не стоит, нужно регулярно проходить плановые медосмотры с привлечением методов инструментальной диагностики.
Вопрос о необходимости назначения медикаментозных препаратов решает только врач в каждом индивидуальном случае.
Крайне редко (2 – 4 %) в случае множественных аномалий сердца встречаются осложнения, в том числе и жизнеугрожающие, такие, как фатальные нарушения ритма и внезапная сердечная смерть, парадоксальная эмболия, бактериальный эндокардит, острая митральная недостаточность. Профилактикой развития осложнений является своевременное обращение к врачу в случаях появления жалоб со стороны сердца у пациента и выполнение всех лечебно-диагностических мероприятий, назначенных врачом.Врач терапевт Сазыкина О.Ю.
Евстахиев клапан в правом предсердии узи
Всё о сердце » Обследования » УЗИ »
На протяжении беременности в сердце у плода происходит ряд физиологических изменений, необходимых для кровообращения в утробе матери без участия легких.
Анатомическим приспособлением к таким условиям считается овальное «окно» между предсердиями и евстахиев клапан в нижней полой вене. Со временем такие образования закрываются.
Если у ребенка остается часть заслонки, говорят о наличии малой аномалии развития, которая во взрослом возрасте может вызывать нарушения кровообращения. Для выявления патологии следует обратиться к детскому кардиологу.
Что это такое и где находится?
В настоящее время до конца не решен вопрос, какие малые аномалии развития кардиоваскулярной системы считаются патологией, а какие – возрастными анатомо-физиологическими особенностями детского организма. Исключение составляет только наличие анатомических отклонений сердца у взрослых.
Кровоток в утробе матери имеет существенные отличия. На протяжении первых четырех недель развития происходит основная закладка структур сердца.
Формируется мышечная сердечная ткань (миокард) и соединительная – каркас магистральных коронарных сосудов, артерий и вен. До момента рождения легкие не участвуют в процессе насыщения маленького организма кислородом и удаления углекислоты.
Эту роль выполняет плацентарное кровообращение посредством доставки оксигенированной крови через пупочные сосуды.
Евстахиев клапан (ЕК) представляет собой заслонку в просвете нижней полой вены, которая необходима для кровообращения у плода (направления крови из правого предсердия в левое через открытое овальное отверстие). Расположение ЕК показано на фото ниже:
За счет этих коммуникаций осуществляется доставка и отток крови в объеме, необходимом для маленького организма. После родов и удаления плаценты изменяются сосудистые пути.
С первым криком ребенка при рождении легкие расправляются и под увеличенным внутрисердечным давлением плодные отверстия в сердце начинают закрываться.
В случае сохранения складки из ткани эндокарда (внутренней оболочки) у взрослого говорят об удлиненной евстахиевой заслонке.
Технические требования и условные обозначения
Представленные записи аускультации сердца рекомендуется слушать ТОЛЬКО через хорошие наушники, тут подробнее об этом. Тут написано, как интерпретировать представленные спектральные фонокардиограммы.
В колонке справа представлен архив сайта и оглавление. Представленные материалы могут быть полезными изучающим искусство аускультации сердца.
По вопросам, которые не относятся к сути представленных материалов, можно писать по адресу ivshpakiv УЛИТКА gmail.com
Сокращения:Т1 — первый тон сердцаТ2 — второй тон сердцаТ3 — третий тон сердца
Т4 — четвертый тон сердца. Пятый и далее автору не известен.
Евстахиев клапан: не так уж и банально
Евстахиев клапан (ЕК)- ламеллярная структура в правом предсердии, берущая начало у места впадения нижней полой вены в правое предсердие. До рождения она имеет важное гемодинамическое значение, перенаправляя оксигенированную кровь из нижней полой вены в левое предсердие через овальное окно.
После рождения ЕК гемодинамического значения не имеет и дегенерирует. Нередко он все же сохраняется. Неопытный, но дотошный, эхокардиографист рано или поздно его впервые обнаружит и решит, что это редкая болезнь. По крайней мере так было с автором этих строк много лет назад (так что фильм действительно основан на реальных событиях).
Автор этой статьи насчитал 48 ЕК у обследованных трансезофагеально 1100 пациентов.
Изредка ЕК может лежать в основе некоторых действительно серьезных проблем.
Автор этих строк видел один случай инфекционного эндокардита ЕК у пациента, у которого длительное время была катетеризирована центральная вена. При этом ЕК был значительно удлинен, проваливаясь в диастолу глубоко в правый желудочек. На фоне эффективной антибактериальной терапии его длина заметно уменьшилась. Об этом подробнее писали тут.
Рассматривая анатомические варианты, обращают внимание на некоторые особенности строения сердца, которые сами по себе не являются патологическими, но определение которых при ЭхоКГ часто вызывает трудности в интерпретации. Это такие внутрисердечные структуры, как сеть Хиари в правом предсердии, евстахиев клапан, дополнительные хорды и трабекулы, овальное окно межпредсердной перегородки и др.
Рис. 1.44. Дополнительная хорда в полости левого желудочка
Сеть Хиари
Сеть Хиари — непатологическая подвижная тонкая сетчатая структура в правом предсердии, которая может визуализироваться из любой позиции в месте впадения нижней полой вены. Представляет собой остатки эмбрионального клапана коронарного синуса. Частота выявления составляет около 2%.
Евстахиев клапан
Евстахиев клапан — заслонка нижней полой вены (valvula venae cavae inferior). Эта различно выраженная складка эндокарда шириной в среднем до 1 см расположена в правом предсердии в месте впадения нижней полой вены.
В период внутриутробного развития она направляет струю крови из вены к овальному отверстию, и при закрытии овального отверстия после рождения теряет свое значение. У детей она выражена больше, чем у взрослых.
В случае отсутствия ее инволюции возникает дилатация нижней полой вены и частичная обструкция потока из нее. Встречается примерно у 20% обследуемых.
Дополнительные хорды в левом желудочке
Дополнительные хорды в левом желудочке (фальшхорды, или ложные хорды) — сухожильные образования в полости левого желудочка, которые располагаются между межжелудочковой перегородкой или головкой папиллярной мышцы и той или иной стенкой сердца и не имеют непосредственной связи с клапанным аппаратом (рис. 1.44). Они определяются в полости как линейные плотные структуры, не имеющие утолщения в систолу. Частота выявления дополнительных хорд высока — до 90–98% от числа обследованных.
Фальштрабекула
Не менее часто в полости левого или правого желудочков выявляют дополнительную мышечную трабекулу (фальштрабекулу), в состав которой входят мышечные волокна, что дает систолическое утолщение (рис. 1.45).
Рис. 1.45. Дополнительная мышечная трабекула в полости левого желудочка
По месту локализации и креплению концов трабекулы к стенкам желудочка выделяют: поперечную, диагональную и продольную дополнительные трабекулы. Клиническое значение имеют поперечные фальш трабекулы левого желудочка, с которыми ассоциированы аритмии, нарушения проводимости (синдромы WPW, СLC). В отличие от них диагональные и продольные трабекулы не имеют функционального значения.
Иногда дополнительные трабекулы расположены в полости правого предсердия. В этом случае может возникать турбулентность потока крови и некоторое повышение давления в полости предсердия, что, вследствие раздражения синусового узла и клеток проводящей системы предсердия, приводит к аритмии.
Аномалии папиллярных мышц в полости желудочков могут быть представлены аномалией их количества (до 16 в полости левого желудочка) и аномалией размеров их головок (чрезмерно большие, иногда имитирующие опухоли).Аневризма межпредсердной перегородки — врожденная особенность развития межпредсердной перегородки, при которой мембрана овальной ямки удлинена и выбухает в сторону того или иного предсердия. Выделяют следующие типы аневризмы межпредсердной перегородки:
- тип L — выбухание мембраны овальной ямки в сторону левого предсердия;
- тип R — выбухание в сторону правого предсердия;
- тип R–L — выбухание вправо и затем влево;
- тип L–R — выбухание влево и затем вправо.
Аневризма мембранозной части межжелудочковой перегородки — редкая аномалия, встречающаяся в 0,5–1% случаев.
Открытое овальное окно
Открытое овальное окно — вариант развития мембраны овальной ямки межпредсердной перегородки (рис. 1.46). Открытое овальное окно во внутриутробном периоде является главным естественным сообщением между двумя кругами кровообращения. Оно необходимо для того, чтобы уменьшить поток крови к нефункционирующим во внутриутробном периоде легким.
После рождения, когда начинает функционировать малый круг кровообращения, нет необходимости сохранять кровоток через овальное окно. Поэтому специальная складка (клапан) постепенно в течение двух-трех месяцев (у некоторых детей и дольше) прирастает к краям овального окна как «заплатка».
Однако в 25–30% случаев закрытия овального окна не происходит, что может быть обусловлено недоразвитием клапана.
Рис. 1.46. Открытое овальное окно межпредсердной перегородки:
в В-режиме (а) и (б) в режиме цветового допплеровского картирования
Значимыми диагностическими признаками наличия открытого овального окна служат: отсутствие эхосигнала в области овальной ямки, возникновение непостоянного «сброса» при цветном допплеровском картировании, зависимость этого «сброса» от фазы дыхания, отсутствие гемодинамически значимых изменений: перегрузки правых отделов, легочной гипертензии.
Необходимо отметить, что открытое овальное окно не относится к истинным дефектам перегородки, обусловленным недостаточностью его ткани, и поэтому не может быть причислено к ДМПП.
При его существовании не происходит нарушения гемодинамики и практически никогда не требуется хирургическая коррекция.
В определенных ситуациях незаращение овального окна является компенсаторным, за его счет частично разгружаются правые отделы сердца при их перегрузке объемом или сопротивлением.В редких случаях открытое овальное окно становится причиной парадоксальных эмболий головного мозга, возникающих из-за сбросов эмболов из правых отделов сердца в левые.
«Особенности строения сердца – анатомические варианты»
Загрузка…
Что происходит при наличии сосудистой сети Киари
В процессе диагностики в правом предсердии обнаружили сеть Киари или Хиари, хотя я не ощущал никак особых симптомов. Что она представляет собой, опасна ли для здоровья, будут ли проблемы в будущем и что нужно делать?
Сосудистая сеть Киари (Хиари)
Здравствуйте. Сеть Киари в правом предсердии представляет собой непатологическую подвижную тонкую сетчатую структуру в правом предсердии, которую видно на мониторе УЗИ из любой позиции там, где в предсердие впадает нижняя полая вена.
То есть сетка состоит из остатков эмбрионального клапана коронарного синуса, что прикрепляются к евстахиеву клапану нижней полой вены с одной стороны, а с другой – к частям правого предсердия (ПП).
Она обнаруживается действительно случайно при диагностике у 1-2% населения.
Если быть точнее, то эта врожденная аномальная структура сердца в виде сетевидной пластинки с дырками – перегородка предсердия – начинается у заслонки венечного синуса (Тебезиева клапана) и заслонки нижней полой вены (Евстахиева клапана). Она в некоторой степени может перегораживать предсердие.
Пластинка может иметь разные положения, но в основном прикрепляется чуть кпереди от Ловерова (межвенозного) бугорка. Сеть Хиари появляется в связи с недостаточной редукцией правого (реже – левого) синусового клапана или из-за ложной перегородки. Удлиненную заслонку Евстахиева клапана и Сеть Хиари считают вариантом нормы.
Диагностика
Чтобы визуализировать сеть Chiari применяют ЭхоКГ-диагностику. При этом используются позиции, в которых одновременно исследуют ПП: апикальную 4КП, модифицированную парастернальную биккавальную позицию и короткую ось на уровне Аок со стороны левого парастернального доступа, но это могут выполнять только профессиональные диагностики.
Также используют позиции субкостальные: 4КП, короткую ось на уровне Аок и длинную ось полой вены снизу. Чтобы оценить место прикрепления сети Хиари, необходимо провести полипозиционное исследование и включить промежуточные позиции прикрепления на евстахиевом и клапане коронарного синуса.
В других возможных местах в одной плоскости сеть может не визуализироваться. Тогда применяют 3D-ЭхоКГ-исследование. Лучше всего оценку устья коронарного синуса удается датчиком из пищевода, а точнее – из его средних отделов.
Клиника
Сеть Хиари высоко сопряжена с ООО (открытым овальным окном). У 82% пациентов, которым назначают эндоваскулярное закрытие ООО, имеется сеть Хиари или евстахиев клапан.
Если имеется ООО, то чаще выявляют право-левое шунтирование крови, чем при отсутствии сети.
Сеть, как и клапан, препятствуют закрытию открытого овального окна, тогда может развиться аневризма межпредсердной перегородки (МПП) и парадоксальная эмболия.
В этом случае поток крови будет направляться из нижней полой вены к МПП. При аневризме МПП происходит выпячивание стенки между предсердиями S-образно (изгибаться в обе стороны), вправо или влево. Симптомы при этом не проявляются, а патология через некоторое время исчезает.
В некоторых случаях при наличии сети Chiari у пациентов возникают приступы мигрени. Если у больных развивается инфекционный эндокардит, то болезнь может поразить ткани сети. Они могут иметь вид опухолевого образования, тогда не исключен ложный диагноз.
Если рассматривать сети Хиари, как тромбоэмболические осложнения, то их роль двояка:
- сеть способствует формированию тромбов in situ;
- является ловушкой для тромбоэмболов и предохраняет больного от фатальной ТЭЛА.
Были случаи отрыва фрагментов ткани сети и миграции их в легкие.
Аритмогенность сетей Хиари может происходить из-за тесной взаимосвязи САС (симпатико-адреналовой системы) с венозным синусом на некоторых участках, а также в связи с наличием миокардиальных волокон в ретикулярной структуре тканей сети.
Исследованиями не подтвержден факт препятствия сетей Chiari кровотоку. Но были случаи, что из-за этих предсердных образований было сложно провести катетеры в коронарный синус или правые отделы сердца.
Клиническое значение
Изолированно сеть встречается реже, чем в сочетании с коммуникациями между предсердиями. Если ее выявляют, то это дает основание искать ООО и АМПП (аневризмы межпредсердной перегородки) полипозиционным исследованием, используя стандартные и промежуточные позиции.
Клинически из-за патологии возможны тромбоэмболические осложнения (тромб in situ), инфекционный эндокардит, трудности с дифференциальной диагностикой из-за различных внутрипредсердных образований (опухолей, тромбов, кист), возможны сложности при проведении эндоваскулярных доступов к сердцу.
На эхокардиографии показана сеть Хиари(CN):
- на панели А – трехстворчатый клапан (TV) смещен в апикальном 4-камерном виде;
- на панели В – она в притоке правого желудочка;
- на панели С – показан ламинарный поток через дефект межпредсердной перегородки.
Волокна сетевидной пластинки
На видео в этой статье можно увидеть работу сердца с наличием сети Хиари.
Вывод
Сама сеть клинически не имеет существенного значения, но ее часто ассоциируют с патологиями: открытым овальным окном (ООО), внутрипредсердным тромбозом или предсердными аритмиями. Осложняется сетка Хиари тромбозом с последующей тромбоэмболией, но лечения не назначают, поскольку она преграждает продвижение тромба, является рудиментом заслонки коронарного синуса.
Практического значения сетевидная пластинка с дырками не имеет. Но проводят для ее обнаружения необычный диагноз, что не исключает врачебной ошибки. Поэтому важно проводить тщательную эхокардиографию, что при сердечно-сосудистых вмешательствах облегчит преодолеть трудности при проведении катетеризации в коронарный синус или правые отделы сердца.
