Воспалительные гиперпластические папулы в антральном отделе желудка
Содержание
Что такое эрозия антрального отдела желудка: причины, симптомы, лечение
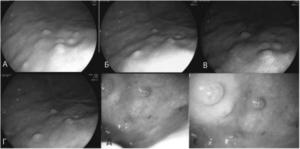
Это заболевание протекает на фоне изменения слизистой желудка, морфологически сходной с гастритом. При выявлении патологии есть необходимость в динамическом наблюдении пациентов, даже в состоянии ремиссии.
Эрозии в антральном отделе желудка характерны для острого и хронического гастрита, язвенной болезни желудка и двенадцатиперстной кишки, хронического дуоденита. Но также они могут иметь вторичный (симптоматический) характер образования: возникать при заболеваниях печени, сердечной и легочной недостаточности, атеросклеротическом поражении аорты.
Эрозии антрального отдела желудка: что это такое
Эрозия антрального отдела желудка – это дефект слизистой оболочки, который не распространяется за ее пределы (мышечный слой в патологический процесс не вовлекается) и локализуется в самой низкорасположенной части желудка, переходящей в двенадцатиперстную кишку – антруме.
Эрозии, в отличие от язв, заживают без соединительнотканного рубца. В зависимости от количества различают множественные (более 3 поврежденных участков) и единичные (от одного до трех).
Причины возникновения эрозий в антральном отделе желудка
Множественные эрозии антрального отдела желудка обнаруживаются чаще, чем единичные. Они вызваны следующими причинами:
- поражение слизистой желудка микроорганизмом Helicobacter pylori, который вызывает гастрит у 20–30% взрослого населения и в 95% случаев является причиной язв двенадцатиперстной кишки;
- продолжительное нарушение режима питания: питание «всухомятку», употребление чрезмерно горячей и грубой пищи, злоупотребление специями;
- бесконтрольный длительный прием медикаментов: нестероидных противовоспалительных средств, сульфаниламидов, глюкокортикоидов;
- длительное эмоциональное перенапряжение, нервно-психических процессы, возникающие под влиянием хронического стресса, тяжелых жизненных ситуаций;
- злоупотребление алкоголем, курение.
Виды острых и хронических эрозий
Острые эрозии антрального отдела желудка возникают после кратковременной стрессовой ситуации. Они представляют собой дефекты правильной округлой или овальной формы диаметром 0,2–0,4 см и имеют сглаженные края. Если дефекты покрыты солянокислым гематином – эндогенным пигментом, который окрашивает их дно в черный цвет, тогда их называют «геморрагическими эрозиями».
Хронические эрозии антрального отдела желудка в 52% случаев множественные и располагаются в виде цепочки. Они имеют вид полиповидных разрастаний размером до 5 мм с пупковидным втяжением в центре.
Таблица 1. Виды эрозий
| Виды эрозий | Характеристика |
| Острые | Имеют вид плоских, афтозных (поверхностных) повреждений слизистой оболочки желудка. Бывают как единичными, так и множественными. Эпителизируются (заживают) не более 2–7 дней. |
| Хронические | |
| Различают зрелый и незрелый типы.Незрелая эрозия может заживать до нескольких недель и на вершине имеет вдавление с ободком гиперемии.При зрелом типе образуются фибринозные отложения на вершине в виде круглого изъявления, которое существует годами и периодически приводит к обострению заболевания.Хронические эрозии могут превращаться в гиперпластические полипы – сформировавшиеся выступы над слизистой оболочкой желудка, которые со временем могут приводить к осложнениям. |
Полные эрозии антрального отдела желудка: что это
Полная эрозия антрального отдела желудка локализуется на вершине складок слизистой желудка и представляет собой «псевдополип» с углублением в центре. Такой дефект может сохраняться около 3 лет, в отличие от неполной эрозии, которая имеет плоскую форму и гладкие края. Причина формирования – хроническое воспаление.
Симптомы
Симптомы эрозий включают в себя болевой синдром, диспепсические явления и неспецифичные признаки. Для данной патологии характерна интенсивная боль, которая локализуется в области пупка, уменьшается сразу после приема пищи и возобновляется через 1,5–2 часа. Нередко возникают ночные или «голодные» боли.
Диспепсические явления проявляются:
- изжогой;
- отрыжкой кислым;
- тошнотой и рвотой.
Часто наблюдается метеоризм с ощущением тяжести в правом подреберье. При хронических эрозиях болевой синдром и диспепсические признаки более выражены, чем при острых.
При геморрагических дефектах клиника определяется неспецифичными признаками, которые возникают на фоне анемии.
Они включают в себя:
- ломкость волос и ногтей;
- сухость кожных покровов;
- искажение вкусовых ощущений;
- повышенную утомляемость и слабость.
Чем опасна эрозия антрального отдела
Чем опасны эрозии антрального отдела, так это осложнениями.
Среди них:
- переход острых форм в хронические, что в дальнейшем приводит к возникновению язвенной болезни желудка;
- кровотечения из желудочно-кишечного тракта;
- малигнизация хронических эрозий, что приводит к озлокачествлению процесса.
Диагностика
Диагноз «Эрозия антрального отдела желудка» устанавливается гастроэнтерологом после комплексного обследования. Для этого назначают ряд инструментальных и лабораторных методов диагностики:
- фиброгастроскопию с прицельной биопсией 4-5 участков слизистой оболочки и морфологическим исследованием биоптатов (биопсия);
- исследование желудочной секреции тонким зондом и внутрижелудочная pH-метрия;
- быстрый уреазный тест или дыхательный тест с мочевиной для определения наличия Helicobacter pylori;
- анализ крови на наличие признаков анемии;
- анализ кала на наличие скрытой крови при подозрении на кровотечение;
- рентгенологическое исследование, которое может дополнительно назначить врач, для определения нарушений моторно-эвакуаторных функций желудка.
Лечение
Прежде чем лечить эрозии антрального отдела, необходимо исключить провоцирующие факторы, наладить правильное питание, отказаться от вредных привычек. В обратном случае лечение окажется не результативным. С целью предупреждения трансформации острых эрозий в хронические необходима стабилизация психического состояния организма.
Общие направления терапии:
- медикаментозное лечение;
- диетотерапия;
- оперативное лечение (по показаниям).
Медикаментозное лечение эрозий желудка в антральном отделе
При обнаружении первых признаков эрозий антрального отдела желудка необходимо сразу лечить заболевание.
Лечение лекарственными препаратами имеет разные цели, схема терапии подбирается индивидуально с учетом данных лабораторных исследований и функциональной диагностики.
Для лечения эрозии желудка назначают:
Таблица 2. Препараты для лечения эрозий антрального отдела желудка
| Точка приложения препарата | Лекарственные средства |
| Антибактериальные препараты для эрадикации Helicobacter pylori | Амоксициллин,Кларитромицин,Метронидазол,Тетрациклин |
| Антихолинергические средства при обострении болевого синдрома и диспепсических расстройств | Платифиллин,Гастроцепин,Метацин |
| Миогенные спазмолитики при болевых ощущениях и усиленной моторике желудка | Дюспаталин(Мебеверина гидрохлорид),Но-шпа Форте |
| Антацидные обволакивающие и вяжущие препараты | Альмагель,Фосфалюгель,Маалокс,Висмута субнитрат основной |
| Антисекреторные препараты | Ингибиторы протонной помпы:
Н2-гистаминоблокаторы: |
Когда нужна операция
Оперативное лечение эрозий проводится при безуспешности медикаментозного лечения в течение 3 месяцев, осложнении желудочно-кишечным кровотечением, малигнизации эрозий.
Диета при эрозии антрального отдела желудка
Питание при эрозии антрального отдела рекомендовано щадящее. Меню нужно распределить на 5-6 приемов пищи в день (небольшими порциями). Запрещено употреблять продукты, раздражающие слизистую оболочку желудка:
- наваристые мясные и рыбные супы;
- жареные блюда;
- соления;
- острые приправы;
- спиртные напитки;
- крепкий кофе и чай.
Диета включает в себя только те продукты, которые подверглись тщательной механической обработке.
Можно есть:
- нежирное отварное мясо;
- паровые котлеты;
- слизистые супы;
- пюре;
- рис;
- манную кашу;
- гречку.
- употреблять обезжиренные кисломолочные продукты;
- вареные или печеные фрукты.
Какие каши полезны для желудка
Профилактика
Развитие хронических эрозий антрального отдела желудка можно предотвратить модификацией образа жизни (отказом от курения, чрезмерного употребления алкоголя) и организацией рационального режима питания.
Для того чтобы избежать развития острых эрозий, необходимо научиться избегать стрессовых ситуаций, применять лекарственные препараты (нестерильные противовоспалительные средства, сульфаниламиды) только по рекомендации врача.
Рекомендуемые материалы:
Лечение эрозивного гастрита народными средствами — самые эффективные рецепты
Питание при эрозивном гастрите и меню на неделю в стадии обострения
Эрозия желудка: симптомы и лечение, фото
Эрозивный гастрит: медикаментозное лечение
Дистальный эрозивный рефлюкс-эзофагит
Катаральный рефлюкс-эзофагит — что это такое и чем лечить болезнь
Полип антрального отдела желудка: что это такое, симптомы и лечение
Локализация полипа в антральном отделе желудка является немаловажным критерием в первоначальной диагностике предракового состояния. На долю всех полипов, новообразования в антруме составляют лишь 10% от всех клинических случаях.
Заболевание нередко встречается у людей старше 45 лет, однако в последние годы отмечается существенная тенденция к омоложению патологии. Склонность полипов к озлокачествлению нарастает и в связи с их локализацией.
Так, кардиальные полипы трансформируются чаще всего, реже в привратниковом отделе и антруме, еще реже диагностируют опухоль отдела малой кривизны.
Функциональные особенности антрума
Анатомически антральный отдел желудка располагается ближе к его основанию и граничит с кишечником. Антральный отдел протяжённостью составляет практически 25% от всей полости желудка в опустошенном состоянии, однако даже так невозможно достоверно определить чёткие граница антрума.
Основными функциями отдела являются:
- Измельчение пищи. Специфическая функция антрума, обусловленная размельчением пищи до частиц не более 1,5-2 мм.
Механическое измельчение предполагает и регулярное перемешивание пищи до образования однородного пищевого комка мягкой консистенции. После состав направляется через пилорический сфинктер и в дальнейшем обрабатывается в двенадцатиперстной кишке. - Нейтрализация соляной кислоты. Основные отделы желудочной полости продуцируют большое количество соляной кислоты. В антруме же соляная кислота максимально нейтрализуется, что необходимо для дальнейшей обработки пищи в щелочной среде, которая сосредоточена в двенадцатиперстной кишке. Для сохранения здоровья слизистых оболочек переход из кислой в щелочную среду не должен быть резким.
- Эндокринная функция. Клетки антрума продуцируют особый гормон — гастрин, который активно воздействует на соляную кислоту. При нарушениях функции антрума пища дольше привычного задерживается в желудке, вызывая язвенное поражение слизистых органов ЖКТ.
Длительное воздействие соляной кислоты негативно воздействует на структуру выстилающего органы эпителия. Это приводит к быстрой хронизации патологического процесса, изъязвлению, эрозивным очагам и злокачественным полипам.
Это важно! Учитывая анатомическую близость к другим отделам желудка, функциональность антрума зависит и от состояния других отделов органов эпигастрии. При изъязвлении, поражении эрозиями начинает деформироваться слизистый эпителий, формируются патологические наросты.
Особенности полипов антрума
Антральные полипы — доброкачественные разрастания эпителиальной ткани, устремляющие рост внутрь отдела. Почти 3 из 10 полипов приходится на антральный отдел желудка.
Разрастания могут носить одиночный и множественный характер образования, иметь ножку или плоское широкое основание.
Основными типами являются следующие:
Наследственный фактор является немаловажным аспектом в формировании антральных полипов. Данные новообразования редко возникают на здоровой ткани, поэтому больше носят вторичный характер, формируются вследствие основного заболевания органов эпигастрии.
Диагностические мероприятия
Диагностика полипов желудка, в частности, антрального отдела, обычно не составляет сложности. Важным аспектом диагностики является дифференциация полипозных очагов от обострения гастрита, язвенной болезни, гастроэзофагеального рефлюкса, обычной тяжестью в желудке после обильного застолья.
Основными диагностическими мероприятиями являются следующие:
- Изучение жизненного и клинического анамнеза пациента;
- Изучение жалоб;
- Пальпация области брюшины, живота, эпигастрии и оценка реакции пациента;
- Анализ кала на дисбактериоз, паразитарные инвазии, скрытую кровь;
- Анализ крови на гемоглобин, показатели билирубина, креатинина, мочевины;
- Выявление уровня кислотности желудка;
- Анализ мочи на вероятность воспаления мочеполовой системы.
Особенную информативность представляет:
- Рентген желудка;
- Ультрасонография;
- Биопсия полипа желудка и результаты гистологии;
- Эндоскопическое исследование для оценки состояния слизистых всех отделов желудка;
- Фиброгастроскопия.
Немаловажным аспектом является именно биопсия. Если возможно без последствий произвести забор фрагмента полипа или его основания, то прибегают к исследованию биоптата.
Биопсия позволяет:
- оценить характер клеток,
- исключить вероятность озлокачествления,
- выбрать метод лечения.
На заметку! При выявлении полипа в антральном отделе желудка обычно прибегают к исследованию кишечника. Нередко полипы кишечника и желудка являются сочетанными патологиями.
Тактика лечения
При отсутствии различных противопоказаний обычно назначают хирургическое лечение. Консервативные методы приносят лишь временное облегчение, влияя только на симптоматические проявления полипов.
Если полипы небольшого объёма, отсутствует тенденция озлокачествлению, то могут быть назначены лекарственные препараты наряду с методами народной медицины.
Лекарственная терапия
Медикаментозное лечение заболевания избирается, исходя из уровня кислотности желудка.
Выделяют следующие эффективные препараты для лечения полипов:
- Препараты для блокирования выработки соляной кислоты. Средства позволяют уменьшить раздражающее воздействие на слизистые оболочки желудка, кишечника и пищевода при гастроэзофагеальном рефлюксе.Эффективными считают гистаминоблокаторы (Ранитидин, Фамотидин), блокаторы протонного насоса (Омепразол, Лансопразол), антацидные средства (Алмагель А, Маалокс, Гастал), холиноблокаторы (Гастроцепин, Гастрил, Гастрозем).
- Препараты для повышения синтеза соляной кислоты. Средства увеличивают выработку соляной кислоты, однако при лечении важно регулярно контролировать показатели кислотности. Эффективными средствами считают Плантаглюцид на основе подорожника, Лимонтар с лимонной кислотой, Пепсин.
- Ферменты для нормализации перистальтики ЖКТ (Фестал, Энзистал, Креон, Мезим, Сомилаза, Панкреатин).
- Антибактериальные препараты, при обнаружении бактерии Хеликобактер пилори, других воспалительных сред (антибиотики назначают в соответствии с результатами анализов на восприимчивость к препаратам, например, Оспамокс, Флемоксин Солютаб, Панклав).
- Гормональные средства. В данном аспекте лечения имеют ввиду полипозные новообразования, сформированные по причине гормональных нарушений и дисфункции щитовидной железы.Лечение назначается коллегиально с врачом-эндокринологом, применяется гормонозаместительная терапия.
Все лекарственные средства назначаются только по рекомендации лечащего врача в соответствии с клиническим диагнозом пациента, данными результатов анализов, а также с прочими диагностическими критериями.
Хирургическое удаление
Удаление новообразований — основной метод лечения с целью предотвращения рисков озлокачествления патологии. Применяют полостную операцию, эндоскопические методы, современные хирургические подходы — лазерное лечение и электрокоагуляция.
Последние методы предполагают удаление малых одиночных полипов без особенных симптоматических проявлений и без рисков малигнизации.
Малоинвазивная хирургия
Самый распространенный и относительно безопасный метод – проведение эндоскопической операции. Метод подходит при отсутствии малигнизации опухоли, а также при объёмах полипа менее 3 см.
Техника исполнения выглядит следующим образом:
- Пациент располагается на левом боку с подогнутыми в коленях ногами (редко пациенты укладывают на спину);
- Введение анестезии;
- Через рот вводят эндоскоп и уточняют нахождение полипа;
- Новообразование подхватывают петлей и удаляют;
- Полученный фрагмент отправляют на гистологическое исследование (при его сохранности).
Если после одной операции остались наросты, то их повторно удаляют.
Эндоскопия противопоказана пациентам с:
- кардиостимулятором,
- повышенными рисками геморрагических патологий желудка,
- отягощённым клиническим анамнезом.
Полостная операция
Полипэктомия проводится в случае больших или множественных полипов с высокими рисками малигнизации.
- Пациентам обязательно вводят общий наркоз;
- Рассекают брюшную полость в проекции антрального отдела желудка;
- Сливают желудочный сок;
- Выскабливают полипы скальпелем.
- Сохранившиеся фрагменты обязательно отправляют на гистологическое исследование.
Если по результатам гистологического исследования отрицается факт озлокачествления опухоли, то желудок ушивается. При наличии атипичных раковых клеток производят полное удаление желудка или патологических его фрагментов.
Резекция показана и при ущемлении ножки полипа с последующим некрозом тканей желудка.
Коагуляция токами
Электрокоагуляция предполагает ту же технику проведения операции, что и при полипэктомии, только с последующим прижиганием основания полипа специальными щипцами для забора биоптата, которые проводят ток.
Метод предполагает отсутствие постоперационных кровотечений, купирование вторичных воспалений.
Лазерный луч
К аналогичным методам относят и лазерное удаление. Метод не применяется при больших или множественных полипах, новообразованиях на ножке.
Другим недостатком метода является задымленность во время прижигания полипозного компонента, плохая видимость. Во время процедуры полип послойно прижигают, а в дальнейшем удаляют. Цельность полипа редко сохраняется, поэтому биопсический анализ не назначается.
Хирургические методы обычно комбинируют для достижения высоких результатов операции и снижения рисков развития осложнений.
Это важно! Своевременная радикальная коррекция улучшает шансы пациента на скорейшее выздоровление и исключение онкологического заболевания.
Диетическое питание
Во время любых заболеваний желудка, включая полипы антральных отделов желудка, требуется соблюдение адекватного рациона.
Должны быть исключены следующие продукты:
- любой алкоголь;
- копчёности, пресервы, консервация;
- пряности, специи;
- жареное, приготовленное на обилие масла;
- мучные и кондитерские изделия;
- газировка, кислые компоты, морсы, соки.
Важно ввести в рацион больше слизистых супов, каш. Рекомендуется применение молочных продуктов, но не в период осложнений основных заболеваний желудка.
Основная задача диетического питания — снижение нагрузки на слизистые желудка и исключение раздражающих факторов.
Желудочные и кишечные полипы нередко — две сочетанных патологии. Однако признаки при полипах в кишечнике могут несколько отличаться.Нужно ли удалять гиперпластический полип желудка узнайте здесь. Особую опасность представляет увеличение объёма разрастания.
Профилактические мероприятия
Основная профилактика заключается в устранении негативных факторов:
- Неправильное питание;
- Вредные привычки;
- Неактивный образ жизни.
После операции рекомендуется придерживаться смягчающего рациона, и более щадящего в период течения болезни.
Полипы антрального отдела желудка — новообразования, преимущественно, доброкачественного характера. Однако, по мере роста полипов повышаются риски озлокачествления. Единственным методом лечения является хирургическая операция. Чем раньше диагностировано заболевание, тем выше шансы на отдаленные благоприятные прогнозы для пациентов любого возраста.
Как избавиться от полипов в желудке народными средствами читайте в нашей статье здесь.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Будьте здоровы и счастливы!
Афтозные папулы антрального отдела желудка: причины и лечения
Папулами называют патологические новообразования на коже и слизистой оболочке, которые возвышаются над уровнем поверхности.
Что это такое папулы, возникающие в желудке? Так называют эрозивные поражения поверхностной оболочки органа.
Папула желудка – это второе название эрозии органа, которая представляет собой язвенный дефект слизистой способный обостряться при влиянии определенных факторов и заживать, не оставляя рубца на оболочке.
Что такое папулы в желудке и их симптомы
Мнения гастроэнтерологов по поводу того, что эрозия является первичной стадией язвенной болезни желудка, разделились. Некоторые склонны считать, что это так и есть, другие же утверждают, что эрозия является самостоятельной болезненной формой.
Папулы на слизистой оболочке органа напоминают язвочки круглой или неправильной формы и имеют желтый или красный оттенок.
Такое поражение может локализоваться в любом отделе желудочно-кишечного тракта и затрагивает исключительно поверхностный слой органа, не проникая в ткани мышечной пластины.
Папулы бывают одиночными и множественными. Симптомами появления эрозивных дефектов являются:
- сильные боли, которые характеризуются своим постоянством;
- слабость, отсутствие аппетита;
- отрыжка, изжога, приступы тошноты;
- при хронической стадии могут отмечаться желудочные кровотечения;
- анемия;
- стул с примесью крови.
При поражениях такого вида часто наблюдаются болевые ощущения в ночное время.
Лечение папул в желудке – непростая задача, так как в большинстве случаев они проявляются на фоне других заболеваний и терапия, оказывающая местное влияние, лишь на время заживляет поражения.
Причины и диагностика
Эрозию слизистой оболочки можно охарактеризовать, как «разъедание» верхнего слоя органа. Такая патология может быть вызвана многими факторами:
- наличие хронических заболеваний печени;
- сосудистые патологии;
- сахарный диабет;
- ожоги слизистой оболочки химическими парами или жидкостями;
- интоксикация организма;
- оперативное вмешательство в орган;
- частое принятие в пищу слишком острых и/или горячих продуктов;
- некачественное пережевывание пищи;
- вредные привычки (курение, употребление алкогольных напитков);
- попадание желчи в полость органа;
- повышенная кислотность желудочного сока с параллельной резистентностью слизистой оболочки;
- длительный прием НПВС, антибиотиков, сердечных препаратов;
- продолжительное пребывание в стрессовом состоянии.
Врачи утверждают, что папулы желудка не перерождаются в злокачественные образования, но могут появляться параллельно с этими опухолями, а также возникать при воспалениях в кишечнике, печеночной недостаточности, пневмонии и при некоторых сосудисто-сердечных заболеваниях.
Диагностирование эрозии желудка проводится с помощью эндоскопического исследования. Гастрофагодуоденоскопия, взятие кусочка ткани из патогенной зоны для дальнейшего обследования, а также анализ кала на наличие кровяных примесей – этот вариант дает полную картину состояния пациента и делает возможным установить точный диагноз.
Специалисты отмечают, что наличие папул и язв на стенках органа и двенадцатиперстной кишки являются причиной кровотечений в ЖКТ и занимают второе место после язвенной болезни желудка.
Виды эрозийных поражений желудка
Продолжительность проявления симптоматики у пациента зависит от того, какого вида папулы поразили стенку его желудка. Различают папулы:
- По их количеству на поверхности органа:
- одиночные образования (1-3 папулы размещены в разных отделах желудка);
- множественные эрозии (несколько образований, локализующихся в одном месте).
- острая форма характеризуется появлением дефектов, в большинстве случаев, на дне органа или его стенках. Патологические места отмечаются небольшой инфильтрацией лимфоцитами и наличием неглобулярного белка, который образуется из фибриногена;
- хроническая форма проявляется эрозийными образованиями антрального отдела желудка, состоящими из зернистой ткани, выглядят как ярко-красные воспалительные очаги с отекшими мелкими кровеносными сосудами.
Рекомендуем почитать:
- По патологическим особенностям:
- геморрагические (отмечается наличие кровяного слоя на поверхности эрозий);
- поверхностные, плоские или неполные (характеризуются наличием чистого дня дефектов или белого слоя. Эрозия обрамлена воспалительным ободком);
- гиперпластические или полные (папулы размещаются на поверхности складок, внешне схожи с полипами, часто перетекают в хроническую форму).
- афтозные папулы (покрыты желтым налетом, который делает эрозии похожими на афты – белесые, сероватые или желтоватые язвы во рту);
- умбиликальные или называют еще пупковидными (имеют характерную форму с втянутым центром).
Как лечить
Папулы в желудке еще называют гастродуоденальными эрозиями. Гастроэнтерологи отмечают, что это заболевание выявляется у 20% пациентов, проходящих эндоскопическое обследование. Такое поражение слизистой оболочки органа опасно тем, что у человека может открываться бессимптомное внутреннее кровотечение, которое влечет за собой развитие анемии.
Геморрагические папулы могут спровоцировать сильные кровотечения. Они проявляются рвотой и жидким стулом с обильной примесью крови. В таком случае человеку необходима неотложная госпитализация и экстренная помощь специалистов.
Для того, чтобы исключить такие проявления, нужно проводить своевременную диагностику эрозивных поражений. Терапия при патологии является комплексной и направлена не только на удаление симптоматики и аномальных процессов на стенке органа, но и на ликвидацию источника заболевания.
Лечение папул в желудке контролируется регулярной диагностикой – эндоскопией живота. Если заболевание вызвано бактериями Helicobacter, то применяются антибиотики.
В остальных случаях лечить с помощью блокирования Н2— рецепторов, которые также называются гистаминными. Цитопротекторы применяются для быстрого заживления эрозий на слизистой оболочке желудка.Также пациенту может быть назначено лазерное воздействие на патологические места, но данная процедура проводится исключительно в стационаре.
Терапия гастродуоденальных эрозий проводится в комплексе с соблюдением строгой диеты. Иначе добиться желаемого результата будет невозможно.
Диета и профилактика
Строгая диета – это главный этап в лечении внутриоранных образований. Важно приучить себя правильно питаться. Кушать следует малыми порциями 5-6 раз в день. Из рациона необходимо исключить такие продукты:
- шоколад;
- кофе;
- алкогольные, слабоалкогольные напитки;
- цитрусовые;
- жареные, острые блюда;
- продукты с содержанием грубой клетчатки.
В меню должны быть:
- овсяная каша;
- манная каша;
- кисели;
- котлеты на пару;
- запеченные овощи, рыба;
- молочные продукты.
Опыт показал, что большинство эрозийных патологий и язвенные заболевания желудка появляются и обостряются в период сильных стрессов или после пребывания в депрессии. Поэтому важно обходить подобные ситуации, не поддаваться проявлению негативных эмоций. А в качестве профилактики важную роль играет правильное здоровое питание.
Статья проверена редакцией Ссылка на основную публикацию (2 5,00 из 5)
Загрузка… Не нашли подходящий совет? Задайте вопрос эксперту
или смотрите все вопросы…
Пупковидные папулы антрального отдела желудка
Папулами называют патологические новообразования на коже и слизистой оболочке, которые возвышаются над уровнем поверхности.
Что это такое папулы, возникающие в желудке? Так называют эрозивные поражения поверхностной оболочки органа.
Папула желудка – это второе название эрозии органа, которая представляет собой язвенный дефект слизистой способный обостряться при влиянии определенных факторов и заживать, не оставляя рубца на оболочке.
Эрозии антрального отдела желудка что это такое
Эрозия антрального отдела желудка часто наблюдается у людей в активном возрасте, сопровождается болями после еды, тошнотой и отрыжкой.
Поверхностные поражения слизистых оболочек желудка в последние десятилетия наблюдают у все большего количества людей. Основная группа риска – мужчины, которые болеют в 4 раза чаще женщин.
Одна из причин, по которой участились случаи эрозии – возможность визуальной диагностики стенок желудка с применением современной медицинской аппаратуры.
Эрозии желудка
На слизистых под действием ряда причин могут обнаруживаться поражения верхнего покровного слоя, не проникающие в глубину мышечной стенки.
Внешне они выглядят как округлые или овальные участки с полным отсутствием покровного эпителия, иногда их поверхность может кровоточить, но в таком случае под эрозией понимают чистый, не закрытый сгустком, дефект. Часто для описания поражения используют термин «афтозная» (формирующая обесцвеченное пятно с желтоватым ободком).
Язвы имеют диаметр от 0,5 до 15 мм и обнаруживаться в любом отделе желудка. Отношение к эрозии различное – одни специалисты считают ее самостоятельным заболеванием, другие – предшествующим язве состоянием. На практике специалисты часто встречаются с проявлением как эрозии, так и язвенных поражений на одних и тех же участках слизистой желудка и двенадцатиперстной кишки.
Состояние определяется у каждого шестого пациента с жалобами на нарушение пищеварения и болями в желудке, чаще – у лиц, которым более 30 лет, причем чем старше пациент, тем чаще у него выявляется заболевание.
Эрозия желудка что это и почему возникает? Механизм развития патологии до конца не выяснен. Большинство специалистов считает, что под действием определенных причин часть клеток слизистой желудка испытывает кислородное голодание. Под действием этого фактора нарушается воспроизводство клеток слизистой, покровный слой полностью истончается, постепенно образуя участки, лишенные защиты.
Оголенные участки подвергаются действию желудочного сока и отмирают, образуя зоны некроза. Через 10-15 дней они зарастают, не образуя рубцов.
Эрозии могут быть:
- первичными, которые образуются у молодых людей без серьезных заболеваний под действием внешних раздражителей;
- вторичными, и определяться у лиц пожилого возраста на фоне основных патологий.
На хроническое протекание процесса влияет наследственная предрасположенность к нарушению функций слизистой. Клинический опыт показывает, что большая часть эрозий желудка так и остается нераспознанной при жизни (приблизительно у 15% человек).
Причины появления
Хотя механизм развития эрозии остается невыясненным, достаточно четко определены причины, провоцирующие нарушения на стенках желудка.
Одна из версий, которой придерживаются большинство врачей, гласит – причиной нарушения равновесия является поражение слизистой желудка бактерией Хеликобактер Пилори, деятельность которой не может купироваться иммунной системой.
По статистике, в восточноевропейских странах и странах третьего мира зараженность населения этой бактерией составляет 85%, в западноевропейских – от 30%.
Снижение иммунной защиты, в свою очередь, провоцируют:
- пребывание человека в состоянии постоянного жесткого стресса;
- состояние депрессии;
- сильные нервные потрясения;
- пристрастия к определенной пище;
- ожоги на поверхности слизистой из-за нарушения пищевого режима;
- нарушение функций слизистой из-за применения лекарственных средств – нестероидных
- противовоспалительных, антибиотиков, обезболивающих, сердечных и прочих;
- врачебные действия на органах пищеварения;
- хирургические полостные вмешательства;
- употребление алкоголя, курение;
- хронические алкогольные поражения печени и ее недостаточность;
- грыжи в области пищевода;
- воспаления поджелудочной железы;
- отравления солями тяжелых металлов;
- заболевания сердечно-сосудистой системы, которые вызывают недостаточное кровоснабжение внутренних органов, в том числе и слизистой желудка;
- новообразования в органах системы пищеварения.
Такое количество факторов возникновения эрозии говорит о комплексности состояния и недостаточном изучении протекания процессов разрушения слизистой.
Виды патологии
Существует несколько видов эрозий, они различаются способом выявления, местами локализации, количеством поражений, внешним видом при эндоскопическом исследовании.
- острый процесс нарушения функций клеток слизистой появляется на стенках или дне желудка, поверхность полностью лишена эпителия, на дне язвы обнаруживается фибрин;
- хроническая эрозия, или постоянное нарушение слизистого покрова стенок, наличие открытых зон формируется в антральном отделе органа.
Острыми считают эрозии, сроки зарастания которых не более недели, к хроническим – не закрывающиеся более месяца (чаще всего это эрозии антрального отдела желудка).
По количеству определенных образований на слизистых различают:
- единичную (до трех язвочек) в различных зонах органа;
- множественную (более трех) эрозию.
Она бывает:
- геморрагической, может располагаться на поверхности или в глубине тканей;
- поверхностной (острой);
- воспалительной гиперпластической (полной).
Воспалительная эрозия стенок желудка может быть зрелого типа (хронической) – в зоне формируются образования, похожие на полипы, конусовидные, округлые, определяются по верхам желудочных складок. Они наблюдаются в той же форме на протяжении многих лет.
Такие образования часто называют папулами. Они покрыты фибринозным налетом темного цвета – гематином. Полные эрозии желудка выказывают размеры образований 0,3-0,7см.
, слизистая оболочка в большинстве случаев будет покрасневшей, отечной, выпячиваясь в просвет желудка, но в некоторых случаях будет без изменений.
У зрелой эрозии различаются признаки некроза, их наблюдают в фазе обострения. Незрелые выказывают слабые признаки покраснения на верхушках, их можно видеть в фазе ремиссии.
Геморрагическая эрозия желудка выглядит как мелкие точки на слизистой оболочке, до 0,1 мм, глубокие или поверхностные, ярко-красного или вишневого цвета.
Вокруг зоны разрушения – красный гиперемированный ободок, вдвое больше самой эрозии. Яркий цвет — из-за крови или кровяного налета, кровь выделяется по краям.
Наиболее густо точки поражений обнаруживаются в прилегающей к привратнику зоне (подробней можно рассмотреть на фото).В некоторых случаях эрозия выглядит как образования с нечеткими контурами. При возникновении они существуют несколько дней, после устранения причины заживают.
Иногда у пациентов молодого возраста патология может протекать скрыто, без отчетливо выраженной симптоматики.
Лечение эрозий
Терапия патологии зависит от выявляемых симптомов и наличия сопутствующих заболеваний, сходна с терапией гастрита и язвенной болезни. Цель лечения – снятие болезненных симптомов и кровотечений через восстановление целостности слизистой желудка. Комплексность заболевания предполагает системное многокомпонентное лечение:
- консервативное, которое включает в себя медикаментозное и физиотерапевтическое лечение, диету;
- оперативное, которое назначается при массивном кровотечении, при котором невозможно определить причину состояния.
Во многих случаях лечение требует изменения способа жизни – отказа от алкоголя и курения, изменения работы для снижения уровня нервного напряжения.
Медикаментозное лечение направлено на:
- устранение Хеликобактер Пилори с применением комплексного лечения препаратами Де-Нол, Кларитромицин и Амоксициллин, Метронидазол, Омез;
- защиту стенок желудка от агрессии соляной кислоты Фамотидин, Ранитидин, Омепразол;
- урегулирование (снижение) уровня выработки желудочного сока Пантопразол, Рабепразол;
- понижение уровня кислотности в желудке (антациды) – Гастал, Рени, Алмагель, Маалокс;
- обволакивающие средства для защиты стенок желудка (гастропротекторы) Гелусил, Сайтотек;
- стимулирующие моторику органа при постоянной тошноте – Мотилиум;
- успокаивающие – пустырник, валериана;
- общеукрепляющие средства – комплексные витаминные препараты с включением микроэлементов (Дуовит), витаминные комплексы В1-В12, РР.
Необходимым компонентом лечения является установление диеты. Обычно используется стол №1, в случае сопутствующих заболеваний проводится коррекция.
Оперативное лечение применяется в случае сильных кровотечений. Больной подлежит госпитализации в стационар, для остановки кровотечения желудок промывают ледяной водой.
Для купирования последствий потери крови назначают введение плазмы, остановку кровотечения проводят с применением кровоостанавливающих средств – Викасола, Аминкапроновой кислоты. Для урегулирования процесса выработки желудочного сока прописывают Пепсидин и Квамател.
Для остановки кровотечений при геморрагических эрозиях применяют прижигания лазером или радиоволновое лечение. В качестве радикальных мер выполняется полостная операция (удаление части желудка).
Физиотерапевтическое лечение проводится, если кровотечения не наблюдаются. В зависимости от состояния, назначают:
- модулированные токи;
- электрофорез;
- оксигенацию;
- тепловые процедуры;
- различные ванны (радоновые, хвойные, минеральные);
- иглоукалывание.
Контрольные осмотры проводятся ежемесячно, аппаратная диагностика – раз в 2 месяца. Признаками излечения являются:
- улучшение самочувствия;
- отсутствие болевых ощущений;
- снижение отеков и покраснения на оболочках желудка;
- восстановление слизистых.
После восстановления функций слизистых и купирования симптомов эрозии пациент должен придерживаться определенного стиля жизни, который позволит не допускать обострений состояния.
