Высокий СОЭ и воспаление придаточных пазух носа
Содержание
Симптомы и признаки разных видов гайморита у взрослых и детей, диагностика заболевания + фото
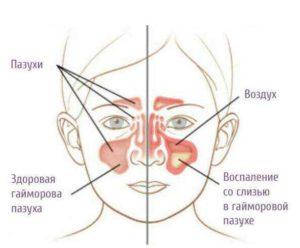
Заложенность носа, головная боль, насморк, общая слабость — это довольно распространённые симптомы, появление которых многие нередко связывают с обычной простудой. Однако подобные признаки могут свидетельствовать и о развитии гайморита. Как же распознать это коварное заболевание?
Что такое гайморит
Гайморит — это воспаление одной или сразу двух верхнечелюстных придаточных пазух носа.
Из всех видов синусита воспаление гайморовых пазух диагностируется чаще всего.
Это заболевание характерно для всех возрастных категорий. Однако у детей до 5 лет встречается редко, так как у малышей синусы ещё недостаточно развиты. У более старших пациентов гайморит часто является осложнением других ЛОР-патологий. Симптомы болезни при этом схожи с проявлениями воспаления у взрослого.
При воспалённых придаточных пазухах наблюдается отёчность, заложенность носа и боль
Основные виды заболевания
Гаймориты различают по течению, причинам, локализации, механизму возникновения и морфологическим изменениям.
Дети чаще болеют острым гайморитом, чем хроническим.
Скрытое течение
Иногда заболевание протекает бессимптомно. Воспаление может проявляться незначительными общими признаками в виде слабости, утомляемости, потери аппетита и при этом не сопровождаться характерными для гайморита местными проявлениями.
Такой вялотекущий процесс чаще всего имеет хронический характер и является одонтогенным, то есть в роли первопричины выступает очаг инфекции в больных зубах. В этом случае необходимо одновременное лечение у отоларинголога и стоматолога. Выявить такой скрытый гайморит можно только с помощью рентгенологического обследования.
Острый гайморит
Симптомы острого гайморита разделяют на местные и общие.
Местные признаки заболевания — таблица
Одним из первых симптомов гайморита является усиливающаяся при надавливании боль в проекции гайморовых пазух
Общие симптомы
С прогрессированием заболевания симптомы нарастают. Общие признаки могут присоединиться позже или же наблюдаться с самого начала воспалительного процесса.
Характерно повышение температуры тела до 38°C, при остром гнойном гайморите — до 39°C.
Лихорадка способна держаться продолжительное время, однако при правильном лечении температура идёт на спад через 2–3 суток от начала терапии.
Кроме того, больного беспокоят признаки общей интоксикации:
- головные боли;
- общая слабость;
- вялость, недомогание;
- тошнота;
- снижение работоспособности;
- потеря аппетита;
- бессонница;
- головокружение.
Хронический гайморит проявляет себя следующими признаками:
- постоянный насморк, который не получается вылечить обычными препаратами от ринита;
- частые или постоянные головные боли тупого характера;
- боли «внутри» глаз, в области переносицы;
- отёчность век, особенно после пробуждения, хронический конъюнктивит;
- постоянный сухой кашель, от которого невозможно избавиться средствами от кашля;
- снижение обоняния и умеренная заложенность носа;
- тошнота и рвотные позывы из-за давления на носоглотку и затруднения оттока секрета из пазух.
Хроническое течение гайморита характеризуется периодами обострения и ремиссии.
В период обострения (в осенне-зимний период в результате переохлаждения или острого инфекционного процесса в организме) температура поднимается до 38°C, у больного начинаются сильные слизистые выделения из носа, которые быстро становятся гнойными, нарастают симптомы общей интоксикации.
Постоянный насморк, который не поддаётся лечению обычными препаратами от ринита и мешает дышать, является показателем хронического гайморита
Запущенная форма хронического гайморита наиболее опасна, так как может приводить к серьёзным осложнениям (менингит и пр.
) При этом пациента беспокоят практически постоянные головные боли, неприятные ощущения в области носа, верхних челюстей, шеи, висков, затылка, переносицы, глаз. Нос сильно заложен, отёк трудно снять сосудосуживающими препаратами.
Долгое время держится субфебрильная температура (37,1 – 38°C). У больного отекают лицо, шея, сильно опухают глаза. Могут присоединяться сопутствующие заболевания — фарингит, ларингит, фронтит, гемисинусит.
Признаки гайморита у детей схожи с симптомами заболевания у взрослых.
- Повышенная температура (38–39°C).
- Вялость, сонливость, отказ от еды.
- Заложенность носа и, как следствие, ротовое дыхание, приводящее к сухому кашлю.
- Густые слизистые или серозно-гнойные выделения жёлто-зелёного или коричневого цвета.
- Боль в области лба, переносицы, зубов.
- Отёчность лица и век со стороны воспалённого синуса или с двух сторон при двустороннем гайморите.
- Гнусавость.
При появлении подобных признаков ребёнка нужно немедленно показать отоларингологу.
Особенности течения болезни у беременных
Гайморит для будущей мамы особенно опасен. В результате нарушения носового дыхания из-за отёка слизистой носа страдает общее состояние женщины и ребёнка.
Недостаток кислорода может привести к гипоксии, что грозит необратимыми нарушениями в развитии внутренних органов плода.
Поэтому любое простудное заболевание нужно своевременно и адекватно лечить и вовремя санировать очаги хронической инфекции — больные зубы или патологии ЛОР-органов. Основные симптомы гайморита при беременности такие же, как и у других людей.
Диагностика
Самостоятельно определить гайморит на ранних стадиях очень сложно. Заболевание «маскируется» под ринит или ОРВИ. Даже с присоединением болей человек может ошибочно полагать, что у него обычная мигрень.
Отличия от ринита
Отличить гайморит от ринита можно, проанализировав симптомы заболевания.
- Обычный ринит хорошо поддаётся терапии сосудосуживающими и противовоспалительными препаратами для назального применения. При гайморите такие лекарства приносят лишь временное облегчение.
- Выделения из носа при гайморите густые, тяжело отходят, обоняние полностью или частично пропадает. Тогда как при рините слизь светлая.
- При гайморите к тяжести в голове присоединяются сильная головная боль, чувство распирания в области гайморовых пазух, отёк лица.
- Симптомы воспаления верхнечелюстных придаточных пазух носа усиливаются к вечеру, добавляются признаки интоксикации организма: слабость, головокружение, тошнота.
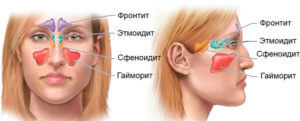
Синусит — это общее понятие, означающее воспаление одного или сразу нескольких синусов — придаточных пазух носа.
Синусит — воспаление слизистой оболочки одной или нескольких придаточных пазух носа
Синуситы различают по месту локализации:
- гайморит — воспаление слизистой оболочки верхнечелюстной пазухи;
- фронтит — воспаление слизистой оболочки лобной придаточной пазухи;
- этмоидит — воспаление слизистой оболочки ячеек решетчатой кости;
- сфеноидит — воспаление клиновидной пазухи;
- пансинусит — воспаление всех придаточных пазух;
- гемисинусит — воспалительный процесс в придаточных пазухах с одной стороны (правосторонний, левосторонний);
- риносинусит — сочетание воспаления слизистой оболочки полости носа и околоносовых пазух.
Таким образом, при гайморите болевые ощущения сконцентрированы в области верхней челюсти, при других синуситах локализация болей зависит от месторасположения пазухи, в которой происходит воспаление.
Врачебная диагностика гайморита
Диагноз «гайморит» отоларинголог ставит на основании истории болезни, анализа клинической картины и инструментального обследования пациента. Врач проводит опрос больного, уточняет симптомы, осуществляет риноскопию (осмотр слизистой оболочки носовых ходов с помощью специальных носовых зеркал на наличие и характер выделений).
Рентгеновский снимок верхнечелюстных пазух, на котором имеется затемнение с одной стороны, что свидетельствует об одностороннем гайморите
Для уточнения диагноза применяют следующие обследования:
- Рентгенография (рентген) помогает обнаружить затемнения в области верхнечелюстных синусов, утолщение внутренней оболочки гайморовой пазухи, диффузное помутнение.
- Компьютерная томография (КТ) — позволяет сделать детальные снимки полости носа и придаточных пазух, выявить отёк, воспаление, наличие грибковой инфекции.
С помощью КТ можно обнаружить высокий уровень жидкости в придаточных пазухах, а также получить данные об особенностях анатомического строения или различных изменениях в синусах.
- МРТ — используют для дифференциации воспалительного процесса, исключения грибкового гайморита, выявления опухолей и осложнений верхнечелюстного синусита.
- УЗИ (ультразвуковое исследование) — помогает обнаружить жидкость в полости пазухи и оценить степень утолщения слизистой и состояние мягких тканей.
Лабораторные исследования:
- Бактериальный посев — для определения возбудителя болезни и установления его чувствительности к антибиотикам.
- Клинический анализ крови — для подтверждения наличия инфекции в организме. У больного в крови увеличена СОЭ и наблюдается лейкоцитоз — повышение уровня лейкоцитов.
- Цитологическое исследование выделений из носа — для выявления точной причины заболевания:
- повышенные базофилы и эозинофилы говорят об аллергической природе гайморита;
- высокий уровень нейтрофилов свидетельствует об остром инфекционном процессе;
- лимфоцитоз (высокий уровень лимфоцитов) указывает на хронический характер болезни.
Гайморит — коварное заболевание, опасное своим затяжным характером и возможными осложнениями. Своевременное обращение к врачу позволит вовремя поставить правильный диагноз и начать адекватное лечение. Поэтому не стоит затягивать с визитом к отоларингологу. Здоровья вам и вашим близким!
- Елена Фролова
- Распечатать
Кровь при гайморите: показатели анализа у взрослых женщин, СОЭ
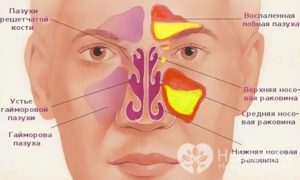
Гайморит – воспалительный процесс, поражающий слизистую оболочку в верхнечелюстных пазухах человеческого носа. Своевременное проведение диагностики поможет на ранних стадиях определить заболевание. Для уточнения диагноза нужно пройти полное обследование, позволяющее получить полную клиническую картину болезни.
При острой и хронической стадии гайморита может понадобиться проведение не только внешнего осмотра и функционального обследования, но также ряд лабораторных анализов. Сюда относятся анализы крови.
Они могут предоставить специалистам достаточно подробную информацию про имеющийся воспалительный процесс и особенности его течения.
Общий анализ крови
При гайморите нужно не только пройти основные функциональные обследования, но и сдать целый ряд анализов. В первую очередь врачу предстоит оценить скорость оседания эритроцитов крови. Этот показатель свидетельствует про уровень воспалительного процесса. Точность, сделанных на основе общего анализа крови, выводов поможет подтвердить уровень С-реактивного белка.
Однако эти анализы не являются специфическими и дают информацию лишь о наличии какого-то воспаления в организме человека. Не обязательно повышенные показатели свидетельствуют о заболевании гайморовых пазух. Поэтому наряду с общими лабораторными анализами, пациенту нужно пройти ряд функциональных обследований.
При острой форме гайморита, больному нужно выполнить исследование иммунодефицита.
Анализ по исследованию состояния иммунной системы назначается лишь в случае хронической формы заболевания. Также врач может настаивать на выполнении этой процедуры при частом повторении воспаления околоносовых путей, не реже трех раз в течение года.
Исследование на иммунодефицит включает проведение следующего ряда анализов:
- на ВИЧ;
- серологические исследования;
- на иммуноглобулины.
После получения результатов анализов, пациента направляют на проведение цитологического исследования. Эта процедура поможет специалистам определить содержимое слизистого секрета.
Рекомендуем также изучить информацию о пристеночном гайморите по этой ссылке.
О чем говорят показатели
проведение клинического анализа крови позволяет специалисту определить воспаление на ранних стадиях развития. благодаря результатам этого исследования, пациенту назначается ряд диагностических и профилактических процедур.
кровь является лучшим отражением каких-либо изменений в состоянии здоровья.
любое нарушение, будь-то аллергический или воспалительный процесс, обязательно отразится на показателях общего анализа крови в виде отклонения от нормы показателей моноцитов и лейкоцитов.
что способствует проявлению аллергического гайморита узнаете тут.
сдать кровь на лабораторное исследование следует как можно быстрее. такое обследование позволяет исключить риск развития осложнений, а также своевременно отреагировать на воспалительный процесс в слизистой верхнечелюстных пазух.
при гайморите можно увидеть следующие показатели общего анализа крови:
- повышение соэ – у мужчин показатель может находиться в пределах 9 мм/ч, а у женщин несколько выше нормы в 7-14 мм/ч.
- лейкоцитоз – существенное повышение уровня лейкоцитов по сравнению с нормой 5-9х109л.
- моноцитоз – показатель превышает 11%, что свидетельствует о развитии воспалительного процесса в слизистой.
одновременно с этими изменениями, обратите внимание на уровень нейтрофилов, который расскажет о степени воспаления:
- 1-5% начальный уровень.
- 1-5% палочкоядерные.
- 40-70% сегментоядерные.
при повышении этих показателей выше допустимой нормы, можно сделать выводы о развитии бактериального гайморита.
общий анализ крови не может говорить о конкретном заболевании, так как изменения состава физиологических жидкостей свидетельствуют лишь про отклонение состояния здоровья от нормы. однако результат клинического исследования служит прямым показанием к проведению дополнительных функциональных обследований.
могут ли быть хорошие показатели при гайморите
лабораторный анализ крови дает специалисту всестороннюю оценку состояния пациента. физиологические жидкости первыми реагируют на воспаление, поэтому позволяют вовремя среагировать на развитие болезни еще до проявления первых симптомов гайморита. рассчитывать на хорошие результаты клинических анализов крови при остром гайморите или хроническом не приходится.
при обращении к врачу с жалобами на ухудшение самочувствия, специалист первым делом направляет пациента на общий анализ крови. это исследование позволяет определить воспаление на самых ранних стадиях.
бак посев из носа или мазок – риноцитограмма
Риноцитограмма – цитологическое исследование слизистых выделений из носа, которое проводится посредством мазка. Бак посев позволяет определить точную причину возникновения насморка у взрослого и назначить наиболее эффективное лечение.
Риноцитограмма назначается преимущественно в случае длительного насморка или рецидивирующих поражений верхних дыхательных путей инфекцией.
В носовой полости человека обычно находятся стафилококки – Staphylococcus epidermidis. При развитии воспалительного процесса, у некоторых пациентов, наблюдается активное развитие патогенной бактерии Staphylococcus aureus – золотистый стафилококк. Эта бактерия является возбудителем различных заболеваний.
Всю информацию о правостороннем гайморите найдете в данном материале.
Подготовка
Для достоверных результатов риноцитограммы, важно правильно подготовиться к процедуре забора биоматериалов.
Перед сбором анализа нужно сделать следующее:
- прекратить употребление противомикробных препаратов за 5 дней до взятия мазка;
- на протяжении 1-2 суток не подвергать слизистую носа обработке гормональными, сосудосужающими или антибактериальными средствами;
- на протяжении суток отказаться от промывания носовых пазух и ходов;
- непосредственно в день проведения исследования отказаться от чистки зубов и употребления пищи.
Перед проведением риноцитограммы не рекомендуется пить какие-либо жидкости, кроме чистой воды.
Более подробно о причинах возникновения катарального гайморита изложено в этой статье.
Как проводится
Цитологическое исследование проводится согласно следующему алгоритму:
- Пациент немного отклоняет голову назад, чтобы лаборанту было удобно взять биоматериал из носовой полости. Для этого используется специальная щеточка или ватный тампон.
- Аналогичные действия проводятся со второй ноздрей.
- Полученные биологические материалы помещаются в контейнер с благоприятной для развития и размножения патогенных микроорганизмов средой.
Расшифровка и отклонения
В исследовании результатов риноцитограммы особенно пристальное внимание стоит уделить следующим показателям:
- эозинофилы – 0,5-5%;
- лимфоциты – 0-10%;
- моноциты – 0-10%;
- палочкоядерные нейтрофилы – 1-5%;
- сегментоядерные нейтрофилы – 47-72%.
На протяжении суток концентрация и соотношение патогенной микрофлоры в слизистых оболочках носа может изменяться. Утром и вечером эти показатели существенно ниже, чем аналогичные характеристики в ночное время.
О том, что может означать заложенности уха при гайморите рассказано здесь.
Эндоскопия гайморовой пазухи
Эндоскопия – современная методика исследования, основанная на изучении естественных полостей организма с помощью эндоскопа. Благодаря миниатюрной камере и оптоволоконной оптической системе, специалист может собственными глазами оценить состояние слизистой носа и степень ее воспаления.
Обычно эндоскопия проводится для достижения следующих целей:
- уровень отека;
- полнокровие сосудистых систем;
- наличие гноя или физиологической жидкости в пазухах;
- обнаружение полипов, кист или аномальных разрастаний ткани, которые свидетельствуют о прогрессировании полипозного гайморита.
Также эндоскопия может применяться для забора биологического материала, позволяющего провести бактериологическое исследование. Такой анализ поможет определить возбудитель гайморита и назначить наиболее действенное лечение.
Пункция придаточных пазух носа
Одним из самых достоверных методов диагностики гайморита является пункция придаточных пазух носа. Процедура проводится под местной анестезией, обеспечивающей минимизацию рисков и безболезненность прокола.
За счет введения препарата также наступает анемизация слизистой оболочки, что улучшает отток жидкости естественным соустьем пазухи.
После прокола осуществляется отсасывание содержащихся в носовой полости физиологических жидкостей или промывание придаточных пазух от последствий экссудативного гайморита.
В данном видео вы уведите подробный разбор показателей общего анализа крови.
Выводы
- Гайморит – поражающий слизистую оболочку верхнечелюстных пазух носа воспалительный процесс. Его диагностика производится за счет клинического анализа крови и ряда функциональных обследований.
- При повторении заболевания более 4 раз за год, рекомендуется пройти исследование на иммунодефицит.
- Общий анализ крови и температура при гайморите могут говорить о наличии в организме воспалительного процесса, но не позволяют поставить определенный диагноз.
- Наиболее информативными методами диагностики являются риноцитограмма, эндоскопия и пункция придаточных пазух носа.
Анализ крови при гайморите: 2 ключевых показателя наличия воспаления
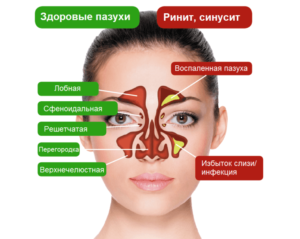
Гайморит — это воспаление гайморовых пазух носа. Данное заболевание является частным случаем синусита. Это не самая опасная болезнь на сегодняшний день.
Прогноз, при своевременно начатом лечении, благоприятный. Вероятность появления серьезных осложнений и ущерба для здоровья не так велика.
Но это справедливо только для тех случаев, в которых терапия заболевания была начата вовремя и была правильной.
Несмотря на невысокую угрозу для жизни, при первых признаках гайморита стоит обратиться за квалифицированной помощью в ближайшую поликлинику. Поскольку при отсутствии лечения гайморит может перейти в хроническую форму. Также в такой ситуации не исключено развитие разнообразных осложнений.
Гайморит обычно лечится амбулаторно. Основой терапии данного заболевания являются лекарственные препараты. Ни в коем случае не следует лечить такую болезнь самостоятельно.
Гайморит может быть спровоцирован самыми разнообразными факторами:
- травмы носа;
- вирусные, грибковые и бактериальные инфекции;
- кариес зубов верхней челюсти;
- воспалительные процессы, проходящие близко от гайморовой пазухи;
- длительный аллергический ринит;
- последствия операции на носовой перегородке.
Наиболее часто гайморит развивается на фоне инфекционных заболеваний ЛОР-органов (насморк, риниты, ОРВИ). Иммунитет человека в такие моменты ослаблен, ввиду чего открываются возможности для попадания в гайморову пазуху болезнетворных микроорганизмов.
В норме гайморова пазуха и другие придаточные пазухи носа играют важную для организма и его иммунитета роль. Воздух, вдыхаемый через нос, увлажняется и согревается, что обеспечивает его свободное и безопасное прохождение по нижним дыхательным путям.
Самое важное в терапии гайморита — это своевременно поставленный диагноз и адекватное ему лечение. Для уточнения и дифференциации диагноза используются различные методы.
Анализ крови при гайморите
При гайморите анализ крови помогает установить, что в организме есть воспалительный процесс. Иногда с помощью данного способа диагностики можно установить, какого рода инфекция явилась причиной развития воспаления гайморовых пазух.
Общий анализ крови может выявить признаки, свидетельствующие о наличии микроорганизмов, вызывающих это заболевание, еще до появления характерных для него симптомов, например, головной боли.
Наиболее часто анализ крови используется для того, чтобы узнать о наличии или об отсутствии воспалительных процессов в организме больного. Такую информацию можно получить, проведя исследование белых кровяных телец или лейкоцитов. При увеличении количества лейкоцитов в крови выше нормы можно с большой степенью уверенности говорить о присутствии воспалительного процесса в организме.
Также на возникновение воспаления и проникновение инфекции в организм может указывать повышенный показатель скорости оседания эритроцитов. СОЭ при гайморите повышена за счет воспалительного процесса в придаточных пазухах носа.Кровь для исследования могут брать из безымянного пальца левой руки. Сдавать общий анализ крови рекомендуется натощак.
Симптомы гайморита
Главными и наиболее характерными симптомами гайморита являются заложенность носа и чувство болезненного распирания в проекции гайморовых пазух, сопровождающееся головной болью.
При воспалении гайморовых пазух, болевые ощущения локализуются в области вокруг носа и глаз. Уровень болевых ощущений может быть очень высок. В таких случаях не запрещается использовать анальгетики.
Со временем четкая локализация боли обычно проходит и начинает болеть вся голова.
Нередко бывает так, что головную боль при гайморите путают с болевым синдромом при мигрени. Однако при мигрени боль чаще поражает височную область, тогда как гайморит ощущается в области вокруг носа и глаз. К тому же среди других симптомов мигрени есть тошнота, доходящая до рвоты. Такие проявления не слишком характерны для гайморита.
Неприятные ощущения, боль и дискомфорт могут усиливаться при наклоне туловища вперед, а также при резких движениях головы. Для того, чтобы снизить неприятные ощущения, больным необходим покой. Желателен постельный режим.
Головная боль при данном заболевании появляется вследствие определенных причин. Экссудат постепенно заполняет гайморову пазуху и его давление на стенки пазухи начинает вызывать неприятные ощущения. Затем дискомфорт переходит в боль.
Среди других симптомов гайморита можно отметить:
- отек мягких тканей лица;
- покраснение глаз;
- выделения из носа;
- заложенность носа;
- повышенная температура тела;
- озноб;
- возможен дискомфорт в горле.
В случае обнаружения похожих симптомов, следует немедленно обратиться за профессиональной помощью в ближайшую клинику и провести все необходимые исследования для подтверждения или опровержения диагноза.
Лечение гайморита
Лечение гайморита сегодня заключается в приеме назначенных врачом препаратов. Для терапии гайморита обыкновенно используется несколько препаратов. Антимикробные средства позволяют уменьшить воспаление в пазухах носа. Антигистаминные средства уменьшают проявление многих неприятных симптомов данного заболевания.
Какие медикаменты принимают при бактериальном гайморите?
Антибиотики следует пить курсом, который назначен квалифицированным врачом. Обычно длительность курса составляет 1 — 2 недели. Ни в коем случае нельзя лечить гайморит антибиотиками самостоятельно. Подобные препараты должен назначать врач.
Антигистаминные средства также назначаются врачом. Однако они не так опасны, как антибиотики.
Не исключено использование сосудосуживающих капель для носа. Однако такими средствами не стоит злоупотреблять. Наиболее эффективным может стать использование капель для снятия отека в носовой полости, а затем промывание придаточных пазух носа теплым солевым раствором. Есть также специальные аптечные смеси, из которых можно приготовить раствор для промывания носовой полости.
Другие средства лечения
При запущенном гайморите может возникнуть необходимость в небольшом хирургическом вмешательстве. Пункция придаточных пазух носа позволяет вывести гной, что уменьшит боль и отек. Такая процедура не слишком приятна, но не представляет никакой опасности и может значительно ускорить выздоровление.
Также пункция гайморовых пазух носа может проводиться для снижения риска возникновения осложнений.
Народная медицина
Средства народной медицины могут использоваться для лечения гайморита только в качестве дополнительных средств или для облегчения некоторых неприятных симптомов. Методы народной медицины не смогут заменить полноценную антибактериальную терапию. Использование исключительно таких средств для лечения гайморита может привести к неприятным последствиям для здоровья.
Возможные осложнения
Гайморит не является заболеванием, которое может угрожать жизни пациента. Однако, так как все ткани и органы головы и шеи расположены близко, то вероятен перенос воспаления на близлежащие органы. Свою роль в этом процессе может сыграть и обильное кровоснабжение данных анатомических областей.
Наиболее опасными осложнения при гайморите считаются менингит, менингоэнцефалит и отек мозга. При менингите происходит воспаление оболочек головного мозга.
При этом появляются такие симптомы, как:
- сильная головная боль;
- тошнота;
- рвота;
- высокая температура тела.
Те же симптомы можно видеть и при возникновении менингоэнцефалита — воспаления оболочки и вещества головного мозга. Оба этих заболевания крайне опасны. Даже при своевременно начатом лечении высок риск инвалидности или, в редких случаях, гибели пациента. Эти заболевания могут развиться в течение нескольких часов и так же быстро убить человека.
Еще одним возможным осложнением является переход гайморита в хроническую форму. Такое заболевание с трудом поддается терапии даже сильными антибиотиками и может мучить пациента на протяжении всей жизни.
Вред самолечения при гайморите
Так как одним из ключевых компонентов успешного лечения бактериального гайморита является антибактериальная терапия, то при бесконтрольном приеме таких препаратов могут появиться различные проблемы со здоровьем.
Слишком длительный прием антибиотиков может приводить к поражению печени и других внутренних органов человека.
При этом вероятно возникновение дисбактериоза, нарушение работы желудочно-кишечного тракта, а также снижение общего иммунитета.
При проведении антибактериальной терапии обязательно необходимо придерживаться курса. Прием препаратов должен длиться именно столько, сколько посоветовал врач.Если отменить прием антибиотиков раньше срока, то существует возможность не полного уничтожения болезнетворных микроорганизмов, что чревато оставленным очагом воспаления в гайморовых пазухах.
Из-за этого гайморит может вскоре вернуться или перейти в хроническую форму.
Если же лечение по назначению врача вовсе не проводилось, и больной пользовался средствами исключительно народной медицины, то последствия могут быть еще плачевнее.
Воспаление в гайморовой пазухе достигнет пика и начнет распространяться на соседние ткани. Вследствие этого возможно возникновение таких заболеваний, как менингит и менингоэнцефалит.
Эти болезни крайне неприятны, их сложно лечить и они могут привести к инвалидизации или летальному исходу.
Заключение
Общий анализ крови при гайморите может выявить воспалительный процесс в организме и его примерную тяжесть. Также, анализ крови поможет выяснить, какого рода инфекция привела к воспалению. Это позволит начать лечение своевременно и самыми подходящими для каждого случая средствами. Исследование анализов при гайморите может значительно сократить время лечения болезни.
Гайморит не является опасной болезнью, однако заниматься самолечением такого заболевания не стоит. Риск возникновения осложнений слишком велик. Правильное лечение гайморита довольно простое и не требует особенных усилий или терпения от пациентов. Достаточно принимать назначенные врачом препараты и все будет хорошо.
Оценка статьи:
(6 5,00 из 5)
Загрузка…
Анализ крови при гайморите: как проводиться и что показывает
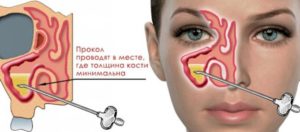
Объективное обследование верхнечелюстных пазух включает комплексные методики. Анализ крови при гайморите — один из этапов обследования внутренних отделов носовой полости. Лабораторная процедура назначается специалистом в медицинском учреждении. Что показывает анализ, и для каких целей он проводится, на эти и сопутствующие вопросы постараемся ответить в этой статье.
Для чего проводится анализ крови?
Анализ крови — это один из главных методов обследования здоровья человека. Благодаря лабораторной диагностике можно выявить различные патологии и воспалительные процессы внутренних органов.
При гайморите анализ крови также считается немаловажной процедурой. Дело в том, что при визуальном осмотре и рентгенологическом методе, специалист не всегда может обнаружить застой в пазухах носа, а также выявить патологию на начальной стадии ее развития.
Анализ крови при гайморовых воспалительных процессах позволит определить происхождение и тяжесть инфекции. Помимо этого, с использованием лабораторной диагностики можно будет отследить динамику курса лечения и при необходимости изменить его направление.
Показания для лабораторного исследования
Выявить патологию гайморовых пазух достаточно сложная задача, особенно у взрослых людей. Дело в том, что первичные признаки болезни очень схожи с обычными простудными заболеваниями. Для того чтобы правильно поставить диагноз специалист сначала внимательно выслушивает жалобы пациента, обращает внимание на анамнез и проводит визуальный осмотр.
Клиническая картина, которая может говорить о наличии гайморита, имеет следующие симптомы:
- головокружение и боль в лобной части при наклонах головы;
- гнойные выделения в пазухе носа;
- заложенность в носовой полости, особенно когда отсутствует проходимость воздуха в одной ноздре;
- болевые ощущения при нажатии внутренних уголков глаз;
- общее недомогание организма;
- температура тела постоянно держится в пределах — 37 градусов.
При наличии этих показателей, врач назначает лабораторный анализ, который подтвердит гайморит и выявит очаг его возникновения.
Как проводится анализ крови?
Для того чтобы сдать анализа, не требуется специальной подготовки. Как правило, забор крови проводится в процедурном кабинете, в утренние часы, на голодный желудок. Чтобы получить показатели общего анализа, у пациента кровь забирается из пальца. Если же специалист назначает общее исследование с широким спектром, кровь берется из вены.
В первом случае процедура проводится в следующем порядке:
- Врач, смоченным тампоном в спиртовом растворе протирает безымянный палец пациента.
- Быстрым движением при помощи скарификатора прокалывается подушечка пальца.
- Появившиеся капли крови собираются специальной пипеткой, в виде длинной стеклянной трубочки.
После этого кровь переливается в лабораторную колбу, где она и будет храниться до исследования.
Кровь из вены берется только в крайних случаях. Для этого у пациента сначала жгутом сдавливается предплечье, а затем в обеззараживающем участке локтевого сгиба выполняется укол полой иглой. Полученная кровь также помещается в пробирку.
Что показывает анализ?
Исследование крови проводится в лабораторном кабинете при помощи микроскопа или экспресс-анализа. Каждый вариант способен дать результат, соответствующий действительности состояния здоровья человека.
Единственным отличием является то, что экспресс-тест проводится значительно быстрее.
Такая особенность позволяет получить результат анализов моментально в тех случаях, когда требуется неотложное хирургическое вмешательство при гайморите.
После проведения анализа, в медицинский лист вносятся такие показатели крови:
- Гемоглобин. По его уровню определяется скорость кислородного перемещения по кровеносным сосудам.
- Тромбоциты. По полученному результату можно будет определить, есть ли воспалительные процессы в организме человека.
- Скорость оседания эритроцитов (СОЭ). Этот показатель будет говорить о том, какая инфекция поспособствовала развитию гайморита.
- Лейкоциты. По этим клеткам определяется работа иммунитета.
- Базофилы. Их наличие будет говорить о том, есть ли аллергических реакциях в организме человека.
По полученным параметрам, специалист сможет составить правильную картину о состоянии здоровья человека. А также определить, есть ли вероятность прогрессирования гайморита.
Какие показатели подтверждают наличие гайморита?
Безусловно, о более подробных результатах анализа может сообщить только врач. Однако зная несколько параметров, можно самостоятельно определить, есть ли гнойное воспаление в придаточных пазухах носовой полости. О наличии гайморита будут говорить следующие изменения в крови:
- Количество лейкоцитов превышает допустимой нормы — 9 х 10⁹/л.
- СОЭ при гайморите составляет 10–15 и выше.
- Моноцитоз в пределах — 11%.
Стоит также обратить внимание и на количество палочкоядерных клеток, которые выполняют защитные функции организма от опасных очагов инфекции.
Расшифровка нейтрофилеза:
- От 1 до 5% диагностируется начальная стадия воспалительного процесса.
- Палочкоядерные клетки в пределах 1–5% свидетельствуют о потенциальной угрозе здоровью человека.
- Сегментоядерные клетки в количестве от 40 до 70% будут говорить о запущенности болезни, которая требует незамедлительного лечения.
Вышеперечисленные показатели будут свидетельствовать о гайморите, который развился от бактериальной инфекции.
Если же человек болеет вирусным синуситом, формула его анализа будет немного другая. В этом случае значения лимфоцитов и моноцитов будут сильно превышать установленные значения, а эритроциты и лейкоциты останутся в допустимых нормах.
Лабораторные исследования могут выявить воспалительные процессы, на начальных стадиях их прогрессирования. Поэтому при первых признаках ринита или синусита, не стоит заниматься домашним самолечением, а стоит незамедлительно обратиться к отоларингологу. Только в этом случае, пройдя все процедуры, можно будет победить недуг, без дальнейшего его осложнения.
Юлия Калашник
Соэ при гайморите
Гайморит у детей встречается очень часто, причем он развивается чуть ли не при любой простуде и ОРВИ. Необходимо немедленно приступать к лечению заболевания, чтобы оно не переросло в хроническую форму и не оказало негативного воздействия на неокрепший организм ребенка.
Заболевание нередко сопровождается таким явлением, как повышенная скорость оседания эритроцитов (СОЭ). Увеличение скорости происходит из-за имеющихся патологий и воспалительных процессов, поэтому нужно обязательно обратить внимание на подобный симптом и принять необходимые меры для нормализации состояния здоровья.
Соэ при гайморите может расти не сразу, а только спустя несколько дней после начала болезни, но давайте обо всем по порядку.
У маленьких детей довольно часто развивается гайморит
Что такое СОЭ, норма и патологии
Скорость оседания эритроцитов – это показатель, определяющий движение эритроцитов в определенных обстоятельствах. Эритроциты представляют собой кровяные тельца, которые занимают примерно четвертую часть всех клеток в теле человека.
Показатель скорости этих клеток позволяет выяснить несколько важных аспектов:
- Определение ответной реакции организма при лечении артритов, туберкулеза, гайморита и других опасных недугов.
- Диагностирование заболеваний, которые протекают со скрытыми симптомами.
- Установление точного диагноза, когда это не удалось сделать при стандартном осмотре пациента.
Скорость оседания эритроцитов — важный показатель, который может указать на наличие воспалительного процесса в организме
Следует отметить, что норма СОЭ не является постоянной величиной, так как она варьируется в зависимости от возраста ребенка. Вот приблизительные показатели нормы скорости оседания эритроцитов у детей:
- Новорожденный младенец: 0-2 мм/ч.
- Ребенок в возрасте 2-6 месяцев: 4-6 мм/ч.
- Возраст до одного года: 3-10 мм/ч.
- От одного года до 5 лет: 5-11 мм/ч.
- От 6 до 14 лет: 4-12 мм/ч.
- Дети в возрасте старше 14 лет: 1-15 мм/ч.
Следует понимать, что эти показатели могут изменяться в результате определенных заболеваний и патологий. Любые изменения должны обратить на себя внимание врачей, проводится дополнительная диагностика.
Существуют определенные нормы показателей СОЭ в зависимости от возраста ребенка
Заболевания, при которых СОЭ увеличивается
Необходимо помнить о том, что показатели СОЭ могут увеличиваться при наличии различных заболеваний:
- Болезни печени: гепатиты, фиброз, гепатоз и др.
- Заболевания крови: анемия, лейкоз, вакеза, агранулоцитоз и пр.
- Заболевания, сопровождающиеся воспалительным процессом: грипп, гайморит, пневмония.
- Инфекции мочевыводящих путей, например, цистит.
СОЭ увеличивается и в результате других заболеваний: болезни печени, крови, инфекции мочевыводящих путей
Показатели могут увеличиваться в 3-5 и более раз в зависимости от течения болезни. К примеру, нередко можно наблюдать ситуацию, когда у ребенка после гайморита СОЭ 40 мм/ч, и такое явление ни в коем случае нельзя игнорировать. Это означает, что воспалительный процесс продолжается, и требуется немедленное лечение, даже если внешне кажется, что заболевание уже позади.
Важно: повышенные показатели СОЭ характерны для всех инфекционных процессов, поэтому неудивительно, что при ОРВИ, гриппе, бронхите также можно наблюдать скорость оседания более 80-100 мм/ч.
Другие симптомы гайморита
Зачастую родители не сразу догадываются о развитии гайморита у их ребенка, поскольку проявления болезни во многом схожи с симптомами обычной простуды. Кроме того, еще рано говорить о каких-либо показателях СОЭ, так как родители не ведут своего малыша в больницу, пытаясь самостоятельно справиться с возникшими проблемами.
Первые симптомы гайморита у детей во многом схожи с проявлениями обычной простуды
Однако настоятельно рекомендуется обратить внимание на следующие признаки, которые ясно указывают на развитие воспаления в гайморовых пазухах:
- Боль в области лба и переносицы.
- Зубная боль.
- Затрудненность дыхания через нос, в связи с чем дите начинает дышать только ртом.
- Отделяемое из носа становится желтоватого оттенка.
- Кашель.
Нельзя оставлять без внимания такие симптомы, но следует сразу обратиться в детскую поликлинику.
Гайморит сопровождается сильным насморком, болями в области головы, гнойным отделяемым из носа
Лечение болезни: общие факты
По отзывам, которые люди оставляют в интернете, можно понять, какое примерно лечение гайморита у детей проводится в настоящее время. Прежде всего, такая терапия направлена на устранение причины заболевания, и только потом на уменьшение его проявлений.
Главный акцент сделан на лечении натуральными средствами и препаратами на основе морской соли, промывании носа по Проетцу, а антибиотики и другие сильнодействующие средства используют только в крайнем случае.
Пункция гайморовой пазухи также осуществляется только при возможном развитии осложнений, когда по-другому не удается остановить гнойные процессы. Отзывы людей подтверждают тот факт, что гайморит у детей успешно лечится разными методами, поэтому следует приложить все усилия для того, чтобы ваш ребенок был абсолютно счастливым и не испытывал никаких проблем со здоровьем.
Промывание носа можно осуществлять в домашних условиях или же с помощью специалистов
Как понизить показатели Соэ при гайморите?
Нужно осознавать тот факт, что показатели скорости оседания эритроцитов не следует понижать намеренно. Если вы выяснили причину повышения таких показателей, и это действительно гайморит, то необходимо направить все силы на лечение данного заболевания.
Когда болезнь пройдет, нормализуются и показатели СОЭ, хотя это может произойти через несколько дней после окончательного выздоровления. Не стоит пугаться этих показателей, только квалифицированный врач сможет дать объективную оценку состояния здоровья вашего малыша.
Нельзя не отметить и то, что иногда СОЭ повышается из-за плотного завтрака непосредственно перед обследованием, аллергических реакций, строгой диеты. Поэтому обращайте внимание на все факторы, которые могут спровоцировать повышение нормальных показателей, и следуйте всем рекомендациям лечащего доктора.
Гайморит у детей обязательно следует лечить, тогда и показатели СОЭ придут в норму
Как избавиться от гайморита ребенку?
Как уже было сказано выше, детям важно принимать натуральные средства для лечения болезни, хотя в тяжелых случаях невозможно обойтись и без антибиотиков. Вот самые приемлемые для детей способы избавления от воспаления придаточных пазух носа:
- Промывание носа антисептическими растворами. Идеально подходит Фурациллин, в то же время не рекомендуется применять его при гнойной стадии недуга.
- Промывание по Проетцу (метод, больше известный под названием «кукушка»).
- Специальные капли в нос, которые безопасны для детей. Например, Назол-Беби, Аква Марис, Аквалор Беби и др.
- Физиопроцедуры. Для устранения воспалительной реакции рекомендуются такие физиопроцедуры, как ультразвук, УВЧ, УФО и пр.
- Жаропонижающие средства. Скачки температуры у ребенка при гайморите являются негативным симптомом, с которым следует бороться. Хорошо помогает Парацетамол и Ибупрофен, Вибуркол, при этом запрещено использовать Аспирин и другие препараты на его основе.
Для лечения гайморита можно использовать безопасные капли Долфин, Аква Марис, Назол Беби и пр.
Если консервативная терапия не продемонстрировала желаемых результатов, единственным выходом из сложившейся ситуации является прокол в области гайморовой пазухи. Такая процедура является неприятной и болезненной, однако она позволяет избавиться от гнойного процесса, что спасет жизнь вашему ребенку.
Гайморит у детей нередко вызывает повышение показателей СОЭ, и это обычное явление, поэтому немедленно приступайте к лечению заболевания, а после выздоровления повторно сдайте все необходимые анализы.
Оценка статьи:
Загрузка…
