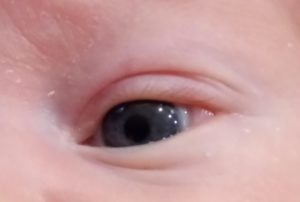
Задняя синехия в правом глазе у грудничка
Содержание
Синехия у детей — интимное заболевание девочек. Какие симптомы свидетельствуют о наличии патологии и как подобрать лечение?
Заболевания мочеполовой системы могут возникать не только у взрослых женщин, но и у новорожденных девочек. Каждая десятая появляется на свет со сращенными половыми губами, у других спайки возникают в возрасте до 10 лет из-за инфекции или неправильной гигиены.
Синехия у девочек осложняет выделительную функцию, а в тяжелой форме может привести к ослабеванию детородной функции во взрослой жизни. Лечением патологии нужно заниматься под контролем детского гинеколога.
Характеристика патологии у новорожденных
Синехией называют врожденное либо приобретенное сращение малых половых (реже больших) у девочек от рождения до десятилетнего возраста.
В норме наружные половые органы девочки представляют собой 2 пары складок, образованные кожей и слизистой, не соединенные между собой. Если их раздвинуть, можно увидеть вход во влагалище. Слизистые имеют однородный розовый цвет.
При синехии между половыми губами образуется тонкая пленка, которая соединяет малые, большие либо малую с большой складки. Слизистые и кожные покровы имею явные признаки раздражения: покраснения, шелушения.
Сращивание может быть:
- частичным — закрывается только вход во влагалище;
- полным — закрывается половая щель полностью и мочеиспускательный канал.
Синехии могут возникать у девочек, рожденных после сложной беременности. Кроме того, в группу риска входят дети с сильными аллергическими реакциями любой природы.
Заболевание само по себе не представляет угрозы жизни ребенка, но скапливание в интимной области загрязнений, теплая среда создают благоприятные условия для патогенных микроорганизмов, что в конечном итоге приводит к инфекции мочеполовой системы. Последствиями могут быть:
- воспаления;
- цистит;
- трудности во время беременности;
- самопроизвольные выкидыши;
- бесплодие.
Если сращивание не превышает 5 мм, оно абсолютно безопасно для ребенка и обычно не нуждается в медицинском лечении (наблюдение гинеколога обязательно). Такая патология очень часто исчезает самостоятельно после начала выработки в организме женских половых гормонов.
Возможные причины сращения
Синехии могут обнаруживаться у новорожденной девочки по причине недостатка у матери во время беременности женского гормона эстрогена.
Врожденные спайки самая часто встречающаяся разновидность патологии. Приобретенное сращивание возникает из-за частого раздражения слизистых и неправильной регенерации, в результате которых между половыми губами образуется спайка. Это может быть спровоцировано:
Некоторые мамы в погоне за чистотой не знают меры. Подмывание девочек с мылом после каждого мочеиспускания и дефекации приводит к раздражению половых органов. Даже в самом мягком средстве для детей содержится щелочь, поэтому педиатры рекомендуют подмывать детей с мылом или гелем только один раз в день.
Из-за ношения тесных либо синтетических трусиков происходит механическое раздражение половых губ, усугубляющееся потоотделением с последующим срастанием.- Воспаления и инфекции половой системы.
Микробы попадают в детскую вульву при пренебрежении гигиеной, посещении бассейнов, водоемов либо пользовании общим полотенцем с родителем. Такие заболевания часто протекают скрыто, своевременное лечение не проводится и начинается образование спаек.
Непереносимость пищевых продуктов, бытовой химии вызывает раздражение на коже и слизистых ребенка, в том числе и на половых органах.
- Быстрая регенерация тканей.
Раздражение слизистых может происходить из-за заражения гельминтами, дисбактериоза.
Признаки синехии у девочки
Обнаружить синехии у девочки может мама при осмотре: половые губы ребенка плотно соединены между собой и при попытке их раскрытия малышка плачет.
Обратите внимание, что при подобной манипуляции нужно вымыть руки, коротко обрезать ногти и не прилагать усилий, чтобы не повредить нежную кожу и не занести инфекцию.
Кроме внешних признаков патологию можно заподозрить по нескольким косвенным признакам:
- плач во время мочеиспускания;
- зуд, сыпь или покраснения на половых органах;
- страх перед мочеиспусканием;
- изменение направленности струи урины;
- частое подтекание мочи;
- нетипичный внешний вид половых органов.
При появлении таких симптомов нужно обязательно показать девочку детскому гинекологу.
О том, как определить синехии у детей, об особенностях гигиены для предотвращения проблемы можно узнать из видео.
Особенности диагностики
Для диагностики сращения половых губ у девочки гинекологу достаточно визуального осмотра, но для определения тактики лечения необходим ряд лабораторных анализов:
- мазок со слизистой для определения микрофлоры;
- мазок на чувствительность к антибиотикам;
- анализ на половые инфекции: хламидиоз, кандидоз и другие;
- исследование кала на гельминтов;
- посев мочи.
При подозрении на изменения во внутренних половых органах проводят ультразвуковое исследование малого таза.
Лечение синехий у ребенка
Тактика лечения синехий у девочек зависит от степени сращивания половых губ. Если оно незначительное и не мешает физиологическим процессам, ребенка не лечат, но гинеколог регулярно контролирует состояние половых органов.
Медикаментозное лечение
Детские гинекологи предпочитают лечить синехии у детей консервативным способом. Если пленка становится плотной, размер ее увеличиваются или появляется дискомфорт при мочеиспускании, ребенку назначают мази и кремы, способствующие самостоятельному разведению половых губ.
Общие правила нанесения:
- половые органы ребенка омывают теплой водой без мыла;
- кладут девочку на спину и разводят ножки;
- на сращенный участок пальцем наносят тонкий слой средства (пользоваться при этом ватными дисками или палочками запрещается);
- подгузник и нижнее белье надевают только после впитывания препарата.
- на здоровые ткани препараты наносить нельзя.
Курс лечения обычно составляет 2 недели, после половые губы разъединяются самостоятельно либо гинеколог разводит их руками. В домашних условиях делать такие манипуляции опасно для здоровья. В редких случаях терапевтический курс приходится повторить.
Для обработки синехий используют несколько мазей и кремов: Овестин, Контратубекс, Малавит, Траумель-С.
Крем Овестин
Овестин — крем, содержащий женский гормон эстриол.
Средство выводится из организма в течение 18 часов, поэтому его достаточно использовать один раз в день, желательно на ночь. Для обработки половых органов необходимо 5 мм крема, его осторожно втирают в спайки, а затем массируют малые губы большими круговыми движениями.
Использовать Овестин можно в течение 14-20 дней, если применение препарата было неэффективно, курс можно повторить только через 10 дней.
При правильном использовании Овестина крем не влияет на гормональный фон ребенка. Редко возможно появление тонких волосков на вульве, изменение цвета слизистых и незначительное увеличение молочных желез (побочное действие исчезает после прекращения лечения).
Контратубекс
Для лечения синехий у девочек используют мазь Контратубекс. Препарат содержит компоненты, которые помогают рассасываться келоидным рубцам, спайкам, шрамам после операций и травм:
- гепарин;
- экстракт лука;
- аллантоин.
Контратубекс можно использовать в комплексе с Овестином по 1 разу в сутки. Многие родители не рискуют использовать гормональные препараты для лечения маленьких детей. В этом случае можно обойтись одним Контатубексом, но срок использования увеличивается до 3 месяцев.
На место сращения наносят 1 см Контратубекса и мягко втирают.
После завершения консервативного лечения гинеколог осматривает ребенка 1 раз в месяц в течение года.
Хирургическое вмешательство
Рассечение половых губ проводится в нескольких случаях:
- неэффективность консервативного лечения;
- трудности с мочеиспусканием;
- полное сращивание.
Операция обычно проводится после местного обезболивания аппликацией лидокаином (при полном сращивании под общим наркозом) и длится несколько минут.
После операции необходимо с особой тщательностью соблюдать гигиену и обрабатывать половые органы гормональными мазями, противовоспалительными и антибактериальными препаратами.
Лечение грудничка в домашних условиях
При небольшом срастании половых губ без осложнений допустимо проводить лечение девочки дома. Для этого используют сидячие ванночки с теплыми отварами успокаивающих и противовоспалительных трав: ромашки, календулы, шалфея, череды. Продолжительность процедуры не должна превышать 10 минут, а температура жидкости 37 градусов.
После ванночки на половые органы наносят облепиховое, персиковое масло или детский крем без ароматизаторов.
Во время нанесения крема можно сделать легкий массаж: осторожно разводить половые губы в стороны, немного надавливая на них. Манипуляции нужно проводить чистыми теплыми руками без ногтей.
Категорически запрещается использовать любые медицинские препараты без назначения врача и пытаться самостоятельно разделить спайки.
Профилактические меры
После хирургического рассечения и самостоятельного исчезновения синехий сохраняется возможность повторного сращивания (примерно в 30% случаев).
Для предупреждения сращивания у здоровых девочек и после медикаментозного или хирургического нужно выполнять следующие рекомендации:
- Ежедневно подмывать теплой проточной водой. Движения должны направляться спереди назад, чтобы не занести микробы под половые губы.
- При склонности к аллергическим реакциям необходимо скорректировать диету, сменить используемую бытовую химию (по возможности отказаться), сменить лекарственные препараты.
- Подобрать подходящее нижнее белье из натуральных тканей. Менять его следует ежедневно, а стирать отдельно от вещей взрослых.
- Если возможно, отказаться от подгузников.
- Для интимной гигиены использовать детские средства с нейтральным Ph. Гель применяют только перед сном.
- Внимательно осматривать половые органы ребенка и при подозрении на патологии обследоваться у детского гинеколога.
- Не использовать кремы и присыпки с отдушками для обработки половых органов девочки.
Синехии — довольно распространенная патология среди девочек до 8-10 лет. В 80% случаев сращение половых губ проходит самостоятельно к половому созреванию и не беспокоит ребенка.
Анатомическое нарушение может привести к воспалению и инфицированию органов малого таза, поэтому такие дети должны регулярно проходить осмотр у детского гинеколога.
Глаза новорожденного ребенка: когда меняются, что делать, если лопнул сосуд и при синяках под глазами, и другие особенности
Состояние глаз новорождённого ребёнка может о многом сказать как родителям, так и врачам. Изменение цвета, формы, разреза или положения глаз может быть вариантом нормы. Но бывают случаи, когда эти состояния свидетельствуют о тяжёлом заболевании, требующем лечения. Чтобы предотвратить возникновение осложнений, рекомендуется регулярно посещать врача-педиатра и детского окулиста.
Глаза новорождённого ребёнка
Многие родители считают, что новорождённый ребёнок — это маленькая копия взрослого человека. Это не совсем так.
Период новорождённости тем и отличается, что в это время происходит адаптация (приспособление) органов и систем младенца к окружающему миру.
Так, и глаза малыша во многом отличаются от глаз взрослого, что часто пугает родителей. Но переживать не стоит. Вот основные причины разницы между младенческими и взрослыми органами зрения:
- Глазное яблоко новорождённого короче, чем у взрослого человека. Такая особенность приводит к физиологической дальнозоркости малышей. То есть они лучше видят предметы, расположенные на расстоянии, чем вблизи.
- Глазные мышцы у новорождённого незрелые, чем объясняется преходящее физиологическое косоглазие младенцев.
- Роговица ребёнка первых дней жизни не всегда прозрачная. Это связано с тем, что в ней могут отсутствовать кровеносные сосуды.
Основное отличие глаз новорождённого от глаз взрослых — это меньшая длина глазного яблока
Интересно, что ребёнка вскоре после рождения больше всего привлекают предметы овальной формы, одним из которых является лицо взрослого, а также блестящие движущиеся игрушки.
Когда новорождённый открывает глаза
В норме младенец должен открыть глазки при первом вдохе, иногда это происходит через несколько минут после рождения, когда ребёнок уже лежит на животе мамы. В некоторых случаях глаза малыша могут быть закрыты несколько дней. Причины такого состояния:
- Отёк мягких тканей вокруг глазницы. Это может быть вызвано родовой травмой, когда происходит сдавление лицевого отдела черепа, или головка ребёнка долгое время (несколько часов) «стоит» в малом тазу.
- Инфекция. Врождённые инфекционные заболевания младенца (например, блефарит) также сопровождаются отёком мягких тканей, скоплением гноя на конъюнктивах и слипанием век. Всё это отдаляет момент открывания глаз ребёнка.
- Недоношенность. У таких детей незрелыми являются все органы, в том числе и глаза, поэтому веки могут открываться через несколько дней после рождения.
У недоношенных малышей наблюдается незрелость всех внутренних органов, в том числе и глазных яблок
Когда и как меняется цвет глаз
Цвет глаз у любого человека заложен генетически. То есть гены определяют то количество пигмента, который будет в радужной оболочке глаза.
Чем больше там этого вещества (меланина), тем темнее будет цвет. У новорождённых такого пигмента всегда немного, поэтому глаза у них, как правило, светло-голубые.
С возрастом меланина становится больше и радужка приобретает тот цвет, который задан природой.
Форма глаз у новорождённых
Форма глаз, как и цвет радужной оболочки, определяется набором генов. Когда один глаз больше другого, можно заподозрить патологические состояния. Одни дефекты поддаются лечению, а другие коррекции практически не подлежат, или устраняются посредством хирургического вмешательства. К числу таких патологий относятся:
- Неправильная закладка костей черепа во внутриутробном периоде из-за нехватки микроэлементов (кальция, фосфора).
- Поражение лицевых нервов вследствие родовой травмы, что ведёт к повышенному тонусу мышц лица и изменению формы глаз.
- Кривошея — чрезмерное напряжение мышц шеи с одной стороны, в результате чего происходит смещение костей черепа и глазниц в здоровую сторону.
- Деформация костей черепа в результате родовой травмы.
- Птоз — врождённая патология, при которой верхнее веко сильно опущено. Из-за этого одна глазная щель намного меньше другой.
Фотогалерея: причины изменения формы глаз у детей
Из-за неправильной формы черепа происходит изменение формы глазницы, соответственно и глаз Парез лицевого нерва ведет к ассиметрии лица, вследствие чего глаз на стороне поражения становится меньше по размеру Кривошея — напряжение мышц шеи с одной стороны, отчего глаз на стороне поражения выглядит несколько меньшим, чем на здоровой стороне Птоз — опущение верхнего века, в результате которого глазная щель на стороне поражения сужается
Почему новорождённый спит с открытыми глазами
Иногда, из-за незрелости нервной системы, новорождённые дети спят с открытыми глазами. Известно, что сон делится на две фазы — быстрого и медленного сна.
В период быстрого сна в организме происходит возбуждение, могут сокращаться мышцы, двигаться глазные яблоки, в это время снятся сны. Во второй фазе всё наоборот — мышцы расслабляются. У новорождённых эти периоды чрезвычайно быстро сменяются.
Именно поэтому некоторые дети спят либо с полуприкрытыми, либо с открытыми глазами.
Размер глаз у новорождённых
У доношенных новорождённых переднезадняя ось глаза составляет не более 18 мм, а у недоношенных — не более 17 мм. Такие размеры приводят к увеличению преломляющей силы глаза, именно поэтому все новорождённые дети — дальнозоркие. По мере развития ребёнка размеры переднезадней оси глаза увеличиваются, к трём годам они достигают 23 мм.
Увеличение длины глазных яблок продолжается до 14–15 лет. В этом возрасте их переднезадний размер уже составляет 24 мм.
Когда проходит желтизна белков
Желтуха новорождённого — это физиологическое состояние, которое вызвано распадом фетального (внутриутробного) гемоглобина и выходом в кровь большого количества билирубина.
В норме желтушность кожных покровов и склер (белков) глаз здорового доношенного новорождённого должна исчезнуть к 14 суткам жизни, у недоношенных малышей она может затягиваться до 21 дня.
Если желтушность сохраняется дольше этих сроков, необходимо обратиться к педиатру и сдать кровь на билирубин. Затяжная желтуха может быть признаком болезни.
Склеры желтеют у здоровых новорождённых в период физиологической желтухи, это явление обычно проходит к 14 суткам жизни малыша
Почему новорождённый таращит глаза
Если новорождённый ребёнок таращит глаза, родителям нужно обратиться к неврологу.
Иногда такой «удивлённый» или «испуганный» взгляд свидетельствует о повышенном внутричерепном давлении (гидроцефалическом синдроме).
Для постановки этого диагноза ребёнку нужно сделать нейросонограмму (УЗИ головного мозга). Если синдром подтвердится, ребёнок ставится на учёт и наблюдается врачом-неврологом ежемесячно.
Уход за глазами ребёнка
Вопрос о том, как нужно ухаживать за глазами новорождённого, волнует многих мам. Туалет глаз заменяет малышу утреннее умывание, помогает избавиться от естественного отделяемого, которое скопилось за ночь. Процедура очень простая и не причиняет никакого дискомфорта малышу.
Следует отметить, что обычный ежедневный туалет глаз можно проводить только здоровым детям. Если у ребёнка имеет место воспалительный процесс в глазах (например, конъюнктивит), то нужно обратиться к врачу-педиатру или офтальмологу.
У таких новорождённых уход за глазами будет специфическим.
Как убрать инородное тело из глаза новорождённого
Существует мнение, что убрать соринку, ресницу или волос из глаза ребёнка очень просто. Однако это не совсем так. У детей порог чувствительности роговицы ниже, чем у взрослых, поэтому малыши реагируют не так остро на прикосновение к слизистой оболочке глаз. Это может привести к тому, что родители не рассчитают силу прикосновения и повредят роговицу ребёнка.
Важно помнить, что самая большая опасность при удалении инородного тела из глаза ребёнка — это занесение инфекции и травма роговицы. Врачи не рекомендуют пытаться это сделать самостоятельно. Лучше обратиться к специалисту и провести процедуру удаления в стерильных условиях медицинского учреждения.
Туалет глаз младенца
Главное правило при уходе за глазами малышей — это стерильность. Родителям нужно помнить, что инфекция, попавшая на слизистую, может привести к конъюнктивиту (воспалению конъюнктивы) и нарушению зрения ребёнка.
Порядок действий мамы при обработке глаз новорождённого:
- Вымыть с мылом руки и протереть их антисептиком (например, Хлоргексидином).
- Взять стерильный бинт и кипячёную воду.
- Из бинта сложить салфетку, смочить её в кипячёной воде.
- Аккуратно, не надавливая на глазное яблоко, протереть глаз в направлении от наружного его угла (со стороны уха) к внутреннему (со стороны носа).
- Использованную салфетку отложить и взять новую стерильную.
- То же самое проделать со вторым глазом.
Такое умывание нужно проводить ежедневно после ночного сна.
Главное правило ухода за глазами новорождённого — это стерильность
Чем обрабатывать глаза новорождённому
Глаза здорового новорождённого ребёнка рекомендуется обрабатывать чистой кипячёной водой.
Если у малыша закисает глаз или есть отделяемое из него, то медикаменты для промывания нужно использовать только по назначению врача. Это может быть стерильный раствор Фурацилина или Хлоргексидина.
С отваром ромашки и других трав врачи советуют быть осторожными, так как они могут вызвать аллергическую реакцию.
Как закапать капли
Любые капли в глаза ребёнка следует использовать только по рекомендации врача. Если доктор назначил лекарство, его нужно приобрести в аптеке, проверить срок годности и открыть дома непосредственно перед закапыванием. Практически все капли для глаз рекомендуют хранить в прохладном месте, поэтому перед закапыванием их нужно нагреть в ладони.
Лекарство должно попасть под нижнее веко, для этого достаточно оттянуть вниз нижнее веко и закапать капли в конъюнктивальный мешок
Для наиболее эффективного закапывания малыша нужно уложить на спину. Один из родителей удерживает головку с двух сторон так, чтобы ребёнок не смог повернуть её. Второй родитель моет руки с мылом, обрабатывает их антисептиком (Хлоргексидином), оттягивает вниз нижнее веко и аккуратно, не касаясь пипеткой конъюнктивы, закапывает лекарство. То же самое повторяют с другим глазом.
Массаж носослёзного канала
У новорождённых детей иногда встречается непроходимость носослёзного канала. Это приводит к тому, что слёзная жидкость, не найдя выхода в носовую полость, постоянно течёт из глаза наружу. Если на этом фоне присоединяется инфекция, то развивается дакриоцистит.
Поможет это предотвратить регулярный массаж носослёзного прохода. Проводить его нужно до того момента, пока не восстановится проходимость канала и слезотечение не прекратится.
Если по достижении ребёнком трёхмесячного возраста симптомы непроходимости сохраняются, то необходимо обратиться к офтальмологу для зондирования слёзно-носового хода.
Возможные проблемы с глазами при различных заболеваниях
Если у ребёнка что-то не так с глазами, то часто родители пытаются решить проблему самостоятельно. Но лучше, если причину состояния выяснит врач, после чего назначит эффективное лечение без вреда малышу.
Операция на глазах у новорождённого
Оперативное вмешательство на глазах новорождённого ребёнка проводится только по строгим показаниям, если заболевание препятствует развитию зрения малыша. На сегодняшний день существуют процедуры с минимальной травматизацией, это бескровные методы лечения с помощью лазера. Операция, как правило, проводится под общей анестезией.
Единственной процедурой, не требующей наркоза, является зондирование носослёзного прохода. Это практически безболезненная, очень быстрая манипуляция, позволяющая восстановить проходимость канала.
Показания для оперативного вмешательства на глазах новорождённого
- Ретинопатия недоношенных — патология сосудов сетчатки глаза, связанная с незрелостью тканей у недоношенных малышей.
- Отслойка сетчатки — тяжёлое повреждение сосудов, ведущее к потере зрения.
- Врождённая катаракта — помутнение хрусталика, в результате которого ребёнок не может фокусировать взгляд на предмете.
- Врождённая глаукома — повышенное внутриглазное давление. Проявляется в виде выпучивания глаз, помутнения или отёка роговицы, светобоязни, слезотечения.
Фотогалерея: методы оперативного лечения заболеваний глаз и показания к ним
Зондирование носослёзного канала — быстрая малоинвазивная операция, направленная на восстановление проходимости слёзного канала С помощью лазера можно удалить пустые сосуды на сетчатке глаза, восстановить роговицу Ретинопатия недоношенных — самое частое показание для проведения лазерной коагуляции у новорождённых
Не всегда изменения на глазах новорождённого ребёнка означают патологию. Довольно часто эти явления — результат естественной адаптации малыша к окружающей среде. Разобраться в причине поможет врач-педиатр или офтальмолог. Поэтому при первых же настораживающих симптомах рекомендуется обратиться к специалистам.
- Анастасия Качур
- Распечатать
Глазная симптоматика у новорожденных детей
4 Янв 2014
Зрение — основная система органов чувств. До 90% информации, воспринимаемой человеком, обрабатывается органами зрения. Проблемы со зрением могут появиться в любом возрасте, и даже развиться внутриутробно. Задача родителей — не пропустить возможную патологию глаз, и вовремя консультироваться у детского окулиста.
В роддоме новорожденного осматривает неонатолог. По внешним признакам можно определить некоторые глазные заболевания у детей.
Список глазных болезней
● Нистагм — непроизвольные колебательные движения глаз, преимущественно в одну сторону. Характеризуется стремительным падением остроты зрения. Развивается вследствие частичной атрофии зрительного нерва. Иногда причинами являются генетическая предрасположенность и родовые травмы.
● Косоглазие — непараллельное расположение глазных яблок. Движение глаз при этом не нарушено. Косоглазие развивается преимущественно внутриутробно, вследствие развитий аномалий рефракции. Также причиной может стать генетический фактор, травмы и заболевания головного мозга.
Существует распространенное мнение, что косоглазие со временем «пройдет само собой». Это в корне неверно. Лечение косоглазия нужно начинать как можно раньше.
Сначала необходимо консервативное лечение в виде специальных очков и упражнений. Если оно оказывается неэффективным, потребуется хирургическое вмешательство. razvitierebenca.ru .
Несвоевременное выявление и лечение косоглазия способно привести к частичной потере зрения одного глаза.
● Колобома века — дефект, характеризующийся нарушением целостности какого-либо участка века. Является преимущественно врожденной патологией. Появляется в период закладки органов, вследствие закрытия щели глазного бокала. Применяется преимущественно хирургическое лечение.
Заворот (выворот) век — состояние, при котором ресницы завернуты к глазному яблоку, или вывернуты от него. У новорожденных данная патология развивается внутриутробно.
● Опухоли век. Проявляются наличием разного рода новообразованиями в углах век, в глазных щелях. Иногда новообразование имеет пигментную окраску (невус).
● Врожденная глаукома. Довольно распространенное заболевание, диагностируемое у детей, возрастом до года. Основным признаком является резкое увеличение глаза в размерах.
Причиной выступает повышение внутриглазного давления, которое стимулирует атрофию зрительного нерва. На ранних стадиях глаукому может выявить только врач.
Часто ее обнаруживают во время профилактического осмотра годовалого ребенка.
● Врожденная катаракта. Данный недуг может определить только специалист. Основным признаком является помутнение хрусталика.
Ребенок с врожденной катарактой может видеть только свет, но не различать предметов. Важно показать малыша офтальмологу в самом раннем возрасте, для исключения данного диагноза.
В группе риска находятся особенно те дети, в семье которых отмечались проблемы со зрением.
Катаракту нужно удалять хирургическим путем. В противном случае ребенок может совсем потерять зрение или остаться слабовидящим.● Дакриоцистит. Характеризуется недостаточным развитием слезно-носового канала. Проявляется выделением гноя (слизи) при надавливании на слезный мешок. На ранних стадиях лечится специальным массажем слезного мешка. В остальных случаях врачом проводится его зондирование.
● Конъюнктивит. Одно из самых распространенных воспалительно-инфекционных заболеваний органов зрения. Характеризуется обильным слезотечением, отделением гноя, покраснением слизистой оболочки глаза, светобоязнью. Инфицирование происходит воздушно-капельным путем. Нередки случаи заражения ребенка медперсоналом. Заболевание лечится консервативными методами.
Также существуют патологии инфекционного характера, не проявляющиеся видимыми физическими отклонениями, но требующие незамедлительного выявления и лечения.
Симптомы заболевания глаз
Основные симптомы, свидетельствующие о наличии заболеваний органов зрения:
— слезоточивость глаз;
— гнойные выделения;
— эффект «залипания» глаз.
Часто проблемы с органами зрения у новорожденных обусловлены наличием инфекционных заболеваний у матери. Инфекции способствуют неправильной закладке жизненно важных органов и систем, которая происходит с 3-ей по 12-ю неделю беременности. Иногда причиной выступают родовые травмы и механические повреждения органов зрения.
Своевременная консультация офтальмолога и правильный уход за глазами у новорожденных, позволит избежать проблем со зрением в будущем.
Если понравилась статья помогите проекту, поделитесь в соц сетях.
активная ссылка при копировании обязательна на сайт https://razvitierebenca.ru/
Немного о другом
Она по своей частоте среди неврологических симптомов, вызванных поражением черепно-мозговых нервов, занимает первое место, значительно опережая, стоящие на последующих местах, поражения V и VII пар. Исследование симптомов проводят в состоянии покоя и в движении при вращении головы ребенка.
Оценивают реакцию (зрачков на свет, движение глазных яблок и выявленные при этом симптомы. Поскольку движение глазных яблок регулируется черепными нервами (III, IV и VI пары), то нарушение их координации свидетельствует об очаговости и может явиться важным диагностическим тестом при выявлении неврологических нарушений.
К глазным симптомам относятся повышенная и замедленная подвижность глазных яблок, «плавающие» глазные яблоки, симптомы «заходящего» и «восходящего солнца», страбизм, нистагм и симптом «открытых глаз». Генез их обусловлен повышением внутричерепного давления, преходящими и органическими поражениями стволовых структур или коры головного мозга.
Глазные симптомы, вызванные функциональными нарушениями в результате нестабильности глазодвигательных нервов обычно носят кратковременный характер, периодически появляясь в течение дня, и не имеют большой диагностической ценности.
Об органическом поражении стволовых структур мозга свидетельствует постоянная и сочетанная глазная симптоматика, но она не бывает изолированной и протекает на фоне других неврологических симптомов, но именно ее присутствие во многом определяет локализацию процесса и степень поражения.
Симптом «кукольных глаз» — при повороте головы налево или направо глазные яблоки кратковременно отклоняются в противоположную сторону. Это является вариантом нормы. Совпадение в движении головы и глазных яблок в одном направлении или сохранение глазных яблок в прежнем положении свидетельствует о возможном поражении стволовых отделов головного мозга.
Если понравилась статья помогите проекту, поделитесь в соц сетях.
активная ссылка при копировании обязательна на сайт https://razvitierebenca.ru/
Бомбаж радужки

При иридоциклитах появляется склонность к образованию сращений зрачкового края с хрусталиком или происходит полное заращение зрачка. Вследствие этих изменений и развивается бомбаж радужки, который сопровождается выбуханием ее кпереди из-за развития органического блока и резкого повышения давления внутри глаза. Такие изменения наблюдаются на факичных и афакичных глазах.
Периферические передние синехии представляют собой сращение радужной оболочки с роговицей или трабекулярной сетью.
Их образование может препятствовать поступлению внутриглазной жидкости в трабекулярную сеть или полностью блокировать этот процесс.
Довольно часто они образуются в исходе увеита, но более склонны к развитию синехий пациенты с анатомически узким углом передней камеры, либо с уменьшением угла из-за бомбажа радужки.
Задние синехии проявляются сращением тыльной поверхности радужки и передней оболочки хрусталика (настоящего или искусственного), либо поверхности стекловидного тела при отсутствии последнего.
Вероятность формирования сращений при увеите зависит от тяжести заболевания, его типа и продолжительности.
При повторных увеитах вероятность развития задних синехий значительно выше, так как расширение зрачка происходит хуже вследствие ранее образовавшихся сращений.
Под термином «зрачковый блок» подразумевают нарушение перемещения через зрачок внутриглазной жидкости между задней и передней камерами, которое развивается при образовании задних синехий. Если сращения затрагивают весь радиус зрачка и зрачковых мембран, то развивается полный блок, при котором обмен жидкостью между камерами становится невозможным.Вследствие увеличения объема внутриглазной жидкости в задней камере глаза возникает бомбаж радужки или стремительное повышение внутриглазного давления с развитием прогиба радужки в область передней камеры.
На фоне продолжающегося воспаления, бомбаж радужки очень быстро приводит к закрытию угла, так как при этом создаются благоприятные условия для формирования периферических передних синехий.
Иногда при увеитах, сопровождающихся зрачковым блоком, образуются массивные сращения между радужкой и передней оболочкой хрусталика.
В этом случае происходит прогиб только периферической области радужки. При этом диагностировать бомбаж радужки без использования гониоскопии становится затруднительным.
Диагностика
Пациентам, у которых подозревают бомбаж радужки, следует выполнить минимальное обследование.В него входит:
1. Офтальмологический осмотр.
2. Визометрия.
3. Биомикроскопия.
4. Тонометрия.
Необходимо также выполнить ряд клинических анализов:
1. Исследование крови на гемоглобин, тромбоциты и лейкоциты. 2. Глюкометрия (определение уровня сахара). 3. Серологическое исследование на сифилис. 4. Определение антител к гепатиту В.
5. Стандартный анализ мочи.
При наличии сопутствующих заболеваний необходимо также проконсультироваться у терапевта.
Лечение
При диагностированном бомбаже радужки лечение может быть как консервативным, так и с использованием хирургической техники.
Среди лекарственных препаратов для лечения данного заболевания применяют:
• Диакарб в таблетках; • Маннитол, 40% глюкозу и 10% хлорид натрия внутривенно;
• Для закапывания в глаза применяют адреналин с атропином, глюкокортикостероиды и тимолол.
Все этим медикаменты способствуют нормализации внутриглазного давления.
Среди хирургических способов лечения бомбажа радужки используют следующие методики:
1. Периферическая или хирургическая иридэктомия, которую выполняют при прозрачной роговице и незначительно выраженном воспалении глазного яблока. 2. Лазерная иридэктомия, синехиотомия выполняется на псевдофакичных глазах;
3. Хирургическая синехиотомия проводится на факичных глазах.
При выполнении лазерной иридотомии восстанавливают сообщение между камерами глаза (передней и задней).В связи с тем, что при этом устраняется лишь зрачковый блок, этот способ эффективен только в тех случаях, когда не менее 25% радужно-роговичного угла открыто.
При этом методе лечения необходимо выполнять несколько крупных отверстий, а также вести наблюдение за пациентом, чтобы удостовериться в том, что отверстия нормально функционируют.
К хирургической иридэктомии прибегают в тех случаях, когда лазерная иридэктомия не возможна по каким-либо причинам.
Для оценки эффективности проведенного вмешательства необходимо наблюдать за пациентом в течение недели. Если отсутствуют признаки воспаления, а внутриглазное давление нормализовалось, то можно считать результат удовлетворительным.
В ходе оперативного вмешательство возможно повреждение хрусталика. Пациенту с бомбажом радужки выдается больничный лист сроком на 3-4 недели. В дальнейшем необходимо диспансерное наблюдение у офтальмолога.
Как уже говорилось, причиной появления бомбажа радужки могут быть патологии глаза, требующие участия в лечении врача офтальмолога.
В этом случае важно выбрать такую глазную клинику, где Вам действительно помогут, а не «отмахнутся» или будут «тянуть» деньги, не решая проблему.
Далее приводим рейтинг специализированных офтальмологических учреждений, где можно пройти обследование и лечение, если у Вас был выявлен бомбаж радужки.
Где лечить
Синехии радужки (передние, задние): причины и лечение
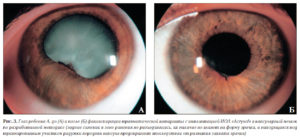
Синехии радужки – состояния, при которых имеют место спайки радужной оболочки глаза с роговицей (передние синехии) или хрусталиком (задние синехии).
Причиной формирования синехий глаз могут быть воспалительные заболевания (увеит, иридоциклит), травмы. Спайки радужки могут стать причиной повышения внутриглазного давления и глаукомы.
Эти образования иногда видны при офтальмологическом осмотре, но лучше визуализируются при офтальмоскопии и осмотре со щелевой лампой.
Передние синехии радужной оболочки могут привести к закрытоугольной глаукоме, поскольку нарушают отток жидкости из передней камеры глаза. В такой ситуации внутриглазная гипертензия нарастает.
Задние синехии также могут стать причиной глаукомы, но механизм развития заболевания в этом случае иной. Сросшаяся с хрусталиком радужка затрудняет отток внутриглазной жидкости из задней камеры в переднюю.
Образующийся блок также приводит к повышению внутриглазного давления.
Задние синехии радужки могут быть единичными либо формировать между хрусталиком и краем радужки непрерывную цепочку. В этом случае возможно полное заращение зрачка.
Образующаяся перед хрусталиком мембрана полностью разобщает переднюю и заднюю глазные камеры, что приводит к повышению внутриглазного давления.Если в задней камере накапливается определенное количество водянистой влаги, радужка под действием ее давления выбухает в переднюю камеру, при этом возникает состояние, которое называется бомбаж радужки.
Задние синехии могут формироваться как при наличии естественного хрусталика, так и после операций по имплантации интраокулярных линз (ИОЛ). Степень синехий зависит от тяжести первичного заболевания, явившегося их причиной, и длительности патологии.
Лечение синехий радужки
На начальном этапе формирования синехий глаза достаточной эффективностью обладают протеолитические ферменты. К этой группе относятся такие препараты, как химотрипсин, фибринолизин, трипсин, лекозим, коллализин, стрептодеказа.
Важен не только протеолитический эффект этих лекарственных средств, но и повышение проницаемости тканей глаза для питательных веществ, кроме того, под их действием тормозится дальнейшее образование соединительной ткани в зоне патологического процесса.
Лидаза, применяемая в лечении синехий радужки глаз, обеспечивает улучшение текучих свойств гиалуроновой кислоты. Благодаря повышению проницаемости тканей в патологической области скапливается меньшее количество жидкости.
Ферментотерапия может проводиться как с применением стандартных методов (инстилляции глазных капель, парабульбарные и субконъюнктивальные инъекции), так и физиотерапевтическими методиками (электро- и фонофрез).
Системно или местно также применяются ангиопротекторы.
При наличии задних синехий радужки глаз применяются мидриатики (гоматропин) – циклоплегические препараты, действие которых аналогично таковому у атропина. Данные препараты сохраняют зрачок расширенным, благодаря чему края радужки располагаются на более удаленном от хрусталика расстоянии.
Так проводится профилактика дальнейшего сращения. Если имеют место задние синехии, введение аналогов атропина приводит к нарушению округлой формы зрачка — он становится неправильной формы.
Прогноз заболевания определяется по ответу зрачка на введение циклоплегических средств: если он раскрывается полностью, синехии полностью обратимы.
С противовоспалительной целью применяют кортикостериоды. В случае повышенного внутриглазного давления назначаются противоглаукомные глазные капли (траватан, фотил и другие).
В тяжелых клинических случаях проводится хирургическое рассечение синехий глаз при помощи ножниц, скальпеля и шпателя.
Данная операция может проводиться как самостоятельное вмешательство либо быть частью комплексной хирургической операции с лечением катаракты, пластикой радужки, реконструкцией переднего отрезка глаза.В случае старых синехий радужки в послеоперационном периоде существует риск воспалительных осложнений: ирита, иридоциклита.
Лучшие глазные клиники Москвы
Ниже приводим ТОП-3 офтальмологических клиник Москвы, где Вы можете пройти диагностику и лечение синехий радужки.
Все глазные клиники Москвы >>>
Синехии радужки (передние, задние): причины и лечение
