Боль в ягодице и бедре, увеличен лимфоузел, беспричинные синяки
Содержание
Гематомы на ягодицах без причины
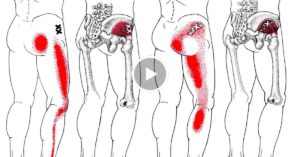
Онлайн издание о здоровье и медицине
Как убрать синяки от уколов на попе (ягодицах) и что делать чтобы избавиться гематом
Инъекционная форма лекарственных препаратов часто оказывается действенней таблеток и капсул. Но у многих пациентов остаются шишки и синяки от уколов на попе.
Подобные образования вызывают дискомфорт или боль и рассасываются только через несколько дней или недель.
Чтобы поскорее избавиться от постинъекционных уплотнений и гематом, можно использовать недорогие аптечные медикаменты или доступные народные средства.
Почему остаются синяки
Синяк, или гематома, — это кровоподтек, который появляется из-за нарушения целостности сосудов и вытекания крови в мягкие ткани. Причины синяков после уколов в ягодицу могут быть разными:
- Короткая игла или жалость по отношению к пациенту. Препарат, введенный иглой недостаточной длины, попадает не в мышцу, а в подкожно-жировой слой, где образуется плохо рассасывающееся уплотнение, которое принято называть шишкой. Остаются синяки на ягодицах и в тех случаях, когда игла входит в мышцу не на всю длину.
- Спазмированная мышца. Напряжение в мышцах, возникающее у пациента перед введением инъекции, не позволяет лекарству равномерно распределиться внутри мягких тканей. Как результат — появляются синяки и болезненные затвердения.
- Быстрое введение лекарства в мышцу. Чаще всего синяки на попе образуются после укола методом хлопка, когда лекарственный раствор не успевает быстро рассосаться.
- Плохая свертываемость крови. Если у пациента обнаружены проблемы со свертываемостью крови, скорее всего, после укола на его ягодице останется синяк.
- Введение препарата непрофессионалом. Когда пациенты отказываются от услуг медперсонала и просят поставить укол родных или знакомых, увеличивается риск травмирования нервных окончаний или кровеносных сосудов, появления гематом и шишек.
- Аллергическая реакция. Непереносимость вводимого препарата часто приводит к тому, что на ягодицах после укола остается гематома. При гиперчувствительности к действующему веществу могут также беспокоить припухлость, раздражение, покраснение и зуд кожи.
От появления кровоподтеков и шишек после проведения инъекций никто не застрахован. Синяки нельзя считать косметическим дефектом, так как кроме боли они могут спровоцировать осложнение в виде нагноения или некроза мягких тканей.
Как вылечить медикаментами
Для лечения постинъекционных кровоподтеков и затвердений на ягодицах существует несколько доступных и недорогих медикаментов.
Почему на ногах появляются синяки без причины?
Возникновению синяков и кровоподтеков на внутренней и внешней сторонах ног не всегда предшествуют механические повреждения и травмы. Подобные аномалии могут быть и самостоятельными. Часто пятна проявляются ночью во время сна.
Если появились синяки на ногах, их нельзя игнорировать. Новообразования свидетельствуют о том, что в организме в скрытой форме протекают серьезные негативные процессы.
Стоит ли беспокоиться?
Гематома – плотный сгусток, который располагается в клетках кожного покрова. Образуется он ввиду травмирования вены или артерии и вытекания крови в близкорасположенные ткани. Ломкость и слабость сосудов провоцируют различные факторы.
Без лечения патология может перейти в тяжелую и продолжительную болезнь. Поэтому при первом обнаружении тревожных сигналов следует незамедлительно посетить специалиста, пройти полноценное медицинское обследование и вовремя начать лечение.
Механизм появления синяков
Без получения удара синяки на ноге возникают из-за разрывов сосудистых стенок и вытекания крови за их пределы.
- Гематомные. Образуются под кожей, в глубине мышечной ткани. Пораженное место сильно болит.
- Васкулито-пурпурные. Носят воспалительный характер, сопровождаются зудом, высыпаниями.
- Микроциркуляторные. Располагаются на верхних и нижних конечностях, слизистых оболочках. Возникают после обильных кровопотерь даже при незначительном воздействии на кожу.
- Микроциркуляторно-гематомные. Имеют большие размеры, являются смешенной формой).
Причины возникновения синяков на ногах
Наличие синяков, появившихся на теле без видимых причин, может свидетельствовать о том, что у человека имеются заболевания внутренних органов. Среди них:
- дисфункция эндокринной системы;
- нарушения в кровообращении и сердечно-сосудистой деятельности;
- варикозная болезнь ног;
- проблемы с иммунитетом (красная волчанка);
- тромбозы;
- патологии печени, почек, мочевыводящих путей;
- артериальная гипертензия;
- ревматизм;
- вазопатия (интоксикация организма);
- геморрагический васкулит;
- рак молочных желез у женщин;
- онкологические заболевания;
- поражения головного мозга и центральной нервной системы;
- подкожная гемангиома;
- возрастные изменения, связанные с естественным старением клеток.
У детей факторами развития патологии также могут стать:
- неправильно организованный режим дня;
- малая подвижность;
- глисты;
- несбалансированное питание;
- слабость кровеносных сосудов;
- проблемы со щитовидкой;
- перенесенные инфекции;
- некорректно сделанная инъекция (использование короткой иглы, ускоренный темп введения лекарства, развитие мышечного спазма, аллергии).
У малышей аномалию часто сопровождают:
- повышенная температура тела;
- нарушение речевой и двигательной активности;
- кратковременное снижение зрения;
- сонливость, вялость;
- головокружение;
- продолжительные и частые кровотечения из носа, рта.
Гиповитаминоз
Недостаток витаминов (С и Р), минеральных веществ (цинка, железа, селена, кобальта) также может спровоцировать недуг. Дефицит необходимых для здоровья компонентов ведет к снижению прочности и эластичности клеточных мембран, что связано с нехваткой коллагена. В результате происходят разрывы и разрушения венозных стенок.
Боль в ягодице: характер боли и сопутствующие симптомы, народное лечение и профилактика осложнений, методики терапии
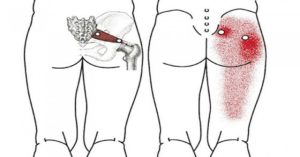
Боли в ягодице – явление, которое не всегда бывает безобидным. Ягодица – часть тела, состоящая не только из жировых тканей и мышц. В этом месте много различных нервных окончаний и кровяных сосудов, повреждение которых грозит серьезной опасностью. Для того, чтобы понять, насколько это опасно необходимо выяснить, отчего все происходит и только после этого попытаться исправить ситуацию.
Причины
Есть множество причин, по которым болят ягодицы. Не всегда удается разобраться в данном вопросе без помощи специалиста. Врач собирает общий анамнез заболевания, задает сопутствующие вопросы, осматривает пациента, назначает необходимые дополнительные исследования и после этого может точно сказать, что явилось предшественником случившегося.
Есть такие варианты причин, по которым появляются боли в ягодицах:
Характер боли и сопутствующие симптомы
У каждого человека боли в ягодичных мышцах проявляются не одинаково. Одни сравнивают это ощущение с давящей болью, у других ягодица словно немеет, жжет и покалывает. Внезапно появившееся недомогание так же незаметно исчезает. Дискомфорт появляется периодически. Боль может быть режущей и колющей, что является опасным сигналом для здоровья человека.
Любое необъяснимое неприятное ощущение должно стать поводом для обращения в больницу. Промедление в этом случае не желательно. Это серьезно усугубляет ситуацию.
Существуют общие симптомы, характерные для данного недомогания, на которые стоит обратить внимание:
- Появление синяков.
- Ограничение движения в бедре или пояснице.
- Хромота.
- Неприятное ощущение в поясничной области.
- Слабость и онемение мышечных тканей.
- Боль и жжение в паху.
- Проблемы с чувствительностью.
- Ощущение жара.
Каждому человеку должны быть известны основные симптомы и характер боли при определенных заболеваниях:
- При остеохондрозе боль в ягодице ноющая. Причем при движении она становится сильнее. К этому присоединяется боль в области бедер и крестца. Кожные покровы становятся менее чувствительными.
- Боль при ишиасе бывает разной. Она либо легкая, приносящая небольшие неудобства, либо просто невыносимая, еще больше усиливающаяся со временем. Пациент не в состоянии долго сидеть или стоять.
- При межпозвоночной грыже боль сильная, острая. Изначально болезненная симптоматика беспокоит в районе поясницы. Через короткое время боль отдает в ягодицу и бедро.
- Миозит, то есть воспаление в мышцах может возникнуть после перенесенного ОРВИ, аутоимунных болезней, вследствие переохлаждения, травм. При этом недуге пациента беспокоит боль в ягодице, отдающая в ногу. Чаще всего она возникает во время ходьбы и не носит резкий характер. Пациент жалуется на ноющую и тянущую боль.
- При гнойно-воспалительных проблемах появляется резкая боль. От прикосновения симптоматика усиливается. Температура повышается, появляется слабость.
- Серьезная ситуация бывает в случае появления злокачественных опухолей. При этом беспокоит постоянная боль тянущего и колющего характера. Ее невозможно купировать даже с помощью сильно действующих обезболивающих препаратов.
Когда нужна скорая помощь?
Есть жизненные ситуации, когда необходимо принимать срочные решения. Такое бывает и тогда, когда болят мышцы ягодиц. Если к этой боли присоединяется другая сопровождающая симптоматика необходимо не раздумывая вызывать скорую помощь. Признаки, требующие немедленной помощи медиков должен знать каждый человек:
- Повышение температуры до критических показателей.
- Спутанность или потеря сознания.
- Мочеиспускание и дефекация с примесями крови.
- Резкая слабость в ногах или их паралич.
Диагностика при болевом синдроме в ягодице
Врач рекомендует пройти следующие дополнительные исследования:
- Рентген.
- МРТ.
- КТ.
- УЗИ.
- Общий и биохимический анализ крови.
Лечение болей в ягодице
В зависимости от характера патологического процесса, а также опираясь на все результаты анализов врач назначает правильное лечение. В большинстве случаев помогает консервативная терапия. Но бывают такие ситуации, когда без помощи хирургов не обойтись. Это касается гнойных процессов, патологических изменений в суставах или опухолей.
- Если болит ягодица в результате ушиба, миозита, сильных физических нагрузок и известен фактор, спровоцировавший подобное недомогание не обязательно обращаться за врачебной помощью, можно избавиться от неприятной симптоматики с помощью мазей или гелей с противовоспалительными и разогревающими свойствами.
- От болей, возникших от уколов или вследствие ударов можно избавиться с помощью йодовой сетки или компресса из спирта.
- Фурункулы и другие неприятные и болезненные проблемы на ягодицах лечатся с помощью мази Вишневского, Ихтиоловой мазью.
Иногда боль в ягодице справа и ли слева может возникнуть после чрезмерного переутомления или чрезмерной нагрузки на мышцы. В этом случае просто необходим покой, его порой достаточно, чтобы мышцы стали в норму.
От болей в ягодицах, связанных с мышечным спазмом помогает специальная расслабляющая гимнастика.
Заболевания позвоночника требуют серьезного консервативного лечения. К нему также рекомендуются физические упражнения, массажи, физиопроцедуры.
Народное лечение
Из народных рецептов при болях в ягодицах самыми эффективными считаются компрессы и мази, основанные на спирте, змеином и пчелином яде, а также различные настойки лекарственных трав.
Избавиться от боли в ягодице можно попробовать, приложив к месту локализации боли капустный лист. Такими же свойствами обладает лист лопуха. Каким-то волшебным образом снимает болезненную симптоматику обычная лепешка из ржаной муки и меда.
В случае, если на ягодице появился фурункул помогает лист подорожника.
Снять болезненную симптоматику седалищного нерва можно с помощью компресса из пчелиного воска. Для этого воск растапливается над водяной баней, и лепешка, получившаяся из него, размещается на месте, где больше всего болит. Сверху компресс накрывается полиэтиленом и шерстяным платком и оставляется на ночь. Достаточно поделать неделю такие процедуры для того, чтобы боль отступила.
Еще одним хорошим средством при лечении седалищного нерва является раствор воды и скипидара в пропорции 3:2. Этим средством пропитывается ржаной хлеб, и сформированная лепешка прикладывается к больному месту. Все это покрывается полиэтиленом, теплой тканью и фиксируется бинтом. Компресс ставится не более, чем на 15 минут.Отлично помогает от болей в ягодице, связанных с проблемами с седалищным нервом медовый массаж. Для его проведения необходимо растворить 300 грамм меда и добавить в него 50 грамм водки.
С помощью этого состава необходимо делать легкие массажные движения на спине и ягодицах больного до тех пор, пока его кожа не зарумянится и мед не впитается.
После массажа спина протирается увлажненной тряпкой, а больной на некоторое время накрывается одеялом.
Профилактика
Важно запомнить при лечении проблем, связанных с болью в ягодицах то, чего делать нельзя:
- Категорически запрещается горячая ванна или сауна.
- Запрещено самостоятельно делать массаж, гимнастику и лечиться народными метода, не согласовав все это с лечащим врачом.
- При употреблении обезболивающих и противовоспалительных препаратов нельзя пить алкогольные напитки.
- Лучше не разрешать делать себе инъекции людям, мало понимающим толк в медицине. В случае малейшего отклонения есть риск повреждения седалищного нерва.
Избежать болей в ягодицах можно, если прислушаться к следующим рекомендациям:
- При появлении болей важно свести нагрузку к минимуму и постараться, как можно больше прислушиваться к своему организму.
- Не нужно залеживаться в постели.
- Важно позаботиться о том, чтобы матрас был ортопедический.
- В процессе сидячей работы необходимо каждые 40 минут устраивать себе перерыв с разминкой мышц.
- Прекрасно помогают от многих болезней и недомоганий занятия йогой. Стоит уточнить, что лучше в этом вопросе изначально взять уроки у специалиста.
- Во время тренировок необходимо избегать перегрузки ягодичных мышц.
- Следует избавиться от привычки сидеть со скрещенными ногами. Если это происходит чаще всего на одну сторону, то седалищный нерв испытывает постоянно нагрузку сильнее, что со временем может вызвать боль в ягодице.
- Важно позаботиться о своем рабочем месте и отрегулировать сиденье в автомобиле так, чтобы не приходилось постоянно тянуться и напрягать мышцы.
И конечно не стоит никогда забывать о вреде самостоятельной постановки диагноза и самолечении. Такое неосторожное отношение к своему организму может привести к его бунту.
Болезнь усугубляется иногда не потому, что она очень серьезная, а потому, что на нее не обратили вовремя внимание и не обратились в больницу.
Надо слушать свой организм и, если он взывает о помощи, показывая это болью в ягодице надо незамедлительно искать причину и помогать ему.
Причины боли в области ягодиц
Боль в ягодице – не только неприятное, но и опасное явление, которое может привести к серьезным последствиям.
Причин, по которым человек испытывает подобный дискомфорт, может быть немало.
В их числе можно выделить травмы и патологии тканей данной области (кожный покров, клетчатка, мышцы, седалищный нерв) или заболевания других органов, при которых боль отдает в ягодицу.
Синдром может иметь разный характер: боль в левой ягодице, боль в правой ягодице, двусторонняя боль, она также может иррадиировать в ногу, таз или живот.
Основные причины
Игнорировать боль в ягодице нельзя, поэтому человеку важно прислушаться к своим ощущениям и попробовать определить заболевание, которое ее вызвало.
Важно отметить, что для постановки точного диагноза и назначения соответствующего лечения необходимо обратиться к специалисту.
Пояснично-крестцовый остеохондроз
- Описание болезни
- Характеризуется разрушением хрящевой ткани межпозвоночных дисков, из-за чего позвоночный столб перестает поддерживать тело, а ткани деформированных дисков давят на нервные окончания.
- Характер боли
- В данном случае человек ощущает ноющую боль в ягодице при ходьбе, сильных физических нагрузках, резком вставании с места, неловких движениях, простуде. К болевому синдрому часто присоединяются следующие признаки:
- боль в районе крестца и бедер;
- чувство перенапряжения ягодичных мышц и мышц нижних конечностей;
- ограничение подвижности нижних конечностей;
- снижение чувствительности кожных покровов.
При подозрении на остеохондроз пояснично-крестцового отдела пациенту необходимо отправиться к неврологу, который проведет осмотр, назначит рентгеновское исследование и компьютерную томографию.
Если диагноз подтвердится, в качестве лечения назначаются противовоспалительные средства, физиотерапия, массаж, иглоукалывание.
Ишиас
Ишиас (синдром грушевидной мышцы, ишиалгия, седалищная невралгия) – состояние, которое связано с ущемлением и воспалительными процессами седалищного нерва.
Посмотрите видео про это:
Ишиас является не болезнью, а одним из симптомов, который может быть вызван любыми причинами, начиная остеохондрозом и заканчивая переохлаждением.
Соответственно, при лечении ишиаса нужно не только подавить его симптомы, но и устранить корень проблемы.
Характер боли
Болевой синдром в случае ишиаса может носить разный характер: невыносимая, изнурительная боль или легкий дискомфорт, но в любом случае ощущения со временем усиливаются. При ишиасе дискомфорт распространяется на одну ягодицу и симметричную конечность (ее заднюю поверхность), человеку больно долго сидеть и стоять.
Диагностика и лечение
Для уточнения диагноза пациенту необходимо обратиться к врачу-вертебрологу. В качестве диагностических мероприятий проводится внешний осмотр, МРТ и КТ позвоночника, рентген, электронейромиография. Терапия подбирается в зависимости от причины болезни: лечебная физкультура для позвоночника, акупрессура, в сложных случаях – хирургическое лечение.
Тянущая боль в бедре, ягодицах и паху: причины и заболевания, возможности лечения с помощью мануальной терапии
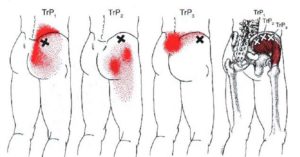
Неприятная тянущая боль в бедре может быть симптомом многих заболеваний, связанных с поражением позвоночного столба, сосудистого русла, нервного волокна.
В молодом возрасте тянущая боль в ягодицах и бедрах чаще всего является характерным признаком разрушения хрящевой ткани межпозвоночных дисков в пояснично-крестцовом отделе позвоночника. При остеохондрозе наблюдается снижение высоты фиброзного кольца.
За счет этого возникает давление на корешковые нервы, формирующие седалищный нерв. Он проходит по задней части ягодицы и бедра до подколенной ямки. При его компрессии возникают неприятные тянущие ощущения и судороги.
У пожилых людей тянущая боль в бедре и паху практически всегда связана с разрушением структуры тазобедренного сустава.
Деформирующий остеоартроз (коксартроз) возникает при возрастных дегенеративных изменениях, связанных с разрушением хрящевой синовиальной оболочки головки бедренной кости.
При подобном заболевании часто возникает полная инвалидность с невозможностью самостоятельного перемещения в пространстве.
Если у вас возникли подобные симптомы, не теряйте драгоценное время и сразу же обращайтесь к врачу. В городской поликлинике лучше выбирать невропатолога или ортопеда.
Как правило, терапевт слабо разбирается в проблемах опорно-двигательного аппарата и назначает базовое противовоспалительное лечение.
В результате этого к более узкому специалисту пациенты попадают уже с запущенной стадией заболевания, когда консервативная медицина уже не поможет.
Если вы территориально находитесь в Москве или Московской области, то можете воспользоваться нашим предложением.Мы предоставляем каждому пациенту возможность получить совершенно бесплатно первичную консультацию врача. Для этого достаточно записаться на прием.
В ходе консультации специалист проведет осмотр и поставить предварительные диагноз, расскажет обо всех возможностях и перспективах терапии без хирургической операции.
Почему возникает тянущая боль в ноге от бедра до колена?
Любая тянущая боль в ноге от бедра – это симптом неблагополучия. Патологические изменения могут затрагивать следующие структуры:
- позвоночный столб (остеохондроз, протрузия, межпозвоночная грыжа;
- межпозвоночные унковертебральные суставы и нестабильность положения тел позвонков;
- кровеносные сосуды, расположенные в полости малого таза и в мягких тканях бедра (облитерирующий эндартериит, атеросклероз, варикозное расширение вен нижних конечностей и т.д.);
- застой лимфатической жидкости и вторичное воспаление лимфатических узлов (лимфаденопатия часто сопровождает воспалительные процессы);
- защемление и воспаление нервного волокна на фоне остеохондроза, травмы спины, туннельных синдромов;
- повреждение места локализации седалищного нерва в подколенной ямке (в этом случае боль носит характер восходящей патологии);
- сахарный диабет и его осложнения, такие как диабетическое ангиопатия и нейропатия;
- опухолевые процессы в полости малого таза.
Диагностировать тянущие боли в бедре до колена самостоятельно невозможно, поскольку большая часть ощущений носит субъективный характер.
Только опытный врач при проведении полноценного осмотра пациента при использовании дифференциальной диагностики сможет установить предварительный диагноз.
Уточнить причину появления тянущей боли в бедре, паху и ягодице можно только с помощью лабораторного обследования. Пациентам назначается рентгенографический обзорный снимок, КТ, МРТ, УЗИ мягких тканей и многие другие виды обследований.
Причины тянущей боли в бедрах
Возможны и другие потенциальные причины возникновения тянущей боли в бедрах, во многом они различаются по возрасту пациента и его полу.
У женщин очень часто подобные неприятные ощущения в молодом возрасте связаны с деформацией осевого скелета во время беременности, а в пожилом возрасте с разрушением тазобедренного сустава.
У мужчин тянущие боли в области бедер в молодом возрасте практически всегда сопряжены с развитием болезни Бехтерева, а в пожилом периоде жизни являются признаком разрушения коленных суставов.
Другие причины тянущей боли в бёдрах могут включать в себя следующие состояния:
- лихорадочный период нарастания гипертермической реакции при простудных вирусных и бактериальных инфекциях;
- миграция личинок некоторых кишечных паразитов;
- анемия в железодефицитной и гемолитической форме;
- дистрофия мышечного волокна после длительного периода вынужденной обездвиженности пациента;
- последствия острого или транзиторного нарушения мозгового кровообращения с парализацией нижних конечностей;
- полиомиелит, остеомиелит, клещевой энцефалит и некоторые другие опасные инфекции, поражающие паутинные оболочки головного и спинного мозга;
- травмы спины;
- рубцовые изменения в сухожильном и связочном аппарате нижних конечностей;
- судорожный синдром;
- синдром беспокойных ног;
- дефицит в рационе питания некоторых важных микроэлементов, таких как калий, магний, кальций;
- фибромиалгии.
Уточнять причины тянущей боли необходимо до начала лечения. По своей сути тянущая боль в бедре, паху или области ягодицы является всего лишь симптомом другого заболевания. Это не самостоятельная патология, а способ её проявления.
Поэтому лечение всегда должно быть направлено на устранение основного заболевания. Лечить саму боль бесполезно и опасно.
Маскируя неприятные ощущения с помощью нестероидных противовоспалительных препаратов вы рискуете довести свой опорно-двигательный аппарат до такой стадии разрушения, что помощь сможет только хирургическая операция.
Тянущая боль в задней части бедра
В большинстве случаев тянущая боль в бедре сзади обусловлена защемлением или воспалением седалищного нерва. Он выходит от позвоночного столба и направляется к ягодичной области. Затем он спускается по задней поверхности бедра до подколенной ямки. Там он расщепляется на два берцовых нерва, иннервирующих ткани голени, голеностопного сустава и стопы.
Соответственно, причина тянущей боли в задней части бедра может быть в следующих патологических изменениях:
- разрушение тканей коленного сустава (деформирующий гонартроз);
- поражение мягких тканей колена (бурсит, тендовагинит, хондроматоз, анкилоз и т.д.);
- поражение мышц задней части бедра с избыточным потенциалом напряжения и спазмированием туннелей, в которых проходит седалищный нерв;
- венозная недостаточность, приводящая к тромбозам глубоких вен бедра;
- недостаточность лимфатического сосудистого русла, приводящая к выпоту лимфы в подкожный жировой слой и формирующая компрессионное воздействие на нервную ткань;
- разрушение тазобедренного сустава (деформирующий коксартроз, периартроз, разрушение головки бедренной кости и её шейки);
- синдром грушевидной мышцы;
- пояснично-крестцовый остеохондроз.
Это далеко не полный перечень возможных заболеваний. Нужно проводить дифференциальную диагностику с опухолями, расположенными в толстом кишечнике и полости малого таза, серьезными нейротоксическими инфекциями и травмами позвоночного столба.
Тянущая боль в бедре левой и правой ноги
Не редко пациент жалуется на тянущую боль в левом бедре или правом, одновременное присутствие этого симптома на обоих конечностях встречается крайне редко. Обычно тянущая боль в правом бедре или левом является симптомом поражения нервного волокна. Это всегда компрессия (сдавливание). А вот что может спровоцировать повышенное давление на нервную ткань:
- воспаление (например, при артрите или артрозе);
- застой лимфы и венозной крови;
- травма (например, растяжение связочного аппарата колена или тазобедренного сустава и скопление крови в виде внутренней гематомы);
- разрастание костной ткани в суставных полостях (деформирующий остеоартроз);
- механическое экзогенное давление (ношение тесной одежды, привычка закидывать ногу на ногу при сидении и т.д.).
Если появилась тянущая боль в бедре левой ноги (или правой), обязательно осмотрите конечность на предмет изменения окраски кожных покровов, наличия травматических повреждений. Затем осторожно ощупайте все ткани и суставы. Это сможет дать вам первичное представление о том, что стало причиной неприятных ощущений.
Если у вас появились острые тянущие боли в бедре правой или левой ноги, советуем срочно обратиться за медицинской помощью. Если это компрессия седалищного или любого другого нерва, то при позднем начале лечения возможна частичная утрата функций нижней конечности. Восстановить впоследствии иннервацию тканей ноги будет очень сложно.
Лечение тянущей боли в области бедра
Любая тянущая боль в области бедра — это сигнал бедствия от нервной ткани. Поэтому медицинская помощь должна быть оказана как можно быстрее. Не допустить омертвения нервной ткани – это первостепенная задача.
Поэтому в нашей клинике мануальной терапии любое лечение тянущей боли в бедре начинается с экстренного поиска причины и её устранения.
Так, если произошло защемление седалищного нерва на фоне протрузии межпозвоночного диска в пояснично-крестцовом отделе позвоночника, то купировать приступ можно с помощью 1-2-х сеансов тракционного вытяжения. А если причина кроется в разрушении тазобедренного сустава, то на помощь придет остеопатия и мануальная терапия.
В дальнейшем после того, как болевой приступ купирован, начинается восстановительное комплексное лечение пациента. Оно разрабатывается индивидуально, в зависимости от того, какое заболевание вызывало тянущую боль в бедре. Обычно мы используем массаж и остеопатию, рефлексотерапию и кинезиотерапию, лазерное воздействия и лечебную гимнастику.
Запишитесь на первичную бесплатную консультацию в нашу клинику мануальной терапии. После проведенного осмотра и постановки диагноза врач расскажет вам о том, как будет проводиться лечение и какие перспективы полного выздоровления есть.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Боль в бедренной мышце: причины, лечение и профилактика
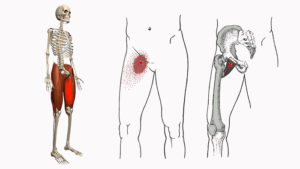
Нижние конечности часто являются причиной болезненных ощущений у людей любого возраста. Проблема усиливается с возрастом, когда проявляются основные дегенеративно-дистрофические заболевания. Один из распространенных симптомов — боль в мышце бедра. Однако причин подобного неприятного проявления много, а подход в каждом случае к лечебным мероприятиям нужен индивидуальный.
Причины и диагнозы
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Болезненные ощущения в бедренной мышце могут возникать при многих патологических ситуациях. Причины, ведущие к этому симптому, лучше разделить на несколько групп, имеющих общий механизм формирования проблемы. Главные факторы, которые приводят к появлению болей в мышце бедра:
- болезни опорно-двигательного аппарата: остеохондроз позвоночника, коксартроз, межпозвонковые грыжи и другие заболевания, возникающие вследствие дегенеративно-дистрофических инволюционных изменений в костно-хрящевой ткани;
- системные заболевания соединительной ткани. Любая болезнь из этой группы может вызвать боли в бедренной мышце, но чаще симптом провоцируют дерматомиозит или системная склеродермия. Вторичный болевой синдром характерен для анкилозирующего спондилоартрита, как иммуно-воспалительного процесса;
- травматические повреждения. Группа болезней, которые вызываются острым или тупым механическим воздействием: разрывы и растяжения мышц и связок, переломы костей, ушибы;
- местные воспалительные процессы – миозиты. Часто под воздействием микроорганизмов наблюдается изолированное поражение бедренной мышцы;
- сосудистая патология. Различные тромбозы, варикозная болезнь или флебиты способны вызывать боли мышцах бедра, так как вокруг сосуда в тканях возникает локальное воспаление с отеком;
- паразиты. В мышечной ткани могут жить и размножаться глисты. Наиболее выраженный болевой синдром вызывают трихинеллы, но филярии и цистицерки также способны приводить к неприятным ощущениям в бедренной мышце;
- редкие болезни: врожденные и приобретенные заболевания, которые встречаются у ограниченного количества людей и связаны с генетическими аномалиями. К этой группе относятся тромбоцитопатии, аутоиммунные процессы в бедре, злокачественные опухоли, укорочение конечности.
Так как причин, способствующих появлению болей в мышцах бедра, очень много, сложно определить группы людей, подверженных риску развития заболевания. Однако с происходящими инволюционными изменениями в организме связаны дегенеративно-дистрофические процессы в опорно-двигательном аппарате.
Как проявляется
В зависимости от причины, вызвавшей патологический процесс, симптоматика протекает по-разному. Общим является лишь сам факт боли, но особенности ее появления и протекания существенно различаются.
Столь же разнообразен и прогноз для полного выздоровления, так как некоторые болезни даже угрожают жизни больного.
Поэтому самостоятельно разобраться в этиологических особенностях болезненных ощущений невозможно, а промедление с обращением к специалисту грозит серьезными осложнениями.Распространенной этиологической группой, вызывающей клинические проявления, является дегенерация опорно-двигательного аппарата. Характерные симптомы:
- боли в мышцах бедра и ягодицы;
- умеренный болевой синдром, усиливающийся при физической активности;
- ограничение движений в поясничном отделе позвоночника или тазобедренных суставах;
- четкая иррадиация боли – сверху от позвоночного столба к ягодице и вниз к бедренной мышце;
- внешних изменений нижней конечности нет, но на запущенных стадиях, когда болевой синдром стихает, наблюдается атрофия мышечных волокон.
Боль в мышце бедра не связана с непосредственным поражением ноги; она носит вторичный иррадиирующий характер. Основной патологический процесс находится в позвоночнике или тазобедренном суставе.
Одной из серьезных причин для беспокойства, вызывающих боли в бедре, является системный иммуно-воспалительный процесс. Для него характерно:
- поражение мышц и суставов;
- часто симметричный процесс;
- возможен субфебрилитет;
- умеренный болевой синдром;
- уплотнения при пальпации в мышечной ткани;
- длительное упорное течение и низкий ответ на терапевтические мероприятия.
Наиболее часто боль в задней мышце бедра или поражение сгибателей вызывает дерматомиозит. Помимо болевого синдрома, для него характерны изменения на коже и резкие отклонения в острофазовых показателях анализов.
Травмы типичны для людей всех возрастов. Во всех случаях есть четкая связь с повреждением: неудачное движение, сильное физическое напряжение или механическое воздействие. Для травматических болей характерны:
- острое начало;
- резкие боли;
- внешние изменения – отек, гематома;
- кратковременный характер боли;
- быстрый эффект от лечения.
В типичных ситуациях отличить травматическое повреждение не составляет серьезного труда. Однако каждая травма требует ответственного подхода к лечебным мероприятиям.
Крайне опасны боли в области бедренной мышцы, связанные с сосудистой патологией. Обычно острое начало и выраженный отек ноги типичен для тромбоза глубоких вен. Он возникает именно в области бедренных сосудов, поэтому мышечные боли всегда сопровождают патологический процесс.
Тромб в вене нестабилен, при определенных движениях и даже без видимых причин кусочки могут отрываться и передвигаться вверх по сосудистому руслу. Это грозит тяжелейшими осложнениями, включая тотальную тромбоэмболию легочной артерии, что неизбежно приводит к смерти.
Поэтому важно помнить, что боль в мышце бедра ноги сзади или спереди – это острый сигнал организма о помощи, пренебрежение которым чревато летальным исходом.
Крайне неприятная проблема — паразиты. Так, цикл размножения трихинеллы связан с необходимостью внедрения в мышечную ткань. И хотя человек является биологическим тупиком для паразита, последний приносит много страданий и боли в мышцах бедра. Основные характеристики инвазии трихинеллами:
- умеренные боли во многих группах мышц, особенно в бедре или голени;
- четкая связь с употреблением в прошлом мяса диких животных;
- наличие интоксикации – человек постепенно худеет и слабеет;
- субфебрилитет по вечерам;
- боли носят упорный характер, с течением времени усиливаются.
Паразиты не представляют прямой угрозы жизни, но ухудшают ее качество.
Особенности диагностики
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Самое трудное – не лечение болевого синдрома, а выяснение причин, вызвавших патологическое состояние.
Чем раньше человек обращается за медицинской помощью, тем более точно и своевременно будет установлен диагноз.
Для этого используются клинические, лабораторные и инструментальные способы верификации болезненного состояния. Ниже в таблице представлена дифференциальная диагностика главных причин болей в мышцах бедра.| Заболевание/ диагностические признаки | Характер боли | Ключевые сопутствующие признаки | Методы верификации |
| ДДЗП и суставов | Ноющая, иррадиирующая от позвоночника вниз, длительная | Деформация суставов, ограничение подвижности в позвоночнике | Рентгенография, КТ или МРТ |
| Системный процесс | Слабая и умеренная боль, локальная, без иррадиации | Изменения на коже, поражение других мышц и суставов | Лабораторная ревматологическая панель |
| Травма | Острейшая и сильная, но кратковременная, четкая связь с повреждением | Внешние признаки травмы: отек, гематома, боль при пальпации, нарушение целостности кожи | Не требуются, видно невооруженным взглядом, мелкие повреждения верифицируются с помощью МРТ |
| Сосудистая катастрофа | От сильной до умеренной, возникает внезапно | Отек и асимметрия конечностей, лихорадка, общая интоксикация | УЗДГ сосудов |
| Паразиты | Ноющая, изнуряющая, усиливающаяся с течением времени | Страдают разные группы мышц, особенно бедренные и икроножные, четкая связь с употреблением мяса диких животных | Лабораторные анализы – эозинофилия в крови, ПЦР к трихинеллам, УЗИ мышц и КТ – косвенные признаки инвазии |
Каждый случай возникновения болей в мышцах бедра требует индивидуального подхода к лечебно-диагностическому процессу. В сложных ситуациях необходимо проводить все виды обследований, включая лабораторные и инструментальные методы.
Боль в мышцах бедра: лечение
Так как причин, вызывающих патологические процессы, сопровождающиеся болезненными ощущениями, слишком много, единых стандартов терапевтических мероприятий не разработано.
Лечение проводится, исходя из наиболее вероятного этиологического фактора. Первой задачей является снятие болевого синдрома, для чего могут быть использованы анальгетики и нестероидные противовоспалительные средства.
Остальные лечебные мероприятия зависят от причины болей в мышце бедра.
Дегенеративно-дистрофические заболевания позвоночника и суставов требуют следующих методов лечения:
Боль снимается обычно высокими дозами НПВС в сочетании с миорелаксантами и седативными средствами. Полное выздоровление возможно только при хирургическом лечении – эндопротезировании или устранении сдавленности нервного корешка в пояснично-крестцовом отделе позвоночника.
https://www.youtube.com/watch?v=1o0eraGAC6w
Системные заболевания требуют следующих подходов к терапии:
- дезинтоксикация;
- патогенетическое лечение – гормоны, цитостатики;
- НПВС;
- анальгетики при сильных болях;
- иммунодепрессанты в комбинациях.
Избавление от болевого синдрома сложно предсказуемо, так как зависит от активности воспалительного системного процесса, правильности схемы лечебных мероприятий.
При адекватном контроле над заболеванием удается в относительно короткие сроки стабилизировать состояние мышечной ткани и снять иммунное воспаление.
Однако лечебные мероприятия следует проводить постоянно, периодически контролируя состояние острофазовых показателей крови.
Травмы обычно легко поддаются диагностике и лечению. В большинстве случаев достаточно местной обезболивающей терапии с помощью мазей с НПВС или гепарином. При сильной боли применяется парентеральное введение анальгетиков коротким курсом в течение 1-2 дней. По мере заживления пострадавших тканей потребность в медикаментозной поддержке нивелируется.Намного сложнее обстоит дело при подозрении на сосудистую патологию. Обычно процесс острый, а состояние угрожает жизни человека. Поэтому быстрое и адекватное лечение включает:
- госпитализацию;
- постельный режим;
- дезинтоксикацию;
- антиагреганты и антикоагулянты в высоких дозах;
- антибиотики;
- сосудорасширяющие препараты.
Боль обычно проходит быстро на фоне антикоагулянтной терапии. Так как основа боли – механическое препятствие нормальному току крови, то в процессе даже начальной реканализации тромба наступает значительное облегчение.
Дополнительно могут использоваться ненаркотические анальгетики в максимально переносимых дозах. При условии снижения боли в мышцах бедра требуется сохранение постельного режима до нормализации кровотока в сосудистом русле.
Контроль осуществляется визуально, пальпаторно и с помощью допплерографии.
При наличии паразитов лечение затруднено тем, что вокруг него в мышечной ткани формируется капсула, защищающая от воздействия лекарственных препаратов.
Подбор антигельминтных средств – процедура сложная, требующая непрерывного мониторинга состояния больного и лабораторных показателей.
Обычно используются Альбендазол или Празиквантель в течение длительного периода по индивидуальной схеме. Единичные паразиты в мышечной ткани могут быть удалены хирургическим путем.
Миозиты требуют обычно местной терапии разогревающими и противовоспалительными мазями, иногда приема антибиотиков. Как правило, болезнь носит легкий и быстропроходящий характер.
Если причину болей в мышцах установить не удалось, а эмпирическая терапия не приносит результатов, возможно, имеются редкие генетические аномалии, которые манифестировали в зрелом возрасте.В этом случае специфические лабораторные тесты помогут определить природу болевого синдрома.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
