Боль в шее и температура
Содержание
Болит шея и температура 37 — диагноз, продукты, симптомы, стадии
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Боль в шее доставляет немалый дискомфорт, а если к этому добавляется еще и неприятная пульсация в затылке или висках, то даже отдохнуть не получится, не говоря уже о работе. Что это может означать и, главное, как бороться с таким состоянием? Исчерпывающий ответ на этот вопрос может дать только врач после проведения обследования.
Причины
Существует множество причин, из-за которых может болеть шея и голова, но наиболее распространенная – остеохондроз. Спровоцировать болевые ощущения способен также и остеоартроз, представляющий собой дегенеративный процесс в межпозвоночных дисках. Причиной нередко бывает травма, слишком большая физическая нагрузка или нервный стресс.
Остеохондроз
Если болит шея и голова, причиной может быть остеохондроз позвоночника. Характерным признаком этого заболевания являются периодические боли в области шеи, которые усиливаются при поворотах и наклонах головы. При этом чувствуется напряженность и быстрая утомляемость мышц спины.
Степень выраженности болевого синдрома зависит от стадии остеохондроза, поскольку заболевание может прогрессировать. По мере развития патологического процесса боль в шейном отделе становится все сильнее, и может отдавать в плечи, руки. Головная боль возникает все чаще, и к ней добавляются головокружения и шум в ушах.
В запущенных случаях наблюдается нарушение координации, мышцы рук слабеют и теряют чувствительность, падает зрение и слух, немеет язык. Выявить заболевание можно с помощью рентгенологического исследования.
Синдром позвоночной артерии
Предпосылкой к развитию синдрома позвоночной артерии служит остеохондроз. Характерным признаком является головная боль, возникающая после сна или в результате неудобного положения головы. Переохлаждение также может спровоцировать дискомфортные ощущения.
Мигренеподобная боль имеет отличительные особенности:
- характер боли может быть пульсирующим, распирающим или стреляющим;
- интенсивность меняется при смене положения, но не всегда;
- болевые ощущения могут быть кратковременными, в пределах нескольких минут, или длиться целый день;
- при пальпации чувствуется болезненность шейных мышц;
- болевой синдром начинается в височной области и распространяется на затылочную зону;
- мигрень может сопровождаться головокружением вплоть до обморока.
Опасность синдрома в том, что при отсутствии лечения нарушается мозговое кровоснабжение. Это вызывает серьезные осложнения – паралич конечностей, проблемы с речью. Дальнейшее развитие заболевания может привести к инсульту.
Невралгия затылочного нерва
Затылочный нерв расположен в области шейного сплетения за вторым позвонком. При его защемлении импульсы, передаваемые органам и тканям, учащаются, что и вызывает резкую боль в шее и голове.
Для невралгии затылочного нерва характерна приступообразная боль стреляющего характера, отдающая в голову, уши и нижнюю челюсть.
При любых движениях головой боль в области шеи усиливается, поэтому человек старается не поворачивать и не наклонять голову.
Помимо боли в голове и шее, могут появляться вегетативные нарушения – ощущение холода и онемения, слезотечение. Кожа на пораженном участке краснеет или бледнеет, при поворотах головы сильно тошнит.Причинами появления невралгии являются:
- остеохондроз;
- переохлаждение;
- травмы позвоночника или шеи;
- перенапряжение мышц шеи;
- инфекционные болезни;
- новообразования, доброкачественные или злокачественные, в позвоночнике или головном мозге;
- аутоиммунные патологии;
- сахарный диабет;
- подагра;
- остеоартрит шейного отдела;
- туберкулезный спондилит;
- тяжелые формы ОРВи или ангины;
- переутомление, психоэмоциональный стресс;
- эпидуральная анестезия у женщин.
Следует отметить, что первичная невралгия затылочного нерва возникает самостоятельно, а не вследствие какого-либо заболевания. В большинстве случаев удается полностью устранить компрессию нервных корешков и вылечить заболевание.
Менингит
Воспалительный процесс оболочек мозга, возникающий вследствие проникновения чужеродных микроорганизмов, называется менингитом. Первыми признаками менингита являются следующие:
- резкий подъем температуры тела;
- головная боль;
- ригидность шейных мышц, как бы застывших и затрудняющих движения головой;
- потеря аппетита и тошнота, переходящая в почти непрерывную рвоту;
- сыпь на теле, исчезающая при надавливании, через некоторое время вместо сыпи появляются синяки;
- расстройство желудка (в основном у детей);
- повышенная нервная возбудимость или, наоборот, вялость.
Если боль в шее отдает в голову и при этом быстро нарастает, сопровождаясь вышеописанными симптомами, необходимо срочно вызвать медицинскую помощь.
Инфицирование может произойти воздушно-капельным путем, а также при тесном контакте с зараженным человеком. Источником инфекции всегда является человек, возбудителем – бактерия Neisseria meningitides. Около 10% популяции бактерий являются бессимптомными носителями, и могут присутствовать в слизистых оболочках носоголотки, не создавая проблем.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Опасность болезни в том, что на ранних стадиях ее не всегда можно отличить от обычной простуды, хотя и протекающей в достаточно тяжелой форме.
Однако очень скоро к жару и боли добавляются специфические симптомы – боль в шее при наклоне головы вперед усиливается, шейные мышцы становятся совсем твердыми.
Кроме того, из-за раздражения зрительного нерва появляется чувствительность к свету, на лице видна сыпь, и может наблюдаться спутанность сознания.
При менингите многое зависит от быстроты действий, которые будут предприняты в начале заболевания. Вовремя оказанная медицинская помощь может не только предупредить серьезные осложнения, но и спасти человеку жизнь.
Травмы
Если болит шея и голова, причиной может быть травма головы или позвоночника:
- ушиб или сотрясение головного мозга;
- повреждение позвоночных дисков;
- нарушения в межпозвонковых суставах;
- растяжение мышц или связок шейного отдела.
Данные факторы могут спровоцировать головную боль, которая проявляется эпизодически и может менять интенсивность. В первые 2 месяца болевой синдром появляется время от времени, но позже пациенты чувствуют распирание и тяжесть в голове, которые подолгу не проходят.
Отличительной особенностью болезненных ощущений вследствие травм является усиление симптомов в следующих случаях:
- после ночного сна;
- при резких поворотах головы;
- в результате долгого стояния на ногах.
Посттравматические боли требуют врачебного контроля и обязательной медикаментозной поддержки.
Гипертоническая болезнь
Синдром «стягивающего обруча» или «каски» испытывают гипертоники на начальных стадиях заболевания. Боль в затылочной области и шейном отделе сразу после пробуждения является одним из характерных признаков гипертонии.
При прогрессировании болезни, особенно в периоды гипертонического криза, боли усиливаются, приобретают пульсирующий характер и сопровождаются тошнотой и рвотой. Способ избавления от дискомфортных ощущений один – нормализация показателей артериального давления.
Синдром лестничной мышцы
Синдром передней лестничной мышцы, скаленус-синдром, синдром Наффцигера – все это названия одной и той же патологии, которая формируется на фоне костных аномалий или остеохондроза верхних отделов позвоночника.
В группе риска находятся спортсмены, особенно подросткового возраста, и люди, занятые тяжелым физическим трудом.
Такое состояние нередко встречается и у женщин в силу относительной мышечной слабости и склонности к набору лишнего веса.
Непосредственной причиной развития синдрома является раздражение нервных волокон вследствие их сдавления лестничными мышцами шеи. При этом болит шейный отдел позвоночника и рука в области предплечья.Иногда боль может распространяться на всю руку, захватывая кисть.
В этом случае конечность немеет и теряет чувствительность, и пациенты жалуются на неспособность поднять руки вверх или вообще поднимать тяжелые предметы.
Боль может отдавать в голову, при этом усиливаться при различных движениях верхней части тела. Со временем на руке появляется синюшность из-за нарушения кровотока, а далее начинается необратимый процесс преобразования соединительных тканей.
Стресс, переутомление, нервные перегрузки
Если сильная боль в шее и голове возникла по причине чрезмерного психоэмоционального напряжения, отличить ее можно по следующим признакам:
- болевой синдром локализуется в области затылочной части головы;
- головная боль имеет тупой характер, при этом есть ощущение стянутости, сжатия, пульсация отсутствует;
- дискомфорт может проявляться в любое время суток.
Головная боль напряжения, или ГБН, – довольно частая причина возникновения «тумана в голове». Согласно статистике, с таким явлением сталкивается почти 70% населения в мире. Выраженность симптомов может быть различной, и варьируется от легкой до умеренной степени. Отличительной особенностью психогенной головной боли является крайне редкое ее появление в ночное время.
Виды отраженной боли
Если болит голова, то причиной может оказаться общее заболевание, которое требует обязательного лечения:
- сердечные патологии;
- поражения пищевода;
- новообразования и кровоизлияния в головном мозге;
- абсцессы;
- онкопатологии.
Лечение
Так что же делать, если заболела шея и голова? Все зависит от того, какова причина недуга, выяснить которую поможет врач. Диагностические мероприятия могут включать:
- рентгенологическое исследование шейного отдела позвоночника в двух проекциях,
- реоэнцефалографию сосудов головного мозга,
- МРТ, СКТ позвоночника и головы;
- лабораторные исследования крови и мочи;
- УЗИ сосудов.
В зависимости от предварительного диагноза терапевт может направить к узким специалистам – отоларингологу, невропатологу, стоматологу, вертебрологу или нейрохирургу.
Медикаментозное лечение начинается со снятия болезненных симптомов с помощью обезболивающих и противовоспалительных препаратов. Для этого назначаются такие средства, как Диклофенак, Кетопрофен, Мелоксикам, Ибуклин и пр.
Более мягким действием, не токсичным для организма, обладают Ациклофенак, Целекоксиб, Диацерин.
При нейропатических болях, характерных для тревожных расстройств, назначается Прегабалин. Для расслабления гладких мышц и снятия напряжения эффективен Флупиртин. В качестве противосудорожного средства, уменьшающего спазмы, применяют Карбамазепин.
Для терапии заболеваний неврологической природы используются миорелаксанты центрального действия:
- Мефедол;
- Миокаин;
- Мидокалм;
- Сибазон;
- Баклофен;
- Тизанидин.
Современные препараты данной группы благотворно воздействуют на центральную нервную систему, блокируя нервно-мышечную передачу. При этом не наблюдается негативного влияния на сердечно-сосудистую систему и продуцирования гистамина.
Для улучшения мозгового кровообращения назначают Пентоксифиллин (Трентал), Мексидол. В качестве общеукрепляющего средства, регулирующего липидный и углеводный обмен, назначается витаминоподобный препарат Тиоктацид (Липоевая, Тиоктовая кислота).
Чтобы нормализовать работу вегетативной нервной системы, применяют лекарства антипсихотического действия и нейролептики – Афобазол, Грандаксин, Тералиджен и др., а также седативные препараты для снятия эмоционального напряжения – Глицин, Валокордин.
При затяжных стрессах восстановить душевное спокойствие можно с помощью ароматерапии.Под воздействием целебных паров эфирных масел происходит мощная стимуляция защитных сил организма и укрепление нервной системы.
Использование цитрусового, розового, мятного и лавандового масел в ваннах и аромалампах поможет избавиться от неприятных ощущений. Боль в шее, переходящая в голову, постепенно пройдет, а настроение улучшится.
Хорошо зарекомендовали себя такие методы вспомогательного лечения, как массаж, особенно с ароматическими маслами, физиотерапия и иглоукалывание.
Профилактические меры
Чтобы снизить риск развития патологий, нужно постоянно уделять внимание состоянию своего здоровья – не переутомляться, чаще бывать на свежем воздухе, заниматься спортом и уметь расслабляться. Активный образ жизни и полноценный отдых – залог хорошего самочувствия и отличная профилактика многих проблем со здоровьем.
Для ночного сна рекомендуется использовать специальные спальные принадлежности – ортопедические матрацы и подушки. Для укрепления сосудов весьма полезен контрастный душ, а поддержать психологический тонус и улучшить кровообращение поможет самомассаж головы и шейной зоны.
Ощущение болезненности в шее и голове, которое не проходит, требует обязательного обращения к врачу. Чтобы избавиться от такого симптома, необходимо установить, почему появляется боль. Современные методы диагностики позволяют выяснить причину с максимальной точностью, а лекарственные средства, физиотерапия и массаж помогут вылечить болезнь.
Болит шейный отдел позвоночника и температура
Многих людей интересует вопрос, может ли быть температура при остеохондрозе. С одной стороны, жар указывает на инфекционные, воспалительные или онкологические заболевания, к которым остеохондроз не относится. С другой, у многих людей с этой патологией наблюдается умеренно повышенная температура. Опасно ли это явление, о чем оно может говорить?
Выясним, бывает ли температура при остеохондрозе, до каких цифр она может повышаться, каковы причины непродолжительной горячки, возникающей на фоне заболеваний позвоночника.
Может ли повышаться температура при остеохондрозе
Важно знать! Врачи в шоке: «Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. » Читать далее.
Термином «остеохондроз» объединяют совокупность дистрофических изменений в межпозвоночных дисках (МПД), возникающих под действием травмирующих факторов или вследствие естественного старения организма. Заболевание имеет невоспалительный характер и само по себе не может вызывать лихорадку.
Однако со временем остеохондроз осложняется спондилезом, спондилоартрозом, межпозвоночными грыжами и т. д. Все это приводит к изменению расстояния между позвонками, сужению спинномозгового канала, образованию остеофитов. Защемление спинномозговых корешков или травматизация мягких тканей нередко сопровождается развитием воспалительного процесса и незначительным повышением температуры.
Может ли при остеохондрозе быть температура? Да, но она возникает не из-за самого заболевания, а вследствие возникших осложнений. Причиной могут быть неспецифические или специфические болезни позвоночника.
Прежде чем говорить о повышении температуры, давайте выясним ее нормальные значения. Многие из вас уверены, что нормой является показатель термометра 36,6.
Но все немного иначе: нормальная температура тела может находиться в пределах 36,5-37,2 градусов Цельсия.
Кстати, абсолютно физиологичны ее колебания на протяжении суток: измеряя температуру вечером, вы можете получить более высокие цифры.
Остеохондроз и температура 37 градусов — нормальное явление для многих людей. Если у вас нет других тревожных симптомов, пугаться и переживать нет смысла.
Причины незначительного повышения температуры тела
Иногда при остеохондрозе температура резко повышается до 37-38 градусов. Вместе с этим появляются трудности при сгибании и разгибании позвоночника, чувство скованности, сильные боли в спине, иррадиирующие в разные части тела. Подобные симптомы обычно указывают на развитие неспецифических осложнений остеохондроза. Давайте посмотрим, какими они бывают.
Таблица 1. Неспецифические заболевания позвоночника, сопровождающиеся временным повышением температуры тела
| Болезнь | Отличительные признаки | Причина повышения температуры |
| Грыжа МПД | Резкая боль в шее или пояснице, возникающая после поднятия тяжести | Воспалительный процесс в МПД вследствие его повреждения. Сдавление грыжей спинномозгового корешка |
| Сужение позвоночного канала | Боль в пояснице, перемежающаяся хромота, чувствительные и двигательные нарушения в нижних конечностях | Защемление нервных корешков до их выхода из канала спинного мозга |
| Радикулит | Резкие боли в спине, иррадиирующие в верхнюю или нижнюю конечность. Симптомы появляются после переохлаждения или тяжелой физической работы | Воспалительный процесс в спинномозговых корешках. Повышение температуры может спровоцировать и сопутствующее простудное заболевание |
| Воспаление мышц и/или связок | Ноющие боли в спине, имеющие постоянный характер. Чувство скованности и онемения | Развитие воспалительного процесса в спазмированных мышцах или поврежденных связках |
Бывает ли температура при неосложненном шейном или поясничном остеохондрозе? Да, это случается при длительном течении болезни, сопровождающемся выраженными деструктивными процессами в позвоночном столбе. Известны случаи, когда у людей с остеохондрозом на протяжении многих месяцев сохранялась температура 37,5 градусов.
Грыжи межпозвонковых дисков
Грыжей МПД называют разрыв фиброзного кольца диска с последующим смещением пульпозного ядра. Причиной может быть поднятие тяжести, резкое неуклюжее движение или тяжелая физическая работа. Формирование грыжи обычно сопровождается развитием воспалительного процесса. Иногда защемляется спинномозговой корешок, что приводит к появлению еще и неврологической симптоматики.
- резкая внезапная боль в пояснице, нередко иррадиирующая в нижнюю конечность;
- трудности при сгибании и разгибании позвоночника;
- слабость в ногах;
- невозможность выполнять ежедневную работу, вести привычный образ жизни.
Характерные признаки грыжи МПД шейного отдела позвоночника:
- боли в шее, распространяющиеся на затылок и верхнюю конечность;
- чувство скованности, онемения в шейной области;
- головокружение и головная боль;
- незначительный подъем артериального давления;
- онемение пальцев рук, слабость в верхних конечностях.
Даже «запущенный» ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Грыжи грудного отдела проявляются болезненными ощущениями и ограничением подвижности позвоночника. Из-за этого больному становится трудно подолгу сидеть в одной и той же позе. Такие грыжи появляются у людей со сколиозом, кифозом или кифосколиозом. Причина их образования — чрезмерная нагрузка на МПД вследствие искривления позвоночника.
Внезапное повышение температуры при остеохондрозе шейного и поясничного отделов позвоночника нередко указывает на наличие осложнений. При появлении этого симптома нужно сходить к врачу и пройти обследование.
Стеноз спинномозгового канала
Развивается преимущественно в пояснично-крестцовом отделе позвоночника. Причинами могут быть остеохондроз, врожденные пороки развития, анкилозирующий спондилоартрит, перенесенные операции на позвоночном столбе. Стеноз спинномозгового канала может приводить к травматизации нервных корешков и развитию воспалительного процесса в них.
- образование межпозвоночных грыж;
- смещение позвонков относительно друг друга;
- оссификация желтой связки;
- разрастание краевых остеофитов;
- деформация межпозвонковых суставов вследствие спондилоартроза.
Высокая температура при остеохондрозе грудного отдела позвоночника – крайне тревожный симптом. Протрузии, грыжи и защемления нервных корешков в этом отделе встречаются очень редко. Лихорадка и боли в грудной клетке могут свидетельствовать о туберкулезе или опухоли позвоночника.
Поражение нервных корешков
Радикулит может развиваться из-за защемления спинномозговых корешков грыжами МПД. Его причиной также может быть переохлаждение, острая интоксикация, сдавление нервов спазмированными мышцами спины или шеи.
При радикулите температура может повышаться до 37-37,2 градусов. Если она поднялась выше этих цифр, следует заподозрить более серьезную патологию. Под маской радикулита может скрываться мочекаменная болезнь, пиелонефрит, гломерулонефрит, опухоли или туберкулез позвоночника, ревматические заболевания и т. д.
Не путайте повышенную температуру при шейном остеохондрозе с затылочной невралгией, вызванной переохлаждением. Последняя проявляется сильными болями в затылке и нередко сопровождается головной болью, насморком, кашлем и другими простудными явлениями.
Воспаление мышц и связок
Воспалительный процесс может развиваться в связках или мышцах на фоне длительно текущего остеохондроза, осложненного спондилоартрозом или миофасциальным болевым синдромом. Воспаление может распространяться с пораженных межпозвонковых суставов или развиваться в мышцах из-за их постоянного спазма. Патология сопровождается ноющими болями и скованностью в спине.
Высокая температура при остеохондрозе
В 1-2% случаев болезненные ощущения в спине и появление жара являются следствием специфических заболеваний позвоночника. К ним относятся туберкулезный спондилит, болезнь Бехтерева, злокачественные и доброкачественные новообразования. В этом случае повышается температура выше 37,8 градусов, появляются другие тревожные симптомы.
Заподозрить наличие специфических болезней можно в таких случаях:
- появление первых болей в спине в возрасте менее 20 или более 50 лет;
- наличие серьезных травм позвоночника в анамнезе;
- перенесенные в прошлом онкологические заболевания;
- беспричинная потеря массы тела;
- кашель, кровохарканье;
- хроническая боль, усиливающаяся со временем и не связанная с физической активностью;
- патологические изменения в анализах крови;
- наличие деструкции позвонков при рентгенологическом исследовании позвоночника;
- отсутствие реакции на лечение на протяжении 1 месяца и более.
При длительном повышении температуры выше допустимой нормы и появлении тревожных симптомов немедленно идите в больницу. Своевременное обращение к врачу поможет вам выявить опасные для жизни заболевания вовремя и как можно раньше начать лечение.
Что делать при повышении температуры
Если у вас поднялась температура и появились боли в спине, вам в любом случае нужно сходить к врачу. Тот осмотрит вас и назначит нужные исследования. Это поможет определить причину жара и удостовериться, что серьезных заболеваний нет.
Диагностическая программа должна включать общеклинические исследования. С их помощью можно обнаружить болезни почек, туберкулез, ревматологические заболевания, воспалительные процессы в организме и т. д.
Выявить патологические изменения в позвоночнике можно с помощью рентгенографии или магнитно-резонансной томографии. Первый метод является более доступным и дешевым, но малоинформативным.
С его помощью выявляют только далеко зашедший остеохондроз, осложненный спондилезом.
Диагностировать болезнь на ранних стадиях можно лишь благодаря МРТ, позволяющая увидеть практически любые изменения в МПД и межпозвонковых суставах.При незначительном повышении температуры тела нет смысла принимать жаропонижающие средства. Препараты из группы НПВС можно использовать для купирования вертеброгенных болей, вызванных осложнениями остеохондроза. Применять их лучше после консультации с врачом.
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Может ли быть повышение температуры при остеохондрозе шеи
Вопрос о причинах повышения температуры тела при шейном остеохондрозе не имеет точного ответа, но все мысли сходятся воспалительным процессам. Многие врачи считают, что повышение температуры при шейном остеохондрозе позвоночника случается не столько из-за самого заболевания позвоночника, сколько из-за постоянного воспаления прилегающих систем.
Повышение температуры может вызывать:
- Сдавливание позвоночной артерии;
- Стеноз спинномозгового канала;
- Протрузия диска.
Температура и симптомы остеохондроза
У здорового человека простуда вызывает повышение температуры. А заболевание шейного отдела позвоночника может спровоцировать сильную температуру как во время простудного заболевания, так и в его отсутствие.
Динамика развития шейного остеохондроза сопряжена с повышением температуры тела. Это можно хорошо проследить по стадиям. На ранней — протрузии диска. При компрессионном воздействии на нервные окончания возникает яркий воспалительный процесс и сопровождается не только болью, но и повышением температуры.
Температура может подняться также и по другим причинам. Есть масса заболеваний, которые сопутствуют шейному остеохондрозу. Неврозы и неврологические заболевания процветают вместе с воспалением внутри позвоночных структур.
Если данное заболевание не подвергается своевременному лечению, то проявляются его более поздние стадии. Одно из осложнений – стеноз мозговой части канала позвоночника. Это происходит из-за уменьшения канала и вызывает мощное воспаление, которое в большинстве случаев, сопровождается температурой.
Более сложное состояние шейного отдела позвоночника, которое вызывает увеличение температуры – синдром появления позвоночной артерии. Оно, обычно связано со сдавливанием или с деформацией артерии, итогом чего становится нарушение в работе системы кровообращения мозга. Данное заболевание сопровождается рядом симптомов:
- Тошнота и рвота;
- Головные боли монотонного характера;
- Нарушение зрения – двоение и нарушение остроты, «мушки» в глазах;
- Шум в ушах.
Все эти симптомы повторяют симптомы плохого кровоснабжения мозга. Повышение температуры тут указывает на стремление организма улучшить ненормальное функционирование частей шейного отдела позвоночника.
Температура при шейном остеохондрозе может быть постоянным симптомом заболевания? Далеко не всегда. Иногда, в особенности на начальных стадиях болезни, температура может быть в пределах нормальной величины.
Однако, если она повышается, сопровождаясь затруднением поворота головы — такое состояние является симптомом остеохондроза в шейном отделе, поэтому медикаментозным способом температуру сбивать нежелательно.
Помните, что остеохондроз требует наблюдения у специалиста. Применение жаропонижающих может оказать на организм те последствия, с которыми потребуется долго бороться.
Температуру надо не просто уменьшать, а добиваться снижения воспалительного процесса в районе шеи. Только такими усилиями можно будет добиться определенных результатов.
И все это необходимо выполнять под контролем опытного врача.
Простые методы по лечению
Следует помнить, что нет простых методов для лечения остеохондроза и связанного с этим недугом повышением температуры. Основной метод – улучшение кровообращения частей позвоночника требует усилий и постоянного наблюдения у врача.
Также можно стимулировать улучшение с помощью физических упражнений. Их перечень сможет вам порекомендовать специалист.
Начальный этап выполнения комплекса физических упражнений может вызывать неприятные и даже болевые ощущения. Но с течением времени болевые ощущения отступают, и возникает чувство омоложения позвоночника, который снова начинает радовать вас своей подвижностью.
Вместе с медикаментозным лечением ЛФК поможет устранить симптомы заболевания и температуру.
На начальной стадии заболевания тоже можно восстановить работоспособность шеи. Не стоит упускать эту возможность, ведь с каждым днем возвращение прежней работоспособности будет требовать куда больших усилий.
Для медикаментозного лечения, применяется масса препаратов. Их задача — это быстро снять воспаление и восстановить поврежденные ткани, снизив температуру шейного отдела.К данным препаратам относят:
- Препараты хондропротекторы;
- Нестероидные средства;
- Жаропонижающие/анальгетики.
- Препараты могут быть в любой форме – таблетки, гели, свечи или инъекции.
Однако, главным лекарством специалисты считают движение, качественное питание и поведение. Также не рекомендуется заниматься спортом и нагружать позвоночный столб.
Статья принадлежит сайту osteok.ru При копировании активная, индексируемая ссылка на источник обязательна.
Температура при шейном остеохондрозе
Остеохондроз – протекающий разрушающий процесс, поражающий позвоночник. Последующее прогрессирование патологического процесса приводит к разрушению суставов и межпозвонковых дисков. Болезнь приводит к защемлению нервных окончаний и сосудов, что сопровождается воспалением в связках и мышцах спины.
На сегодняшний день температура при остеохондрозе шейного отдела может свидетельствовать о протекании патологии, но это не основная причина повышения, причины нужно искать в другом. Помимо этого, отмечаются очень сильные головные боли и значительная болезненность в плечах.
Почему возникает температура
Поражения шейного или грудного отдела позвоночника приводит к болезненности в месте образования патологии, так и в случае защемления нервных окончаний.
Температура более 37 градусов зачастую она наблюдается при скрытом протекании воспаления. Так как обострение зачастую приводит к травмированию и отечности нервных ответвлений, мышц и связок.
Температура более 38 градусов не характерна для остеохондроза, так как воспаление не настолько сильное. Подобное состояние в основном характерно при наличии сопутствующих болезней и патологий.
Жар при шейном и грудном остеохондрозе
Жар очень часто возникает при протекании шейного остеохондроза из-за того, что происходящие в организме патология распространяется на всю область шеи и нарушения зачастую приводят к передавливанию позвоночной артерии.
В основном подобное нарушение наблюдается на последней стадии протекания патологии. Однако, зачастую болезнь протекает практически бессимптомно и жар не возникает, но боль в плечах, голове и шее в любом случае будет присутствовать.
При протекании патологии в грудном отделе болезненность проявляется в области грудины, в спине и под лопаткой. В случае, если возникла резкая боль в области грудины и жар, то нужно незамедлительно обратиться за консультацией к доктору, так как на фоне патологии может образовываться пневмония. Чтобы правильно поставить диагноз, то нужно провести целый ряд обследований.
При протекании остеохондроза грудного отдела лихорадка возникает достаточно редко, однако, она считается основным признаком патологического процесса, однако, важно его не перепутать с наличием инфекции в организме.
Если лихорадка протекает на фоне поражения межпозвонковых хрящей, то температуру менее 38 градусов снижать при помощи медикаментозных препаратов нельзя, так как организм пытается самостоятельно справиться с болезнью.
Особенности лечения
Чтобы уменьшить жар и лихорадку, доктора в основном назначают такие медикаментозные препараты как:
- противовоспалительные;
- антигистаминные;
- хондропротекторы.
Противовоспалительные средства помогают устранить жар и воспаление, а также уменьшить отечность. Хондропротекторы способствуют восстановлению хрящевой ткани. Также способствует устранению симптоматики массаж, лечебный гимнастический комплекс, а также физиотерапия. Однако, стоит отметить, что при наличии жара проведение подобных процедур категорически запрещено.
Достаточно хорошим противовоспалительным средством считается Напроксен, однако, требуемый результат можно получить только в случае применения его в течение продолжительного времени.
Очень хорошим анальгетиком считается Бутадион, однако, это средство имеет определенные побочные эффекты, именно поэтому, важно предварительно проконсультироваться со своим лечащим доктором.
Если своевременно обратиться за помощью к доктору, то можно будет избежать возникновения множества проблем и осложнений.
Боли в шее и температура причины
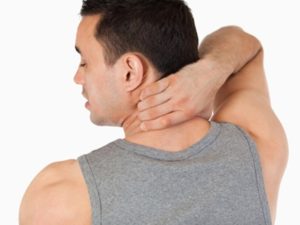
Под болью в шее подразумевается боль в задней её части, начиная от затылочной области, до верхних краев лопаток, а также боль в области от правого до левого плеча.
Причины появления болей в шее
К возникновению болей в шее могут привести не только уже сформировавшиеся заболевания позвоночника, но и некоторые обыденные ситуации:
- длительное пребывание в одной, особенно неправильной, позе: нагрузка на позвоночник при этом усиливается, мышцы находятся в постоянном напряжении, что приводит к их спазму и появлению боли;
- переохлаждение мышц также может вызвать их спазм, который приводит к нарушению кровообращения;
- неправильно выбранная кровать, неправильное положение при вождении автомобиля, за компьютером и т.д.;
- избыточный вес дает большую нагрузку на позвоночник и мышцы;
- сильные эмоциональные перенапряжения вызывают ощущения усталости и болезненность в области шеи;
- резкие, чрезмерные движения, которые приводят к растяжению мышц и болям.
Заболевания, при которых возникает боль в шее
Наиболее частыми виновниками болезненных ощущений в области шеи являются такие заболевания, как:
Реже причинами болезненности в шее выступают:
Боль в шее может появляться при некоторых опасных для жизни заболеваниях: ишемическая болезнь сердца, субарахноидальное кровоизлияние, инфекционные заболевания (менингит. остеомиелит), злокачественные новообразования. переломы позвонков.
Даже психические изменения, депрессия могут послужить причиной появления болезненных ощущений в шее.
Причины появления боли в шее у детей
Чаще всего боль в шее у детей появляется при осложнении ангины, когда воспаляются шейные лимфатические узлы, развивается лимфаденит. Кроме этого, причиной болезненных ощущений в шее могут быть инфекционные заболевания, такие как:
При воспалительных процессах в грудино-ключично-сосцевидной мышце возникает боль при повороте головы. Кривошея.
вследствие спазма мышц, так же сопровождается болезненностью, голова при этом отклонена и повернута в противоположную боли сторону.
У детей, как и у взрослых, боль в шее может появляться при таких заболеваниях, как: новообразования, абсцессы, внутричерепные кровоизлияния, ревматоидный артрит.Болезненность в шее у детей может появляться при таком контагиозном (заразном) заболевании, как эпидемический паротит. Проявляется он повышением температуры, увеличением околоушных слюнных желез.
их болезненностью. Процесс может переходить на подчелюстные и подъязычные железы. При этом может возникнуть отек гортани и мягкого неба. Появляются трудности при жевании, глотании и даже при дыхании.
В силу того, что дети нередко болеют инфекционными заболеваниями, целесообразно вызывать врача на дом.
Какие симптомы могут сопровождать боль в шее
При остеохондрозе, межпозвонковых грыжах, радикулите шейного отдела позвоночника болезненность может распространяться на затылочную область, одну или обе руки, может быть головная боль. В руках возникает снижение чувствительности, двигательные нарушения, которые в тяжелых случаях могут перейти в паралич.
Сильные боли в шее, наличие гематом, ригидность мышц характерны для травм шейного отдела. При возникновении неврологических нарушений можно заподозрить повреждение спинного мозга.
Растяжение и разрыв связок приводит к нарушению функционирования верхних конечностей и мышц шеи. Сопровождается сильной болью, которая усиливается к ночи и при движении. Нередко видна гематома, прямо под кожей, припухлость. Движения могут быть ограничены, либо (при разрыве связки) иметь патологически большую амплитуду.
При миелопатии (поражении спинного мозга) в шейном отделе позвоночника появляется боль, ограничение движений в шее, спастический парез нижних конечностей с нарушением глубокой чувствительности, вялый парез рук. При разгибании или сгибании шеи появляется ощущение беганья электрического тока по спине, вдоль позвоночника, ощущение может распространяться на руки и ноги.
Ревматическая полимиалгия может обуславливать появление режущих, дергающих или тянущих болей в мышцах шеи, которые резко усиливаются при движении. Кроме этого симптома болезнь проявляется скованностью в плечевом поясе, особенно по утрам и после периода неподвижности.
Больному человеку трудно встать с кровати, завести за спину руки, а иногда и поднять их, тяжело выполнять даже обыденные манипуляции. Боль может распространяться в другие мышцы тела, чаще в мышцы тазового пояса. Иногда болезненность усиливается в ночное время, из-за чего нарушается сон.
Не смотря на то, что больные жалуются на значительную слабость, сила в мышцах сохраняется.
При лимфадените шейных лимфоузлов повышается температура тела, появляется общее недомогание, на задней поверхности шеи видны или прощупываются увеличенные лимфоузлы, болезненные при прикосновении, может быть их покраснение.
Острый инфаркт миокарда и приступ стенокардии могут сопровождаться болью в шее, по передней её поверхности.Типичными признаками являются: боли за грудиной (колющие, режущие, давящие, сжимающие), отдающие в левое плечо, руку, лопатку, межлопаточное пространство, челюсть, шею. После приема нитроглицерина, боль исчезает при стенокардии.
При инфаркте улучшений не наступает, может появиться потливость, повышение или понижение артериального давления, головокружение.
Что делать, если болит шея
Для начала, необходимо хоть немного определиться, какая причина вызвала боль в шее. Если ситуация похожа на симптомы остеохондроза, необходимо чаще менять положение, больше двигаться, применять специальные физические упражнения, использовать методы растяжения позвоночника, массаж, физиотерапию. В комплекс необходимо включить применение нестероидных противовоспалительных средств.
При болях, вызванных длительным пребыванием в одной позе или переохлаждением, необходимо растереть область шеи обезболивающим или согревающим кремом, принять внутрь таблетку противовоспалительного препарата. Можно обмотать шею теплым шарфом. Рекомендуется использовать согревающие компрессы.
Если боль является следствием заболевания, не стоит заниматься самолечением, как можно быстрее обратитесь к врачу, особенно, если боль в шее возникла у ребенка.
При болях в шее можно проконсультироваться со следующими врачами:
Сначала целесообразнее обратиться к терапевту, который проведет полный осмотр и решит вопрос о необходимости привлечения квалифицированных специалистов, таких как
- инфекционист ;
- хирург;
- травматолог;
- невролог ;
- ортопед;
- кардиолог ;
- ревматолог;
- отоларинголог;
- физиотерапевт;
- массажист.
Не знаете как подобрать клинику или врача по приемлемым ценам? Единый центр записи по телефону +7 (499) 519-32-84 .
Почему болит голова и шея сзади?
Головная боль может локализоваться в разных участках головы. Нередко это зона затылка, который нередко болит одновременно с шеей. Такая боль может иметь различные причины, соответственно требуется и различное лечение. Так как некоторые причины такой боли достаточно серьезные, лучше немедленно обратиться к специалисту.
