Брадисистолия
Содержание
Брадисистолия ритм регулярный синусовый: медикаменты, показатели, признаки, причины и диагностика
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Среди различных патологий сердечно-сосудистой системы нередко встречается синусовая брадикардия. Заболевание характеризуется ярко выраженным сокращением ритма ЧСС (частоты сердечных сокращений).
Многие люди не догадываются о возникновении патологических процессов в работе сердца, болезнь часто протекает бессимптомно.
Отклонения можно обнаружить, если проявляются симптомы заболевания, а также во время прохождения медицинского осмотра.
Особенности заболевания
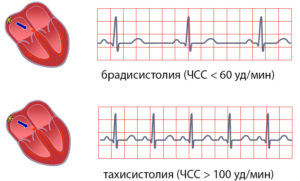
Что такое синусовая брадикардия? Это снижение частоты сокращений сердца, при котором ритмичность остается правильной, т.е. синусовой.
У здорового человека нормальным показателем ЧСС считается 60-80 ударов в минуту. При патологических изменениях синусовый ритм замедляется. Другими словами, создание электрических импульсов в синусовом узле в заметной степени сокращается. ЧСС в таком состоянии не превышает45 ударов за минуту.
В зависимости от особенностей протекания заболевания, возраста и здоровья пациента, выделяют несколько особенностей патологии.
При значительных физических нагрузках, особенно у профессиональных спортсменов, тонус блуждающего нерва повышается, что вызывает заметное снижение частоты сердечных сокращений. В этом случае, говорить о серьезных патологических изменениях не целесообразно.Состояние не наносит большого вреда здоровью человека. Если появляются болезненные симптомы и ухудшается самочувствие, то можно говорить о развитии синусовой брадикардии, требующей лечения.
Нередко, диагностируется синусовая брадикардия у детей. Нормальными показателями ЧСС для новорожденного ребенка считается 140 ударов в минуту. К первому году жизни ЧСС приближается к 100 ударам в минуту. При значительном снижении показателя необходимо обследование.
Выделяют два типа замедления ЧСС у ребенка:
- относительная форма: зависит от внешних факторов, влияющих на состояние ребенка;
- абсолютная форма заболевания: не зависит от изменяющихся во времени внешних факторов.
Определить конкретный тип брадикардии можно только по результатам электрокардиограммы (ЭКГ).
Причины развития патологии
Синусовая брадикардия возникает при потере работоспособности синусового узла. Причинами такого состояния могут быть различные факторы.
- Органический фактор: развитие нарушений в частоте сердечных сокращений при атеросклерозе сосудов, миокардите, дегенеративных изменениях синусового узла.
- Токсический фактор: развитие патологии при инфекционных заболеваниях (дифтерии, желтухе, менингите, сепсисе, брюшном тифе). Отклонения в частоте сердечных сокращений при злоупотреблении никотином, при отравлениях свинцом и токсинами фосфорорганического состава.
- Лекарственный фактор: патология при приеме некоторых медикаментозных средств (бета-блокаторы, верапамил, дигиталис).
- Экстракардиальная брадикардия, развивающаяся на фоне повышенного внутричерепного давления (при травмах головного мозга, отеках и опухолях).
- Сокращение ритма сердца у профессиональных спортсменов.
- Значительное переохлаждение.
- Недостаток пищи (голодание).
- Нарушения в работе щитовидной железы (гипотиреоз).
- Ухудшение работоспособности вегетативной нервной системы (повышение тонуса парасимпатического отдела).
Причинами развития заболевания у ребенка являются следующие факторы:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- наследственная предрасположенность;
- недостаток кислорода при внутриутробном развитии плода;
- желтуха у новорожденных (значительное повышение уровня билирубина в крови).
Симптомы брадикардии у ребенка проявляются не выраженно, что затрудняет своевременную диагностику и лечение.
Признаки заболевания и методы диагностики
Большинство людей не подозревают о наличии патологических изменений в ритме сокращений сердца. Очень часто симптомы не проявляются на протяжении длительного времени.
Симптомы синусовой брадикардии:
- слабость и головокружение;
- предобморочное состояние, резкое потемнение в глазах;
- отдышка;
- быстрая утомляемость;
- болевые ощущения в области сердца.
Умеренная синусовая брадикардия характеризуется редким пульсом, замедлением ЧСС, при этом явные симптомы заболевания не проявляются. Выраженная форма болезни возникает на фоне понижения артериального давления, при сильных неврозах, приступах стенокардии, в постинфарктном состоянии.
Симптомы брадикардии у ребенка:
- слабость и головокружение;
- быстрая утомляемость при физических и психологических нагрузках;
- ухудшение самочувствия, капризность;
- ярко выраженная одышка;
- болевые ощущения в грудном отделе.
Для постановки точного диагноза и выявления степени поражения синусового узла используются различные методы обследований.
Самый простой и надежный способ обнаружения нарушений ритма сердца – это подсчет частоты пульса. При заметном отклонении от нормы (менее 60 ударов в минуту) необходимо обратиться к врачу.
Точный диагноз ставится после ЭКГ. Синусовая брадикардия диагностируется при сохранении синусового ритма сокращений сердца, и меньшем количестве сокращений. В некоторых случаях заболевание является переходящим. Для четкого определения времени приступов используется длительная ЭКГ, записываемая в течение суток (ЭКГ по Холтеру).
Своевременная диагностика заболевания (при помощи ЭКГ и регулярных осмотров у кардиолога) дает возможность начать лечение и заметно облегчить состояние.
Методы лечения
Если синусовая брадикардия сердца не проявляется выраженными симптомами, и отсутствуют сопутствующие заболевания, то лечение для пациента не предусматривается. Такое состояние нередко возникает у здоровых людей, и не является патологией.
Но чаще всего, уменьшение ЧСС сопровождается развитием основного заболевания. В этом случае, лечение синусовой брадикардии направлено на подавление сопутствующей болезни.
Терапевтические методы основаны на поддержке общего состояния пациента. При приступе брадикардии рекомендуется выпить горячего чая и съесть кусочек горького шоколада. Несколько минут в состоянии покоя и сердцебиение приходит в норму.
Также прописываются общеукрепляющие и витаминные комплексы, ограничения в питании. Медикаментозное лечение направлено на повышение ЧСС. В этом случае назначаются холинблокаторы и симпатомиметики. При значительном снижении сердечного ритма требуется оперативное вмешательство.При операции вживляется кардиостимулятор для поддержки нормальной величины ЧСС.
Лечение брадикардии у ребенка также начинается с выявления причин заболевания, оценки общего состояния, выявления симптомов.
При легкой форме брадикардии назначаются поливитаминные комплексы с электролитами, а также прописывается диета (большое количество фруктов, овощей, морепродуктов, сухофрукты, молочные каши, растительные масла).
При средних и тяжелых формах патологии назначаются антиаритмические препараты на основе натуральных компонентов (женьшень, элеутерококк, экстракт белладонны). В крайних случаях необходима операция – вживление кардиостимулятора.
Своевременная диагностика синусовой брадикардии у взрослого человека и ребенка повышает вероятность благоприятного прогноза для жизни. При отсутствии лечения возможно развитие осложнений: истончение сердечной стенки, ишемия, порок сердца, нарушения кровотока.
Регулярный осмотр у врача-кардиолога, забота о своем здоровье и правильный образ жизни снижают риск развития патологических изменений в работе сердца. Выявление причин заболевания – это первый шаг в успешном лечении синусовой брадикардии.
Как расшифровать кардиограмму сердца?
Формирование заключения по электрокардиограмме (ЭКГ) проводит врач функциональной диагностики или кардиолог. Это непростой диагностический процесс, требующий специального обучения и практики.
Врач, описывающий ЭКГ, должен знать основы электрофизиологии сердца, варианты нормальной кардиограммы, уметь выявлять функциональные и морфологические изменения сердца.
Он должен уметь анализировать нарушение функций автоматизма, проводимости, возбудимости сердца, оценивать влияние медикаментов и других внешних факторов на формирование зубцов и интервалов ЭКГ.
Описание электрокардиограммы включает в себя несколько последовательных этапов. Вначале оцениваются пол и возраст пациента, так как в разных возрастных группах могут быть свои особенности ЭКГ, а также кардиограмма отличается у мужчин и женщин. Затем определяется длительность и амплитуда зубцов и интервалов кардиограммы.
После этого оценивается ритм, особенности положения сердца в грудной клетке, анализируются нарушения проводимости, признаки очаговых изменений миокарда и гипертрофий отделов сердца. Затем формируется итоговое заключение.
При возможности проводится сравнение ЭКГ с ранее зарегистрированными пленками того же больного (анализ в динамике).
Анализ зубцов ЭКГ
Анализ зубца Р подразумевает измерение его амплитуды, длительности, определение полярности и формы. Определяют длительность интервала P-Q.
Анализ желудочкового комплекса QRS — это оценка соотношения зубцов во всех отведениях, измерение амплитуды и продолжительности этих зубцов.
Для анализа сегмента ST необходимо определить его смещение вверх или вниз относительно изоэлектрической линии и оценить форму этого смещения.При оценке зубца Т нужно обратить внимание на его полярность, форму, амплитуду.
Затем измеряется интервал Q-T и сравнивается с должной величиной, определяемой по специальной таблице.
Нормальная ЭКГ
В норме ритм сердца регулярный, правильный, его источником является синусовый узел. Синусовый ритм в покое имеет частоту от 60 до 100 в минуту. Частоту сердечных сокращений определяют, измеряя расстояние между соседними зубцами R на ЭКГ (интервал R-R).
Определяют направление так называемой электрической оси сердца, показывающей положение результирующего вектора электродвижущей силы (угол альфа). Его указывают в градусах. Нормальная ось соответствует значению угла альфа от 40 до 70 градусов.
Определяют наличие поворотов сердца вокруг своей оси.
Нарушение ритма сердца
Нарушение ритма сердца, или аритмия, диагностируется в случае выявления следующих нарушений на ЭКГ:
- увеличение частоты сокращений сердца более 100 в минуту или урежение менее 60 в минуту;
- неправильный ритм;
- несинусовый ритм;
- нарушение проведения электрического сигнала по проводящей системе сердца.
Аритмии делятся на следующие основные группы.
По признаку нарушения образования импульса:
- нарушения автоматизма синусового узла (синусовые тахикардия, брадикардия, аритмия);
- эктопические (несинусовые) ритмы, вызванные преобладанием автоматизма несинусовых центров (выскальзывающие, ускоренные эктопические ритмы, миграция водителя ритма);
- эктопические ритмы, обусловленные механизмом re-entry (экстрасистолия, пароксизмальные тахикардии, фибрилляция и трепетание предсердий и желудочков).
По признаку нарушения проводимости:
- блокады (синоатриальная, внутрипредсердная, атриовентрикулярная, внутрижелудочковая блокада, в частности, блокады правой и левой ножек пучка Гиса);
- асистолия желудочков;
- синдромы предвозбуждения желудочков, в частности, синдром WPW.
Электрокардиографические признаки этих нарушений разнообразны и сложны.
Гипертрофия отделов сердца
Гипертрофия миокарда – это приспособительная реакция организма в ответ на увеличение нагрузки, проявляющаяся в увеличении массы сердца и толщины его стенок.
Изменения при гипертрофии любых отделов сердца обусловлены повышенной электрической активностью соответствующей камеры, замедлением распространения электрического сигнала в ее стенке, а также ишемическими и дистрофическими изменениями сердечной мышцы.
С помощью ЭКГ можно определить признаки гипертрофии левого и правого предсердий, левого и правого желудочков, а также их комбинации.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Нарушения кровоснабжения миокарда
С помощью ЭКГ можно в некоторых случаях оценить кровоснабжение сердечной мышцы. Особенно большое значение этот метод приобрел в диагностике инфаркта миокарда: острого нарушения кровотока в коронарных сосудах, сопровождающегося омертвением (некрозом) участка сердечной мышцы, с последующим формированием в этой зоне рубцовых изменений.
ЭКГ в процессе течения инфаркта миокарда имеет закономерную динамику, что позволяет следить за развитием процесса, определять его распространенность и выявлять осложнения. С помощью ЭКГ определяется и локализация инфаркта миокарда.
Другие изменения ЭКГ
Анализируя изменения желудочкового комплекса, сегмента ST и зубца Т, можно диагностировать многие другие патологические состояния, например, перикардит, миокардит, нарушения электролитного обмена и другие процессы.
курс «ЭКГ под силу каждому», урок 1 — «Проводящая система сердца, электроды»
курс «ЭКГ под силу каждому», урок 2 — «Зубцы, сегменты, интервалы»
курс «ЭКГ под силу каждому», урок 3 — «Алгоритм анализа ЭКГ»
Кардиограмма сердца брадисистолия

Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
Не всегда пациент может самостоятельно интерпретировать медицинские термины, прочитанные в протоколе электрокардиограммы. Конечно, расшифровывать саму кардиограмму и полученное заключение может только врач, но что делать до назначенного приема врача? Для начала определиться с терминологией и попробовать понять самому, нормальная ли у вас кардиограмма или нет.
О чем говорит нормосистолия?
Под нормосистолией понимают синусовый сердечный ритм, сопровождающийся нормальной частотой сердечных сокращений – от 55-60 до 80-90 в минуту. Именно эта частота сердцебиения позволяет сердечной мышце работать без повышенной нагрузки на миокард, в то же время обеспечивая необходимый сердечны выброс, обеспечивающий кровью внутренние органы.
нормосистолия на ЭКГ
Брадисистолия и тахисистолия в свою очередь говорят о замедлении и ускорении ритма сердца соответственно. Об этих отклонениях на ЭКГ читайте в отдельных материалах – брадисистолия, тахисистолия.
Нормальный сердечный ритм
работа сердца в норме – при синусовом ритме
Понятие нормосистолии обычно также обозначает тот факт, что электрические сигналы, способствующие последовательному электрическому возбуждению всех отделов сердца, генерируются в синусовом узле, который в норме является водителем ритма 1-го порядка. Во всех других случаях говорят о миграции водителя ритма или о несинусовом ритме. Данные процессы объединены понятием нарушения сердечного ритма, или аритмии.
Распространенные отклонения от нормы (бради- и тахисистолия)
Иногда в заключении ЭКГ может фигурировать сочетание нормосистолии и нерегулярного синусового ритма – “нормосистолия, ритм нерегулярный”. Последний может встречаться, к примеру, при дыхательной, или синусовой аритмии.
В этом случае ритм исходит из синусового узла (как и должно быть в норме), но имеются незначительные функциональные колебания частоты сердечных сокращений, обусловленные фазами вдоха и выдоха (в норме на вдохе сердцебиение чуть ускоряется, на выдохе – чуть замедляется).
Поэтому если пациент видит заключение о нормосистолии с нерегулярным, но синусовым ритмом, ему нет смысла паниковать.
Опять же, тахисистолия и брадисистолия могут встречаться как у абсолютно здорового человека, так и при различных заболеваниях сердца или других органов.Здесь всё зависит от других нюансов, полученных по ЭКГ.
Но если у человека регистрируется синусовый ритм со слегка замедленной ЧСС (не менее 50 в минуту) или учащенной (90-100) – особенно от волнения, то можно говорить о нормальных показателях.
Нормосистолия при мерцательной аритмии
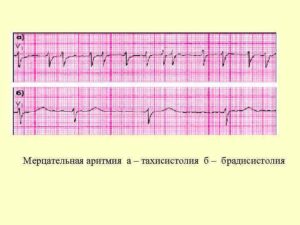
Из всех нарушений ритма только такой тип аритмии, как мерцание (фибрилляция) или трепетание предсердий подразделяется на нормо-, тахи- и брадисистолический варианты. В таком случае диагноз “фибрилляция предсердий, нормосистолия” говорит о патологии в виде аритмии, но с нормальной итоговой ЧСС.
нормосистолическая форма мерцательной аритмии – несмотря на “волны” трепетаний/фибрилляций предсердий, сокращение желудочков сердца происходит с нормальной частотой
При этом речь идёт как о постоянной форме мерцательной аритмии, когда человек длительное время (месяцы и годы) живёт с неправильным, или несинусовым ритмом, так и о пароксизмальной форме (пароксизм – приступ), когда несинусовый ритм возникает внезапно, и вполне может восстановиться самопроизвольно или при помощи медикаментозных препаратов. Критерии диагностики аналогичны таковым для нормо-, бради- и тахисистолии при синусовом ритме – от 60 до 80, менее 60 и более 80 ударов в минуту, соответственно.
При постоянной форме мерцательной аритмии обычно нормосистолия легче переносится пациентами в плане ощущения перебоев в работе сердца, так как брадисистолия чревата снижением сердечного выброса и обусловленными этим обмороками, а ЧСС при тахисистолии порой достигает 200 ударов в минуту, что может привести к тяжелым нарушениям кровообращения.
Лечение пароксизмальной фибрилляции предсердий с нормосистолией строго обязательно , потому что пароксизм даже с нормальной частотой сердцебиения требует экстренного медикаментозного восстановления ритма. Обычно внутривенно вводятся такие препараты, как кордарон, новокаинамид, поляризующая смесь.
Пациент с нормосистолией при постоянной форме мерцательной аритмии должен принимать такие препараты, как дигоксин, аспирин для предотвращения тромбообразования, а иногда и варфарин с той же целью.
К ритмоурежающей терапии при нормосистолии следует относиться предельно осторожно, так как метопролол, бисопролол, верапамил и подобные препараты могут спровоцировать значимое замедление ЧСС и вызвать брадикардию с потерей сознания.
Нарушение сердечного ритма, при котором отмечается замедление сердечных сокращений за минуту (менее 60) без изменения ритма, называется синусовой брадикардией. Во время сна такое состояние считается нормой, а вот для здорового человека в период бодрствования – патологией. Синусовая брадикардия на ЭКГ проявляется увеличением интервала между зубцами.В заключение следует еще раз сказать, что нормосистолия при правильном, синусовом ритме является признаком нормальной работы здорового сердца, поэтому данный термин свидетельствует только о том, что по конкретной ЭКГ все в порядке.
Это такое заболевание сердечно-сосудистой системы (ССС), при котором наблюдается уменьшение сердечных сокращений, но промежуток между ними остается нормальным. Можно отнести к одному из видов аритмии сердечной мышцы.
Стоит отметить, что у взрослого человека, младенца и ребенка нормальными считаются разные показатели. Так, для первого – 60, второго – 100, а третьего – 70 ударов за одну минуту.
Синусовую брадикардию разделяют на виды:
- идиопатическая,
- умеренная (чаще всего отмечается у подростков и детей),
- абсолютная – этот вид может определить врач, просто измерив пульс,
- лекарственная – появляется вследствие приема некоторых препаратов,
- относительная – наблюдается после перенесенных инфекций и травм, характерна для спортсменов,
- токсическая (проявляется при отравлении),
- экстракардинальная — развивается из-за заболеваний внутренних органов.
Практически каждый шестой житель планеты подвержен нарушениям синусового ритма. Каждый год от осложнений брадикардии умирает около ста тысяч человек.
Важно! Синусовая брадикардия – это не всегда диагноз, это нормальное состояние после сильного переохлаждения, длительного голодания и регулярных физических нагрузок на сердце у спортсменов.
Вызывают синусовую брадикардию не только болезни, такое состояние возникает:
- При усиленных занятиях спортом.
- После продолжительного пребывания на холоде.
- В период сна и во время отдыха.
Но есть и более серьезные причины:
- Кардинальные причины:
- При ишемической болезни (когда сердце недостаточно кровоснабжается или при кислородном голодании) и инфаркте миокарда (при котором отмирает часть сердечной мышцы, а со временем она замещается рубцовой тканью).
- При нарушениях работы сердца (нарушена функция сердечной мышцы по перекачиванию крови).
- При кардиомиопатии (при которой повреждается часть мышцы сердца).
- При пороке сердца независимо от происхождения (приобретенного или врожденного).
- При миокардите (когда мышца сердца воспалена).
- Некардинальные:
- При эндокринных заболеваниях.
- Гипоксическая – когда при некоторых заболеваниях кислород плохо поступает в сердце.
- Нейрогенная – при заболеваниях нервной системы.
- Лекарственные – наступают вследствие длительного или бесконтрольного употребления различных медикаментозных препаратов, а именно:
- Сердечных гликозидов.
- Антиаритмических препаратов.
- Диуретиков.
- Электролитные нарушения – возникают в случае нарушенного обмена некоторых элементов: калий, магний натрий.
- Отравляющее воздействие:
- Зависимость от табачных изделий.
- Зависимость от алкоголя.
- Идиопатическая – беспричинное возникновение проблемы.
- Недостаток пищи при голодании.
- Наследственность.
Иногда синусовая брадикардия – нормальное состояние, если сердце привыкло к спортивным нагрузкам, то ЧСС достигает 45-60 уд/мин.
Здоровые люди иногда и не замечают наличие нарушения.
Симптоматика:
- Чувство слабости, потемнение в глазах и головокружение, которое может спровоцировать предобморочное состояние.
- Чрезмерная утомляемость.
- Одышка.
- Боль в груди в области сердца.
- Пульс редкий, ЧСС замедленная, возможно понижение давления.
У ребенка признаки менее выражены, отмечается:
- Головокружение, быстрая утомляемость и слабость.
- Утомляемость при умственной работе (предобморочные состояния в школьном возрасте).
- Плохое самочувствие, беспричинные капризы.
- Одышка.
- Жалобы на боли в области сердца.
Самый простой метод обнаружения нарушения – измерение пульса. Если показатель будет менее 60 ударов за минуту, то это означает, что ребенка нужно показать специалисту.
Важно! Для оказания первой помощи больному назначают терапию, направленную на устранение причины болезни.
Точный диагноз можно поставить после изучения данных на электрокардиограмме. Если вовремя обратиться к врачу, то лечение даст позитивный результат.
Диагностика
Диагноз может поставить врач после комплексного обследования:
Также понадобится консультация терапевта.
Стоит знать! Реабилитация и профилактика болезни ничем не отличаются.
На расшифровке ЭКГ можно увидеть при синусовой брадикардии увеличение интервала между верхними зубцами R — R, главным образом за счет интервала Т — Р. Таким образом, ЧСС меньше 60 за 1 мин. Интервал Р — Q нормальной продолжительности, либо может быть незначительно больше, чем в норме (до 0,21 — 0,22 сек.).
Если кроме синусовой брадикардии никаких изменений не обнаружено, и она не вызывает дискомфорта, то такое состояние считается нормой, и лечение не назначается.
Часто такая болезнь – лишь побочный симптом после другой болезни. Поэтому чтобы избавиться от нарушений в работе сердца, нужно ликвидировать или уменьшить действие самой причины.
Лечение:
- Рекомендации специалиста. Очень часто для улучшения состояния здоровья достаточно принимать витаминные комплексы, придерживаться специальной диеты, а также принимать прописанные препараты.
- Медикаментозный метод лечения. Если человек страдает от синусовой брадикардии, то для улучшения состояния врач прописывает препараты, учащающие ЧСС.
- Хирургическое лечение. Если брадикардия опасна для жизни человека (частые обмороки, сильное снижение ЧСС, медикаментозное лечение не принесло результата), решается вопрос об установке электрокардиостимулятора, который устанавливает сердечной мышце ритм.
- Если синусовая брадикардия возникла на фоне отравления, то специалисты должны провести все мероприятия по дезинтоксикации.
- При негативном воздействии медикаментов врач должен пересмотреть дозу употребляемого препарата.
Основное лечение – устранение самой причины.
Прогнозы и последствия
Если болезнь прогрессирует, то возможны:
- Внезапная остановка сердца.
- Нарушения в работе сердца.
- Нарушение кровообращения в мозге.
- Усугубление уже имеющихся болезней сердца, вплоть до инфаркта.
Чтобы синусовый ритм был в пределах нормы, стоит особое внимание уделить спорту и активному образу жизни. Не забывать о полноценном сне и отдыхе, а также отказаться от вредных привычек. Все аптечные препараты стоит принимать только по назначению врача и прописанной дозировке. Обязательно обращаться к врачу при появлении малейших симптомов.
Важно! Очень важно проходить ежегодные осмотры в медучреждении.
Многие люди игнорируют сигналы организма, от чего впоследствии очень страдают. Ведь синусовая брадикардия отлично видна на ЭКГ, а для прохождения этой процедуры особых усилий и затрат не понадобится.
Во время беременности эта патология отмечается довольно редко и требует выполнения только рекомендаций врача. В заключение можно сказать, что избежать службы в армии по такому диагнозу не удастся.
Брадисистолия — (bradysystolia; бради + систола) пониженная частота сокращений желудочков сердца; наблюдается при снижении автоматической активности синусового узла, пассивном гетеротопном автоматизме, поперечной блокаде сердца II IV степени и синоаурикулярной… … Википедия
брадисистолия — (bradysystolia; бради + систола) пониженная частота сокращений желудочков сердца; наблюдается при снижении автоматической активности синусового узла, пассивном гетеротопном автоматизме, поперечной блокаде сердца II IV степени и синоаурикулярной… … Большой медицинский словарь
Аритмия — Эта статья о медицинском диагнозе. Статья о творческом методе в области искусства см. Аритмия в искусстве. Аритмия … Википедия
ПУЛЬС — артериальный (от лат. pulsus удар, толчок), толчкообразное колебание артерий вследствие выброса крови из сердца при его сокращении. У кр. рог. скота П. исследуют на артериях: поперечной лицевой артерии сафена и срединной хвостовой; у мелкого… … Сельско-хозяйственный энциклопедический словарь
АРИТМИИ СЕРДЦА — АРИТМИИ СЕРДЦА. Нарушения синусового ритма Тахикардия. 216 Брадикардия. 217 Синусовые аритмии. 217 Экстрасистолическая аритмия. 218 Arhythmia perpetua. 224… … Большая медицинская энциклопедия
пульс — артериальный (от лат. pulsus — удар, толчок) толчкообразное колебание артерий вследствие выброса крови из сердца при его сокращении. У крупного рогатого скота П. исследуют на артериях: поперечной лицевой артерии сафена и срединной хвостовой; … Сельское хозяйство. Большой энциклопедический словарь
Брадисистолия причины и лечение
Из этой статьи вы получите исчерпывающую информацию о болезни синусовая брадиаритмия: что это такое, симптоматика и способы лечения.
При синусовой брадиаритмии (или, по-другому, брадикардии) происходит уменьшение частоты сердечных сокращений (сокращенно ЧСС) меньше 60 ударов в минуту.
Виды и причины синусовой брадиаритмии
Синусовая брадикардия по причинам возникновения различается на 6 форм:
- физиологическая или функциональная,
- органическая,
- нейрогенная,
- лекарственная,
- токсическая,
- брадиаритмия спортсменов.
Далее разберем эти виды почему они возникают.
Причины физиологической брадикардии
- Разные физиологические условия, к примеру, в покое или во время сна у спортсменов. У них ЧСС может достигать до 40 ударов в минуту даже днем, не говоря уже о времени сна. Из-за профессиональных занятий спортом у таких людей по-особому осуществляется регуляция сердечного ритма.
- Давление на сердце злокачественной или доброкачественной опухоли. Компрессионное сдавливание определенного отдела сердца может привести к стойкому нарушению ритма.
Причины органической формы
Резкое снижение частоты импульсов синусового узла, которые заставляют сердце сокращаться – приводит к необратимому поражению сердца. Развивается синусовая брадиаритмия органического происхождения, т. е. вызванная стойкими непреходящими изменениями в структурах сердца.
Причины такой формы патологии:
- Инфаркт миокарда – омертвление участка сердечной мышцы.
- Ишемия – сужение сосудов сердца.
- Кардиосклероз – разрастание рубцовой ткани из соединительных волокон в месте воспаления или омертвления сердца.
- Миокардиодистрофия – нарушение обменных процессов в миокарде, приводящее к дисфункции и дистрофии сердечной мышцы (то есть миокарда).
- Кардиомиопатия – патология сердца, в основе развития которых лежат склеротические и дистрофические изменения в кардиомиоцитах.
- Миокардит – воспаление миокарда.
Причины нейрогенной брадикардии
- Повышение внутричерепного давления из-за менингита, отека, ушиба, опухоли головного мозга.
- Невроз – функциональное нарушение ЦНС.
- Нейроциркуляторная дистония – расстройство работы сердечно-сосудистой системы вследствие поражения нервной и эндокринной систем.
- Язва 12-перстной кишки или слизистой желудка.
Причина лекарственной формы
- Передозировка сердечными гликозидами, β-блокаторами, антиаритмическими препаратами.
Причины брадиаритмии токсической
- Сильная интоксикация организма на фоне вирусной инфекции.
- Брюшной тиф – кишечная инфекция, вызванная бактерией Salmonella typhi.
- Гепатит – воспаление печени.
- Отравление фосфорорганическими соединениями. Эти химикаты часто используются в быту, на даче для обработки деревьев и растений от вредителей, при выведении паразитов у домашних животных. В организм они могут попасть с загрязненной водой, через плохо вымытые руки. Ядовитыми парами можно надышаться занимаясь на садовом участке.
- Сепсис – заражение крови.
Причины брадиаритмии у детей младшего и подросткового возраста
- Основная причина брадиаритмии у малышей – повышенный тонус блуждающего нерва. Брадикардии подвержены дети с вегетососудистой дистонией, инфекционными заболеваниями, нарушением работы щитовидки, наследственной предрасположенностью.
- У младенцев из-за неполноценно развитой системы терморегуляции брадикардию может спровоцировать гипотермия – пониженная температура. Достаточно кратковременного нахождения малыша на холодном воздухе, чтобы у него уменьшился пульс.
- Дыхательная брадиаритмия у маленьких детей и школьников развивается из-за того, что синусовый узел у них находится под влиянием блуждающего нерва, который раздражается. С возрастом это влияние уменьшается.
- Частой причиной брадикардии у подростков является недостаток гормонов щитовидной железы.
Симптомы синусовой брадиаритмии у детей и взрослых
И у детей, и у взрослых различают компенсированную и декомпенсированную форму. При компенсированной синусовой брадиаритмии организм способен компенсировать происходящие изменения, поэтому на самочувствии человека это не отражается. Такая форма протекает бессимптомно как у взрослых, так и у детей. Диагностируется в большинстве случаев при плановых обследованиям по результатам ЭКГ.
Симптомы брадиаритмии возникают когда нарушение ритма становится выраженным (пульс меньше 40 ударов в минуту), и организм уже не способен компенсировать происходящие изменения.
Тогда развивается декомпенсированная брадиаритмия, проявляющаяся следующими симптомами:
- ощущением нехватки воздуха;
- головокружением, особенно при смене положения тела;
- тяжестью, давящей болью за грудиной;
- предобморочными состояниями;
- побледнением кожных покровов;
- холодным потом;
- слабостью;
- снижением умственной активности, концентрации внимания, запоминания;
- сонливостью;
- приступы Морганьи–Адамса–Стокса – кратковременные обмороки, спровоцированные остро возникшим нарушением ритма сердца и, как следствие, кровообращением мозга;
- перепадами артериального давления, чаще в сторону понижения;
- потерей аппетита.
У детей появление симптоматики брадиаритмии свидетельствует о наличии сложной патологии, например, о нарушениях работы печени или почек, внутричерепной гематомы.
Экг: синусовый ритм
Показание ЭКГ: синусовый ритм говорит о том, что у человека отсутствуют какие-либо серьезные нарушения в работе сердца.
Если в заключении ЭКГ сердца врач написал «синусовый ритм: нерегулярный», значит стоит задуматься о наличии синусовой брадикардии, характеризующейся низкой частотой сердечных ударов.
Однако эти нарушения имеют совсем иные причины, к которым относятся кардиомиопатия, инфекционный эндокардит, а также физические, психологические и эмоциональные перегрузки.Факторы, которые учащают синусовый ритм (симпатомиметики, эмоциональные и физические нагрузки), устраняют дыхательную аритмию.
Нормосистолия и запаздывание наджелудочкового гребешка
Неправильный синусовый ритм еще не означает присутствия одного из перечисленных заболеваний. Нарушение ритма сердца – весьма распространенный синдром, проявляющийся у людей разного возраста. Почти постоянно ледяные руки с сиреневым оттенком.Какие данные обследований имеются (с указанием референсных значений):1)ЭКГ:синусовая аритмия, нормосистолия.
В некоторых случаях причиной нарушений сердечного ритма являются врождённые особенности проводящей системы сердца. Причинами такой тахикардии могут быть как экстракардиальные факторы, так и собственно заболевания сердца. Если по-простому, то ЭКГ – это динамическая запись электрического заряда, благодаря которому работает (то есть сокращается) наше сердце.
Паталогические брадикардии
При различных изменениях проводимости сердечной мышцы возникает патологическая разновидность брадикардии, которая условно делится на два типа.
Брадикардия при угнетении активности водителя ритма
Возникновению первого из видов синусовой (синусной) брадикардии которой способствует угнетение активности водителя ритма.
Оно вызывается падением тонуса симпатического отдела или нарастанием возбужденности блуждающего нерва под воздействием гуморальных факторов, в число которых входит переизбыток в крови кислот с высоким содержанием желчи, недостаточное количество гормонов, вырабатываемых щитовидной железой (гипотиреоз).
Предпосылкой к возникновению этого вида брадикардии нередко становятся и вагусные (нейрогенные) факторы, к которым относятся:
- Естественное старение организма;
- Нарушения в работе вегетативно-сосудистой системы;
- Различного рода неврозы;
- Увеличенное внутричерепное давление, приводящее к инсульту (кровоизлиянию в головной мозг);
- Опухоли мозга;
- Воздействие лекарственных препаратов, применяемых в устранении симптомов гипертонии и сердечных заболеваний (пилокарпина, бета-адреноблокаторов, сердечных гликозидов и пр.);
- Микседема;
- Электролитный дисбаланс (переизбыток калия в крови);
- Некоторые инфекционные заболевания.
Брадикардия, вызванная сердечными блокадами
Этот тип синусовой брадикардии может быть вызван различными видами сердечных блокад:
- Блокадой синоаурикулярной — нарушением проводимости импульсов по предсердиям. Для нее характерно проведение их из синусового узла на миокард через раз.
- Блокадой атриовентрикулярной (нарушением прохождения импульса по желудочкам), во время которой часть желудочковых сокращений выпадает (их число может сократиться до 40 в минуту). При этом различают три степени тяжести. Для первой (самой легкой) степени характерно замедленное проведение импульса от предсердий к желудочкам. При второй (средней) степени тяжести часть импульсов перестает доходить до желудочков. Для третьей степени характерно уменьшение числа сокращений желудочков из-за того, что не все импульсы до них доходят.
Синусовая брадикардия чаще всего протекает в хронической (экстракардиальной) форме. Но она может иметь и острое (интракардиальное) течение, которое вызывают миокардиты, постинфарктный кардиосклероз, острый инфаркт миокарда.
Клинические проявления брадикардии
Физиологический вид этого заболевания не имеет ярко выраженных клинических проявлений. Основные симптомы брадикардии возникают при хронических формах.
- Это — головокружения и слабость, редкий сердечный ритм и ощущение, что сердце замирает, проблемы со сном и памятью.
- При возникновении острой формы выраженной брадикардии, вызванной синоаурикулярной блокадой, отмечается сердечная недостаточность, сопровождающаяся полуобмороками и стенокардией. В тяжелых случаях человек может потерять сознание. При этом у него нарушается дыхание, возникают судороги. Такое состояние носит название приступ МАС (по первым буквам фамилий врачей, которые работали над их изучением синдрома Морганьи — Адамса — Стокса). Оно вызываются уменьшением снабжения головного мозга кислородом (гипоксией).
- При значительном замедлении желудочковых сокращений (атриовентрикулярная блокада) нарушается кровоснабжение головного мозга. Это может вызвать общее беспокойство и внезапное сильное головокружение, небольшое затемнение сознания. При увеличении паузы между сердечными сокращениями до 15 секунд, может произойти полная потеря сознания или приступ МАС. Иногда это вызывает остановку сердца, что может стать причиной внезапной смерти.
Чтобы выявить, чем вызвано урежение числа сердечных сокращений, функциональным компонентом или блокадой сердца, делается инъекция атропина. При физиологической брадикардии эта процедура приводит число сердечных сокращений в норму. Отсутствие эффекта означает, что причина заболевания кроется в патологических нарушениях проводимости импульса.
Терапия брадикардии
Лечение брадикардии проводится только при выраженных клинических проявлениях и явном нарушении гемодинамического процесса. Если число сердечных сокращений человека снижено до 40 в минуту и наблюдаются частые обмороки, используется один из следующих препаратов:
- Атропин — каждые 3 часа внутривенно (2 мг) или подкожно (от 0,5 до 1,0 мг);
- Изадрин — в растворе глюкозы (5%) капельным внутривенным введением (2 мл на 0,5 л);
- Изопротеренол — инфузионным (капельным) введением (до 4 мг);
- Алупент (10 мг препарата на 500 мл изотонического раствора хлорида натрия) — внутривенно капельным методом или восьмикратным приемом внутрь по 20 мг;
- Препараты красавки для лечения брадикардии, протекающей без выраженных симптомов.
- Экстракт женьшеня или элеутерококка (дозировка подбирается врачом для каждого конкретного пациента);
- При индивидуальной непереносимости или имеющихся противопоказаниях к применению Изадрина или Атропина, назначаются таблетки Эфедрина гидрохлорида или Ипратропиума бромида.
Острая форма брадикардии, вызванная нарушением проводимости импульса, требует срочной госпитализации и проведения стационарного лечения, направленного на устранение основных причин, способствующих снижению сердечного ритма.
Если брадикардия связана с естественным старением организма пациента (после 55-60 лет начинаются необратимые процессы) или терапия, проводимая медикаментозно, оказалась неэффективной, больному назначается электрокардиостимуляция (имплантация под кожу пациента специального прибора, который нормализует число сердечных сокращений). Консультация кардиохирурга в обязательном порядке рекомендуется для больных, у которых брадикардия сопровождается приступами МАС (обмороками). Их основная опасность заключается в том, что во время обмороков повышается риск остановки сердца.
Народная медицина в лечении брадикардии
Хорошим дополнением к основной медикаментозной терапии брадикардии является лечение народными средствами. Оно включает следующие рецепты:
Редька и мед
Хорошо помогает ускорить сердцебиение сок редьки с медом. Для приготовления этого средства необходимо срезать с редьки верхушку. Сделать внутри углубление, вынув ложкой часть мякоти. Заполнить его медом и оставить на ночь. На следующий день употребить образовавшийся сироп в течение дня, разделив на три приема.
Грецкие орехи
Проверенным средством в лечении многих сердечных заболеваний, в том числе и брадикардии, являются грецкие орехи.
Взять полкилограмма очищенных ядер, смешать их со стаканом сахара и таким же количеством кунжутного масла. Залить литром кипятка разрезанные на 4 части лимоны в количестве 4-х штук.
Все полученные компоненты смешать. Смесь принимать за 30 минут до еды 3 раза в день по столовой ложке.
Лимон и чеснок
Лимон и чеснок — самые действенные методы в лечении брадикардии. Из 10 лимоном выжать сок. Измельчить и добавить в него 10 головок чеснока. Все ингредиенты залить литром свежего меда. Настаивать в течение 10 дней, ежедневно встряхивая. Принимать натощак по 4 чайные ложечки, рассасывая каждую порцию не менее минуты.
Сосновые побеги
Спиртовая настойка молодых верхушечных побегов сосны. Для ее приготовления берется 70 веточек и настаивается на солнце в 300 мл водки в течение 10 дней. Дозировка на один прием — 20 капель.
Отвар из плодов шиповника
Взять 10 крупных ягод и отварить в 400 мл воды (примерно 15 минут). Остуженный отвар процедить, в него протереть через сито ягоды, смешать с тремя чайными ложками меда. Принимать ежедневно перед каждым приемом пищи по половине стакана до полного исчезновения всех признаков брадикардии.
Диагностика синусовой брадикардии
Обычно брадикардия диагностируется уже на приеме врача во время выслушивания.
- При выслушивании предсердий явно ощущаются глухие тона во время дистолической паузы. Их называют «эхо систола».
- Через каждые 5-10 ударов на верхушке выслушивается первый тон большой громкости. Его называют «пушечным тоном Стражеско». Он вызван звуком внезапного натяжения створок атриовентрикулярных клапанов при сокращении желудочков, которые перед сокращением предсердий находились в расслабленном состоянии. Это основное свидетельство наличия полной атриовентрикулярной блокады.
ЭКГ
Для подтверждения диагноза назначается проведение ЭКГ. Она показывает следующее:
- При синоаурикулярной блокаде для синусовой брадикардии характерно непостоянство ритма, однако на ЭКГ выявляется только урежение ритма, зубцы остаются в нормальном, недеформированном состоянии.
- Вызываемая атриовентрикулярной блокадой синусовая брадикардия на ЭКГ выглядит следующим образом:
- возбуждение желудочков и предсердий происходит независимо друг от друга.
- частота сокращений предсердий увеличена, но происходит в правильном ритме, на это указывает амплитуда зубца экстрасистолы Р, она уменьшена;
- количество сокращений желудочков снижено, на это указывает формирование остроконечного зубца Т большей высоты, в отдельных случаях с отрицательным значением;
- амплитуда QRS экстрасистологического желудочкового комплекса — увеличена;
- часть желудочковых комплексов выпадает.
Нормосистолия, тахи- и бради-: понятие, как отражается на ЭКГ, норма и отклонения

© Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Не всегда пациент может самостоятельно интерпретировать медицинские термины, прочитанные в протоколе электрокардиограммы. Конечно, расшифровывать саму кардиограмму и полученное заключение может только врач, но что делать до назначенного приема врача? Для начала определиться с терминологией и попробовать понять самому, нормальная ли у вас кардиограмма или нет.
Нужно ли лечить нормосистолический вариант мерцательной аритмии?
Лечение пароксизмальной фибрилляции предсердий с нормосистолией строго обязательно, потому что пароксизм даже с нормальной частотой сердцебиения требует экстренного медикаментозного восстановления ритма. Обычно внутривенно вводятся такие препараты, как кордарон, новокаинамид, поляризующая смесь.
Пациент с нормосистолией при постоянной форме мерцательной аритмии должен принимать такие препараты, как дигоксин, аспирин для предотвращения тромбообразования, а иногда и варфарин с той же целью.
К ритмоурежающей терапии при нормосистолии следует относиться предельно осторожно, так как метопролол, бисопролол, верапамил и подобные препараты могут спровоцировать значимое замедление ЧСС и вызвать брадикардию с потерей сознания.
В заключение следует еще раз сказать, что нормосистолия при правильном, синусовом ритме является признаком нормальной работы здорового сердца, поэтому данный термин свидетельствует только о том, что по конкретной ЭКГ все в порядке.
© 2012-2020 sosudinfo.ru
Источники
