Частый стул у ребенка
Содержание
Жидкий стул у ребенка: причины, лечение и лекарства от поноса
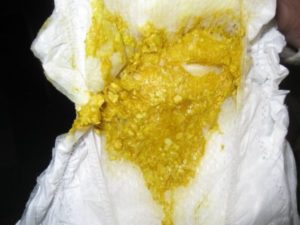
Одной из наиболее распространенных проблем, с которой сталкиваются родители, является жидкий стул у ребенка.
Появление подобного нарушения всегда настораживает и заставляет искать причину разлада пищеварительной системы.
Симптом сопровождает кишечные инфекции, болезни внутренних органов или указывает на несоблюдение гигиены в семье. К ситуации необходимо отнестись со всей серьезностью, немедленно обращаться за помощью к специалисту.
Признаки жидкого стула у детей
Врачи не считают диарею отдельным заболеванием, включая ее в общую симптоматику различных патологий. Нормальный стул у детей и взрослых имеет консистенцию средней густоты, а выделения происходят в норме 1–2 раза в течение суток.
Нарушением считается водянистый кал, который выходит не менее 4–5 раз за день, сопровождается болью и дискомфортом в животе.
Для детей в первые 6 месяцев после рождения не определено строгих норм: кишечник только заселяется микрофлорой, поэтому испражнения могут происходить после каждого кормления.
Существует немало причин, способных спровоцировать неприятное состояние. Опытные врачи рекомендуют обращать внимание на оттенок каловых масс, наличие вкраплений или кровяных ниточек. Для диагностики имеет значение локализация или отсутствие болезненных ощущений.Особенно опасным считается жидкий стул у грудничков, вымывающий полезные вещества, отравляющие организм малыша, провоцирующий обезвоживание. В зависимости от ситуации заниматься маленьким пациентом должен гастроэнтеролог, терапевт или инфекционист.
Возможно пищевое отравление у ребенка, которое в легкой степени устраняется в домашних условиях.
Причины расстройства
В первое время после рождения консистенция стула зависит от питания. При частом прикладывании к груди кал имеет жидковатую структуру, напоминает светло-желтую кашицу. При употреблении искусственных смесей она более плотная, в фекалиях отсутствуют частички фруктов или овощей от прикорма.
Почему у ребенка жидкий стул, зависит от многих причин. Одна из них – нарушение режима питания, нежелание родителей придерживаться рекомендаций врачей.
Зачастую они стремятся как можно раньше ввести в меню блюда с общего стола, приправленные специями, маслом, приготовленные на жирных сортах мяса.
Нельзя забывать, что у малыша до года не вырабатываются ферменты, необходимые для переваривания сложных белков, поэтому кишечник старается быстро избавиться от источника раздражения.
Нередко у ребенка жидкий стул без температуры возникает на фоне прорезывания молочных зубов. Десны отекают, во рту вырабатывается большое количество слюны, которая служит природным антисептиком и защищает ранки на слизистой от бактерий.
При употреблении смеси она сглатывается, попадается в кишечник, где смешивается с едой. Каловые массы становятся более жидкими, а позывы учащаются.
Это обычное явление, не требующее лечения или применения медикаментов: оно самостоятельно проходит после появления моляра.
При грудном кормлении большое значение имеет рацион матери. Доктор Комаровский рекомендует вводить продукты в питание кормящей грудью по одному, внимательно отслеживать реакцию.
Разжиженный стул у ребенка часто появляется при поедании женщиной большого количества фруктов с пектинами: яблок, груш, бананов.
Негативная реакция возникает и на клетчатку, содержащуюся в капусте, дрожжевом хлебе, жирном молоке.Все подобные проблемы легко устраняются коррекцией рациона приемом специальных бифидобактерий, положительно влияющих на пищеварение. Но существуют и более серьезные причины жидкого стула у ребенка, вызванные заболеваниями:
- Диспепсия: всегда связана с использованием пищи, не адаптированной под потребности и возраст крохи. Она возникает при постоянном перекорме, несоответствии количества белка и углеводов. Кишечник не может переработать увеличенные порции, реагирует поносом, вздутием, воспалением. Если состояние не корректировать, возникает опасность заворота кишок и других опасных патологий.
- Непереносимость: все чаще пациентами гастроэнтеролога становятся младенцы с нарушением пищеварения. Несмотря на соблюдение всех норм и тщательного подбора смеси, у них наблюдается несварение, минимальный набор веса ниже нормы. При проведении сложнейшего анализа в большинстве случаев выявляется непереносимость лактозы или глютена. Поэтому приходится убирать молочные продукты, каши, хлеб, мучные изделия. Характерный признак – испражнения пенистые, имеют желтый тон, продолжаются несколько дней.
- Инфекционное поражение: дите постоянно сталкивается с большим количеством вредных микробов, которые присутствуют на игрушках, грязных руках, посуде или соске. Частый жидкий стул у ребенка, который имеет характерный коричневый оттенок, указывает на заражение кишечника стафилококками, стрептококками, опасными бактериями. Заболевание сопровождается тошнотой и рвотой, тянущими болями ниже пупка, может подниматься температура. Фекалии всегда водянистые, имеют зеленый или болотный цвет.
- Дисбактериоз: несовершенная работа пищеварительной системы часто приводит к нарушению микрофлоры в тонкой кишке. Если наблюдается постоянно жидкий стул у ребенка, возникает проблема с набором веса, высыпания на коже, необходима консультация гастроэнтеролога. Проблема мешает нормальному развитию крохи, делает его раздражительным, нарушается сон.
- Дизентерия: причина скрывается в несоблюдении взрослыми гигиены, отсутствии ежедневной стерилизации детской посуды. Болезнь развивается стремительно: начинаются сильные боли в животе, жидкий кал у ребенка имеет серый или темный оттенок. Часто наблюдаются признаки обезвоживания и интоксикации.
- Ротавирусная инфекция: наиболее частый вид воспаления, с которым сталкиваются дети. Если у ребенка жидкий стул с запахом, частая рвота, озноб на фоне высокой температуры, следует немедленно обращаться за медицинской помощью. Болезнь при неправильном лечении может нарушить работу поджелудочной железы, печени, становится причиной почечной недостаточности.
Требует повышенного внимания жидкий стул с кровью у ребенка. При появлении тонких ниточек или комочков красного цвета необходимо срочно показать малыша врачу. Если подобное явление наблюдается в первые 3–5 суток после рождения, его связывают с заглатыванием крови при прохождении через родовые пути. В остальных случаях требуется диагностика:
- Носовые кровотечения у младенца провоцируют стекание крови по гортани. Оно может оставаться незаметным для родителей, возникает при травме или слабости капилляров.
- Последствия операции на носоглотке, удаление гланд.
- Порезы на пищеводе или в желудке при случайном проглатывании деталей игрушек.
Соляная кислота вступает в реакцию с гемоглобином, придает калу черный цвет. Симптомы нельзя игнорировать: они могут указывать на проявление болезни Крона, эрозию кишечника, полипы. В редких случаях темную окраску испражнениям дают препараты с железом или активированным углем, черника, желатин.
Первая помощь ребенку при жидком стуле
Жидкий стул у годовалого ребенка следует немедленно лечить. При опорожнении более 4–6 раз жидкость и полезные вещества выходят из организма, возникает риск обезвоживания.
Поэтому первая помощь заключается в поддержке кишечника и уменьшении опасных последствий. Можно дать специальный препарат Регидрон, содержащий витамины, минеральные соединения.
Он восстанавливает баланс микроэлементов, электролитов, улучшает состояние и самочувствие.
В течение дня необходимо предлагать разные напитки, соответствующие возрасту:
Лечение жидкого стула у детей
Чем лечить жидкий стул у ребенка, зависит от причины заболевания. Для начала необходимо показать его специалисту, пройти ряд анализов на выявление бактерий, штаммов вирусов, посевы микрофлоры.
При подозрении на пищевое несварение рекомендуется промыть желудок. Процедура проводится только детям от 6 лет. В воду добавляется активированный уголь или 2–3 крупинки марганцовки.
Если частый стул у ребенка спровоцирован инфекцией, необходимо применять абсорбенты. Специальные препараты поглощают токсины, вредные вещества, раздражающие эпителий кишечника. Это помогает уменьшить метеоризм, болезненные спазмы и воздействие на внутренние органы. Для маленьких пациентов подбирается наиболее безопасное средство:
- Энтеросгель;
- Полифепан;
- Белый уголь;
- Полисорб.
Лекарства можно сочетать с приемом Регидрона. При поносе важно поддерживать баланс электролитов. Помогают справиться с воспалением Смекта, Оралит, Энтеродез. Они не только замещают минеральные вещества, но и обеззараживают тонкий кишечник, устраняют причину нарушения дефекации.
Сложнее подобрать средство, если жидкий стул со слизью у ребенка является последствием сальмонеллеза, ротавирусной инфекции или дизентерии. Только специальные анализы помогают выявить вид бактерии. Врач может предложить противомикробные препараты или антибиотики:
- Левомицетин;
- Лоперамид;
- Имодиум;
- Фталазол.
При дисбактериозе основу лечения составляют пробиотики. Это новейшие препараты на основе бифидобактерий, работающие непосредственно в кишечнике. Полезные микроорганизмы заселяют эпителий, постепенно вытесняют опасную микрофлору.
Это помогает наладить пищеварение, способствует полному усвоению веществ, регулирует обмен жидкости. Единственный недостаток – для получения стойкого эффекта требуется постоянный прием не менее 2–3 месяцев.
Наиболее безопасные для детей:
- Хилак Форте;
- Линекс;
- Лактобактерин;
- Бифиформ.
Только после личного осмотра врач может подсказать, что делать, если у ребенка жидкий стул. При сильной боли в животе можно предложить Но-Шпу в таблетках или ампулах. Высокую температуру сбивают детским Панадолом, Парацетамолом или Ибупрофеном в сиропе. Если рвота не дает усваиваться напиткам и пище, изнуряет кроху, ему дают средство, уменьшающее приступы: Мотилак, Церукал, Бускопан.
Питание ребенка при диарее
Лечение жидкого стула у детей отличается от терапии взрослых пациентов. Для них исключено лечебное голодание, а родителям следует подобрать диету на 1-2 недели для восстановления пищеварительной системы. Все продукты не должны раздражать эпителий тонкой кишки, содержать красители, специи или вкусовые добавки. Основные правила питания ребенка:
- все блюда должны быть теплыми в диапазоне 32–40°;
- кормление производится 5–6 раз в сутки маленькими порциями. Малышей до года можно кормить и в ночное время, давать легкий кисель, подсушенный хлеб;
- допускается приготовление на пару, отваривание, запекание в собственном соку;
- исключаются продукты, богатые клетчаткой, балластными веществами, пектинами (щавель, лук, бобовые);
- рекомендуются бульоны на нежирном мясе или рыбе, овощные супы. Можно использовать однокомпонентные пюре для первого прикорма, безглютеновые каши.
Народные методы
Применение народных рецептов при расстройстве кишечника может ненадолго снять симптоматику, но не избавит от причины. Следует помнить, что многие настои и травяные отвары категорически запрещаются в детском возрасте из-за высокого риска интоксикации и побочных действий. Относительно безопасные для пациентов от 6 лет:
- зерна спелого граната или отвар из белых пленок;
- теплый чай из аптечной ромашки;
- мякоть запеченных яблок;
- отвар из коры дуба, ягод черемухи;
- кисель из риса (можно слегка подсолить).
Народные средства должны лишь дополнять медикаментозное лечение. Прежде чем дать ребенку от поноса растительные чаи, необходимо посоветоваться с врачом, начинать с одной ложки, чтобы убедиться в отсутствии аллергической реакции.
Профилактика
В большинстве случаев понос у детей возникает при заражении патогенной микрофлорой. Поэтому родители должны строго придерживаться элементарной гигиены, не игнорировать простые правила профилактики:
- тщательно мыть овощи и фрукты перед приготовлением пищи, протирать баночки с прикормом;
- не хранить открытые смеси длительное время, не использовать продукты с сомнительным сроком годности;
- приучать малыша мыть руки после прогулки, посещения туалета;
- стерилизовать детскую посуду, хранить соски в контейнере.
При подозрении на проблемы с пищеварением, не следует дожидаться развития дисбактериоза, регулярно посещать врача для обследования на гельминты или вредную микрофлору. При грудном вскармливании не нужно экспериментировать с продуктами питания, пить газированные напитки, кушать экзотические фрукты.
У ребенка частый стул 6 месяцев
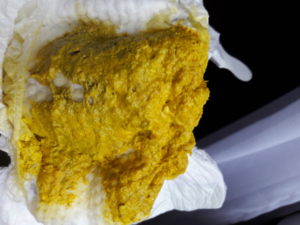
Часть жизни ребенка от рождения до окончания периода, называемого грудничковым, т.е. до года, очень уязвима.
За самочувствием ребёнка надо тщательно следить, не списывая неблагополучные симптомы на вымышленные объяснения. К примеру, режутся зубки, поменяла смесь для прикорма и прочее.
Даже если это так, о состоянии здоровья ребенка должен сказать лечащий педиатр. Риск последствий будет гораздо ниже, если помощь специалиста будет оказана раньше.
Понос у ребенка 6 месяцев является темой этой статьи, раскрывает причины, симптомы и методику лечения.
Отличия поноса и частого стула у ребенка
Понос является практически каждому человек знакомым термином и выражается в жидком, частом стуле.
Но в грудниковом периоде жизни ребенка, особенно первые 6 месяцев, понос определить затруднительно.
Это объясняется объективными причинами. Находясь на грудном вскармливании, в этот период ребенку присущий стул мягкой, жидковатой, кашицеобразной консистенции.
На протяжении года развития ребенка его стул по внешнему виду и частота изменяется в соответствии с изменением питания.
Чтобы не паниковать, родители должны знать нормы, вид и частоту испражнений ребенка первого года жизни:
- Новорожденному ребенку на протяжении месячного срока свойственно опорожнение кишечника после каждого кормления до 8 раз в сутки. По цвету, испражнения жёлтого насыщенно цвета, по консистенции жидкие или кашеобразные, имеющие кисломолочный запах. Стул, бывает, содержит комочки белесого цвета, вкрапления слизи. Это нормальное явление, связанное с настройкой кишечника и желудка ребенка;
- Подрастая до 2 месяцев, у ребёнка снижается частота дефекаций в сутки до 5 раз. Запах и внешний вид стула не изменяется.
- С трехмесячного периода стул в сутки до 2 раз, делается гуще и темнее. Введение прикорма постоянно будет менять свойства стула: цвет, плотность, запах.
Искусственное вскармливание накладывает на стул свой отпечаток. В норме более плотная консистенция, оттенок желтый или коричневый, запах специфический.
На фоне такого благополучия существуют причины, которые должны насторожить родителей:
- Частый, не по месяцам развития ребенка, водянистый стул;
- Запах испражнений резкий;
- Цвет зеленоватый либо коричневый;
- В кале находится кровь, гной, значительный объем слизи, фрагменты еды;
- Участок анального прохода раздраженный, красный, сыпь на коже вокруг.
Понос развивается стремительно и проходит в течение пары суток. Если к поносу присоединяются сопутствующие факторы из перечня:
- колики в животе;
- резкая утрата массы ребенка;
- температура то ли повышенная, то ли пониженная;
- блевота и сильное срыгивание;
- ухудшение самочувствия: сонливость, вялость, капризы.
Ожидать, что состояние ребенка само по себе вернется в колею, не следует. В такой ситуации зреет необходимость медицинской квалифицированной помощи.
Типичные факторы поноса
Самые чистоплотные и аккуратные родители не застрахованы от развития поноса у ребенка. Этому есть объективные объяснения.
Местные иммунные факторы, кислотность пищеварительного сока у грудничков окончательно не сформированы.
Поэтому некоторые возбудители могут проникать в организм ребенка извне и вызвать серьезные нарушения пищеварения. Самым распространенным проявлением сбоя является понос.
Его причины кроются в следующих состояниях:
- Дисбактериоз кишечника, свойственный ребенку первого месяца жизни. В этот период формируется работа пищеварительного тракта, флора кишечника. Малейшее упущение провоцирует понос;
- Перекармливание ребенка, выражающееся в частом кормлении либо увеличенных порциях, вызывает трудности в функционировании органов пищеварения, просто удаляя излишнюю пищу в виде поноса;
- Введение прикорма может нарушить стул у ребёнка 6 месяцев. Надо непременно следовать правилам введения прикорма;
- Прорезывание зубов выдает реакцию в виде поноса. Он не опасен покуда не вызывает признаки обезвоживания детского организма. Если они присутствуют, то необходимо отправляться к доктору.
- Гельминты, пищевые отравления, кишечные инфекции причины поноса у ребенка от 6 месяцев. Это реакция на познание мира через вкусовые пристрастия. Все, что малыш увидит, он пытается познать, попробовав во рту. При этом не выдерживается стерильность ручек, игрушек и прочих предметов;
- Понос может сопровождать любую простудную или воспалительную болезнь ребенка из-за приема лекарств, особенно антибиотиков;
- Аллергия вызывает понос у малыша. Она выражается сыпью и раздражением вокруг анального прохода;
- Недостаток ферментов провоцирует развитие лактазной недостаточности, непереносимость белков злаков, муковисцидоз. Для определения нехватки ферментов надо сдавать анализы;
- Стресс или смена климата часто вызывает понос.
Наблюдение за поведением ребенка, его еды, подвижности накануне появления жидкого стула могут объяснить причину. Но окончательно определить причину поможет консультация с доктором.
Последствия поноса у ребенка и лечение
Обезвоживание является худшим развитием поноса грудничка. Утрата влаги нарушает в организме метаболизм, способствует падению иммунитета.
Ребенку характерны следующие симптомы обезвоживания:
- полное отсутствие или редкое мочеиспускание;
- резкая утеря массы тела ребенка;
- сухая ротовая полость;
- отсутствие слёз;
- сухость кожи;
- тёмные разводы под глазками;
- западание переднего родничка.
Лечение обезвоживания должно начаться немедленно. Цель – восстановление потерянной влаги, оптимизация водно-солевого метаболизма.
Лечение особой новизны в правилах не содержит. Общие рекомендации:
Понос способствует потери не только влаги, но и минеральных солей, которые восполнить в организме ребенка не так просто.
Поэтому лечение в первую очередь затрагивает их восстановление применением питья солевых растворов.
Какой препарат выбрать посоветует доктор. Дозировка, способ применения, показания и противопоказания содержатся в инструкции производителя:
- ORS-200, морковно-рисовый отвар;
- Цитроглюкосолан;
- Глюкосолан;
- Регидрон;
- Оралит;
- Гастролит и другие;
Дозировка для выпаивания младенца рассчитывается врачом. Питье предоставляют ребенку спустя каждого похода в туалет. Приблизительно по объему 50мл.
Техника выпаивания — мелкими глоточками каждые 5-15 минут. При отказе пить раствор капают из пипетки в ротик. Это можно делать во время сна.
Между питьем растворов для увеличения обильности жидкости ребенку старше 6 месяцев можно давать черничный компот, рисовый отвар или сильно разбавленный сок.
В современной тенденции малышей на грудном вскармливании можно кормить. Раньше ребенку предлагался голод, чтобы уменьшить понос.Пересмотрев концепцию питания у ребенка с поносом, надо придерживаться правил:
- не заставлять малыша есть, если он отказывается от еды.
- в первый день при поносе объем порции уменьшить на 30-50%;
- пища должна быть с периода, когда ребенок кушал пару месяцев назад, т.е. исключить продукты и блюда последних дней питания до поноса.
- все блюда должны пройти термическую обработку. В период отклонения стула от нормы нельзя есть свежие плоды;
- продолжать грудное вскармливание без перерыва, следя, чтобы ребенок не переедал;
Малышам на искусственном вскармливании предлагается перерыв в кормлении на 6-8 часов, в промежутке которого дают солевые растворы. Таким детям рекомендованы смеси:
Соевые:
- Фрисосой;
- Прособи;
- NAN соя;
- Энфамил-соя;
- Бебелак-соя;
- Нутри-соя;
- Галлия-соя;
- Хумана СЛ и другие;
Низколактозные:
- Мамекс безлактозный;
- Хумана Л П;
- Лактофидус;
- NAN безлактозный;
- NAN кисломолочный;
- Кисломолочная смесь «Агуша-1;
- Семпер бифидус;
- Нутрилон Омнео;
- Биолакт» и другие.
Безлактозные:
- Лемолак кисломолочная — лечебная смесь, разработанная для малышей, склонных заработать понос при смене питания;
- Смеси, лечебного характера, не содержащие лактозу
Грудничкам применение средства для закрепления стула запрещено. Но медикаментозное лечение не исключено в зависимости от тяжести факторов, сопровождающих понос.
Самые безобидные препараты – это сорбенты. Они прописываются для облегчения состояния грудничка — удаления токсинов и газов, вредоносной флоры из кишечного тракта:
- Активированный уголь 3 раза в день между кормлениями. Расчет — 1 таблетка на 10 кг массы тела;
- Смекта по одному пакетику в день, разделив на количество кормлений. Пить в промежутках.
- Энтеросгель. Форма выпуска — паста или гель. Гель хранят в холодильнике до 3 дней. В день выпивается до 5 раз между кормлениями половинка чайной ложки. Уточнить дозу можно у доктора;
- Полифепан;
- Пекто пьется до 5 раз между приемом пищи и лекарств;
- Энтеродез;
- Эспумизан;
- Сабсимплекс;
- Дисфлотил.
Фактор, призвавший понос, по своей патологии требует конкретного медикаментозного лечения. Это прерогатива доктора — назначить ферментную, антивирусную, противоинфекционную терапию. Любой понос нельзя лечить очищающими промывками.
Мероприятия по предотвращению диареи грудничков
Принципы предупреждения простые, но действенные:
- Вымыть руки с моющим средством для ухаживания за младенцем, готовке его кормления, стерилизации посуды — бутылочек и сосок;
- Первоочередного внимания требует посуда для кормления ребенка. Она непременно должна быть сухой. Некоторые мамочки подолгу стерилизуют бутылочки, но оставляют в них часть влагу после процесса стерилизации. А влага содействует размножению патологической флоры;
- Исключите частое переливание питания из одной емкости в другую. Чем реже это делается, тем лучше. Именно поэтому современные молокоотсосы имеют возможность прикрепить бутылочку для кормления.
- Пустышка, ложечка, любая другая детская посуда, побывавши в вашей ротовой полости, напитывается опасными микробами для малыша. К примеру, бактерия хеликобактер. Болезнетворные организмы передаются при контактах между людьми. Поэтому уронивши на пол пустышку, лучшее ополоснуть водой, чем обеззаразить, облизывая;
- Соблюдать личную гигиену малыша, ежедневное купание, чистая глаженая одежда;
- Правильное кормление ребенка, без переедания, постепенного ввода прикорма, правильной термической обработки блюд для ребенка;
- Понос у окружающих родственников требует изоляцию малыша от заболевшего. Обеззараживание туалета и прилегающих поверхностей – выключателей, ручек дверей убивает инфекцию.
В заключение надо сказать, что раз испытанный на себе понос, надолго не дает забыть свое проявление. Хорошо, если он застал человека вблизи туалета.
Кручение в животе, спазм, поднимающийся вверх, до рвотного позыва, схваткообразные испражнения кишечника, так проявляется понос. Готов съесть любую таблетку или выпить лекарство лишь бы это прекратилось.
Точно также плохо себя чувствуют и детки. Груднички словами не расскажут, свой дискомфорт выражают плачем. Понос даже связанный с зубками доставляет неприятности ребенку.
Поэтому родители должны максимально облегчить состояние своего ребенка. Вызывайте врача на дом каждый день. Пусть он осмотрит ребенка и советует, что предпринимать дальше.
Помните, что вы не врач, и самостоятельно лечить ребенка, вам не дозволено.
Запор и частый стул у новорожденного ребенка при грудном вскармливании: причины отклонений от нормы

Частый стул у младенца может быть нормой и может быть диареей, в зависимости от возраста ребенка. У некоторых новорожденных испражнения очень жидкие, жёлтого цвета (до десяти раз в день). Медики-называют это транзиторной диареей, которая в норме длится до двух недель.
Диареей считается жидкий частый стул у ребенка, повторяющийся более трех раз в день. В фекалиях может содержаться гной, слизь и/или кровь. Чаще всего диарея связана с инфекционными заболеваниями. У младенцев она бывает признаком пищевой аллергии, поэтому жидкий стул нередко появляется у детей которым дали попробовать новый продукт.
В результате проводившихся в Германии недавних исследований выяснилось, что у младенцев, которых в первый год жизни берут в хлорированные общественные бассейны повышен риск появления диарей. Ученые видят причину в том, что у маленьких детей ещё не полностью развиты легкие и иммунная система, из-за чего они очень чувствительны к загрязнениям.
Частый стул у грудного ребенка может быть реакцией на антибиотики или другие медикаменты. Но если у ребенка отеки, рвота, высокая температура, он, очевидно, испытывает боль, диарея является предупреждающим знаком бактериальной или вирусной инфекции либо заражения паразитами.
Длительная или сильная диарея нередко, вызывает обезвоживание— состояние, опасное для жизни младенцев. Признаки обезвоживания у малышей:
- сухой рот и язык
- плач без слез
- сухие подгузники в течение трех и более часов
- высокая температура
- необычная сонливость
- запавшие глаза
Хроническая диарея, особенно сопровождаемая потерей веса, бывает признаком малабсорбции — нарушений всасывания, состояния, при котором организм, не может полностью переваривать или эффективно усваивать все питательные вещества, поступающие из кишечного тракта.
Помимо этих признаков наблюдаются следующие: отеки, газообразование и боли в животе. Глютеновая болезнь, непереносимость лактозы и инфекции желудочно-кишечного тракта — наиболее распространенные нарушения этой группы, встречающиеся у детей. Без надлежащего, лечения малабсорбция может привести к анемии, задержке роста, потере веса, недоеданию и другим угрожающим состояниям.
Существует немало лекарств для того, чтобы остановить диарею и предотвратить обезвоживание. Но в особо сложных или хронических случаях необходимо выяснить причину жидкого стула и устранить ее.
Частый стул при глютеновой болезни
Если в течение последних нескольких месяцев периодически бывает частый стул у новорожденного, у него скорее всего — глютеновая болезнь, одно из наиболее распространенных нарушений всасывания. Она действительно может вызывать приступы диареи.
Глютеновая болезнь — наследственное аутоиммунное заболевание, которое обычно проявляется у младенце постарше (редко у новорождённых).
Организм ребенка с этой болезнью не переносит глютен — протеин, содержащийся в пшенице, ржи, ячмене, реже — в овсе. При употреблении продуктов из этих злаковых у человека с такой патологией раздражается слизистая оболочка тонкого кишечника.
Кукуруза и рис не содержат глютена, поэтому их можно давать младенцам, страдающим глютеновой болезнью.
Другими признаками глютеновой болезни являются: плавающий, зловонный частый стул у новорожденного при грудном вскармливании, отеки, повышенное газообразование, боли в животе, капризность, плохое прибавление в весе и отставание в росте. Нужно отметить, что из-за глютеновой болезни могут появляться запоры.
Она чаще поражает девочек и 6олее распространена среди европеоидов, а также в семьях, где присутствуют и другие аутоиммунные заболевания.
К сожалению, некоторые родители ошибочно предполагая, что у их детей глютеновая болезнь, необоснованно ограничивают им потребление многих продуктов. Глютеновая болезнь требует тщательной диагностики. Существуют специальные анализы крови, позволяющие выявить данную патологию, а также довольно простая процедура — биопсия, которую проводит гастроэнтеролог.
Человек с глютеновой болезнью должен в течение всей жизни соблюдать специальную диету. Кроме того, врач может порекомендовать некоторые пищевые добавки и лекарства (кортикостероиды).
Если у вашего ребенка глютеновая болезнь внимательно читайте все этикетки на его лекарствах, продуктах и напитках, поскольку они могут содержать пшеницу, рожь или ячмень.
Следите, чтобы в руки малышу не попадались марки, наклейки, конверты и другие предметы, на которые нанесён клей, поскольку он включает в себя глютен и даже одно прикосновение языком к намазанному клеем месту может вызвать серьезную реакцию.
Если ребенку поставили диагноз «глютеновая болезнь» родителям необходимо запомнить шесть основных составляющих лечения:
- консультация у квалифицированного диетолога;
- информированность о болезни;
- пожизненная безглютеновая диета;
- выявление и лечение нарушений, связанных с дефицитом питательных веществ;
- стиль жизни, диктуемый состоянием здоровья.
Редкий стул (запор) — повод для беспокойства
Если у вашего ребенка иногда по нескольку дней не бывает стула в некоторых случаях не стоит волноваться, т.к. все нормально, в некоторых это повод для беспокойства, т.к. это может быть – запор.
Когда испражнение вызывает трудности, кал сухой и жесткий — мы говорим о запоре. Но если содержимое прямой кишки выходит без труда и имеет нормальную мягкую консистенцию, то тревожиться не о чем.
Большинство детей испражняются ежедневно, а некоторые — раз в три-четыре дня. Медики ставят диагноз «запор», когда не было испражнений в течение пяти дней, дефекация происходит реже трех раз в неделю или в течение двух и более недель стул был мелким, сухим и твердым.
Существует множество причин запоров у новорожденных при грудном вскармливании — от неправильной диеты до заболеваний. Например, дети, находящиеся исключительно на грудном вскармливании, редко страдают от запоров, а у малышей, которых кормят смесью, запоры бывают из-за реакции организма на какой-то из ингредиентов заменителя материнского молока.Твердый стул нередко появляется у ребенка после отлучения от груди или бутылочки и при переходе на твердую пищу.
Первый прикорм (например рис) содержит мало клетчатки, необходимой для формирования кала и задержки воды, помогающей более легкому продвижению по кишечнику.
Диета богатая пищевыми волокнами (клетчаткой), помогает избавиться от запора кроме того, доктор может порекомендовать слабительные средства или другие лекарственные препараты.
Запор у новорожденного ребенка может быть важным предупреждающим знаком о том, что у ребенка наступило или наступает обезвоживание от недостаточного количества жидкости, поступающей в организм, либо при высокой температуре или после диареи.
Кроме того, запор у новорожденного при грудном вскармливании нередко появляется при гипотиреозе, «вялой» щитовидной железе.
Другими признаками этого заболевания являются замедленный сердечный ритм (брадикардия), большие роднички на голове, слабый рост, непереносимость холода и выпадение волос.
Эндокринные причины запоров у новорожденных приводят к быстрой потере массы тела, возникновению обезвоживания организма.
Запоры обычно проходят после лечения проблем щитовидной железы. Иногда хронический запор развивается и при глютеновой болезни, муковисцидозе и диабете.В очень редких случаях (у одного из десяти тысяч детей) запор у новорожденного бывает признаком болезни Гиршпрунга — врожденной, смертельно опасной аномалии толстой кишки.
Хотя в некоторых случаях она протекает в легкой форме и остаётся незамеченной до подросткового или юношеского возраста, обычно её диагностируют еще у младенцев, когда у новорожденного не наступает дефекация меконием через сорок восемь часов после появления, на свет.
Другими признаками этого заболевания является кал, выходящий тонкими, похожими на карандаш «палочками», воспаленный, надутый живот, замедленный рост и развитие, рвота желчью и сильная диарея.
Причина возникновения болезни Гиршпрунга не известна; но иногда она передается по наследству. Она в пять раз чаще встречается у мальчиков, чем у девочек, и намного больше распространена среди детей с синдромом Дауна и другими генетическими нарушениями.
Обычно единственным методом лечения болезни Гиршпрунга является хирургическая операция. Чем раньше она будет проведена, тем больше шансов на восстановление нормальных функций кишечника. Поздний диагнозу лечение снижает вероятность того, что кишечник ребенка когда-нибудь будет работать правильно.
Частый стул но не понос у ребенка 5 лет

При современных методах лечения можно победить любую болезнь, надо только внимательно следить за здоровьем своего ребенка.
Когда частый стул — опасный симптом
Даже врачи не пришли к единому мнению о количестве дефекаций, которое должно быть у здорового ребенка старше трех лет.
Считается, что и 4 раза в неделю, и 4 раза в день – нормально, это зависит от питания и особенностей организма.
Обратить внимание родители должны не на частоту испражнений, а на другие показатели — чувствуется ли при дефекации дискомфорт, колики или другие неприятные ощущения и, что очень важно, консистенция кала – он должен быть сформированным.
Причина обратиться к медицинской помощи
При повышенной температуре у малыша необходимо обратиться к врачу.
Новорожденные испражняются практически после каждого приема пищи — до 12 раз в сутки. Но дети на грудном вскармливании, обычно делают это реже, у них бывают даже запоры.
Если кал жидкий в течение нескольких дней — это может быть признаком какого-либо расстройства, которое надо диагностировать в медицинском учреждении и начать, если требуется, лечение. Обратиться к врачу надо, если у малыша:
- повышение температуры;
- потеря веса;
- неприятный запах изо рта;
- частый (более 10 раз) жидкий стул с неестественным гнилостным запахом;
- рвота, отрыжка;
- вялость;
- новорожденный не набирает вес.
Если дети старше трех лет испражняются не чаще четырех раз в неделю, но хорошо себя чувствуют, цвет и консистенция кала в норме, в этом случае рекомендуется сбалансировать питание.
Если стул чаще четырех раз в сутки, возможны какие-либо патологии. Нужна квалифицированная помощь, самолечение может заглушить болезнь, затруднить диагностику и вылечить ее будет гораздо сложнее.
Дефекация, сопровождающаяся диареей
Ощущение боли при дефекации может быть симптомом колита.
У детей в большинстве случаев частое испражнение сопровождается диареей.
Это может происходить более четырех раз в сутки вследствие усиления перистальтики кишечника, нарушения всасывания воды в толстом кишечнике или выделения кишечной стенкой воспалительного секрета. Причины диареи самые различные:
- колит, воспаление толстой кишки — при колите ребенка мучают боли в животе, тошнота, частота испражнений может достигать 15 раз в сутки, кал имеет зеленоватый цвет с примесью слизи;
- энтерит, воспаление тонкой кишки — для этого недуга характерна частая дефекация (до 20 раз), увеличение объема каловых масс, они светло-желтого цвета и могут содержать частицы непереваренной пищи, сопровождается болями и вздутием в области живота.
- инфекционные поносы при сальмонеллезах — для него характерны тошнота и рвота, жидкий понос, боли в животе;
- вирусные инфекции — сопровождаются поносом, рвотой — как признак интоксикации всего организма;
- ротавирусная инфекция — дети страдают от рвоты, поноса, мышечных судорог, температуры. При этом происходит сильное обезвоживание организма, поэтому больному рекомендуется обильное питье;
- диспепсические поносы возникают из-за нарушений работы желудка, поджелудочной железы, печени, при недостатке некоторых ферментов;
- токсический понос — происходит из-за почечной недостаточности или при отравлении ртутью;
- диарею может спровоцировать прием некоторых лекарственных препаратов, в частности, антибиотиков.
Синдром мальабсорбции
Правильная диета поможет избавиться диареи.
Мальабсорбция – синдром, при котором нарушается всасывание кишечником питательных веществ.
Болезнь характерна обильным выделением кала и нарушениями со стороны желудочно-кишечного тракта — повышенным газообразованием, вздутием живота, потерей в весе, тошнотой.
Синдром мальабсорбции включают многие тяжелые болезни — пороки поджелудочной железы, панкреатит, целиакию, болезнь Крона, муковисцидоз, кишечные инфекции, воспалительные процессы в кишечнике и другие. Синдром мальабсорбции у малышей — ведет к физическому и психическому отставанию.
Целиакия — может передаваться по наследству, оно характеризуются недостаточностью ферментов, расщепляющих глиадин. Симптом целиакии проявляются у детей, когда их начинают прикармливать продуктами из злаков — кашами, хлебом. Характерные признаки — больший, чем обычно, объем каловых масс, потеря веса, анемия и отеки. Нужна диета, исключающая злаки, глютен.
Болезнь Крона — хроническое воспаление пищеварительного тракта. Для нее характерны — диарея, боли в животе, при обострении процесса наблюдается общая слабость, тошнота, потеря веса.
Муковисцидоз — тяжелое наследственное заболевание, при котором поражаются железы внешней секреции, происходят нарушение функций органов дыхания и ЖКТ.
При муковисцидозе испражнения происходят с большим объемом каловых масс, отмечается повышенное газообразование, боли в животе.
Болезни желудочно-кишечного тракта
Частая диарея с запорами — признак холецистита.
При ферментативной недостаточности затруднен процесс пищеварения. Возникает он из-за наследственной предрасположенности или из-за плохой работы поджелудочной железы.
У ребенка частый стул, при этом каловые массы несформированные, он может испытывать тяжесть в животе, вздутие, срыгивание, нарушение сна, вялость, снижение веса.
Панкреатит — воспаление тканей и протоков поджелудочной железы. У детей при панкреатите возникают острые боли в области левого подреберья, нередко опоясывающего характера, тошнота, повышение температуры, диспепсические расстройства. В кале при поносе могу быть включения — кровь, слизь, непереваренные фрагменты пищи.
Помните! При диарее каловые массы содержат больше воды, чем при нормальной дефекации в среднем на 30%, поэтому происходит обезвоживание организма. Нужно обильное питье.При проблемах с печенью и желчевыводящими путями – понос появляется от недостаточной выработки желчных кислот, жиры не расщепляются и желчь не поступает в двенадцатиперстную кишку. Цвет испражнений делается бледным и с жирным блеском. Вирусные гепатиты, цирроз печени, желчнокаменная болезнь можно определить по большему, чем обычно, объему каловых масс, потере веса, анемии и отекам.
Хронические заболевания кишечника характеризуется периодами ремиссии и обострениями.
Холецистит — болезнь желчного пузыря сопровождается диареей, который сменяется запорами. При холецистите может появиться неприятный запах изо рта, отрыжка с запахом тухлых яиц, тяжесть в правом подреберье. Часто отмечается снижение массы тела, развивается анемия.
Когда дефекация у детей не сопровождается диареей
Рисовый отвар — отличное народное средство от поноса.
Иногда частый стул у ребенка может возникать у детей при нехватке пищеварительных ферментов, когда частицы еды не перевариваются в достаточной степени и возникают позывы очистить кишечник. Стул при этом не жидкий.
Частый стул у ребенка
Естественно, до появления малыша на свет будущих мамочек совершенно не волнует вопрос частоты стула у ребенка.
Но уже с первых дней жизни малыша заботливые мамочки внимательно «изучают» содержимое подгузников, ведь это может многое сообщить о здоровье малыша.
Именно частота стула у месячного ребенка является важнейшим «индикатором здоровья» малыша. Давайте поговорим, насколько должен быть частым стул у ребенка и нормально ли, что у ребенка часто жидкий стул.
Частый стул у месячного ребенка – нормально ли это?
Вначале следует рассмотреть этапы нормализации процесса дефекации у новорожденного. Стул у новорожденного младенца «устанавливается» примерно к концу первой недели после появления крохи на свет. Но многие мамочки могут возразить, что их малыш какал и в первый, и во второй день после рождения.
В действительности в первые двое суток после рождения малыш может какать, однако испражняется он меконием, который скопился в его кишечнике за период нахождения в мамином животике. Для мекония характерен темно-зеленый цвет и вязко-жидкая консистенция.
А на 2-7 сутки у малыша происходит формирования «переходного» стула, который легко узнать по желтоватому цвету и кашицеобразной консистенции, с фрагментами зеленоватого мекония.
И только на 7-10 сутки заканчивается формирование нормального стула младенца, который должен иметь кашицеобразную консистенцию и смешанный светлый желтовато-коричнево-оранжевый цвет. У здорового одномесячного ребенка стул должен быть однородным и иметь кисловатый запах.
Следует понимать, что частый стул у месячного ребенка, говорит о правильной работе кишечника. Ведь малыш, находящийся на грудном вскармливании, должен какать 2-6 раз в сутки, соразмерно количеству кормлений и объему получаемого молока.
У малыша на естественном вскармливании стул должен иметь золотисто-желтоватый цвет и быть мягким. А у малышей, находящихся на искусственном вскармливании, стул имеет несколько вязкую и густоватую консистенцию и светло-желтый или коричневатый цвет.
Для малышей искусственников первого месяца жизни нормой считается 3-4 испражнения в сутки.Характер стула младенца следует оценивать по изменениям, произошедшим в цвете, запахе и консистенции каловых масс. Если у ребенка часто жидкий стул, это может говорить о различных проблемах, наиболее распространенной из которых является перекармливание младенца.
Частый стул у ребенка 1 года
К году процесс дефекации у ребенка нормализуется и налаживается. Малыш уже не так часто ходит в туалет (или в подгузник) «по большому», нормой считается 1 испражнение в день.
Если вы замечаете частый стул у ребенка 1 года, то следует незамедлительно обратиться к педиатру, особенно если цвет и консистенция каловых масс изменена. Особую опасность представляют ситуации, когда у ребенка часто жидкий стул.
Основными причинами такого «нездорового» стула могут быть следующие факторы:
- Кишечные инфекции или дисбактериоз. Если ребенок испражняется зеленым жидким калом, содержащим комочки или пену, то это говорит о расстройстве работы кишечника. Возникать такие расстройства могут из-за приема антибиотиков без поддержки пробиотиков, а также из-за попадания возбудителей инфекций кишечного тракта вместе с недомытыми фруктами и овощами или грязными руками и игрушками. Обеспокоиться стоит и когда кал малыша имеет зеленоватый оттенок и резкий, неприятный запах. Это может сообщать об избытке в организме малыша углеводов, тогда следует пересмотреть рацион питания крохи. Если к жидкому, зеленому стулу присоединяется и вздутие живота, то стоит сдать кал на анализы.
- Недостаток лактозы. Если у ребенка довольно часто жидкий стул, но при этом отсутствуют дополнительные симптомы, то это может говорить о недостатке лактозы (в такой ситуации кал не только жидкий, но и пенистый). Данная ситуация не требует серьезного лечения, просто необходимо обратиться к педиатру для коррекции рациона питания малыша.
- Первые признаки диатеза или расстройства работы печени или кишечника. Такие предположения можно сделать на основании желтого или белого жидкого стула. В таком случае следует сдать анализы кала и установить точный диагноз.
- Кровотечение в верхних отделах пищеварительного тракта (пищеводе или желудке). Основанием для предположения такого опасного диагноза может служить стул черного цвета. В такой ситуации следует незамедлительно обратиться к врачу.
- Муковисцидоз. Данное заболевание представляет собой врожденную патологию различных желез, то есть, когда их функционирование нарушено. Предположить наличие данного заболевания можно по жидкому и жирному калу, который сложно отстирывается. В таком случае следует обязательно проконсультироваться с врачом. Второй причиной жирного кала может быть недостаток ферментов в организме малыша, которые необходимы для переваривания жиров. В такой ситуации потребуется сдать анализы и подобрать специальные препараты.
- Заболевания кишечника. Одним из признаков развития болезни кишечника является слизь в каловых массах.
Профилактика жидкого стула
В большинстве случаев факт появления жидкого или частого стула говорит о несоблюдении основных правил гигиены и питания. Чтобы исключить вероятность расстройства кишечника у малыша, следует соблюдать несколько несложных правил:
- Придерживайтесь правил гигиены при приготовлении пищи и в течение всего дня (поддерживайте чистоту на кухне и в доме, мойте руки и приучайте к этому ребенка, тщательно мойте и ополаскивайте посуду и пр.).
- Не давайте ребенку пить жидкость в процессе приема пищи, так как это существенно снижает концентрацию желудочного сока и замедляет процесс переваривания пищи.
- Не следует вводить прикорм слишком рано или резко.
- Давая ребенку антибиотики, обязательно давайте ему и назначенные врачом пробиотики, защищающие желудок и кишечник от вредоносного воздействия этих «агрессивных» медикаментов.
- Предлагайте ребенку в основном овощи и фрукты, произрастающие в нашей местности.
