Канцерофобия, боль в лимфоузлах
Содержание
Почему болят лимфоузлы: причины, что делать
Эндокринолог высшей категории Анна Валерьевна
44893
Дата обновления: Март 2020
Лимфатические узлы – периферический орган лимфатической системы, который распределен по всему телу. Они защищают организм от бактериальных и других инфекционных патогенов.
Если болят лимфоузлы, это может указывать как на инфекционное заболевание, так и на злокачественные новообразования, поэтому при возникновении любых симптомов необходимо обращаться к врачу.
В статье будет рассмотрено, почему болят различные лимфоузлы.
Боль в лимфоузлах: краткая характеристика симптома
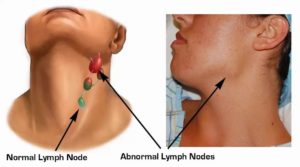
Основными функциями шейных лимфоузлов является защита от инфекций и опухолей органов, расположенных в области шеи
Человеческое тело содержит около 600-800 лимфатических узлов, 300 из них находятся в области головы и шеи. Боль из-за опухших лимфоузлов может указывать на заболевания различной степени тяжести.
Причины могут варьироваться от безвредных инфекций до более тяжелых злокачественных образований.
В большинстве случаев причиной боли в лимфоузлах является безобидная простуда, которая исчезает сама по себе.Лимфатические узлы выполняют защитную функцию: они фильтруют циркулирующую лимфатическую жидкость, которая, помимо отходов и питательных веществ, также содержит патогенные микроорганизмы. Если иммунная система занята удалением большого количества возбудителей, лимфатические узлы могут увеличиваться и болеть.
Различают острую (менее 4 недель) и хроническую (более 4 недель) боль в лимфатических узлах. Длительность ее сильно зависит от причины симптома. При простуде лимфатические узлы перестают болеть в течение 5-10 дней. При других инфекциях они могут оставаться опухшими немного дольше.
В клинической практике также выделяют переходную стадию между хроническим течением и острым – так называемую подострую. Длительность ее варьируется от 4 до 6 недель.
При хронически опухших и болезненных лимфатических узлах рекомендуется обращаться к врачу. Другие факторы риска, требующие посещения врача, – лимфатические узлы более 2 сантиметров, быстрое увеличение, жесткая консистенция, покраснение и затвердевание кожи, лихорадка, ночная потливость, потеря веса.
Другие симптомы
Лимфоузлы обычно не только болезненные, но и увеличенные. Боль чаще всего возникает при надавливании на них. Если они становятся очень большими за короткое время, боль также может быть вызвана резким сжатием соседней ткани.
Чаще всего больные и увеличенные лимфатические узлы возникают в области головы и шеи: возле ушей, под мочкой уха, нижней челюстью или над ключицей. Также в подмышечной впадине и в паху встречаются и сильно ощущаются болезненные лимфатические узлы.
Некоторые признаки могут указывать на наличие доброкачественного или злокачественного заболевания. При доброкачественных, как правило, опухают обе стороны тела. Лимфоузлы имеют мягкую консистенцию, немного увеличены и слабо болят.Быстрое увеличение лимфоузлов на одной стороне тела, появление лихорадки, уменьшение массы тела и ночная потливость могут указывать на злокачественное заболевание. Быстрый рост лимфатического узла может также вызвать сильное покраснение кожи.
Причины воспаления лимфоузлов: доброкачественные и злокачественные
Для доброкачественного воспаления характерны подвижные и мягкие лимфатические узлы
Боль в лимфоузлах чаще всего вызвана бактериальными или вирусными инфекциями. Обычно лимфоузлы имеют размер около 0,5-1,0 см. В активированной форме они также могут быть больше 2 см. Отек увеличивает напряжение в ткани и в самом узле. Такое состояние может быть болезненным, особенно при надавливании на пораженную часть.
При доброкачественных заболеваниях (инфекции, доброкачественные опухоли) лимфатические узлы опухшие, болезненные, мягкие и подвижные.
В этом случае они опухают с обеих сторон или по всему телу (воспаление всех лимфоузлов организма).
Общими причинами того, почему доброкачественно воспаляются лимфоузлы, являются воспаление миндалин или зубов, железистая лихорадка, болезнь Лайма, туберкулез, СПИД при ВИЧ и токсоплазмоз.
При злокачественных заболеваниях лимфатические узлы опухшие, безболезненные, твердые и слабо подвижные. Нарушение обусловлено как увеличением опухолевых клеток в лимфатических узлах, так и распространением отдельных опухолей через лимфу.
Основные причины того, из-за чего появляется болезненное воспаление лимфоузлов в разных частях тела:
- Лимфатические узлы в области шеи: инфекции в области головы или лица (воспаления среднего уха или инфекции носа и горла), слюнных желез, гипертиреоз, гипотиреоз, лимфомы, корь, эпидемический паротит, краснуха или ветрянка.
- Лимфатические узлы в паховой области: воспалительные заболевания органов таза, мочевых путей, тромбоз, аппендицит, лимфома Ходжкина.
- Лимфоузлы в области подмышечной впадины: рак или воспаление молочной железы, рак лимфатической железы.
Другие болезни, при которых лимфоузлы могут болеть:
- Абсцессы (накопление гноя).
- Саркоидоз (болезнь легких).
- Туберкулез.
- Сифилис.
- ВИЧ.
- Малярия
- Лейшманиоз.
- Ревматоидный артрит.
- Системная красная волчанка.
И последнее, но не менее важное: злокачественные заболевания могут быть также причиной болезненного увеличения лимфоузлов. Болезненные лимфатические узлы почти всегда обусловлены безвредной причиной. Только в редких случаях они являются результатом злокачественного заболевания.
Осложнения
Отек с болью в лимфатических узлах часто сопровождается покраснением и перегревом в ушах. Лихорадка, усталость и истощение также могут возникать в зависимости от основной причины.
Часто набухание лимфатических узлов, которые содержатся в грудной клетке, является основным симптомом рака молочной железы. Лимфатические узлы обычно неболезненные, грубые и плохо перемещаемые.
Другой причиной увеличения их в области груди могжет быть воспаление в области грудной ткани (например, мастит). Лимфатические узлы обычно болезненны, легко перемещаются и могут отличаться друг от друга.
У женщин или мужчин, которые бреют плечи, также часто могут увеличиваться лимфоузлы. Регулярное бритье приводит к незначительным повреждениям кожи; травмы могут приводить к проникновению бактерий под кожу. Возникают незначительные и безвредные воспаления, которые могут вызвать воспаление лимфоузлов.В случае увеличения лимфатических узлов в области груди всегда следует проконсультироваться с врачом (особенно женщине), чтобы уточнить возможную причину возникновения состояния. В дополнение к простудам и инфекциям даже незначительные поражения в этой области могут привести к отеку лимфоузлов.
Если воспаление или боль вызваны злокачественными заболеваниями – лимфомой Ходжкина или неходжкинскими лимфомами – это может привести к фатальным последствиям. При несвоевременно начатом лечении большая часть пациентов погибает.
К какому врачу обращаться и при каких симптомах?
Семейный врач поможет выяснить причину воспаления и назначит лечение
Что делать, если болят различные лимфоузлы? Если боль сохраняется в течение длительного периода времени или симптомы возвращаются, следует обратиться к врачу. В обязательном порядке необходимо посетить врача, если возникают следующие симптомы:
- сильная боль;
- высокая температура тела (выше 38,5 градуса по Цельсию);
- нарушения дыхания;
- трудности с глотанием.
В таких случаях необходимо обязательно записаться на прием к врачу, чтобы исключить серьезное заболевание. Вначале необходимо обратиться к семейному доктору, который, в зависимости от причины симптомов, может направить пациента к отоларингологу, инфекционисту, стоматологу или онкологу.
Примерная стоимость первичной консультации инфекциониста варьируется от 800 до 3200 российских рублей, в зависимости от клиники. Вторичная консультация будет стоить пациенту от 400 до 2800 рублей. Первичная консультация семейного терапевта при наличии страховки, как правило, бесплатная. Точную цену рекомендуется уточнять в каждой отдельной клинике, поскольку они существенно отличаются.
Диагностика: основные методы
Вначале врач проводит физический осмотр и осматривает лимфатические узлы на шее. Осмотр обычно начинается с передней части подбородка, продолжается вдоль нижней челюсти и заканчивается на ключице. Затем врач исследует лимфоузлы в задней и боковой части шеи и за ушами. Как правило, лимфоузлы до одного сантиметра в области шеи неощутимы.
Если у врача есть сомнения, может помочь ультразвуковое исследование. Ультразвук позволяет определить точный размер лимфатического узла, его форму и текстуру. Стоимость обследования начинается от 700 российских рублей.
Если признаки возможного злокачественного заболевания лимфатического узла выявлены, рекомендуется взять образец ткани и направить патологоанатому. Патологоанатом может оценить ткань лимфатического узла под микроскопом и выявить злокачественные клетки. Стоимость биопсии может существенно различаться: от 600 российских рублей до 2300.
Лечение
Своевременное лечение поможет избежать осложнения болезни
Если лимфоузлы болят из-за вирусного заболевания, специальная терапия не требуется. Как правило, воспаление лимфоузлов исчезает само по себе, как только организм справится с инфекцией. Иногда лимфоузлы остаются болезненными и несколько увеличенными в течение более длительного периода времени, но большинство симптомов спонтанно исчезают в течение нескольких недель.
Частые простуды могут привести к долговременному ремоделированию соединительной ткани лимфоузлов, поэтому они могут быть слегка увеличенными в течение длительного периода времени.
Лечение болезненных лимфатических узлов основано на причине. Единственная ситуация, в которой они должны лечиться напрямую, – злокачественные заболевания.
Если лимфатические узлы являются местом осаждения опухоли (метастазы), их необходимо удалить. Если узел является местом возникновения первичной опухоли, также требуется специальное лечение.
В большинстве случаев используют химиотерапию и радиотерапию вместе с хирургическим удалением вырожденной ткани.
Совет! Народные средства не рекомендовано использовать в качестве замены методов современной медицины. Необдуманное и длительное применение народных методов может нанести больше вреда, нежели пользы.
Некоторые отвары и лекарственные растения могут взаимодействовать с принимаемыми пациентом препаратами: при приеме любых новых средств необходимо консультироваться с врачом во избежание развития серьезных побочных эффектов.
Канцерофобия, боль в лимфоузлах
Нету у вас онкологии, вы сами себе её придумываете, несуществующие симптомы и диагнозы. За 2 месяца ничего не образовалось бы! Нету у вас ничего! Возьмите себя уже в руки ради своей семьи! Ответ следующий — вы здоровы. Вы правда уверены, что за 2 с половиной месяца ничего бы не изменилось?
Добро пожаловать на Онкологический Форум
Теперь я боюсь меланомы В общем рассказывайте может у кого был какой-то опыт с родинками
я избавился от канцерофобии. правда меня занимает вопрос, почему У меня была родинка на роже, недалеко от рта, я, чтоб её не.
Пт Янв 18, Родимые пятна, родинки и меланома»Хотелось бы узнать что вообще из себя представляют родинки, родимые пятна. Как их удалить без последствий».
«В последние года мне 28 лет я заметил, что у меня появилось много новых»родинок».
Не могли-бы Вы рассказать с чем это может быть связано у меня светлая кожа, на солнце я бываю крайне мало, но примерно в этот срок я переехал в новую квартиру , чем это может грозить и что следует делать в целях профилактики».Родинки»Если новорожденный появляется на свет с родинками, говорят — он будет счастливым. И чем больше этих темных пятнышек на коже, тем больше пророчат счастья. К сожалению, мало кто знает, что родинки подчас таят в себе угрозу не только здоровью, но и жизни.
Причины развития канцерофобии Учитывая тот факт, что раковые болезни входят в первую десятку причин летального исхода, канцерофобия имеет место быть, однако все зависит от ее степени и тяжести.
Опасаться онкозаболеваний, конечно, стоит, придерживаться профилактических рекомендаций, что значительно снизит риск их возникновения. Но в некоторых случаях этот страх становится настолько сильным, что развивается паническая боязнь.
В течение жизни человеку приходится сталкиваться с данным недугом, напрямую или косвенно, из-за чего может формироваться психическое расстройство.
К причинам, которые обуславливают появление раковой боязни, относятся: Психические расстройства ипохондрия, панические атаки, тревожное состояние, невроз, психопатия, шизофрения.
Есть высокорисковые и есть низкорисковые родинки. .. Если вы имеете в виду персональный вопрос канцерофобии — это самому.
Купить рекламу В разных областях знаний сейчас всё меняется так быстро, что уследить за изменениями не поспевают даже специалисты, чего уж говорить о рядовых горожанах.
На этот раз встретился с врачом-онкологом, исполнительным директором Фонда профилактики рака Ильёй Фоминцевым, чтобы узнать, почему тяжёлым онкобольным в России трудно получить обезболивание, как понять, будет ли у вас рак, и всё ли сделала правильно Анджелина Джоли.Про диагностику и лучших хирургов — Понятно, что раковые заболевания многообразны, но всё же на что стоит обращать внимание мужчинам и женщинам в возрасте 20—35 лет? И когда начинать действовать? Поскольку, зная простые правила жизни, рака легко избежать. Для каждого возраста и пола и для каждого личного и семейного анамнеза существует целый набор обследований, который рекомендован, исходя из статистических исследований заболеваемости и достоверности диагностических методов.
Эти наборы отличаются в разных странах. В нашей официальных национальных стандартов фактически нет. Есть представления о том, как должно быть, укоренившиеся у врачей.
Но то, что прописано в соответствующем Приказе о диспансеризации Минздрава России от 3 декабря года.
Западные же стандарты, которые рекомендует МАИР, Канадское раковое общество, Американское раковое общество и прочие организации, основаны на статистике, исследованиях чувствительности и специфичности диагностического метода и так далее.
В разных странах и регионах разная заболеваемость, разные её пики в разных возрастах, разная доступность и стоимость диагностических методов. Поэтому нам, конечно, надо разрабатывать свои стандарты:
Почему появляются родинки на теле и как от них избавиться
Нападает эта дрянь приступами. Когда я испытываю сильную неуверенность в себе, мне тут же начинает казаться, что у меня не только двое детей и ипотека, но еще и рак чего-нибудь. В этом месяце я обнаружила у себя пару подозрительных родинок.
И вот после этого у меня развилась канцерофобия, боязнь раковых у меня есть две такие родинки выпуклые на спине, но я ка кто и не.
Как справится с онкофобией!!! Иногда уже утром встаёшь от безысходности хочется головой об стенку биться. Я уже давно этим страдаю где только я когда заболит,что то не боялся,что это онкология.
Колено -боялся что саркома.
Родинки всякие крупинки под кожей,а также в пищеводе и предстательной железе мнил рак,был периюд когда даже простите за подробность яйцо как мне казалось побаливало и тоже я думал,что это рак.И только я собрался успокоится. Я и раньше очень боялся рака кишечника так как у меня всего два раза в жизни один пять лет назад И год назад была кровь в стуле светлая струйками.
Итак, родинки: знать, а не бояться!
Почему появляются родинки на теле и как от них избавиться Как избавиться от родинок и насколько они могут быть опасными, волнует многих женщин.
Ведь в большинстве своим именно представительницы прекрасного пола больше пекутся о своей красоте и здоровье.
Некрасивые висячие родинки, большие родинки на лице самых разных окрасок могут не только испортить внешний вид, но и быть очень опасными.
Наверняка, вы знаете, что среди онкологических заболеваний рак кожи находится далеко не на последнем месте.
Болеют им люди разных возрастов, но чаще — старше 30 лет, так как к этому возрасту обычно накапливается воздействие негативных факторов того же, солнечного излучения на кожу.
Больше склонны к раку кожу, и самой опасной его разновидности — меланоме, белокожие люди, на коже которых часто много родинок, и, как ни странно, мужчины.
Дерматолог осмотрела все родинки и сказала, что все нормально. . Я же скажу Вам что такое канцерофобия — это необоснованный (!) страх заболеть .
Рассмотрим каждый вид родинки по-отдельности. Пограничный невус Пограничный невус образован из скопления клеток, расположенных на границе дермы и эпидермиса.
Внешне выглядит, как плоское, слабо возвышающееся образование или просто пятно на коже, окрашенное в темно-коричневый, темно-серый или черный цвета.
Иногда на поверхности невуса видны концентрические кольца, в области которых изменяется интенсивность окраски.
Размер пограничного невуса обычно маленький — более 2 — 3 мм в диаметре. Данный вид родинок склонен к перерождению в рак, поэтому их считают опасными.Эпидермальный невус Эпидермальный невус образован из скопления клеток, расположенных в поверхностном слое кожи эпидермисе , и выглядит, как возвышение правильной формы, окрашенное в различные цвета, от розоватого до темно-коричневого.
Данный вид родинок может в редких случаях перерождаться в рак, поэтому считается потенциально опасным.
Интрадермальный невус Интрадермальный невус сформирован из скопления клеток, расположенных в глубоком слое кожи дерме. Внешне невус представляет собой полусферу, слегка возвышающуюся над поверхностью кожного покрова и окрашенную в темные оттенки — от коричневых до почти черных.
Размер интрадермального невуса обычно составляет около 1 см в диаметре. Данный вид родинок может перерождаться в рак в старости.
Невус сальных желез сальный, себорейный, невус Ядассона Невус сальных желез сальный, себорейный, невус Ядассона представляет собой выпуклое плоское пятно с шероховатой поверхностью, окрашенное в различные оттенки коричневого цвета.
Сальный невус формируется у детей из-за нарушения нормального роста различных тканей кожи.
Поранил родинку когда брился
Яна Видели на сайте 3 марта , Вот заново пошла к другому терапевту-он назначил анализов на 15 тысяч ,сдала,вот жду теперь. Сказал,что если они будут в норме,то нужно будет снова я же делала КТ делать рентгенографию,мало ли что
Подозреваю все родинки,а у меня их много,в прошлом году одну удалила, счас посматриваю на вторую,ну и так по мелочи-рак желудка.
Киев Отправлено 04 Апрель — У меня всю жизнь была куча страхов и со временем они проходили. Но то что происходит в последнее время не лезет ни в какие ворота. Вот даже это слово мне было страшно набирать Ищу у себя симптомы всевозможных его видов, сто раз в день щупаю лимфоузлы, осматриваю родинки с лупой, прислушиваюсь к каждому покалыванию в теле и т.
Я ушла с работы потому что в последние два месяца не могла спать и начальство было недовольно мной,поэтому я уволилась. Не ищу новую работу потому что уверена что мне недолго осталось.Канцерофобия: причины и как избавиться

Диагноз «рак» опасается услышать любой человек. Иногда такой страх бывает настолько сильным, что перерастает в фобию, которая носит название «канцерофобия».
Что такое канцерофобия подробнее
Несмотря на то, что многие онкологические заболевания на сегодняшний день успешно лечатся, боязнь заболеть раком может стать патологической, и тогда ее надо лечить.
Патологический страх заболеть онкологией нередко развивается на фоне других психических отклонений: обсессивно-компульсивного расстройства, ипохондрии, панических атак, повышенной тревожности.
Но эта фобия может наблюдаться и при отсутствии других нарушений психического характера.
По статистике, канцерофобия лидирует среди нозофобий (навязчивый страх заболеть). Высокий процент распространенности заболевания обусловлен, прежде всего, тем, что рак представляется как неизлечимая болезнь, обязательно с долгими мучениями угасающего пациента и однозначно с летальным исходом.
Надо знать! Канцерофобия связана со страхом смерти. У людей старше 40 лет должна присутствовать «онкологическая настороженность», но временами она выходит за границы здравого смысла и приобретает навязчивое состояние в виде фобии.
Причины заболевания
Исследования ВОЗ говорят, что смерть от онкологии находится в первой десятке причин смертей. Многим людям прямо или косвенно довелось столкнуться с этой болезнью. Канцерофобия – это реакция на стресс, вызванный угрозой смерти – реальной или преувеличенной.
Патологическая боязнь рака может быть вызвана непосредственной близостью происходящего патологического процесса (болезнь кого-то из близких, его смерть).
Немалую роль играет и наследственный фактор – осознание того, что вы находитесь в зоне риска, тоже служит толчком для развития фобии.
Часто на фоне хронического стресса может ухудшиться внешний вид и произойти резкая потеря веса, что также может быть толчком к развитию канцерофобии.
К предрасполагающим факторам относят недостаток внутренних запасов при психическом (физическом) истощении, отдельные психические расстройства и пограничные состояния:
- невроз навязчивых состояний;
- ипохондрия;
- психопатия;
- приступы панической атаки;
- генерализованное тревожное расстройство.
Иногда страх заболеть раком является частью бредовых состояний при шизофрении. Риск возникновения такой патологии возрастает с возрастом. У женщин канцерофобия имеет больше шансов возникнуть в период климакса.
Этот навязчивый страх может появиться у пациентов, которые пережили операции по удалению доброкачественной опухоли (кисты).
Фобию может вызвать даже неосторожно брошенное слово врача при обследовании больного (ятрогения).
Присутствие у больного предраковых заболеваний: язвы желудка, эрозии шейки матки, узлов щитовидки доброкачественного характера – все это может быть толчком для развития канцерофобии.Хронические боли, к примеру, мигрень, также могут способствовать мысли о наличии заболевания. Постоянный просмотр рекламы лекарственных препаратов от рака для лечения и просто для профилактики у человека может вызвать опасения о наличии такой болезни у него самого.
Первые симптомы болезни
Первые признаки канцерофобии могут проявиться на фоне трагических событий, так или иначе вызывающих ассоциации с раком, смерти близкого человека и т.д.
У особо впечатлительных личностей первые признаки фобии могут возникнуть даже после замечания кого-либо насчет состояния здоровья или внешнего вида.
Выражаются первые симптомы в изменении характера и поведения пациента – он становится плаксивым, начинает постоянно жаловаться на здоровье. Или, напротив – становится более агрессивным и излишне придирчивым к окружающим его людям.
Все, что связано с мнимым наличием у него ракового заболевания, становится излюбленной темой для пациента, все его внимание направлено на изучение признаков, методов лечения и профилактики рака. Другие интересы отступают на второй план.
Пациенты начинают скупать популярную литературу, посвященную данной тематике, искать различную информацию о раке в интернете.
Некоторые больные, страдающие канцерофобией, избегают общения с людьми, имеющими диагноз «рак», из-за боязни, что такое заболевание может передаться им при личном контакте.
Симптомы заболевания у различных пациентов
Проявления фобии могут отличаться у разных пациентов – одни начинают постоянно обращаться к врачам и проходить всевозможные обследования.
Часто на прием к врачу они приходят с уже самостоятельно поставленным диагнозом или предъявляют большое количество различных жалоб.
Другая категория, напротив, всеми способами старается избегать посещения врачей, даже при наличии заболеваний, объясняя это тем, что первый же визит к врачу подтвердит присутствие рака в последней стадии, и неведение лучше, что твердая уверенность в заболевании.
Также различается и степень откровенности больных в общении с окружающими людьми. Лица, страдающие истерией, будут всячески акцентировать внимание на своем болезненном состоянии, сводить к этой теме все разговоры, демонстрировать свои страдания.Тревожные личности (или с обсессивно-компульсивным расстройством), наоборот, будут переживать свое состояние в одиночку, не сообщая о своих подозрениях никому. В таких случаях близкие догадываются о состоянии пациента только по косвенным признакам – трансформации поведения, изучению специальной литературы, выплескивающимся эмоциям при упоминании о раке.
Малейшее упоминание о раке на долгое время портит настроение больного канцерофобией. Возникает возбуждение, озабоченность или, наоборот, внутреннее оцепенение, заторможенность.
В особо тяжелых случаях — спутанность сознания, скачкообразное мышление.
Попытки убедить пациента и объяснить необоснованность страхов вызывает бурный протест и возражения, больной старается закончить быстрее неприятный ему разговор.
Другие проявления заболевания
Из-за постоянного чувства тревоги лицо пациента приобретает амимичность – маскообразность, повышается тонус мышц.
Тревога изменяет пациента не только внешне, но и на эмоциональном и интеллектуальном уровнях – страдающие фобией начинают вести себя нелогично и глупо, мышление замедляется, может развиться псевдодеменеция.
Возможны проявления депрессии и субдепрессии, с выраженными тревожными симптомами.
https://www.youtube.com/watch?v=1o0eraGAC6w
Больные канцерофобией становятся более замкнутыми, более пассивными, труднее начинают исполнять свои профессиональные обязанности, прекращают заботиться о близких. Может наблюдаться недовольство врачами в частности и медициной вообще.
У страдающих канцерофобией возникает недовольство «неправильностью» поставленного диагноза, отсутствием должного внимания со стороны врачей. Как следствие – пациенты начинают заниматься самолечением, часто используя непроверенные, или даже опасные, методы.
Попытки заниматься самолечением, используя БАДы, препараты народной медицины, различные диеты и т.д. могут довести пациента до реальных проблем со здоровьем.
Страх заболеть раком может возникать у больных в виде приступов, в момент возникновения приступа фобии могут наблюдаться соматовегетативные проявления:
- тахикардия;
- тремор;
- повышенное артериальное давление;
- понос;
- рвота, тошнота;
- сильная головная боль;
- чувство удушья, комка в горле.
Получите смету на лечение
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Симптоматика заболевания у ипохондриков
Особенно тяжело протекает канцерофобия у ипохондриков.
Такие пациенты склонны особенно сильно драматизировать ситуацию, они поглощены своей болезнью, находят у себя постоянно все новые и новые признаки рака.
Вместе с этим они проявляют сильную активность в заботе о своем здоровье: постоянно измеряют давление, проходят разнообразные обследования, делают рентген, колоноскопию, фиброгастроскопию и т.д.
Надо знать! Убедить ипохондрика в отсутствии у него рака практически невозможно. Любое недомогание воспринимается им как признак рака. Симптомы заболевания могут зависеть и от поставленного себе самим «диагноза».
Пациент, склонный к ипохондрии, вспоминает прошлое, оценивает то или иное заболевание в свете зарождающегося рака. Ипохондрики отдаляются от общества, полагая, что никто не может понять их страшного состояния.
Диагностика канцерофобии
Пациентов с подозрением на канцерофобию отправляют на обследование – для исключения рака и выявления других болезней, которые стали причиной возникновения симптомов.
Диагноз «канцерофобия» ставят по результатам беседы, которая помогает психологу выяснить, когда именно у больного появились подозрения на рак, имели ли перед этим место психотравмирующие ситуации, где обследовался пациент, что было предпринято больным самостоятельно и т.д.
В процессе дифференциальной диагностики проводится исключение шизофрении, невроза, психопатии, депрессии.
Как избавиться от онкофобии
Лечение заболевания проводят психотерапевты и клинические психологи. Пациентам с канцерофобией назначаются транквилизаторы, анксиолитики, антидепрессанты. При панических атаках, неврозе навязчивых состояний, тревожном расстройстве и других психических расстройствах проводится терапия основного заболевания. Если имеется синдром хронической боли, то назначают анальгетики и спазмолитики.
При патологии соматического характера пациента направляют к терапевту, кардиологу, невропатологу и т.д.
Главным методом борьбы с канцерофобией является психотерапия. Чаще всего требуется длительная работа по коррекции выявленных психологических нарушений.
За страхом болезни скрывается ужас собственной смерти, но причины этого ужаса довольно трудно обнаружить из-за того, что они скрыты в бессознательном пациента. Этот ужас, как правило, не имеет ничего общего со страхом смерти.Основа страха – старые психологические травмы, детские страхи и т.д.
При проработке таких проблем лучший эффект достигается при использовании классического психоанализа, методов Юнга и других подобных методик. Некоторым пациентам назначают консультацию онколога, для подтверждения отсутствия рака. Работающий с пациентом психиатр должен оптимистически настроить пациента, дать рекомендации для профилактики онкозаболеваний — соблюдать здоровый образ жизни.
Существует мнение, что избавиться от онкофобии можно с помощью гипноза.
Чтобы окончательно победить канцерофобию, должна проводиться длительная и скрупулезная работа с пациентом.
Отзывы
После смерти дяди от рака легких я стала очень бояться «подцепить» раковую болячку сама, никак не могла побороть в себе появившуюся привычку во всем находить признаки начинающегося рака.
Хорошо, мама вовремя заметила это и отвела меня к психотерапевту.
После нескольких сеансов заметно снизилась тревожность, пока продолжаю ходить на беседы, но сама замечаю, что стала намного спокойнее относиться к теме рака.
Боли при лимфоме Ходжкина, боли в мышцах при лимфоме: причины, прогноз
Лимфома — это злокачественная опухоль, которая поражает лимфатическую систему.
Проявляется она увеличением лимфатических узлов и поражением внутренних органов из-за инфильтрации бесконтрольно размножающимися злокачественными лимфоцитами.
Лимфомы делятся на два больших типа — ходжкинские лимфомы (или лимфогранулематоз) и неходжкинские лимфомы. Отличить один вид от другого можно только с помощью морфологического исследования опухолевой ткани.
Лимфома Ходжкина
Лимфома Ходжкина названа так в честь доктора, который впервые описал данное заболевание. Он предложил выделить его в отдельную нозологию. Отличительной чертой данной лимфомы является образование гранулем с гигантскими клетками Березовского-Штернберга.
Причиной развития лимфомы является злокачественное перерождение В-лимфоцитов — клеток иммунной системы, которые в больших количествах находятся в лимфоидной ткани. Соответственно, лимфома может развиться в любом месте, где есть такая ткань — лимфатические узлы, внутренние органы (печень, селезенка, легкие). Со временем из первичного очага опухоль диссеминирует по всему организму.
Обычно первым признаком лимфомы Ходжкина является увеличение лимфатических узлов, их может быть 1 или несколько. Чаще их можно заметить на затылке, над ключицами, в области подмышечных впадин или в паху . Узлы безболезненны и увеличиваются в размерах довольно медленно.
Нередко бывает так, что первичный очаг лимфомы располагается в недоступных для осмотра местах, например в грудной или брюшной полости, вдоль позвоночника, в области средостения.
В этом случае первые симптомы возникают при сдавлении внутренних органов опухолевыми массами. Чем больше размер лимфоузлов, тем сильнее они давят и тем более выражены симптомы.
Например, при локализации опухоли в средостении может быть кашель, при поражении внутрибрюшных лимфоузлов — боли в животе и др.
Также могут быть неспецифические симптомы:
- Повышение температуры, не связанное с инфекционными заболеваниями.
- Ночные поты.
- Необъяснимое снижение веса.
Триада этих признаков называется В-симптомом, и он имеет большое значение при определении стадии заболевания и планировании лечения.
При диагностике лимфомы необходимо пройти комплексное обследование, включающее методы лучевой диагностики и ряд лабораторных анализов. Подтверждение диагноза производится только с помощью морфологического исследования фрагмента опухоли под микроскопом, оно же помогает определить вид лимфомы. Для его проведения берут пораженный лимфоузел.
Далее необходимо определить стадию заболевания. С этой целью назначаются различные методы лучевой диагностики — УЗИ, КТ, МРТ.
Для более полной визуализации очагов лимфомы используют позитронно-эмисионную томографию одновременно с проведением КТ или МРТ, такое исследование называется ПЭТ-КТ и ПЭТ-МРТ соответственно.ПЭТ-МРТ не оказывает лучевой нагрузки на организм и хорошо визуализирует мягкие ткани, соответственно его используют для обследования лимфатических узлов и внутренних органов. Метод является относительно новым и мало распространен.
ПЭТ-КТ достаточно широко используется и зачастую является ключевым методом, позволяющим выявить поражение лимфатической ткани в организме пациента. Если есть подозрение, что лимфома поразила кости, проводят сцинтиграфию.
На основании полученных данных определяют стадию лимфомы:
- 1 стадия — имеется поражение одной группы лимфатических узлов, либо одного нелимфатического органа.
- 2 стадия — поражены несколько групп лимфатических узлов по одну сторону диафрагмы, либо имеется поражение одного нелимфатического органа с метастазами в регионарных лимфоузлах.
- 3 стадия лимфомы генерализованная, при ней имеется поражение нескольких групп лимфатических узлов по обе стороны диафрагмы, плюс к этому может быть поражение одного нелимфатического органа и/или селезенки.
- 4 стадия лимфомы называется диссеминированной, поскольку при ней помимо лимфоузлов есть диффузное поражение внутренних органов — печени, костного мозга, ЖКТ и др.
Для лечения лимфом применяется лучевая терапия, химиотерапия и их комбинация. При лимфомах 1-2 стадии при отсутствии В-симптоматики применяется облучение пораженных групп лимфатических узлов. В подавляющем большинстве случаев (у 80-85% таких больных) удается добиться стойкой длительной ремиссии.
Остальным больным лимфомой проводится комбинированное лечение, включающее химиотерапию и облучение.
Для больных со 2 стадией с поражением тазовых лимфоузлов и больных 3 стадией проводится химиотерапия с облучением только пораженных лимфоузлов по минимальной программе.
Потом облучаются все группы лимфатических узлов в максимальных дозах, и в течение 2-3 лет проводится поддерживающая химиотерапия.
Для больных с 3-4 стадией лимфомы сначала проводится индукция ремиссии с помощью полихимиотерапии, и после выхода в ремиссию проводят поддерживающую химиотерапию или лучевую терапию по радикальным режимам.
Если не удается достичь ремиссии, или возник рецидив лимфомы, пациенту предлагают высокодозную полихимиотерапию. Это очень мощное лечение, которое помогает преодолеть резистентность опухоли и уничтожить злокачественные клетки в максимальном объеме.
Однако оно разрушает костный мозг, поэтому после его проведения необходима трансплантация кроветворных стволовых клеток. Их могут взять у самого пациента до проведения высокодозной полихимиотерапии, или же использовать донора.
Донорские клетки позволят не только восстановить кроветворение, но и дать больному противоопухолевый иммунитет, который дополнительно будет бороться с лимфомой.Однако есть риск развития реакции трансплантат против хозяина, которая в тяжелых случаях может привести к летальным исходам. Выбор метода трансплантации при лимфоме решается индивидуально для каждого больного.
Причины развития боли при лимфоме
Развитие боли при лимфоме может быть обусловлено как самой болезнью, так и действием химиотерапии или облучения. Наиболее выраженных болевой синдром наблюдается при поражении костей, которое развивается при метастазировании лимфомы. Другими причинами могут быть:
- Сдавление опухолевой массой нервных окончаний.
- Расширение капсулы пораженных лимфатических узлов и органов.
- Давление опухоли на рядом расположенные органы.
- Выделение опухолевыми клетками медиаторов воспаления, которые провоцируют развитие болевых ощущений.
- Нейропатия на фоне химиотерапии и лучевой терапии.
Как правило, пациенты, страдающие от лимфомы, имеют сразу несколько видов болей, которые требуют разных подходов. Вместе с тем, они не всегда сообщают об этом лечащему врачу, считая боль неизбежным спутником болезни. Это большая ошибка, поскольку хронический болевой синдром ухудшает общее самочувствие, изнуряет человека, не оставляя сил на борьбу с лимфомой.
Сейчас медицина располагает большим арсеналом эффективных методов лечения хронической боли у онкологических больных. Поэтому всегда сообщайте вашему лечащему врачу об изменении своего самочувствия.
Профилактика ходжкинской лимфомы
К сожалению эффективных мер профилактики ходжкинской лимфомы нет. Врачи дают только общие рекомендации:
- Придерживаться здорового образа жизни.
- Ограничить контакт с химическими канцерогенами в быту и на производстве.
- Соблюдать режим сна и отдыха.
- Избегать воздействия ионизирующего излучения.
- По возможности пройти вакцинацию против инфекций, которые могут спровоцировать развитие лимфом.
Прогноз при лимфоме
Прогноз при лимфоме Ходжкина зависит от стадии заболевания. Например, при 1-2 стадии возможно полное излечение у 90% пациентов. О выздоровлении говорят, если в течение пяти лет после окончания лечения не было рецидива. У пациентов с 3-4 стадией эти показатели хуже. Пятилетняя безрецидивная выживаемость при лимфомах 3 стадии составляет 60-80%, а при 4 — менее 45%.
К какому врачу обратиться
При подозрении на лимфому необходимо обратиться к онкологу и пройти соответствующее обследование. После постановки диагноза, лечением будут заниматься врачи-химиотерапевты и радиологи.
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Коронавирус: лимфоузлы (воспаление, увеличение, болят, симптомы)
Коронавирус: лимфоузлы, многие задаются вопросом, как себя ведут лимфоузлы при коронавирусе. И этот интерес вполне оправдан, ведь основной задачей лимфатических узлов является помощь организму в борьбе с заболеваниями. Лимфатические железы занимают ведущее значение в иммунной системе, обеспечивая выработку антител, перемещение лимфы и блокировку чужеродных веществ.
Воспаляются ли лимфоузлы при коронавирусе
Чтобы понять защитные механизмы организма , следует изучить особенности функционирования лимфатических желёз. А также, нужно разобраться в механизмах воздействия вируса на организм.
Лимфа – бесцветная жидкость, омывающая клетки и заполняющая межклеточное пространство. Важнейший элемент иммунной системы состоит из лимфоцитов, которые распознают возбудителя болезни. Протекая через лимфатические узлы, лимфа фильтруется. В них бактерии не только задерживаются, но и уничтожаются.
У здоровых людей лимфатические железы беспрепятственно очищают лимфу. Но если имеет место бактериальная или вирусная атака, то лимфоузлы «переполняются» патогенными веществами, воспаляются и набухают под кожей. В целом увеличенные лимфатические узлы свидетельствуют о развитии воспалительного процесса в близлежащих органах.
Воспаление лимфоузлов при коронавирусе развивается аналогично другим заболеваниям. Глубина ВП (воспалительного процесса) адекватна ИДС (иммуносупрессии). Проникновение любого вирус в организм происходит постепенно:
- Возбудитель попадает на слизистые оболочки с кожи или из внешней среды.
- Вирус встречается иммунными клетками и переносится в близлежащие лимфоузлы с целью выработки иммунного ответа.
- Далее, возбудитель проникает в кровь, откуда достигает печени, потом селезёнки и лёгкие.
Следовательно, поражение лёгких является самой глубокой степенью воспалительного процесса. Речь идёт о неспецифической форме лимфаденита, которая при несвоевременном обращении к врачу может стать причиной развития осложнений.
Происходит ли увеличение лимфоузлов при коронавирусе
Коронавирус является возбудителем ОРВИ (острой респираторной инфекции), которая проявляется поражением пищеварительной системы или респираторного тракта и интоксикационным синдромом. Патологический процесс протекает в форме гастроэнтерита или ринофарингита.
Коронавирус отличается доброкачественным течением. Только иногда заболевание даёт осложнение на лёгкие, поражая альвеолярный аппарат, что сопровождается развитием такого осложнения, как атипичная пневмония.
По статистике коронавирус определяется в 10% случаев от общего числа заболеваемости ОРВИ. Передаётся преимущественно контактным и воздушно-капельным путём. Имеет выраженную гриппоподобную симптоматику.
При отсутствии своевременной медикаментозной терапии осложняется стойкой респираторной недостаточностью. Смертельные случаи связаны с развитием атипичных пневмоний, что составляет от 10 до 15%.
Увеличение лимфоузлов при коронавирусе происходит не во всех случаях. Рассматривать данный симптом в качестве основного недопустимо. Возбудители коронавирусов – микробы сферической формы, которые содержат одноцепочную молекулу РНК. Проникая внутрь клетки, они начинают размножаться в цитоплазме, оседая на иммунокомпетентных структурах и используя их в качестве транспортного средства.Стадии поражения коронавирусной инфекцией:
- Воспаление слизистой оболочки и размножение вирусов в клетках эпителия.
- Набухание слизистой оболочки, расширение сосудов.
- Проникновение возбудителя в альвеолы и активация процессов размножения.
- Выход возбудителя в межклеточные структуры.
- Разрушение поверхностно-активных веществ, которыми выстланы лёгочные альвеолы изнутри.
- Повышение поверхностного напряжения в альвеолах, что сопровождается их «спадением» и нарушением процессов газообмена.
Как известно, коронавирус подавляет иммунитет, что сопровождается активацией бактериальной или грибковой флоры. Возбудитель провоцирует гастроэнтериты, поскольку тропен к эпителиоцитам ЖКТ.
Специфические симптомы не характерны для коронавируса. Болезнь имеет клиническую картину, схожую с другими инфекционными заболеваниями. Среди основных признаков можно рассматривать профузный ринит, который появляется на второй день болезни. Из носовых пазух отмечаются обильные выделения, которые в первые дни имеют водянисто-серозный характер, а потом становятся слизистыми.
Вирус ослабляет защитные силы организма, что приводит к присоединению бактериальной инфекции, для которой характерно слизисто-гнойное отделяемое из носовых пазух. У больных коронавирусом наблюдается воспаление слизистой оболочки гортани, и увеличение регионарных лимфоузлов.
Расположение региональных лимфатических узлов
У пациентов наблюдаются признаки отёка слизистой, что сопровождается ринореей, болью в горле и чиханием.
Симптомы интоксикации практически незаметны и выражены ознобом, слабостью и ломотой в конечностях. Кожа становится бледной, слизистая носа краснеет и отекает, наблюдается гиперемия зева.
На языке появляется белый налёт. Аускультативно определяется жёсткое дыхание без хрипов.
Выздоровление наступает через 5-7 суток. Только в запущенных случаях воспалительный процесс опускается на нижние отделы респираторного тракта. Это сопровождается сухим кашлем, одышкой и болью в груди. Характерная особенность – свистящие хрипы. У ослабленных пациентов и у маленьких детей наблюдается развитие бронхита или пневмонии в качестве осложнения.
Подробнее о COVID-2019 (штамм SARS-CoV-2)
Геном «китайского» коронавируса имеет невероятное сходство с вирусом SARS-CoV, который в 2002 году вызвал вспышку атипичной пневмонии. Летальность на то время составляла 15%.
Штамм вируса SARS-CoV-2 оказался не менее опасным, поскольку эпидемия развивается достаточно быстро и имеется большое число погибших. Смертность достигает 14% и более.
Среди детей в возрасте до 9 лет не было зарегистрировано серьёзных случаев.
Коронавирус SARS-CoV-2 представлен особыми молекулами, содержащими одну цепочку РНК, которая окружена липидно-белковой оболочкой.
Снаружи патоген имеет своеобразные шипы, которые образуют подобие кроны, используемые для фиксации. Они ошибочно воспринимаются клетками за молекулы, необходимые для метаболизма.По этой причине наблюдается связь с ними, приводящая к беспрепятственному введению РНК в клетку. Новый вирус более заразен, но менее опасен.
При подозрении на заражение коронавирусом SARS-CoV-2 проводится диагностика, в которую включена:
1. Составление эпидемиологического анамнеза.
2. Проведение физикальной диагностики:
- оценка дыхательных путей;
- аускультация, перкуссия лёгких;
- пальпация лимфоузлов;
- определение размеров органов брюшины;
- измерение температуры тела.
3. Инструментальные исследования:
- электрокардиограмма сердца;
- КТ лёгких (если нет возможности в проведении рентгенографии).
4. Лабораторная диагностика:
- общая – биохимический и ОАК, пульсоксиметрия;
- специфическая – ПЦР для выявления РНК SARS-CoV-2.
Основная симптоматика: высокая температура тела, сухой кашель с выделением небольшого количества мокроты, одышка на 6-8 день, утомляемость и болезненность в мышцах, тяжесть в области грудной клетки. Среди клинических проявлений следует выделить лёгкое ОРВИ, пневмонию (с ОДН или без), ОРДС, сепсис и септический шок.
На основании представленной информации можно сделать вывод, что среди симптомов коронавируса рассматривается воспаление лимфоузлов. Но данный признак характерен не для всех пациентов.
Увеличены ли лимфоузлы при коронавирусе COVID-2019
Распространяясь через слизь по дыхательным путям коронавирус штамма SARS-CoV-2, вызывает большой выброс цитокинов (небольших пептидных информационных молекул), что сопровождается иммунным ответом организма. Но при этом количество лимфоцитов в крови резко снижается, в частности и Т-лимфоцитов.
Специалисты предполагают, что на борьбу с вирусом человеческий организм затрачивает большое количество агранулоцитов (главных клеток иммунной системы). При уменьшении их количества наблюдается снижение защитных способностей организма, что может спровоцировать обострение болезни.
Опухают ли лимфоузлы при коронавирусе
Увеличенные лимфатические узлы рассматриваются в качестве симптома коронавируса. В результате воспалительного процесса возможно образование гноя. В местах поражения кожный покров становится горячим и появляется гиперемия.
При инфицировании в организме наблюдается повышенная секреция лимфоцитов. Но в случае с коронавирусом дела обстоят иначе, т. к. при проведении лабораторной диагностики количество иммунных клеток часто бывает заниженным. В основном лимфоузлы на шее при коронавирусе опухают при присоединении бактериальной инфекции на фоне снижения защитных сил организма.
В качестве дополнительного симптома коронавируса у человека следует рассматривать опухание лимфоузлов под подбородком, под челюстью, в районе ушей, с задней и передней стороны шеи и на затылке.
Увеличенные железы могут достигать 7 см, поэтому становятся заметными невооружённым глазом. Консистенция и структура органа изменяется, он становится бугристым.
В запущенных случаях появляются спайки с окружающими тканями.
Болят ли лимфоузлы при коронавирусе
Значительное воспаление лимфоузлов на шее при коронавирусе сопровождается выраженным дискомфортом в процесс глотания и поворота головы. Речь идёт о незначительной затруднённости или о болезненности.
Болеть лимфоузлы на шее при коронавирусе могут как у взрослых, так и у детей. Недопустимо оставлять этот признак воспалительного процесса без внимания, необходимо обратиться к врачу. Специалист проведёт объективный осмотр, назначит лабораторные и аппаратные исследования, а также биопсию.
Что делать если воспалились лимфоузлы при коронавирусе
Лечение лимфаденита назначается в соответствии со стадией и клиническими проявлениями основного заболевания. Медикаментозная терапия необходима только при катаральной форме воспалительного процесса. При вирусном поражении назначаются антивирусные препараты, при бактериальном – антибиотики.
Для начала специалисты принимают меры для устранения первопричины воспаления лимфатических узлов – коронавируса. После того как, пациент выздоравливает, лимфоузлы, как правило, возвращаются в нормальное состояние в течение 1-2 недель. Если этого не происходит, то возникает необходимость в проведении корректирующей терапии.
