Мокрота в легких
Содержание
Мокрота в легких
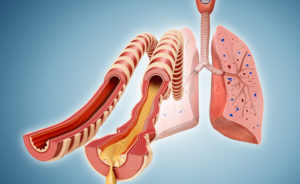
Выделения секреторных клеток слизистой бронхов разного генеза – мокрота в легких. Она способствует процессу очищения бронхолегочного дерева от вирусов и бактерий, крупиц пыли, микрочастичек бытового мусора, синтезируется на постоянной основе. Патологические состояния провоцируют ее кумуляцию в бронхиолах и вызывают кашель.
Процесс формирования
Секрет желез внутренней оболочки веточек дыхательной системы называют мокротой. В норме за 24 часа ее выделяется не более 100 мл, необходима она для оптимального увлажнения слизистой бронхиального дерева.
Состав мокроты разный, отличается своей густотой и вязкостью:
- Слизистая – чистый секрет желез дыхательной системы, прозрачный, без запаха. Она появляется при остром воспалении бронхиального дерева, катаральных проявлениях в верхних дыхательных путях, астме, кашле курильщика.
- Серозная – мокрота сердечников, это – просочившаяся из кровотока в бронхи и бронхиолы плазма. Она продуцируется в процессе отека легких, при пороках сердца, острой сердечной недостаточности, пенится, бесцветна.
- Слизисто-гнойная – смесь с преобладанием слизи. Гной – комочками. Характерна для прикорневой пневмонии.
- Гнойно-слизистая – густая и тягучая, но прозрачная, превалирует гной. Характерна для бронхоэктазов.
- Гнойная – сплошь из гноя, неприятно пахнет. Появляется только при прорыве абсцесса легкого в плевру или при ее эмпиеме с излиянием в просвет бронхов.
- Слизисто-кровянистая – в слизи прожилки крови. Причина рак или воспаление паренхимы легкого.
- Слизисто-гнойно-кровянистая возникает при туберкулезе или актиномикозе и содержит примеси в равных пропорциях.
- Отхаркивание кровью – признак легочного кровотечения в результате триггеров разного генеза.
Избыток ежедневной мокроты рефлекторно продвигается ресничками к ой щели, где секрет непроизвольно проглатывается, это – нормальный респираторный клиренс.
При патологии секрета так много, что человек не успевает сглатывать. Слизь застаивается, забивает бронхи, и организм в качестве помощи включают механизмы кашля (если мокрота внизу бронхиального дерева) и насморка (секрет скапливается в верхних отделах дыхательной системы).
Причины образования
Триггеров легочной патологии очень много. Основные из них следующие:
- Респираторные инфекции: простуда, риновирус, ОРЗ, ОРВИ, грипп.
- Отиты разной степени тяжести, евстахиит, синуситы.
- Ларингиты, фарингиты, ларингофарингиты, трахеиты, ларингофаринготрахеиты, бронхиты.
- Воспаление легких, в том числе вирусного генеза.
- ХОБЛ, бронхоэктазия, эмфизема.
- Детские инфекции – коклюш.
- Варикоз вен пищевода.
- Инфицирование палочкой Коха.
- Доброкачественные и злокачественные новообразования бронхолегочной системы.
- Отек легких.
- Сердечная недостаточность.
- Инородное тело в бронхах.
Цвет мокроты
Оттенок выделяемого бронхами секрета чрезвычайно важен, он поможет пульмонологу поставить правильный диагноз и назначить соответствующее лечение.
| Цвет секрета | Характеристика | Патология |
| Белый | Чисто белая окраска | Воспаление бронхов |
| Розоватый тон с пеной | Отек легких | |
| Без дополнительных тонов с пеной | Вирусная атака, инфицирование палочкой Коха | |
| С серым налетом | Хронизировавшийся бронхит | |
| С желтыми включениями | Астма | |
| Желтый | Слизь с преобладанием лейкоцитов | Воспаление легких, носовых пазух, трахеит |
| Зеленый | Окрашивают слизь распадающиеся нейтрофилы | Хронически текущая воспалительная реакция в бронхах, рецидивирующая пневмония, муковисцидоз |
| Темно-коричневый | С примесью крови (эритроцитов) | Онкологический процесс, инфицирование туберкулезной микобактерией |
| Красный | Оттенок ржавчины | Пневмококковое воспаление легких |
| Все оттенки розового и алого в мокроте | Онкология | |
| Алая слизь | Туберкулезная инфекция | |
| Кумачевая | Эмболия легких |
Особенно плохой диагностический признак – вязкая, трудно откашливаемая биологическая жидкость. Она забивает бронхи и вызывает удушье. Без экстренного вмешательства специалиста возможен летальный исход.
БезОков предупреждает: мокрота в онкологии
Рак бронхолегочной системы имеет свою специфику в виде отхаркивания прозрачной, наполненной пузырьками воздуха и кровяными примесями мокроты. С кашлем пациент за сутки выделяет более стакана секрета.
Чем тяжелее становится патологический процесс, тем заметнее меняется характер слизи, она густеет, приобретает желтый цвет из-за большого количества лейкоцитов и гноя в ней, визуализируется кровь.
Цитология подтверждает диагноз, однако не всегда с первого анализа. Иногда требуется троекратный и более забор мокроты на исследование, поскольку из-за лейкоцитоза атипичные клетки плохо различимы.
Мокрота при разных заболеваниях
Характер отделяемого бронхов специфичен и при разных патологических состояниях имеет свои конкретные характеристики.
| Название нозологии | Характеристика мокроты |
| Воспаление бронхов – бронхит любого генеза | Катаральные явления в бронхиальном дереве стимулируют продуцирование слизисто-гнойной или гнойно-слизистой жидкости с желтовато-пепельным или чисто желтым оттенком, тягучей, желеобразной, при преобладании гноя – вязкой. Внутри секрета – лейкоциты, небольшое количество эритроцитов и много эпителиальных клеток. Аллергический бронхит характеризуется эозинофилией в слизи. В зависимости от стадии воспаления состав мокроты меняется: в начале она слизистая, а при прогрессировании процесса – слизисто-гнойная или гнойно-слизистая из-за присоединения лейкоцитов. О хронизации бронхита свидетельствуют сидерофаги в слизи. |
| Астма | Суть процесса – бронхоспазм, слизистая бронхов набухает, слизь не может удаляться обычным путем, хотя ее и выделяется мало. Она бесцветна, напоминает стекло, вязкая. Особенностью является присутствие в слизи пластинок Шарко-Лейдена и спиралей Куршмана. Это говорит об аллергической природе патологии. |
| Воспаление легких – пневмония, возникающая по разным причинам | Природа патологии – инфекция, возбудители самые разные, в том числе грибки и микоплазмы. Токсически парализуются реснички слизистой бронхолегочной системы, выведение блокируется, и мокрота скапливается в них. Застой расширяет бронхи, бронхиолы, влияет на структуру эпителия, вызывает его гиперплазию. Снижается иммунитет, воспаление хронизируется. Ржавая слизь – признак крупозного воспаления. |
| Абсцедирование в бронхолегочной системе | Это – осложнение пневмонии, но может возникать и самостоятельно при заносе через кровь или лимфу при сепсисе, травмировании легкого. В начале заболевания мокроты минимум, затем, внезапный прорыв гнойника с выделением более 500 мл одномоментно. Секрет двухслойный: вверху – серозная или слизисто-гнойная жидкость, внизу – гной с микробами-возбудителями. |
| Гангрена | Большое количество серо-бурой слизи с отвратительным запахом гнили. Мокрота трехслойная: слизь, гной, эритроциты. |
| ХОБЛ | Обструкция – результат хронически текущей пневмонии, расширяющей альвеолы и бронхиолы. Секрет утренний, гнойный, зеленоватого оттенка, с запахом гниения. В отличие от абсцесса не содержит эластина. |
| Туберкулезная инфекция | В легких возникает очаг специфического воспаления, с перифокальной неспецифической реакцией. Характер слизи определяется течением патологии. На начальных стадиях она слизистая с комочками гной, позднее – слизисто-гнойная с лейкоцитами, фибрином, палочкой Коха, в позднем периоде в мокроте «кораллы» и известь от казеозного распада ткани. |
Проведение исследования мокроты
Чтобы провести диагностику легочной патологии, необходимо собрать и исследовать секрет бронхиального дерева. Для этого утром, натощак в стерильную баночку отхаркивают достаточное количество мокроты. Перед этим полощут рот раствором антисептика и ополаскивают кипяченой водой, чтобы минимизировать слюноотделение.
Если мокрота отходит с трудом, делают ингаляции с NaCl.
Диагностика осуществляется несколькими способами:
- Микроскопией мазка.
- Бакпосевом на питательные среды.
- Визуальной дифференциацией отделяемого.
Дополняется анализ слизи анамнезом, физикальным осмотром пациента, дополнительными методами обследования при необходимости (рентген, КТ, МРТ, бронхоскопия). Микроскопия и посев имеют своей целью выявление типа возбудителя с определением его чувствительности к антибиотикам.
Мокрота в легких по составу
Выделения помогают подтвердить диагноз, заподозренный при первичном осмотре, если:
- Отделяемое капает из носовых ходов – воспаление локализуется в верхних дыхательных путях и вызвано простудой или гриппом.
- Если в процесс вовлечены синусы, мокрота локализуется в них, речь идет о гайморите, фронтите, синусите, евстахиите, отите.
- Отхождение секрета с кашлем говорит о глубоком воспалении, о том, что затронуты нижние отделы дыхательных путей – альвеолы, паренхима легких.
- Отсутствие мокроты при явных признаках ее гиперсекреции заставляет думать о воспалении в придаточных синусах с распространением на барабанную перепонку.
Лечение и профилактика образования мокроты в легких
Саму по себе вылечить мокроту нельзя, необходимо купировать ее первопричину. Для этого используют медикаменты и народные рецепты.
Лекарственная терапия
Она состоит из симптоматического лечения и патогенетического. Симптоматики применяют для блокировки накопления секрета. Это разжижающие и отхаркивающие средства – для выведения мокроты из нижних дыхательных путей и противоотечные – при воспалении в верхних отделах.
К первой группе относят муколитики. Они делают слизь менее вязкой, но не выводят ее механически. Только за счет увеличения объема. Рефлекторно. Наиболее востребованы АСС, Амбробене, Мукобене.
Во вторую входят компаньоны муколитиков – отхаркивающие средства: Лазолван, Синупрет, Леопронт. Они действуют местно, раздражая слизистую бронхов и вызывая кашлевой рефлекс.
В некоторых случаях врачи назначают средства, подавляющие кашель. Это разумно в том случае, если он непродуктивен, но надсаден.К таким лекарствам относятся: Бромгексин, Стоптуссин, Либексин. Отдельно стоит Синекод. Он стимулирует кашель через ЦНС, но назначается с осторожностью, поскольку в отличие от муколитиков не сочетается с отхаркивающими.
Кроме снятия симптомов, проводят лечение и основного заболевания. Вирусная инфекция требует антивирусной терапии: Тамифлю, Амиксин, Когацел.
Рекомендуется пребывание в хорошо увлажненном теплом помещении и обильное питье для разжижение слизи бронхов. Бактерии лечат антибиотиками, предварительно уточнив их чувствительность к препаратам (бакпосев).
Природные средства
Эффективность лекарств усиливают эфирные масла, растворенные в кипящей воде. Они снимают отек и воспаление слизистой, стимулируют отхаркивание: эвкалипт, календула, мать-и-мачеха, хвоя, тимьян. На основе этих растений можно варить сиропы, отвары.
Обязательно следует контролировать объем выпитой за день жидкости. Ее должно быть много – до 3 литров, по рекомендации врача с учетом веса и состояния здоровья.
Хорошим подспорьем станет массаж и ингаляции.
Дыхательная гимнастика
Если по каким-либо причинам прием лекарственных средств для вывода мокроты из легких ограничен для пациента, на помощь придет дыхательная гимнастика. Она стимулирует межреберную мускулатуру и диафрагму с целью активного вывода секрета бронхов наружу.
Показана в качестве лечебного и профилактического средства, особенно актуальна для курильщиков.
Проводить занятия рекомендуется в хорошо проветренном помещении, после влажной уборки. Упражнения рассчитаны на каждый день. Кратность – три раза в сутки, на каждое занятие от 5 подходов.
Виды движений:
- Глубокий вдох по максимуму, задержка дыхания и выдох резкими прерывистыми толчками.
- Максимальный вдох, надув живот до предела, и такой же выдох по максимуму с втягиванием живота на максимум.
- Надувать воздушные шарики, пока хватит сил и не закружится голова. Отличная оксигенация и вентиляция легких.
Начало занятий спровоцирует усиление кашля. Это нормально. Боле того, это хороший прогностический признак скорого легкого и объемного отделения мокроты.
Что такое мокрота – причины появления и виды секрета
Большинство заболеваний дыхательной системы, характеризуются повышением температуры тела, покраснением горла и сильным кашлем. Врачи утверждают, что лучший вариант, когда спазмы мышц грудной клетки, сопровождаются выделением мокроты. Что такое секрет трахеобронхиального дерева и нужно ли опасаться такого симптома патологии? Давайте разбираться с этим вопросом вместе.
Для чего нужна флегма
Мокротой называют смесь секрета придаточных пазух, слизистой оболочки носа, слюны и продуктов жизнедеятельности патогенных микроорганизмов, вызывающих воспалительный процесс в легких, бронхах.
Слизь необходима для «фильтрации» любых инородных веществ, попадающих в дыхательную систему извне. В большинстве случаев флегма полезна.
Исключением становится аномальное выделение образований, мешающих нормально дышать, есть.
Многие больные на приеме у терапевта, пульмонолога спрашивают, откуда берется мокрота? На самом деле такой вопрос не корректен. Слизь вырабатывается на протяжении всей жизни. Если реснитчатый эпителий прекратит транспортировку флегмы в верхние дыхательные пути, то риск инфекционного заражения легких увеличивается в разы.
Какие функции выполняет мокрота:
- защита слизистой от микробов, аллергенов;
- увлажнение и устранение раздражения;
- выведение бактерий во время терапии ОРВИ, ОРЗ.
В нормальном состоянии мокрота состоит из воды, углеводов, протеина и минеральных солей. Патологическое состояние добавляет в секрет продукты жизнедеятельности бактерий, вирусов.
Виды и цвет мокроты
Здоровый человек ежедневно избавляется от 50-100 мл слизи, состоящей из пыли и других инородных для организма веществ. Во время болезни количество вырабатываемой флегмы может увеличиться в 10-15 раз (1500 мл). Поэтому особо волноваться при выявлении слизи при кашле не стоит. Считается, что это нормальное явление во время лечения вирусных и бактериальных поражений.
Обратиться за помощью в медицинское учреждение необходимо при изменении состава и цвета мокроты. Сильный воспалительный процесс может сопровождаться отхождением серозной, гнойной, кровянистой или стекловидной флегмы. Такие симптомы нередко указывают на развитие опасных заболеваний дыхательной системы (туберкулез, бронхит, пневмония, рак).
Многие врачи ставят первоначальный диагноз, ориентируясь на цвет мокроты:
- прозрачные выделения не должны пугать больного, так как отсутствие примесей говорит о постепенном угасании воспаления;
- стекловидная слизь должна стать поводом для проверки организма на наличие стеноза бронхов;
- желтая мокрота считается показателем усиленной борьбы иммунной системы с инфекцией (воспаление легких, астма, бронхит);
- зеленые выделения обычно вязкие и плохо отхаркиваются из-за повышенной концентрации нейтрофилов, эпителия и мертвых патогенных агентов (стафилококк, стрептококк);
- коричневая флегма указывает на распространение заболевания на нижние дыхательные пути или внутреннее кровотечение (разрыв капилляров).
В отдельную группу нужно вывести мокроту с кровью. Такой симптом возникает при сильном повреждении легочной ткани. Обычно больные с подобными признаками болезни незамедлительно госпитализируются.
Другие причины образования и отхождения слизи при кашле
Во время осмотра врач обязательно задаст вопрос о времени появления неприятного симптома. Если выделение мокроты наблюдается в утреннее время, то в первую очередь необходимо исключить естественные источники флегмы.
Нередко причиной обильных выделений во время кашля становится аллергическая реакция на внешние раздражители (пыль, сухой воздух, шерсть животных).
Нельзя исключать вероятность отравления химическими веществами (парами бытовой химии).
Слизистая вязкая мокрота может образоваться у курильщиков. С дымом сигарет в легкие попадает сажа, копоть и другие отравляющие элементы.
Негативное воздействие на бронхи вызывает уменьшение дыхательного просвета и ослабление функций клеток эпителия. Скопившаяся за ночь мокрота выходит утром с сухим приступообразным кашлем.
Болезни, характеризующиеся выделением мокроты
Многие заболевания дыхательных путей сопровождаются образованием большого количества секрета. Респираторные патологии почти всегда провоцируют организм на выработку флегмы. Какие патологии нужно исключить в первую очередь?
- Туберкулез – персистирующая инфекция, вызванная палочками Коха. Такая болезнь характеризуется аномальной потливостью, потерей аппетита, субфебрильной температурой (37°С). Отличительной чертой заболевания считается белая (начальные стадии), зеленоватая или кровянистая мокрота при кашле.
- Воспаление легких развивается на фоне заражения бактериями, грибками или вирусами легочной ткани. Главные проявления – резкий скачок температуры тела, сухой, непродуктивный кашель с хрипами, боль в грудной клетке, одышка. Секрет желтый или зеленый.
- Бронхит характеризуется отеком слизистой оболочки и ускоренной выработкой иммуноглобулина. Такие процесса вызывают закупорку бронхов и осложненное выделение мокроты. Симптомы болезни напоминают классическую простуду с появлением белой, желтой или зеленой флегмы.
Заниматься самодиагностикой нельзя. Лечение должно быть назначено специалистом (терапевтом, инфекционистом, иммунологом или пульмонологом).
Показания к проведению анализа мокроты
Обратиться за помощью в медицинское учреждение необходимо, если кашель продолжается более 2-х недель, есть подозрение на пневмонию, туберкулез или другие опасные болезни, в мокроте появились примеси (розовая, зеленая, желтая или стекловидная слизь).
Анализ флегмы позволяет:
- точно определить причину усиленной выработки слизи;
- исключить онкологию (рак легких);
- проверить выделения на маркеры аллергии.
При выявлении бактериальной природы мокроты, в лаборатории проводят исследования на резистентность патогенной микрофлоры к разным видам антибиотиков.
Как облегчить состояние больного
Нормальное отхождение мокроты считается хорошим знаком. Выделение прозрачного секрета нормальной вязкости показывает, что лечение первопричины кашля продвигается в нужном направлении. Дополнительная стимуляция отхаркивания слизи нужна в случае застоя секрета.
Препараты для выведения мокроты:
- муколитики необходимы для увеличения объема слизи при сухом, непродуктивном кашле («Мукалтин», «АЦЦ», «Амброксол»);
- отхаркивающие средства назначаются для облегчения выведения секрета из бронхов («Лазолван», «Стоптуссин», «Доктор Мом»);
- натуральные сиропы и микстуры повышают иммунитет и снимают раздражение слизистой («Геделикс», «Гербион», «Корень Алтеи»).
Лечение ребенка лучше начинать с относительно безопасных методов народной медицины. Если мокрота вязкая, но без примесей (гнойная, розовая, серозная), то следует воспользоваться отварами шалфея, душицы, календулы, солодки. Хорошие результаты показывает терапия ингаляциями, применение компрессов.
Формы выделения мокроты – причины и средства лечения
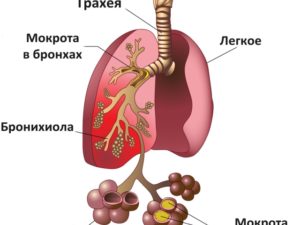
Мокрота – это выделения желез слизистой оболочки дыхательных путей, связанные с раздражением или воспалением от многих заболеваний дыхательных путей.
Что такое мокрота и как она формируется
Слизь и мокрота являются продуктом естественной секреции желёз, которые содержатся в слизистых оболочках, выстилающих внутренние стенки дыхательных путей.
В нормальных условиях секреция мокроты составляет от 25 до 100 мл сутки. Её функцией является поддержка влажности дыхательных путей.
Избыток слизи координированными движениями клеточных ресничек направляется к ой щели, где происходит непроизвольный процесс её сглатывания. Этот процесс известен как респираторный клиренс.
Однако, если часть дыхательного дерева становится местом воспалительного процесса, то возникает ситуация перепроизводства мокроты (до 500 мл в течение 24 ч), которая не может быть удалена обычным путём. Таким образом, развивается застой и накопление слизи, которая забивает дыхательные пути и затрудняет прохождение воздуха.Чтобы избавиться от скопления слизи, организм запускает другие защитные механизмы, такие как кашель и ринит. Кашель возникает, когда воспалительный процесс затрагивает нижние дыхательные пути и накопление мокроты происходит в бронхах.
Ринит появляется, когда воспалительный процесс затрагивает верхние дыхательные пути и мокрота скапливается в полости носа, придаточных пазухах носа, в среднем ухе, евстахиевой трубе и других окружающих структурах.
Как уже было сказано, мокрота – это клинический признак патологии, которая определяет воспаление дыхательных путей. Однако, в быту образование мокроты часто ассоциируют с воспалительным процессом.
Симптомы, сопровождающие мокроту
Избыточная мокрота – это клинический симптом, поэтому более правильно говорить о симптомах и признаках, которые сопровождают её. Однако, они очень многочисленны и разнообразны, как и заболевания, способные привести к избыточному образованию мокроты.
Наиболее распространенными являются:
- Ринит.
- Кашель с мокротой или сухой.
- Общее недомогание.
- Головные боли.
- Боли в суставах.
- Оталгия (боль в ушах).
- Заложенность ушей.
- Шум в ушах и головокружение.
- Желудочно-кишечные проблемы: тошнота, рвота, диарея.
- Лихорадка.
- Боль и тяжесть в груди.
- Затрудненное дыхание.
Причины избыточной мокроты в легких
Как уже неоднократно было сказано, причины гиперсекреции мокроты разнообразны и значительно отличаются друг от друга. Некоторые довольно банальны, другие, наоборот, очень серьезны и их не следует игнорировать.
Ниже мы перечислили некоторые из самых частых:
- Простуда. Вирусные инфекции носоглотки, среди которых наиболее распространенной является риновирус.
- Грипп. Заражение вирусом из семейства Orthomyxoviridae, что приводит к воспалению глотки.
- Острый средний отит и средний эффузивный отит. Оба характеризуются накоплением от мокроты в полости барабанной перепонки.
- Бронхит. Острое или хроническое воспаление слизистой оболочки бронхов. Характерным признаком является кашель с мокротой.
- Хроническая обструктивная болезнь легких. Хроническое заболевание, которое ограничивает и снижает поток воздуха к легким. Проблему создают изменения легочной ткани и бронхов в результате хронического воспаления.
- Эмфизема легких. Обструктивное заболевание легких, точнее альвеол, при котором изменяется качество газообмена и значительно снижается уровень оксигенации. Характерным признаком заболевания является избыточная мокрота.
- Коклюш. Заражение бактерией Bordetella pertussis, которая вызывает воспаление слизистой оболочки дыхательных путей. Среди отличительных признаков болезни – кашель и мокрота.
- Трахеит. Воспаление трахеи в результате вирусной инфекции (аденовирус, риновирус, вирус гриппа) или бактериальной (стафилококк золотистый или стрептококк).
- Пневмония. Воспаление альвеол легких, вызванное вирусной инфекции (риновирусы, синцитиальный вирус, аденовирусы, вирусы похожие на грипп, герпес и др.); бактериальные (стрептококки, гемофилы, Legionella pneunophila и др.); грибки (Histoplasma capsulatum и др.); протозойные инфекции (Toxoplasma, Plasmodium malariae и др.).
- Варикозное расширение вен пищевода. Как правило, вследствие портальной гипертензии: увеличение сопротивления потока крови, которая поступает в печень из селезёнки через воротную вену. Гипертония определяет выпячивание вен пищевода.
- Туберкулез. Инфекции легких, вызванные различными бактериальными штаммами, среди которых наиболее известным является Micobacterium tubercolosis.
- Рак легких. Злокачественная опухоль, которая берёт своё начало из эпителиальной ткани (подкладка) бронхов и легких.
- Отёк легких. Увеличение и накопление жидкости в альвеолах легких.
Диагностика причин избыточной мокроты
Диагностика направлена, в первую очередь, на выявление заболевания, которое определяет воспалительный процесс, и основывается на:
- Анамнезе (история болезни пациента).
- Анализе клинических симптомов и признаков.
- Обследовании врачом.
Конечно, могут потребоваться клинические исследования, чтобы подтвердить ту или иную гипотезу.
Все исследования, условно, можно разделить на два типа:
- Биохимический анализ мокроты для исследования на наличие патогенных микроорганизмов.
- Исследование воспаленных тканей с помощью рентгена, компьютерной томографии, ядерно-магнитного резонанса.
Особенно важное значение имеет обследование мокроты и формы её выделения.
В зависимости от того, как выглядит мокрота, мы имеем:
- Вязкая мокрота жемчужного цвета. Она включает в себя только слизь и является, следовательно, признаком воспаления легких или раздражения слизистых оболочек. Поэтому причиной может быть бронхит или даже аллергические проблемы, такие как астма, или, ещё более тривиально, раздражение, вызываемое дымом сигарет.
- Липкая, густая желто-зеленоватая мокрота. Такой цвет указывает на гнойные выделения, что может быть следствием бактериальной инфекции верхних или глубоких дыхательных путей, и, следовательно, трахеита, бронхита, пневмонии и др.
- Красноватая мокрота с прожилками красного цвета. Окраска является следствием присутствия крови. И, очевидно, такая мокрота является признаком кровотечения из дыхательных путей. Кровотечение может быть тривиальным, связанным с повреждением какого-то капилляра при кашле, но также следствием опасного заболевания, такого как туберкулез или рак легких.
- Серозная, пенистая, слегка плотная, как правило, розового цвета. Это признак типичного отёка легких.
- Серозная и пенистая мокрота, беловатого цвета. Может быть признаком рака легких.
В зависимости от формы выделения, мы имеем:
- Слизь, которая капает из носа. Это симптом воспаления верхних дыхательных путей и, следовательно, может быть вызвано простудой, гриппом и др.
- Слизь, которая попадает в постносовую полость. Признак воспаления, которое затрагивает придаточные пазухи носа, то есть синусит, воспаление внутреннего уха и евстахиевой трубы, эффузивный отит.
- Мокрота, которая выбрасывается при кашле. Это признак воспаления глубоких дыхательных путей.
- Мокрота не отделяется. Такое бывает, например, при воспалении придаточных пазух носа со стенозом протоков, которые соединяют эти полости с полостью носа, или при эффузивном отите, когда воспаление охватывает полость барабанной перепонки, которая сообщается с носоглоткой через евстахиеву трубу.
Средства против мокроты: природные и препараты
Лечение избыточного образования мокроты предполагает лечение основного заболевания, и, если это возможно, его искоренение. Когда излечится болезнь – исчезнет и мокрота.
Симптоматическое лечение (то есть препятствующее накоплению мокроты) основывается на активных разжижителях и отхаркивающих средствах в случае глубоких дыхательных путей. Если же воспаление затрагивает высокие дыхательных путей, таких как полости носа, то используют активные противоотечные средства.
Лечение воспаления, приводящего к избыточному образованию мокроты, зависит от патологии, вызвавшей его:
- Если причиной является вирусная инфекция: то рекомендуется отдых в теплом помещении с хорошим увлажнением (чтобы увлажнить слизистые оболочки), употребление большого количества жидкости (для разжижения мокроты).
- Если причиной является бактериальная инфекция: то прибегают к помощи антибактериальной терапии, которую следует назначать после анализа мокроты и выявления бактерий, ответственных за воспаление.
Как вывести мокроту из лёгких при различных заболеваниях
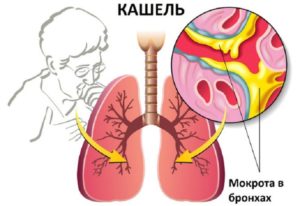
Мокрота – это естественная секреция организма, которая образуется в защитных целях. Из дыхательных путей при помощи мокроты осуществляется выведение инородных тел, микробов, которые проникают в организм вместе со вдыхаемым воздухом.
В некоторых случаях мокрота является нормальным состоянием, но чрезмерное её продуцирование свидетельствует о каких-либо патологиях. Наиболее частыми причинами повышенного объёма мокроты являются бронхит, бронхиальная астма и другие заболевания дыхательных путей.
Причины возникновения мокроты
Основные заболевания, в результате которых появляется избыточное количество мокроты, следующие:
- бронхиальная астма;
- отёк лёгких;
- воспаление лёгких;
- абсцесс лёгких;
- инфаркт лёгких;
- пак лёгких.
Также могут и другие причины, откуда мокрота в лёгких, но более редкие.
Характеристики мокроты
Для того чтобы диагностировать заболевание, в результате которого появился кашель (наиболее часто), одышка, затруднённое дыхание и чрезмерное количество секреции, необходимо пройти обследование в поликлинике. Основным анализом, применяемым для постановки диагноза пациенту, является анализ мокроты.
Для дифференциальной диагностики проводят оценку цвета, запаха, консистенции мокроты, наличия в ней различных примесей. Также оценивается количество выделений.
Густая и прозрачная слизь выделяется при бронхиальной астме. Кровяная примесь бывает при бронхите, при раке лёгких, инфаркте лёгких (ярко-красный цвет секреции), при отёке лёгких (только мокрота ещё и пенится при этом).
При бронхите и воспалении лёгких мокрота имеет жёлто-зелёный цвет. Если пневмония крупозная, то появляется ржавый оттенок секреции.
В некоторых случаях у человека чёрная мокрота, которая является следствием вдыхания пыли при работе на угледобывающем предприятии (свидетельствует о наличии силикоза и др. профессиональных патологий).
Лечение
После постановки диагноза пациенту назначают лечение, направленное на устранение заболевания. Но одной из задач во время лечения является очищение лёгких от мокроты. Подход к этой проблеме должен быть комплексным.
Медикаментозное лечение направлено на устранение инфекции (противовирусное, антибактериальное лечение), снижение аллергической реакции (если мокрота вызвана аллергической реакцией, то необходимы антигистаминные препараты), лечение воспалительного процесса (при помощи антибиотиков).
Также могут применяться другие препараты в зависимости от показаний. Повышение иммунитета важно при любых причинах патологического выделения мокроты, поэтому пациенту рекомендуют приём витаминов и иммуномодуляторов.
Пациентам прописывают препараты для разжижения мокроты, так как вывести мокроту из лёгких, если она густая, довольно непросто. К муколитическим препаратам, которые служат для разжижения мокроты, относят:
- бромгексин;
- амброксол;
- карбоцистеин;
- ацетилцистеин и др.
Также могут быть рекомендованы и другие лекарства от мокроты в лёгких на усмотрение лечащего врача.
Другие методы лечения
Для улучшения процесса выведения мокроты из организма применяют специальную дыхательную гимнастику, а также упражнения, которые позволяют быстрее устранить патологию.
Рекомендуется полежать без подушки в течение получаса с приподнятыми ногами, упражнение повторяют несколько раз. Другое упражнение заключается в поворотах из положения лёжа вокруг оси тела на 45°. В таком положении следует сделать глубокие вдох и выдох, повторить 4-6 раз.
Ещё один вариант, как очистить лёгкие от мокроты при помощи упражнений, – это наклоны туловища вперёд из положения на коленях (12 раз в 2 подхода с перерывом в минуту). Повторять 6 раз в день. Также рекомендуется свешивать верхнюю часть туловища с края постели. Повторять по 4 раза на каждом боку.Пациенту также рекомендуют проветривать помещение, увлажнять воздух и ежедневно гулять на свежем воздухе.
Народные средства против мокроты
Немало вариантов известно, как вывести мокроту из лёгких народными средствами. Большое значение имеет питьё пациента. Оно должно быть обильным, что позволяет быстрее очистить организм от инфекции, сделать мокроту более жидкой. Это значительно ускоряет её выделение и выздоровление пациента в целом.
Для лечения применяют отвары зверобоя, мать-и-мачехи, сосновых почек и др. Полезными будут сок чёрной редьки с мёдом, молоко с мёдом и сливочным маслом, брусничный сок.
Как почистить бронхи и лёгкие самостоятельно в домашних условиях
Болезни дыхательной системы, а также курение сопровождаются выделением в воздухоносные пути густого жидкого секрета, называемого мокротой. У здорового человека она образуется тоже, но в небольшом количестве, поэтому с ее эвакуацией организм справляется самостоятельно.
Но у лиц с хроническими заболеваниями легких и бронхов, а также при слабом иммунитете обильные скопления в органах дыхания представляют прекрасную среду для размножения бактериальной микрофлоры, которая провоцирует развитие пульмонологических заболеваний.
ПРИЧИНЫ И ВИДЫ ВЫДЕЛЕНИЙ
Прежде чем начать говорить от том, как очистить легкие и бронхи от мокроты, нужно коснуться основных факторов генезиса слизи, и о том, какая она бывает.
Заболевания, сопровождающиеся обильной секрецией экссудата:
- пневмония;
- бронхит(мокрота курильщика в этом числе);
- ОРВИ;
- ХОБЛ;
- бронхиальная астма
В зависимости от вида заболевания и его тяжести характер выделений может быть:
- водянистым;
- серозным;
- слизистым;
- гнойным;
- с кровью;
- фибринозным.
Проблема очистки легких и бронхов от слизи заключается в недостаточной секреции, повышенной вязкости. Как правило, это наблюдается на ранних этапах патогенеза, а также при хронических процессах и курении. Довольно часто только врач может помочь справиться с проблемой, потому что самолечение не дает ощутимых результатов.
Заметка. Вне зависимости от стадии и вида пульмонологического заболевания одной из основных целей терапии является удаление мокроты из воздухоносных путей.
ЧТО ДЕЛАТЬ
Очистительные мероприятия должны носить комплексный характер, именно такой подход даст максимальный терапевтический эффект.
Основные меры будут следующие:
Медицина 24/72 ч. назадИсхудавшая Ирина Пегова поразила: «Я весила 86 кг, а сейчас 60! На 1ст воды беру 2 ст. ложки…» Ещё332 189 280Медицина 24/72 ч. назадВисячий живот высохнет сам, если по утрам пить воду с 3-мя каплями… Ещё368 141 286
- Прием отхаркивающих препаратов и муколитиков. Это могут быть как лекарственные средства, так и народные рецепты.
- Физиотерапевтические процедуры. В стационарных условиях или амбулаторно, когда человек посещает процедурный кабинет, проводят электрофорез, прогревание парафином и озокеритом, УВЧ и так далее. В домашних условиях можно делать лечебную и дыхательную гимнастику, ингаляции небулайзером или обычным прибором, массажи.
- Укрепление иммунитета как общего, так и местного. Последнее достигается приемом специализированных препаратов, например, бронхомунал или эхинацея композитум.
Обратите внимание.
Основные меры по чистке бронхов и легких должны быть направлены на разжижении слизи и ее эвакуации из воздухоносных путей.Бронхомунал – препарат для укрепления иммунитета дыхательной системы
ТРАДИЦИОННАЯ МЕДИЦИНА
Самая лучшая инструкция по удалению экссудата из бронхолегочной системы это та, которая дана доктором после обследования пациента. Врач поможет правильно подобрать препараты (таблица) и будет мониторить ситуацию, корректируя терапию. Более подробно об этом рассказывается на видео в этой статье.
Таблица. Муколитики и отхаркивающие препараты:
НазваниеОписание
ФлуимуцилДействующее вещество ацетилцистеин. Оно стимулирует секрецию и разжижение мокроты.АмброксолПомогает нормализации секреции серозных клеток в слизистой бронхов, разжижает слизь и способствует ее выведению. Лазолван и Амбробене – одни из лучших препаратов с амброксолом гидрохлорид.
МукалтинЭто трава с содой, которая спрессована в таблетки. Можно растворять в воде или поглатывать целиком.Геделикс или ПроспанСладкие сиропы на основе вытяжки плюща. Это хорошие фитопрепараты, оказывающие выраженное муколитическое действие.СинупретТаблетки с растительными компонентами.
В состав входят трава щавеля и вербены, цвет бузины, а также корень горечавки и чашечки первоцвета.
ЧИСТКА ЛЕГКИХ И БРОНХОВ НАРОДНЫМИ СРЕДСТВАМИ
Нетрадиционные методы предлагают много рецептов. Каждый человек должен ориентироваться на собственные ощущения и предпочтения.
Ниже перечислены основные средства, имеющие наибольший терапевтический эффект, позволяющий наиболее эффективно избавляться от мокроты:
- Продукты пчеловодства. Мед можно есть в натуральном виде или добавлять в другие рецепты (народные или кулинарные). Прополис – обладает мощным бактерицидным действием, наиболее полезен в виде спиртовой вытяжки для ингаляций. Пыльца – источник витаминов и микроэлементов (лучше покупать пергу – законсервированная пчелами пыльца в сотах).
- Мать-и-мачеха. В листьях содержатся полезные компоненты, которые усиливают секрецию мокроты, помогают ее отхождению и облегчают кашель.
- Эвкалипт богат эфирными маслами и фитонцидами, которые при вдыхании быстро и достаточно эффективно действуют на бронхи и легкие.
- Корень солодки. Из него готовят сладкий сироп, который особенно нравится детям. Средство является прекрасным муколитиком, к тому же способствует очищению лимфы и печени от токсинов.
- Настойки или сиропы на основе плюща, одуванчика и подорожника.
Ниже вашему вниманию предлагается несколько рецептов народной медицины, для чистки бронхов и легких. Важно заметить, что природные компоненты легко переносятся организмом, крайне редко имеют побочные эффекты, повышают уровень иммунитета.
ЧЕРНАЯ РЕДЬКА С ЛУКОМ И ЧЕСНОКОМ
Добывать сок из редьки можно двумя способами
- перетереть корнеплод, смешать с медом (сахаром) и дать постоять и отжать сок;
- вырезать середину и положить туда пару ложек меда (как показано на фото), оставить на ночь, утром там будет сладкая вытяжка.
Лук и чеснок мелко рубят, кладут в банку и перемешивают с медом. Утром все хорошо отжимают. Затем все соки смешивают или принимают поочередно по три раза в сутки до выздоровления.
НАСТОЙ ИЗ СОСНОВЫХ ШИШЕК
Настой их шишек
Данный рецепт хорошо помогает при хронических заболеваниях. Его можно использовать на протяжении долгого времени, а цена ингредиентов ничтожна.
Для этого нужно залить измельченные сухие шишки и настаивать в термосе не менее часа (на 2 ст. ложки 200 мл кипятка). Пить нужно после еды по три раза в день пока мокрота не исчезнет, а дышать станет легче.
Заметка. Особенно полезна настойка из сосновых шишек для курильщиков с обструктивным бронхитом.
ЭФИРНЫЕ МАСЛА
Эвкалиптовое эфирное масло
Используются для растираний груди и ингаляций. Полезные испарения, насыщенные эфирами и фитонцидами, оказывают бактерицидное, регенеративное и муколитическое воздействие на легкие и бронхи.
В данном случае нельзя использовать небулайзер. Можно дышать над паром или с помощью портативного ингалятора.
В последнем случае достаточно несколько капель, а при паровых ингаляциях в теплый раствор или отвар из трав, следует добавить 20–30 капель, затем дышать по 10–15 минут несколько раз в день. После процедуры не рекомендуется разговаривать и выходить на улицу в течение получаса.
Обратите внимание. Препараты фитотерапии не рекомендуется употреблять лицам, страдающим от аллергических заболеваний или бронхиальной астмы.
ДЫХАТЕЛЬНАЯ ГИМНАСТИКА ДЛЯ ОЧИСТКИ БРОНХОВ И ЛЕГКИХ
Некоторые элементы дыхательной гимнастики
Комплекс специальных упражнений направлен на активизацию реактивности бронхов, стимуляции работы их мускулатуры и активацию реснитчатого эпителия, а также увеличения объема легких. Усиление работы бронхиального дерева в разы увеличивает секрецию и быстро очищает проходы от ненужных элементов.
Обратите внимание. Гимнастику следует выполнять утром, для удаления экссудата, скопившегося за ночь. Если делать вечером, то это приведет к обильному выделению мокроты, которая ночью не сможет быть эвакуирована, что крайне нежелательно.
Выполнять упражнения нужно в проветриваемой комнате или на свежем воздухе. Вначале (10 минут) следует разогреться при помощи обычной ЛФК или фитнес упражнений.
Затем переходят к выполнению дыхательной методики, которая должна завершаться диафрагмальным дыханием и дренажом жидкости. Каждое упражнение лучше проделывать не менее 10 раз, можно за один или несколько подходов, между которыми должен быть перерыв.
Методик довольно много, основными элементами являются:
- Ноги на ширине плеч. Руки разводятся в стороны и делается глубокий вдох. Затем они резко обхватывают торс, а ладошки бьют по лопаткам (правая рука левую лопатку и наоборот) при резком выходе.
- На глубоком вдохе из наклона руки подымаются вверх и попускаются до носков. При этом делается три выдоха подряд без вдоха, до полного опустошения легких. Упражнение нельзя делать резко.
- На вдохе руки разводятся в стороны, и затем сжимаются перед собой (локти согнуты под углом 90 градусов). При скрещивании конечностей сжимается грудная клетка и делается три выдоха подряд.
- Диафрагмальное дыхание. После дыхательной гимнастики нужно отдохнуть 2–5 минут (можно сделать заминку или растяжку). Методика проста: встать ровно, ноги на ширине плеч, одну руку положить на живот, другую на грудь (это облегчает контроль за упражнением). Дышать медленно, плавно и глубоко. Важно, что работает только живот, а грудь выключается из дыхания. На выдохе живот выпячивается, на вдохе – втягивается, т. е. живот двигается иначе (наоборот) нежели обычно.
После упражнений важно занять позу, которая обеспечит лучшее отхождение мокроты. Суть в том, чтобы на 5–10 минут наклонить голову и торс, для обеспечения лучшего дренажа. Например, можно свесится с кровати, повиснуть вниз головой на турнике, низко наклониться сидя на стуле и так далее.
Читать дальше…
Мокрота — в горле, легких, бронхах, причины, цвет и виды отхаркиваемого, откуда берется, можно ли глотать
Мокрота состоит преимущественно из слизи, выделяемой эпителием трахеи и бронхов.
У здорового человека слизь также выделяется, но в незначительных количествах (около 100 миллилитров в сутки). С помощью слизи происходит очистка дыхательных путей.
В норме слизь без проблем эвакуируется из дыхательной системы посредством мукоцилиарного транспорта (так называется перемещение с помощью колебаний ресничек, покрывающий эпителий).
Слизь доставляется снизу вверх по дыхательным путям в глотку; мы её сглатываем, обычно не замечая этого.
При патологической ситуации происходит резкое увеличение вырабатываемой слизи (до 1500 миллилитров в сутки). Мокрота заполняет просвет трахеи и бронхов, мешая дыханию. Её эвакуация происходит с помощью кашля (мокроту приходится откашливать). Кашлевой рефлекс – это нормальная реакция организма на ощущение помехи в дыхательных путях.
Иногда пациенты жалуются на мокроту, но у них отсутствует кашель. Например, утром ощущается, что горло забито мокротой, — обычно так бывает при хронических воспалительных заболеваниях носа. Густая слизь стекает по задней стенке и скапливается во время сна.
Откуда берется кашель и мокрота в горле?
Под мокротой понимают патологическое увеличение бронхиальной секреции, поэтому вопрос «откуда берется» не совсем корректен. Ежесекундно и постоянно, на протяжении всей жизни, специальные железы продуцируют слизь, на которую возложены важнейшие функции.
Внутренняя полость дыхательных путей представлена реснитчатым эпителием. Основная его задача – непрерывная транспортировка секрета, продуцируемого бронхами в верхние дыхательные пути, в горло, для последующего выведения наружу.
Основная цель – не допустить оседания в дыхательной системе пыли, бактерий, вирусов, аллергенов и других раздражителей. Вязкое прозрачное вещество несет в себе ряд полезных функций:
- увлажняет слизистую оболочку;
- создает защитный слой;
- препятствует попаданию вирусов в органы дыхания, при помощи входящих в состав слизи иммунных клеток.
В обычных условиях бронхи вырабатывают слизь в малых количествах, необходимых для очистки дыхательных путей. Она не причиняет человеку никаких неудобств и проглатывается вместе со слюной.
Причина, почему появляется мокрота, проста. При наличии воспалительного процесса слизистые выделения становятся обильными, так как иммунные клетки активируют систему дополнительной защиты. В горле начинает образовываться комок, который представляет собой скопление мокроты. Она состоит из следующих компонентов:
- вода (95%);
- протеины;
- углеводы;
- минеральные соли.
Организм, желая облегчить процесс дыхания, провоцирует кашель. Это происходит из-за раздражения слизистой оболочки, которое вызывает легкое першение. Мокрота из носа и глотки выводится через ротовую полость.
Если слизистые выделения становятся слишком вязкими и не отхаркиваются, то они начинают наносить вред всему организму. Создается благоприятная среда для размножения бактерий и вирусов. Наличие носителей инфекции затрудняет работу легких.
Как вывести мокроту. Что нужно делать?
Первое, что нужно сделать при появлении неприятного чувства в глотке, это записаться к отоларингологу, ведь только доктор способен установить истинную причину его возникновения и назначить адекватное обстоятельствам лечение. Тем не менее до посещения ЛОРа можно предпринять несколько мер, чтобы улучшить свое состояние и вывести скопившуюся слизь.
- Проводить ингаляции с отварами или настоями трав, минералкой или физиологическим раствором. Это средство поможет смягчить слизистые и облегчить выведение отделяемого.
- Принимать гомеопатические препараты. Если больной подозревает наличие гайморита или ринита любого происхождения можно начать прием Синупрета или другого аналогичного медикамента. Они помогут убрать отек и улучшить носовое дыхание, благодаря чему слизь будет выводиться больше через нос и в меньших количествах стекать по носоглотке.
- Пить не менее 2 л очищенной воды в день, поскольку скопление отделяемого часто является результатом недостатка воды в организме.
- Отказаться от курения.
?
Заболевание бронхов и легких как основная причина
Причина присутствия мокроты в горле чаще всего кроется в наличии острых или хронических заболеваний органов дыхания. Иногда, кроме густых слизистых выделений, ничто не указывает на наличие скрытых патологий.
Однако необходимо принимать во внимание, что в нормальных условиях бронхи выделяют негустую прозрачную жидкость. Она увлажняет и обволакивает внутреннюю поверхность горла, не причиняя неудобств.
Бронхит
Бронхит – это воспалительный процесс, в результате которого происходит раздражение и набухание слизистой оболочки бронхов. Это связано с повышенной выработкой иммуноглобулинов, которые борются с инфекцией.
Заболеванию сопутствуют тяжелые приступы кашля. Когда отек сильно прогрессирует, происходит закупорка бронхов. В таких случаях, имеет место обструктивное течение болезни.
Есть две основные группы причин, способствующие развитию этого заболевания:
- инфекционные (бактерии, вирусы и грибки, попадающие в нижние дыхательные пути);
- физико-химические (воздействие окружающей среды).
Бронхит может приобретать различные формы, каждая из которых имеет свои симптомы и проявления.
- Острая. Характерна для холодного периода в году. Первичные симптомы напоминают обычную простуду. На фоне воспалительного процесса происходит сильное повышение температуры. Сначала кашель сухой, вызванный легким першением в горле. Мокрота в горле появляется позже.
- Хроническая. Если симптомы бронхита сохраняются более двух месяцев, то ему придается статус хронического заболевания. Оно может проявляться в одно и то же время года, но каждый раз острая фаза хронической болезни будет удлиняться. Постоянное воздействие раздражителей провоцирует развитие воспаления в дыхательной системе, которые затрудняют поступление кислорода в организм. Хронический бронхит в запущенной форме может стать первой ступенью на пути к эмфиземе легких.
Анализ мокроты при бронхите помогает определить стадию развития болезни и ее форму. Цвет отхаркиваемых слизистых выделений раскрывает некоторую информацию о процессах, идущих внутри организма.
- Белая или прозрачная. Имеет место при хроническом течении болезни;
- Желтая. Наличие выделений такого цвета характерно для всех форм бронхита. Так дыхательная система борется с воспалением.
- Зеленая. Такая мокрота свидетельствует о застойных процессах в органах дыхания. Они появляются на фоне застарелой инфекции. В острой форме заболевания возможно образование гнойных масс.
