Неритмичное сердцебиение у ребенка
Содержание
Детская аритмия – причины, симптомы, лечение
Детская дыхательная аритмия – это одна из форм синусовой аритмии, заболевания, которое не имеет как таковых патологических характерных симптомов недомогания. Ребенок действительно не имеет никаких жалоб на свое самочувствие. Определить наличие синосувой аритмии у ребенка можно на стандартном профилактическом осмотре при получении результатов кардиограммы или же по УЗИ сердца.
Что интересно: у взрослого человека синусовая аритмия является очень редким явлением, практически не встречающимся. В то время как у детей аритмия возникает достаточно часто.
К сведению!
Аритмия не является болезнью или же серьезным нарушением в работе сердечно-сосудистой системы. То есть, бояться аритмии в детском возрасте не стоит, так как аритмия является скорее нормой для детей, нежели патологией. Многочисленными научными исследованиями было доказано, что во время глубокого вдоха и затем медленного выдоха у ребенка меняется сердечный ритм.
Сердечный ритм у детей – норма и отклонение
Норма частоты сердечных сокращений у взрослых варьируется от 60 до 80 ударов в минуту, а у ребенка эта цифра значительно отличается.
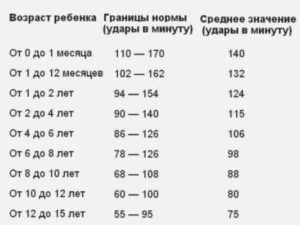
Так, в норме у новорожденного сердце бьется с частотой 145 ударов в минуту, у малыша от 0 до 12 месяцев – 132 удара в минуту; в 2 года – 126 ударов в минуту.
У ребенка от 2 до 5 лет частота сердечных сокращений снижается до 116 ударов в минуту, а к подростковому возрасту – находится в пределах от 81 удара в минуту до 76.
В домашних условиях родители могут с легкостью следить за частой сердечных сокращений у ребенка. Если речь идет о грудном ребенка, то у него сердцебиение определяется возле левой груди. У взрослого ребенка пульс измеряется стандартно – приложив руку на запястье. Количество ударов сердца подсчитывается за 60 секунд.Когда речь идет об аритмии у ребенка, то промежутки между ударами сердца неравные, то есть это неритмичный темп. В норме здоровое человеческое сердце бьется через равные временные промежутки.
Аритмия и заболевания
Не исключено, что аритмия может быть признаком серьезных патологических картин в организме в виде:
- Врожденные пороки развития сердца;
- Нарушение гормонального фона (что присуще подростковому возрасту);
- Вегетососудистая дистония;
- Рахит;
- Недоношенность ребенка.
Симптомы аритмии у детей
Как уже было указано выше, аритмия не имеет каких-либо характерных симптомов. Аритмия не доставляет дискомфорта ребенка и ни коим образом не влияет на его развитие, физические либо умственные способности.
Как определить аритмию?
Чтобы определить наличие аритмии у ребенка, необходимо пройти консультацию у врача-кардиолога. Единственным методом диагностики в данном случае является электрокардиограмма.
Как лечить аритмию?
Если результаты электрокардиограммы показали, что у ребенка аритмия по дыхательному типу, то в таком случае данное состояние не считается заболеванием и не требует какого-либо специфического лечения. В случае выявления иного нарушения работы сердечно-сосудистой системы, сопутствующей аритмии, врач-кардиолог должен назначить лечение.
При этом родителям категорически запрещается заниматься каким-либо видом самолечения вашего ребенка. Не стоит слепо следовать рекомендациям в интернете и приобретать лекарства без соответствующего назначения лечащего врача.
Итак, лечение при аритмии назначает исключительно врач-кардиолог!
Профилактика аритмии у детей
Непосредственно сама по себе аритмия не представляет никакой угрозы для жизни и здоровья ребенка, но все же, родители должны стараться придерживаться некоторых рекомендаций в отношении воспитания их детей.
Итак, если у вашего ребенка обнаружена аритмия, то:
- В течение некоторого количества времени в обязательном порядке необходимо ограничить занятия спортом и другими дополнительными физическими нагрузками. Это необходимо для того, чтобы снять повышенное напряжение с сердечной мышцы.
- Наладить режим питания ребенка – при определенных нарушениях работы сердечно-сосудистой системы рекомендуется нормализовать питание – исключить потребление жирного, соленого, копченостей, острого и жареного. В рацион обязательно нужно добавить свежие овощи, рыбу, нежирное мясо, фрукты, свежие соки. Их ребенок должен получать каждый день.
- Для профилактики развития синосувой аритмии в более серьезное заболевание сердечно-сосудистой системы рекомендовано пройти профилактику мультивитаминными комплексами, содержащими калий, натрий, магний.
Как лечить сердечно-сосудистые заболевания в комбинации с аритмией?
Нарушения работы сердечно-сосудистой системы у ребенка проводят в двух направлениях – медикаментозное лечение, а также методы радиочастатотной аблации, криодеструкции, применение оперативного вмешательства.
У детей лечение аритмии, характеризующейся повышенной фибрилляцией предсердий проводят по следующей методике:
- Внутривенное вливание медикамента Хинидина по 10 мг в сутки;
- Инъекции пропаферона;
- Нормализация ЧСС с помощью антагонистов кальция;
- Введение дигоксикона (для детей с врожденными пороками сердца).
При тромбообразовании в кровеносных сосудах применяю лекарственные препараты – Гепарин и Фраксипарин, а также Кордарон, Дигкосин, Верапамид. В некоторых случаях используют Анаприлин, Обзинадом, Тразикорм.
Тренировка сердца у детей
Ребенок дошкольного возраста в обязательном порядке должен знать, где у него находится сердце и как объяснить родителям, когда сердце болит. Дети должны знать, что сердце является крайне важным органом, от которого зависит жизнь человека.
Поэтому, чтобы сердце работало в течение долгого промежутка времени и без сбоев, необходимо чаще гулять на свежем воздухе, правильно питаться, вовремя ложиться спать, в подростковом возрасте ни в коем случае не курить, не пить.
Желательно, чтобы ребенок с детства занимался каким-либо видом спорта в качестве профилактики нарушений сердца и сбоев в работе организма.
Пульс у детей по возрасту: таблицы нормы ЧСС и причины отклонений сердечного ритма от нее
Пульс у детей формируется так же, как у взрослых. Кровь, которую сердце выбрасывает в аорту, вызывает колебания артериальных стенок, которые передаются на крупные артерии. Однако свойства пульса у детей, особенно его частота и ритмичность, довольно сильно отличаются от тех же показателей у взрослых.
Норма для детей
В зависимости от возраста детский организм испытывает разную потребность в питательных веществах и кислороде.
Интенсивный обмен веществ и особенности регуляции сердечного ритма приводят к тому, что у детей частота пульса выше, чем у взрослых в тех же условиях. В целом чем младше ребенок, тем чаще у него пульс.
Исключение составляют только новорожденные, у которых ЧСС несколько ниже, чем у детей первых недель жизни.
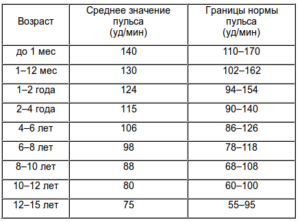
Таблица нормы пульса для детей по возрасту от рождения и до 15 лет:
| Новорожденный | 120 – 140 |
| 6 месяцев | 130 – 135 |
| 1 год | 120 – 125 |
| 2 года | 110 – 115 |
| 3 года | 105 – 110 |
| 4 года | 100 – 105 |
| 5 лет | 98 – 100 |
| 6 лет | 90 – 95 |
| 7 лет | 85 – 90 |
| 8 лет | 80 – 85 |
| 9 лет | 80 – 85 |
| 10 лет | 78 – 85 |
| 11 лет | 78 – 84 |
| 12 лет | 75 – 82 |
| 13 лет | 72 – 80 |
| 14 лет | 72 – 78 |
| 15 лет | 70 — 76 |
| Нормы показателей пульса в этой таблице рассчитаны для здоровых детей, не имеющих проблем избыточного веса, патологических отклонений в работе ЦНС, ССС или щитовидной железы. |
Норма пульса у детей приведена в состоянии покоя. Если ребенок во время определения этого показателя плачет, ему холодно или, например, он недавно поел, показатели могут отличаться от нормальных.
Это же относится и к данным ЭКГ – не стоит паниковать, если у ребенка при этом исследовании частота сердечных сокращений больше нормы.
Врачи обращают внимание на необычное замедление пульса, а также на нарушения нормального ритма сердца, которые можно выявить на ЭКГ.
Какой пульс должен быть у ребенка:
- он должен соответствовать показателям нормы, легкой тахи- или брадикардии, приведенным в таблице;
- он может быть несколько аритмичным, при этом связанным с фазами дыхания;
- он должен хорошо прощупываться на сонной артерии (на передне-боковой поверхности шеи ниже угла челюсти);
- не должно ощущаться длительных пауз или перебоев.
При определении пульса у детей часто можно заметить, что он неритмичный. Во время глубокого вдоха его частота увеличивается, на выдохе уменьшается. Это явление называется дыхательной аритмией.
Оно связано с постоянным изменением регуляции сердцебиения под действием вегетативной нервной системы и многочисленных нервных окончаний в стенках сосудов, улавливающих давление и концентрацию кислорода в крови (баро- и хеморецепторов).
Дыхательная аритмия – разновидность аритмии синусовой. Это норма пульса у детей любого возраста, а также у взрослых. Это не заболевание, оно не требует лечения или наблюдения у врача.
Изменчивость частоты сердцебиения у детей выражена сильнее, чем у взрослых. При регистрации кардиограммы врач измеряет промежутки между сокращениями сердца.
Если интервалы между ними различаются больше, чем на 10%, говорят о синусовой аритмии, а если при этом отмечается четкая связь с дыханием – о дыхательной.
У детей же дыхательная аритмия может сопровождаться изменением интервалов между сокращениями сердца до 30%, и это абсолютно нормально.
Тахикардия
Сравнив пульс ребенка с нормой по возрастам, родители иногда отмечают учащенное сердцебиение и как следствие высокий пульс. Это может быть связано с физической активностью ребенка, повышением у него температуры тела, но иногда служит признаком заболеваний сердца.
Синусовая тахикардия – увеличение частоты сердцебиения, вызванное более частой работой синусового узла. Это скопление нервных клеток в стенке сердца является своеобразной батарейкой, регулярно посылающей электрический сигнал к миокарду.
Эти импульсы заставляют сердечную мышцу сокращаться. Если у ребенка отмечается частый пульс, а на ЭКГ регистрируется синусовая тахикардия, необходимо исключить анемию и пороки развития легких.
В других случаях обычно такое учащение пульса вызвано физиологическими причинами.
В приведенной таблице указаны показатели пульса которые считаются завышенными для ребенка и в зависимости от степени повышения, тахикардия может быть: легкой, умеренной или резкой.
| Новор. | 161 – 175 | 176 – 190 | Более 200 |
| 6 мес. | 156 – 170 | 171 – 185 | 185 |
| 1 | 131 – 145 | 146 – 160 | 160 |
| 2 | 121 – 135 | 136 – 150 | 150 |
| 3 | 116 – 125 | 126 – 140 | 140 |
| 4 | 111 – 120 | 121 – 135 | 135 |
| 5 | 106 – 109 | 111 – 120 | 120 |
| 6 | 101 – 105 | 106 – 115 | 115 |
| 7 | 96 – 100 | 101 – 110 | 110 |
| 8 | 91 – 95 | 96 – 105 | 105 |
| 9 | 91 – 95 | 96 – 105 | 105 |
| 10 | 91 — 95 | 96 – 105 | 105 |
| 11 | 90 – 94 | 95 – 104 | 104 |
| 12 | 88 – 92 | 93 – 102 | 102 |
| 13 | 86 – 90 | 91 – 100 | 100 |
| 14 | 84 – 88 | 89 – 98 | 98 |
| 15 | 80 — 86 | 87 — 90 | 98 |
Другие виды высокого пульса у детей возникают не постоянно, а периодами, приступами, или, как говорят врачи, пароксизмами. В детском возрасте может встречаться наджелудочковая тахикардия. Она проявляется внезапным учащением пульса более 140 ударов в минуту. Через какое-то время (от нескольких секунд до нескольких часов и даже более) приступ внезапно прекращается.
Такие пароксизмы суправентрикулярной (наджелудочковой) тахикардии у детей чаще всего вызваны такими заболеваниями:
- врожденные пороки сердца;
- аномалия Эбштейна (тяжелое нарушение развития сердца с выраженной легочной гипертензией и кислородной недостаточностью);
- синдром Вольфа-Паркинсона-Уайта.
Суправентрикулярная тахикардия непосредственной угрозы для жизни не представляет. Однако приступ необходимо снять, а ребенка проконсультировать у кардиолога.
Более опасна желудочковая тахикардия у детей. В таком возрасте она наблюдается очень редко и обычно связана с врожденными пороками сердца, а у детей более старшего возраста – с тяжелым воспалением сердечной мышцы (миокардитом), например, после ОРЗ.
Брадикардия
В отличие от частого пульса, который обычно не является симптомом серьезных заболеваний, его урежение должно насторожить родителей и врача. При умеренной и выраженной брадикардии необходимо как минимум зарегистрировать ЭКГ. По результатам обследования при брадикардии обычно выявляются такие нарушения:
- дисфункция синусового узла и синоатриальные блокады (нередко с возрастом такие нарушения проходят самостоятельно);
- атриовентрикулярная блокада II – III степени; при полной блокаде (III степени) ребенку необходима установка кардиостимулятора.
Низкие показатели ЧСС (Число Сердечных Сокращений должно совпадать с колебаниями пульса) для детей от 0 до 15 лет. В зависимости от степени снижения пульса по таблице, брадикардии может быть: легкой, умеренной и резкой.
| Новор. | Менее 100 | 100 – 109 | 110 – 114 |
| 6 мес. | 90 | 90 – 114 | 115 – 124 |
| 1 | 90 | 90 – 99 | 100 – 114 |
| 2 | 90 | 90 – 99 | 100 – 104 |
| 3 | 85 | 85 – 94 | 95 – 99 |
| 4 | 75 | 75 – 84 | 85 – 94 |
| 5 | 70 | 70 – 84 | 85 – 94 |
| 6 | 70 | 70 – 79 | 80 – 84 |
| 7 | 65 | 65 – 74 | 75 – 79 |
| 8 | 60 | 60 – 69 | 70 – 74 |
| 9 | 60 | 60 – 69 | 70 – 74 |
| 10 | 58 | 58 – 67 | 68 – 72 |
| 11 | 58 | 58 – 67 | 68 – 72 |
| 12 | 55 | 55 – 64 | 65 – 69 |
| 13 | 52 | 52 – 61 | 62 – 66 |
| 14 | 52 | 52 – 61 | 62 – 66 |
| 15 | 50 | 50 — 52 | 60 — 64 |
Как проверить пульс у ребенка
Этапы определения пульса:
- попросить ребенка отдохнуть сидя в течение 10 минут; во время сна пульс может существенно замедлиться, поэтому измерение проводится только при бодрствовании;
- пульс можно проверить на сонной артерии, на запястье, а также в подколенной ямке, тыле стопы, в паховой области и локтевой ямке при разогнутой руке;
- взять часы с секундной стрелкой;
- попросить ребенка положить руку на стол перед собой ладонью вверх;
- два пальца положить на внутреннюю поверхность запястья, нащупать пульс;
- сосчитать количество пульсовых волн за минуту.
У детей лучше не подсчитывать частоту пульса за 15 – 20 секунд и потом умножать на 4 и 3 соответственно, так как для них характерна значительная синусовая аритмия. При подсчете пульса за короткий период погрешность его определения увеличивается.
Симптомы нарушений пульса
Предположить, что у ребенка может быть нарушено сердцебиение, можно по таким симптомам и жалобам:
- головокружение;
- быстрая утомляемость при нагрузках;
- внезапная слабость;
- жалобы на сильное сердцебиение;
- боль в груди;
- внезапная синюшность губ или приступ одышки.
При появлении таких жалоб сначала можно самостоятельно измерить ребенку пульс, а затем обратиться к врачу.
Диагностика
Если у ребенка наблюдается отклонение пульса от нормальных значений, педиатр назначит общее обследование для исключения несердечных причин патологии – анемии, инфекции и т. д. Ребенка направляют на ЭКГ. Это исследование не всегда дает нужную информацию, так как запись длится короткое время, а нарушения пульса (и сердечного ритма) могут быть непостоянными.
При подозрении на нарушения ритма ребенку назначают суточное мониторирование ЭКГ. Это исследование совершенно безопасно и может выполняться у малышей с рождения.
На переднюю поверхность грудной клетки ребенка прикрепляются одноразовые электроды, которые с помощью провода присоединены к небольшому записывающему устройству.
На следующий день электроды снимают, запись дешифруют с помощью компьютерной программы и анализируют.
Суточное мониторирование ЭКГ при изменениях пульса у ребенка позволяет:
- определить максимальную, минимальную, среднюю ЧСС за день, за ночь, за сутки и соответствие ее возрастной норме; это, например, позволяет исключить патологию, если во время осмотра врача или ЭКГ ребенок плачет;
- выявить пароксизмальные нарушения ритма, например, при синдроме WPW, которые могут приводить к временному значительному учащению пульса;
- определить количество пауз в работе сердца и выяснить, есть ли показания для установки кардиостимулятора.
У подростков и молодых людей для диагностики причин внезапного учащения пульса также применяется чреспищеводное электрофизиологическое исследование.
Оно заключается в стимуляции работы сердца с помощью электрического сигнала, который поступает с электрода, помещенного в пищевод.
Исследование информативно для диагностики дисфункции синусового узла, синдрома WPW, суправентрикулярных тахикардий.
При выявлении шума в сердце и жалоб на изменения пульса ребенка направляют на УЗИ сердца. цель такого исследования у детей – выявить врожденный порок сердца и определить показания к операции.Для определения того, насколько хорошо сердце ребенка умеет справляться с физическими нагрузками, врачами выполняется проба Руфье.[irp posts=»2221″ name=»Как провести тест пробы Руфье и сделать оценку»]
Лечение
Если учащение пульса вызвано физиологической причиной, например, плачем, лечить его не требуется. При выявлении сопутствующих заболеваний, например, анемии или порока сердца, необходимо их лечение. После устранения причины частота пульса нормализуется.
В случае пароксизмальных нарушений ритма у детей возможны такие варианты лечения:
- прием антиаритмических препаратов;
- радиочастотная аблация дополнительных проводящих путей при синдроме WPW;
- имплантация кардиостимулятора.
Если известно, что у ребенка суправентрикулярная тахикардия, прекратить ее пароксизм в домашних условиях без введения лекарств можно с помощью так называемых вагусных проб:
- глубоко вдохнуть и натужиться;
- окунуть лицо в таз с холодной водой.
Такие меры, как массаж области сонной артерии или надавливание на глазные яблоки, у детей не рекомендуются. Они могут вызвать чрезмерное замедление пульса и даже временную остановку сердца.
Практикующий врач Чубейко В. О. Высшее медицинское образование (ОмГМУ с отличием, ученая степень: «кандидат медицинских наук»).
Синусовая аритмия у детей: 10 причин, первые симптомы, диагностика, лечение
Последнее обновление статьи: 09.04.2018 г.
Детский организм имеет ряд особенностей. Это касается и сердечной системы. Незрелость нервной системы, эмоциональная нестабильность иногда приводят к сбою сердечного ритма. Аритмия у ребёнка — это нарушение ритма сердца как при заболеваниях проводящей системы, так и физиологическое. Давайте рассмотрим понятие «синусовая аритмия у детей», каковы её причины и лечение.
Сердце — один из главных органов и, по сути, единственный, который может создавать электрические импульсы. Их основной источник — синусовый узел. Он представляет собой скопление нервных клеток, которые локализуются в правом предсердии.
Импульсы зарождаются в синусовом узле в числе, соответствующем возрастной норме каждого ребёнка, и затем по проводящим путям спускаются по всем отделам сердца, где и вызывают сокращение – синусовый ритм.
Проводящая система подобна проводам электростанции, где главный источник подачи «энергии» — синусовый узел.
Правильный ритм – это ритм с одинаковыми промежутками времени между сердечными импульсами.
Возрастные нормы частоты сердцебиения
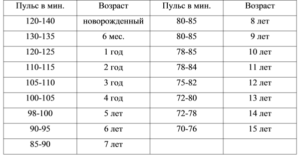
| Новорожденные | 140-150 ударов в минуту (уд/мин) |
| 1 месяц — 1 год | 120-130 |
| 1-3 года | 110-120 |
| 3-8 лет | Около 100 |
| 8-10 лет | 90 |
| 10-12 лет | 80 |
| Подростки | 60-80 ударов в минуту |
- синусовая тахикардия — учащённое сердцебиение;
- синусовая брадикардия – урежение сердцебиения;
- экстрасистолия — внеочередное сокращение сердца;
- дыхательная аритмия.
Детская аритмия встречается в двух вариантах:
- Умеренная синусовая аритмия у ребёнка. Возникает у подростков, детей до 5 лет.
- Выраженная синусовая аритмия у ребёнка. Встречается редко, в основном у детей вследствие перенесённого ревматизма. Выраженная аритмия может встречаться у спортсменов.
Причины синусовой аритмии сердца у ребёнка:
- патология нервной системы — внутричерепная гипертензия, послеродовая асфиксия у ребёнка;
- пики роста у детей 5 — 6 лет, 9 — 10 лет. В этот момент происходит резкий скачок роста, а также массы миокарда, вследствие чего сосуды сердца и проводящая система не успевают за увеличением сердечной мышцы;
- ожирение;
- рахит;
- наследственная предрасположенность;
- воспалительные изменения в оболочках сердца;
- инфекционные заболевания с нарушением водно-электролитного баланса;
- нехватка микроэлементов калия, магния, кальция;
- врождённые пороки сердца.
Эктопический предсердный ритм – что это?
Можно встретить на описании ЭКГ такую фразу. Мы выяснили, что главный водитель ритма – это синусовый узел. Но так случается, что он теряет свою главенствующую роль, и в другом предсердии появляются эктопические очаги активности.
Причины:
- воспалительные изменения в области синусного узла;
- нехватка кислорода в участке миокарда в проекции главного водителя ритма;
- сахарный диабет;
- гормональные нарушения, особенно у подростков;
- вегетососудистая дистония;
- курение, наркомания.
Такое стояние может быть преходящим, особенно у подростков. Необходимо провести УЗИ сердца для исключения сердечной патологии и ЭКГ. Также надо направить ребёнка к эндокринологу.
Личный опыт! Ребёнок 12 лет, на диспансеризации были обнаружены изменения на ЭКГ — эктопический правопредсердный ритм с частотой сердечных сокращений (ЧСС) 60 — 88 в минуту.
У мальчика не было каких-либо клинических симптомов. Ребёнок занимается борьбой в течение года.
При назначении седативных препаратов и ограничении физической нагрузки на контроле ЭКГ через 3 месяца выявлен нормальный ритм с частотой 75 сокращений в минуту.
Аритмия у новорождённого
После рождения у малыша может возникать умеренная аритмия, но зачастую это нарушения, начавшиеся ещё во внутриутробной жизни.
Чаще возникает у недоношенных и незрелых малюток.
Аритмия у новорождённых бывает в нескольких вариантах:
1. Брадикардия – менее 100 ударов в минуту.
Брадикардия может возникать вследствие врождённых пороков, воспалительных заболеваний оболочек, при врождённой аритмии, наследственной патологии сердца, а также в результате инфекционного процесса.
Мама может отмечать у крохи:
- утомляемость при сосании, одышку;
- бледность кожи;
- частые пробуждения, плохой сон.
2. Тахикардия — более 200 сердечных ударов в минуту.
В норме аритмии у новорождённого не бывает. Обязательно необходимо провести УЗИ сердца для исключения патологических изменений.
Является одним из вариантов аритмии, который относится к норме. Такая аритмия связана с фазами дыхания — чем глубже вдох, тем реже пульс. Не причиняет угрозу жизни и здоровья детям. Дыхательная синусовая аритмия возникает у абсолютно здоровых детей. Чаще всего наблюдается при вегетососудистой дистонии. При данной особенности организма ребёнок не предъявляет никаких жалоб.
Основной вид диагностики — ЭКГ, где такой тип аритмии является случайной находкой. Как правило, лечение не требуется.
Комаровский Е.О.: «Такой вид аритмии не является диагнозом. Встречается очень часто, особенно у дошколят при выслушивании сердечных тонов. Поводов для паники нет. Ребёнок живёт обычной жизнью и может посещать все спортивные мероприятия».
Брадиаритмия — это урежение сердечного ритма, то есть частота сердцебиений меньше нижней границы возрастной нормы. При этом промежутки времени между импульсами разный. Как правило, брадиаритмию может выслушать врач-педиатр на приёме.
Причин у этого состояния несколько:
- Очень часто такое нарушение ритма встречается у детей с хроническими очагами инфекции (например, при наличии хронического тонзиллита).
- После перенесённой инфекции – ОРВИ, ангины, скарлатины.
- Вегетососудистая дистония.
- Воспалительные поражения сердца у детей.
- У спортивных детей физическая нагрузка увеличивает приток крови к сердцу, и для того, чтобы «прокачать» больший объём крови, происходит умеренное урежение ритма.
Клинический случай! На приёме у детского кардиолога очень часто можно встретить детей 5-летнего возраста, которые имеют изменения на ЭКГ в виде урежения ритма. Проводящая система просто не успевает за быстрорастущей сердечной мышцей. При назначении кардиотрофной терапии и при динамическом наблюдении через 6 месяцев ЭКГ, как правило, приходит в норму.
Общие симптомы синусовой аритмии у деток:
- повышенная утомляемость;
- непереносимость душных помещений;
- бледность кожных покровов;
- ощущение перебоев в работе сердца, то замедление, то учащение. Это в большей степени наблюдается у старших детей;
- плохой аппетит, беспокойство у детей до года;
- головные боли, головокружения, которые особенно выражены в утренние часы.
Будущее ребенка с синусовой аритмией: что нужно помнить родителям?
Аритмия у детей в настоящее время достаточно распространенный диагноз. Но не каждая аритмия представляет угрозу для жизни и здоровья ребенка, поэтому родителям не стоит сразу начинать волноваться. Не все так страшно, как кажется на первый взгляд, главное грамотно и своевременно подходить к диагностике и лечению патологии.
Что значат показатели ритма сердца?
Ритм сердца – это основной показатель работы сердца; благодаря ему можно определить наличие той или иной патологии органа. Ритм определяется частотой сокращений сердечной (ЧСС) мышцы через определенные временные интервалы.
В норме сердечная мышца сокращается одинаково, последовательное сокращение и расслабление происходят через равные промежутки времени. Если длительность нескольких циклов становится различной, определяют нарушение ритма сердца.
Импульсы, возникающие в синусовом узле (узле Кейт-Флака), передаются миоцитам, тем самым вызывая их сокращение, а затем расслабление. Из-за высокой способности мышечных клеток к сокращению, импульсы воздействуют на все сердце, благодаря чему оно ритмично сокращается и перекачивает кровь.
Показатели ритма, норма и отклонение
Норма ЧСС у взрослых составляет 60-80 ударов в минуту, в то время как у детей нормальные показатели значительно выше (чем меньше ребенок, тем выше ЧСС).
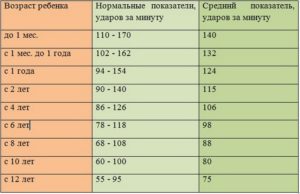
Так, нормой для новорожденного малыша считается частота около 145 ударов в минуту, с 0 до 1 года около 132 ударов в минуту. К 2 годам частота снижается до 126 ударов в минуту, в 5 лет ЧСС уже будет составлять приблизительно 116 ударов.
Норма ударов сердца у подростков 10 лет будет составлять уже 76-81 ударов в минуту.
Родители без проблем могут следить за частотой сокращений сердечных сокращений у ребенка без посторонней помощи. У грудничка сердцебиение определяется в левой части груди. У более взрослых детей пульс стандартно определяется на запястье – достаточно слегка прижать пальцами лучевую артерию и считать ЧСС на протяжении одной минуты.
В норме сердце человека бьется через одинаковые промежутки времени; если прослеживается неритмичный темп, то есть промежутки между сердечными ударами неодинаковые, можно говорить об аритмии.
Что собой представляет заболевание?
Синусовый ритм обозначает нормально происходящие сердечные сокращения с равным интервалом, частотой которых управляет синусовый узел.
Если интервалы между ударами сердца становятся различными, такая патология определяется как синусовая (синусная или синусоидная) аритмия.
При этом показатели ЧСС в минуту могут оставаться в норме, быть завышенными (тахиаритмия), либо пониженными (брадиаритмия).
Синусовая аритмия в большинстве случаев не представляет угрозы для здоровья или жизни ребенка.
По степени тяжести заболевание подразделяют на:
- Умеренную – симптоматика слабая, практически отсутствует. Не опасна и устанавливается при прохождении планового обследования сердца.
- Выраженную – симптоматика явно прослеживается. Представляет опасность в частности как осложнение других отклонений в сердце и сосудах.
Дыхательный и недыхательный типы
Синусовую аритмию у детей также разделяют на два типа:
- дыхательная;
- недыхательная.
Дыхательная аритмия, как понятно из названия, связана с дыханием – ЧСС во время вздоха непроизвольно увеличивается, а при выдохе снижается.
Если, к примеру, во время проведения ЭКГ ребенка уложить на кушетку с прохладной клеенкой, то он рефлекторно задержит дыхание, что приведет к сокращению ЧСС. Такое состояние неопасно для детей, так как не создает проблем в перекачивании сердцем крови.
Недыхательная аритмия – вызвана нарушениями в проводящей системе сердца. Импульсы возникают в синусовом узле с правильной частотой, но с их прохождением по кардиоцитам (мышечным клеткам сердца), возникают проблемы, которые приводят к аритмии.
Такие изменения, как правило, преходящие, и связаны они не всегда с заболеваниями сердца, а возможно с заболеваниями других систем или органов. Недыхательная аритмия может быть постоянной или приступообразной – от пары приступов в год до нескольких за сутки.
Причины развития заболевания
Непатологическая (дыхательная) аритмия чаще проявляется у маленьких детей в результате незрелости нервной системы. Выделяют следующие периоды возраста ребенка, связанные с большей вероятностью возникновения аритмии:
- груднички от 4-8 месяцев;
- малыши в 3-4 года;
- младшие школьники от 6, 7 или 8 лет;
- подростки от 12 лет и старше.
Факторами, сопутствующими развитию аритмии являются:
- нарушения кислородного питания мозга (постнатальная энцефалопатия) у новорожденных, повышенное внутричерепное давление, недоношенность;
- патологический недостаток витамина Д, приводящий к рахиту – болезнь влияет на возбудимость нервной системы, вследствие чего проявляется дыхательная аритмия;
- избыточный вес (ожирение) – дыхательная аритмия возникает при физических нагрузках;
- в периоды быстрого роста ребенка – вегетативная нервная система не успевает адаптироваться вслед за растущим организмом.
Причинами развития патологической синусовой аритмии чаще всего являются различные патологии сердечно-сосудистой системы. Основными факторами для развития недыхательной аритмии являются:
- Наследственность – большой риск развития аритмии имеют дети, чьи родители страдали данным недугом.
- Заболевания инфекционного характера, проявляющиеся выраженной интоксикацией организма, а так же высокой температурой тела и, как следствие, обезвоживанием. В связи с изменением электролитного состава крови (ионы натрия, калия, хлора), нарушается прохождение нервного импульса, что приводит к нарушению ритма сердца.
- Вегетососудистая дистония – нарушается работоспособность питающих сердце сосудов, что также может привести к синусовой аритмии.
- Воспаление сердечной мышцы (миокардит). Достаточно серьезная патология, которая приводит не только к различным нарушениям сердечного ритма (блокады сердца, аритмии, экстрасистолия и другие), но и другим неприятным симптомам – боли в области сердца, повышенная температура, отеки, одышка и так далее.
- Ревматизм сердца – недуг поражает клапаны сердца, что приводит к эндокардиту и миокардиту. Синусовая аритмия отмечается как один из основных симптомов при поражении сердца.
- Врожденные пороки сердца, опухоли сердца (самая редкая причина возникновения патологической аритмии).
При обнаружении синусовой аритмии у ребенка, родителям не стоит сразу впадать в панику, необходимо пройти дополнительные исследования для установления причины и назначения лечения.
Экг и другие методы диагностики
Самым главным и точным методом диагностики аритмии является электрокардиография (ЭКГ) сердца.
Этот графический способ исследования работы сердца основан на фиксации электрических полей, появляющихся во время сокращения и расслабления сердечной мышцы.
ЭКГ детям назначается как в профилактических целях, так и для диагностики патологий сердца, при этом расшифровка показателей у взрослых и детей будет различной в силу возрастных особенностей.
Детям исследование ЭКГ проводится в разные возрастные периоды; первый раз в роддоме или детской поликлинике (до года). Далее, ЭКГ проводят в рамках медицинской комиссии или при появлении симптоматики, указывающей на патологии сердца.
Для того, что бы провести электрокардиографию, ребенку оголяют грудную клетку, ноги и запястья, укладывают на кушетку и подключают датчики, регистрирующие поле. Аппарат фиксирует поступающие импульсы с помощью графики – кардиограммы. Обычно, вся процедура занимает 5-10 минут.
Более развернутую информацию при подозрении на аритмию или другие нарушения ритма может дать суточное холтеровское мониторирование сердца.
К дополнительным методам обследования при аритмии относят:
- общий анализы крови;
- общий анализ мочи;
- биохимический анализ крови;
- анализы на гормоны щитовидной железы;
- УЗИ сердца, почек, надпочечников;
- мазок на флору из зева.
Профилактика
Профилактики аритмии у детей обязательно включает в себя лечение основных заболеваний, профилактическое обследование сердечно-сосудистой системы и устранение предрасполагающих факторов.
Родителям для профилактики, а также лечения аритмии, первоначально нужно:
- наладить режим сна и отдыха – сон ребенка должен продолжаться 8-9 часов в сутки;
- обеспечить ребенку комфортное пребывание в семье (исключение конфликтных и стрессовых ситуаций);
- время пребывания у компьютера, телевизора и телефона сократить до 2-3 часов в день;
- рекомендуются прогулки на свежем воздухе ежедневно не менее 2 часов, умеренная физическая активность;
- питание ребенка должно быть разнообразным и сбалансированным и включать в себя употребление овощей, фруктов, рыбы, кисломолочных продуктов.
Также полезным будет следующие видео-ролики про синусовую аритмию у детей:
Заключение
Аритмия у детей в большинстве случаев имеет благоприятный исход. Для профилактики и раннего выявления нарушений работы сердца у детей, необходимо регулярно проходить диспансеризацию и следовать всем рекомендациям врача.
