Пароксизмальная тахикардия
Содержание
Пароксизмальная тахикардия предсердная, атриовентрикулярная, желудочковая и суправентрикулярная — ЭКГ, лечение и симптомы
Пароксизмальная тахикардия — это вид аритмии, проявляющийся пароксизмами (приступами сердцебиения с частотой сердечных сокращений 140-220 и более уд./мин). Развивается под влиянием эктопических импульсов в предсердиях, желудочках или атриовентрикулярном соединении, провоцирующих замещение нормального синусового ритма.
Как правило, приступы пароксизмальной тахикардии начинаются и оканчиваются внезапно, имеют разную продолжительность. Они делают работу сердца неэкономной, снижают эффективность кровообращения, приводят к его недостаточности.
По механизму развития и этиологии пароксизмальная тахикардия напоминает экстрасистолию. Поэтому кардиологи расценивают следующие друг за другом экстрасистолы, как непродолжительный приступ тахикардии.
Классификация пароксизмальной тахикардии
1. По месту локализации эктопических импульсов врачи выделяют:
- предсердную пароксизмальную тахикардию;
- атриовентрикулярную (предсердно-желудочковую) пароксизмальную тахикардию;
- желудочковую пароксизмальную тахикардию.
В свою очередь предсердно-желудочковую и предсердную тахикардию объединяют в суправентрикулярную или наджелудочковую форму.
2. С учетом характера течения различают следующие виды пароксизмальной тахикардии:
- хроническую (постоянно возвратную);
- острую;
- непрерывно рецидивирующую (длится годами, может вызывать недостаточность кровообращения и дилатационную, аритмогенную кардиомиопатию).
3. По особенностям механизма развития пароксизмальную наджелудочковую тахикардию классифицируют на:
- очаговую (эктопическую);
- реципрокную (связанную с механизмом re-entry в синусовом узле);
- многофокусную (многоочаговую).
У детей пароксизмальная тахикардия проявляется так же, как у взрослых.
Причины пароксизмальной тахикардии
Наджелудочковая пароксизмальная тахикардия возникает в результате повышения активации симпатического отдела нервной системы. Желудочковая является следствием некротического, воспалительного, склеротического или дистрофического поражения сердечной мышцы.
При желудочковой форме очаг эктопического возбуждения находится в пучке Гиса, его ножках и волокнах Пуркинье, то есть в желудочковых отделах проводящей нервной системы. Наиболее часто патология диагностируется у пожилых мужчин, перенесших инфаркт миокарда, ишемическую болезнь сердца, болеющих гипертонией, миокардитами, пороками сердца.
К главным причинам развития пароксизмальной тахикардии относятся также:
1. Наличие в миокарде дополнительных врожденных путей проведения импульса. То есть:
- пучок Кента между предсердиями и желудочками, обходящий атриовентрикулярный узел;
- волокна Махейма между атриовентрикулярным узлом и желудочками.
2. Наличие в миокарде дополнительных путей проведения импульса, ставших следствием поражения миокарда (инфаркт, миокардит, кардиомиопатия).
3. Дополнительные проводящие пути вызывают патологическое движение возбуждения по миокарду.
Кардиологии известны случаи, когда в атриовентрикулярном узле появляется продольная диссоциация, обуславливающая нескоординированное функционирование волокон атриовентрикулярного соединения.
Тогда часть волокон функционирует нормально, а другая, — наоборот, проводит возбуждение в ретроградном (противоположном) направлении и выступает в качестве основы для круговой циркуляции импульсов из предсердий в желудочки и по противоположным волокнам обратно в предсердия.У маленьких детей иногда диагностируется эссенциальная (идиопатическая) пароксизмальная тахикардия неясной этиологии.
8.
7 36 отзывов Пульмонолог Терапевт Кардиолог Гастроэнтеролог Нефролог Врач высшей категории Саидмагомедова Марям Ахмедовна Стаж 11 лет Кандидат медицинских наук 8 (499) 969-25-84 8 (495) 185-01-01 9 43 отзывов Терапевт Кардиолог Пульмонолог УЗИ-специалист Врач высшей категории Узакова Милана Полотжановна Стаж 10 лет 8.5 56 отзывов Миколог Дерматолог Венеролог Трихолог Врач первой категории Дохтов Ауейс Магомедович Стаж 7 лет Кандидат медицинских наук 9.8 14 отзывов Физиотерапевт Кардиолог Терапевт Врач высшей категории Профессор Михайленко Лариса Витальевна Стаж 29 лет Доктор медицинских наук 8 (499) 519-38-31 8 (499) 969-24-13 9.3 3 отзывов Кардиолог Врач второй категории Синягина Наталья Владимировна Стаж 16 лет 9.1 24 отзывов Шалыгина Татьяна Александровна Стаж 11 лет 8.8 6 отзывов Терапевт Кардиолог Гастроэнтеролог Врач первой категории Камбарова Асель Алымовна Стаж 9 лет Кандидат медицинских наук 9.2 14 отзывов Кардиолог Врач функциональной диагностики Врач первой категории Кузичева Ольга Сергеевна Стаж 17 лет Кандидат медицинских наук 8 (495) 185-01-01 8 (499) 519-36-05 9 4 отзывов Страхов Андрей Александрович Стаж 8 лет Кандидат медицинских наук 8.6 Кононенко Мария Владимировна Стаж 14 лет
Симптомы пароксизмальной тахикардии
Приступ пароксизмальной тахикардии всегда начинается и оканчивает внезапно. Его продолжительность может составлять от нескольких минут до нескольких суток. Больной ощущает непонятный «толчок» в области сердца. Затем сердцебиение резко усиливается и достигает 120-220 уд./мин. Правильный сердечный ритм сохраняется.
https://www.youtube.com/watch?v=B482i5kcFcg
Пароксизм может сопровождаться:
- шумом в голове;
- головокружением;
- чувством сжимания сердца.
В некоторых случаях имеет место неврологическая очаговая симптоматика — гемипарезы, афазия.
Пароксизм наджелудочковой тахикардии нередко проявляется вегетативной дисфункцией, которую характеризуют:
- тошнота;
- потливость;
- метеоризм;
- субфебрилитет.
Когда приступ заканчивается, через несколько часов наблюдается полиурия (увеличенное образование мочи). Если пароксизмальная тахикардия затягивается, может снизиться артериальное давление, возникнуть сильная слабость, обморочное состояние.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика пароксизмальной тахикардии
Пароксизмальную тахикардию распознают по типичности приступа (внезапное начало и внезапное окончание) и данным, полученным в результате исследования сердца. Наджелудочковая и желудочковая формы различаются по степени учащения сердечного ритма:
- при желудочковой тахикардии частота сердечных сокращения составляет до 180 уд./мин, пробы с возбуждением блуждающего нерва отрицательные;
- при наджелудочковой тахикардии частота сердечных сокращений составляет около 220-250 уд./мин, приступ легко купируется с помощью возбуждения блуждающего нерва.
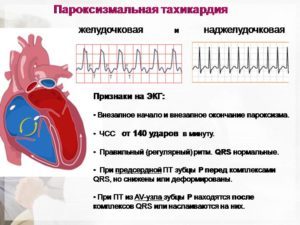
ЭКГ при пароксизмальной тахикардии показывает изменение полярности и формы зубца Р, а также нарушение его расположения по отношению к желудочковому комплексу QRS. Данные признаки позволяют судить, о какой форме заболевания идет речь.
Так, ЭКГ при предсердной пароксизмальной тахикардии показывает расположение положительного/отрицательного зубца Р перед комплексом QRS.
Если пароксизм исходит из предсердно-желудочкового соединения, фиксируется отрицательный зубец Р, находящийся позади/сливающийся с комплексом QRS.
ЭКГ при желудочковой пароксизмальной тахикардии регистрирует расширение и деформацию комплекса QRS, также может регистрироваться неизмененный зубец Р.
Пароксизм тахикардии не всегда удается зафиксировать с помощью ЭКГ. Тогда кардиологи прибегают к суточному мониторированию ЭКГ, позволяющему наблюдать короткие эпизоды приступов, субъективно не ощущаемых больным.
С целью исключения органической сердечной патологии дополнительно проводятся:
- МРТ;
- УЗИ сердца;
- МСКТ сердца (послойное сканирование сердечных структур).
В ряде случаев осуществляется запись эндокардиальной электрокардиограммы путем введения электродов в сердце.
Схема лечения пароксизмальной тахикардии зависит от:
- формы аритмии (желудочковая, предсердная, атриовентрикулярная);
- причин, вызвавших заболевание;
- длительности и частоты пароксизмов;
- наличия/отсутствия осложнений.
Приступы пароксизмальной тахикардии требуют экстренной госпитализации (за исключением идиопатических вариантов с доброкачественным течением, которые легко купируются путем введения кого-либо антиаритмического лекарственного средства).
Для лечения наджелудочковой формы, осложненной сердечно-сосудистой или сердечной недостаточностью, больных госпитализируют в кардиологическое отделение. Плановая госпитализация проводится, если приступы повторяются чаще, чем 2-3 раза в месяц. Тогда решается вопрос об актуальности хирургического вмешательства.
Неотложная помощь при пароксизмальной тахикардии включает внутривенное введение антиаритмических препаратов (Пропранолол, Аймалин, Ритмодан, Хинидин, Этмозин, Кордарон, Изоптин и др.).
Если приступ длительный и не купируется лекарственными препаратами, проводится электроимпульсная терапия.Затем больной проходит амбулаторное кардиологическое лечение, в ходе которого осуществляется подбор эффективных антиаритмических средств.
Врачи для купирования пароксизма тахикардии нередко используют вагусные маневры — приемы, которые оказывают выраженное механическое воздействие на блуждающий нерв. К ним относятся:
- натуживание;
- проба Ашнера (умеренное и равномерное надавливание на внутренний верхний угол глазного яблока);
- проба Вальсальвы (энергичный выдох при закрытой ротовой полости и носовой щели);
- раздражение корня языка, чтобы вызвать рвотный рефлекс;
- проба Чермака-Геринга (равномерное надавливание на каротидные синусы в области сонной артерии).
Если приступы пароксизмальной тахикардии возникают несколько раз в месяц, пациенту назначается длительная противорецидивная терапия:
- препаратами хинидина (Дизопирамидом, Кинилентин, Амиодарон, Верапомил и др.);
- сердечными гликозидами (Целанид, Дигоксин).
Подбор эффективной дозировки осуществляется с учетом самочувствия пациента и результатов ЭКГ.
Хирургическое лечение пароксизмальной тахикардии используется только, если болезнь протекает тяжело и не поддается купированию лекарственными препаратами. Среди наиболее распространенных хирургических методов:
- механическая, лазерная, электрическая, криогенная, химическая деструкции дополнительных путей проведения импульса либо эктопических очагов автоматизма;
- РЧА;
- вживление электрокардиостимулятора;
- имплантация электрического дефибриллятора.
Если пациент хочет провести лечение пароксизмальной тахикардии народными методами, ему предварительно следует проконсультироваться с кардиологом, так как отказ от приема назначенных антиаритмических лекарств может привести к серьезным осложнениям.
Диета при пароксизмальной тахикардии
Больные пароксизмальной тахикардией должны следить за уровнем сахара и холестерина в крови, поддерживать нормальный вес тела. Пищу им рекомендуется принимать небольшими порциями 4-5 раз в день. Это объясняется тем, что переедание приводит к раздражению рецепторов нервов, которые отвечают за работу сердца, а это чревато приступами тахикардии.
Нельзя есть поздно вечером. Последний прием пищи должен быть не позднее, чем за 2-3 часа до отхода ко сну. Из рациона исключить:
- кофе, чай;
- продукты, содержащие большое количество сахара, крахмала;
- сладости, сдобу;
- жирные продукты питания (сало, майонез, жирное мясо, сливочное масло).
Опасность
Длительный пароксизм приводит к опасным осложнениям:
- кардиогенному шоку;
- сердечной недостаточности;
- отеку легких.
Худший прогноз отмечается при желудочковой форме пароксизмальной тахикардии, ставшей следствием патологии миокарда. Летальный исход может наблюдаться у больных с пороками сердца, перенесших ранее реанимацию либо клиническую смерть.
Профилактика пароксизмальной тахикардии
Профилактика пароксизмальной тахикардии включает:
- ведение здорового образа жизни;
- лечение основного заболевания;
- прием антиаритмических и седативных лекарственных средств;
- исключение провоцирующих факторов (физические, психические нагрузки).
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Пароксизмальная тахикардия (учащенное сердцебиение)

Тахикардия — это учащенное сердцебиение. Пароксизмальная тахикардия — это внезапные приступы увеличения частоты сердечных сокращений, обычно больше 140 ударов в минуту.
Во время приступа человек ощущает усиленное и учащенное сердцебиение, иногда боль в груди, головокружение, резкую слабость, чувство страха, нехватки воздуха и др.
Тяжелые случаи пароксизмальной тахикардии могут сопровождаться обмороком и даже развитием опасных осложнений со стороны сердечно-сосудистой системы. Однако это случается редко.
Обычно приступ тахикардии очень короткий и легко останавливается человеком самостоятельно, с помощью специальной техники — вагусных проб, например, задержки дыхания или надавливания на глазные яблоки.
Пароксизмальная тахикардия может развиваться у любого человека в любом возрасте, а больше всего заболеванию подвержены дети и молодые люди. Как правило, по мере старения человека приступы тахикардии происходят чаще и длятся дольше.
Иногда приступ учащенного сердцебиения возникает в результате внеочередного сокращения сердца (экстрасистолы). Экстрасистолы встречаются у абсолютно здоровых людей.
Их количество увеличивается при употреблении большого количества алкоголя или кофеина, во время стресса или после курения.
Анатомической основой пароксизмальной тахикардии, как правило, является дополнительный пучок проведения нервных импульсов в сердце, за счет которого регуляция ритма иногда нарушается.
Редким и более тяжелым видом пароксизмальной тахикардии является желудочковая тахикардия. В этом случае у приступа учащенного сердцебиения обычно бывают серьезные причины: инфаркт миокарда, пороки сердца, гипертония и др. Желудочковые тахикардии тоже могут прекращаться самостоятельно.
Но при выявлении этого нарушения ритма врач обязательно порекомендует госпитализацию в больницу, так как это очень опасное состояние, которое может закончиться смертельно. Далее в статье речь пойдет в основном о наджелудочковых (суправентрикулярных) видах пароксизмальной тахикардии.
Пароксизмальная тахикардия возникает периодически в виде внезапных приступов. Сердце начинает биться сильнее и чаще, однако интервалы между ударами сохраняются равными, то есть сердцебиение остается ритмичным. Если удары сердца кажутся аритмичными, возможно произошло другое нарушение ритма — мерцательная аритмия или фибрилляция предсердий.Во время приступа пароксизмальной тахикардии возможно появление дополнительных признаков:
- боль в груди;
- головокружение;
- предобморочное состояние;
- ощущение нехватки воздуха (одышка);
- резкая слабость.
В редких случаях возможен обморок из-за резкого снижения кровяного давления.
Приступ (пароксизм) тахикардии продолжается несколько секунд или минут. В очень редких случаях симптомы сохраняются на протяжении нескольких часов или дольше. Приступы учащенного сердцебиения могут повторяться по несколько раз в день или 1-2 раза в год. Заболевание редко представляет угрозу для жизни, однако при появлении симптомов следует сразу же обратиться к врачу.
При возникновении сильной боли в груди, нарушении дыхания и слабости необходимо вызвать скорую помощь по номеру 03 со стационарного телефона, 112 или 911 — с мобильного.
Приступы тахикардии происходят из-за нарушения передачи электрических импульсов в сердце. За его равномерную работу отвечает небольшая группа клеток, расположенных в верхней части сердца — в синусном узле. Он генерирует электрические сигналы, которые распространяются по проводящим путям на предсердия, из-за чего они сокращаются и толкают кровь дальше — в желудочки.
После этого сигнал попадает в другую группу клеток, расположенную в средней части сердца, — предсердно-желудочковый узел. Оттуда сигнал проходит по проводящим путям желудочков, из-за чего они сокращаются и выталкивают кровь из сердца в кровеносные сосуды организма.
При нарушении работы этой системы и происходят приступы тахикардии, во время которых по сердцу проходят более быстрые сигналы, что повышает частоту сердцебиения. В большинстве случаев это проходит в течение нескольких секунд, минут или часов.
Существуют различные нарушения электрической активности сердца. Одним из распространенных является синдромом Вольфа — Паркинсона — Уайта (WPW-синдром).
У людей с WPW-синдромом с рождения между предсердиями и желудочками есть дополнительный путь проведения (пучок Кента), из-за которого в сердце периодически происходят «короткие замыкания».
Нервный импульс бегает по короткому кругу, в обход естественных путей, вызывая приступ тахикардии.Однако пароксизмальная тахикардия может возникать и без дополнительных проводящих путей, а иногда это случается из-за того, что электрический сигнал из другой части сердца оказывается сильнее, чем сигнал из синусного узла.
Факторы риска пароксизмальной тахикардии
Пароксизмы тахикардии обычно происходят после экстрасистолы — внеочередного сокращения сердца. Изредка экстрасистолы бывают и у здоровых людей. Однако их вероятность повышают следующие факторы:
- некоторые медикаменты, например, лекарства от бронхиальной астмы, биодобавки и противопростудные препараты;
- чрезмерное употребление кофеина или алкоголя;
- усталость, стресс или нервное потрясение;
- курение.
Если вас беспокоят приступы учащенного сердцебиения, обратитесь к кардиологу. Для диагностики заболевания вас, прежде всего, направят на электрокардиограмму (ЭКГ). ЭКГ записывает сердечный ритм и электрическую активность сердца. Данная процедура проводится в поликлинике, длится несколько минут, не требует специальной подготовки и абсолютно безболезненна.
В ходе ЭКГ на руки, ноги и грудь наклеиваются электроды, от которых идут провода к электрокардиографу. При каждом сокращении сердца оно генерирует слабый электрический сигнал.
Электрокардиограф регистрирует эти сигналы на бумажной ленте.
Обычно во время приступа пароксизмальной тахикардии сердце бьется с частотой 140–250 ударов в минуту, а частота сердечных сокращений здорового человека составляет 60–100 ударов в минуту.
Если получится провести обследование во время приступа, аппарат ЭКГ зарегистрирует нарушения сердечного ритма. Это подтверждает диагноз и исключает вероятность других заболеваний.
Вместе с тем бывает сложно «поймать» приступ, поэтому врач может попросить обследуемого человека носить небольшой портативный электрокардиограф в течение суток. Такое исследование называется суточное мониторирование ЭКГ или холтеровское мониторирование.
Если рассматривается возможность хирургического лечения тахикардии, могут потребоваться дополнительные обследования для того, чтобы точно определить, в каком участке сердца находится проблемная зона.
Например, врач может назначить электрофизиологическое исследование, во время которого через вену на ноге в сердце вводятся мягкие гибкие электроды. Человек при этом находится под действием успокоительного средства.
Эти провода измеряют электрические сигналы сердца и позволяют врачам определить, где возникает внеочередной электрический импульс, вызывающий приступ учащенного сердцебиения.
Во многих случаях симптомы пароксизмальной тахикардии быстро проходят и лечения не требуется.Если же приступы учащенного сердцебиения повторяются часто и тяжело переносятся человеком, врач может назначить лечение, которое позволит быстро останавливать приступы и предотвращать их появление в будущем.
В случае если приступ тахикардии приводит к потере сознания или другим серьезным нарушениям здоровья, требуется госпитализация в кардиологическое отделение больницы и специализированную клинику для более детального обследования и лечения.
Как остановить приступ пароксизмальной тахикардии
Обычно для прекращения приступа пароксизмальной тахикардии хорошо помогают различные приемы, которые оказывают воздействие на блуждающий нерв. Кроме того, могут использоваться лекарственные препараты, а в крайних случаях — воздействие на сердце электрическим разрядом — электроимпульсная терапия.
Воздействие на блуждающий нерв — вагусные пробы. Данные приемы позволяют стимулировать работу блуждающего нерва, благодаря чему снижается скорость передачи электрических импульсов в сердце и останавливается приступ тахикардии, однако это помогает только в одном случае из трех.
- Проба Вальсальвы. Необходимо задержать дыхание на вдохе на 20-30 секунд и потужиться: напрячь мышцы брюшного пресса и грудной клетки, а затем с усилием выдохнуть.
- Холодовая проба. При появлении тахикардии нужно опустить лицо в емкость с холодной водой.
- Проба Ашнера. Во время учащенного сердцебиения рекомендуется закрыть глаза и аккуратно надавить на глазные яблоки.
Врач также может провести массаж каротидного синуса — особой рефлексогенной зоны, которая находится на шее.
Вагусные пробы эффективны только при самом распространенном типе пароксизмальных тахикардий — наджелудочковых (суправентрикулярных) тахикардиях.
Лекарственные препараты при пароксизме тахикардии. Если не удается остановить приступ с помощью вагусных проб, необходимо обратиться к врачу.
Врач может назначить ряд лекарственных средств, которые вводятся внутривенно и помогают быстро восстановить нормальный сердечный ритм.
Чаще всего назначаются такие препараты, как аденозин, верапамил, трифосаденин, пропранолол, дигоксин, амиодарон и др.
Электроимпульсная терапия (кардиоверсия).
При продолжительном приступе тахикардии, который не реагирует на стимуляцию блуждающего нерва и лекарственные препараты, или при невозможности использования данных методов ритм восстанавливают с помощью дефибриллятора.
Это относительно простая процедура, в ходе которой через специальный аппарат в грудную клетку подается электрический ток. Сердце получает разряд электричества и начинает сокращаться в нормальном ритме. Обычно кардиоверсия проводится под общим обезболиванием.
Кардиоверсия — это очень эффективная процедура, тяжелые осложнения при её проведении редки, однако после нее мышцы груди могут болеть, а на участках кожи, контактировавших с электричеством, еще несколько дней может сохраняться покраснение и раздражение.
Если есть возможность, вместо кардиоверсии используют чреспищеводную кардиостимуляцию. В этом случае наркоз не требуется. Электрод вводят в пищевод и, когда он оказывается на уровне сердца, подают небольшой разряд тока, который восстанавливает нормальный ритм. Это более щадящая процедура, но она требует специальной подготовки от врача.
Существуют также различные методы профилактики приступов учащенного сердцебиения. Если приступы вызваны усталостью, употреблением большого количества алкоголя или кофеина, интенсивным курением, рекомендуется избегать этих причин.
При необходимости для профилактики приступов тахикардии врач назначит лекарственное средство, которое будет замедлять электрические импульсы в сердце. Такие препараты нужно принимать ежедневно в форме таблеток. Это может быть дигоксин, верапамил и бета-блокаторы.Побочные эффекты: головокружение, понос и нечеткость зрения. Прием бета-блокаторов может вызывать хроническую усталость, а у мужчин — нарушение эрекции. Менее распространенные побочные эффекты — бессонница и депрессия.
Если назначенное лекарство не помогает или вызывает неприятные побочные эффекты, врач может назначить другое средство.
Радиочастотная абляция (РЧА) — назначается в редких случаях, когда приступы тахикардии очень тяжелые или часто повторяются. Цель лечения — удалить дополнительные пути проведения электрического импульса в сердце, которые вызывают нарушение ритма. Это безопасный и очень эффективный метод лечения, после которого больше не потребуется принимать лекарства.
В ходе операции в вену на бедре или в паху вводится катетер (тонкий провод), а потом проводится к сердцу. Там он измеряет его электрическую активность, чтобы определить точное место, вызывающее нарушения. После этого, дополнительный путь проведения импульсов разрушается с помощью радиоволн высокой частоты, и на этом месте остается небольшой шрам.
Во время процедуры человек находится в сознании, но под действием успокоительного. Место введения венозного катетера обезболивается. РЧА обычно длится полтора часа и после нее можно сразу идти домой, однако в некоторых случаях требуется остаться на ночь в больнице (например, если абляция проводилась поздно вечером).
Данная процедура очень эффективна в предотвращении будущих приступов тахикардии (в 19 из 20 случаев достигается полное излечение), но как и при любых операциях, существует риск осложнений. Например, кровотечение и образование синяков в месте введения катетера, однако даже большие синяки не требуют лечения и проходят через две недели.
Есть также небольшой риск (менее 1%) повреждения электрической системы сердца (блокада сердца). В этом случае может потребоваться постоянно носить кардиостимулятор для регулирования сердечного ритма. Потенциальные риски и преимущества радиочастотной абляции следует обсудить с хирургом перед операцией.
Заболевание лишь изредка представляет угрозу для жизни, однако при появлении симптомов следует сразу же обратиться к врачу. Углубленной диагностикой и лечением нарушений ритма сердца занимается врач кардиолог, которого можно найти с помощью сервиса НаПоправку.
Если вам рекомендована плановая госпитализация в больницу, чтобы провести более детальное обследование или радиочастотную абляцию, с помощью нашего сайта можно найти надежную кардиологическую клинику.Localisation and translation prepared by Napoprau.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Пароксизмальная тахикардия: симптомы, лечение и профилактика
Пароксизмальная тахикардия — опасный симптом, который в некоторых случаях привод к смертельному исходу.
В этой статье мы рассмотрим пароксизмальную тахикардию со всех сторон — ее симптомы, лечение, причины, опасна ли она и в каких случаях.
Отличительные характеристики
Пароксизмальная тахикардия — это нарушение сердечного ритма с частотой 150–300 ударов в минуту. Очаг возбуждения возникает в каком-либо отделе проводящей системы сердца и вызывает высокочастотные электрические импульсы.
Причины появления таких очагов пока до конца не изучены. Для этой формы тахикардии характерны внезапное начало и конец приступа, который продолжается от нескольких минут до нескольких дней.
При пароксизмальной тахикардии максимально укорачиваются диастолические паузы, поэтому сокращается до минимума время на восстановительные процессы, отчего возникают изменения.
Также происходит нарушение функции сердца, вследствие «закупорки предсердий» Венкебаха. Тогда кровь, накопившаяся в предсердиях, отбрасывается обратно в полые и легочные вены, вследствие чего в яремных венах образуются волны пульса. Закупорка еще больше затрудняет наполнение желудочков кровью и провоцирует застойные явления в большом круге.
От синусовой пароксизмальную форму отличает внезапность приступа и то, что очаг возникает не в синусовом узле — нормальном источнике импульсов.
Пароксизмальная тахикардия обычно сопровождается митральным стенозом и коронарным атеросклерозом.
Как развивается болезнь
Ритм нарушается вследствие того, что электрический сигнал, следуя по сердцу, встречает препятствия или находит дополнительные пути. В результате сокращаются участки над препятствием, и тогда импульс повторно возвращается, формируя эктопический очаг возбуждения.
Участки, которые получают импульс с дополнительных пучков, стимулируются с большей частотой. В результате сокращается восстановительный период сердечной мышцы, нарушается механизм выброса крови в аорту.
Это приводит к нарушению работы других внутренних органов, и в первую очередь — головного мозга.
По механизму развития различают три вида пароксизмальной тахикардии — реципрокная, а также очаговая и многоочаговая, или эктопическая и многофокусная.
Реципрокный механизм — наиболее частый, когда в синусовом узле под воздействием некоторых причин повторно образуется импульс или наблюдается циркуляция возбуждения. Реже пароксизм порождает эктопический очаг аномального автоматизма или постдеполяризационной триггерной активности.
Независимо от того, какой механизм задействован, перед приступом всегда наблюдается экстрасистолия. Так называют явление несвоевременной деполяризации и сокращения сердца или его отдельных камер.
Основная классификация, различия видов по локализации
В зависимости от течения различают острую, постоянную возвратную (хроническую) и непрерывно рецидивирующую формы. Особенно опасен последний тип течения, поскольку он вызывает недостаточность кровообращения и аритмогенную дилатационную кардиомиопатию.
Различают такие формы пароксизмальной тахикардии:
- желудочковая — стойкая (от 30 секунд), нестойкая (до 30 секунд);
- наджелудочковая (суправентрикулярная) — предсердная, атриовентрикулярная.
Суправентрикулярная
Предсердная форма наиболее распространена. Источник повышенного производства импульсов — предсердно-желудочковый узел. Кратковременные приступы часто не диагностируются на электрокардиограмме.
Антриовентрикулярная форма характеризуется тем, что возникает в предсердно-желудочковом соединении.
Для этой формы ЧСС достигает 250 ударов в минуту, купирование пароксизмальной тахикардии выполняется вагусным методом.
Желудочковая
Очаг возбуждения при желудочковой форме находится в желудочках — пучке Гиса, его ножках, в волокнах Пуркине. Желудочковая форма часто развивается на фоне отравления сердечными гликозидами (приблизительно 2% случаев). Это опасное состояние, которое иногда перерастает в фибрилляцию желудочков.
ЧСС обычно не «разгоняется» больше, чем 180 ударов в минуту. Пробы с пробуждением блуждающего нерва показывают отрицательный результат.
Причины возникновения и факторы риска
Суправентрикулярную форму вызывает высокая активность симпатического отдела нервной системы.
Важной причиной атриовентрикулярной формы является наличие дополнительных проводящих путей, которые являются врожденными отклонениями. К таким отклонениям относят пучок Кента, располагающийся между предсердиями и желудочками, волокна Махейма между атриовентрикулярным узлом и желудочками.
Подобные отклонения появляются и в результате сердечных патологий — инфаркта, миокардита, кардиомиопатии.
Для желудочной формы свойственны поражения сердечной мышцы — некротические, дистрофические, склеротические, воспалительные аномалии. Этой формой чаще страдают мужчины в пожилом возрасте. У них диагностируют гипертонию, ИБС, инфаркт миокарда, пороки.
У детей характерна идиопатическая пароксизмальная тахикардия, или эссенциальная. Ее причины достоверно не установлены.
Различают экстракардиальные (внесердечные) и интракардиальные (сердечные) факторы риска.
Экстракардиальные
Так, у людей со здоровым сердцем приступ пароксизмальной тахикардии развивается после стресса, сильной нагрузки — физической или умственной, в результате курения, употребления спиртного.
Также провоцируют приступ острая пища, кофе и чай.
Сюда относят также болезни:
- щитовидной железы;
- почек;
- легких;
- желудочно-кишечной системы.
Интракардиальные
Под интракардиальными факторами понимают непосредственно сердечные патологии — миокардиты, пороки, пролапс митрального клапана.
Симптоматика
Клиническая картина пароксизмальной стенокардии бывает настолько выразительной, что врачу достаточно беседы с больным. Недуг отличают такие симптомы:
- внезапный толчок в области сердца и последующее увеличение частоты сердечных сокращений;
- возможен отек легких у больных с сердечной недостаточностью;
- слабость, общее недомогание, озноб, дрожь в теле (тремор);
- головная боль;
- ощущение кома в горле;
- изменение показателей артериального давления;
- в тяжелых случаях — потеря сознания.
При органических поражениях сердца приступ пароксизмальной терапии сопровождается болью в груди, похожей на стенокардию (грудную жабу).
Если пароксизмальная тахикардия не вызывает сердечной недостаточности, то частым приступом является резкая полиурия — обильное выделение светлой мочи с низким удельным весом.
Также симптоматику дополняют проявления, характерные для заболевания, которые спровоцировали тахикардию. Например, при нарушении функции щитовидной железы больной теряет вес, у него ухудшается состояние волос, при заболеваниях желудочно-кишечного тракта болит живот, мучит тошнота, изжога и др.
Между приступами больной может не жаловаться на самочувствие.
Диагностика и признаки на ЭКГ
При проведении диагностических мероприятий врач проводит опрос больного о характере ощущений и обстоятельствах, при которых начался приступ, уточняет историю болезни.
Основным аппаратным методом исследования является электрокардиограмма. Но в состоянии покоя не всегда регистрируют отклонения. Тогда показаны исследования с нагрузками, чтобы спровоцировать приступ.
ЭКГ позволяет различить формы пароксизмальной тахикардии. Так, при предсердном расположении очага зубец Р находится перед комплексом QRS. При предсердно-желудочковом соединении зубец Р принимает отрицательное значение, и сливается или находится позади QRS.
Желудочковую форму определяют по деформированному и расширенному QRS, при этом зубец Р неизменный.
Если пароксизм не фиксируется, назначают суточный мониторинг ЭКГ, показывающий короткие эпизоды пароксизма, не замечаемые больным.В некоторых случаях для уточнения диагноза проводят запись эндокардиальной ЭКГ с внутрисердечным введением электродов.
Также проводят ультразвуковое исследование, МРТ или МСКТ органа.
Неотложная помощь при приступе и тактика терапии
Первая помощь при пароксизмальной тахикардии состоит в следующем:
- Успокаивают больного, при головокружении и резкой слабости — садят или кладут.
- Обеспечивают приток воздуха, освобождают от тесной одежды, расстегивают воротники.
- Проводят вагусные пробы.
- При резком ухудшении состояния вызывают скорую помощь.
Тактика лечения зависит от формы болезни и осложнений.
При желудочковой пароксизмальной тахикардии в большинстве случаев проводят госпитализацию, за исключением идиопатий с доброкачественным течением. Больному немедленно вводят универсальное антиаритмическое средство — новокаинамид, изоптин, хинидин и др. Если медикаментозное воздействие не приносит результата, прибегают к электроимпульсному методу.
Если приступы желудочковой тахикардии чаще 2 раз в месяц, показана плановая госпитализация. Больные с диагнозом «пароксизмальная тахикардия» наблюдаются амбулаторно у кардиолога.
Препараты для лечения побираются под ЭКГ-контролем. Чтобы предотвратить переход желудочковой формы в мерцание желудочков назначают β-адреноблокаторы, которые проявляют наибольшую эффективность в сочетании с антиаритмическими средствами.
Как лечить пароксизмальную тахикардию в тяжелых случаях? Врачи прибегают к хирургическому лечению. Оно состоит в деструкции дополнительных путей проведения импульса или очагов автоматизма, радиочастотной абляции, вживлении стимуляторов или дефибрилляторов.
Прогноз, осложнения, возможные последствия
К возможным осложнениям длительного пароксизма с частотой выше 180 ударов в минуту относят:
Приведет ли пароксизмальная тахикардия к сердечной недостаточности, зависит во многом от состояния сердечной мышцы и наличия других изменений системы кровообращения.
Опасны приступы длительностью от 6–8 дней.
Первым признаком развивающейся сердечной недостаточности является напряжение в шее, которое возникает из-за переполнения вен кровью, одышка, усталость, тяжесть и боль в области печени.
Предотвращение рецидивов и меры профилактики
Основная мера профилактики — здоровый образ жизни, который предполагает:
- здоровое питание, с достаточным количеством витаминов, минералов, сокращение в рационе жирных, сладких, острых продуктов;
- исключение из рациона спиртных напитков, кофеинсодержащих напитков, особенно растворимого кофе;
- отказ от курения.
При эмоциональной возбудимости назначают успокоительные препараты.
Для предотвращения приступов больному могут назначить лекарственную терапию:
- при желудочковых пароксизмах — анаприлин, дифенин, новокаинамид, изоптин профилактическими курсами;
- при наджелудочковых пароксизмах — дигоксин, хинидин, мерказолил.
Лекарства назначают, если приступы наблюдаются чаще двух раз в месяц и требуют помощи врача.
Пароксизмальная тахикардия у детей и взрослых: как проявляется и чем лечить
Одним из самых распространенных нарушений ритма сердца является тахикардия, или увеличение частоты сокращений миокарда, доходя до 220 уд./мин. и даже более.
Она может возникать в результате патологических изменений миокарда или под влиянием внешних факторов. Внезапное ее начало и такое же окончание называется в медицине пароксизмом.
Так как данное состояние встречается часто, предлагаю вместе обсудить причины его появления, провоцирующие факторы, способы лечения у детей и взрослых.
Нарушение ритма данного типа не является отдельным заболеванием, а выступает в роли признака ряда кардиопатологий. Приступы учащенного сердцебиения возникают из эктопических очагов возбуждения и замещают нормальное сокращение.
Они имеют различную длительность (могут продолжаться несколько минут или дней), но при этом не теряют ритмичности, что отличает патологию от остальных аритмий.
Генерация импульсов может происходить из предсердий, AV-соединения или желудочков.
Пароксизм: почему возникает и где опасность
Пароксизм — это внезапное возникновение и такое же неожиданное прекращение тахикардии. По этиологии и патогенезу нарушение ритма имеет сходство с залповой экстрасистолией, когда на ЭКГ регистрируется сразу несколько комплексов.
Возможной причиной развития приступов выступает врожденная особенность человека — наличие дополнительных проводящих волокон. У детей и подростков иногда выявляется идиопатическая форма пароксизмальной тахикардии. Ее суть заключается в повышении активности симпатической нервной системы на фоне эмоциональных перегрузок и гормонального дисбаланса.
Обычно начало приступа у пациента отмечается ощущением толчка в сердце с последующей сильной пульсацией. Одновременно больной жалуется на головокружение, давящие боли за грудиной и одышку. Изредка появляются парез, слабость мышц и другая неврологическая симптоматика. По окончании пароксизма может происходить выделение большого количества прозрачной мочи с низким уровнем плотности.
Когда развивается желудочковая тахикардия, следует сразу обратиться за лечением. Острое состояние требует оказания помощи в стационаре под руководством опытного персонала. Если его вовремя не купировать, последствия могут быть тяжелыми. Выраженное нарушение кровотока вызывает отек легких, кардогенный шок, инфаркт, летальный исход.
Какие тахикардии бывают пароксизмальными
По локализации:
- Наджелудочковые (предсердные и атриовентрикулярные). Они регистрируются в 90 % всех случаев. Суправентрикулярная форма нарушения может быть результатом воздействия симпатической нервной системы в стрессовых условиях.
- Желудочковые (бывают у 10 % больных с пароксизмальной тахикардией). Импульс возникает в волокнах Пуркинье или пучка Гиса. Причиной этому становится ряд органических патологий сердца (рубцовые изменения, дистрофия, некроз или воспаление миокарда). Обычно я наблюдаю такой вариант учащенного сердцебиения у мужчин пожилого возраста при гипертензии, ИБС, пороках или миокардите. У женщин она может появляться в постменопаузальный период.
По течению:
- острая;
- хроническая (возвратная);
- непрерывно рецидивирующая — является самой опасной и плохо поддается терапии.
По механизму появления:
- реципрокные (происходят из-за повторения входа импульса и дальнейшего кругового возбуждения);
- эктопические (возникают из определенного очага);
- многофокусные (предусматривают активность из нескольких точек проводящей системы);
- тип «пируэт» (имеет постепенное нарастание и убывание амплитуды).
ЭКГ-признаки
Базовым методом определения пароксизмальной тахикардии является кардиограмма. Так как отклонение можно зарегистрировать только во время приступа, используется холтеровское мониторирование.
В зависимости от локализации эктопического очага картина ЭКГ будет следующая:
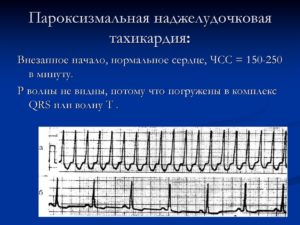
- Предсердная форма нарушения сопровождается неизмененными желудочковыми комплексами, а волна P находится перед ними, но при этом она снижена или деформирована.
- При ритме из AV-соединения предсердный зубец может находиться позади QRS или наслаиваться на него.
- Желудочковая пароксизмальная тахикардия на ЭКГ проявляется значительной деформацией основных комплексов.
Во всех случаях интервалы R-R одинаковы. Но при вентрикулярной тахикардии ЧСС не превышает 180 уд./мин. А наджелудочковая форма протекает с частотой пульса до 220/мин. и даже больше.
Оказание помощи
Лечение пароксизмальной тахикардии должно осуществляться с учетом ее разновидности, причины появления, вероятности развития осложнений и степени нарушения сердечной деятельности.
В моей практике идиопатические варианты, независимо от локализации, имеют благоприятное течение и прогноз. Такие формы хорошо купируются антиаритмическими средствами.
Госпитализация требуется при любом виде эктопии, идущей от желудочков, и при других видах аритмии, которые грозят перерасти в мерцание или могут вызвать сердечную недостаточность.
Устранение приступа
Протокол лечения пароксизмальной тахикардии включает в себя:
- антиаритмические средства;
- гликозиды;
- бета-блокаторы;
- «Лидокаин»;
- адреномиметики;
- соли калия (при суправентрикулярных нарушениях);
- соли магния (при желудочковых).
Поскольку пароксизмальная тахикардия в большинстве случаев является признаком другого заболевания, купирование должно проводиться одновременно с устранением основной проблемы.
В тяжелых случаях используются электроимпульсная терапия или оперативное вмешательство (радиочастотная абляция, механическое иссечение дополнительных путей проведения, криогенное или лазерное воздействие на участки возбуждения).
Согласно последним исследованиям, рекомендуется не применять антиаритмики I поколения ввиду множества побочных эффектов. Лучше выбирать для купирования приступа бета-блокаторы. Хорошее действие при такой патологии оказывает «Соталол», так как сочетает угнетение b-рецепторов и основные свойства «Амиодарона».
Лечение при тахикардии у детей
Все действия, направленные на восстановление ритма, независимо от его происхождения, у новорожденного следует проводить в условиях стационара. Снимать приступ и у ребенка постарше следует таким образом:
- вагусная стимуляция (переворот головой книзу, надавливание в течение 30 секунд на область эпигастрия, вызывание рвоты), лучше всего таким способом устраняется пароксизмальная предсердная тахикардия;
- введение «АТФ» внутривенно;
- использование «Кордарона» и «Дигоксина» при наджелудочковой форме;
- желудочковый пароксизм купируется «Лидокаином».
Народное лечение
Все методы, предлагаемые народной медициной, могут выступать только в качестве дополнительных наряду с выполнением прочих рекомендаций. Используют травы и сборы из них, которые вызывают седативное действие (ромашка, мята, зверобой, пустырник), продукты пчеловодства (перга, мед, подмор) и гомеопатия.
Хочу порекомендовать тем, кто страдает от пароксизмальной тахикардии, предпринимать все возможные меры по увеличению вагусного влияния и снижению активации симпатической нервной системы. Для этого следует:
- практиковать медитацию, заниматься йогой;
- развивать стрессоустойчивость;
- сократить потребление кофе, крепкого чая, энергетических напитков;
- снизить использование острых приправ;
- заняться лечебной физкультурой;
- при развитии приступа надавить на глазные яблоки, натужиться, закрыть нос и рот и одновременно попытаться вдохнуть.
Самостоятельно воздействовать на вагус механическим путем можно только при условии появления наджелудочковой тахикардии.
Ко мне на прием пришел молодой мужчина 30 лет с жалобами на приступы сердцебиения, которые сопровождаются головокружением, одышкой и болезненным ощущением в груди.
Занимается спортом, но не отмечается учащения пароксизмов при увеличении физической нагрузки. На ЭКГ отклонений не обнаружено, эхоКГ показала нормальное состояние миокарда.
После холтеровского мониторирования был поставлен клинический диагноз предсердной тахикардии с ЧСС = 130—140 уд./мин.
Было проведено лечение «Верапамилом» (внутривенное введение при затянувшемся приступе) и показана методика массажа сонной артерии. Через 5 месяцев пароксизмы практически не отмечались, а единичные случаи быстро устранялись вагусной стимуляцией.
