Приска 2. Пренатальный скрининг второго триместра на патологии у плода
Содержание
Пренатальный скрининг трисомий (PRISCA)

Пренатальный скрининг трисомий – комплексные неинвазивные исследования I и II триместров беременности, включающие сбор анамнеза, УЗИ, лабораторные тесты и последующий автоматизированный расчет риска хромосомных аномалий.
Обследования назначаются всем беременным на сроке 11-14 и 15-20 недель, результат позволяет оценить необходимость более трудоемких процедур, в том числе инвазивных. Биоматериалом является венозная кровь. Лабораторные исследования проводятся с помощью иммуноферментных методов.
Границы нормы для каждого теста определяются сроком гестации, количеством плодов. Итоги подготавливаются за 1 день.
Пренатальный скрининг трисомий – комплексные неинвазивные исследования I и II триместров беременности, включающие сбор анамнеза, УЗИ, лабораторные тесты и последующий автоматизированный расчет риска хромосомных аномалий.
Обследования назначаются всем беременным на сроке 11-14 и 15-20 недель, результат позволяет оценить необходимость более трудоемких процедур, в том числе инвазивных. Биоматериалом является венозная кровь. Лабораторные исследования проводятся с помощью иммуноферментных методов.
Границы нормы для каждого теста определяются сроком гестации, количеством плодов. Итоги подготавливаются за 1 день.
Биохимический пренатальный скрининг трисомий первого триместра включает определение свободного бета-ХГЧ, PAPP-A. Обследование второго триместра состоит из теста на ХГЧ, АФП и свободный эстриол. Исследуемые соединения – гормоны, белки – вырабатываются тканями плаценты и плода.
Их уровень в крови беременной определенным образом изменяется в течение 9 месяцев, отражает особенности развития и вероятность хромосомных аномалий у будущего ребенка, функционирование фетоплацентарного комплекса. Преимуществом данных комплексных обследований является информативность и экономичность процедуры анализа.К ограничениям относится невысокая специфичность, невозможность применения при вынашивании более двух детей.
Показания
Обследования выполняются для определения вероятности хромосомных патологий будущего ребенка – синдрома Эдвардса, Дауна, Патау.
Во втором триместре помимо трисомий определяется риск развития дефекта нервной трубки, редких врожденных заболеваний. Диагностика рекомендована всем беременным согласно приказу №572н Министерства Здравоохранения РФ от 01.11.2012.
Выполняется в сроки с 11 по 14 и с 15 по 20 неделю. Для скрининга имеются особые показания:
- Возраст более 35 лет. Возможность наличия хромосомных аномалий у плода возрастает пропорционально возрасту беременной.
- Осложнения предыдущих беременностей. Самопроизвольные аборты, тяжелые осложнения рассматриваются как основание для более тщательного контроля процесса вынашивания.
- Предрасположенность к врожденным патологиям. Вероятность нарушений строения хромосом и пороков развития выше, если наследственные заболевания есть у кровных родственников; хромосомные болезни и пороки развития – у ранее рожденных детей, невыношенных плодов.
- Влияние вредных факторов. После инфекций, радиационного облучения, приема препаратов с тератогенным действием чаще диагностируются врожденные заболевания.
При нормальных результатах бета-ХГЧ и PAPP-A на сроке 11-14 недель допустимо сократить комплекс биохимических исследований второго триместра, используя только определение альфа-фетопротеина (АФП) с целью выявления нарушенного формирования нервной трубки плода. Полный «тройной тест» особенно целесообразен, если первый пренатальный скрининг не проводился, выполнялся позже рекомендуемого срока или если были получены пограничные значения тестов.
Подготовка к анализу
Кровь забирается из локтевой вены. Процедуру сдачи биоматериала предпочтительно производить утром. Специальной подготовки не требуется, но стоит соблюсти общие рекомендации:
- Выдержать период голода 8-12 часов. Допустимо сократить его до 4-6 часов, отказавшись от жирных продуктов при последнем приеме пищи. Пить чистую воду разрешено в привычном режиме.
- Сообщить врачу о принимаемых лекарствах за неделю до пренатального скрининга. По необходимости препараты будут отменены на время диагностики или их влияние будет учтено при интерпретации итоговых значений.
- Исключить прием алкогольных напитков, интенсивную физическую нагрузку, воздействие факторов стресса за сутки до процедуры.
- Инструментальные обследования (УЗИ, КТГ и другие) проводить после сдачи крови.
- За полчаса воздержаться от курения.
В герметичных пробирках кровь доставляют в лабораторию, центрифугируют, выводят факторы свертывания. Полученная сыворотка подвергается иммуноферментным исследованиям. Анализ и обработка данных занимают 1 день.
Нормальные значения
После обследования составляется заключение с отметкой количественных показателей, отражающих частоту патологии при схожих данных. Пороги для определения групп риска условны. Границы нормы для программы PRISCA составляют:
- Синдром Дауна – 1/250 и менее.
- Синдром Эдвардса – 1/100 и менее.
- Синдром Патау – 1/100 и менее.
- Дефект нервной трубки – МоМ АФП не более 2,5.
Результаты интерпретируются с учетом данных УЗИ, наличия факторов риска. Необходимость направления беременной на медико-генетическую консультацию, проведения инвазивной диагностики определяется индивидуально.
Повышение показателя
Повышение показателей выявляет вероятность врожденных болезней у будущего ребенка. Причинами отклонения результата от нормы являются:
- Трисомии. Вероятность синдрома Дауна, Эдвардса, Патау определяется по отклонениям в показателях лабораторных тестов (определенные маркеры выше или ниже нормы), УЗИ (оценивается толщина воротникового пространства, наличие носовой кости).
- Дефект нервной трубки плода. Объективная вероятность патологии уточняется по увеличенной концентрации АФП, по данным УЗИ.
- Осложнения беременности. Причиной определения риска хромосомных нарушений может стать высокий/низкий уровень сывороточных маркеров, спровоцированный дисфункцией плаценты, угрозой самопроизвольного прерывания беременности.
Лечение отклонений от нормы
Пренатальный скрининг трисомий выявляет до 95% хромосомных аномалий, позволяет провести отбор беременных, которым целесообразно назначать инвазивные диагностические процедуры, связанные с риском прерывания (амниоцентез, биопсию ворсин хориона).
Результаты не могут быть основой для постановки диагноза или рекомендации прервать беременность. Интерпретация показателей – сложный процесс, требующий учета данных анамнеза, результатов лабораторных тестов и ультразвукового исследования.
За консультацией необходимо обратиться к акушеру-гинекологу, генетику.
Пренатальный скрининг беременности
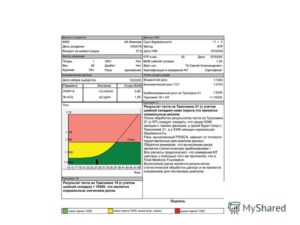
Комплексный пренатальный скрининг 1 триместра беременности – это комплекс исследований, который должен быть проведен каждой беременной женщине в сроке беременности с 11 недель до 13 недель и 6 дней. Его цель – выявить группу риска по развитию хромосомных аномалий у плода, а также врожденных пороков развития у плода.
Для того, чтобы оценка полученных показателей была максимально информативной, используются 2 метода диагностики – ультразвуковое исследование и биохимический анализ крови с определением уровня β-ХГЧ и РАРР-А, а также расчетом рисков при помощи программы PRISCA.
PRISCA – это компьютерная программа, так называемый «калькулятор» для расчета рисков по нескольким критериям.
Ультразвуковое исследование должно проводиться специалистом, обладающим правом проводить раннюю диагностику врожденных пороков развития, на аппарате экспертного класса, чтобы снизить вероятность ошибки. По данным УЗИ рассчитывается точный срок беременности, не только в неделях, но и в днях.
Например, заключение может выглядеть так: «Маточная беременность, 12 недель + 4 дня». Указывается количество плодов в матке, наличие частей плода, которые могут быть визуализированы на таком сроке, копчико-теменной размер плода (КТР) и толщина воротникового пространства (ТВП).
Это те показатели, которые имеют значение при интерпретации биохимического анализа, и которые сами по себе могут указывать на настороженность в плане каких-либо отклонений у плода.
Например, увеличение толщины воротникового пространства может указывать на хромосомные патологии, такие как синдром Дауна, либо на шейную гигрому, что также является прогностически неблагоприятным признаком. Все отклонения, которые специалист видит на УЗИ, он должен подробно задокументировать в заключении.
После этого пренатальный скрининг трисомий 1 триместра беременности переходит во вторую фазу – биохимический анализ крови на маркеры патологий.
Анализы крови измеряют два вещества, которые присутствуют в крови всех беременных женщин:
- Связанный с беременностью белок плазмы-A (PAPP-A) — белок, вырабатываемый плацентой на ранних сроках беременности. Аномальный уровень в сроке с 8 по 14 неделю беременности связан с повышенным риском хромосомной аномалии.
- Хорионический гонадотропин человека (ХГЧ) — гормон, вырабатываемый плацентой на ранних сроках беременности. Аномальные уровни также преимущественно связаны с повышенным риском хромосомной аномалии.
Скрининг в первом триместре
Иногда пренатальная диагностика (биохимический скрининг) при беременности показывает отклонение параметров от нормы на том или ином сроке, которые указывается в референтных значениях для каждой лаборатории.
Если скрининг в первом триместре является ненормальным, для точного диагноза могут потребоваться дополнительные исследования, такие как отбор ворсин хориона, амниоцентез или другие инвазивные процедуры.
Но одни только биохимические маркеры отклонений не являются показанием для инвазивной диагностики, и тем более, для прерывания беременности и вообще постановке такого вопроса.
Однако консультация генетика обязательно должна быть проведена у беременной, у которой зафиксированы те или иные отклонения от нормы или в биохимическом анализе, или по данным ультразвукового исследования.Скрининг в первом триместре не является точным на 100 процентов. Это всего лишь скрининг-тест, чтобы определить, существует ли повышенный риск развития врожденного дефекта у плода. Это также помогает идентифицировать женщин, которые могут нуждаться в дополнительном тестировании или мониторинге во время беременности.
Получая любой скрининг, в том числе, пренатальный скрининг 1 триместра беременности, помните, что есть вероятность ложноположительных или ложноотрицательных результатов:
- Ложноположительные результаты возникают, когда у женщин, результаты которых показывают высокий риск хромосомной аномалии, появляются здоровые дети;
- Ложноотрицательные результаты — это когда женщины с низким риском имеют ребенка с хромосомной аномалией.
Тем, кому не показан высокий риск в первом триместре, все еще предлагается пренатальный скрининг беременности во втором триместре. Этот скрининг, который состоит из дополнительных анализов крови, проверяет хромосомные аномалии и дефекты нервной трубки и помогает подтвердить результаты скрининга первого триместра или опровергнуть их.
Скрининг вo втором триместре
Во втором триместре, помимо ультразвукового скрининга, проводится биохимический анализ с определением трех показателей – ХГЧ, АФП и свободного эстриола. Поэтому скрининг так и называется – тройной тест второго триместра. Анализ проводится на 15-20 неделе беременности.
Уровень АФП, или альфа-фетопротеина, зависит от нескольких факторов – состояния кишечника плода, его почек и печени, и состояния плаценты.
Эти структуры, особенно эпителий кишечника и клетки печени плода являются основными местами синтеза альфа-фетопротеина. Поэтому изменения уровня этого вещества отражает возможные проблемы именно со стороны формирования этих структур.
Поэтому уровень АФП используется как неспецифический маркер состояния плода и фетоплацентарного комплекса.
Свободный эстриол также является одним из маркеров нормально протекающей беременности, поскольку является главным эстрогеном при гестации, влияя на множество процессов при беременности.
Важна комплексная оценка этих показателей, потому что изолированное определение того или иного маркера не обладает высоким уровнем специфичности, в отличие от комплексной оценки.
Так, например, сочетание сниженного уровня свободного эстриола при повышенном уровне ХГЧ и АФП может указывать на вероятное развитие задержки развития внутриутробного плода и таких осложнений беременности, как преэклампсия и преждевременная отслойка плаценты.
Всегда интерпретировать результаты должен только специалист – акушер-гинеколог или генетик
Расшифровка результатов скрининга 2 триместра: нормы УЗИ

Расшифровка результатов процедур скрининга 2 триместра помогает выявить возникновение риска рождения младенца с хромосомной болезнью, с дефектом нервной трубки или другой патологией.
Скрининг 2 триместра также является подходящим моментом для обследования уровня гормонов плода, в частности гормонов печени и плаценты, за счет чего удается получить подробные данные о развитии будущего малыша.
Особенности проведения скрининга 2 триместра
Перинатальный скрининг второго триместра – расшифровка этого непонятного для будущих мам наименования может звучать проще: проведение комплексного обследования плода с возможностью выявления патологий на генном и хромосомном уровне.
Назначают второй скрининг на протяжении второго триместра беременности.
Но, несмотря на то, что идеальным периодом для его прохождения является срок 16 – 18 недель, будущие мамы могут проходить его, начиная с 14 недельного срока беременности по 20.
Состоит данный вид комплексного обследования обязательно из УЗИ (при необходимости с допплером) и тройного биохимического скрининг-теста.
Скрининг 2 триместра считается дополнительным обследованием. Если врач, ведущий беременность, видит, что положение будущей мамы в норме, второй скрининг может и не понадобиться.В большинстве случаев эта комплексная процедура проводится на платной основе, но это не уменьшает количество желающих пройти 2 скрининг и получить подтверждение того, что их будущий ребенок здоров.
На первом этапе проводится УЗИ. Расшифровка его результатов позволяет получить информацию об общем состоянии будущего ребенка и уточнить срок беременности.
Если при прохождении УЗИ врач выявил в развитии плода отклонения от нормы, то беременной назначают УЗИ с доплером.
Данный тип процедуры позволяет судить о проходимости кровеносных сосудов. Таким методом исследуют маточно-плацентарный кровоток, кровоток артерий пуповины, а также кровоток головного мозга плода.
При этом опытные специалисты утверждают, что для получения точного диагноза отклонения от нормы беременная должна пройти УЗИ с доплером два раза, второй раз – через две недели и лучше всего на другом аппарате.
READ Виды скрининга новорожденных
После прохождения УЗИ второго триместра, в тот же день, делается биохимический анализ крови.
Беременная сдает кровь из вены для «тройного теста», полученные результаты которого позволяют определить в крови уровень следующих веществ:
- ХГЧ (хорионический гонадотропин) – гормон. Присутствует лишь у беременных женщин. Именно ХГЧ позволяет узнать о наступлении беременности с применением домашнего экспресс-теста;
- АФП (альфа-фетопротеин) – белок. В необходимом количестве обеспечивает защиту развивающемуся младенцу от риска возникновения угрозы со стороны материнского иммунитета;
- НЭ (свободный, несвязанный или неконъюгированный эстриол) – представляет собой стероидный гормон. Основной эстроген, способствующий нормальному обмену веществ между двумя организмами – мамы и ребенка.
Расшифровка результатов УЗИ второго скрининга
Так как обычное ультразвуковое обследование второго триместра может поставить под сомнение нормальное развитие плода, будущей маме назначают УЗИ с доплером.
Процедура не требует особой подготовки, поэтому допплерометрия или допплерография может быть пройдена в любое удобное время.
УЗИ допплерометрия и допплерография – обе эти процедуры позволяют провести оценку кровотока.
Все данные визуализируются на экране в виде графического и цветового изображения кривых скоростей, только при проведении допплерографии запись регистрируется на ленте, что позволяет после лечения проконтролировать изменение кровотока в худшую или лучшую строну.
Расшифровка результатов УЗИ второго триместра с доплером может носить следующий характер:
- оценку кровотока маточных сосудов;
- оценку артерий пуповины;
- оценку среднего сосуда головного мозга плода.
Оценка состояния маточных сосудов происходит с применением ИР (индекса резистентности).
Специалист определяет состояние кровотока в правой и левой артерии матки, при оценке лишь одной из них результаты получаются ложными и далекими от нормы, что может впоследствии серьезно навредить маме и ее малышу.
:
Указанный факт объясняется тем, что при гестозе (токсикоз) кровоток нарушается лишь в одной артерии.
На этот счет существует следующая теория: если кровоток нарушен в правом сосуде матки, значит, у будущей мамы токсикоз может появиться в третьем триместре беременности.READ Что такое неонатальный скрининг новорожденного?
Очень часто поздний гестоз сопровождают негативные вытекающие последствия. На сроке 20 недель средний ИР маточных сосудов может равняться 0,52; допустимый ИР составляет 0,37 – 0,70.
Обследование сосудов пуповины выполняется при двух условиях: первое – плод находится в спокойном состоянии; второе – сердечный ритм составляет 120 – 160 уд./мин.
Данный факт обусловлен тем, что в случае отклонения результатов ЧСС от необходимых норм происходит снижение или повышение индекса резистентности в артериях пуповины.
Пуповина имеет три основных кровеносных сосуда: 1 вена и 2 артерии. Цель УЗИ – выявить возможную аномалию в виде 1 артерии и 1 вены.
В данном случае плод будет испытывать дефицит кислорода и питания, что отрицательно отразится на росте и развитии будущего ребенка.
В конкретных случаях происходит адаптация плода под подобные условия, в результате рождаются здоровые младенцы, но с небольшим весом.
:
Если функционирует один сосуд, в котором нарушен кровоток, на положительный исход вынашивания и родов надеяться не стоит.
Беременной нужно срочно пройти по направлению врача экспертное ультразвуковое обследование и сдать кровь на хромосомные аномалии.Патология средней артерии головного мозга заставляет страдать будущего младенца: определяется его плохое самочувствие по уровню снижения ПИ (пульсационный индекс) в сосудах мозга.
Если у ребенка наступает кровоизлияние в череп, то происходит повышение ИР в артериях мозга. На 20 неделе беременности средняя норма ПИ в мозговой артерии составляет 1,83; допустимый показатель равняется 1,36 – 2,31.
Расшифровка результатов «тройной скрининг-тест»
Получая результаты анализа крови из вены, специалисты сопоставляют их с установленными нормами текущего триместра, на основании чего судят о протекании беременности, и состоянии здоровья будущего ребенка.
Нормы ХГЧ второго скрининга на сроке:
- 16 недель: 10 000 – 58 000 нг/мл;
- 17-18 недель: 8 000 – 57 000 нг/мл;
- 19 недель: 7 000 – 49 000 нг/мл.
Незначительные отклонения ХГЧ от нормы при прохождении скрининга второго триместра не несут диагностической ценности.
READ Зачем делают скрининг в 1 триместре?
Если биохимический анализ выявил повышенный уровень ХГЧ, то данный факт может говорить о многоплодной беременности.
В данном случае проведение «тройного скрининг теста» вообще не имеет смысла, так как все результаты будут завышены.
:
Также причина повышения этого гормона в крови может сводиться к наличию хромосомной патологии плода или сахарного диабета у беременной.
Если биохимический анализ выявил пониженный уровень ХГЧ во втором триместре беременности, это может быть симптомом хромосомной аномалии или замершей беременности.
Нормы АФП (альфа-фетопротеина) на сроке:
- 12 – 14 недель: 15 – 60 ед./мл;
- 15 – 19 недель: 15 – 95 ед./мл;
- 20 недель: 27 – 125 ед./мл.
Отклонение АФП от нормы в виде понижения выработки белка в ЖКТ и печени плода дает повод предположить развитие синдрома Дауна или Эдвардса, а также неправильно указанный срок беременности.
Повышенный уровень АФП считается признаком патологии развития нервной трубки, черепно-мозговой или пупочной грыжи, некроза печени, возникнувшего по причине вирусной инфекции.
Нормы НЭ (свободный эстриол) на сроке:
- 13-14 недель: 5,7 – 15 нг/мл;
- 15-16 недель: 5,4 – 21 нг/мл;
- 17-18 недель: 6,6 – 25 нг/мл;
- 19-20 недель: 7,5 – 28 нг/мл;
Если биохимический скрининг-тест обнаружил отклонение НЭ от нормы в виде повышения его уровня в крови беременной, то это может быть симптомом многоплодной беременности, большого размера плода или нарушения работы печени.
Если биохимический тест определил понижение НЭ, то тогда возможная причина кроется в приеме антибиотиков, инфицировании плода, патологии развития или в плацентарной недостаточности.
Но даже если биохимический анализ и покажет отклонение эстриола от нужных результатов, не стоит без дополнительных исследований воспринимать данный факт как прямое указание на наличие патологии у плода.
Только по совокупности результатов и с применением сравнения показателей всех анализов в динамике можно будет судить о последствиях.Вы здесь:
20011 0
Когда и как делают скрининг 2-го триместра беременности: таблицы показателей нормы и болезни

Скрининг во 2-м триместре — обязательное исследование плода, которое проходит каждая беременная. Процедура назначается с 19-й по 23-ю неделю беременности.
Показания и противопоказания к процедуре
По срокам проведения второй скрининг выпадает на период 19–23 недель. Исследование считается комплексным, так как беременная проходит УЗИ и сдает биохимический анализ крови. Иногда женщина может отказаться от анализа крови. Но существуют медицинские показания, по которым кровь обязательно сдают на экспертизу:
- возраст будущей мамы более 35 лет;
- стоит угроза по прерыванию беременности;
- если у женщины другие беременности заканчивались выкидышами, плод замирал, случались преждевременные роды, рождение мертвого ребенка;
- беременная употребляла запрещенные медикаменты при вынашивании ребенка;
- будущая мать страдает наркоманией, алкоголизмом или курит;
- мама и папа ребенка связаны кровным родством;
- у женщины выявлено онкологическое заболевание;
- беременная работает в тяжелых условиях труда;
- у одного из родителей диагностировали заболевание генетического характера, к примеру, сахарный диабет;
- первый раз анализ крови и УЗИ-обследование показали врожденное заболевание у плода;
- будущая мать перенесла инфекционную или вирусную болезнь до 19 недель;
- беременная ранее облучалась;
- ближайшие родственники женщины страдают хромосомными заболеваниями, или у семьи рождался ребенок с такой патологией.
УЗИ, биохимический гемотест в 19–22 недели делают в целях раннего определения синдрома Дауна, болезни Эдвардса, распространенных хромосомных патологий.
Когда беременной делают второй скрининг
Перинатальное скрининговое обследование 2-го триместра назначается с 19-й по 22–23-ю неделю. Обследование включает исследование частей плода ультразвуком вместе с анализом крови при особых показаниях.
Лучше делать скрининг 2-го триместра как можно раньше.
Нельзя игнорировать срок беременности, так как биохимический анализ после 24-й недели уже будет неинформативен.
Как подготовиться к УЗИ
Подготовка к скринингу во втором триместре аналогична диагностике на 11–12 неделях, первому УЗИ и анализу крови при беременности:
- За сутки до скрининга 2-го триместра не разрешается есть много жирного, острого, жареного и продуктов, которые провоцируют сильное газообразование. При этом при сильной жажде можно пить воду перед вторым скринингом. В противном случае результаты анализа крови и УЗИ могут быть недостоверными.
- Нельзя перед ультразвуковым скринингом 2-го триместра и сдачей крови волноваться и нервничать. Гормон норадреналин, который выделяется при стрессе, негативно сказывается на результатах анализов.
Как проходит обследование
Сначала беременная проходит ультразвуковую диагностику. Процедура полностью безболезненна и безвредна для плода. УЗИ на 2-м скрининге делается для соотношения установленных норм показателей измерения частей тела и органов плода с индивидуальными результатами обследования у беременных.
Женщину укладывают на кушетку. Предварительно стелется одноразовая пеленка. После беременная оголяет живот. Врач наносит специальный гель для УЗИ, который усиливает проникновение ультразвуковых волн. По завершении скрининга 2-го триместра женщина вытирает живот салфетками или одноразовой пеленкой.
После проведения обследования трансабдоминальным датчиком с ультразвуком беременная идет в лабораторию сдавать кровь. Когда исследования пройдены, остается ждать расшифровку результатов. Обычно женщину просят прийти за медицинским заключением через неделю.
К просмотру видеообзор специалиста:
Расшифровка результатов исследования
Врачи в основном смотрят результаты УЗИ на 2-м скрининге. Биохимический анализ крови назначается при особых показаниях, когда у будущей матери выявлены риски на скрининге в первом триместре. В результатах УЗИ 2-го скрининга указывают внешние данные ребенка: размеры всех частей тела, рост, вес, количество плодов в матке.
После анализа внешних данных сонолог переходит к фетометрии, оценке анатомического строения плода при скрининге 2-го триместра. Обследуются кости ребенка, измеряется длина конечностей, определяется состояние внутренних органов и их развитость.
Именно в середине беременности будущие родители узнают пол ребенка.
Вес и рост плода
Одним из важных показателей в результатах второго скрининга считается вес и рост ребенка:
- Очень низкий вес часто сопоставляют с пищевым голоданием и гипоксией плода. Из-за этого следует нарушение развития роста и набора веса. Поэтому беременность замирает.
- Маленький вес, который не соответствует сроку, показывает возможные хромосомные заболевания: синдром Дауна, Эдвардса.
- Чересчур большой вес характерен для патологий центральной нервной системы. Еще признак может указывать на внутренние отеки при гемолитической болезни, когда кровь ребенка несовместима с материнской.
По УЗИ 2-го триместра показатели нормы роста и веса смотрят по таблице с расшифровкой:
| Недели | Рост в сантиметрах | Вес в граммах |
| 18 | 14,2 | 190 |
| 19 | 15,3 | 240 |
| 20 | 25,8 | 300 |
Длина кости носа
Длина кости носа ребенка взаимосвязана с физическим развитием. При несоответствии параметра нормам беременную отправляют обследоваться на наличие хромосомных заболеваний у плода. К 20–21-й неделе беременности на 2-м скрининговом УЗИ кость носа в среднем по длине достигает 7 миллиметров.
Бипариетальный размер головы — БПР
Показатель БПР на 2-м скрининге указывает на расстояние от одного виска головы до другого. Данная линия соединяет теменные косточки. Она должна быть перпендикулярна линии, которая проводится между лбом и затылком. Параметр характеризует точный срок беременности.
При отличии индивидуальных параметров от установленной нормы возможны следующие диагнозы:
- Большой БПР соотносится с другими конечностями. При равномерном распределении параметров диагностируют крупного ребенка, что нехорошо для естественных родов.
- Синдром задержки внутриутробного развития ставят тем, у кого БПР отстает от нормы в несколько раз.
- Гидроцефалия выявляется на скрининге во 2-м триместре, если увеличен БПР, размер лба и затылка вместе с окружностью головы плода. Болезнь возникает из-за поражения инфекцией.
- Микроцефалию диагностируют при заниженных показателях БПР, ОГ и ЛЗР. Для заболевания характерна небольшая масса мозга с последующей отсталостью в умственном развитии.
Значения нормы БПР в таблице, которые рассматриваются в результатах УЗИ 2-го скрининга:
| Недели | Норма | Нижний параметр в миллиметрах | Верхний параметр в миллиметрах |
| 18 | 42 | 37 | 47 |
| 19 | 45 | 41 | 49 |
| 20 | 48 | 43 | 53 |
Лобно-затылочный размер — ЛЗР
При УЗИ на 2-м скрининге оценивается лобно-затылочный размер, расстояние между лбом и затылком. Соединительная линия промеж лобной и затылочной кости в норме проходит через центр головы и становится перпендикулярной линии, которая проводится от одного виска до другого.
ЛЗР всегда оценивают вместе с БПР. После устанавливают диагноз при отклонении от нормативов. Рассмотрим нормы параметра на 2-м скрининге по неделям беременности:
| Недели | Параметры нормы, оцениваются в миллиметрах | Нижний уровень | Верхний уровень |
| 18 | 54 | 49 | 59 |
| 19 | 58 | 53 | 63 |
| 20 | 62 | 56 | 68 |
Окружность и форма головы
Кроме БПР с ЛЗР, сонолог измеряет форму и окружность головы ребенка. Полностью здоровый ребенок на 2-м скрининговом УЗИ имеет округлую форму головы. Другие формы считаются отклонением. В норме окружность головы к 20 неделям беременности равняется 170 миллиметрам.
Длина бедра, голени, плеча и предплечья
Расчет размеров бедер, голеней, плеч и предплечья обязателен. Сонолог назначает дополнительное обследование при сильном укорочении конечностей и несоответствии длины рук с ногами. Рассмотрим таблицу с нормами показателей длины конечностей ребенка на скрининге 2-го триместра:
| Длина показателя | Недели | Норматив в миллиметрах | Нижний уровень | Верхний уровень |
| Бедро | 18 | 27 | 23 | 31 |
| 19 | 30 | 26 | 34 | |
| 20 | 33 | 29 | 37 | |
| Голень | 18 | 24 | 20 | 28 |
| 19 | 27 | 23 | 31 | |
| 20 | 30 | 26 | 34 | |
| Плечо | 18 | 20 | 17 | 23 |
| 19 | 23 | 20 | 26 | |
| 20 | 26 | 22 | 29 | |
| Предплечье | 18 | 24 | 20 | 28 |
| 19 | 27 | 23 | 31 | |
| 20 | 30 | 26 | 34 |
Окружность живота
Синдром задержки внутриутробного развития выявляется по окружности живота. При отставании от средних норм врач ставит этот диагноз. При нормальном развитии на скрининге 2-го триместра окружность живота плода в среднем составляет 15 сантиметров.
Индекс амниотической жидкости — ИАЖ
ИАЖ отвечает за показатель объема околоплодных вод в пузыре. В норме к 20-й неделе они составляют 140–214 миллиметров.
При низком индексе на втором скрининговом УЗИ врач ставит маловодие и угрозу инфицирования. При высоком индексе возникает риск неправильного предлежания плода и мертворождения из-за свободного течения: ребенок может запутаться в пуповине и задушиться.
К просмотру как выглядит ребенок на УЗИ:
Биохимический скрининг
Биохимический скрининг крови во 2-м триместре делается платно по показаниям. Тест считается тройным, так как определяются 3 главных маркера:
- Альфа-фетопротеин. Зародыш вырабатывает этот белок с 5 недель. задача вещества — транспортировка полезных микроэлементов и защита ребенка от агрессивной реакции материнского иммунитета. Норма содержания гормона к 20-й неделе — в пределах 27–125 единиц на миллилитр.
- Свободный эстриол. Еще до оплодотворения вырабатывается в яичниках, но в малом количестве. В беременность уровень свободного эстриола возрастает из-за синтеза в плаценте и печени ребенка. Гормон готовит организм будущей мамы к лактации. ХГЧ и свободный эстриол всегда измеряются в начале срока. Норма — 7,6–27 единиц нмоль на литр.
- ХГЧ. Гормон синтезируется только у беременных. Большая концентрация наблюдается в первом триместре. К 21-й неделе показатель снижается до предела 1,6–59 микроскопических единиц на миллилитр.
Помимо главных перечисленных параметров, при биохимическом скрининге 2-го триместра исчисляется ингибин А в МоМ-коэффициентах. Его индекс при нормальном внутриутробном развитии равняется 2 МоМ. Этот коэффициент считается степенью отклонения полученной информации от средних значений.
Возможные заболевания по результатам биохимического анализа
Цель биохимического анализа крови заключается в определении у ребенка хромосомных заболеваний. При синдроме Дауна характерным признаком считается повышенный уровень ХГЧ на скрининге 2-го триместра и снижение содержания в крови других гормонов.
АФП, показатель ЕЗ или свободный эстриол повышаются при наличии синдрома Меккеля и некроза печени. ХГЧ при этом в норме. АФП и другие параметры снижаются ниже установленной нормы при синдроме Эдвардса.
Свободный эстриол снижается после курса антибиотиков, при развитии внутриутробной инфекции и плацентарной недостаточности. Беременной могут назначить амниотест, прокол в брюшной стенке для взятия образца околоплодной жидкости. Это делается для точного подтверждения или опровержения ранее поставленных диагнозов.
Патологии, которые могут быть выявлены
Во 2-м триместре скрининг при беременности делается в профилактических целях для обнаружения хромосомных патологий. На УЗИ обнаруживают такие патологии, как синдром Дауна и Эдвардса.
В первом случае характерным признаком выступает носовая кость, которая при болезни значительно меньше нижней границы нормы. Во втором случае рассматривают вес ребенка: при заболевании он очень маленький. Рассмотрим другие возможные патологии:
- Трисомия 13, или синдром Патау, — редкое заболевание, которое на УЗИ во втором триместре определяется при неправильном формировании черепа, деформации стоп, кистей, нарушениях в структуре головного мозга.
- Спина Бифида, расщепление позвоночника, на ультразвуковой диагностике показывается в виде незамкнутых позвонков сзади. Деформация происходит из-за нарушенного формирования нервной трубки.
- Анэнцефалия диагностируется обычно в первом триместре. Но, если исследование было пропущено, внутриутробный порок выявляется на 2-м скрининге. На УЗИ у ребенка частично или полностью отсутствуют мозговые доли.
- Синдром Шерешевского-Тернера на пренатальном ультразвуковом скрининге 2-го триместра характеризуется широкой грудной клеткой, искривлением конечностей, короткими пальцами, отечностью, низкой массой тела и маленьким ростом.
- Синдром Клайнфельтера при ультразвуковой диагностике выявляется редко. Но, если врач заподозрил патологии, он направит беременную пройти амниоцентез.
Что может повлиять на результаты
Результаты перинатального скрининга 2-го триместра зависят от:
- Ошибки в определении сроков беременности.
- Наличия у беременной вредных привычек (чаще курение).
- Периодических стрессов.
- Вынашивания нескольких плодов. В этом случае норма гормонов рассчитывается индивидуально для двойной, тройной беременности.
- Приема гормональных средств в период вынашивания.
- Гормонального фона, меняющегося из-за возраста матери больше 35 лет.
- Наступления беременности после ЭКО. Перед этим проводится гормональная терапия, результаты которой сохраняются до 2-го скрининга.
- Выраженного ожирения. Болезнь продуцирует женские половые гормоны, которые изменяют состав крови.
Скрининг во 2-м триместре — ответственная процедура, от которой беременной лучше не отказываться. От этого зависит здоровье и дальнейшее развитие ребенка.
Предлагаем посмотреть ответы на частые вопросы по теме 2-го триместра в интервью с врачом:
