Ревакцинация АКДС после мононуклеоза
Содержание
Инфекционный мононуклеоз у детей: что нужно знать родителям об этой патологии
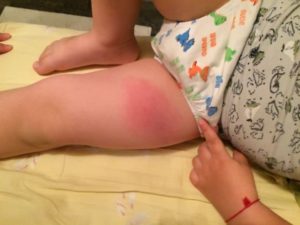
Инфекционный мононуклеоз или моноцитарная ангина в настоящее время диагностируется все чаще, даже в развитых европейских странах и, несмотря на малую устойчивость вируса в окружающей среде.
Это заболевание представляет собой инфекционный процесс, который проявляется:
- увеличением различных групп лимфоузлов (генерализованной лимфоденопатией);
- лихорадкой;
- гнойной ангиной;
- гепатоспленомегалией (увеличением печени и селезенки);
- характерными изменениями показателей гемограммы (клинического анализа крови).
У детей раннего возраста (до двухлетнего возраста) эта патология регистрируется крайне редко, поэтому часто не диагностируется.
В подростковом возрасте этот инфекционный процесс может принимать форму длительного, даже изнурительного заболевания со стойким снижением иммунной реактивности, а при несвоевременной диагностике и лечении может принимать хроническое течение.
Чаще болеют инфекционным мононуклеозом дети от 3 до 16 лет.
Важно знать, что антитела к данному виду вируса крайне агрессивны и при определенных условиях могут вызвать сложные болезни:
- сахарный диабет;
- ревматоидный артрит;
- тиреоидит;
- СКВ.
Поэтому при диагностировании этой патологии необходимо выполнять все рекомендации по лечению и реабилитации.
Чем вызывается болезнь и как происходит заражение
Возбудителями инфекционного мононуклеоза считаются вирусы Эпстайна-Барра (В-лимфотропные) и относятся к группе вируса герпеса человека.
Подробнее о возбудителе и формах болезни можно прочитать в этой статье: «Острый мононуклеоз — современный взгляд на проблему»
Как и все виды вирусов герпеса, возбудитель мононуклеоза, может длительное время находится в клетках человека после инфицирования в виде вялотекущей (латентной) инфекции. Поэтому инфицированный человек является носителем вируса в течение всей жизни.
Чаще всего это заболевание развивается у девочек в возрасте от четырнадцати до шестнадцати лет, а у мальчиков в 16-18 лет.У ВИЧ-инфицированных пациентов активация этого вида вируса может происходить в любом возрасте, поэтому анализы на СПИД считаются на сегодняшний день обязательным обследованием пациентов с инфекционным мононуклеозом.
Этот патологический процесс характеризуется спорадическими случаями заболеваемости (без возникновения эпидемий), в связи с незначительной контагиозностью вируса и заражение происходит только при близком контакте с источником инфекции, поэтому этот инфекционный процесс часто называют «болезнь поцелуев».
Инфицирование мононуклеозом происходит воздушно-капельным путем (чаще со слюной), контактно-бытовым путем или при переливаниях крови.
Инкубационный период при инфекционном мононуклеозе может длиться от нескольких дней до нескольких месяцев (от 4 – 15 дней до двух — трех месяцев) и сопровождается поражением лимфоидной ткани:
- лимфоузлов;
- селезенки;
- миндалин носоглотки.
В дальнейшем заболевание может протекать с последующим поражением печени (гепатит).
Признаки заболевания
Инфекционный мононуклеоз начинается остро с лихорадки (повышением температуры тела до 38-40°С) и признаков общей интоксикации.
Симптомы приобретают наибольшую выраженность в течение 2 — 4 дней.
С первых дней заболевание появляется:
- недомоганием и общей слабостью;
- головными болями;
- болевым синдромом при глотании;
- болями в мышцах и суставах.
Воспаление носоглотки и небных миндалин может появиться с первых дней заболевания или позже в виде катарального воспаления, лакунарной ангины (реже с язвенно-некротическими налетами).
Региональная (генерализованная) лимфаденопатия – увеличение и воспаление лимфоузлов разных групп:
- подчелюстных и заднешейных;
- подмышечных;
- паховых;
- локтевых.
Лимфоаденопатия наблюдается практически у всех больных. Также часто поражаются мезентеральные (брыжеечные) лимфоузлы брюшной полости с картиной острого мезаденита – с выраженными болями в животе, рвотой.
Лихорадка может длиться от недели до трех.
У 25% пациентов мононуклеоз проявляется кожной сыпью мелкопятнистого, папулезного (кореподобного), розеолезного или петехиального характера, а также герпетическая сыпь в виде генитального или орального герпеса.
Элементы сыпи могут возникать с 3-5 дня от начала заболевания и держатся 1-3 дня с бесследным исчезновением.
С 3-5-го дня заболевания отмечается увеличение печени и селезенки – этот симптом появляется у большинства пациентов и может держаться до месяца и более.
Диагностика инфекционного мононуклеоза
Определение и уточнение данной инфекции проводят на основании:
- сбора жалоб и анамнеза заболевания, в том числе и эпидемиологический анамнез;
- осмотра пациента и наличия характерных признаков заболевания;
- пальпации и перкуссии печени и селезенка, определения состояния других лимфоидных органов;
- анализ крови.
Характерные изменения крови
В периферической крови у больных инфекционным мононуклеозом проявляется:
- лейкоцитозом с нейтрофилезом со сдвигом влево;
- повышение СОЭ;
- развивается мононуклеарная реакции (увеличение моноцитов и наличие атипичных мононуклеаров).
Изменения в крови может сохраняться несколько месяцев (от трех до шести).
Для уточнения диагноза при стертых и вялотекущих формах обязательно проводятся серологические способы.
Лечение
Специфического лечения на сегодняшний день инфекционного мононуклеоза нет.
Это связано с отсутствием современного, доступного и эффективного противовирусного лекарственного средства, поэтому терапия направлена на облегчение симптомов и профилактику развития осложнений.
При тяжелом течении болезни назначают Ацикловир или Гропринозин, Цитовир.
Симптоматическое лечение:
- для снижения температуры (парацетамол или ибупрофен);
- для облегчения носового дыхания в виде регулярного промывания носа растворами с морской водой, закапывания раствора протаргола, реже (только по назначению врача) применяются сосудосуживающие капли в нос со смягчающими компонентами («Ринонорм», «Тизин»);
- для профилактики бактериальной инфекции (фарингита и ангины) — полоскание зева и носоглотки антисептическими растворами (фурациллином, стоматидином, настойками ромашки, шалфея и календулы);
- для уменьшения интоксикации — обильное питье, сорбенты, внутривенные капельные инфузии (при тяжелой форме инфекции).
Применение аспирина при инфекционном мононуклеозе может спровоцировать тяжелые поражения печени и головного мозга и развитие синдрома Рея – этот факт необходимо учитывать родителям до обращения за медицинской помощью.
Лечение и контроль осуществляет только лечащий врач – инфекционист.
Важно помнить, что инфекционный мононуклеоз – сложное и серьезное заболевание, поэтому самолечение в данном случае может привести к тяжелому течению заболевания и/или развития осложнений.
Возможные осложнения инфекционного мононуклеоза
При инфекционном мононуклеозе осложнения возникают редко, но они могут быть очень тяжелыми и проявляться в виде:
- гематологических осложнений (тромбоцитопении, аутоиммунной гемолитической анемии);
- неврологических заболеваний (энцефалита, параличей черепных нервов, поперечного миелита, полиневритов, менингоэнцефалитов) или психозов;
- разрыва селезенки;
- гепатита;
- кардиологических осложнений (миокардита и перикардита);
- осложнений со стороны органов дыхания — обструкции дыхательных путей и/или интерстициальной пневмонии.
Особенности реабилитации ребенка после инфекционного мононуклеоза
После перенесенного мононуклеоза ребенок должен находиться на диспансерном учете у участкового педиатра и детского инфекциониста.
Первое о чем необходимо знать родителям: организм малыша после перенесенного заболевания долго восстанавливается:
- дети капризничают;
- быстро утомляются;
- отмечается стойкое снижение аппетита;
- склонность к инфекционным заболеваниям.
Эти признаки могут проявляться в течение нескольких месяцев.
Во время реабилитации после перенесенного инфекционного мононуклеоза не стоит планировать дальние поездки за границу и «на море», особенно в страны с активным солнцем.
Инсоляция категорически противопоказана детям, перенесшим это заболевание — возбудитель инфекционного мононуклеоза имеет онкогенную активность и может спровоцировать развитие онкологических заболеваний (чаще лимфомы и лимфогранулематоз).
Поэтому малыш, планово обследуется и длительно наблюдается у врача-гематолога, с обязательной сдачей анализов крови и мочи, биохимических анализов крови.
При необходимости специалистами назначаются УЗИ селезенки, печени и других органов.
Важно соблюдать диету – длительное время из рациона ребенка исключаются жирные и жареные продукты, копчености, аллергены и все продукты, увеличивающие нагрузку на печень и пищеварительный тракт.
Восстановление иммунной системы организма проводятся в виде курсов:
- витаминотерапии с приемом витамино-минеральных комплексов;
- иммуномодулирующих средств (по назначению и под контролем иммунограммы)
- растительных адатогенов (настоек эхинацеи, женьшеня и лимонника).
Плановые прививки переносятся, ограничиваются физические нагрузки и подъемы тяжестей.
Необходимо помнить, что инфекционный мононуклеоз требует внимательного отношения к ребенку и выполнения всех рекомендаций врача, соблюдения диеты и охранительного режима от 3 до 6 месяцев.
Сделана прививка акдс после мононуклеоза
Инфекционный мононуклеоз является острым вирусным заболеванием, при котором возникает лихорадка, изменяется состав крови, а также поражается печень, селезенка и лимфатические узлы. Его распространение происходит воздушно-капельным путем ― как правило, через слюну.
Также известны случаи заражения в результате переливания крови. Возбудителем заболевания является ДНК-геномный вирус Эпштейна-Барр (ВЭБ), являющийся особой формой герпеса. Многих интересует, можно ли защититься от мононуклеоза прививкой, а также, какие правила вакцинации требуется соблюдать после перенесения данного заболевания.
Есть ли прививка от инфекционного мононуклеоза?
Вопрос относительно прививок против инфекционного мононуклеоза является очень актуальным. На сегодняшний день отсутствует специфическая вакцина для защиты именно от этого заболевания. Однако достаточно эффективной в этом плане является иммунизация против вируса Эпштейна-Барр, являющегося возбудителем мононуклеоза.
Учитывая, что мононуклеоз передается через тесные бытовые контакты и человеческую слюну, рекомендуется постоянно соблюдать действенные профилактические меры:
- укреплять иммунную систему и придерживаться здорового образа жизни;
- не прикасаться руками к своему лицу (особенно это относится к области рта и носа) во время посещения популярных общественных мест;
- ни при каких условиях не пользоваться чужими гигиеническими и бытовыми предметами (зубными щетками, посудой и др.);
- возвращаясь домой, всегда очень тщательно мыть руки (предпочтительнее всего, с использованием антибактериального мыла).
Полезно знать и о том, как проводится лечение мононуклеоза. Эффективной в данном случае является терапия, носящая общеукрепляющий и симптоматический характер. В качестве вспомогательных методов можно принимать настойки для укрепления иммунитета, теплые отвары для смягчения горла, а также безопасные растительные средства с жаропонижающими свойствами.
На протяжении первых месяцев необходимо минимизировать физические нагрузки, поскольку существует риск разрыва селезенки. Также нельзя допускать переохлаждения организма. В осложненных ситуациях на фоне ослабленной иммунной системы рекомендуется прием антибиотиков.
Последние новости о создании вакцины для защиты от ВЭБ
Вирус Эпштейна-Барр ― это один из наиболее распространенных патогенов, поражающих человека.
Помимо инфекционного мононуклеоза, вирус также причастен к развитию таких заболеваний:
- лимфогранулематоз;
- некоторые разновидности лимфом;
- герпес;
- гепатит;
- рассеянный склероз;
- общий вариабельный иммунный дефицит;
- синдром хронической усталости и других.
В настоящее время уже существует вакцина, предназначенная для защиты от вируса ВЭБ. Ее основу составляет главный гликопротеид вируса. После тестирования было отмечено ее благоприятное воздействие. В исследовании, которое проводилось бельгийскими учеными, принимал участие 181 доброволец.
Введение вакцины происходило с интервалом в один, а затем пять месяцев. Спустя 30 дней после финального введения инъекции у 98,8% исследуемых были сформированы антитела к вирусу, которые сохранялись более восемнадцати месяцев. Сейчас активно продолжаются клинические испытания вакцины против ВЭБ.
Можно ли делать прививки после мононуклеоза?
После перенесения мононуклеоза запрещается сразу делать прививки. Необходимо дождаться полного восстановления организма.
Ведущий специалист внимательно оценивает состояние пациента, уделяя особое внимание следующим важным показателям:
- уровню температуры тела;
- очищению миндалин от налета;
- нормализации естественных объемов печени и селезенки.
Также следует учесть, что даже если перечисленные показатели находятся в пределах нормы, серьезным препятствием для вакцинации являются множественные поражения лимфатических узлов, а также присутствие мононуклеаров в составе крови.
Проведение любой вакцинации допустимо только после абсолютного выздоровления.
Когда можно проводить вакцинацию?
Профилактическое прививание от различных заболеваний допускается выполнять, как минимум, спустя месяц после перенесения мононуклеоза. В некоторых индивидуальных случаях этот период может увеличиваться до трех и более месяцев, поэтому перед иммунизацией необходимо обязательно проконсультироваться с доктором.
по теме
Об инфекционном мононуклеозе в Школе доктора Комаровского:
Нередко, ВЭБ в детском возрасте проходит бессимптомно, но вирус на всю жизнь остается в организме человека и в подростковом возрасте может проявлять себя инфекционным мононуклеозом, а в крайне агрессивных случаях провоцировать развитие нескольких видов онкологии.
Работа над созданием вакцины на сегодняшний день идет активно и весьма успешно. Но пока она недоступна к массовому использованию, следует уделять максимальное значение профилактическим мероприятиям по предупреждению такого коварного заболевания как инфекционный мононуклеоз.
Вопрос про прививки после перенесенного мононуклеоза
Нам наша врач сделала мед отвод аж 5 лет… разве это не многовато?
прививки вообще вопрос спорный. лично я не противница, но массажистка наша (детям пригшашала из паруса надежды) говорит, что на любое отклонение непредсказуемые последствия прививка дать может. и, если есть риск, то лучше подождать подольше
да я решила не делать… подождем
я думаю, правильно решила))
И на счет прививок, согласна, на ослабленный, лучше подождать- никуда эти прививки не денутся)
у нас Светлана массажист)) мне очень нравится)))
Комаровский говорит про пол года
не подскажу ничего, мы их вообще не делаем!
обычно))))) наличие прививок не обязательно)))) педиатр дала специальный бланк-заявление, где я указываю причины по которым я не делала прививки ребенку и чтобы их не делали в детских учреждениях.
ну может быть… просто у нас первым делом спросили про сертификат о прививках.
да, но если ты скажешь, что у тебя его нет и делать прививки ты не собираешься, то тебе и слова никто не скажет) на том месте где лежит сертификат будет лежать официальный отказ от прививок)возможно. ну у нас в этом мнение отличается, по этому не хочу спорить… дело ваше!
да тут и спорить нечего у каждой мамы свои тараканы=))))) просто в любой сад деток берут как с прививками, так и без прививок, это предусмотрено законом))))
нам такого не ставили.
в смысли мед. отвод. все продолжалось по плану.
вы не болели же мононуклеозом?
у нас был синдром мононуклеоза. лим. узлы селезенка и печенка были увеличены в 2 раза!
а анализ не показал да?
ну да, после лечения сдали анализ и он не показал.
а у нас тоже не показал сначала, а через несколько дней показал… так что не факт что у вас его не было
так я говорю, что он был. слава богу, что все хорошо обошлось, прошли огромный курс лечения и затем укрепления организма. мы наблюдались в здор.ребенке там сказали, что он был, а моя пед.
говорила, что нет… главное я сама не забывала его проверять, сначала через пол года узи, потом через каждый год! и + нам назначали добавку бад, для укрепления организма, вроде помог, мы потом около 3х мес вообще ничем не болели.
его пьют после приема сильных антибиотиков… кстати не одно потом узи не показала отклонение ттттт… все обошлось
на полгода родственнице сделали мед.отвод.
Врачу виднее, и за это время организм у ребенка окрепнет, а прививки никуда не денуться. Здоровья вам и ребенку!
Прививки после инфекционного мононуклеоза
На ваши вопросы отвечает Хромова Елена Валентиновна, врач-педиатр медицинского центра Семья 21 века
Спрашивает Людмила:
Ребёнок переболел инфекционным мононуклеозом в возрасте 1 год и 9 месяцев. С того момента мы пока не доделали несколько прививок. На данный момент дочь посещает садик, сейчас 2 года и 8 месяцев. В саду просят доделать прививки, а я очень боюсь их теперь, так как мононуклеоз этот у нас наложился на прививку корь-краснуха-паротит.
Расскажите, пожалуйста, как правильно дальше доделать прививки? У меня пропало доверие к нашему участковому педиатру. Кровь сдавали несколько раз, смотрели мононуклеары. Два УЗИ мы сделали уже. Ждём третью явочку. Какие анализы нам нужно ещё сдать, чтобы проверить состояние ребёнка после этой болезни? Сейчас посещаем ясли.
И можно ли сделать Манту, если периодически кашель и сопли?
Ответ Елены Валентиновны Хромовой:
Каким возбудителем был вызван инфекционный мононуклеоз? Проводилось ли вообще такое исследование?
Далее: я не очень поняла, чего конкретно Вы боитесь. И для дальнейшего планирования индивидуального графика прививок мне нужна информация: что уже сделано, какими вакцинами и когда (дата, возраст).
Реакцию Манту делать нужно. Конечно, желательно в состоянии полного здоровья ребёнка, но если его длительно не удаётся добиться (а полностью здоровый ребёнок в яслях — это редкость), то можно делать на минимальные катаральные явления.Кстати, чаще всего это проявления аденоидита. В такой ситуации очень актуально правильное очищение носоглотки, не менее важно, чем лечение.
Второй вопрос:
Возбудителем ИМ не могу сказать, не знаю, сдавали только кровь на количество мононуклеаров и делали УЗИ.
Почему боюсь? Потому что наша участковая врач не увидела сразу у моего ребёнка это заболевание и отправила делать прививку, хотя на протяжении примерно 3-4 недель до прививки мы были у неё с легкой температурой и соплями, и я обращала её внимание на то, что у дочери увеличены были (где горло) лимфоузлы.
Она и домой приходила, сказала, что это, скорее всего, из-за ОРВИ и на приеме потом уже то же самое сказала. И в итоге отправила нас на прививку. Я ей, так сказать, поверила как врачу, а через 4 дня дочь всю обсыпало мелкими точками (не прыщами), на 5 день температура 40 и лимфоузлы как теннисные мячик в натуральную величину. Я чуть с ума не сошла.
От инфекционки мы отказались. Страдали дома.
До этого всего все прививки у нас были по возрасту, как полагается. Сейчас конкретно не могу указать, какие прививки и когда делали, т.к. карта в поликлинике. Как мне теперь верить врачу и доверять ребёнку делать следующие прививки? Осмотр перед прививками какой должен быть?
Второй ответ Елены Валентиновны Хромовой:
Очень жаль, что Вам никто не назначил анализы на конкретный возбудитель ИМ. Я бы всё-таки порекомендовала их сдать, несмотря на прошедший срок. Но это только платно. Как Вы на это посмотрите?
Не переживайте, что отказались от стационара: нетяжёлые формы ИМ прекрасно лечатся дома.
По поводу сделанных прививок: у Вас на руках должен быть сертификат прививок. На практике в госучреждениях их обычно не выдают до поступления ребенка в детсад, что является нарушением. У Вас 2 выхода из положения: 1) попросить сертификат у участковых медиков (тут и врач не особо нужен — сертификаты пишут медсестры); 2) молча сфотографировать прививки из Вашей амбулаторной карты.Осмотр перед прививками должен быть полным и тщательным, с измерением температуры в подмышечной впадине в течение 10 минут. Если врача или маму что-то смущает, то прививку надо отложить, за исключением особых случаев по эпидемическим показаниям.
А ещё вам может быть интересно:
Братство, объединенное шрамами: от каких болезней делают прививки
Сегодня у людей, родившихся до начала 1980-х года на плече есть особая метка — шрам, которым остался после прививки от оспы. В 1970-х годах эту вакцинацию делали повсеместно.
Доктора вводили живой вирус коровьей оспы, чтобы спровоцировать реакцию иммунитета. Теперь всех этих людей, в шутку, можно объединить в братство «Шрам».
А против чего еще прививали население в разные годы существования Союза?
Все родившиеся после войны поколения были привиты от туберкулеза, дифтерии и полиомиелита. Также все дети, родившиеся до 1979 года, прививались от оспы.
Прививка от туберкулеза — БЦЖ
БЦЖ – это калька с французского BCG — Bacillus Calmette-Gurin. В русском переводе звучит как Бацилла Кальмета — Герена. Именно эти два французских ученых создали в 1919 году вакцину против туберкулеза.
Она приготовлена из штамма ослабленной живой коровьей туберкулезной палочки, которая практически утратила вирулентность (заразность) для человека, так как специально выращивалась в искусственной среде. За создание этой живой вакцины ученые получили Нобелевскую премию.
Два слова о манту
Манту — это не прививка, это аллергопроба, которая проводится с использованием туберкулина, представляющего собой смесь антигенов, преимущественно белкового происхождения, которые получают после обезвреживания микобактерий туберкулеза.
цель пробы Манту – выяснить, присутствует ли иммунитет против туберкулеза. Выводы делаются по размеру папулы (уплотнения на месте инъекции).
Прививка от дифтерии
Дифтерия — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae. Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передается воздушно-капельным путем.
АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина, состоит из взвеси убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов, сорбированных на геле гидроксида алюминия.
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Прививка от коклюша
С 1957 года — введение прививки от коклюша в первый год жизни и массовая вакцинация детей СССР до 5 лет — вакцина входит в прививку АКДС
Прививка от полиомиелита
Полиомиелит — это высоко контагиозное заболевание, вызванное полиовирусом. Он поражает нервную систему и может вызвать паралич или даже смерть всего за несколько часов.
Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была введена в 1960–1961 годах.
Прививка от оспы
Именно шрам после прививки от оспы и объединяет людей, родившихся до 1980 года — после прививку отменили, в связи с полной победой над оспой во всем мире.
Натуральная или черная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжелым течением. В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена.
Прививка от оспы провоцирует возникновение шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра. Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унес жизнь 40-летней Дженет Паркер, медицинского фотографа.
Прививка против столбняка
Обязательная прививка детей, включая старшеклассников, от столбняка была введена в 1967 году. Столбняк – это очень тяжелая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших.
Болезнь относят к инфекционным, ее возбудитель — палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе.Столбнячная палочка, вернее ее споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле.
Благодаря такой распространенности столбняк имеет высокую степень опасности. Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Прививка против кори
С 1968–1973 вводится массовая кампания по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
Корь – это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу. Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга. Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори ( Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
Прививка от эпидемического паротита (свинки)
В 1980 году введение обязательной прививки от эпидемического паротита (свинки). Свинка – острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек.
Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) – MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи – MMR.
Обязательная прививка от краснухи, кори и гепатита B
Следующая «порция» обязательных прививок была введена лишь в 1998 году — двукратная прививка от краснухи, повторная прививка от кори и прививка от гепатита B
Как правило, вакцину против вируса гепатита B вводят новорожденным и взрослым по схеме двух, трех или четырех доз. Минимального возраста для прививки не существует.
Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем через четыре месяца после первой.
В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
С 2006 введена ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.
С 2014 введена прививка от пневмококковой инфекции, начиная с первого года жизни
И последнее — американские ученые провели исследование о влиянии прививки бцж на коронавирус (ссылка на исследование)
Американские эпидемиологи нашли связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли предназначенную для борьбы с туберкулезом вакцину БЦЖ. Они обнаружили, что вакцинация БЦЖ снизила уровень заражения вирусом.
По словам ученых: «Страны, в которых универсальная вакцинация с помощью БЦЖ не была принята, в том числе Италия, Нидерланды и США, сильнее всего пострадали от COVID-19»
Смотрите также — Как в СССР побеждали смертоносные эпидемии
Хотите быть в курсе обновлений? Подписывайтесь на наш , страницу в или канал в Telegram.
Источник
“Болезнь поцелуев”: есть ли прививка от мононуклеоза и когда можно проводить вакцинацию после заболевания?
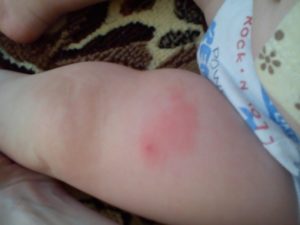
Инфекционный мононуклеоз является острым вирусным заболеванием, при котором возникает лихорадка, изменяется состав крови, а также поражается печень, селезенка и лимфатические узлы. Его распространение происходит воздушно-капельным путем ― как правило, через слюну.
Также известны случаи заражения в результате переливания крови. Возбудителем заболевания является ДНК-геномный вирус Эпштейна-Барр (ВЭБ), являющийся особой формой герпеса. Многих интересует, можно ли защититься от мононуклеоза прививкой, а также, какие правила вакцинации требуется соблюдать после перенесения данного заболевания.
Что такое инфекционный мононуклеоз
В настоящее время диагноз «инфекционный мононуклеоз» ставится довольно редко. При этом само заболевание очень распространенное. По статистике, более 65% людей к 35 годам уже переболели им. Предотвратить инфекционный мононуклеоз невозможно.
Инфекционный мононуклеоз – это острое респираторное вирусное заболевание, которое вызывается вирусом Эпштейна-Барр (ВЭБ, вирус герпеса 4 типа). Назвали этот вирус в честь вирусолога из Англии профессора Майкла Энтони Эпштейна и его ученицы Ивонны Барр, которые выделили и описали его в 1964 году.
Однако на инфекционное происхождение мононуклеоза указал ещё в 1887 году русский врач, основатель русской педиатрической школы Нил Фёдорович Филатов. Он первым обратил внимание на лихорадочное состояние с сопутствующим увеличением всех лимфатических узлов организма больного человека.
В 1889 году немецкий учёный Эмиль Пфайффер описал аналогичную клиническую картину мононуклеоза и определил его как железистую лихорадку с поражением зева и лимфатической системы. На основании появившихся в практике гематологических исследований были изучены характерные изменения состава крови при этом заболевании.
В крови появились особые (атипичные) клетки, которые были названы мононуклеарами (monos – один, nucleus – ядро). В связи с этим, другие учёные, уже из Америки, назвали его инфекционным мононуклеозом. А вот уже в 1964-ом М. А. Эпштейн и И.
Барр получили герпесоподобный вирус, названный в их честь вирусом Эпштейна-Барр, который позднее с высокой частотой обнаруживали при этом заболевании.
Мононуклеары – это одноядерные клетки крови, к которым относятся также лимфоциты и моноциты, выполняющие, как и остальные разновидности лейкоцитов (эозинофилы, базофилы, нейтрофилы), защитную функцию организма.
Как можно заболеть инфекционным мононуклеозом?
Источником возбудителя инфекционного мононуклеоза является больной человек (особенно в самый пик заболевания, когда наблюдается высокая температура), человек со стёртыми формами болезни (болезнь протекает в лёгкой степени, со слабо выраженной симптоматикой, либо под видом ОРЗ), а также человек без каких-либо симптомов болезни, на вид абсолютно здоровый, но являющийся при этом вирусоносителем. «Подарить» возбудителя инфекционного мононуклеоза больной человек здоровому может различными путями, а именно: контактно-бытовым (со слюной при поцелуе, при использовании общей посуды, белья, предметов личной гигиены и т.п.), воздушно-капельным, при половом контакте (со спермой), при переливании крови, а также от матери к плоду через плаценту.
Заражение инфекционным мононуклеозом происходит, как правило, при тесном контакте, поэтому жить больным и здоровым людям совместно, мягко говоря, нежелательно.
Из-за этого часто происходят вспышки заболевания в общежитиях, интернатах, лагерях, детских садах и даже внутри семей (кто-то из родителей может заразить ребенка и, наоборот, ребенок может быть источником инфекции).
Заразиться мононуклеозом также можно в скученных местах (общественный транспорт, крупные торговые центры и т.д.). Важно отметить, что ВЭБ не живет в организмах животных, поэтому и передать вирус, вызывающий инфекционный мононуклеоз, они не способны.
Как проявляется инфекционный мононуклеоз?
Инкубационный период (отрезок времени от момента попадания микроба в организм до проявления симптомов болезни) при инфекционном мононуклеозе длится до 21 дня, период болезни до 2 месяцев. В разное время могут наблюдаться следующие симптомы:
- слабость,
- головная боль,
- головокружение,
- боль в мышцах и суставах,
- повышение температуры тела (простудоподобное состояние с интоксикацией),
- повышенное потоотделение (как следствие высокой температуры),
- боли в горле при глотании и характерные белые налеты на миндалинах (как при ангине),
- кашель,
- воспаление,
- увеличение и болезненность всех лимфоузлов,
- увеличение печени и/или селезёнки.
Как следствие всего вышеперечисленного, увеличение чувствительности к ОРВИ и прочим респираторным заболеваниям, частые поражения кожного покрова вирусом «простого герпеса» (вирус простого герпеса 1 типа), обычно в области верхней или нижней губы.
Лимфоузлы входят в состав лимфоидной ткани (ткани системы иммунитета). Также в нее входят миндалины, печень и селезенка. Все эти лимфоидные органы поражаются при мононуклеозе.
Лимфоузлы, находящиеся под нижней челюстью (подчелюстные), а также шейные, подмышечные и паховые лимфоузлы, можно прощупать пальцами. В печени и селезенке увеличение лимфоузлов можно наблюдать с помощью УЗИ.
Хотя, если увеличение значительное, его также можно определить путем пальпации.
Результаты анализов при инфекционном мононуклеозе
По результатам общего анализа крови при инфекционном мононуклеозе можно наблюдать умеренный лейкоцитоз, иногда лейкопению, появление атипичных мононуклеаров, увеличение количества лимфоцитов, моноцитов и умеренно ускоренную СОЭ.
Атипичные мононуклеары обычно появляются в первые дни болезни, особенно в разгар клинической симптоматики, но у некоторых больных это происходит позднее, только через 1 – 2 недели.
Контроль крови проводится также через 7 – 10 дней после выздоровления.
Результат общего анализа крови девочки (возраст 1 год 8 месяцев) на начальной стадии болезни (31.07.2014г.)
| Тест | Результат | Ед. измерения | Должные значения |
| Гемоглобин (Hb) | 117,00 | г/л | 114,00 – 144,00 |
| Лейкоциты | 11,93 | 109/л | 5,50 – 15,50 |
| Эритроциты (Эр.) | 4,35 | 1012/л | 3,40 – 5,10 |
| Гематокрит | 34,70 | % | 27,50 – 41,00 |
| MCV (средний объем Эр.) | 79,80 | фл | 73,00 – 85,00 |
| MCH (содержание Hb d 1 Эр.) | 26,90 | пг | 25,00 – 29,00 |
| MCHC (средняя концентрация Hb в Эр.) | 33,70 | г/дл | 32,00 – 37,00 |
| Расчетное распределение шириныэритроцитов | 12,40 | % | 11,60 – 14,40 |
| Тромбоциты | 374,00 | 109/л | 150,00 – 450,00 |
| MPV (средний объем тромбоцитов) | 10,10 | фл | 9,40 – 12,40 |
| Лимфоциты | 3,0425,50 | 109/л% | 2,00 – 8,0037,00 – 60,00 |
| Моноциты | 3,1026,00 | 109/л% | 0,00 – 1,103,00 – 9,00 |
| Нейтрофилы | 5,0142,00 | 109/л% | 1,50 – 8,5028,00 – 48,00 |
| Эозинофилы | 0,726,00 | 109/л% | 0,00 – 0,701,00 – 5,00 |
| Базофилы | 0,060,50 | 109/л% | 0,00 – 0,200,00 – 1,00 |
| СОЭ | 27,00 | мм/ч |
