Сердечная недостаточность
Содержание
Сердечная недостаточность: что это такое и как лечить
5 звезд — построен на 400 просмотрах
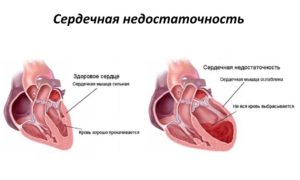
Сердечная недостаточность – это патологическое состояние, основой которого выступают нарушения способности сердца поддерживать нормальное кровообращение в человеческом организме.
Распространенность патологии
В повести «Сердечная недостаточность» Алексин писал, что данный недуг является болезнью нашего времени. И ведь действительно, в настоящее время распространенность этой тяжелой патологии достаточно высока.
Невзирая на то, что наиболее часто она диагностируется у взрослых и пожилых людей, врачи также утверждают, что в последние годы в значительной степени возросло количество случаев ее обнаружения и в раннем возрасте.
К сожалению, именно сердечная недостаточность у детей зачастую выступает основной причиной роста детской смертности.Если говорить о распространенности этой патологии в общей популяции, то по усредненным данным различных медицинских исследований она составляет около 2 %, при этом отмечается, что максимально часто обнаруживается сердечная недостаточность у пожилых людей, а именно у 10-15 % лиц, относящихся к возрастной категории от 65 лет и старше.
Причины развития
Развитие сердечно-сосудистой недостаточности может быть вызвано целым рядом разнообразных причин и факторов, однако, в большинстве случаев ее возникновение является естественным исходом имеющихся и прогрессирующих в организме человека сердечных заболеваний.
Основные причины сердечной недостаточности включают в себя:
- поражение сердца (может быть вызвано стенокардией, кардиомиопатией, инфарктом миокарда, миокардитом, кардиосклерозом, а также некоторыми системными болезнями в виде волчанки, краснухи, ревматизма);
- перегрузку сердечной мышцы (зачастую обусловлена легочной гипертензией, артериальной гипертонией, стенозом легочного ствола или же аорты, а также недостаточностью сердечного клапанного аппарата);
- нарушения, связанные с процессом наполнения сердца кровью (могут быть вызваны перикардитом сердца, амилоидозом, фиброэластозом);
- нарушение сердечного ритма (появляется на фоне прогрессирующей аритмии).
Врачи отмечают, что иногда появлению данной патологии могут также способствовать лихорадочные состояния, анемия, заболевания щитовидной железы, беременность, сбои обменных процессов и алкоголизм.
Общая симптоматика патологии
Невзирая на то, что выраженность клинической картины и симптоматики сердечной недостаточности обычно зависят от ее формы и стадии развития, врачи все же выделяют ряд общих признаков, характерных для проявления данной патологии.
Как проявляется сердечная недостаточность? Обычно уже на начальных стадиях своего развития рассматриваемый недуг может проявляться возникновением достаточно выраженных симптомов. К ним относят:
- Отечность. Отеки при сердечной недостаточности выступают самым главным признаком развития данной патологии. Их появление обусловлено тем, что в организме из-за нарушения работы сердца образуется чрезмерная задержка жидкости. Как правило, изначально при сердечной недостаточности отекают ноги, затем бедра, живот и лицо. Также замечено, что при сердечной недостаточности отек ног обычно обладает симметричным характером и при этом сопровождается цианозом пальцев ног.
- Тахикардию. Изначально тахикардия выступает компенсаторным механизмом, поддерживающим нормальные функции сердечной мышцы, однако, при длительном течении патологии она начинает способствовать нарушению работы миокарда за счет потери своих компенсаторных свойств.
- Приступы кашля. При сердечной недостаточности кашель является следствием бронхоспазмов, обусловленных недостаточностью кровообращения в легких.
- Утомляемость, слабость, головную боль, рассеянное внимание. ухудшение памяти. Проявление этих симптомов объясняется плохим кровоснабжением мускулатуры и головного мозга.
- Ортопноэ. Возникновение ортопноэ связано с замедлением движения крови в легочных сосудах и с ее оттоком из легких к ногам при положении лежа.
Если одышка появляется в вертикальном положении, а также в спокойном состоянии, это может свидетельствовать о формировании не только сердечной, но и легочной недостаточности, что согласно медицинской терминологии определяется уже как сердечно-легочная недостаточность. В случае, когда легочно-сердечная недостаточность прогрессирует, кроме постоянной одышки появляется и цианоз кожного покрова.
Иногда помимо вышеперечисленных признаков больной может также обнаружить появление и таких специфических симптомов, как частое мочеиспускание (особенно ночью) и болезненные проявления в правом подреберье.
Классификация патологии
Классификация сердечной недостаточности разнообразна. В современной медицине данную патологию различают по ее локализации и форме течения, по степени развития и компенсированности возникших расстройств, а также по тяжести физического состояния.
Классификация по локализации
По локализации патологию подразделяют на левожелудочковую, правожелудочковую и тотальную.
При левожелудочковой форме патологии застой крови наблюдается в легочном (малом) кругу кровообращения. Левосторонняя застойная сердечная недостаточность появляется при поражении левого отдела сердца. Основные признаки левожелудочковой сердечной недостаточности проявляются одышкой, сердечной астмой, ортопноэ, отеком легкого.
Правожелудочковая сердечная недостаточность характеризуется застойными явлениями в телесном (большом) круге кровообращения и выражается акроцианозом, отечностью, тахикардией, увеличением печени. Возникает из-за поражения правого отдела сердечной мышцы.
Тотальная форма патологии указывает на наличие застоя крови как в легочном, так и в телесном кругах кровообращения.
Классификация по форме
По форме течения ее подразделяют на острую и хроническую.
Острая форма патологии выражает собой стремительно развивающийся процесс, занимающий непродолжительный отрезок времени (минуты, часы). Хроническая форма патологии характеризуется достаточно медленным формированием. Может развиваться месяцами и даже годами.
Классификация по степени компенсированности
По степени компенсированности развившихся расстройств патология делится на компенсированную и декомпенсированную.
При компенсированной форме признаки имеющихся расстройств кровообращения возникают только лишь при нагрузке.
Декомпенсированная сердечная недостаточность характеризуется появлением признаков нарушений кровообращения не только при физнагрузке, но и в спокойном состоянии.
Классификация по степени прогрессирования
По степени прогрессирования, согласно отечественной классификации, рассматриваемая патология обладает тремя стадиями развития.
1 стадия характеризуется появлением основных признаков патологии при физических нагрузках.
2 стадия подразумевает возникновение патологических признаков как в спокойном состоянии, так и при физнагрузках.3 стадия свидетельствует не только о нарушениях гемодинамики, но и о развитии патологических и структурных изменений в тканях, органах.
Классификация по тяжести состояния
По тяжести физического состояния рассматриваемый недуг подразделяется на четыре функциональных классов.
1 ФК указывает на отсутствие ограничений физактивности.
2 ФК характеризуется наличием умеренных ограничений физактивности.
3 ФК свидетельствует о выраженном снижении работоспособности при незначительной физнагрузке.
4 ФК выражает интенсивное снижение работоспособности, обусловленное появлением патологических признаков как в спокойном состоянии, так и при физнагрузке.
Врачи предупреждают, что применять любые методы самодиагностики и самолечения в случае проявления типичных признаков данной патологии категорически запрещено.
Чтобы понять, как лечить сердечную недостаточность и точно определить развившуюся ее форму, необходимо сначала пройти полное диагностическое медобследование, а лишь потом принимать назначенные лечащим врачом препараты для лечения сердечной недостаточности.
Первая помощь
Так как первая помощь при сердечной недостаточности является реальным шансом избежать не только появления тяжелых последствий, но и внезапной смерти человека, важно достаточно подробно рассмотреть все ее основные принципы.
Первая помощь в подобных случаях включает в себя:
- вызов скорой помощи;
- обеспечение доступа кислорода;
- помещение больного в полусидячее положение;
- наложение перетягивающих повязок на область бедер (спустя 10 минут после помещения больного в полусидячее положение);
- контроль артериального давления;
- прием больным нитроглицерина (использовать любые другие лекарства при сердечной недостаточности до приезда представителей медицины не рекомендуется).
Если на фоне сердечного приступа произошла остановка сердца, необходимо безотлагательно осуществить его искусственный массаж.
Лечение сердечной недостаточности
Лечение сердечной недостаточности может осуществляться как консервативным, так и хирургическим путем.
При консервативном лечении пациентам назначается медикаментозная терапия и диетотерапия, позволяющая рационально организовать питание при сердечной недостаточности. Обычно для каждого пациента диета при сердечной недостаточности составляется индивидуально, с учетом его состояния здоровья и клинической картины имеющихся сердечно-сосудистых патологий.
Медикаментозная терапия осуществляется при помощи таких групп лекарственных препаратов, как:
- мочегонные препараты (диуретики при сердечной недостаточности прописываются с целью устранения в организме образовавшихся застойных явлений);
- ингибиторы АПФ (усиливают действие диуретиков, снижают артериальное давление, способствуют улучшению работы сердца);
- бета-адреноблокаторы (входят в лечение одышки при сердечной недостаточности благодаря тому, что понижают кислородное голодание и улучшают функции сердца);
- антитромботические лекарственные средства (данные препараты при сердечной недостаточности используются с целью предотвращения развития тромбов);
- сердечные гликозиды (помогают сердечной мышце перекачивать кровь в большем объеме, способствуют лечению отеков при сердечной недостаточности за счет улучшения диуреза).
Важно отметить, что на начальной фазе развития патологии, помимо диетотерапии и вышеуказанных медикаментозных средств, достаточно часто используются и различные народные методы лечения сердечной недостаточности.
К примеру, для повышения сократительной способности сердца и нормализации пульса применяются настойки и отвары из наперстянки и сухоцвета ландыша, а для лечения отеков ног при сердечной недостаточности часто используются специальные лечебные ванночки с добавлением различных травяных сборов и морской соли.
Если консервативные методы лечения оказываются малоэффективными, специалисты медицины прибегают к оперативному вмешательству.
Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами.
После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие.
В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность).Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно.
Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами.
Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Сердечная недостаточность подразделяется на следующие виды:
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам.
При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму.
Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом.
Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях.
Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения.Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление.
Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови.
Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность.
При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста.
Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома.
Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови.
Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков.
Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия.
Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена.
Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека.
Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Записаться к кардиологу
Сердечная недостаточность
Сердечная недостаточность – это нарушение функции сердца, когда оно не способно обеспечить полноценный кровоток в органах и тканях. Клетки тела получают недостаточное количество питательных веществ, испытывают кислородное голодание. Хроническая сердечная недостаточность является итогом практически всех заболеваний сердца.
Причины хронической сердечной недостаточности
Наиболее распространенные причины сердечной недостаточности – атеросклероз, гипертоническая болезнь, симптоматическая артериальная гипертензия.
Из-за сужения сосудов повышается напряжение крови внутри, сердцу становится все сложнее проталкивать ее.
До определенного момента это нарушение компенсируется увеличением силы и частоты сердечных сокращений, но со временем сердце перестает справляться с повышенными нагрузками.
Сердечная недостаточность может быть обусловлена нарушением функции самого сердца при миокардите, миокардиодистрофии, пороках сердечных клапанов, тяжелых инфекциях, отравлениях, аутоиммунных заболеваниях.Многие заболевания легких сопровождаются повышением артериального давления в легочных сосудах. В результате возрастают нагрузки на сердце, и это также способно приводить к сердечной недостаточности.
При нарушении функции почек в организме задерживается лишняя жидкость, это способствует увеличению количества крови и повышению нагрузок на сердечную мышцу.
Часто сердечная недостаточность развивается после перенесенного инфаркта миокарда.
Симптомы сердечной недостаточности
На начальных стадиях симптомы сердечной недостаточности возникают только во время физических нагрузок. Появляется одышка – дыхание становится слишком частым и глубоким, не соответствует тяжести работы или физических упражнений. Если повышается давление в сосудах легких, больного беспокоит кашель, иногда с примесями крови.
После физических нагрузок, обильной еды и в положении лежа возникает усиленное сердцебиение. Больной предъявляет жалобы на повышенную утомляемость, слабость.
Со временем эти симптомы усиливаются, начинают беспокоить не только во время физической работы, но и в покое.
У многих пациентов с сердечной недостаточностью уменьшается количество мочи, они ходят в туалет преимущественно по ночам.
По вечерам на ногах появляются отеки, сначала только на стопах, а со временем «поднимаются» выше. Кожа стоп, кистей, мочек ушей и кончика носа приобретает синюшный оттенок.
Если сердечная недостаточность сопровождается застоем крови в сосудах печени, возникает чувство тяжести и боли под правым ребром.
Со временем сердечная недостаточность приводит к нарушению кровообращения в головном мозге. Больной становится раздражительным, быстро утомляется во время умственных нагрузок, часто впадает в депрессию. Он плохо спит по ночам, а днем постоянно сонливый.
Что можете сделать вы?
Если не проводится лечение, сердечная недостаточность постоянно нарастает и приводит к всё более тяжелым осложнениям, состояние больного ухудшается. Нарушается работа всех органов, так как они больше не получают нужно количества питательных веществ и кислорода. В конечном итоге это приводит к инвалидности и гибели.
Пациенты, страдающие сердечной недостаточностью, должны состоять на учете у терапевта и кардиолога, регулярно являться на осмотр и обследование, периодически проходить лечение в стационаре.
Что может сделать врач?
При сердечной недостаточности врач может назначить следующие исследования и анализы:
- общий анализ крови;
- ультразвуковое исследование сердца;
- рентгенография грудной клетки;
- компьютерная и магнитно-резонансная томография;
- ЭКГ;
- Ультразвуковое исследование почек, печени.
Лечение сердечной недостаточности проводится медикаментозными средствами. Больной получает назначения у терапевта и кардиолога в поликлинике по месту жительства. Периодически необходима госпитализация в стационар для обследования и лечения. Обычно рекомендации и назначения при сердечной недостаточности включают:
- ограничение физических нагрузок;
- лечебную физкультуру;
- диету: нужно ограничить потребление соли, жидкости, жирной пищи;
- лекарственные препараты для снижения артериального давления и разгрузки сердца;
- средства, усиливающие сердечные сокращения;
- препараты, способствующие выведению лишней жидкости из организма и восстановлению водно-солевого баланса;
- витамины, микроэлементы, сосудистые и другие средства, способствующие восстановлению нормального обмена веществ в сердечной мышце;
- лечение основного заболевания, которое привело к развитию сердечной недостаточности.
Прогноз для пациентов с сердечной недостаточностью зависит от основного заболевания. Если оно может быть излечено, то пациент имеет шанс на выздоровление. В противном случае врач может лишь затормозить дальнейшее прогрессирование заболевания.
На начальных стадиях сохраняется нормальная работоспособность, но затем она снижается, а при тяжелой сердечной недостаточности утрачивается – больной становится инвалидом.
Если не проводить лечение, сердечная недостаточность приводит в конечном итоге к гибели.
Профилактика
Для предотвращения сердечной недостаточности необходимо правильное питание, достаточная физическая активность, отказ от вредных привычек. Все заболевания сердечно-сосудистой системы должны быть своевременно выявлены и пролечены.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Сердечная недостаточность: симптомы и лечение
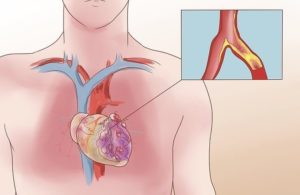
Причиной сердечной недостаточности является ухудшение способности сердца к сокращению или расслаблению. Ухудшение может быть вызвано повреждением миокарда, а также нарушением баланса систем, отвечающих за сужение и расширение сосудов. Нарушение двигательной активности сердца приводит к уменьшению снабжения органов и тканей кислородом. Также возникает задержка жидкости в организме.
Сердечная недостаточность сопровождается развитием ряда симптомов: одышки, снижения работоспособности, отеков и других. Все эти признаки могут наблюдаться и при других заболеваниях, поэтому диагноз «сердечная недостаточность» невозможно поставить только на основании симптомов.
Различают острую и хроническую сердечную недостаточность. Острая сердечная недостаточность появляется в результате повреждения миокарда, прежде всего острого инфаркта миокарда. Она сопровождается быстрым появлением застоя в легких, вплоть до их отека. В нашей статье мы рассмотрим симптомы и лечение наиболее часто встречающейся формы — хронической сердечной недостаточности.
I стадия
В начальной стадии болезни возникает утомляемость, одышка, чрезмерное учащение пульса при физической нагрузке. Даже несколько приседаний вызывают учащение дыхания в полтора-два раза. Восстановление исходной частоты пульса происходит не ранее чем через 10 минут отдыха после нагрузки. При интенсивных физических нагрузках может появляться легкое удушье.
Местные симптомы выражены слабо. Иногда может появляться кратковременный акроцианоз (посинение кожи кистей, стоп). После значительных нагрузок, употребления большого количества воды или соли по вечерам появляются небольшие отеки голеней или пастозность кожи в области лодыжек.
Размеры печени не увеличены. Иногда появляется периодическая никтурия – учащенное мочеиспускание по ночам.После ограничения нагрузки и коррекции употребления соли и жидкости эти явления быстро исчезают.
II стадия
Во второй стадии болезни появляются местные симптомы сердечной недостаточности. Сначала возникают признаки поражения преимущественно одного из желудочков сердца.
При правожелудочковой недостаточности возникает застой крови в большом круге кровообращения. Пациентов беспокоит одышка при физической нагрузке, например, при подъеме по лестнице, быстрой ходьбе. Появляется учащенное сердцебиение, чувство тяжести в правом подреберье. Довольно часто возникает никтурия и жажда.
Для этой стадии характерны отеки голеней, которые не полностью проходят к утру. Определяется акроцианоз: синюшность голеней, стоп, кистей, губ. Печень увеличивается, поверхность ее гладкая и болезненная.
При левожелудочковой недостаточности преобладают симптомы застоя в малом круге кровообращения. Самочувствие больных хуже, чем при правожелудочковой недостаточности. Одышка при нагрузке сильнее, возникает при обычной ходьбе. При значительной нагрузке, а также по ночам бывает удушье, сухой кашель и даже небольшое кровохарканье.
Внешне определяется бледность кожи, акроцианоз, в некоторых случаях – своеобразный цианотичный румянец (например, при митральных пороках сердца). В легких могут выслушиваться сухие или мелкопузырчатые хрипы. Отеков на ногах нет, размеры печени в норме.
Ограничение нагрузки, коррекция употребления воды и поваренной соли, правильное лечение могут привести к исчезновению всех этих симптомов.
Постепенно нарастает застойная сердечная недостаточность, в патологический процесс вовлекаются оба круга кровообращения. Возникает застой жидкости во внутренних органах, что проявляется нарушением их функции. Появляются изменения в анализе мочи. Печень уплотняется и становится безболезненной. Изменяются показатели биохимического анализа крови, указывающие на нарушение функции печени.
https://www.youtube.com/watch?v=FyskY46JTj8
Больных беспокоит одышка при минимальной физической нагрузке, частый пульс, чувство тяжести в правом подреберье. Снижается выделение мочи, появляются отеки стоп, голеней. По ночам может появляться кашель, нарушается сон.
При осмотре определяется акроцианоз, отеки, увеличение печени. У многих больных выявляется увеличение живота (асцит), накопление жидкости в плевральной полости (гидроторакс). В легких можно услышать сухие и влажные хрипы. Больной не может лежать, принимает вынужденное положение полусидя (ортопноэ).
Лечение часто не приводит к нормализации самочувствия.
III стадия
Эта стадия называется конечной, или дистрофической. Она сопровождается тяжелыми нарушениями функции внутренних органов. Вследствие нехватки кислорода и питательных веществ развивается полиорганная недостаточность (почечная, печеночная, дыхательная).
Проявлением печеночной недостаточности являются отеки. Нарушается функция эндокринных желез, регулирующих вводно-электролитный баланс. При этом развивается нестерпимая жажда. Вследствие нарушения пищеварения возникает кахексия (истощение), которая может маскироваться выраженными отеками.
Тяжелая недостаточность функции внутренних органов приводит к летальному исходу.
Немедикаментозная терапия
Ограничивается физическая активность с целью уменьшить нагрузку на ослабленную сердечную мышцу. Однако рациональная физическая реабилитация является важным методом лечения.
Для больных с тяжелой сердечной недостаточностью можно рекомендовать дыхательную гимнастику, в том числе надувание воздушных шаров 3 – 4 раза в день.
Уже через месяц дыхательных упражнений улучшается самочувствие и переносимость нагрузок. После стабилизации состояния можно увеличивать нагрузку, в том числе в виде ходьбы в обычном темпе, а затем и с ускорением.
Физическая нагрузка должна стать частью образа жизни больного с сердечной недостаточностью.Целесообразно использование вакцины против гриппа и гепатита В.
Путешествия допускаются, но нужно избегать высокогорья, жаркого и влажного климата. Продолжительность авиаперелета не должна составлять больше 2,5 часа. Во время перелета необходимо вставать, делать легкую гимнастику каждые полчаса.
Исключается курение.
При сексуальных контактах рекомендуется избегать чрезмерных эмоциональных нагрузок. В некоторых случаях рекомендуют прием нитратов под язык перед половым актом. Использование таких средств, как «Виагра», допускается, за исключением сочетания с длительно действующими нитратами.
Умеренно ограничивается жидкость. Суточное количество принятой жидкости не должно превышать 2 литра. Необходимо учитывать не только свободную жидкость (напитки), но и воду, содержащуюся в продуктах.
При этом содержание воды в кашах, салатах, других гарнирах и хлебе условно принимается за 100% (то есть считают, что 50 граммов хлеба равны 50 мл воды).
Важно следить за количеством выделяемой мочи, оно не должно быть меньше объема принятой жидкости.
Резко ограничивается поваренная соль, пища не досаливается при приготовлении. Общее количество соли не должно превышать 3 г на первой стадии и 1,5 г на последующих.
Алкоголь строго запрещен только при алкогольной кардиомиопатии. В остальных случаях ограничение употребления спиртных напитков носит характер обычных рекомендаций. Следует отказаться от большого объема жидкости (например, пива).
Диета должна быть питательной, с достаточным содержанием витаминов и белка.Крайне важен ежедневный контроль веса. Прирост массы более 2 кг за 1 – 3 дня говорит о задержке воды в организме и требует немедленных мер.
Медикаментозная терапия
Медикаментозное лечение сердечной недостаточности основано на постулатах доказательной медицины. Все официально рекомендуемые препараты прошли длительный путь доказательств их необходимости, эффективности и безопасности.
К основным препаратам, используемым для терапии этого заболевания, относятся:
- ингибиторы ангиотензинпревращающего фермента для всех больных;
- бета-адреноблокаторы;
- антагонисты рецепторов к альдостерону;
- диуретики для всех больных, имеющих задержку жидкости в организме;
- сердечные гликозиды при мерцательной аритмии;
- антагонисты рецепторов ангиотензина II (сартаны).
Дополнительно назначаются средства, свойства которых достаточно изучены, но требуют дополнительных исследований:
К вспомогательным препаратам относят лекарства, назначаемые лишь в отдельных случаях:
- периферические вазодилататоры (нитраты): только при сопутствующей ангинозной боли;
- блокаторы медленных кальциевых каналов (амлодипин): при стойкой стенокардии и гипертензии;
- антиаритмические средства: при тяжелых нарушениях ритма сердца;
- аспирин: после перенесенного инфаркта миокарда;
- негликозидные инотропные стимуляторы: при низком сердечном выбросе и гипотонии.
При сердечной недостаточности, особенно в стадии декомпенсации, нужно отказаться от следующих лекарственных препаратов:
- нестероидные противовоспалительные препараты, в том числе аспирин в большой дозе;
- глюкокортикостероиды;
- трициклические антидепрессанты;
- антиаритмические препараты I класса;
- блокаторы медленных кальциевых каналов (верапамил, нифедипин, дилтиазем).
Хирургическое лечение сердечной недостаточности
Эти методы могут применяться лишь в сочетании с немедикаментозной и лекарственной терапией.
В некоторых случаях рассматриваются показания к постановке кардиостимулятора, в том числе кардиовертера-дефибриллятора.
Некоторый эффект может быть достигнут после трансплантации сердца, однако от этого метода постепенно отказываются. Наиболее перспективным является применение механических искусственных желудочков сердца.
ОТР, передача «Студия Здоровье» на тему «Хроническая сердечная недостаточность»
Сердечная недостаточность. Медицинская анимация.
Сердечная недостаточность: причины, симптомы, лечение и профилактика
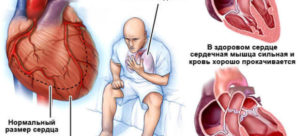
Сердечная недостаточность (СН) — состояние, сопровождающееся гипоксией тканей в следствие их недостаточного кровоснабжения. Снижение объема перекачиваемой крови до критического уровня может привести к остановке сердца и внезапной смерти.
Причины возникновения
Сердечная недостаточность чаще всего связана с возникновением у человека других болезней. Наиболее распространенной причиной сердечной недостаточности является заболевание коронарной артерии, которое является расстройством вызывающее сужение артерий обеспечивающих кровью и кислородом сердце. Другие условия, которые могут увеличить риск развития сердечной недостаточности, включают:
- кардиомиопатия, которая является расстройством сердечной мышцы, из-за нее сердце слабеет;
- врожденный дефект сердца;
- сердечный приступ;
- болезнь сердца и сосудов;
- определенные типы аритмий или нерегулярные сердечные ритмы;
- высокое кровяное давление;
- эмфизема, хроническая обструктивная болезнь легких;
- сахарный диабет;
- сверхактивная или неактивная щитовидная железа;
- ВИЧ;
- СПИД;
- тяжелые формы анемии, являются дефицитом эритроцитов;
- некоторые методы лечения рака, такие как химиотерапия;
- злоупотребление наркотиками или алкоголем.
Симптомы
Первые признаки синдрома сердечной недостаточности появляются при наличии застойных процессов в большом или малом круге кровообращения, а также при пониженной сократимости миокарда.
Возникновение данных патологических состояний возможно в следствие органических повреждений отдельных участков сердца и сосудов (например, при прогрессирующем атеросклерозе коронарных артерий и других сердечных заболеваниях).
Следует обратить внимание на следующие симптомы:
- постоянная вялость, апатия;
- нарушение сна в лежачем положении;
- посинение носогубного треугольника;
- одышка;
- хрипы при вдохе и выдохе;
- внезапное увеличение веса;
- потеря аппетита;
- стойкий кашель;
- нерегулярный пульс;
- учащенное сердцебиение;
- вздутие живота;
- сбивчивое дыхание.
При выявлении одного или нескольких вышеперечисленных симптомов необходимо в срочном порядке показать врачу, чтобы тот подтвердил или опроверг наличие отклонений в работе сердечно-сосудистой системы. При длительном отсутствии лечения кашля и хрипов высок риск разрыва стенок левого желудочка, что может повлечь за собой отек легких и кардиогенный шок.
Особенности протекания патологии у женщин, мужчин, детей и пожилых людей
Как правило, явные патологические симптомы у женщин проявляются только в зрелом возрасте, преимущественно в климактерический период. Это обусловлено резким снижением уровня гормонов, которые, находясь в идеальном балансе до определенного момента, поддерживали общий иммунитет и работу сердечно-сосудистой деятельности в том числе.
По статистическим данным, сердечная недостаточность у женщин выявляется ближе к 60 годам и в редких случаях может наблюдаться в период вынашивания ребенка при гестозе, сопровождающемся повышенным артериальным давлением, отёками и тромбообразованием.
В силу разных факторов мужчины страдают сердечно-сосудистыми заболеваниями чаще, чем женщины, поэтому средняя продолжительность жизни у сильного пола ниже. Это объясняется тем, что молодые люди больше подвержены чрезмерным физическим нагрузкам (например, при прохождении службы в армии), что способствует преждевременному износу сердечной мышцы и появлению на ней рубцов.
Важную роль играет также пристрастие к алкогольным напиткам, табакокурению и вредным продуктам питания – всему тому, чего женщины стараются избегать, опасаясь за свое здоровье и, как следствие, здоровье будущего ребенка.
Неправильный образ жизни негативно влияет на состояние сосудов и провоцирует развитие стеноза.
Сердечная недостаточность у мужчин впервые проявляется в 40-45 лет и при отсутствии лечения может быстро прогрессировать, особенно при наличии других хронических заболеваний.
Сердечная недостаточность у детей встречается реже, чем у взрослых и обычно относится к врожденным порокам сердца. Диагностировать патологию на ранней стадии развития затруднительно, поскольку ребенок не может объяснить, что именно его беспокоит. Чаще всего СН выражается в сухом кашле, что свидетельствует о застое крови в легких, но принимается родителями за респираторное заболевание.
Сердечная недостаточность у пожилых людей встречается гораздо чаще, чем у молодых, поскольку патология развивается на протяжении долгого времени практически бессимптомно. Ей одинаково подвержены мужчины и женщины, но клиническая картина при этом может иметь некоторые различия.
Основные виды и стадии сердечной недостаточности
При различных нарушениях кровообращения в организме включаются компенсаторные механизмы, основное предназначение которых – снизить интенсивность нагрузки на сердечную мышцу с помощью ее перераспределения на другие отделы органа.
Это сопровождается расширением капилляров, повышенной перфузией тканей и, соответственно, изменением нормального ритма и частоты сердечных сокращений.
Если данное явление носит постоянный характер, то развивается хроническая сердечная недостаточность (ХСН).На протяжении длительного времени человек может не замечать значительных ухудшений самочувствия, но, работая на пике своих возможностей, сердце изнашивается: уменьшается объем перекачиваемой крови, наблюдается ее застой в желудочках. В медицине выделяют три стадии ХСН:
- Начальная. Патология протекает бессимптомно, характерные признаки проявляются только при физической нагрузке в виде повышенного сердцебиения, одышки и быстрой утомляемости.
- Выраженная. Данная стадия патологии подразделяется на две категории. Первая сопровождается видимыми признаками гемодинамических нарушений в виде отеков ног, посинения носогубного треугольника и затрудненным дыханием при нормальной физической нагрузке. Вторая категория включает в себя те же проявления, но только в состоянии покоя.
- Дистрофическая. В этом случае возникают необратимые патологические изменения структуры тканей внутренних органов в результате их продолжительной гипоксии из-за недостаточности кровообращения. Естественные биологические процессы замедляются, может наступить клиническая смерть в любой момент бодрствования или сна.
При резком снижении компенсаторных механизмов (декомпенсации) в результате дистрофии миокарда и перерастяжения стенок артерий развивается острая сердечная недостаточность (ОСН), которая может развиваться по левому или правому типу. В этом случае патология быстро прогрессирует и может закончиться сердечной астмой, отеком легких или кардиогенным шоком с последующим летальным исходом.
Хирургия
Некоторым людям с сердечной недостаточностью потребуется операция, такая как коронарное шунтирование. Во время этой операции ваш хирург возьмет здоровую часть артерии и прикрепит ее к заблокированной артерии. Это позволяет крови обходить заблокированную, поврежденную артерию и протекать через новую.
Народные методы лечения
На раннем этапе развития сердечной недостаточности есть возможность повернуть патологические процессы вспять при регулярном использовании натуральных средств, приготовленных по рецептам народной медицины.
Дозировка и состав фитосборов, отваров и настоев должны в обязательном порядке согласовываться с кардиологом, поскольку некоторые лекарства, приготовленные в домашних условиях, могут быть идентичны аптечным медикаментам по фармакологическим свойствам.
В основе лечения и профилактики сердечной недостаточности народными средствами лежит интенсивная общеукрепляющая терапия, которая дает положительные результаты при слабо выраженных признаках патологии.
Если человек страдает острой сердечной недостаточностью, народный способ лечения применяется только вместе с основным – медикаментозным, так как велик риск тяжелых осложнений и стремительного ухудшения самочувствия. Ниже представлено несколько популярных рецептов домашних отваров и настоев, применяемых для профилактики и лечения СН:
- Калиновый настой. Столовую ложку свежих или размороженных ягод калины размять на дне стакана, добавив 30 гр. липового меда. Смесь заливается горячей кипяченой водой и настаивается один час.
- Отвар из листьев березы и еловой хвои. Сырье измельчить, положить в кастрюлю с водой и варить на медленном огне тридцать минут. Получившийся отвар употреблять до пяти раз в день по 1/4 стакана.
- Настой девясила на овсе. Заранее подготовленным отваром овса залить подсушенные и порубленные корни девясила, после чего поставить полученную смесь на огонь и довести до кипения, но не варить. Полученный продукт требуется настоять в течение двух часов, после чего процедить и добавить 2-3 ложки меда. Рекомендуемый курс лечения – два месяца, дозировка – определяется врачом.
Профилактика сердечной недостаточности
В зависимости от того, страдает ли человек от первых проявлений патологии или же только желает предупредить их появление, профилактику сердечной недостаточности подразделяют на первичную и вторичную.
цель первичной профилактики – своевременное выявление и лечение текущих сердечно-сосудистых заболеваний, которые являются пусковым механизмом для развития ХСН (хроническая сердечная недостаточность). Для этого необходимо соблюдать основные принципы здорового образа жизни и питания, которые включают в себя:
- систематические умеренные физические нагрузки;
- контроль ИМТ (индекса массы тела);
- исключение из рациона чрезмерно сладкой и жирной пищи;
- отказ от употребления газированных и алкогольных напитков;
- соблюдение режима отдыха;
- отказ от табакокурения.
Каждому человеку нужно стараться избегать стрессовых ситуаций, поскольку при нервном возбуждении происходит выработка кортизола – стрессового гормона, который в большом количестве приводит к сбою сердечной деятельности и даже острому инфаркту миокарда. Кортизол провоцирует сильный спазм стенок артерий, из-за чего может развиться хроническая сосудистая недостаточность.
Если человек уже страдает одним или сразу несколькими заболеваниями, проводится вторичная профилактика сердечной недостаточности, которая включает в себя ряд терапевтических мер, направленных на устранение основных причин возникновения патологии и подавление отдельных симптомов.
Прогноз
Жизненный прогноз пациента вариабелен, поскольку многое зависит от того, как скоро было начато лечение и какая причина лежит в основе развившейся сердечной недостаточности. При выраженной форме патологии (второй-третьей степени) порог выживаемости больных составляет около 5-7 лет.
При своевременном устранении первопричины СН и ведении здорового образа жизни есть возможность улучшения общего состояния сердечно-сосудистой системы, что позволит избежать тяжелых последствий, улучшить качество и увеличить продолжительность жизни.
Своевременно проведенная профилактика сердечной недостаточности может предупредить такие потенциально опасные для жизни состояния, как отек легких или сердечная астма, которые нередко заканчиваются летальным исходом.
От начала развития патологии до проявления первых симптомов проходит достаточно много времени, поэтому зачастую синдром сердечной недостаточности диагностируется на поздней стадии, когда избежать осложнений практически невозможно.
https://www.youtube.com/watch?v=0pX9ypnjiQI
По этой причине врачи рекомендуют раз в несколько лет проходить профилактическое обследование, которое позволит вовремя выявить возможные нарушения и при необходимости пройти курс лечения.
