Жировой гепатоз, расшифровка УЗИ
Содержание
Жировой гепатоз
Поражение печени в современных вредных условиях и богатой стрессами жизни не такое уж редкое явление, но вот природу этих неполадок порой не так просто угадать. И уж точно вам не придет в голову, что печень может страдать «ожирением». Но это действительно возможно!
Что такое жировой гепатоз
Стеатоз, или неалкогольная жировая болезнь печени (НАЖБП), или жировой гепатоз — терминов учеными было придумано много, но все они суть одного и того же процесса. А именно: в печени начинают откладываться жиры в виде капелек и включений в печеночных клетках (гепатоцитах). Природа не терпит лишнего, и организм активно стремится избавиться от нежелательного балласта.
В результате в печени развивается воспалительная реакция, что еще больше нарушает ее нормальное строение. Воспаленные клетки со временем гибнут, на их месте образуется соединительная ткань — рубец, что сказывается на функциях органа. А печень выполняет их великое множество.
Как часто встречается болезнь и почему
Распространенность этой проблемы поистине велика. В США, например, 70 % всех заболеваний печени представлены стеатозом (НАЖБП), в Северной Америке и Европе страдают порядка 10–40 % в популяции. Статистика впечатляет, не правда ли?
Причины такой широкой распространенности достаточно просты: нарушение жирового обмена, который протекает при непосредственном участии печени, встречается при самых разных заболеваниях.
В первую очередь это ожирение (и неудивительно — печень просто не справляется с таким потоком жиров), сахарный диабет (нарушение углеводного обмена как по цепочке нарушает и липидный), повышение содержания липидов (конкретно триглицеридов) в крови.Современные теории механизма стеатоза сводятся к «теории двух ударов». Первый удар — избыточное поступление жиров извне вызывает их отложение в печени, в результате чего развивается то самое воспаление. А вторым ударом является нарушение утилизации жиров в организме, которое приводит к гибели клеток и последующему фиброзу клеток печени.
Как понять, что у вас стеатоз
Как заподозрить стеатоз — это вопрос номер один, потому что более чем у 80 % больных отсутствуют какие-либо симптомы, которые могли бы свидетельствовать именно о дисфункции печени.
Человек может ощущать общую слабость, снижение работоспособности, тяжесть, дискомфорт справа, а иногда и боль. Такой набор симптомов, если задуматься, можно обнаружить у каждого, но не факт, что этот каждый обязательно болен жировым гепатозом.
Большую роль при диагностике отводят образу жизни и сопутствующей патологии (избыточный вес и нарушения углеводного и липидного обменов).
Подтверждение диагноза
Диагноз в случае стеатоза ставится на основе инструментальных методов исследования — УЗИ печени, биохимического анализа крови. На УЗИ печень имеет «пестрый» вид за счет неравномерной структуры заполненных жирами гепатоцитов, а в анализах крови повышаются печеночные ферменты (АСАТ, АЛАТ), а также липиды крови, что отражает тесную связь между нарушением липидного обмена и стеатозом.
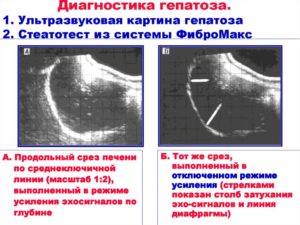
Золотым стандартом диагностики является биопсия печени, где наглядно под микроскопом можно будет рассмотреть «ожирение» гепатоцитов. Но делать биопсию согласится не каждый, да и процедура имеет свои показания и противопоказания, поэтому были разработаны не такие агрессивные, но при этом более или менее точные методы диагностики.
К примеру, это диагностическая панель «ФиброМакс», которая включает 4 лабораторных теста: ФиброТест (оценка степени фиброза по 5 биохимическим показателям), АктиТест (воспаление и некроз клеток), СеатоТест (содержание жира в печени) и НэшТест (диагностика НАЖБП у больных с избыточной массой тела, ожирением, сахарным диабетом и повышением липидов крови).
Эта панель математически анализирует множество биохимических показателей и на выходе дает нам диагноз с данными об активности процесса, его степени и стадии.
Что делать
Лечение стеатоза сводится прежде всего к коррекции массы тела. Но тут есть свои нюансы — больным с НАЖБП нельзя быстро снижать вес, так как это приводит к резкому ухудшению состояния печени и стимулирует патологический процесс.
Оптимальной скоростью снижения считается в среднем 0, 5–1 кг в неделю.
Питание также требует корректировки не только с учетом уменьшения калорийности и объема, но и с точки зрения нормализации режима и состава питания: важно питаться часто (не менее 5 раз в сутки) и сбалансированно.
Лекарства играют скорее вспомогательную роль и определяются в основном патологическим состоянием или заболеванием, способствующим развитию стеатоза. Если это сахарный диабет, то необходимо снижение уровня глюкозы таблетками или инсулином, высокое содержание липидов требует терапии статинами или фибратами в зависимости от того, какой класс жиров в организме повышен.
Диффузный гепатоз печени на УЗИ: причины развития, признаки, классификация
Диффузный гепатоз печени – это группа заболеваний, при которых в гепатоцитах (основных клетках органа) нарушаются обменные процессы, и происходит избыточное накопление жиров. Заболевание встречается примерно у 25% населения, особенно у лиц, страдающих ожирением и сахарным диабетом. Патологию также называют жировой дистрофией или инфильтрацией печени, стеатозом, стеатогепатозом.
Причины жирового гепатоза печени
На состояние и функции печени влияет образ жизни человека, перенесенные тяжелые инфекции, сопутствующая патология почек, сердца, режим питания, отягощенная наследственность и прием некоторых лекарственных препаратов. Чаще всего в развитии стеатоза участвует не одна, а совокупность причин, которые условно объединили в 2 большие группы:
- Причины неалкогольной жировой дистрофии.
- Причины алкогольной жировой инфильтрации паренхимы печени.
Хронический алкоголизм или частое чрезмерное употребление алкогольсодержащих напитков приводит к гибели гепатоцитов и повышенному накоплению капель жира в оставшихся клетках.
Также под действием этанола значительно ухудшается поступление кислорода в клетки, они теряют белок, в результате чего одни их них сморщиваются и погибают, а вторые набухают из-за скопления жидкости. Исход один – жировая дегенерация органа и гепатомегалия – увеличение размеров печени.
Основные факторы неалкогольного диффузного жирового гепатоза печени:
- Нарушение обмена веществ на фоне сахарного диабета, ожирения, погрешностей в диете или питании. К подобным изменениям может привести вегетарианство, резкая потеря веса, заболевания щитовидной железы, реже – беременность.
- Длительный прием некоторых лекарственных средств: гормональные препараты (оральные контрацептивы, глюкокортикостероиды), антибиотики, НПВП (аспирин, нимесулид, диклофенак), цитостатические препараты.
- Оперативные вмешательства на органах пищеварительной системы (резекция желудка, удаление желчного пузыря или части кишечника), которые могут привести к нарушению работы печени.
- Хроническая интоксикация в результате отравления тяжелыми металлами, углекислым газом и т.д. Длительное воздействие подобных токсических веществ легко способствует массовой гибели гепатоцитов.
- Хронические заболевания органов ЖКТ (гепатиты, желчнокаменная болезнь, дивертикулез).
- Наследственная патология (недоразвитие или атрезия внутрипеченочных протоков, сосудов печени, различные ферментопатии).
Кроме того, к факторам риска стеатоза относят: отягощенную наследственность по этому заболеванию, женский пол, высокий индекс массы тела, возраст старше 45-50 лет, наличие артериальной гипертензии или сахарного диабета.
Методы диагностики заболевания – гепатоз
Из инструментальных и лабораторных методов диагностики чаще всего используют:
- ультразвуковое сканирование печени и смежных органов брюшной полости. На УЗИ жировой гепатоз печени можно обнаружить даже на ранних стадиях, когда поражен только один участок или сегмент. Высокоэффективно УЗИ с эластографией, при которой благодаря цветному окрашиванию органа определяется изменение его плотности;
- компьютерную томографию, биопсию участков печеночной ткани при необходимости;
- клиническое, биохимическое исследование крови с определением уровня холестерина, триглицеридов, липопротеинов и ферментов.
УЗИ-признаки жирового гепатоза печени
Благодаря своей структуре печень отчетливо видна при УЗИ вместе со своими протоками, связками и сосудами. В норме она имеет ровный четкий контур, среднюю (нормальную) эхогенность и однородную эхоструктуру. Размеры правой доли у взрослого обычно не превышают 155 мм, а левой – 70 мм. Также «жирная» печень при УЗИ печени имеют свои специфические характеристики.
Показаниями к назначению ультразвукового обследования служит: пальпируемое увеличение размеров печени, ее болезненность, патологические изменения в биохимическом анализе крови.
Для получения достоверных данных пациент должен предварительно подготовиться к исследованию.
Для этого за трое суток до назначенной даты исключаются газообразующие продукты, принимаются пеногасители по типу Эспумизана, а сама процедура выполняется строго натощак.
Эхопризнаки жировой инфильтрации печени:
- гиперэхогенность органа – усиленное отражение ультразвуковых волн, из-за чего печень выглядит более «светлой», чем в норме;
- обеднение сосудистого рисунка – слабое прослеживание стенок мелких ветвей системы воротной вены, которые у здорового человека отчетливо визуализируются в виде тонких гиперэхогенных линий;
- чередование нормальных участков печени с измененными – прослеживание гипоэхогенных «островков» здоровой печеночной ткани на фоне диффузной гиперэхогенности органа;
- гепатомегалия – увеличение переднезаднего размера правой и левой доли в результате чрезмерного накопления жировых отложений и разбухания гепатоцитов.
Врач рассказывает о заболевании в этом видео.
Классификация
Существует классификация жирового гепатоза по степени поражения органа:
- Очаговая. Происходит скопление мелких участков жировой ткани в различных отделах печени, что на данном этапе имеет бессимптомное течение и определяется только под микроскопом.
- Зональную. В данном случае жировой инфильтрации подвержен один или несколько сегментов органа, что возможно выявить на УЗИ.
- Диффузную. Степень характеризуется тотальным и равномерным распределением жировой ткани по всей печени. Врачи-сонологи подобное поражение органа выносят в заключение как – диффузные изменения в печени по типу жировой инфильтрации (как на фото).
Даже при выявлении стеатоза с помощью ультразвукового метода обследования, болезнь длительное время может протекать бессимптомно. Первые признаки обычно появляются при массивной гибели гепатоцитов и увеличении печени в размерах.
К типичным симптомам стеатогепатоза относят: тяжесть и ноющие боли в подреберье, периодическую тошноту, появление геморрагической сыпи на теле, кожный зуд, чувство постоянной усталости. По мере прогрессирования заболевания возможно присоединение желтушности кожи и слизистых оболочек, жировых отложений на веках, в области роговицы и на теле.
Признаки жирового гепатоза печени (КТ, МРТ, УЗИ)
Ниже мы рассмотрим не только признаки жирового гепатоза печени на КТ, МРТ и УЗИ, но и причины, а также формы данного заболевания.
Причины жирового гепатоза (МКБ-10 — К 76)
Наиболее часто жировой гепатоз (МКБ-10 — К 76) вызывается:
- предшествующими заболеваниями ЖКТ,
- алкоголизмом и другими токсическими поражениями,
- ожирением,
- диабетом,
- нарушением питания,
- следствием кортикостероидной терапии.
Жировая инфильтрация может развиваться быстро. Китаев В.М. наблюдал пациентов, страдающих острым панкреатитом, язвенной болезнью желудка, у которых выраженная жировая инфильтрация развилась в течение одной недели.
КТ-признаки жирового гепатоза печени
Диффузная форма жирового гепатоза 3 степени. КТ выполнена в нативную фазу исследования. На фоне снижения денситометрического показателя паренхимы печеночные вены выглядят как гиперинтенсивные структуры.
Очаговые и локальные формы жирового гепатоза трудно отличить от образований печени. При УЗИ очаговые формы гепатоза симулируют гиперэхогенные образования.
В КТ диагностике очагового гепатоза помогают несколько характерных признаков:
- Во-первых, участки поражения при очаговом гепатозе имеют сегментарную или клиновидной формы конфигурацию.
- Во-вторых, отсутствуют симптомы инфильтрации и сдавления окружающих структур (наличие ободка, дислокация сосудов, деформация поверхности печени). Обнаружение внутри патологического участка неизмененной вены, входящей с периферии печени, -достаточно убедительный симптом жирового гепатоза.
- В-третьих, важно учитывать локализацию поражения. Очаговые изменения чаще всего встречаются около серповидной связки печени и в других областях в следующей последовательности:
- передне-медиальная часть 4 сегмента,
- воротная часть 4 сегмента,
- передне-наружная часть 3 сегмента,
- область ворот печени вне 4 сегмента.
Очаговая форма жирового гепатоза. В 6 сегменте печени определяется клиновидной формы, четко ограниченный участок с равномерным снижением денситомеитрического показателя. В структуре измененной паренхимы прослеживается обычный венозный рисунок (стрелка).
Причину возникновения жировых изменений в типичных местах связывают с заменой естественного портального кровоснабжения на системное венозное, вызванное наличием системных вен, внедряющихся в паренхиму печени. Это парапупочная вена, вена желчного пузыря, парабилиарная вена, капсулярные вены.
По указанным венам в печень поступает богатая гормонами кровь, особенно инсулином, которые служат дополнительными повреждающими агентами. Кроме указанных зон, очаговые жировые изменения иногда встречаются в любом другом участке печени, в том числе в глубине паренхимы.
Этиологию возникновения этих изменений объяснить трудно.
https://www.youtube.com/watch?v=nmhOVOwn8_8
Локальная форма жирового гепатоза. Реконструкция томограмм во фронтальной плоскости. В области ворот печени определяется четко ограниченный участок сохраненной паренхимы, имеющий более высокий денситометрический показатель. В структуре этого участка прослеживаются неизмененный сосудистый рисунок.
В свою очередь, свободные от поражения локальным гепатозом участки паренхимы печени также симулируют образования, поскольку при УЗИ эти участки показывают пониженное отражение звука. Как и участки очагового гепатоза, сохраненная паренхима печени чаще локализуются вдоль ворот печени или вокруг желчного пузыря.
И в этих случаях причину относительно длительного сохранения в указанных местах неизмененной паренхимы многие авторы также связывают с заменой портального кровотока на системный венозный.
Но в этих случаях предполагают, что ограничение притока портальной крови, обогащенной глицеридами и жирными кислотами, наоборот, способствует сохранению паренхимы от жировой перестройки.
Таким образом, в данном случае любые состояния, сопровождающиеся нарушением портального кровотока, способствуют сохранению паренхимы печени, подверженной жировой дистрофии под влиянием интенсивного поглощения жирных кислот. В венозную фазу контрастного усиления, в силу различных источников кровоснабжения, накопление контрастного вещества в неизмененных участках печени и в участках, подвергнутых жировой перестройке, происходит неодинаково.
Локальный жировой гепатоз 2 степени: а) В воротах печени на фоне, жировой перестройки паренхимы со снижением денситометрического показателя до 12-14HU, определяется неизмененный участок, денситометрический показатель которого 36,8HU б) В артериальную фазу контрастного усиления повышение денситометрического показателя неизмененной паренхимы и паренхимы, подверженной жировой перестройке, существенно не изменилсяв) В портальную фазу плотность неизмененной паренхимы повысилась на 40-50 HU, а патологической — только на 20-25HU
Таким образом, если дефект перфузии или ее снижение отчетливо выявляется в портальной фазе, но никаких изменений в артериальном токе в артериальную фазу не обнаруживается, следует думать о системном «непортальном» венозном кровоснабжении.
МРТ-признаки жирового гепатоза печени
Очаговая жировая дистрофия печени: а) МРТ выполнена при нахождении протонов воды и жира в фазе. В типичном месте (4 сегмент) определяется участок паренхимы слегка гиперинтенсивного сигнала,
б) При исследовании в противофазе произошло резкое снижение интенсивности сигнала от участка, подверженного жировой дистрофии.
При МРТ в стандартных спин-эхо последовательностях жировая перестройка печени обнаруживается трудно. И только применение последовательности градиентного эхо в противофазе воды и жира позволяет выявлять снижение сигнала в зоне жировой перестройки.
Эхопризнаки жирового гепатоза печени на УЗИ брюшной полости
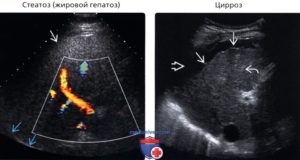
Жирная еда, избыток алкоголя и вредные привычки приводят к ожирению печени, имеющему название жировой гепатоз. При этом заболевании клетки накапливают жиры, вследствие чего теряют свои функции. В конце концов они становятся жировой тканью. Гепатоз не отличается ранними яркими симптомами, из-за чего в начале развития заболевание не видно даже на УЗИ.
Симптомы жирового гепатоза печени
Первыми явными симптомами, сигнализирующими о проблемах, является появление признаков нарушения функционирования желудочно-кишечного тракта, вызванного отравлением организма.
Постепенно появляются признаки жирового гепатоза: желтуха и боль под нижним краем ребер в правом боку. Эти симптомы проходят на фоне слабости и упадка сил у больного.
Выявить его уже возможно, так как на некоторых участках печени значительно повышается уровень жира, начинается воспаление тканей. Изменения тканей уже можно обнаружить при УЗИ.
Далее болезнь прогрессирует. Начинается третья степень гепатоза – фиброз печени. При фиброзе вокруг клеток гепатоцитов и кровеносных сосудов печени происходит образование рубцовой ткани. Со временем рубцовая ткань переходит в цирроз.
Цирроз разрушает печень, не дает ей нормально функционировать, что служит причиной печеночной недостаточности. Запоры, вздутия, желудочные боли, постоянная тошнота. Это сигнализирует о том, что болезнь запущена, и ее уже не остановить.
Вовремя сделанные анализы крови могут выявить заболевание на ранней стадии. В этом случае анализы покажут сильно повышенный уровень холестерина и р-липопротеидов.
: Стеатогепатит: причины, симптомы, лечение, диета и прогноз
Признаки жирового гепатоза на УЗИ
Гепатоз на УЗИ и КТ выявляется только после начала изменения структуры печени. Направления на эти исследования выписывают, когда печень уже увеличилась в объеме, и это удалось обнаружить при пальпации.
Больного направят на УЗИ, если:
- печень увеличена в размере при пальпации
- при пальпации печень отдается болью
- анализ крови показывает повышение холестерина
При УЗИ могут быть выявлены следующие эхопризнаки гепатоза:
- уплотнение тканей печени
- увеличение размеров органа и его выход за края подреберной области
- жировое перерождение тканей печени
- неоднородность распространения поврежденных участков по органу.
В случае, когда ультразвукового исследования оказывается недостаточно, используется компьютерная томография. Она помогает выявить понижение плотности печени, уплотнение ее сосудов, очаги скопления жира.
Лечение и диета
Лечение жирового гепатоза направлено на устранение причин гепатоза и укрепление всего организма. Основное лечение преследует цель улучшить способность поврежденного органа к восстановлению, а также приспособить организм больного к гепатозу.
Курс препаратов назначается для каждого персонально. При этом доктор обращает внимание на стадию болезни, наличие других заболеваний, возраст, вес больного.
Для лечения болезни прописываются лекарства, улучшающие работу печени:
- сульфаминокислоты,
- препараты растительные
- антиоксидантные витамины,
- селен,
- прием препаратов группы В.
Интересно, что вместе с лекарствами применяется также фитотерапия. В нее включены препараты с экстрактом куркумы, курчавого щавеля, холагола и гепабене.
Жировой гепатоз интересен тем, что при верном лечении и изменении образа жизни поврежденная печень полностью восстанавливается. Чтоб это произошло, достаточно соблюдать назначенную диету, выработать режим дня.
: Правильная диета при жировой дистрофии печени
Диету подбирает врач-диетолог, с целью подобрать наиболее щадящий режим питание для поврежденного органа, ориентируясь на каждого пациента: данные анализов и УЗИ. Однако есть ряд правил, общих для любой диеты при гепатозе:
- Независимо от диетического стола еда должна содержать суточную норму белков, жиров, углеводов.
- Выпивать чистую воду,1,5-2 литра в день.
- Ограничить количество в пище соли и сахара до 6 и 30 грамм.
- Есть необходимо по 6 – 7 раз за день.
- Исключить жареные продукты.
- Строго исключаются алкогольные напитки, зеленые чаи, кофе, какао, каркаде.
Независимо от формы гепатоза жиры из своего меню убирать нельзя. Они необходимы для функционирования организма, хотя и есть ряд некоторых ограничений.
Из продуктов, содержащих полезные жиры, специалисты выделяют: обезжиренный творог, молоко, кисломолочные продукты, нежирные сорта мяса, птицы, морепродукты, нежирную рыбу;
Вредные жиры чаще встречаются в таких продуктах, как: сало; жирный сорт мяса; икра, суши, рыба жирная , соленая, копченая; субпродукты; соусы; колбасы; консервы. Эти продукты стоит исключить из рациона.
Нужно учитывать, что диета назначается не только на период выздоровления. Даже после того, как болезнь останется в прошлом, необходимо ее придерживаться. Для получения результата диету рекомендовано совмещать со спортом – плаванием либо йогой.
О жировом гепатозе печени: симптомы и лечение
Избыток жировых отложений в организме несёт множество неприятных последствий для организма. К наиболее опасным последствиям ожирения относится жировой гепатоз печени. Своевременная диагностика и лечение позволяют остановить липидное перерождение печени и восстановить нормальную функцию органа.
Что такое жировой гепатоз
Печень выполняет сразу несколько жизненно важных функций, среди которых переработка, расщепление и обезвреживание опасных веществ.
Любые вещества, поступившие в организм человека, проходят своеобразные «контроль качества» в печени, где они путём расщепления превращаются в простые липиды (жиры).
Когда поток поступающих сложных жиров усиливается, печень не справляется со своей задачей и появляются липидные отложения. Следующей ступенью и становится развитие гепатоза.
Жировой гепатоз печени – это патологический не воспалительный процесс, суть которого заключена в перерождении тканей печени на фоне жировой дистрофии гепатоцитов. Глобальные изменения обусловлены накоплением жира между клетками органа и внутри них.
Возникновение гепатоза характерно как для алкозависимых людей, так и для людей с неалкогольной жировой болезнью органа. Когда течение жирового гепатоза протекает на фоне употребления алкоголя, болезнь вызывает необратимые изменения, ведущие к фиброзу, циррозу и летальному исходу.
Важно! Проблемой жирового гепатоза занимаются не только гастроэнтерологи, но и врачи интегральных направлений, так как патология тесно взаимосвязана с сердечно-сосудистой, эндокринной и иммунной системами.
Причины жирового гепатоза
Жировой гепатоз печени проявляется в результате расстройства метаболизма и липидного обмена в организме на фоне предрасполагающих факторов. К таким факторам относятся:
- Превышение нормы ИМТ, ожирение;
- Систематический приём алкоголя;
- Избыток в рационе жирной и сладкой пищи, трансжиров и белка животного происхождения;
- Длительное вегетарианство и веганство, которые приводят к нарушению углеводного обмена;
- Малоактивный образ жизни;
- Воздействие лекарств, наркотиков и токсинов;
- Сахарный диабет, атеросклероз, подагра;
- В редких случаях гепатоз может носить наследственный характер.
Нарушение обмена веществ в организме приводит к избыточному отложению жировых запасов в печени. Одновременно с этим снижается активность специальных ферментов, задача которых эти жировые запасы расщеплять. Постепенное накопление жира и приводит к развитию гепатоза.
Симптомы жирового гепатоза
опасность гепатоза заключается в том, что до момента развития необратимого цирроза, обнаружить признаки патологии самостоятельно трудно. Первые симптомы жировой формы гепатоза легко спутать с признаками других, более лёгких заболеваний ЖКТ. На начальных этапах человек ощущает:
- Периодические неинтенсивные боли в области правого подреберья;
- Увеличение печени, которое можно выявить при пальпации;
- Расстройства процессов пищеварения: диарея или запоры, тошнота, рвота, изжога;
- Ухудшение состояния волос, ногтей и кожи;
- Обострение реакции организма на простудные заболевания и аллергии;
- Нарушение репродуктивной функции у мужчин и у женщин;
- Снижение показателей свёртываемости крови.
Симптомы начальной стадии малоинформативны и проявляются в течении длительного периода времени, притом не одновременно, а последовательно. Первыми признаками становятся болезненные ощущения и дискомфорт, а затем присоединяются последствия интоксикации организма.
Когда на начальной стадии развития заболевания выявить его не удалось и лечение не было начато вовремя, к указанным симптомам присоединяются новые признаки печёночной недостаточности. В зависимости от проявлений патологии определяется стадия гепатоза:
1 стадия:
- Общая слабость, сонливость, снижение работоспособности;
- Отвращение к еде, тошнота;
- Нарушение координации;
- Сильный зуд, усиливающийся в ночное время.
2 стадия:
- Желтуха, диатез, брюшная водянка;
- Отёчность;
- Несварение желудка.
3 стадия:
- Необратимые изменения обмена веществ и морфологии внутреннего органа;
- Истощение организма;
- Судороги, обмороки, впадение в кому.
Важно! Вовремя диагностировать жировой гепатоз и предотвратить развитие цирроза, назначив эффективную терапию может врач гастроэнтеролог.
Диагностика жирового гепатоза
Диагностика гепатоза важна не только для постановки диагноза, но и для определения стадии и формы заболевания. Обследования проводятся с использованием различных методов: от осмотра и сбора анамнеза до лабораторных и инструментальных анализов.
Сбор анамнеза
Сбор анамнеза – это базовый приём диагностики любого заболевания. Беседа с пациентом позволяет выявить важную информацию, которую невозможно получить иными методами. Правильно собранный анамнез включает следующие данные:
- Жалобы пациента, его ощущения.
- Временные отметки начала проявления первых симптомов, ухудшения состояния.
- Наличие сопутствующих патологий, факторов риска.
- Информация о наследственных заболеваниях.
- Общая картина о рационе пациента.
Осмотр
Осмотр пациента позволяет выявить внешние признаки жирового гепатоза, такие как:
- Желтушность кожи и слизистых, наличие сыпи и следов расчёсывания.
- Увеличение печени, её болезненность (определяются пальпацией и перкуссией).
- Признаки алкоголизма (отёчность, тремор, запах).
- Измерение роста, объёма талии и веса позволяют выявить ИМТ.
Общий анализ крови
Общий анализ крови назначается для выявления воспалительных процессов. Так как жировой гепатоз – это патология не воспалительного характера, данный анализ позволит обратить внимание на иные заболевания ЖКТ.
Биохимический анализ крови
Анализ крови на биохимию позволяет выявить следующие нарушения, свидетельствующие о развитии гепатоза:
- Повышенное значение трансаминаз АСТ и АЛТ говорит о запущенном процессе деструкции клеток печени.
- Дислипидемия говорит о повышенном холистерине «плохого» типа и сниженном «хорошего».
- Повышенный уровень сахара в крови свидетельствует о нарушении углеводного обмена.
- Снижение концентрации белка альбумина говорит о неспособности печени выполнять свои функции по производству белка и нарушении гемостаза.
Ультразвуковое исследование (УЗИ)
УЗИ печени позволяет выявить морфологические и структурные изменения органа, такие как:
- Гиперэхогенность – уплотнение тканей.
- Гепатомегалию – увеличение размеров печени.
- Жировую инфильтрацию – скопление веществ, которые в норме отсутствуют.
- Неоднородность плотности органа.
В большинстве случаев этих исследований достаточно для постановки диагноза и определения степени и формы патологии. Однако, в редких случаях запущенного гепатоза или при осложнении заболеваниями интегральных систем, дополнительно назначают биопсию печени, МРТ или КТ.
Пациенты у которых был выявлен жировой гепатоз печени должны повторять диагностические процедуры по назначению лечащего врача не реже, чем 1 раз в месяц. Это позволит объективно судить об эффективности лечения, регенерирующей способности организма, а также позволит скорректировать план терапии при необходимости.
Лечение жирового гепатоза
Первое, что назначает врач пациентам с диагнозом жирового гепатоза – это изменение образа жизни и диета. Умеренные физические нагрузки, контроль жирности и калорийности пищи, снижение ИМТ — позволяют нормализовать обмен веществ.
Диета при жировом гепатозе
Контроль питания играет важную роль в терапии заболеваний ЖКТ и гепатоз не является исключением. Пациентам с нарушениями липидного обмена назначают лечебный стол №5, который характеризуется ограниченным количеством жиров, повышенным содержанием белка и введением в рацион продуктов, способствующих растворению жиров в печени (крупы, творог, тыква).
Пятый стол предполагает дробное питание маленькими порциями и обильное питьё (более 2 л в сутки).
Основу рациона составляют белковые продукты (мясо, рыба и морепродукты) и овощи с желчегонными свойствами (капуста, морковь, свекла).
Для улучшения пищеварения также добавляются нежирные кисломолочные продукты в виде ряженки, кефира и простокваши.
Диета категорически запрещает употреблять в пищу:
- Жирные молочные продукты (сыр, сливки, молоко);
- Алкоголь;
- Газированные напитки;
- Сахар и сладкие напитки;
- Макароны, хлеб и сдобу;
- Соусы и маргарин;
- Бройлерные курицы.
Медикаментозное лечение
Помимо диеты и активного образа жизни в борьбе с жировым гепатозом необходимо обращаться к медикаментозной терапии. Пациентам назначают лекарственные препараты, улучшающие функции печени и витаминные комплексы:
- Препараты фосфолипидной группы: Эссенциале Форте, Эссливер форте, Берлитион.
- Гепатопротекторы: ЛИВ-52, Экстракт Артишока, Карсил.
- Витамины группы В, селен и антиоксиданты в форме Ретинола и Токоферола.
- Лёгкие желчегонные препараты, например, Хофитол.
Важно! Зачастую пациенты сами обращаются к дополнительной помощи фитотерапии, принимая экстракты расторопши, куркумы и щавеля.
Заключение
При своевременной диагностике и адекватном лечении жировой гепатоз печени характеризуется благоприятными прогнозами.
Первые результаты терапии становятся заметны через 2-3 месяца с начала приёма лекарственных препаратов.
Если лечение было назначено на начальной или первой степени заболевания, то полное восстановление функций органа наступает раньше, чем через год.
Основа профилактики заболеваний печени, в том числе и жирового гепатоза, — это активный образ жизни, правильный рацион питания, контроль ИМТ и умеренное потребление алкогольных напитков.
Несколько народных рецептов по лечению жирового гепатоза.
О жировом гепатозе печени: симптомы и лечение Ссылка на основную публикацию
Гепатоз жировой — истинный и ложный
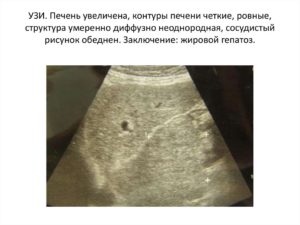
Если на УЗИ вам объявили — «жировой гепатоз» (стеатоз), то это может быть ошибкой. Сегодня часто встречается ложный гепатоз — поликистоз печени, вызванный ее паразитарным заражением. Бывает и сочетание обоих видов. Разберем по порядку.
Истинный жировой гепатоз
Это ожирение печени, возникающее при длительном действии одного из факторов, или их сочетания:
- ожирении организма при неправильном питании, или гормональных нарушениях — сначала жир откладывается под кожей, затем в печени;
- длительной токсической нагрузки — лекарственная нагрузка, алкоголь, вредная профессия;
- нарушения углеводного обмена (вегетарианство, веганство)
Каждый из этих факторов может привести к истинному жировому гепатозу, как результат накопленных изменений в печени.
Ложный гепатоз
Уплотненная печень на УЗИ — гепатоз, или поликистоз
Сегодня частая ошибка, когда на УЗИ видно уплотнение печени и вам объявляют — «гепатоз». Но похожее уплотнение бывает и при паразитарном заражении. То-есть, когда печень заражена мелкими паразитами и они заключены в плотную оболочку.
Это не что иное, как доброкачественный поликистоз — еще один способ защиты организма от инфекции при пониженном иммунитете.
—
Ложный гепатоз на биорезонансной диагностике
Но это выявляется только на биорезонансной диагностике. Характерные симптомы — первичное выявление гепатоза при нормальном весе.
Такой ложный гепатоз устраняется за 1-1,5 мес специальной программой Antigelm-detox-programm>> . При этом часто заражены и другие органы, но на биорезонансной диагностике это всегда выявляется.То-есть, обычно врачи ставят «жировой гепатоз» и начинают лечить печень, как отдельный орган. Конечно это не дает результата.
Смешанный гепатоз
Во многих случаях на истинный жировой гепатоз накладывается паразитарный поликистоз печени. Это частое явление, так как к такому состоянию печени приводят лишний вес, и/или интоксикация организма. При этом падает иммунитет и другие защитные ресурсы организма. То-есть создаются условия для развития паразитарной флоры.
Из этого следует, что лечить сразу гепатоз без очищения организма от паразитов бессмысленно. Более того, заражение печени вызывает местное отравление и жировые клетки насыщаются токсинами — продуктами жизнедеятельности паразитов. Тогда жир трансформируется в гель, что совсем необратимо.
Но врачи-гепатологи сразу начинают лечить гепатоз и назначают препараты из ряда: карсил, фосфоглив, эссенциале и т.п. Это дает лишь временное облегчение или эти препараты придется принимать постоянно.
Чтобы вы смогли оценить методы и средства лечения, рекомендую познакомиться с физиологией жирового гепатоза:
Если у вас нет времени на изучение подробностей, то можете заполнить тест на состояние организма, я проанализирую, сообщу, что происходит и подберу индивидуальный курс. ТЕСТ>>
Процесс жировой трансформации клеток печени
Много зависит от питания. В клетки печени поступают продукты — производные от того, что мы едим. Именно этим определяются процессы в ее клетках — гепатоцитах , а значит ими можно управлять.
Жировое перерождение клеток проходит три этапа.
- При неправильном питании в гепатоцитах образуются липиды — жирные кислоты . Большей частью это триглицериды — смесь из жирных кислот и глицерина. При концентрации липидов 30-50%, размер печени значительно увеличивается.
- Преобразование жировых клеток в соединительную фиброзную ткань.
- Перерождение клеток в соединительную ткань — цирроз печени.
Надежда больным гепатозом от рептилий
Печень — единственный орган, способный увеличивать объем при поражении ее части, аналогично хвосту ящерицы. При утрате части клеток своих функций, образуются новые. Но этот процесс необходимо активировать специальными биоактивными веществами. Так возможно остановить деградацию печени и при ее ожирении, и при вирусном гапатите.
Избыточный вес. Это уже глобальная пандемия. Однако в официальной медицине долгое время жировой гепатоз не считался серьезной патологией. Один пациент из С-Петербурга передал мне слова врача по поводу его печени: «Для себя вы уже больной, но пациентом для меня вы пока не являетесь». Сегодня ситуация меняется и некоторые врачи понимают опасность.
Алкоголь — одна из причин гепатоза. Чистый спирт печень преобразует в ацетат — относительно безопасное вещество. Если в напитке чистый спирт, то при умеренном потреблении опасность минимальна.
Но модные импортные напитки — виски, бренди, коктейлях — содержат токсичные соединения, которые печень переработать не может.
Если возникает необходимость — то водку.
А лучше качественное красное сухое — в нем биофлавоноиды полезные для сосудов.
Фастфуд нагружает организм рафинированными углеводами и технологическими добавками. Такое частое питание ведет к повышению веса далее к ожирению печени и сахарному диабету.
—
Длительный прием лекарственных препаратов вызывает лекарственный гепатоз. В большинстве случаев лекарствам можно найти растительный аналог (растительные заменители лекарств см. здесь).—
Малоподвижный образ жизни вызывает застой в жидких средах организма: желчи, желудочного сока, крови и лимфы. Это создает условия для развития патогенной флоры. Выделяемые ей токсоиды отравляют организм, перегружают печень и являются возбудителями ряда заболеваний. Посмотрите — Проблемы лишнего веса>>
Если для вас актуальны 2-3 из этих факторов, то к 40 годам вам грозит жировой гепатоз. Но на большинство этих факторов мы можем влиять. Проблема в том, что печень не болит, а бездействие, или ошибочное лечение ведут к циррозу печени.
Жировая печень производит меньше желчи и низкой концентрации. Это способствует развитию в ней патогенной флоры и вызывает воспаление в желчном пузыре — холецистит.
Защищаясь от инфекции, организм заключает ее в плотную оболочку — так образуются камни. Удаление желчного не исключает образование камней — они могут появиться и в желчных протоках.
Недостаточно концентрированная и загущенная желчь ведет к нарушению переваривания пищи в желудке. Это перегружает поджелудочную железу и провоцирует развитие панкреатита. Так нарушается весь процесс пищеварения, что способствует размножению инфекции. Некоторые виды паразитов обитают прямо в поджелудочной железе и нарушают ее работу.
Паразитарная флора дополнительно нарушает пищеварение и сама усваивает витамины из пищи. В результате в кровь попадают токсоиды паразитов и отравляется печень и весь организм. Это вызывает симптомы: быстрая утомляемость и апатия, высыпания на коже, истончаются волосы и ногти, варикоз вен и т. д.
Инфекция в ЖКТ подавляет здоровую кишечную микрофлору, что приводит к снижению иммунитета, который на 80% формируется именно в кишечнике за счет двух факторов:
- В тонком кишечнике всасываются в кровь полезные вещества необходимые для поддержания иммунной системы, но паразиты блокируют этот процесс.
- Паразиты выделяют вещества, подавляющие иммунные антитела.
Ухудшение работы печени влияет на состав крови — повышается содержание «плохого» холестерина, который, налипает на стенки сосудов, капилляров. Их сужение и закупорка вызывает головные боли, ухудшение памяти, повышение артериального давления и нарушает работу сердца.
>)
Паразитарная и грибковая флора усиливает эти явления. При устранении инфекции и восстановлении функций печени эти образования обычно устраняются в течение 3-6 мес.
► От работы печени зависит состояние иммунитета
- Снижение выработки желчи жировой печенью приводит к нарушению пищеварения и микрофлоры кишечника, где вырабатывается 80% иммунитета.
- Ухудшение усвоения витаминов и других питательных веществ угнетает работу всех систем, включая и иммунную.
Исходя из сказанного, я рекомендую обследование из трех этапов:
1. На УЗИ определяется только степень уплотнения печени по ее эхогенности. И при определенных параметрах сигнала ставят диагноз — жировой гепатоз.
Но таким же параметрам может соответствовать паразитарный поликистоз печени. А так как официальная медицина явление массового паразитоза, отвергает, поэтому и ставят ошибочный диагноз.
2. Биохимический анализ крови — определяет такие показатели функции печени, как: АЛТ, АСТ, билирубин и еще ряд показателей. Это необходимо для контроля эффективности лечения.
3. Эластометрия на аппарате Фиброскан
Это также ультразвуковой метод определения степени фиброза печени. В нем используется новый волновой принцип, разработанный во Франции. Считается, что метод обладает высокой достоверностью.
4. Биорезонансная диагностика>> определяет ряд важных параметров:
- уровень иммунитета;
- состояние системы пищеварения;
- наличие вирусов, бактерий, грибков и гельминтов в организме и в печени.
< Черные значки могут говорить о лямблиозных, или описторхозных кистах.
Но прежде чем направить на диагностику я советую пройти тест, по которому, при ряде признаков, можно уже увидеть причину состояния — testcleaner>>
Традиционные препараты при жировом гепатозе
Здесь представлены характеристики препаратов, рекомендуемые врачами — гепатологами.
| Препарат | Состав | Действие |
| Карсил | расторопша | нейтрализует токсины, восстанавливает клетки печени, стимулирует желчеобразование, улучшает пищеварение, антиоксидантная защиита. |
| Хофитол | артишок | восстанавливает гепатоциты , выводит токсины, нормализует пищеварение и обмен веществ, обладает мочегонным действием. |
| Эссенциале форте и фосфоглиф | фосфолипиды из соевых бобов | способствует восстановлению клеточных мембран, нормализует холестериновый обмен, защищает от свободных радикалов. |
| Гептрал | адеметионина 1,4-бутандисульфонат (аминокислота) | Устраняет недостаток в организме адеметионина, стимулиует желчеотделение, очищает от токсинов, способствует восстановлению гепатоцитов, антиоксидантная защита. |
| Урсосан | урсодезоксихолевая кислота | стимулирует желчевыделение, холелитолитическое, гиполипидемическое, гипохолестеринемическое действия. |
Как видим все препараты вроде бы полезны. Тогда почему ко мне и моим врачам — диагностам постоянно приходят с жалобами на отсутствие эффекта, или его недостаточности. Дело в том, что все препараты содержат один компонент и действуют узко направленно.
Именно отсутствие комплексного подхода к лечению печени, как органа, входящего в общую систему организма и не дает искомого результата. Это издержки нашей медицины, обусловленные двумя факторами:
- узкая специализация врачей;
- отсутствие обучения фитотерапии.
Второй современная медицина фактически отрицает весь предыдущий опыт человечества, накопленный тысячелетиями и пользуется наработками только последних 150 лет.
Большинство врачей даже не предполагают, что организм может быть заражен паразитами и предлагаемое ими лечение бесполезно. На биорезонансной диагностике таких пациентов до 80%.
Но у вас есть возможность посмотреть программы интенсивной фитотерапии, позволяющих помогать больным гепатозом комплексно и поэтому эффективно. Познакомьтесь с ними и оцените прямо сейчас:
Комплексное лечение жирового гепатоза>>
Многие врачи этого не знают, или не желают знать. Некоторые догадываются, но молчат, боясь нарушить инструкции минздрава и быть уволенным. И только единицы это знают, этому следуют и лечат в соответствие со своей клятвой Гиппократу. Об этом в следующих письмах:
1) От чего нужно очищать организм, чтобы избавиться от заболеваний печени и ряда других органов.2) Обратная сторона известных методов очищения
3) причина опухолей, о которой не знают врачи и как от них избавиться
4) Причины, способствующие заражению паразитами и роль лишнего веса
5) Как восстановить саморегуляцию организма, чтобы он самоизлечивался без лекарств
(Ваши данные не будут доступны третьим лицам, или использованы для рекламы)
Неразглашение ваших данных гарантируется Политикой конфиденциальности в соответствии с законодательством РФ.
ОБРАТНАЯ СВЯЗЬ>>
Если вы считаете эту статью ценной для ваших друзей, сообщите им в вашей социальной сети:
