Гемолитическая болезнь новорожденных, низкий уровень гемоглобина и нейтрофилов в крови
Содержание
Пониженные нейтрофилы у ребенка – первый признак снижения иммунитета

Когда нейтрофилы понижены у ребенка, это всегда тревожный признак, и нужно как можно скорее посетить педиатра. Нейтропения является признаком ослабления иммунитета из-за патологического организма. Но прежде чем пугаться, родителям следует рассмотреть, что считается понижением и узнать, как меняется норма в зависимости от детского возраста.
Есть ли понижение
Нейтрофил – одна из разновидностей лейкоцитов. его функция – уничтожение патогенной микрофлоры. Выделяют 2 вида клеток:
- Палочкоядерные. Молодые незрелые нейтрофилы, которые со временем приобретают полноценное ядро.
- Сегментоядерные. Считаются «воинами» иммунной системы и уничтожают опасные микроорганизмы. При острых инфекционных процессах нейтрофилы сегментоядерные всегда повышены у ребенка.
Чем младше дети, тем выше у них нейтрофильный уровень:
Следует обратить также внимание на соотношение палочкоядерных и сегментоядерных элементов. Младенец до 5 дня жизни в составе крови имеет до 5 % палочек, но потом этот показатель уменьшается до 1 %.
Нейтропенией принято считать снижение количества клеток ниже нижней границы нормы, а превышение верхней границы называется нейтроцитозом.
Родителям после получения в лаборатории бланка с результатами исследования рекомендуется смотреть не только на нейтрофильный уровень, но и на соотношение молодых и зрелых клеток. Повышение в крови палочек больше 1 % также указывает на развитие патологии.
Показания для лабораторной диагностики
Исследование для определения лейкоцитарной формулы (сюда входят и нейтрофилы) впервые назначается грудничкам еще в роддоме. Дальнейшие анализы делают 1-2 раза в год. Поводом для назначения является:
- плановый медосмотр здоровых детей;
- ухудшение самочувствия малыша.
Регулярное проведение исследования помогает своевременно обнаружить отклонение в лейкоцитарной формуле и выявить скрытое заболевание.
Иногда снижению предшествует подъем
Когда нейтрофилы повышены у ребенка, то это означает, что иммунная система отвечает усиленной выработкой клеток на воздействие неблагоприятных факторов. Причиной нейтроцитоза могут стать:
- инфекции (грибковые, бактериальные или вирусные);
- неинфекционные воспаления (артриты, СКВ, аппендицит);
- отравления;
- большие ожоги;
- кровопотери;
- трофические язвы;
- гемолитическая анемия;
- онкология;
- послеоперационный период.
Рекомендуем: Основные причины повышения эритроцитов у ребенка
Если нейтрофилы повышены у ребенка и повышен сахар крови, то причиной может быть сахарный диабет.
Длительное воздействие неблагоприятных факторов приводит к тому, что иммунная система постепенно истощается, происходит уменьшение выработки клеток и повышенный нейтрофильный показатель сильно снижается.
Причины нейтропении
Если нейтрофилы понижены у ребенка, то существуют несколько механизмов развития отклонения:
- угнетение костного ростка (синтезируется меньше клеток);
- массивная гибель нейтрофильных элементов (при тяжелых инфекционных процессах).
Понизить количество нейтрофилов могут:
- длительные инфекционные процессы;
- неинфекционные болезни;
- врожденные патологии;
- внешние факторы.
Длительные инфекции
На проникновение в организм патогенного возбудителя иммунная система отвечает повышенной выработкой лимфоцитарных клеток, которые погибают при уничтожении микроорганизмов. При продолжительных инфекциях ресурсы организма постепенно истощаются, и разрушение нейтрофилов превышает синтез новых элементов.
Понизить нейтрофильный показатель могут следующие инфекционные процессы:
- ОРВИ;
- грипп;
- краснуха;
- гепатит;
- ветряная оспа;
- поражение грибком.
Инфекционная нейтропения имеет благоприятный прогноз, и формула крови почти всегда восстанавливается после излечения заболевания.
Неинфекционные болезни
Пониженный уровень нейтрофилов характерен для некоторых хронических болезней:
- анемия;
- лейкоз;
- опухолевые новообразования;
- тиреотоксикоз;
- состояния, вызывающие гиперфункцию селезенки;
- патологии поджелудочной железы (диабет, панкреатит);
- артрит;
- ревматоидные поражения сердца.
При этих состояниях истощение иммунной системы может стать причиной присоединения вторичных инфекций и утяжелить течение болезни.
Врожденные патологии
В редких случаях нейтрофилы у ребенка понижены могут быть из-за врожденного нарушения функции кроветворения:
- Агранулоцитоз Костмана. Заболевание наследуется по ауторецессивному типу и характеризуется постоянным снижением нейтрофилов. Уже после рождения грудничок из-за слабости иммунной системы тяжело переносит вирусные инфекции и хуже набирает в весе.
- Циклическая. Примерно раз в 3-4 недели у малыша понижается нейтрофильный показатель, который самостоятельно восстанавливается. Такие дети уязвимы для инфекций только в периоды нейтропении.
У маленьких детей до 2 лет нередко определяется доброкачественная нейтропения. Несмотря на низкий уровень нейтрофилов, у грудничков не находят признаков заболевания и дети развиваются нормально. При этом состоянии показано наблюдение у кардиолога, гематолога и педиатра. Обычно к 2 годам формула крови нормализуется.
Внешние факторы
Нейтрофильная недостаточность нередко возникает у детей под влиянием сторонних причин:
- прием некоторых медикаментов (цитостатики, противосудорожные и др.);
- авитаминоз;
- резкое похудение;
- анафилактический шок.
Для диагностики патологических процессов важен не только характер нейтропении, но и остальная лейкоцитарная формула. Количественный показатель таких клеток, как моноцит или лимфоцит, даст дополнительную информацию о происходящих в крови процессах и поможет быстрее выявить заболевание или провоцирующий фактор.
Внешние признаки снижения нейтрофилов
Клинические проявления того, что понижены нейтрофилы в крови у ребенка, зависят от того, какой фактор спровоцировал снижение. Нейтропения в детском возрасте может проявляться:
- слабостью;
- потливостью;
- кишечными расстройствами;
- частыми простудными заболеваниями;
- кожными высыпаниями (гнойничковыми или язвенными);
- плохим заживлением ранок;
- стоматитами.
Отклонения от нормы протекают бессимптомно только при доброкачественной нейропении у младенцев.
Мамам и папам следует проявлять бдительность, если дети длительно болеют или у них плохо заживают ранки. Нейтропения самостоятельно не проходит, а при длительном снижении иммунитета могут развиваться опасные для жизни состояния.
Способы лечения
Специфической терапии, чтобы повысить сниженные нейтрофилы, нет. Назначаемое лечение зависит от причины, спровоцировавшей отклонения:
- Инфекция. Назначаются препараты для подавления активности возбудителя (противогрибковые, противовирусные) и маленькому пациенту обеспечиваются оптимальные условия, чтобы детский организм мог быстрее побороть болезнь (постельный режим, обильное питье, прием витаминов).
- Неинфекционные патологии. Пролечивается основное заболевание.
- Врожденная нейтрофильная недостаточность. Для профилактики развития инфекций рекомендуется прием антибактериальных средств. В тяжелых случаях, когда нейтрофилы сегментоядерные понижены у ребенка до 0,5*109/л и сильнее, показан прием медикаментов, стимулирующих активность костного ростка. При выраженных нейтропениях может проводиться пересадка донорского мозга.
- Доброкачественная нейтропения. Проведение терапии не требуется, но показано наблюдение врача. Такие дети несколько раз в год сдают кровь для контроля лейкоцитарной формулы.
- Влияние внешних факторов. Устраняется провоцирующий агент (отмена лекарств, восполнение недостатка витаминов).
Если снижение нейтрофилов спровоцировано болезнями или внешними факторами, то после устранения провоцирующей причины лейкоцитарная формула восстанавливается самостоятельно. Стимуляция костного ростка и другие специфические мероприятия проводятся только при тяжелых нейтропениях.
Если понижены нейтрофилы в крови у ребенка, то это свидетельствует об ослаблении иммунной системы. Чтобы своевременно выявить отклонения, родители должны внимательно следить за здоровьем детей, регулярно сдавать анализы, а при первых признаках заболевания сразу обращаться к педиатру.
Пониженные нейтрофилы у ребенка – первый признак снижения иммунитета Ссылка на основную публикацию
Гемолитическая болезнь новорожденных — не приговор!
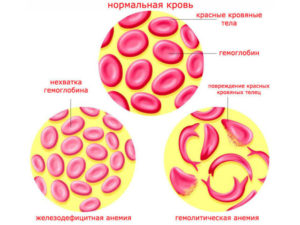
При постановке на учет по беременности вы увидели в карте «АВО, Rh-несовместимость» и «угроза ГБН»? Насколько серьезна эта патология и как она может сказаться на здоровье и умственном развитии малыша, симптомы и методы лечения гемолитической болезни новорожденных — мы обратились за профессиональной консультацией к гинекологам и педиатрам.
Гемолитическая болезнь новорожденных (желтуха новорожденных, ГБН) — это патология кроветворной системы младенцев, которая возникает вследствие:
- резус-конфликта с матерью (Rh-конфликт);
- несовместимости групп крови (ABO-конфликт);
- реже — из-за приема медикаментозных препаратов и воздействия негативных факторов во время беременности.
При наличии этих факторов риска, иммунная система материнского организма «сканирует» клетки крови малыша, как чужеродные агенты. Начинается выработка антител, они проникают через гематоплацентарный барьер и атакуют кровяные сегменты ребенка.
При высоком уровне антител в крови мамы и отсутствии медикаментозной коррекции, плод может погибнуть еще в утробе. В других случаях, сразу после появления на свет у новорожденного фиксируют симптомы ГБН.
Симптомы ГБН: как ее отличить от обычной физиологической желтухи?
В первые часы после рождения у малыша с ГБН начинается массированный распад эритроцитов. Наблюдается увеличение органов-депо крови (селезенки, печени), в крови резко возрастает уровень билирубина.
Ферментативные системы у новорожденных незрелые, печень функционирует недостаточно, из-за чего в крови малыша накапливается «плохой», непрямой билирубин — продукт распада красных кровяных тел крови. Непрямой билирубин является токсичным, он повреждает клетки сердечного миокарда крохи, гепатоциты печени, больше всего влияя на нервную систему ребенка.
Врачи диагностируют наличие гемолитической болезни новорожденных по следующим признакам:
- наличие в обменной карте мамы данных о возможности Rh- или ABO-конфликта с плодом;
- пожелтение кожных покровов — сразу при рождении или в первые 24-72 часа жизни;
- малыш вялый, плохо ест и много спит, часто срыгивает после кормления;
- неравномерное дыхание;
- снижаются врожденные рефлексы;
- отечность;
- увеличение лимфоузлов, сердца, печени или селезенки;
- анемия, низкий уровень Gb (гемоглобина) в крови;
- симптом «заходящего солнца» — ребенок неестественно опускает к низу глаза.
В первые 3-5 дней жизни малыша анализ на ГБН могут взять прямо из пуповинной вены. Тенденция увеличения билирубина и наличие отечности дают информацию докторам о форме болезни и возможной причине ее возникновения, а также позволяют составить правильную схему лечения.
Почему возникает гемолитическая желтуха младенцев?
Резус-конфликт возникает у мамы с отрицательным Rh и ребенка с положительным Rh. Первая беременность в таких случаях, как правило, протекает без осложнений и на свет появляется здоровый малыш. 2-я и 3-я беременность уже требуют диспансерного наблюдения, ведь риск рождения ребенка с гемолитической болезнью вырастает до 85%.
АВО-несовместимость чаще всего выявляют у женщин с I(0) группой крови, мужья которых — носители II-й (А) и III-й(В) групп крови. При АВО-несовместимости даже первая беременность может иметь осложнение в виде ГБН.
Симптомы гемолитических нарушений у малыша при разной несовместимости отличаются по тяжести:
| Вид несовместимости | Общее состояние ребенка | Появление желтухи | Наличие анемии | Состояние печени и селезенки |
| Rh | Тяжелое | До 14 дней | Есть | Увеличены |
| ABO | Нормальное | На 1-й, 2-й день жизни | Нет | Не увеличены |
Тяжесть болезни во многом зависит от вариантов проникновения антител мамы и продолжительности их воздействия на плод.
- Иногда материнский организм синтезирует малое количество антител, они не проникают через плацентарный барьер, а воздействуют на кровь малыша только при прохождении через родовые пути. В этом случае гемолитическая желтуха не имеет серьезных последствий для крохи и бесследно исчезает после нескольких процедур «синего света» и витаминотерапии.
- Периодическая «атака» антител на кроветворную систему плода, их высокий уровень на протяжении всего периода беременности приводят к более серьезным последствиям: рождению мацерированного плода, развитию анемической, отечной или желтушной формы ГБН.
Тяжелую форму гемолитической болезни новорожденных диагностируют сразу после родов: воды при ГБН желтоватого или зеленоватого цвета, ребенок рождается бледным или желтушным, на тельце крохи заметны следы отека, увеличены селезенка и печень.
Виды ГБН
Различают три формы гемолитической болезни новорожденных: отечную, анемическую и желтушную.
Отечная форма
Является самой тяжелой: жизненно важные органы малыша значительно увеличиваются в размерах еще в материнской утробе. В результате, малыш появляется на свет с весом вдвое больше нормы, в брюшной и плевральной полости у него может скапливаться жидкость, а уровень гемоглобина в крови падает до 35-50 г/л.
Желтушная форма гемолитической болезни
Следствие воздействия антител на уже зрелый плод. Малыш рождается доношенным, без видимых признаков заболевания. Симптомы желтухи у таких деток появляются в первые 24-48 часов жизни: может наблюдаться увеличение лимфоузлов, селезенки и печени, кожа и видимые слизистые крохи приобретают желтоватый оттенок.
Анемическая форма
Легче всего протекает у новорожденных. На свет появляется здоровый ребенок, к концу 1-й недели жизни у него могут проявиться признаки анемии — бледность кожи, снижение уровня гемоглобина и повышение уровня билирубина в крови.
Более тяжелое течение заболевания наблюдается у недоношенных детей. Организму малышей, появившихся в срок, легче справиться с массированным распадом эритроцитов: все его системы более зрелые и не так уязвимы перед негативным воздействием токсического непрямого билирубина.
Методы и препараты для лечения гемолитической болезни
Если крохе поставили диагноз ГБН — не отчаивайтесь. При своевременном оказании медицинской помощи все процессы в его маленьком организме быстро придут в норму и риск поражения ЦНС будет устранен.
Лечение гемолитической болезни комплексное. Оно направлено на выведение из крови антител и непрямого билирубина, а также нормализации функций почек и печени.
При резус-конфликте грудное вскармливание, скорее всего, придется прекратить и предложить малышу молочные смеси для новорожденных. Также при ГБН назначают фенобарбитал, метионин, преднизолон и внутримышечные инъекции АТФ.
Деткам с желтушной формой гемолитической болезни проводят сеансы фототерапии: под воздействием света билирубин распадается на безвредные вещества.При тяжелой форме ГБН проводят переливание крови.
Как предупредить появление гемолитической болезни новорожденных у малыша?
Когда мы встречаем близкого человека, последнее, что приходит в голову — это спросить о его группе крови. Но несовпадение резус-факторов еще не приговор! Вы можете родить здорового малыша, если уделите внимание профилактике ГБН. Для этого:
- При постановке на учет в женской консультации сдайте с мужем кровь на анализ.
- Если вы уже знаете, что существует несовместимость — как можно раньше сообщите об этом наблюдающему беременность гинекологу.
- Контролируйте уровень антител в крови — специалисты рекомендуют проходить подобные исследования не менее 3-х раз в течении 9 месяцев вашего «интересного» положения.
- Сообщите гинекологу о наличии отягощающих факторов — абортов, выкидышей и признаков поражения ЦНС у старших деток.
- Пройдите исследование околоплодных вод — амниоцентез.
Гемолитическая болезнь новорожденных — Анемии — описание, диагностика
Под гемолитической болезнью плода и новорожденного понимают гемолитическую анемию, которая возникает в связи с антигенным различием эритроцитов матери и плода (новорожденного), выработкой иммунокомпетентной системой матери антител против этого антигена, проникновением антител через плаценту и разрушением эритроцитов плода или новорожденного под влиянием этих антител. Чаще всего антитела направлены против антигенов системы резус, против антигена D у резусположительного ребенка; вырабатываются они у резусотрицательной женщины. Реже антитела направлены против групповых антигенов A или B плода (новорожденного); вырабатываются у матери с группой O. Еще реже антитела направлены против антигенов C, c, E.
Этиология и патогенез гемолитической болезни новорожденного
Развитие гемолитической болезни новорожденного чаще всего связано с несовместимостью крови матери и плода по антигену D, реже — по антигенам системы ABO, C и др.
Гемолитическая болезнь, обусловленная резуснесовместимостью, развивается в результате проникновения антител матери через плаценту.
Эти антитела фиксируются на поверхности эритроцитов плода, вследствие чего эритроциты разрушаются макрофагами.
Развивается гемолитическая анемия с возникновением очагов экстра медуллярного кроветворения и увеличением количества непрямого билирубина, высокотоксичного для плода или новорожденного.
Иммунизация матери резус-положительными эритроцитами плода осуществляется в родах. Значительно реже женщина иммунизируется до беременности. Причиной этого чаще всего являются трансфузии эритроцитов с антигеном, отсутствующим у женщин. Вероятность иммунизации женщины значительно выше в том случае, если муж и жена имеют одну и ту же группу крови по системе ABO.
По некоторым данным, вероятность резус-иммунизации при одной и той же группе крови у жены и мужа при проникновении через плаценту 0,1 мл крови плода не более 3 %, 0,25— 1 мл — 25 %, более 5 мл — 65 %.
Эти данные были получены с помощью метода Клейхауэра, который дает возможность отличить в циркулирующей крови женщины эритроциты плода по содержанию в них фетального гемоглобина.
Как показали результаты исследования, у большинства рожавших женщин (75 %) проникает не более 0,1 мл крови плода, что явно недостаточно для иммунизации. У 3 % женщин проникает до 15 мл крови плода.В общей сложности риск резус-иммунизации в том случае, если ребенок резус-положительный, мать резус-отрицательная и группы крови по системе ABO у них не совпадают, составляет 2—3 %, а при совпадении групп крови — 15%.
Связано это с тем, что эритроциты ребенка, попадая в кровь матери той же группы, остаются неизмененными и не иммунизируют ее, тогда как эритроциты плода иной группы агглютинируются естественными агглютининами системы ABO матери до того, как они успевают иммунизировать женщину.
Гемолитическая болезнь новорожденных — термин, часто используемый в качестве синонима анемии, связанной с резус-несовместимостью, однако он включает и другие формы гемолитической анемии, в частности гемолитическую анемию, связанную с несовместимостью по системе ABO. Несовместимость по системе ABO наблюдается примерно в 20 % всех случаев беременности. Лишь у 10 % беременных женщин при несовместимости по группам ABO антитела матери оказывают влияние на плод.
Гемолитическая болезнь ABO встречается у детей, матери которых имеют группу крови O. Нормальные изоагглютинины ABO принадлежат к классу IgM. Они не проникают через плаценту. Однако у 10 % здоровых людей с группой крови O имеются антитела против антигенов A и B, относящиеся к классу IgG.
Такие антитела обнаруживаются как у женщин, так и у мужчин. Они проникают через плаценту и могут вызывать у плода или новорожденного гемолитическую анемию. Гемолитическая анемия ABO встречается среди детей-первенцев так же часто, как и среди детей, рожденных от вторых и третьих родов.
Частота гемолитической болезни новорожденных возрастает с каждыми следующими родами.
Клинические проявления гемолитической болезни
Клинические проявления гемолитической болезни различны и зависят от количества антител, проникших через плаценту. В самых тяжелых случаях у плода развиваются обширные отеки, асцит, появляется транссудат в плевральной полости. Ребенок может родиться мертвым или в крайне тяжелом состоянии. При менее тяжелых формах заболевания у новорожденных бледная кожа, увеличены печень и селезенка.
Одним из наиболее грозных симптомов гемолитической болезни новорожденных является ядерная желтуха, при которой отмечаются признаки поражения нервной системы, приводящего в дальнейшем к необратимым изменениям — потере слуха, асимметричной спастичности. Критический уровень непрямого билирубина, при котором развивается ядерная желтуха, составляет 307,8—342 мкмоль/л.
При несовместимости по системе ABO клинические признаки заболевания значительно менее выражены, чем при резус-несовместимости. Изредка отмечается значительное увеличение печени и селезенки. Менее выражена степень анемии, гипербилирубинемии. Ядерная желтуха не характерна для гемолитической болезни АВО, однако описаны единичные случаи ее при этой анемии.
Лабораторные показатели при гемолитической болезни
Картина крови зависит от выраженности заболевания.
При тяжелых формах заболевания содержание гемоглобина при рождении снижается до 3,72—4,96 ммоль/л (60—80 г/л). Характерно повышение содержания ретикулоцитов до 10—15 %, лейкоцитов в периферической крови, большое количество эритрокариоцитов, нейтрофильный сдвиг влево.
Различают три степени тяжести гемолитической болезни новорожденных в зависимости от содержания в крови гемоглобина и билирубина и выраженности отечности:
- Для I степени тяжести характерны содержание гемоглобина более 9,3 ммоль/л (150 г/л), билирубина менее 90 мкмоль/л и пастозность подкожной клетчатки;
- Для II степени — содержание гемоглобина 6,21— 9,31 ммоль/л (100—150 г/л), билирубина— 91—150 мкмоль/л, отечность подкожной клетчатки и асцит;
- для III степени — количество гемоглобина менее 6,21 ммоль/л (100 г/л), билирубина более 150 мкмоль/л, наличие универсального отека.
Постепенно содержание гемоглобина снижается, иногда до 1,86—2,48 ммоль/л (30—40 г/л), отмечается выраженный эритрокариоцитоз, иногда появляются мегалобласты. В редких случаях выявляются клетки, очень напоминающие бласты. Обнаруживаются выраженный анизоцитоз, полихромазия. Для резус-несовместимости не характерно наличие сфероцитов. В наиболее тяжелых случаях снижается уровень тромбоцитов.
При несовместимости по системе ABO анемия значительно менее выражена, чем при резус-несовместимости. Уровень ретикулоцитов также повышен. В периферической крови обнаруживаются эритрокариоциты, но в небольшом количестве (5—10 на 100лейкоцитов). Для этой формы анемии характерно появление сфероцитов, которые неотличимы от сфероцитов при наследственном микросфероцитозе.
Диагностика гемолитической болезни новорожденного
Гемолитическая болезнь новорожденного предполагается в случае рождения при повторных родах у резус-отрицательной матери резус-положительного ребенка.
гемоглобина у новорожденных ниже нормы, развивается желтуха с повышением содержания непрямого билирубина.
Эритроциты ребенка содержат антитела, выявляющиеся с помощью прямой пробы Кумбса.
Сыворотка матери содержит неполные антитела, которые выявляются при проведении непрямой пробы Кумбса с пулом донорских резус-положительных эритроцитов той же группы или группы O.В случаях, если резус-принадлежность ребенка и матери совпадает или ребенок резус-отрицательный, группа крови у матери O, а у ребенка A, B или AB и имеются признаки гемолитической анемии, возникает предположение о возможности несовместимости по системе ABO. В пользу этого свидетельствует обнаружение в сыворотке матери антител против антигенов A или B (в зависимости от группы крови ребенка), относящихся к классу IgG.
Используемая проба на наличие так называемых иммунных изоагглютининов, дающих гемолиз при температуре 37 °С в присутствии комплемента, не характеризует антитела, вызывающие гемолитическую болезнь новорожденного, связанную с несовместимостью по системе ABO.
Разрушение эритроцитов ребенка происходит не за счет их комплементзависимого гемолиза, а в результате разрушения макрофагами эритроцитов, покрытых антителами класса IgG.
Поэтому современные методы исследования основаны на разрушении антител класса IgM меркаптоэтанолом или 2,3-димеркаптопропансульфонатом натрия (унитиолом) с последующим определением антител сыворотки либо с помощью непрямой пробы Кумбса, либо при инкубации с раствором желатина.
Однако и этот метод нуждается в проверке, так как нельзя полностью исключить возможность фиксации обломков IgM на эритроцитах и выявления их непрямой пробой Кумбса или при инкубации с раствором желатина. Поэтому необходима разработка новых методов выявления антител, вызывающих гемолитическую анемию, при несовместимости по системе ABO.
Антенатальная диагностика гемолитической болезни новорожденного, связанной с резус-несовместимостью, проводится прежде всего методом динамического исследования антител против резус-антигена в сыворотке у матери. Нарастание титра антител в ходе беременности говорит о возможности резус-несовместимости у плода.
Для антенатальной диагностики используется также трансабдоминальный амниоцентез. По мнению исследователей, его следует проводить лишь после ультразвукового исследования для определения места расположения плаценты.
Хотя в большинстве случаев трансабдоминальный амниоцентез — процедура безопасная, в литературе описываются осложнения как со стороны матери (эмболия околоплодными водами), так и со стороны плода (тампонада сердца в результате гемоперикарда).Динамическое исследование околоплодных вод позволяет в 93,3 % случаев в антенатальном периоде поставить правильный диагноз гемолитической болезни, определить степень ее тяжести и прогноз для плода.
Для антенатальной диагностики имеет значение динамическое исследования уровня билирубина, который при этом нарастает.
Гемолитическая желтуха у новорожденных детей
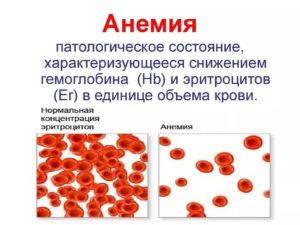
Желтуха новорожденных – это довольно частое явление в современной педиатрии. Как правило, желтушность кожных покровов малыша проявляется через несколько суток после рождения в результате физиологических причин.
Однако в некоторых случаях главными причинами пожелтения кожных покровов младенца являются не физиологические факторы, а резус-конфликт матери и малыша.
В таком случае говорят о гемолитической желтухе, которая, в отличие от физиологической, требует обязательного лечения.
В медицинской практике гемолитической желтухой новорожденных принято называть патологическое состояние ребенка, которое возникает в результате несовместимости резуса крови матери и плода.
Согласно статистике, болезнь диагностируется у 98% рожениц с отрицательным резус-фактором крови.
Причины заболевания
В большинстве случаев гемолитическая желтуха у новорожденных развивается по причине несовместимости крови матери и ребенка по группе крови или резус-фактору.
К гемолитической желтухе по резус-фактору склонны женщины с отрицательным Rh, которые вынашивают ребенка с положительным Rh. АВО-несовместимость как причина заболевания чаще всего определяется у будущих мам с І группой крови, однако только в том случае, если отцом ребенка является мужчина со ІІ или ІІІ группой крови.
В очень редких случаях причиной заболевания могут быть болезни крови матери и прием некоторых медикаментозных препаратов.
Механизм развития заболевания очень простой: во время беременности резус-антигены ребенка проникают в кровь матери через плаценту. Женский организм начинает воспринимать такие антигены как чужеродное тело и отторгать плод, уничтожая печень, селезенку и костный мозг малыша.
В группу риска при гемолитической желтухе входят беременные женщины с отрицательным резус-фактором, в редких случаях – с первой группой крови
Вероятность развития гемолитической желтухи повышается у женщин, которые ранее подвергались абортам или пережили несколько выкидышей.
Антигены могут начать синтезироваться еще на ранних сроках беременности, угрожая женщине невынашиванием плода и самопроизвольным выкидышем. Однако в большинстве случаев они проявляются непосредственно на последних неделях беременности или во время родов.
Преимущественно гемолитическая желтуха развивается у малышей, рожденных в результате второй, третьей и последующих беременностей матери. У детей первородящих матерей заболевание возникает крайне редко. Провоцирующим фактором в данном случае может стать переливание крови у беременной женщины без учета резус-фактора.Гемолитическая болезнь новорожденных (ГБН) может проявляться в трех основных формах:
- отечной – самой опасной и тяжелой форме заболевания, при которой дети рождаются мертвыми (в редких случаях – недоношенными) или умирают уже в первые минуты жизни;
- анемической, при которой в крови новорожденного малыша наблюдается пониженный уровень гемоглобина, а его печень и селезенка увеличены в размерах;
- желтушной.
Желтушная форма болезни может быть легкой, средней или тяжелой. При легкой и средней форме желтухи наблюдается незначительное увеличение печени и селезенки малыша, воспаление лимфатических узлов, легкое пожелтение кожных покровов, которое быстро проходит.
Гемолитическая желтуха – опасное заболевание новорожденных, которое требует срочного лечения
Тяжелая форма гемолитической желтухи характеризуется стремительным пожелтением кожных покровов малыша, которое наблюдается уже в первые минуты жизни ребенка или проявляется спустя несколько часов. Редким, но характерным симптомом заболевания является желтый оттенок околоплодных вод и первородной маски.
Младенцы, больные гемолитической желтухой, вялые и апатичные. У них плохо развиты физиологические рефлексы (особенно сосательный рефлекс), отсутствует аппетит и наблюдается склонность к кровотечениям. С каждым днем дыхание ребенка становится нерегулярным, частота срыгиваний стремительно увеличивается, а у некоторых малышей появляется рвота.
Показатель билирубина в крови быстро растет, а желтушность кожных покровов не сходит в течение трех недель. Чрезмерное повышение билирубина приводит к повреждению печеночных клеток, сердца и грозит поражением тканей мозга.
При отсутствии своевременного и грамотного лечения может развиваться ядерная форма гемолитической желтухи, при которой кожные покровы приобретают желто-коричневый цвет или зеленоватый оттенок. Основными симптомами патологического состояния становятся:
- монотонный сдавленный плач новорожденного;
- тонические судороги;
- застывший взгляд;
- тремор рук и ног;
- ригидность затылочных мышц.
Существует два вида диагностики болезни:
- перинатальная – проводится в период внутриутробного развития плода;
- постнатальная – осуществляется после рождения малыша.
Главными методами перинатальной диагностики являются сбор данных беременности в анамнезе, клинические исследования крови на уровень концентрации антител, допплерография и кардиотокография.
При постнатальной диагностике учитываются клинические симптомы, выявленные у новорожденного малыша. Дополнительными методами диагностики в данном случае являются:
- анализ на группу крови и резус-фактор матери и ребенка;
- анализ на определение уровня билирубина в крови у младенца и в околоплодных водах роженицы;
- анализ на концентрацию резус-антител.
Анализ на группу крови и резус-фактор матери на ранних сроках беременности необходим для того, чтобы спрогнозировать возможные риски возникновения резус-конфликта и развития гемолитической желтухи у ребенка
Последствия заболевания и возможные осложнения
При несвоевременном лечении гемолитическая желтуха может спровоцировать опасные осложнения. Наиболее опасным осложнением, которое диагностируется в 15% случаев заболевания, является поражение нервной системы. Оно может проявляться:
- нарушением слуха;
- задержкой моторного развития (косоглазие, слабость лицевого нерва);
- задержкой психического развития.
Последствиями перенесенной гемолитической желтухи могут быть:
- олигофрения;
- вторичная умственная задержка;
- патологии желудочно-кишечного тракта;
- задержка речевого развития;
- дистрофия.
Лечение гемолитической желтухи проводится с первых минут жизни новорожденного.
цель лечения – выведение из организма ребенка антигенов, билирубина и токсических продуктов распада эритроцитов.
Медикаментозное лечение
Медикаментозное лечение заболевания проводится путем осуществления внутривенных инъекций глюкозы и дезинтоксикационных растворов. Для выведения билирубина из организма новорожденного назначается фенобарбитал.
Светотерапия
В современной медицине светотерапия признана одним из самых эффективных методов лечения гемолитической желтухи новорожденных. Светотерапия осуществляется с помощью флуоресцентного света, лучи которого, оказывая активное действие на билирубин, превращают его в жидкость. Полученная жидкость выводится из организма вместе с калом и мочой.
Светотерапия представляет собой достаточно простую медицинскую процедуру. Новорожденного помещают под специальную лампу на сутки. В процессе светолечения делаются кратковременные перерывы для кормления и гигиенических процедур.
Светотерапия – один из самых действенных методов лечения гемолитической желтухи у детей
Несмотря на некоторые побочные эффекты (возможная аллергическая сыпь, сонливость, зеленый стул), светотерапия позволяет достичь желаемого эффекта в максимально короткие сроки.
Если у ребенка диагностируется тяжелая форма гемолитической желтухи, лечение проводится только в условиях стационара. При легкой форме заболевания лечение можно осуществлять в домашних условиях.Если медикаментозное лечение и светотерапия оказались малоэффективными, а уровень билирубина в крови новорожденного по-прежнему остается повышенным, малышу может быть назначено переливание крови.
Показаниями к неотложному переливанию крови при гемолитической желтухе являются:
- очень высокий показатель билирубина, угрожающий жизни малыша;
- анемия;
- очевидные симптомы поражения нервной системы и головного мозга.
Переливание крови производят через вену пупка. В сложных и тяжелых случаях одной процедуры бывает недостаточно, поэтому ее проводят повторно.
Переливание крови – это крайняя мера лечения гемолитической желтухи новорожденных.
Профилактика гемолитической желтухи
Неотъемлемой частью лечения и профилактики данного заболевания является введение в организм новорожденного витаминов. В частности, речь идет о нехватке витамина В9, восполнить дефицит которого поможет фолиевая кислота. Также новорожденным показано обильное питье.
Лучшей мерой профилактики гемолитической желтухи у новорожденных является молозиво и грудное молоко, которое удивительным образом действует на билирубин, способствуя его быстрому выведению из организма малыша.
Однако в первые недели после рождения ребенка грудное молоко матери в большом количестве содержит антитела, поэтому мать кормить грудью малыша самостоятельно не может. Лучшим вариантом для грудничка в данном случае станет сцеженное молоко другой кормящей мамы.
Прикладывать малыша к материнской груди при гемолитической желтухе разрешается на 12-22 день после рождения малыша
Чтобы избежать возникновения гемолитической желтухи, в качестве профилактики во время беременности женщине внутривенно вводится антирезус-иммуноглобулин, который предотвращает образование антител в организме будущей роженицы.
Дополнительными методами профилактики гемолитической желтухи со стороны будущей мамы являются:
- регулярное посещение женской консультации и соблюдение всех предписанных рекомендаций;
- регулярный контроль уровня антител в крови;
- исследование околоплодных вод.
Несмотря на то что гемолитическая желтуха является опасным заболеванием новорожденных, при своевременной диагностике и квалифицированной медицинской помощи она достаточно хорошо поддается лечению. А дети, которым был поставлен подобный диагноз, вырастают крепкими и здоровыми.
Какой должен быть гемоглобин у новорожденных детей
Гемоглобин (Hb) — сложный белок, содержащий железо, — есть у всех живых существ, имеющих кровообращение. У человека гемоглобин находится в эритроцитах и служит главным переносчиком кислорода в ткани всего организма. Кровь, протекая через легкие, обогащается кислородом, который в дальнейшем раздается клеткам и тканям.
Здесь кислород отсоединяется от гемоглобина и используется тканями в окислительных реакциях. Затем гемоглобин забирает диоксид углерода и устремляется в легкие для восстановления и очередного связывания с кислородом. Чтобы узнать, какой уровень гемоглобина должен быть в крови у новорожденного ребенка, читайте нашу статью.
Какой бывает гемоглобин у новорожденных детей?
Синтезироваться гемоглобин начинает на самых ранних этапах жизни зародыша. На первой неделе появляется эмбриональный гемоглобин (HbE), с 6-7 недели происходит его почти полное замещение фетальным (HbF). А приблизительно на 6 месяце беременности у плода уже вырабатывается взрослый гемоглобин (HbA).
На момент рождения в крови ребенка содержится все три вида гемоглобина: минимально — HbE и HbA, и значительное количество HbF, который в дальнейшем (в течение нескольких недель) замещается «взрослой» формой гемоглобина.
Таким образом, в крови ребенка постепенно начинает доминировать взрослый гемоглобин, а его фетальная форма присутствует в очень малых количествах (не более 1-7%).
Поэтому обнаружение повышенного количества HbF у взрослого человека может указывать на развитие заболевания крови.
Также по уровню HbF в крови новорожденного судят о степени недоношенности – чем его больше, тем менее зрелым родился ребенок.
Каким должен быть уровень гемоглобина у новорожденного и от чего он зависит?
Говоря о нормальных показателях уровня гемоглобина у новорожденных, трудно указать какие-либо конкретные цифры. Его содержание во многом зависит от условий, при которых родился ребенок. Естественным образом или посредством оперативного вмешательства, с каким весом и на каком сроке.
Также имеет значение, болела ли какими-либо заболеваниями женщина в течение беременности. Но в целом, у новорожденных уровень гемоглобина находится в пределах 145—225 г/л. Что является самым высоким показателем за всю жизнь.
Приблизительно с 14 дня жизни, уровень гемоглобина начинает снижаться (до 110 г/л), но со временем приобретает значения, присущие взрослому человеку.
Существует большое количество заболеваний и состояний, которые изменяют уровень гемоглобина крови, как в сторону увеличения, так и в сторону снижения от нормы.
Повышение уровня гемоглобина встречается реже. Вызвать его может:
- обезвоживание;
- врожденные заболевания сердца или легких;
- гемолитическая болезнь;
- непроходимость кишечника;
- а также усиленная выработка гемопоэтина — гормона почек, регулирующего образование эритроцитов;
- изредка причиной высокого уровня гемоглобина становится истинная полицетемия — заболевание, при котором существенно увеличивается количество эритроцитов, тромбоцитов и нейтрофильных лейкоцитов.
Более подробно о повышенном уровне гемоглобина у грудничков читайте в этой статье
Дефицит гемоглобина встречается чаще и в основном проявляется в виде анемии, как правило, железодефицитной.
Низкий уровень гемоглобина у новорожденных бывает при врожденных патологиях:
- талласемия,
- дивертикул Меккеля,
- полипоз кишечника,
- массивной кровопотере,
- болезнях костного мозга
- болезнях почек.
В ряде случаев причиной снижения гемоглобина становится:
- слишком ранняя или, наоборот, поздняя перевязка пуповины;
- неправильное или вегетарианское питание (со сниженным количеством железа) женщины во время беременности;
- вскармливание ребенка неадаптированными молочными смесями, коровьим или козьим молоком.
Анемия у новорожденного: чем опасна и как лечить
Железо, входящее в состав гемоглобина, — крайне важен для построения структур головного мозга во внутриутробном периоде.
Если у плода, наблюдается дефицит гемоглобина, это может сильно отразиться на его нервно-психическом развитии, росте и наборе массы тела.
В отсутствии достаточного количества гемоглобина, а значит, и адекватного снабжения организма кислородом, развивается тканевая гипоксия. Это ведет к снижению иммунитета, развитию заболеваний сердца, почек, желудочно-кишечного тракта.
Лечебная тактика при железодефицитной анемии складывается из 4 компонентов:
- устранения причин, вызвавших нарушение здоровья младенца;
- нормализации питания (переход на вскармливание адаптированными смесями, введение в рацион мамы продуктов, богатых железом и витаминами, если ребенок находится на грудном вскармливании);
- назначения ребенку железовосполняющих препаратов;
- лечения сопутствующей патологии, появившейся вследствие малокровия и тканевой гипоксии.
Если лечение было подобрано правильно, гемоглобин начнет постепенно повышаться. А к 6-8 неделе терапии в сыворотке крови будет определяться достаточно высокий уровень железа. Это расценивается как показатель, указывающий на нормализацию состояния новорожденного.
Какой должен быть гемоглобин у новорожденных детей, вопрос достаточно распространенный, надеюсь в этой статье мы дали исчерпывающий ответ.
- анализ крови
- здоровье ребенка
