В мокроте обнаружили streptococcus pnevmonie
Содержание
Что такое streptococcus pneumoniae в легких и горле у ребенка, способы медикаментозного лечения
Стрептококк вызывает многие заболевания человеческого организма, бактерия локализуется в носу, горле, легких, других органах и провоцирует воспалительные процессы.
Стрептококк представляет собой сдвоенную бактерию в форме шара, которая активно присутствует на поверхности растений, проникает в почву, развивается в теле человека и теплокровных животных.
Бактерия не всегда проявляет себя в виде патогенного возбудителя, действует только в определенных условиях. Иногда носитель инфекции не болеет, но способен заразить людей, находящихся в контакте с ним.
Стрептококки присутствуют на коже и слизистых оболочках почти у всех людей, поэтому заразиться бактерией можно от больного человека, или от абсолютно здорового носителя.
Помимо легочных заболеваний, бактерия провоцирует ангину в зеве, ларингит и фарингит в горле, насморк в носовых пазухах.
Так как развитие болезни стремительное, то пациенты сразу обращаются к врачу, поэтому запушенные формы заболевания встречаются редко.
Streptococcus занимают лидирующие позиции среди вредных микроорганизмов и провоцирует заболевания в 70% случаев от общего числа. Путем передачи признается воздушно-капельный, иногда наблюдаются случаи заражения ребенка через продукты питания или столовые приборы и посуду.Началом болезни считается период, когда микробы осеменяют верхний слой слизистой горла, носа. В этот период бактерия вырабатывает особый белок, который предназначен для подавления деятельности иммунных клеток, микроорганизмы со временем подвергаются мутации и изобретают новые способы для проникновения в человеческий организм.
Подразделение стрептококков
Микроорганизмы делят на:
- К группе А (альфа) относят гемолитический или зеленящий стрептококк, который долгое время может мирно обитать во рту и зеве. При активном внедрении способствует развитию воспалений носоглотки или провоцирует сердечный эндокардит.
- Группа В содержит горловой стафилококк, являющийся причиной общего сепсиса, менингита, фарингита, ангины. Распространенный вид инфекции, провокатор скарлатины у ребенка, Известный пиогенный streptococcus определяется как подвид этой группы.
- Бактерии группы Гамма не вызывают патологических изменений в организме, местом дислокации выбирают ротовую полость и кишечник.
Симптомы горлового стрептококка
В зависимости от возраста пациента эти проявления могут отличаться:
- у ребенка грудного возраста из носа появляются обильные выделения желтоватого или зеленоватого цвета, наблюдается субфебрильная температура, детки раздражены и плохо едят;
- ребенок до трех лет проявляет беспокойство при глотании, не желает есть, отличается вялым поведением, при осмотре прощупываются лимфатические узлы в передней шейной области;
- с увеличением возрастных показателей ребенок тяжелее переносит инфекционное воспаление, у подростков температура достигает высоких показателей, миндалины обсеяны налетом гноя, ощущается сильная боль при глотании, иногда дыхание затруднено и нет возможности проглотить слюну, в таких ситуациях нужно срочно вызывать скорую помощь.
Тонзиллит и ангина чаще всего возникают под воздействием гемолитического стрептококка. Резкое повышение температуры, слабость, недомогание, боль в глотке, разрастание в размерах лимфатических узлов под челюстью.
Так как ангина относится к категории тяжелых болезней, то консультация доктора является обязательной.
Болезнь у ребенка осложняется проблемами с почками, сердцем, чем ранее начата терапия антибиотиками, тем чаще болезнь протекает без существенных осложнений.
Горловая стрептококк пневмония часто приводит к развитию гломерулонефрита и ревматизма, это является следствием непрофессионального самостоятельного лечения антибиотикам по неприемлемой схеме или употребления только народных рецептов, которые должны рассматриваться как комплексное дополнение к основному лечению.
Иногда симптомы в горле ограничиваются только болью при глотании, подчелюстные узлы не выражены, температура не поднимается высоко, в таком случае можно говорить об обострении тонзиллита хронического течения. В любом случае правильный диагноз ребенку поставит врач, но нужно уделить внимание общеукрепляющим процедурам и поднятию иммунитета, чтобы преодолеть активность размножения бактериальных возбудителей.
Стрептококковая пневмония
Существуют негативные условия, которые способствуют развитию воспалительного процесса:
- частое и неоправданное употребление для лечения антибиотиков;
- пониженный иммунитет, приобретенный или хронический;
- частые заболевания продолжительного течения;
- плохое питание, антисанитарные условия проживания, работы;
- переохлаждение всего организма или отдельных областей;
- травмы горла или миндалин у ребенка.
Streptococcus pneumoniae является воспалением легких, вызванным пиогенной разновидностью стрептококков группы А. Отмечается у пациентов в одном случае из пяти, поэтому частотой не отличается.
Крайне редко встречаются бессимптомные разновидности течения streptococcus pneumoniae, в таком случае говорят о скрытой пневмонии.
S пневмония является сезонным заболеванием, так как привязана к жарким и влажным климатическим условиям, поэтому пик болезни приходится на осеннее и весеннее время.
Воспаление легких иногда становится осложнением после другого инфицирования организма, например, ветрянки, ангины, тонзиллита, коклюша, кори. Ребенок часто болеет дети по причине недоразвитости легочной структуры и органов дыхания.
S пневмония является продолжением развития других болезней, которые вызываются стрептококками, но в некоторых случаях бактерии внедряются непосредственно в легочную ткань, минуя другие системы и органы.
Стрептококковая pneumoniae вызывается только бактериями streptococcus, являющимися аэробными грампозитивными палочками.
В большинстве случаев агентом выступает альфа-гемолитические стрептококки, реже оказывают влияние бета-гемолитические возбудители.
В очень редких случаях проявляют себя другие различные стрептококковые штаммы, которые условно подразделяют на условно патогенные и патогенные виды.В обычных условиях в гортани ребенка постоянно присутствуют стрептококковые возбудители, нормой считается небольшое количество, которое определяется как 10 в 6 степени. Увеличение указанного числа ведет к тому, что бактерии переходят в разряд патогенных, и могут приводить к возникновению стрептококковой пневмонии.
Механизмы инфицирования организма
Вариантов попадания стрептококков в легкие есть несколько:
- наиболее распространенным считается попадание возбудителя посредством дыхательных путей, то есть, механическим способом, такое случается при развитии нисходящего воспаления или при дыхании с патогенным количеством бактерий;
- иногда причиной развития пневмонии является зараженная кровь, которая поступает в легкие из других инфицированных органов при развитии в них сепсиса;
- редким способом инфицирования легочной ткани выступает путь, когда стрептококк переносится посредством лимфатического тока из больных органов;
- Попадая на поверхность слизистой оболочки, бактерии проникают через нее, и оказывается в легочной ткани, где начинается процесс бурного размножения. Если областью локализации является плевральная область, то ожидается развитие экссудативного плеврита.
Картина пневмококковой инфекции в легких
Интоксикация организма ребенка развивается стремительно, иногда появляются симптомы сердечной и дыхательной недостаточности, что может вызвать тяжелые последствия для человека.
В некоторых случаях больные испытывают удушающие приступы, боли в пораженном боку, аритмии, потерю сознания и памяти. Их всех экссудативных плевритов на детские случаи приходится около трети заболеваний.
Изменения в легких под действием воспалительного процесса ведут к появлению абсцессов с хроническим течением, к общему сепсису, перикардиту.
Проведение диагностики
Постановка диагноза у ребенка выполняется с обработкой данных анамнеза, немалое значение имеют другие действия:
- при выстукивании и прослушивании зоны легких наблюдается притупление перкуторного звучания, а в случае экссудативного вида плеврита звук приглушается по всему пораженному участку легкого;
- для выслушивания зоны легких и для определения границы хрипов, свистов и везикулярного дыхания собирают аускультативные (прослушивание фоноскопом) данные;
- основным и наиболее информативным способом определения пневмонии является рентген, на снимках четко обознаются области затемнения, которые говорят о воспалительных очагах, и уровень плевральной жидкости;
- чтобы определить тип бактериального возбудителя делают анализ крови, для стрептококковой инфекции характерно проявление нейтрофильного лейкоцитоза, показывающее сдвиг лейкоцитов в левую сторону, повышение уровня тромбоцитов и показателя СОЭ;
- берётся анализ на бактериальный посев. С его помощью различают тип этиологического возбудителя и выбирают антибиотик, к которому чувствительный этот агент;
- при этом считают число условно-патогенных организмов, которые сравнивают со стандартной нормой;
- дифференцируют заболевание с похожими вариантами пневмоний, например, стафилококковой, при которой развиваются совсем другие симптомы.
Медикаментозное лечение стафилококковой пневмонии
Основным методом лечения является назначение антибиотиков, прежде всего пенициллинов (аммоксициллин, азлоциллин, аугментин, ампициллин).
При выявлении у больного аллергических ответов организма на предложенные противомикробные препараты, их меняют на средства с активным компонентом ванкомицин или эритромицин.
Время лечения и дозы приема выбираются только лечащим врачом.
Помимо антибактериальных средств, врач выписывает диуретик, который способствует усиленному выведению мочи вместе с продуктами распада микроорганизмов, тем самым уменьшая уровень интоксикации организма.
В качестве мочегонных препаратов назначают гипотиазид, лазикс, фуросемид. Допускается в качестве диуретика использование традиционных травяных отваров, например, земляники, толокнянки, брусники, березы, пижмы.
Чтобы не допустить развития дисбактериоза в кишечнике и для восстановления поврежденной кишечной микрофлоры приписывают пить эубиотики (нормобакт, бифидумбактерин, лацидофил, линекс) в которых активным веществом выступают высушенные и переработанные останки бифидо— и лактобактерии.
В лечении стрептококковой пневмонии в горле и легких обязательным является назначение витаминов и минералов. Прием элементов следует согласовать с врачом, так как некоторые не рекомендуется употреблять при высокой температуре.
Если течение заболевания осложняется возникновением экссудативного плеврита, то делают дренаж плевральной полости (торакоскопию). В поврежденное легкое вводят трубки, по которым выходит лишняя жидкость. Впоследствии вводят раствор антисептика и антибиотика. При правильно выбранном медикаментозном лечении пневмония проходит через 1,5–2 недели.
Дополнительные немедикаментозные процедуры
Электрофорез назначают для снятия воспаления с пораженных органов. Помимо этого, большое значение играют ингаляции, в результате которых лекарственные компоненты вместе с вдыхаемым воздухом активно проникают в бронхи и легкие, способствуют восстановлению дыхательных функций.
В качестве антисептического средства при пневмонии эффективно помогают волны магнитной индукции повышенной частоты. Использование нетрадиционного метода иглоукалывания рекомендуется в период спада стрептококковой пневмонии, а назначение физиопроцедур противопоказано при поднятии температуры тела.
Стрептококковая инфекция представляет опасность для человеческого организма, и бороться с ней необходимо на первоначальном этапе, иначе возникнут описанные выше осложнения.
Стрептококк пневмонии: причины, 6 симптомов, 4 подхода к лечению
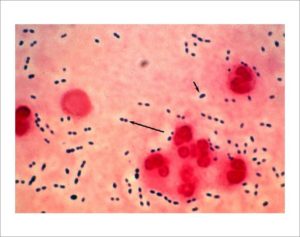
Streptococcus pneumoniae (пневмококк) – бактерия, вызывающая инфекционное заболевание – пневмонию. Стрептококковая пневмония протекает очень остро и тяжело. Также стрептококковый пневмококк может вызывать у человека различные гнойно–воспалительные заболевания (например, абсцесс лёгкого), менингит и другие осложнения.
Характеристика возбудителя, эпидемиология
Микроорганизмы представляют собой округлые маленькие клетки, которые располагаются по двое (диплококки), при попадании в организм человека могут образовать защитную капсулу вокруг себя, что делает их более устойчивыми к иммунной системе организма. Больной человек является распространителем стрептококка пневмонии (инфекции). Возбудитель попадает в организм через верхние дыхательные пути.
Дети и ослабленные люди переносят болезнь очень остро. Заболеваемость возрастает в осенне–весенний период, что связано с влажностью окружающей среды (бактериям так легче попадать в дыхательные пути, плюс — благоприятные условия для жизнедеятельности).
В организм Streptococcus pneumoniae попадает через верхние дыхательные пути от больного человека или бактерионосителя (когда нет клинических проявлений).
На пути проникновения инфекции стоят защитные силы организма (макрофаги, иммуноглобулины, ткань, покрывающая верхние дыхательные пути). У ослабленных людей или у маленьких детей вероятность заболеть стрептококковой пневмонией выше.Пройдя все «барьеры» на пути к лёгочной ткани, микроорганизм добирается до лёгких.
У стрептококкового пневмококка имеются специальные рецепторы, которые позволяют обнаружить и закрепиться на лёгочной ткани, в дальнейшем повреждая все её структуры. На месте внедрения возбудителя происходит некроз лёгочной ткани – разрушение.
Симптомы поражения Streptococcus pneumoniae
Не всегда при наличии инфекции в организме будет развиваться стрептококковая пневмония. Для возбудителя существуют и другие точки приложения. Симптомы, возникающие при заболевании, похожи на пневмонии, вызванные другими возбудителями, вирусные поражения и т.д. Основные проявления, которые могут встречаться:
- общие симптомы (стойкая температура, интоксикация организма – слабость, потеря аппетита, тошнота, головная боль);
- выделения из носовых ходов (могут быть гнойными – от белесоватого до зелёного цвета или слизистыми – прозрачные);
- боль в горле при глотании (покраснение слизистой горла, наличие белесоватого налёта);
- увеличение шейных лимфатических узлов;
- ангина – налёт на миндалинах и увеличение их;
- пневмония – кашель с гнойной мокротой, одышка, нарушение дыхания, озноб, высокая температура, учащение сердечных сокращений, помутнение сознания и т.д.
Иногда при этом виде пневмонии на первое место выступают такие симптомы, как ангина или острый фарингит, что может сыграть роль в неправильной постановке диагноза!
При пневмонии важное диагностическое значение имеют мокрота и кровь. В мокроте обнаруживаются непосредственно сами микроорганизмы, а в крови — антитела (определённые белки, которые вырабатываются иммунной системой в ответ на болезнь).
С помощью каких методов можно обнаружить инфекцию:
- микроскопия (патологический материал окрашивают специальной краской и рассматривают под микроскопом);
- антиген в крови (антиген – след от пневмококка в крови);
- бактериологический метод (выращивание бактерий на питательных средах);
- серологический (используется несколько сывороток для сравнения);
- биологический (заражение лабораторных животных).
Первые два метода используются для быстрой диагностики состояния, но не всегда дают точные результаты, а последний чаще всего используется в экспериментальных целях.
Выбор адекватной терапии заболеваний, вызванных Streptococcus pneumoniae
Самый важный аспект в лечении стрептококковой пневмонии – антибиотикотерапия. Правильно подобранные препараты – залог успеха в лечении инфекции. Также применяются различные общеукрепляющие процедуры и препараты для укрепления иммунных сил организма, так как заболевание редко поражает здоровых и крепких людей.
https://www.youtube.com/watch?v=342uGYeqink
Что такое антибиотикорезистентность? Это когда препарат не является для инфекции опасным. То есть у возбудителя по каким-то причинам сформировались защитные механизмы против действующего вещества и больше оно для него не ядовито.
Это может встречаться у людей с ранее не долеченной инфекцией, поэтому очень важно пройти полный курс антибиотикотерапии! Для определения антибиотикорезистентности существует специальный лабораторный метод, с помощью которого можно определить какой препарат является действенным, а какой нет.
В начале лечения антибиотик назначается эмпирически, затем смотрят на симптоматику (температура, общее самочувствие и т.д.), если пациенту не становится легче в течение 12 – 24 часов, назначают другой препарат и проводят исследование.
Основные лекарственные препараты
Для того чтобы избавиться от инфекции, нужно пройти курс антибактериальными препаратами, чем раньше лечение начинается, тем лучше.
Антибиотики (группы), рекомендуемые для использования, если обнаружен стрептококк пневмонии:
- полусинтетические пенициллины + клавулоновая кислота;
- цефалоспорины 1 и 2 поколения;
- макролиды.
Также больным назначаются отхаркивающие препараты, препараты, улучшающие дренажную функцию лёгких, иммуностимуляторы, диуретики. При тяжёлом течении заболевания могут применяться сердечные препараты (возможны нарушения ритма, развитие сердечной недостаточности). Также применяется ИВЛ (искусственная вентиляция лёгких), оксигенотерапия.
Общеукрепляющие процедуры
Общеукрепляющие процедуры назначаются в реабилитационном периоде, когда исчезают симптомы интоксикации (температура, головокружение, озноб и т.д.):
- дыхательная гимнастика;
- массаж грудной клетки (ручной или вибромассажёром);
- иглоукалывание.
К общеукрепляющим процедурам также можно отнести выезд на курорты (преимущественно горные, морские). Такие путешествия должны осуществляться только после полного выздоровления и с разрешения врача!
Физическое воздействие на организм даёт неплохие результаты. Используется в восстановительном периоде, при наличии осложнений и затяжном течении.
- УВЧ (можно использовать и в разгар заболевания, но не при высокой температуре, воздействует на поражённый очаг);
- СВЧ (в восстановительном периоде);
- электрофорез с лидазой и др. (действует на инфильтрат (уплотнение в лёгочной ткани), помогая его рассасыванию).
Народная медицина
Конкретно против этого заболевания методы народной медицины являются бессильными, так как на инфекцию возможно воздействовать только антибактериальными препаратами. Конечно же, никто не мешает Вам пить чай с малиной (обладает дезинтоксикационными свойствами) или мёдом (является источником многих микроэлементов), но следует понимать, что это всего лишь вспомогательный элемент в лечении.
Аптечные сборы (грудной сбор, настойка термопсиса и др.) помогут улучшить дренажную функцию лёгких и поспособствуют выведению мокроты. Но перед тем как что-то использовать, не забудьте посоветоваться с Вашим врачом!
Профилактически мероприятия
Профилактика может быть специфическая и неспецифическая. Специфическая профилактика – намеренные мероприятия против конкретного возбудителя (в данном случае против стрептококкового пневмококка).
Неспецифическая – мероприятия по защите от инфекции.
В первом случает делается прививка, после которой выработается иммунитет и организм будет готов к борьбе с инфекцией, а во втором помогут не заболеть осторожность и меры защиты.
Специфическая профилактика
Вакцинация проводится маленьким детям в возрасте от 2 месяцев до 2 лет. Дети в таком возрасте не способны самостоятельно выработать полноценный иммунный ответ к пневмококковой инфекции поэтому, дабы избежать осложнений, лучше привиться.
Далее, после 2 лет, такая вакцина показана в первую очередь детям с ослабленным иммунитетом (при сахарном диабете, ВИЧ, врождённых пороках развития и т.д.).
Взрослые тоже могут сделать такую прививку, но, в принципе, взрослый человек, который не имеет каких-либо иммунодефицитных состояний, может сам справиться с инфекцией.
График (календарь) прививок определяет врач, схема для разных людей может быть различна, зависит от состояния здоровья. Вакцина противопоказана людям с непереносимостью компонентов препарата (аллергии) и уже заболевшим.
Неспецифическая профилактика
Отказ от вредных привычек (алкоголь, курение), здоровый образ жизни (занятия спортом, полноценное питание, режим труда и отдыха), своевременное лечение от вирусных инфекций (стрептококк пневмонии часто присоединяется к гриппу или аденовирусной инфекции).
Заключение
Наиболее часто инфекция поражает всё-таки детей, а о своих детях сможем позаботиться только мы сами! Очень важно научить своего ребёнка элементарным мерам профилактики, не забыть пройти вакцинацию (хотя бы в первые два года жизни).
Лечение болезни зависит от грамотного подхода и Вашей заинтересованности. Болезнь развивается очень быстро и протекает с ярко выраженными симптомами, поэтому не стоит медлить с поход к врачу, так как такие задержки чреваты осложнениями!
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(4 5,00 из 5)
Загрузка…
Если Вам понравилась статья, поделитесь ею с друзьями!
Вам будет интересно
Стрептококковая пневмония — что это, причины, диагностика, лечение
Стрептококковая пневмония является результатом активного заселения респираторного тракта стрептококками, с последующим воспалением тканей легких.
Стрептококковая инфекция является распространенной причиной развития инфекционно-воспалительных процессов в респираторном тракте. Стрептококки могут вызывать развитие тонзиллитов, фарингитов, стрептодермий, рожистых воспалений, эндокардитов, пневмоний.
Чаще всего, стрептококковые инфекции регистрируются у детей и взрослых с ослабленным иммунитетом. Основными причинами развития воспалительных процессов у человека являются пиогенные стрептококки (вызывают тонзиллиты, скарлатину, рожистое воспаление) и стрептококк пневмония (вызывает стрептококковую пневмонию).
Что такое стрептококковая пневмония
Пневмония – это острый воспалительно-инфекционный процесс в легочной ткани, вызываемый различными патогенными микроорганизмами (вирусами, простейшими, бактериями).
Клинически воспалительный процесс проявляется возникновением интоксикационной и лихорадочной симптоматики, респираторных симптомов (кашель, одышка), хрипов в легкие и специфические изменения на рентгенограмме (воспаление при пневмонии носит очаговый характер и сопровождается развитием патологического экссудата в легочных альвеолах).
Справочно. Стрептококковая пневмония – это воспаление легких, вызванное стрептококком Streptococcus pneumoniae. Для подтверждения диагноза проводят посев мокроты на возбудителя (также проводится определение чувствительности стрептококка пневмония к антибиотикам).
Стрептококковые пневмонии могут развиваться как осложнение другой инфекции (стрептококковые тонзиллиты, синуситы) или протекать в виде отдельного заболевания.
Код стрептококковой пневмониипо МКБ10–J15.3, если заболевание вызвано стрептококками группы В и J15.4 – для стрептококковых пневмоний, вызванных другими типами стрептококков.
Причины стрептококковой пневмонии
Стрептококковая пневмония у взрослых и детей развивается на фоне инфицирования стрептококками.
Заражение стрептококками происходит при контакте с больным стрептококковой инфекцией (стрептококковые синуситы, фарингиты, стрептодермии) или со здоровым носителем стрептококков в ротоглотке (хронические тонзиллиты).
Справочно. Наиболее часто реализуется воздушно-капельное заражение (стрептококки выделяются в окружающую среду при кашле, чихании, разговоре). Возможно заражение при поцелуях с больным.
При стрептококковых пиодермиях заболевание часто передается контактно (при использованиях предметов личной гигиены, тесном контакте кожа к коже).
Также возможно инфицирование контактно-бытовым путем, через общую посуду.
Факторами риска, способствующими развитию стрептококковой пневмонии, являются:
- наличие очагов хронической стрептококковой инфекции (стрептококковые фарингиты, синуситы);
- снижение иммунитета;
- курение;
- наличие хронических обструктивных заболеваний респираторного тракта;
- наличие муковисцидоза, сахарного диабета, иммунодефицитных состояний;
- авитаминозы;
- сердечно-сосудистые заболевания;
- рецидивирующие бронхиты;
- застойные явления в легких.
Механизмы развития стрептококковой пневмонии
Чаще всего, стрептококковые бактерии проникают в легочные ткани бронхогенным путем (при вдыхании патогенных микроорганизмов из окружающей среды или посредством их миграции из верхних дыхательных путей – носовых синусов, ротоглотки).
Реже возможен гематогенный или лимфогенный занос инфекции из отдаленных септических очагов.
После проникновения в легочную ткань, бактерии фиксируются в эпителиальных клетках и начинают активно размножаться.
Справочно. На начальных этапах воспалительного процесса происходит развитие острых бронхитов или бронхиолитов (тяжесть воспаления может варьировать от легких катаральных воспалений до тяжелых некротических). В дальнейшем воспалительный процесс выходит за пределы тканей бронхиол, приводя к развитию воспаления легких (пневмонии).
Нарушение проходимости бронхов приводит к возникновению очагов ателектаза (спадения легочной доли, вызванное закупоркой дыхательных путей).На фоне развития ателектаза появляется рефлекторный кашель, при помощи которого организм пытается очистить респираторный тракт от лишней слизи и восстановить полноценную проходимость бронхов.
На первых этапах развития заболевания мокрота содержит большое количество бактерий, поэтому рефлекторный кашель способствует распространению инфекции в тканях легкого и формированию новых воспалительных очагов.
Развитие крупных очагов ателектаза приводит к нарушению дыхательной функции и появляются признаки дыхательной недостаточности.
При выраженном воспалительном процессе может происходить поражение регионарных лимфоузлов.
Классификации стрептококковых пневмоний
Классификация стрептококковых пневмоний не отличается от классической классификации воспалений легких.
Чем опасны язва желудка и двенадцатиперстной кишки
Выделяют пневмонии:
- очаговые, сопровождающиеся развитием одного или нескольких воспалительно-инфекционных очагов в легочной ткани. Диаметр воспалительного очага составляет от одного до двух сантиметров;
- очагово-сливного характера (пневмонии по типу псевдолобарных инфильтратов), сопровождающиеся формированием массивных и неоднородных воспалительных инфильтратов, включающих в себя несколько очагов. Данный тип пневмоний часто осложняется развитием тяжелых плевритов и деструктивных явлений в легочной ткани;
- сегментарного характера, приводящие к развитию воспалительного очага, соответствующего анатомическим границам пораженного сегмента;
- полисегментарного характера, при которых воспалительные очаги соответствуют анатомическим границам нескольких легочных сегментов. При этом часто отмечается развитие выраженного ателектаза, приводящего к уменьшению размеров легкого;
- лобарного характера (долевой тип пневмоний), сопровождающихся поражением всей доли легкого (разновидностью данного типа пневмоний являются крупозные пневмонии);
- интерстициального типа, наблюдающиеся преимущественно у ослабленных или иммунодефицитных больных. При данном типе воспаления легких отмечается развитие легочных инфильтратов, сочетающихся с воспалительным поражением легочной интерстициальной ткани.
По длительности течения воспалительного процесса выделяют острые формы заболевания (длящиеся менее шести недель) и затяжные воспаления легких, продолжительностью более шести недель.
Справочно. Основными осложнениями пневмонии являются плевриты, легочные абсцессы, синуситы, тонзиллиты, фарингиты, развитие пневмоторакса, пиопневмоторакса, бактериального шока, сепсиса.
Стрептококковая пневмония – симптомы
Симптомы стрептококковых пневмоний не являются специфичными и не отличаются от симптомов других бактериальных пневмоний.
Начало стрептококковой пневмонии всегда острое. Основными, наиболее показательными проявлениями заболевания являются сочетания:
- лихорадочной и интоксикационной симптоматики;
- учащенного дыхания (тахипноэ);
- локальных ослаблений дыхания и выслушивания мелкопузырчатых или разнокалиберных хрипов при проведении аускультации.
Внимание. У детей лихорадочная симптоматика более выражена, чем у взрослых. Также, чем меньше возраст пациента, тем быстрее прогрессируют симптомы дыхательной недостаточности.
У маленьких детей температура быстро повышается до 39-40 градусов. У взрослых температура может повышаться до 38-39 градусов.
Отмечается озноб, боли в мышцах и суставах, вялость, слабость, ощущение разбитости, апатичность, раздражительность. Также часто отмечается тошнота, отсутствие аппетита.
На фоне кашля может появляться рвота. Особенно часто рвота регистрируется у детей. У пациентов первого года жизни может отмечаться вздутие живота и частые срыгивания.
Могут отмечаться боли в груди. При появлении плеврального выпота боль в груди носит интенсивный, острый характер.
Боли в животе в первые дни не характерны. В дальнейшем, могут появляться боли в эпигастрии и подреберьях, связанные с напряжением мышц брюшного пресса при кашле.
У пациентов первых лет жизни на фоне выраженной интоксикации может отмечаться спутанность сознания, тремор конечностей, при высокой температуре – судороги.
Симптомы дыхательной недостаточности при стрептококковых пневмониях проявляются:
- одышкой:
- учащенным дыханием (выраженность тахипноэ зависит от возраста, у детей первых двух месяцев жизни частота дыханий при тахипноэ может превышать 60, у пациентов с 2-12 месяцев – более 50, у детей до пяти лет – более 40, а у пациентов старше 5-ти лет – более тридцати);
- цианозом носогубного треугольника, бледностью лица;
- втяжением надключичных ямок и межреберных промежутков при дыхании.
Также у маленьких детей часто выслушиваются дистанционные хрипы (слышны на расстоянии без стетоскопа). У взрослых данный симптом выслушивается реже и характерен для очагово-сливных, долевых пневмоний.
Кашель при пневмонии может быть сухим в первые дни заболевания. Затем, характерно появление влажного продуктивного кашля с отхождением густой, вязкой и зеленовато-желтой мокроты.
При большом количестве мокроты возможно появление «булькающего» кашля, когда пациент не может нормально откашлять мокроту.
Справочно. Кровь в мокроте не характерна. Однако, при сильном кашле в мокроте могут отмечаться единичные прожилки крови. Также при стрептококковых крупозных пневмониях в первые дни болезни может отмечаться ржавая мокрота или необильное кровохаркание.
Диагностика стрептококковых пневмоний
Диагноз выставляется на основании клинической симптоматики, а также данных перкуссии, аускультации легких, анализа крови и рентгена органов грудной клетки.
Что такое фолликулит, классификация, симптомы и лечение
При проведении перкуссии отмечают локальные укорочения перкуторных звуков.
При выполнении аускультации характерно выявление ослабления дыхания (может отмечаться бронхиальное дыхание). Также отмечают крепитацию, бронхофонию и хрипы. В первые дни заболевания хрипы могут быть единичные и сухие.
Затем характерно появление влажных разнокалиберных (часто мелкопузырчатых) рассеянных или сконцентрированных в одном очаге хрипов.
Справочно. В анализе крови при стрептококковых пневмониях отмечают высокое СОЭ, а также появление выраженного нейтрофильного лейкоцитоза. Лейкоцитоз выше 25*109/л является неблагоприятным признаком и свидетельствует о высоком риске развитии деструкции легких.
Уровень лейкопении ниже 3*109/л характерен для иммунодефицитных лиц и также свидетельствует о высоких рисках присоединения осложнений.Также для стрептококковых пневмоний характерно увеличение уровней С-реактивных белков.
Для оценки тяжести состояния также оценивают уровень электролитов и газовый состав крови.
Наиболее показательным методом диагностики («золотой стандарт» диагностики пневмонии) является рентгенография.
Данный метод исследования позволяет выявить очаг, оценить его размеры и выявить наличие осложнений.
Для стрептококковых пневмоний характерно появление гомогенных очагов с четкими границами.
При выявлении мелких рассеянных очагов или очага в верхней доле легкого рекомендована консультация фтизиатра для исключения туберкулеза.
Для подтверждения природы возбудителя может проводиться бак.исследование крови, ПЦР, бактериоскопия мазка мокроты.
При частых пневмониях рекомендован анализ на ВИЧ.
Важно. При появлении сильных болей в грудной клетке, шума трения плевры, выбухания межреберных промежутков, отставания половины грудной клетки при дыхании, сохранении температуры на фоне антибактериальной терапии, СОЭ выше 40-ка рекомендовано проведение УЗИ или повторного рентгена для исключения развития плеврита.
Плеврит может протекать самостоятельно, а может сочетаться с деструкцией легких. Факторами риска развития деструкции являются ранний возраст пациента и позднее начало антибактериальной терапии (позже третьего дня от начала заболевания).
Отмечается появление выраженной одышки, стонущего дыхания, цианоза лица, сероватого оттенка кожи, высокой лихорадки, поверхностного дыхания и выраженного тахипноэ.Развитие инфекционно-токсического шока сопровождается нарушениями гемодинамики, снижением артериального давления (вплоть до коллапса), похолоданием конечностей, мраморностью и цианозом кожи, потерей сознания, появлением лейкопении или лейкоцитоза, снижением уровня тромбоцитов, снижением SaO2 ниже 92% (насыщение крови кислородом).
Стрептококковая пневмония – лечение
В большинстве случаев, пациенты с пневмонией могут лечиться в домашних условиях, исключение составляют:
- дети первых шести месяцев жизни;
- тяжелое течение пневмонии;
- ослабленные пациенты и лица с ВИЧ;
- пациенты с пороками сердца, сахарным диабетом, муковисцидозом;
- лица, получающие иммуносупрессивное лечение;
- пациенты с осложненным течением пневмонии;
- пациенты, у которых отсутствует эффект от антибактериальной терапии в течении 48-ми часов.
Данные категории пациентов проходят лечение в стационаре.
Пациентам показан постельный режим и диета, обогащенная витаминами.
Основой лечения стрептококковых пневмоний являются антибактериальные средства.
Для стартовой терапии применяют пенициллины (препараты ампициллина, амоксициллина, амоксициллина с клавулановой кислотой).
При непереносимости пенициллинов, для лечения пациентов с нетяжелыми пневмониями могут применять макролиды (рокситромицин, кларитромицин).
Также могут применять цефалоспорины (препараты цефотаксима, цефтриаксона, цефуроксима).
Справочно. При тяжелом течении заболевания применяют комбинированную антибактериальную терапию (цефалоспорины с аминогликозидами). Также могут применять препараты карбапенемов. Пациентам старше 18-ти лет могут назначать фторхинолоны.
Также проводится симптоматическое лечение. Назначают жаропонижающие препараты (нимисулид, парацетамол), муколитики (Амброксол, АЦЦ, Лазолван). По показаниям проводится коррекция электролитного баланса, профилактика микроциркуляторных расстройств (гепарин), проведение бронхоскопического дренажа.
Дополнительно может использоваться физиотерапия (проведение вибрационного массажа, ультрафиолетового облучения).
Этиология
Streptococcus pneumoniae впервые был выделен Пастером в 1881 году. Френкель и Вайхзельбаум спустя три года доказали роль этого микроорганизма в этиологии бактериального воспаления легких.
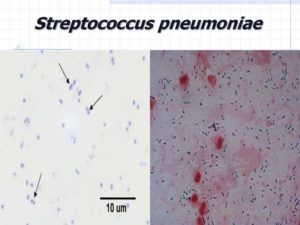
Streptococcus pneumoniae под микроскопом
Морфология. Streptococcus pneumoniae — бактерии сферической или продолговатой формы, образующие пары. Эти диплококки неподвижны и аспорогенны. Клеточная стенка пневмококка имеет в своем составе пептидогликан, углеводы, тейхоевые кислоты, липопротеины, поверхностные белки. Мощная полисахаридная капсула защищает бактерии от фагоцитоза.
- Тинкториальные свойства. Streptococcus pneumoniae окрашиваются по Грамму в синий цвет. В мазке из биоматериала имеют ланцетовидную форму и попарное расположение. Колонии, полученные в лабораторных условиях искусственным путем, состоят из округлых бактерий, расположенных короткими цепочками.
- Физиологические свойства. Streptococcus pneumoniae свободно растут и развиваются как в присутствии кислорода, так и в бескислородных условиях. Они размножаются путем митотического деления и наследуют генетический набор хромосом от родительской клетки. Бактерии не устойчивы в окружающей среде и быстро погибают при нагревании до 60 градусов, воздействии дезинфицирующих и антибактериальных средств, а также желчи и оптохина. Эти вещества широко применяются для идентификации бактерий. Микробы сохраняют жизнеспособность при замораживании и высыхании. Чем дольше они находятся во внешней среде, тем менее выраженными становятся их болезнетворные свойства.
- Культуральные свойства. Streptococcus pneumoniae требователен к питательным средам. Для выращивания бактерий в лабораторных условиях требуется высокая концентрация углекислоты. Растут они исключительно на специальных средах, содержащих компоненты крови. Эти вещества Streptococcus pneumoniae используют в качестве источника энергии. Инкубируют посевы в термостате при 37 °С, хотя бактерии способны расти и в более широком диапазоне температур. На кровяном агаре спустя сутки образуются полупрозрачные сероватые очень мелкие колонии с зеленящим гемолизом по периферии. В бульонеStreptococcus pneumoniae растут в виде диффузной мути и осадка на дне пробирки.
- Биохимия. Streptococcus pneumoniae являются каталазо- и оксидазоотрицательными. Они ферментируют лактозу, аргинин, раффинозу и трегалозу.
- Антигены. Streptococcus pneumoniae имеют соматический и капсульный антигены.
- К факторам патогенности относится капсула, М-белок клеточной стенки, эндотоксин, ферменты. Они обеспечивают адгезию на эпителии слизистой оболочки, инвазию в эпителиоциты, подавление фагоцитоза, развитие воспаления.
Диагностика
Заболевания, вызывные стрептококком, развиваются стремительно. Задача врача – собрать анамнез, выяснить симптомы и возможные причины инфекции. Во время осмотра пациента он выполняет такие диагностические мероприятия:
- Проводит прослушивание фонендоскопом области легких для определения свиста, хрипов, границ их распространения.
- Выполняет перкуссию – простукивание зоны поражения. При инфицировании обнаруживается ослабление звучания.
Информативным способом диагностики пневмонии является рентгенография. На снимке легких видны затемнения – очаги воспалительного процесса. Можно наблюдать изменения уровня плевральной жидкости. Важную роль играет проведение общего анализа крови. В случае развития стрептококковой пневмонии возможны такие изменения показателей:
- повышение СОЭ (скорости оседания эритроцитов);
- снижение гемоглобина;
- нейтрофильный лейкоцитоз со сдвигом влево лейкоцитарной формулы;
- тромбоцитопения (уменьшение количества тромбоцитов).
Для установления диагноза пневмония выполняются лабораторные исследования, которые включают:
- Бактериологический посев на раствор глюкозы. Биоматериал для исследования – мазок из глотки, слизь, кровь из вены. Метод выявляет разновидность бактерии, ее чувствительность к антибиотикам, концентрацию микроорганизмов.
- Анализ крови АСЛ-О. Это маркер инфекции, вызванной стрептококками группы А. Он определяет в плазме крови антитела, которые вырабатываются при наличии Streptococcus pneumoniae.
- Плевральная пункция – выявляет характер поражения плевры.
Эпидемиология
Streptococcus pneumoniae обнаруживают на объектах внешней среды и в организме теплокровных животных. Этот микроб является нормальным обитателем различных локусов человеческого организма. В норме его количество не должно превышать 10 в 5 степени микробных клеток.
Заражение здоровых людей происходит в результате контакта с больными лицами или бессимптомными носителями. Бактерионосители сами не страдают недугом, но заражают окружающих и считаются опасными в эпидотношении.
Распространение инфекции происходит следующими путями:
Воздушно-капельным — при кашле или чихании, общении с больным,
- Аспирационным — из носа или горла в легкие при дыхании,
- Контактным – через грязные руки при непосредственном контакте: поцелуе, рукопожатии, объятии,
- Алиментарным — через обсемененные продукты питания,
- Гематогенным или лимфогенным — из первичного очага по всему организму,
- Трансплацентарным — от матери плоду,
- Вертикальным — заражении новорожденных при прохождении через родовые пути матери.
Группу риска по пневмококковой инфекции составляют:
- Дети,
- Пожилые люди,
- Лица, перенесшие корь, грипп, ветряную оспу или коклюш,
- Алкоголики,
- Пациенты, имеющие хронические соматические заболевания.
Факторы, провоцирующие развитие патологии:
- Стрессы,
- Переохлаждения,
- Иммунодефицитные состояния,
- Тяжелые заболевания – анемия, миеломная болезнь, сахарный диабет,
- Состояния после хирургических вмешательств,
- Длительная и бесконтрольная антибиотикотерапия,
- Лечение цитостатиками или гормонами,
- Физическое перенапряжение,
- Сложная экологическая обстановка.
Профилактика
Меры по предупреждению стрептококка пневмонии сводятся к следующему:
- своевременному лечению простудных заболеваний;
- исключению контакта с болеющими детьми;
- укреплению иммунитета.
Ослабленным детям рекомендуется проведение прививки Пневмо-23.
Главным условием положительного прогноза, исключающего развитие серьёзных осложнений на фоне заболеваний, вызванных бактерией streptococcus pneumonia, является неукоснительное следование рекомендациям врача и отсутствие попыток к самолечению.
Патогенез
Патогенетические звенья пневмококкового воспаления легких:
- Воздействие провоцирующего фактора,
- Снижение иммунной защиты,
- Проникновение бактерий в организм,
- Фиксация их на эпителии респираторного тракта,
- Размножение микробов в эпителиоцитах,
- Выработка бактериями белка, подавляющего иммунные клетки,
- Развитие местного воспаления,
- Образование язв и очагов некроза на слизистой трахеи и бронхов,
- Секреция геморрагического экссудата,
- Распространение инфекции в бронхолегочный аппарат,
- Поражение плевральной зоны и скопление гнойного экссудата в плевральной полости,
- Появление очагов воспаления в легких,
- Поражение межальвеолярных перегородок,
- Слияние мелких очагов,
- Развитие долевой пневмонии,
- Отек легочной ткани,
- Нарушение продвижения воздуха по дыхательным путям,
- Развитие дыхательной недостаточности,
- Гипоксия и сердечная дисфункция,
- Гематогенная диссеминация возбудителя из первичного очага в перикард, мозговые оболочки, суставы.
Осложнения
Если вовремя не провести лечение антибактериальными средствами, возможно развитие серьезных последствий. Распространение стрептококка способно вызвать нарушение дыхания, кислородное голодание, сердечную недостаточность. Не исключено развитие патологий:
