Вздутые лёгкие у ребёнка
Содержание
Эмфизема легких у детей: причины, симптомы, лечение, операция — Ребенок Не Болей
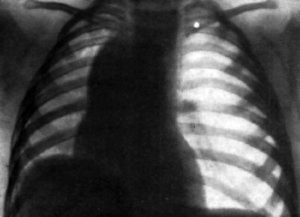
Врожденное перерастяжение доли легкого, чаще поражаются верхние доли, особенно верхняя доля левого легкого – это врожденная эмфизема легких. Как правило, перерастяжение обусловлено аномалией развития в виде сферических клапанов дыхательных путей, которые пропускают воздух внутрь доли и препятствуют его выходу наружу.
Клиническая картина складывается из одышки (98%), хронического бронхита (34%), рецидивирующих пневмоний (20%) и бронхитов (17%), гиперреактивности бронхов (20-50%), непродуктивного кашля (3%), синуситов рецидивирующего пневмоторакса (4%), редко – плеврита, кровохарканья (М. Brantly e.a., 1988). Для старших детей и взрослых типично поражение печени. Гистохимически в гепатоцитах находят устойчивые к диастазу PAS-позитивные гранулы. Но они появляются не ранее 3-го года жизни.
Лечение эмфиземы
Лечение основано на внутривенном введении человеческого или генно-инженерного (из молока генно-трансформированных овец) а-1-антитрипсина. AT. вводится еженедельно болюсно в дозе 60 мг/кг/массы тела или ежемесячно, 250 мг/кг/массы тела капельно в течение 4 – 6 часов. У детей при эмфиземе возможно введение ингибиторов протеаз ингаляционно, особенно в период инфекций.
Положительный эффект оказывает ингаляция низкомолекулярного ингибитора протеаз Эглина С, выделенного из медицинских пиявок. Пересадка печени нормализует уровень а-1-антитрипсина плазмы. Разрабатывается генная терапия для лечения эмфиземы. В далеко зашедших случаях проводится трансплантация лёгких.
В зарубежных клиниках 10% всех трансплантаций лёгких проводится по поводу дефицита а-1-антитрипсина (J. Hosenpud e.a., 1997).
Диспансерное наблюдение основано на ежегодной (при отсутствии привходящих отягощающих факторов) бодиплетизмографии. Снижение эластичности лёгких проявляется увеличением остаточного объёма, уменьшением скорости воздушной струи в мелких бронхах. Позднее снижается скорость выдоха в 1-ую секунду.
Прогноз лечения эмфиземы вариабелен, определяется генотипом, наличием гиперреактивности бронхов, частотой банальуых лёгочных инфекций, курением, загрязнением воздуха раздражающими газами.При одном и том же генотипе разница в продолжительности жизни между курильщиками и некурильщиками достигает 20 лет. В зрелом возрасте повышен риск развития гепатокарцином, васкулитов, гломерулонефрита.
Врожденная эмфизема легких
В результате этого доля прогрессивно вздувается, увеличиваясь в размерах, коллабирует другие отдели легкого, смещает средостение в противоположную сторону. Вздувшаяся доля легкого может занимать всю плевральную полость соответствующей стороны, оттесняя медиастинальную плевру, смещаться за грудину и достигать полости противоположной стороны (медиастинальная грыжа).
Причины заболевания
Примерно в 1/3 случаев врожденная эмфизема легких имеется при рождении и в половине случаев появляется в возрасте 4 недель. Заболевание проявляется в виде респираторного дистресса средней тяжести, который усиливается по мере перерастяжения доли. В некоторых случаях заболевание протекает бессимптомно.
У новорожденного с таким пороком отмечается быстро прогрессирующая дыхательная недостаточность. В отличие от других форм нарушения проходимость дыхательных путей достаточно четко определяется асимметрия грудной клетки. На стороне эмфиземы грудная клетка выглядит вздутой, ограниченно участвует в дыхании, межреберные промежутки сглажены, не западают на вдохе.
На здоровой стороне – западение податливых мест на вдохе.
Диагностика эмфиземы
При перкуссии тимпанит на стороне аномалии, значительное смещение средостения в противоположную сторону. Аускультативно констатируется значительное ослабление дыхательных шумов.
Иногда клапанообразные структуры в долевом бронхе могут перекрывать его просвет не полностью, и вздутие доли не происходит, но присоединение любой инфекции, вызывающей эндобронхит, сопровождается отеком слизистой, что в конечном итоге приводит к функционированию клапана в полной мере и, следовательно, прогрессивному вздутию доли легкого.
На рентгенограмме выявляется большая, перерастянутая доля с нечеткими краями. Также отмечается смешение средостения в противоположную сторону и ателектазы в нормальной части того же легкого. Диагноз эмфиземы можно подтвердить по данным КТ.
Лечение эмфиземы легких
Лечение заключается в удалении пораженной доли легкого. Однако у некоторых пациентов, не имеющих симптомов или при легкой степени заболевания, требуется длительное наблюдение.
Врожденная односторонняя эмфизема (синдром Маклеода)
Односторонняя эмфизема легкого впервые описана в литературе Swyer и James (1953) и McLeod (1954).
Этиология и патогенез эмфиземы остаются неясными. Определенное значение придается клапанной обструкции мелких бронхиол, возможно, вследствие врожденного их дефекта или же бронхиолита, перенесенного в детском возрасте с развитием эмфиземы и редукцией капилляров в пораженном легком.
Из всех предположений о происхождении односторонней эмфиземы следует признать мнение Heilmeyer, Wolfart (I960) наиболее обоснованным, которые описали “прогрессивную дистрофию легкого” на почве обструктивного бронхиолита, а также Weinreich, Schmid (1961), полагавших, что “односторонняя прогрессивная дистрофия легкого” в ряде случаев возникает на почве пороков развития респираторных отделов бронхиального дерева.
Симптомы заболевания
Ведущей жалобой является одышка, которая появляется в молодом возрасте. Больные склонны к частым обострениям бронхо-легочного процесса. Характерным симптомом эмфиземы является затруднение дыхания в положении на здоровом боку. По мере развития легочной гипертензии могут развиться клинические проявления декомпенсированного легочного сердца.Диагностика болезни
Аускультативно на стороне поражения дыхание резко ослаблено, перкуторно-коробочный звук. Рентгенологически определяется асимметрия легочного рисунка за счет повышения прозрачности одного из легких и перераспределение кровотока в здоровую сторону.
При бронхографии на стороне поражения определяются признаки деформирующего бронхита, реже – “мозаично” расположенных цилиндрических бронхоэктазий. На ангиопульмонограммах магистральные сосуды сужены, капиллярная фаза кровотока выражена слабо. При сцинтиграфии накопление изотопа в пораженном легком практически отсутствует.
Характерны также такие симптомы, как легочная гипертензия и артериальная гипоксемия.
Синдром Маклеода следует дифференцировать с врожденной долевой эмфиземой, спонтанным пневмотораксом, гигантскими кистами и буллами.
Лечение болезни
Лечение эмфиземы у ребенка зависит от выраженности клинических проявлений и степени прогрессирования заболевания и носит в основном посиндромный характер, направленный на купирование дыхательной недостаточности и гнойно-воспалительных осложнений. В случаях полноценного второго легкого иногда целесообразна пневмонэктомия.
Врожденная долевая эмфизема
Синонимы: лобарная, обструктивная, гипертрофическая, напряженная эмфизема новорожденных и др. Этот порок развития характеризуется растяжением части легкого (чаще одной доли).
Причины заболевания
Истинные причины эмфиземы легких остаются невыясненными. Однако некоторые авторы связывают его возникновение с аплазией хрящевых элементов бронхов, гипоплазией эластических волокон, гипоплазией гладких мышц терминальных и респираторных бронхиол и другими нарушениями в структурных единицах легочной ткани.
Эти факторы создают предпосылки для возникновения клапанного механизма, способствующего чрезмерному вздутию соответствующей части легкого и развитию дыхательных нарушений. Чаще поражаются верхние доли, реже – средняя.
Резкая гиперэкстензия доли ведет к сдавлению остальных отделов легкого, часто перемещается в сторону контрлатерального легкого, образуя медиастинальную грыжу.
Симптомы врожденной эмфиземы легких
Превалирующими симптомами у большинства больных являются одышка, затрудненное дыхание, приступы цианоза, кашель. Это обусловлено тем, что эмфизематозно раздутая доля коллабирует здоровые участки легкого, частично выключая их из дыхания, вызывает смещение органов средостения, затрудняя приток крови к сердцу и отток ее.
Врожденная локализованная эмфизема
Ю.Ф. Исаков, Э.А. Степанов с соавт. (1978) на основании патоморфологических исследований выделяют три типа пороков, приводящих к локализованной эмфиземе:
- Гипоплазия гладких мышц терминальных и респираторных бронхиол с гипертрофией эпителиальной выстилки,
- Агенезия всего респираторного отдела с отсутствием респираторных бронхиол и альвеолярной ткани. При этом обнаруживается множество атипичных макроскопических полостей, формирующихся из междольковых бронхов, которые и создают картину повышенной воздушной доли,
- Отсутствие промежуточных генераций бронхов. Это влечет за собой резкое расширение просветов внутридольковых бронхов и отсутствие генераций терминальных и респираторных бронхиол, эмфизематозная паренхима является при этом непосредственным продолжением внутридольковых бронхов.
Стадии течения врожденной локализованной эмфиземы
В течение болезни принято различать три стадии:
Острая (или декомпенсированная) эмфизема – проявляется с первых дней или недель жизни. У больного развивается картина острой дыхательной и сердечно-сосудистой недостаточности.
Состояние больных с декомпенсированной формой крайне тяжелое, грудная клетка на стороне поражения выбухает, дыхательные экскурсии снижены или отсутствуют. Отмечается коробочный перкуторный звук, дыхание не выслушивается.
При поражении левого легкого перкуторно и аускультативно отмечается резкое смещение сердца вправо. Заболевание быстро прогрессирует и при неадекватном лечении заканчивается летально.
Субкомпенсированная эмфизема – характеризуется эпизодически возникающими приступами удушья, дыхательной недостаточности, сопровождается локальным цианозом, кашлем и самостоятельно купируются. Постоянным симптомом является одышка. Перкуторные и аускультативные данные аналогичны декомпенсированнои стадии, но выражены в меньшей степени.
Компенсированная – спокойное течение заболевания без приступов удушья или выраженной одышки. Чаще симптомы эмфиземы возникают к концу первого года жизни, нередко порок развития диагностируется при присоединении воспалительных заболеваний. Прогрессирование заболевания с возрастом не отмечается, но иногда у них развиваются вторичные деформации грудной клетки и искривление позвоночника.
Диагностика заболевания
В диагностике врожденной локализованной эмфиземы решающим является рентгенологическое исследование.
Уже на обзорных рентгенограммах выявляются следующие характерные признаки: повышенная прозрачность легочного поля на стороне поражения, выраженное смещение средостения в противоположную сторону.Диафрагма уплощена, межреберные промежутки расширены. В нижнемедиальном отделе легочного поля определяется тень оттесненной части легкого.
Бронхография показана только при компенсированной форме заболевания для топической диагностики. Бронхоскопия, как правило, не выявляет заболевания, иногда обнаруживают сужение бронха, гипертрофию слизистой оболочки и другие изменения.
Перфузионная гамма – сцинтиграфия выявляет почти полное отсутствие накопления радиофарм препарата в области измененной доли и значительное диффузное снижение его накопления в пограничных с пораженными бронхолегочных сегментах.
При ангиопульмонографическом исследовании устанавливается локализация поражения и степень компенсации гемодинамики в малом круге кровообращения.
Дифференциальную диагностику проводят с эмфиземой, вызванной вентильным инородным телом, с компенсаторной эмфиземой при пневмонии, ателектазе или гипоплазии нижней доли легкого, с напряженным пневмотораксом, легочными кистами, диафрагмальной грыжей, синдромом Маклеода (врожденная односторонняя эмфизема).
Лечение болезни
Радикальным вмешательством может быть только удаление пораженных участков легкого. Экстренность оперативного вмешательства определяется формой поражения.
Неотложная операция показана при декомпенсированнои эмфиземе. При субкомпенсированной эмфиземе операция может быть отложена на некоторое время для более тщательного исследования и подготовки больного.
При компенсированной форме выполняется плановая операция.
Эмфизема средостения
Ее симптомы могут быть обнаружены в остром периоде после аспирации инородных тел.
Иногда эмфизема клинически не имеет никаких проявлений и определяется на контрольных рентгенограммах грудной клетки после эндоскопии в виде тонкой полоски воздуха в средостении.
Эмфизема средостения может возникнуть в результате повреждения плевры при трахеотомии или травмы трахеи и бронхов инородным телом, при эндоскопическом удалении инородных тел.
У детей после аспирации предметов эмфизема средостения может также возникнуть в результате резкого повышения внутрибронхиального давления при манипуляциях.
В этих случаях вследствие чрезвычайной тонкости альвеолярных стенок происходит субплевральный разрыв с распространением воздуха по межуточной ткани по ходу бронхов и сосудов лёгкого в сторону корня в средостение.Возможность образования эмфиземы средостения при резком повышении внутрибронхиального давления без нарушения целости бронхов и висцеральной плевры доказана в экспериментах на животных.
Если воздух продолжает поступать в средостение, то вскоре возникает эмфизема подкожной клетчатки шеи и передней поверхности грудной клетки. Компрессия средостения ведёт к сдавлению полых вен правого предсердия и уменьшению лёгочной вентиляции. Развивается венозный застой в крупных венах и паренхиматозных органах – экстраперикардиальная тампонада или воздушный блок.
Симптомы эмфиземы средостения
Клинические проявления эмфиземы средостения зависят от степени внутри грудного напряжения. Выражены одышка, кашель, цианоз, кряхтящее затруднённое дыхание с втяжением уступчивых мест грудной клетки.
Сердечные тоны резко приглушены, сердечная тупость при перкуссии не определяется. Диагностика облегчается при наличии подкожной эмфиземы.
Важно рентгенологическое исследование, при котором определяются вилочковая железа, окружённая воздухом, окаймление сердца тонкой воздушной полоской и значительная пневматизация клетчатки средостения.
Воспаление легких — симптомы у детей: диагностика пневмонии
У детей до года пневмония проявляется в 10 раз чаще, чем у школьников. Самая высокая заболеваемость наблюдается среди детей 3-9 месяцев.
Опасность воспаления легких у грудничков состоит в стремительном распространении патологического процесса в ткани легких и нарушении функций пищеварения и мочевыделения.
- Симптомы пневмонии у детей до года развиваются постепенно. Сначала отмечается общее недомогание, которое проявляется слабостью, потерей аппетита, срыгиванием, нарушениями сна. Далее возникают симптомы, похожие на вирусную инфекцию: сухой кашель, чихание и заложенность носа.
- Заболевание протекает при относительно невысокой и стабильной температуре тела. Как правило, она не превышает 38 градусов или может вовсе не повышаться.
- Цианоз носогубного треугольника и кончиков пальцев усиливается при крике, во время сильного плача или сосания груди.
- Втягивание кожи между ребрами.
- При развитии дыхательной недостаточности две половины грудной клетки по-разному участвуют в акте дыхания.
- Позже отмечается учащение дыхания и нарушение его ритма. Крылья носа напряжены, они становятся бледными и неподвижными.
- У младенцев до трех месяцев возможно появление пенистых выделений изо рта. Такие признаки пневмонии у ребенка до года могут быть предвестниками частой и длительной остановки дыхания.
Симптомы воспаления легких у детей, не достигших возраста 6 месяцев, могут быть нетипичными, поэтому при подозрении на пневмонию требуется рентгенологическое обследование.
Пневмония – коварная патология, начало которой часто протекает бессимптомно или же схоже с другими заболеваниями. Тем не менее у нее есть определенные специфические признаки. Родителям стоит показать ребенка врачу, если они заметили, что начали проявляться такие первые симптомы воспаления легких:
- глубокий, постоянный кашель;
- высокая температура тела (больше 38 градусов), которая не опускается как минимум трое суток подряд;
- хрипящее, учащенное дыхание (у детей 1 года или меньше – больше 60 вдохов в минуту, у детей 2 лет – от 50 вдохов, у детей 3 лет и старше – 40 вдохов и свыше);
- отсутствие аппетита (это объясняется тем, что вирус поражает не только легкие, но и кишечные клетки, снижая аппетит, провоцируя понос, рвоту, тошноту);
- проявление синевы на лице, отечность нижних конечностей, у ребенка бледные губы (при воспалении легких нарушается кровоток в малом круге из-за чего может появиться сердечно-лёгочная недостаточность);
- развивается тахикардия;
- происходит втяжение грудной клетки;
- могут проявляться патологии ЦНС (из-за таких внелегочных симптомов дети становятся раздражительными, беспокойными, может наблюдаться апатия, сонливость или вялость);
- больные воспалением легких дети худеют (иногда вес доходит до критической отметки).
Описание
Опасность болезни связана с той важной ролью, которую играют легкие в организме человека. Ведь легкие выполняют функцию доставки кислорода в ткани организма и, следовательно, поражение столь важного органа может иметь тяжелые последствия.
В легкие поступает кислород из верхних дыхательных путей во время вдоха. В специальных пузырьках легких – альвеолах происходит процесс обогащения крови кислородом. Одновременно из крови в альвеолы поступает углекислый газ, который выбрасывается наружу при выдохе. Внутренняя поверхность легких имеет слизистую оболочку, назначение которой — защищать легкие от негативных внешних воздействий.
Каждое легкое состоит из 10 сегментов, которые сгруппированы в доли – в правом легком их три, в левом – два. При воспалении легких инфекционный процесс поражает внутренние структуры легких, что значительно затрудняет процесс дыхания и газообмена. А это может отражаться и на других органах, прежде всего, на сердце.
Газообмен отнюдь не исчерпывает функции легких в организме. Также они участвуют в следующих процессах:
- регулирование температуры тела,
- фильтрация вредных веществ,
- регулирование количества жидкостей и солей,
- очищение крови,
- выведение токсинов,
- синтез и нейтрализация белков и жиров.
При инфекционных заболеваниях желудочно-кишечного тракта, отравлениях, травмах и ожогах во много раз возрастает нагрузка на легкие, и они могут не справляться с выведением токсинов из организма. Это может спровоцировать инфекционный процесс в легких.
По мнению специалистов, воспаление легких — это воспалительный процесс легочной ткани. Имеет инфекционную природу, вызывается вирусами, грибками, болезнетворными бактериями. Официальное название заболевания — пневмония.
Патология очень опасна, так как развивается быстро. На ранних стадиях напоминает обычную простуду. Пациенты начинают серьезное лечение, как правило, на поздних стадиях.
При данной болезни легочная ткань значительно поражается, что сказывается негативно на функционировании всей легочной системы.
Бронхопневмония
С бронхитом это заболевание не имеет ничего общего. Бронхиальная пневмония является острым воспалением стенок бронхиол. В группу риска входят младенцы и дети младше трех лет.
Спровоцировать патологию могут стафилококк, пневмококк, стрептококк.
При этом не всегда бронхопневмония у детей развивается по причине заражения извне: так, пневмококки, находящиеся внутри организма, нередко активизируются при других легких и неопасных заболеваниях.
Очаговые поражения сосредоточены преимущественно в бронхиолах, но могут также быть выявлены в легких грудничков.
В зависимости от того, где в дыхательных органах находятся очаги бронхопневмонии, различают двустороннюю, левостороннюю и правостороннюю форму патологии.Чтобы подтвердить диагноз, детям проводят бронхоскопию и рентгенографию грудной клетки. Подозревать бронхиальное воспаление легких можно при наличии таких симптомов:
- головокружение;
- кашель;
- одышка;
- слабость;
- бледность кожи;
- аритмия;
- головные боли;
- утомляемость;
- хрипы при дыхании;
- высокая температура, вплоть до 39 градусов и выше (при атипичной пневмонии этого симптома нет, поэтому даже без повышенной температуры родители должны показать ребенка врачу как можно раньше, иначе болезнь приведет к тяжелым осложнениям);
- лейкоцитоз.
Разновидности воспаления легких
В отличие от других заболеваний органов дыхания доля случаев, имеющих чисто вирусную этиологию, невелика. Примерно в 80% случаев речь идет о поражении легких различными штаммами бактерий.
В детском возрасте основная масса заболеваний пневмонией связана с тремя типами бактерий – пневмококком, микоплазмой и легочной хламидией.
Однако и бактерии других видов также могут стать источником заболевания.
В их число входят стафилококки, стрептококки, клебсиеллы, гемофильная палочка, кишечная палочка, синегнойная палочка, микобактерии туберкулеза и некоторые другие. Гораздо реже легкие страдают от воздействия патогенных грибков, еще реже могут наблюдаться пневмонии, вызванные гельминтами.
По возрастным группам возбудители также распределяются неравномерно. Пневмония у грудных детей и у детей дошкольного возраста чаще всего вызвана пневмококками. В младшем школьном возрасте дети чаще подвержены микоплазменной пневмонии. Подростки чаще всего болеют пневмонией, вызываемой хламидиями.
По размерам и форме области воспаления пневмония делится на:
- очаговую,
- сегментарную,
- сливную,
- крупозную,
- левостороннюю,
- правостороннюю.
При очаговой пневмонии существуют лишь отдельные очаги воспаления размером около 1 см, а при сливной эти очаги сливаются вместе. При сегментарной пневмонии поражается один из сегментов легких. При крупозном типе воспаления легких патологическим процессом охватывается вся доля.
Двусторонняя пневмония
Особенность и опасность данного типа воспаления легких заключается в том, что оно поражает самые нижние отделы органа, препятствуя газообменным процессам. Двусторонняя пневмония характеризуется такими признаками:
- температура ребенка дольше 3 суток не приходит в норму;
- после перенесенного ОРВИ или ОРЗ общее состояние здоровья не нормализуется спустя неделю или даже происходит ухудшение состояния малыша;
- проявляются хрипы, начинается влажный кашель (не обязательно с отхождением мокроты);
- при дыхании слышно посвистывание, кряхтение;
- ребенку становится трудно дышать;
- может появиться болевой синдром, локализирующийся в нижних отделах легких (как правило, он совпадает с приступами кашля);
- дыхание ребенка становится частым (среднее количество вдохов – 40 в минуту).
Особенности лечения в стационаре
Симптомы воспаления легких у ребенка в 1 год и у детей постарше имеют некоторые отличия. У дошкольников сформирован более устойчивый иммунитет, поэтому пневмония проявляется четкой типичной симптоматикой.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HTML-версии работы пока нет.Cкачать архив работы можно перейдя по ссылке, которая находятся ниже.
Особенности визуальной диагностики пневмонии у детей
Этиология пневмонии – острого инфекционного воспаления тканей легких. Заболеваемость пневмонией у детей. Рентгенодиагностика крупозных и фокальных пневмоний. Характерные признаки респираторного хламидиоза у детей раннего возраста. Сегментарная пневмония.
презентация , добавлен 20.09.2014
Вирусная и бактериальная пневмония у детей
Инфекционное поражение легких как ведущая причина серьезной заболеваемости в младенческом и детском возрасте. Симптомы проявления пневмонии у детей различного возраста. Клиническое обследование детей с подозрением на пневмонию, характеристика лечения.
Эмфизема лёгких — лечение и профилактика
ОБЪЯВЛЕНИЯ
>> Пульмонология
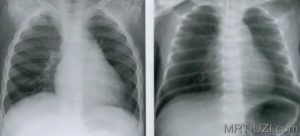
Под эмфиземой лёгких понимают вздутие лёгких избыточным содержанием в них воздуха. Эмфизема может быть ограниченной, то есть охватывать отдельные участки лёгких, и общей.
В зависимости от локализации вздутия различают везикулярную и межуточную эмфиземы. В первом случае вздутие касается главным образом альвеол, во втором — воздух скапливается в межуточной ткани лёгких.
По характеру течения эмфизема может быть острой или хронической.
Острая эмфизема, или острое вздутие лёгких, связана главным образом с острым нарушением бронхиальной проводимости, сопровождающимся значительным затруднением выдоха.
Такое явление может возникнуть во время приступа бронхиальной астмы или при анафилактическом шоке.
Также острое вздутие может возникнуть в результате воздействия боевых отравляющих веществ, иногда при тяжёлых формах гриппа, при очаговых пневмониях, особенно множественных.
Острая эмфизема лёгких, как правило, быстро проходит после ликвидации вызвавшей её причины. При повторных возникновениях вздутие становится более стойким и приобретает черты хронической формы.
Хроническая эмфизема — одно из самых распространённых заболеваний, имеющих большое социальное значение. Она является наиболее частой причиной лёгочной и сердечно-лёгочной недостаточности.
Наблюдается во всех группах населения, чаще у лиц в возрасте 40-50 лет и старше.
Мужчины заболевают в 2-3 раза чаще женщин в связи с большей распространённостью у них бронхита, подверженностью воздействиям вредных профессиональных факторов, а также курением.
Причины. На первом месте среди возможных причин эмфиземы стоят бронхиты. Все факторы, способствующие возникновению и развитию хронического бронхита, имеют значение и для эмфиземы.
Особое значение имеют те формы бронхитов, которые сопровождаются нарушением бронхиальной проводимости и особенно склонностью к бронхоспазмам. В связи с этим следует подчеркнуть и роль бронхиальной астмы.
Эмфизема лёгких в молодом возрасте нередко связана с перенесёнными в детстве корью и коклюшем. Повторные очаговые пневмонии, особенно плохо залеченные, нередко также осложняются вздутиями.
Эмфизема наблюдается при многих других заболеваниях лёгких — туберкулёз, пневмосклероз, гнойный или сухой плеврит и др. Имеют значение деформации позвоночника и грудной клетки (кифоз, раннее окостенение рёберных хрящей и пр.). Роль наследственности в склонности к развитию эмфиземы не доказана.
Симптомы эмфиземы лёгких
Больных эмфиземой лёгких беспокоит кашель, часто с выделением гнойной или слизисто-гнойной мокроты. Мокрота откашливается с большим трудом. Другим характерным симптомом является одышка.
Вначале она возникает лишь при физической нагрузке и не замечается больным. В дальнейшем одышка усиливается, начинает беспокоить и в состоянии покоя, становится постоянной.
Шея укорочена, на выдохе бывают видны шейные вены, появляется цианоз.
Грудная клетка ограничена в подвижности, расширена, особенно в нижней части, имеет бочкообразный вид. Межрёберные промежутки расширены, рёбра расположены горизонтально. Дыхание ослаблено, выдох удлинён, иногда сопровождается свистящими хрипами.При прогрессировании заболевания увеличивается одышка, учащается и усиливается кашель. Нарастают явления артериальной гипоксемии, в крови накапливается углекислота, развивается лёгочная недостаточность со всей присущей этому состоянию симптоматикой. Наряду с лёгочной развивается сердечная недостаточность по типу правожелудочковой.
Лечение и профилактика эмфиземы лёгких
Лечение эмфиземы лёгких должно быть направлено в первую очередь на те заболевания, которые обуславливают её развитие. С целью улучшения бронхиальной проводимости применяют различные бронхолитики (эуфилин, эфедрин и др.). Особенно оправдано применение этих средств при наклонности к бронхоспазмам.
При аутоиммунных проявлениях применяют кортикостероиды. Помогают разжижающие и отхаркивающие средства — термопсис, раствор йодистого калия, щелочные и паровые ингаляции. При наличии инфекций, инфильтрата в лёгочной ткани назначают сульфаниламиды, антибиотики. Бронхолитики и антибиотики лучше действуют при внутрибронхиальном введении, а также в виде аэрозоля.
При эмфиземе лёгких большое значение имеет лечебная физкультура. У больных часто наблюдается патологический верхнегрудной тип дыхания с дискординантным сокращением различных групп мышц.
На основании этого рекомендуют специальный комплекс упражнений, направленный на восстановление наиболее эффективного нижнегрудного, диафрагмального типа дыхания.
Это достигается после предварительной тренировки с использованием тренделенбурговского положения, наложения брюшного бандажа.
Если присутствует лёгочная и коронарная недостаточность применяют ингаляции кислорода, мочегонные и сердечно-сосудистые средства.
Профилактика эмфиземы лёгких прежде всего связана со своевременной диагностикой и лечением хронических заболеваний дыхательной системы, в первую очередь хронического бронхита.
Помимо этого необходимо избегать пребывания в загрязнённой атмосфере, охлаждений.
В случаях, когда работа связана с воздействием вредных факторов, должно быть предусмотрено рациональное трудоустройство.
https://www.youtube.com/watch?v=GgR44IINHv0
Необходимо помнить, что физическое напряжение даётся больным эмфиземой ценой значительной мобилизации резервных возможностей организма. В силу нарушений механики дыхания больные иногда не в состоянии адекватно увеличить вентиляцию лёгких в ответ на физическую нагрузку.
Если же присоединяется и сердечная недостаточность, то в ответ на физическую нагрузку не происходит адекватного увеличения минутного объёма сердца. Кроме того, резкое повышение внутригрудного давления в ответ на физическую нагрузку усиливает лёгочную гипертонию.
В связи с этим больным с эмфиземой противопоказана работа, требующая значительных физических усилий.
Пневмоторакс у детей
А Б В Г Д Е Ж З И К Л М Н О П Р С Т У Ф Х Ц Ч Ш Щ Э Ю Я
Пневмоторакс – скопление воздуха в полости, которая окружает легкое, как результат – спадение (коллапс) легкого у детей.
Существует также состояние, называемое пневмомедиастинумом.
У ребенка с жесткими легкими, особенно если дыханию помогает аппарат искусственной вентиляции легких, воздух может проходить из альвеол в соединительную ткань легкого и затем – в мягкие ткани между легким и сердцем.
Лечение при таком состоянии не требуется, так как на дыхание влияния нет. Но пневмомедиастинум может переходить в пневмоторакс.
Пневмоторакс развивается при попадании воздуха в полость, которая окружает легкое (плевральную полость), и сдавливании его.
Причинами пневмоторакса у детей могут быть врожденные уродства плевры и легких (неправильная их структура от рождения), воспалительные процессы и травмы.
У недавно рожденных малышей часто пневмоторакс провоцирует порок развития легких в виде открытого бронха, дефекта плевры, разрыва напряженной кисты или эмфизематозных вздутий. Если новорожденный при рождении не дышит, ему требуется форсированное искусственное дыхание.
В процессе может произойти разрыв ткани легкого. Также пневмоторакс может стать следствием механической закупорки дыхательных путей слизью или околоплодными водами.
Воспалительные процессы часто становятся причиной развития пневмоторакса у ребенка. Частой причиной является стафилококковая пневмония. При этом заболевании происходит гнойно-некротическое разрушение кортикального слоя легкого, образуются воздушные полости или абсцессы, которые потом прорываются в плевральную полость, вследствие чего возникает пневмоторакс.
Рассматриваемое заболевание в детском возрасте очень редко может возникнуть как следствие туберкулеза легких.У более старших детей спонтанный пневмоторакс может не иметь предшественника в виде воспалительного процесса в легких. Часто он возникает при физических нагрузках.
Но в крайне редких случаях пневмоторакс появляется в состоянии покоя. Спонтанный пневмоторакс у детей может быть рецидивирующим (повторяющимся).
Пневмоторакс имеет травматическую природу у детей крайне редко. У грудничков рассматриваемое состояние может стать результатом при трахеотомии при повреждении плевральных листков, а также при технически правильно выполненной операции.
Суммируя и дополняя вышесказанное, стоит отметить, что пневмоторакс могут спровоцировать болезни дыхательных путей, тяжелое обострение бронхиальной астмы, абсцедирующая пневмония, инфекционные заболевания легких, cистемные заболевания соединительной ткани, системная склеродермия и т. д.
Пневмоторакс влияет на сердце и легкие. Степень влияния зависит от скорости его прогрессирования, выраженности, основного заболевания легких у ребенка.
У малыша появляется тахипноэ, нарушаются вентиляция и перфузия, происходит уменьшение дыхательного и общего объема легких, в результате чего появляется внутрилегочное шунтирование. Как следствие повышения сопротивления легочных сосудов образуются экстрапульмональные шунты.
При небольшом пневмотораксе у детей увеличивается сердечный выброс, сочетаясь с учащенным биением сердца, повышением пульсового и артериального систолического давления. Когда пневмоторакс нарастает, сердечный выброс уменьшается.
Возникшие брадикардии и гипотензия негативно влияют на церебральный кровоток, потому что у грудничка с нарушением дыхания, как предполагается, отсутствует ауторегуляция, и церебральный кровоток пассивно зависит от системного артериального давления.
Пока точно не известна причина связи между пневмотораксом и внутрижелудочковыми кровотечениями. Предполагают, что может резко повышаться артериальное давление и скорость мозгового кровотока после быстрой эвакуации газа из плевральной полости при напряженном пневмотораксе.
Симптоматика пневмоторакса различна – в зависимости от вида. Быстро нарастают симптомы острой легочной недостаточности при клапанном пневмотораксе у детей. Симптомы могут отсутствовать или быть незначительно выраженными при закрытом или частичном пневмотораксе.
Симптомы острого клапанного пневмоторакса:
- цианоз
- одышка
- беспокойство
- сухой кашель
- расширение межреберных промежутков
- асимметрия грудной клетки
- напряжение тканей на больной стороне
- коробочный звук (определяется перкуторно)
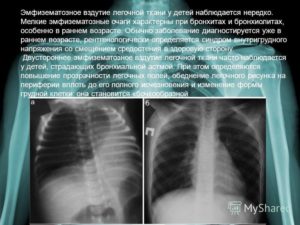
Ренгтгенограмма показывает на стороне пневмоторакса бесструктурное просветление, внутренняя граница которого заходит за грудину. Диафрагма уплощенная и неподвижная. Средостение смещено в здоровую сторону.
Признаки пневмоторакса у детей до 12 месяцев:
- беспокойство
- резкое ухудшение самочувствия
- одышка
- затруднение дыхания
- посинение кожных покровов
- тахикардия
- подкожная крепитация на шее, туловище
- одутловатость лица (не всегда)
Большие пневмотораксы у детей диганостируют при помощи трансиллюминации с применением волоконной оптики. Если при помощи такой диагностики были выявлены подозрительные участки, а состояние младенца стабильно, то диагноз подтверждают при помощи проведения ренгтгеноскопии, чтобы потом уже назначить лечение.
Большой пневмоторакс специалисты распознают по воздуху, который «отделяет» легкое вдоль его внешнего края. Если пневмоторакс небольшой, то воздух может скапливаться в передней части плевральной полости, если новорожденный лежит на спинке. В таких случаях рентген показывает только повышенную прозрачность легочной ткани на пораженной стороне.
При напряженном пневмотораксе купол диафрагмы на ипсилатеральной стороне уплощается или даже инвертирует, межреберные промежутки выбухают, а плевральная полость может выпячиваться в передневерхнюю часть средостения.Это плевральные пункции с проведением аспирации, которые проводятся при помощи катетера (редко – при помощи иглы). Его вводят во второе межреберье по среднеключичной линии, аспирацию проводят при помощи большого шприца (50 мл), после завершения эвакуации воздуха иглу или катетер удаляют.
Дренирование плевральной полости с помощью дренажной трубки
Специалисты должны адекватно подобрать размер дренажной трубки для регуляции скорости потока через нее. Это более болезненная процедура, если сравнивать с плевральными пункциями. Могут возникнуть такие осложнения: пенетрация в легкие, желудок, сердце, крупные сосуды, подкожная эмфизема, инфекции плевральной полости.
В момент установки дренажной трубки обязательно вводят местные анестетики интраплеврально. Дренаж плевральной полости позволяет распрямить легкое в подавляющем большинстве случаев. Использовать отсос не обязательно при данной процедуре. Через сутки после того, как по трубке перестал отходить воздух, и при положительных результатах рентгена ее удаляют.
Химический плевродез
Число рецидивов пневмоторакса не могут уменьшить два выше описанных метода лечения. Тогда на помощь приходит химический плевродез.
Этот метод заключается во введении в плевральную полость веществ, которые приводят облитерации плевральной полости. Через дренажную трубку вводят доксициклин или взвесь талька.
Перед началом процедура обязательно вводят 1% раствор лидокаина внутриплеврально.
Хирургическое лечение пневмоторакса
Показания к проведению:
- двусторонний спонтанный пневмоторакс
- отсутствие расправления легкого после проведения дренирования на протяжении 5-7 суток
- спонтанный гемопневмоторакс
- контралатеральный пневмоторакс
- рецидив пневмоторакса после проведения химического плевродеза
Хирургические методы: открытая торакотомия и видеоассоциированная торакоскопия.
После выхода из больницы ребенку следует исключить физические нагрузки на срок от 2 до 4 недель. Летать в самолетах нельзя 2 недели после выздоровления. Также не рекомендуются такие виды спорта как дайвинг и прыжки с парашютом, так как они приводят к перепаду барометрического давления. Подростки должны отказаться от курения, если таковая вредная привычка существует.
Прогноз
Летальный исход зависит от наличия и характера патологии легких и от возраста больного малыша. Если гемолитическая болезнь осложнена пневмотораксом, показатель смертности выше в 2 раза. Плохой прогноз при пневмотораксе у недоношенных.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пневмоторакса у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно.
Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом.
Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой.
Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина.Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Вздутие легких у ребенка
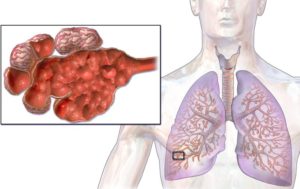
Рождение — это переход от внутриутробного существования к самостоятельной жизни. В этот момент легкие ребенка должны впервые наполниться воздухом. Для некоторых из них этот физиологический переход может оказаться нелегким испытанием.
При рождении ребенок покидает стабильную среду материнской утробы, где оксигенация и удаление отходов обеспечиваются плацентой.
С этого момента, чтобы жить, легкие ребенка должны наполняться воздухом и поглощать из него кислород, а кровь -доставлять этот кислород к тканям и уносить углекислый газ.
Поэтому при рождении в организме ребенка происходят изменения, которые позволят ему справиться с этим непростым делом. Легкие, которые до сих пор были заполнены околоплодной жидкостью, наполняются воздухом. Сердце начинает биться интенсивнее, чтобы обеспечивать достаточное снабжение тканей кислородом. В конце концов эти изменения приводят к формированию «взрослого» кровообращения.
Как научиться дышать
Известно, что дети «тренируются» в дыхательных движениях, еще находясь в матке. Но только стресс, переживаемый плодом при схватках, заставляет его начать дышать по-настоящему. Один из стимулов, вынуждающих младенца задышать при рождении, — это холодный воздух, который контактирует с кожей. Большинство новорожденных делают первый вздох в течение нескольких секунд после рождения.
У недоношенных детей активность дыхательного центра может быть недостаточной, особенно в случае кесарева сечения, при котором мать (и, соответственно, ребенок) получают общий наркоз.
Простых мер, таких как направленная на лицо ребенка струя кислорода, обычно бывает достаточно, чтобы установить дыхание.
Однако в дальнейшем может потребоваться дополнительная вентиляция легких с помощью дыхательной маски или даже эндотрахеальной интубации.
Хотя проблемы с дыханием обычны у новорожденных, врачи всегда должны иметь в виду, что те же симптомы, как уже говорилось, могут означать и заболевание сердца.
Симптомы осложнений в легких в течение первых нескольких часов
Сразу после рождения может наблюдаться множество физиологических проблем с легкими.
- Учащенное дыхание (тахипноз).
- Хрипы — появление небольшого шума при выдыхании; так ребенок пытается предотвратить сжатие легких при выдыхании.
- Цианоз — синюшносгь кожи и слизистых по причине недостаточного снабжения крови кислородом. После рождения синюшность кожи конечностей часта и не должна вызывать серьезного беспокойства. Однако центральный цианоз (цианоз туловища) требует немедленных действий.
Все младенцы с признаками нарушения дыхания, кроме очень мягкого и преходящего тахипноз, должны пройти медицинское обследование. Оно включает в себя следующее.
- Подробный анамнез последних недель беременности и родов.
- Тщательное наблюдение для оценки серьезности симптомов.
- Анализ крови на содержание газов для оценки ее насыщения кислородом и эффективности отвода углекислого газа из тканей.
- Рентгенография грудной клетки для выявления мекониевой аспирации (см. ниже), инфекции, нехватки сурфактанта, пневмоторакса или врожденного порока легких.
- Другие анализы жизненно важных параметров, таких как уровень сахара в крови, температура и кровяное давление.
- Эхокардиограмма (ультразвуковой снимок сердца) в случае подозрения на сердечные осложнения.
Причины легочных проблем у новорожденных
Кардиопульмональная система может быть очень ослабленной при рождении, и существует множество осложнений, которые могут нанести здоровью долговременный ущерб или даже вызвать смерть, если их не выявить и не вылечить незамедлительно.
Аспирация мекония
Меконий — смолистое вещество темно-зеленого цвета, состоящее из продуктов распада клеток. Это первые экскременты еще не родившегося ребенка, которые находятся в его кишечнике. Их проникновение в околоплодную жидкость является признаком патологического состояния плода.
Присутствие мекония в околоплодных водах заставляет акушеров ускорить роды. Причиной этому является тот факт, что жидкость, содержащая меконий, может оказаться в легких в тот момент, когда ребенок сделает первый вздох при рождении. Ее необходимо отсосать из носа и ротовой полости ребенка, как только появится головка, чтобы свести к минимуму риск аспирации (вдыхания).
Если жидкость в легких содержит много мекония и правильное дыхание не было установлено, нужно сразу же применить отсасывание из трахеи при помощи эндотрахеальной трубки и аспиратора (аппарата для отсасывания).Меконий в нижних дыхательных путях и альвеолах легких вызывает серьезный химическии пневмонит, приводящий к дыхательной недостаточности. Воспаление вызывает задержку воздуха в легких с риском пневмоторакса и повышения давления в легочной артерии, что может стать причиной патологических изменений в кровообращении плода.
Учащенное дыхание у новорожденных
Преходящее тахипноэ (учащенное дыхание), возможно, самая распространенная причина нарушения дыхания у новорожденных. Причиной является задержка жидкости в легких новорожденною.
Производство жидкости в легких плода в утробе матери обычно «отключается» стероидными гормонами и катехоламинами (физиологические вещества, такие как допамин и адреналин, которые в основном действуют как нейромедиаторы).
Эти химические вещества начинают действовать во время схваток, и это также вызывает всасывание жидкости через альвеолы. Задержка этой жидкости внутри легких в то время, когда они должны заполняться воздухом, вызывает нарушение дыхания.
Обычно это осложнение возникает после кесарева сечения, которое лишает плод процесса схваток и стимулов, запускающих механизм выхода гормонов и катехоламинов. Также это часто происходит при применении некоторых лекарств в конце беременности.
Подача кислорода с помощью дыхательной маски (максимальное содержание кислорода в подаваемой смеси не должно превышать 40%) должна начаться как можно скорее после постановки диагноза.
Инфекции
Существуют несколько видов инфекций, источниками которых может стать половой тракт матери. Это, например, грамотрицательные микроорганизмы или стрептококки группы В. Инфекция может вызвать тяжелую пневмонию, сепсис или менингит.
Все младенцы с нарушениями дыхания должны получать лечение от инфекции до тех пор, пока ее отсутствие не подтвердят анализы, так как любое промедление может оказаться смертельным.
Более редкие респираторные осложнения
уществует целый ряд редких, но серьезных респираторных заболеваний, которые также могут возникать у новорожденных. К ним относятся следующие патологии.
Недостаток сурфактанта. Редко встречается у доношенных детей, может возникнуть в случае кесарева сечения и у младенцев, чьи матери больны диабетом.
Первичная легочная гипертензия. Следствием отклонений в процессе адаптации кровеносной системы к самостоятельному существованию является гипоксия.
Непроходимость верхних дыхательных путей, например атрезия хоан (недоразвитие внутренней части носа).
Пневмоторакс. Накопление воздуха между стенкой грудной клетки и легким, приводящее к частичному или полному сжатию легкого.
Врожденная диафрагмальная грыжа — вклинение содержимого брюшной полости из-за дефекта в диафрагме. Если это происходит на ранних сроках беременности, легкое, на которое давит грыжа, не развивается (легочная гипоплазия). Степень тяжести симптомов зависит от того, насколько развито легкое.
Другие врожденные отклонения, такие как кистозная аденоматоидная патология легкого, редко, но также встречаются.
Тело человека. Снаружи и внутри. №20 2008
Пока нет комментариев. Пишите смело!
