Запор. Нет позывов. Омепразол при запоре
Содержание
Омез: инструкция по применению, цена, отзывы и аналоги — Про запор
Препарат Омез является противоязвенным средством, активно применяющимся для лечения желудка и кишечника. Препарат применяют в терапии рефлюкс-эзофагита, язвы желудка и гастрита.
Омез относится к группе ингибиторов протонной помпы. Главное активное вещество медикамента — Омепразол.
Для чего назначают Омез? Препарат справляется с тошнотой и стимулирует нижний сфинктер пищевода, также действие Омеза направлено на улучшение перистальтики и опорожнения кишечника.
Форма выпуска препарата Омез
Омез выпускается в капсулах по 20 мг. активного вещества Омепразола. Каждая коробка содержит 10 или 30 капсул. Капсулы прозрачные, желатиновые, твердые. Корпус препарата бесцветный, на обеих его частях находится надпись «OMEZ». Капсула содержит гранулы белого или почти белого цвета.
Омез 40 — порошок лиофилизированного типа для изготовления раствора для инфузий. 1 флакон содержит 40 мг. активного вещества Омепразола.
Состав
Состав препарата Омез
Капсулы препарата Омез содержат основное активное вещество Омепразол. Из дополнительных веществ Омез включает в свой состав:
- фосфат натрия двухосновный;
- лаурилсульфат натрия;
- сахароза;
- вода очищенная.
Порошок для приготовления инфузий содержит основное активное вещество Омепразол. Из вспомогательных веществ средство включает в состав:
- карбонат натрия безводный.
Показания
Для чего назначают Омез?
Омез для чего назначают — самый частый вопрос пациентов, посетивших гастроэнтеролога и получивших назначение данного препарата. Показания к применению лекарства взрослыми следующие:
- Профилактика и лечение язвы желудка и ДПК.
- Заражение Хеликобактериями.
- Терапия гастрита ( в том числе и комплексно с другими препаратами).
- Гиперсекреторные состояния (проблема повышенной желудочной секреции). Среди них системный мастоцитоз, стрессовые язвы ЖКТ, синдром Золлингера-Эллисона, множественный эндокринный аденоматоз и другое.
- Терапия рефлюкс-эзофагита с симптомами в виде длительной изжоги, отрыжки с неприятным привкусом.
- Профилактика и терапия воспаленной или поврежденной слизистой желудка или ДПК вследствие приёма НПВП. Это эрозии на слизистой оболочке, диспепсия, пептическая язва.
- Гастроэзофагеальный рефлюкс или ГЭРБ.
- Профилактика аспирационного пневмонита или синдрома Мендельсона.
Детям Омез показан в следующих случаях:
- Наличие язвы двенадцатиперстной кишки, которая возникла вследствие воздействия Хеликобактерии. Применяется для детей весом от 20 кг. и старше 4 лет.
- Наличие гастроэзофагеального рефлюкса у маленьких пациентов возрастом от 2 лет. Масса тела должна составлять от 20 кг.
Данных об эффективном и безопасном применении Омеза у детей с другими недугами не установлено.
Противопоказания
Препарат имеет несколько противопоказаний. Омез не назначают в период беременности и лактации. Принимать медикамент нельзя в случае, если пациент страдает от почечной или печеночной недостаточности. С особой осторожностью препарат выписывают пациентом в детском возрасте.
Приём Омеза исключен в случае, когда пациент имеет гиперчувствительность к основному компоненту лекарства (омепразол) или другим компонентам препарата. Прежде, чем принимать Омез, пациенту обязательно стоит исключить возможность наличия у него каких-либо противопоказаний.
Омез (инструкция по применению) — противопоказания
Побочные действия
Среди побочных действий Омеза во врачебной практике отмечают следующие состояния:
Со стороны ЖКТ:
- расстройство кишечника;
- запор;
- сухость в полости рта;
- стоматит;
- боль в животе;
- временное повышение активности печеночных проб;
- нарушение вкусовых рецептов.
Со стороны нервной системы:
- повышенное потоотделение;
- сильная возбужденность;
- бессонница, тревожность;
- головокружение и головная боль;
- парестезия;
- галлюцинации, спутанность сознания;
- депрессивные состояния у части пациентов;
- нарушение зрения.
Со стороны опорно-двигательного аппарата:
- артралгия;
- миалгия;
- слабость и спазм в мышцах.
Другие реакции:
- полиморфная эритема;
- сыпь;
- периферические отеки;
- лихорадка.
В случае, если пациент столкнулся с какими-либо реакциями организма, которые не отмечает инструкция к Омезу, требуется срочно обратиться к доктору.
Особые указания
Проблемы с желудком
До начала терапии Омезом пациенту необходимо исключить возможность присутствия каких-либо злокачественных процессов в организме (особенно это касается пациентов, страдающих язвой желудка). Объясняется это тем, что лечение препаратом Омез может замаскировать симптоматику рака, а также отсрочить постановку верного диагноза врачом.
Приём препарата вместе с пищей никаким образом не сказывается на его эффективности.
Лекарственное взаимодействие
Постоянное применение Омеза в дозе 20 мг. Омепразола в сутки не может изменить концентрацию в плазме некоторых веществ, а именно кофеин, теофиллин, диклофенак, пироксикан, напроксеном, пропранололом, метопрололом, циклоспорином, лидокаин, эстрадиол, хинидин.
Также во врачебной практике не было отмечено какого-либо взаимодействия Омеза с параллельно принимаемыми антацидами.
Передозировка
Спутанность сознания при передозировке препаратом Омез
При передозировке возможно возникновение следующей подозрительной симптоматики:
- спутанность сознания;
- сонливость, понижение работоспособности;
- головная боль и головокружение;
- учащенное сердцебиение и аритмия;
- тошнота, рвотные позывы;
- сухость во рту;
- нечеткость зрения.
При передозировке стоит обратиться в скорую помощь.
Как принимать Омез? Инструкция по применению
Капсулы принимают внутрь, преимущественно утром и натощак. Ни в коем случае нельзя принимать Омез в разжеванном виде и при этом запивать его водой или любой другой жидкостью.
В случае обострения язвы, НПВП-гастропатии, рефлюкс-эзофагита пациентам назначают приём Омеза по 20 мг. за 1 приём в сутки. В случае, если течение рефлюкс-эзофагита осложнено, дозу повышают в 2 раза, до 40 мг. за 1 приём в сутки. Курс лечения при рефлюкс-эзофагите составляет около 4-8 недель. При язве ДПК курс лечения составляет 2-3 недели.
В случае, если больные устойчивы к терапии другими препаратами против язвы, Омез им назначают в дозе, равной 40 мг. в сутки.
Средний курс терапии для больных с язвенной болезнью ДПК составляет 4 недели, при язве желудка — 8 недель. В случае, когда пациент страдает от синдрома Золлингера — Эллисона, назначается 60 мг.Возможно значительное увеличение дозы до 120 мг. в сутки. В таком случае Омез принимают в 2-3 приёма.
Прием препарата Омез
При назначении Омеза в профилактических целях больным язвой доза составляет 10 мг. раз в сутки.
В некоторых случаях дозировка предполагает специфические меры приёма:
- печёночная недостаточность (доза 10-20 мг.);
- нарушение функции почек.
Для пациентов пожилого возраста коррекцию дозировки не проводят.
Внутривенное введение Омеза имеет свои особенности. В случае гастроэзофагеальной рефлюксной болезни, а также при пептической язве препарат назначают в дозировке 40 мг. в виде инфузии.
В случае, если больной страдает от синдрома Золлингера-Эллисона первоначальная дозировка препарата составляет 60 мг. в сутки. Нередко назначают и значительно большие дозы. Обычно, если суточная доза Омеза превышает 60 мг.
, её принято разделять на 2 инфузии.
Пептическая язва, которая осложнена внутренним кровотечением, предполагает первоначальное применение Омеза дозой в 80 мг. в сутки. При этом скорость введения составляет 8 мг. в час.
В случае, если больной страдает печеночно недостаточностью, то максимальная внутривенная доза Омеза в сутки не должна не превышать 10-20 мг.
Цена
Стоимость препарата
Цена за 40 мг. порошка для инфузий Омез колеблется от 170 рублей.
Цена за 30 капсул Омеза в дозировке 20 мг. составляет в среднем 180 рублей.
Стоимость препарата Омез может зависеть от нескольких факторов, среди которых:
- регион продажи средства;
- сеть аптек;
- фармацевтическая компания, выпускающая препарат.
Аналоги
Омез имеет множественные аналоги, которые имеют в своём составе то же действующее вещество — Омепразол. Среди них:
- Гастрозол;
- Желкизол;
- Золсер;
- Зероцид;
- Лосек;
- Крисмел;
- Демепразол;
- Омал;
- Омезол;
- Омепразол;
- Омефез;
- Ортанол;
- Омипикс4
- Промез;
- Ультоп;
- Пептикум;
- Оцид;
- Хелол.
Отзывы
Омез — золотые таблетки! Вот слышала, что многие жалуются на стоимость и заменяют его аналогами. Был у меня такой случай: случилось обострение, Омеза в аптеке не было и мне продали Ультоп, при этом добавив, что таблетки ещё лучше Омеза. В окончательном результате мучилась с желудком больше недели, пока всё-таки не отправила мужа за Омезом. Омез рекомендую однозначно!
Ольга
Несколько лет назад у меня случился приступ желчекаменной болезни. Соответственно столкнулся не только с болями, но и с тошнотой, рвотой и сильнейшим запором. Мне приписали Омез в виде раствора и вводили комплексно вместе с другими медикаментами. Потом пропивал Омез для профилактики. Результат всегда хороший, не тошнит, в туалет сходить проще.
Антон
Омез мне приписал мой гастроэнтеролог. Вообще страдаю от гастродуоденита уже лет 10. Когда начинаются первые признаки болезни (обычно это боль в желудке, тошнота, рвота или расстройство кишечника), сразу пропиваю курс Омеза и снимает, как рукой.
Скажу честно, иногда даже злоупотребляю самолечением и пропиваю Омез весной, чтобы не допустить обострения. Благо, никаких побочек от него нет, и хуже уж точно не становится, наоборот, только лучше. Метод безотказный.
Если Омеза нет, то можно заменить его Омепразолом (сама пока не пробовала, использую только Омез).
Татьяна
С Омезом знаком не понаслышке. Хорошие таблетки. Пропиваю обычно ровно 10 дней и желудок отпускает. Сейчас пью Омепразол — тоже хороший результат.
Если обострение язвы, как в моём случае, то Омез и хорошая диета быстро ставят на ноги — факт. Ну ещё рекомендую отказываться от сигарет (хотя бы на пару недель, пока боли и другие симптомы особо сильные).Сам заметил, что сигаретам никакие диеты и препараты не по чём. Пока не перестанешь курить на время — обострение не проходит.
Константин
Омез
Язвенная поражение желудка и двенадцатиперстной кишки является самой распространенной проблемой в области современной гастроэнтерологии.
Невзирая на существенный прогресс в ранней диагностике и терапии язвенной болезни, количество случаев заболеваемости данным недугом неуклонно продолжает расти. Язвенная патология желудка сопровождается образованием на внутренней поверхности желудка глубокого дефекта.
Он касается не только верхних слоев слизистой, но и захватывает более глубокие слои, включая мышечные ткани в толще стенки желудка. Образование язвы возможно в любом сегменте желудка.
Согласно статистике ВОЗ, от хронической формы язвенной болезни страдает от 5 до 15% всего населения земного шара. Более того, с каждым годом, врачами фиксируется омоложение данного заболевания, сопровождающееся прогрессированием в тяжелые формы, которые трудно поддаются полному излечению.
Язвенные патологии тем выше распространены, чем стабильнее уровень экономического благополучия, и активнее темп жизни населения. В крупных городских поселениях язвой страдают гораздо чаще, нежели в районах сельской местности.
Прогрессирующий рост заболевания связывают с несколькими располагающими к этому факторам, к которым относятся:
- наследственная предрасположенность;
- эмоциональные нагрузки и стрессы;
- отсутствие правильного питания;
- проблема экологии;
- наличие вредных привычек: злоупотребление алкоголем и табаком.
Почему нет позывов к дефекации: какие препараты принимать, рекомендации врачей
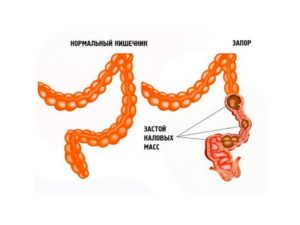
В идеале человек должен опорожнять кишечник один раз в сутки. При этом нормой считаются небольшие отклонения, которые можно отнести до 2 актов дефекации в день или же до одного — в двое-трое суток.
Если нет позывов к дефекации, то может имеется множество причин, которые способны привести к подобному патологическому состоянию, требующему лечение. В таких ситуациях необходимо знать, как вызвать позывы к дефекации.
В каких случаях необходима терапия в домашних условиях, а в каких нужно как можно скорее обратиться к врачу?
Причины отсутствия позывов к дефекации
Можно выделить множество провоцирующих факторов, которые влияют на данный патологический процесс. Обычно медики выделяют несколько основных причин, которые могут спровоцировать отсутствие позывов к акту дефекации:
- Неправильный рацион пациента. Если в рационе больного присутствует малое количество богатых на клетчатку продуктов, то появляется риск возникновения хронических запоров. То же самое касается и отсутствия достаточного количества жидкости.
- Игнорирование позывов к осуществлению дефекации. Если в данном случае позывы наблюдается регулярно, то через определенное время они могут исчезнуть. Поэтому врачи рекомендуют при первом же желании сразу же опорожнять кишечник.
- Определенные лекарственные препараты могут вызвать данную патологию, Особенно это относится к слабительным препаратам. При регулярном длительном употреблении возможна атрофия сфинктера, что приведет к атонии кишечника. То есть пациент вообще не сможет осуществлять акт дефекации, без какой-либо помощи или приема слабительных медикаментов.
- Сопутствующие патологии органов пищеварительной системы, к которым можно отнести дивертикулез, рубцы после оперативного вмешательства и воспалительных процессов, патологии органов эндокринной системы, обычно это сахарный диабет, заболевания щитовидной железы, а также нервной системы. При сильных регулярных стрессовых ситуациях возможны различные осложнения, в том числе и атония кишечника.
- Наличие опухолей, в результате которых прохождение каловых масс затрудняется, что приводит к отсутствию позывов для опорожнения кишечника.
- Послеродовой период. У женщин после родов часто возникают подобные жалобы, что объясняется слабой перистальтикой кишечника, гиподинамией. По истечению определенного времени данный процесс налаживается, возобновляется.
Вздутие живота: причины, симптоматика и методы терапииЧитать полностью
Существует множество причин, которые могут спровоцировать временную атонию кишечника. При этом необходимо вовремя установить основной фактор, благодаря которому будут обнаружены серьезные заболевания и назначено правильное лечение.
«Почему нет позывов к дефекации, и что с этим делать?»
Информационное видео, в котором специалист подробно изучает вопрос отсутствия стула и позывов к дефекации, и также дает рекомендации, как справиться с этой проблемой.
Как восстановить рефлекс на дефекацию?
При отсутствии позывов, пациенты должны знать, что делать в таких случаях. Запор продолжительностью двое-трое суток нуждается в корректировке рациона питания. Для этого рекомендуется употреблять пищу небольшими порциями, не менее 5 раз в день.
Обогатите меню свежими овощами и фруктами, особенно эффективными в данном случае являются тыква и вареная свекла. Полезными будут также сухофрукты, а именно курага и чернослив.
А вместо жирной и жареной пищи, отдайте предпочтение различным крупам, кроме рисовой. Обогатите и рацион бульонами, кисломолочной продукцией.
На период восстановления и нормализации стула лучше отказаться от таких продуктов, как капуста, картофель, яблоки и груши, а также от любой тяжелой пищи. Что касается мясных блюд, то лучше отдать предпочтение мясу птицы и рыбы, в вареном виде.Не забывайте о количестве выпиваемой жидкости, которое в день должно быть не менее 2 литров.
Какие препараты имеют мягкое действие и разрешены к использованию?
Существует ряд медикаментов, которые можно применять даже при беременности и детям в грудном возрасте. К наиболее популярным из них можно отнести Дюфалак и Нормазе. Обычно эффект наблюдается не после первого приема, а по истечению 2-3 суток.
Также можно использовать для вызова акта дефекации некоторые ректальные суппозитории. Наиболее эффективными и безопасными из них являются свечи на основе глицерина. Их можно использовать даже в детском возрасте и в период вынашивания ребенка.
В особо тяжелых ситуациях можно использовать микроклизмы, с помощью которых оказывается мягкое воздействие на микрофлору кишечника, размягчается стул, благодаря чему акт дефекации значительно облегчается.
Самым известным и действенным препаратом из данной области является микроклизма Микролакс. Эффект от использования наблюдается в течение 5-20 минут.
Комплексная терапия, что делать если сильный запор, но ничего не помогает

Часто бывает очень трудно лечить запор, ничего не помогает и тогда, эпизодические проблемы с опорожнением переходят в хроническую форму. В этом случае наладить работу желудочно-кишечного тракта и пищеварения помогает только комплексная терапия. Она включает приём медикаментозных препаратов, специальную диету и, иногда, даже коррекцию психологического состояния.
Хроническая форма запора, как проявляется и чем чревата
Часто при неправильном подходе к лечению лёгкой дисфункции кишечника, запоры приобретают хроническую форму. Именно при запущенном патологическом состоянии простые методы терапии становятся бесполезными, и тогда в ход идёт комплексная терапия.
Хронические проблемы с дефекацией могут длиться от пяти дней до трёх месяцев и более. За этот период у больного наблюдаются не только трудности с опорожнением, но и ухудшение общего состояния. Нарушается работа органов желудочно-кишечного тракта, проявляется выраженная интоксикация организма и симптомы, связанные с ней.
При длительном отсутствии стула либо неполном испражнении более 10 дней снижается моторика кишечника и перистальтики. Гладкомышечные волокна прекращают своё сокращение, из-за чего вызвать дефекацию можно только сторонними раздражителями.
О хроническом запоре свидетельствует следующая симптоматика:
Рецепты, меню и продукты для диетического питания
- частота испражнений сократилась до 1–2 раза в неделю;
- после дефекации остаётся ощущение наполненного кишечника;
- дискомфорт в области прямой кишки (как будто там что-то есть);
- образование каловой пробки;
- выход слишком плотного кала, что сопровождается разрывом выходного отверстия;
- испражнение происходит путём сильного натуживания;
- скудное количество экскрементов.
Также о хронической форме запора говорить полное отсутствие дефекации и позывов к испражнению. В таких случаях для очищения кишечника приходится прибегать к пальцевому методу извлечения скопившихся фекалий, которые при эвакуации имеют твёрдую либо похожую на пластилин структуру.
При хронических запорах более трёх месяцев развиваются сопутствующие заболевания:
- воспаление геморроидальных узлов;
- воспаление в одном из отделов кишечника;
- новообразования в толстой кишке;
- интоксикация организма, влияющая на общее состояние физического и психологического здоровья;
- нарушение пищеварения;
- стойкая непроходимость кишечника и пр.
Поэтому терапия проблемного стула должна выполняться своевременно. Если же избежать хронической формы недуга не вышло, то лечение необходимо доверять исключительно специалисту, особенно если запор при беременности ничего не помогает.
Рецепты, меню и продукты для диетического питания
Длительный запор ничего не помогает, почему и что делать?
Хронический запор ничего не помогает, что делать в этом случае? Попытки самостоятельно избавиться от запущенных проблем с опорожнением чаще всего не дают ожидаемых результатов.
Это связано с тем, что лечение данной патологии осуществляется неправильно.
Стойкую дисфункцию кишечника нельзя устранить одной только диетой, клизмой либо слабительными средствами, так как это всё даёт лишь временное облегчение, но не лечит сам недуг и причину его возникновения.
К примеру, если трудности с опорожнением развились из-за дисбактериоза, сбоя в эндокринной системе или кишечной непроходимости, то коррекции рациона будет недостаточно. Лечение запора в таких случаях должно проводиться комплексно, включая в себя ряд препаратов, направленных на терапию основного заболевания и его сопутствующих симптомов.
Чаще всего отсутствие дефекации пытаются купировать приёмом слабительных препаратов. Они являются самым распространённым способом борьбы с запорами, но также именно их употребление нередко становится причиной развития хронических запоров. Так, слабительные перестают давать нужного эффекта и усугубляют дисфункцию кишечника, если:
- препараты принимаются бесконтрольно, что приводит к привыканию и постоянному увеличению дозы;
- лечение послабляющими средствами проводится не комплексно;
- частый приём слабительных (перистальтика перестаёт работать без сторонних раздражителей).
Кроме того, слабительные препараты не приносят облегчения, если они были подобраны неправильно. Запоры разделяются на несколько видов, каждый из которых имеет свою причину появления и нуждается в определённом слабительном средстве.
Советуем ознакомиться о том, как полезен Фитомуцил при запорах.
Классификация препаратов от запоров
На сегодня зарегистрировано более 200 препаратов, дающих послабляющий эффект. Каждый из них имеет свою классификацию и механизм действия, что важно брать во внимание при самостоятельном выборе слабительных.
Чаще всего они применяются при хронических запорах у пожилых и лежачих людей, но также к ним нередко прибегают в случае эпизодической дисфункции кишечника.
Слабительные быстро и полностью позволяют очистить кишечник от скопившегося кала, что весьма удобно, но не всегда полезно.
Врачи не рекомендуют сразу же браться за слабительные, так как их неправильный приём может усугубить проблему с опорожнением.Классификация и действие слабительных препаратов:
| Группа слабительных | Механизм действия на кишечник | Средства |
| Осмотические | Направлены на удержание воды в просвете кишечника, что позволяет увлажнить скопившийся кал и увеличить содержимое. Осмотические слабительные раздражают мускулатуру кишечника и активизируют работу перистальтики через 3–6 часов после приёма. | Дюфалак, Лактулоза, Лизалак, Нормазе, Лавакол и пр. |
| Смягчающие | Действие заключается в размягчении скопившегося в кишечнике кала. Данные слабительные обеспечивают лёгкое скольжение экскрементов и свободный и выход без боли и разрывов выходного отверстия. Действуют через 4–5 часов после приёма. | Вазелиновое масло, Глицерин, Норголакс, жидкий парафин. |
| Контактные | Раздражающее действуют на стенки толстого кишечника и стимулируют сокращение перистальтики, чем спустя 6–10 часов вызывают послабляющий эффект. | Бисакодил, Касторовое масло, Гутталакс, Корень ревеня. |
| Объёмные | Путём увеличения объёма содержимого кишечника, стимулируют сокращение гладкой мускулатуры и работу перистальтики. Эвакуация каловых масс наблюдается, спустя 8–10 часов. | Мукофальк, Дефенорм, Транзилан |
| Суппозитории (свечи) | Имеют прямое смягчающее действие. Активизируют работу кишечника путём накопления углекислого газа. Стимулируют выработку кишечной слизи. | Глицелакс, Глицериновые, Ферролакс, Кальциолакс. |
| Клизмы | Местное воздействие на прямую кишку. Клизмирование позволяет размягчить затвердевший кал и активизировать работу кишечника путём раздражающего эффекта. | Микролакс, Маслянная клизма, соляная и пр. |
С особой осторожностью терапию следует проводить беременным, так как слабительные могут вызвать преждевременные роды. Женщинам в положении и детям лучше всего не прибегать к самолечению данными препаратами, а обратиться за врачебной помощью.
Комплексная терапия при хронических запорах
Лечение хронических запоров, начинается с выяснения причины их развития. Если сбой в работе кишечника возник на фоне неправильного питания и малоподвижного образа жизни, то для восстановления стула достаточно скорректировать рацион, заняться спортом и, при необходимости, изредка принимать слабительные (не чаще раза в неделю).
Если же отсутствие стула наблюдается на фоне какого-либо заболевания желудочно-кишечного тракта, то необходимо обратиться к специалисту, особенно, если запор у ребёнка ничего не помогает.
Терапия хронических проблем с опорожнением проводится комплексно. Лечение должно быть направлено на:
- восстановление ежедневного опорожнения;
- облегчение выхода каловых масс;
- улучшение пищеварения;
- отказ от слабительных и клизм;
- нормализацию обменных процессов;
- устранение основной проблемы дисфункции.
В каждом конкретном случае терапия подбирается индивидуально. Многое зависит от тяжести запоров, изменения каловых структур, запущенности заболевания, вызвавшего кишечный застой, и возраста пациента. Так, лечение может включать такие препараты:
- противовоспалительные;
- антибактериальные;
- средства, содержащие полезные бактерии (для улучшения микрофлоры кишечника);
- сорбенты (при наличии признаков интоксикации);
- спазмолитики (при спастических запорах).
Если сильный запор ничего не помогает и связано с психологическим фактором, то в терапию включают препараты, влияющие непосредственно на психоэмоциональное состояние и работу мозга.
Это могут быть антидепрессанты, средства, улучшающие мозговое кровообращение, лекарства, влияющие на работу вегетативной системы и пр.
Какие именно медикаменты необходимы в таких случаях решает исключительно специалист.
Советуем ознакомиться со статьёй о пользе облепихового масле при запоре.
Победа над запором: все в ваших руках!
Работа кишечника – вопрос для многих более интимный, чем половая жизнь.
О проблемной работе кишечника не принято говорить вслух, но сама она от этого не решается.
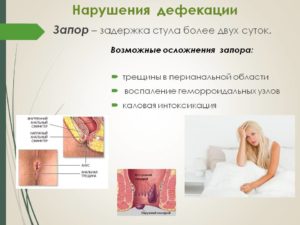
Запором обычно называют хроническую задержку стула более чем на 48 часов или постоянное недостаточное опорожнение кишечника.
В среднем человек производит акт дефекации, как в медицине называется поход в туалет «по-большому», не реже 1 раза в день. В противном случае следует как можно скорее начать лечение, чтобы запоры не стали хроническими.
Прежде всего надо выяснить причину заболевания, установить его тип. Все это поможет врачу назначить соответствующее лечение, ведущее к успеху.
Как понять, что у вас запор?
О том, что у человека запор, говорят такие признаки:
— малое количество кала;
— сухой, затвердевший кал;
— повышенное газообразование (метеоризм);
— ощущение неполного опорожнения кишечника.
Виды запоров
Медицина насчитывает больше 10 видов запоров. Попробуем их перечислить вместе с вызывающими их причинами.
Алиментарный запор. Наиболее распространённый. Возникает при неправильном питании, а именно – если человек употребляет малое количество клетчатки, воды, витаминов, солей кальция с преобладанием мучной и сладкой пищи.
Неврогенный запор. Довольно частый «гость» человека. Появляется вследствие нарушений регуляции моторики (сокращения) кишечника. Еще его называют «синдромом ленивой кишки». Чаще всего возникает из-за подавления позыва к дефекации по разным причинам – из-за невозможности сходить вовремя в туалет, при геморрое или анальной трещине.
Гиподинамический запор. Этот вид вызван атонией кишечника вследствие незначительной физической активностью человека. Часто возникает у пожилых людей, беременных женщин и лежачих больных.
Воспалительные явления в кишечнике. Причина этого вида запора — воспалительные заболевания кишечника, обычно сопровождает хронический колит.
Проктогенный запор. Встречается при геморрое, трещинах заднего прохода, снижении чувствительности прямой кишки и др. заболеваниях.
Механический запор. Наблюдается у больных, страдающих опухолями кишечника. Также появляется при механическом сдавлении прямой кишки извне, а также рубцовых изменениях толстой кишки.
Аномалии развития толстого кишечника.
Токсический запор. Случается при отравлениях свинцом, бензолом, ртутью другими токсическими веществами, как правило – на профессиональной почве, иногда может развиться у хронических курильщиков, а также при отравлении продуктами жизнедеятельности глистов.
Запор нарушений водно-электролитного обмена. Развивается при сердечной или почечной недостаточности, при обезвоживании организма.
Эндокринный запор. Происходит при нарушениях работы щитовидки, гипофизарной недостаточности, иногда — при сахарном диабете, а также в период климакса.
Медикаментозный запор. Может появиться в качестве побочного эффекта при приеме некоторых лекарств. Их число входят обезболивающие, аспирин, антидепрессанты, мочегонные, препараты железа, спазмолитики, проч.
Как видим, в некоторых случаях запор может быть симптомом серьезного заболевания. В то же время чередование запора и диареи часто является характерной чертой синдрома раздраженного кишечника.
Когда пора бежать к врачу?
Без медицинской помощи не обойтись, если у вас меняется форма кала, он выглядит как:
— шарики (овечий кал);
— ленты;
— тонкие трубки;
— выходит только слизь или жидкость.
Нужно обратиться к врачу, если, кроме этого, у вас наблюдаются:
— судороги в животе;
— газообразование;
— повышение температуры;
— потеря аппетита;
— тошнота;
— боли в животе.
Если при перечисленных симптомах добавляется вздутие живота и невозможность выхода газов, то к госпитализации может добавиться необходимость оперативного вмешательства – возможно, у вас развилась кишечная непроходимость.
Что можно сделать самому?
Если кроме собственно запора других неприятных признаков не наблюдается, то просто перейдите на растительную пищу и подождите, когда он пройдет. В конце концов, все мы — живые люди, и частота и консистенция стула могут меняться на протяжении жизни.
Полезно делать легкий массаж кишечника. Лягте на спину, и поглаживайте свой живот по часовой стрелке, по кругу, до 40 раз. Это может улучшить перистальтику.
Прислушивайтесь к работе вашего тела. Оно само даст вам соответствующий сигнал о времени дефекации. Не стоит откладывать этот момент.
Если время дефекации у вас повторяется регулярно (например, утром после пробуждения или вечером перед сном), постарайтесь каждый день в это время освободить 10 минут для нормальной дефекации. Постарайтесь расслабиться во время дефекации. Идеальная поза для этого – сидя на корточках.
Во всяком случае, поза, приближающаяся к ней. Чем выше расположены ваши колени относительно таза, тем в более природной позе пройдет акт дефекации.
Диета. Измените ваш рацион питания. Повысьте количество потребляемой воды (1,5 – 2 литра в день). Увеличьте количество употребляемой клетчатки – фруктов, овощей, отрубного и ржаного хлеба.
Помните: питаться следует по принципу пирамиды: большую часть, около 60% съедаемого должна составлять клетчатка, 15% -углеводы, 10 – белки, и только 1-5% — жиры.Обязательно также выпивать в день не менее полутора литров жидкости.
Пием ищи должен быть дробным, до 5 раз в день, желательно в одно и то же время.
Затвердению кала способствует пища, богатая углеводами: картофель, рис, другие крупы, а также хлеб, конфеты.
Увеличьте количество в продолжительность занятий спортом. Это улучшит перистальтику кишечника, ускорит обмен веществ, поможет избавиться от стресса.
Если, не смотря на все предпринятые действия, запор продолжается дольше 7 дней, следует не откладывать визит к врачу.
Что может сделать врач
Врач первым делом установит вид запора и в зависимости от этого назначит лечение. В том числе доктор:
— исключит геморрой и анальные трещины, возможные новообразования в кишечнике (опухоли, полипы);
— даст рекомендации по питанию, физической нагрузке, исходя из индивидуальных особенностей пациента;
— выпишет соответствующее слабительное лекарство;
— возможно, назначит физиотерапевтические процедуры в виде клизм.
Медикаментозное лечение запоров
Лечение запоров с помощью лекарственных препаратов имеет свои особенности. Врачи неохотно рекомендуют слабительные средства, ведь снять симптом – это не значит устранить причину. Поэтому кроме выписки слабительных средств врач может назначить лечение хронического колита, геморроя али анальной трещины, стрессов, в зависимости от выявленной причины запоров.
Слабительные препараты делятся на несколько групп, действие которых направлено на:
— увеличение объема содержимого кишечника (синтетические средства, такие как Ламинарид, Метилцеллюлоза, Мукофальк);
— размягчение кала — Жидкий парафин
— повышение осмотического давления содержимого кишечника (свечи на основе глицерина, Лактулоза, Голител, Сорбитол);
— раздражение или стимуляцию гладкой мускулатуры кишечника — Бисакодил
— усиление перистальтики кишечника — Координакс
В период беременности крайне нежелательно использование медикаментозного лечения. Однако женщина часто сталкивается с запорами в этот период жизни из-з сильнейшего давления плода на кишечник. Опасность фармпрепаратов в том, что они могут усилить сократительную способность не только кишечника, но и матки, вызвав непредвиденные роды.
Прием слабительных на ранних стадиях может казать токсическое влияние на плод. В это время можно посоветовать только одно безопасное средство, а именно — глицериновые свечи. Средство не слишком действенное, зато безобидное в плане побочных эффектов.
Профилактика запоров
Для предупреждения повторения запоров можно дать один банальный, но действенный и эффективный совет – вести здоровый образ жизни. Не злоупотреблять углеводистой пищей, белками и жирами. Увеличить количество съедаемой клетчатки растительного происхождения. Не откладывайте позыва к дефекации, если он появился.
Итак, ведите здоровый образ жизни, и помните: запор является симптомом, а не заболеванием, поэтому следует устранять не проявления болезни, а саму болезнь. Если же запор случается пока не часто – считайте это важным сигналом, который подает вам ваш организм. Сигнал о том, что вам пора коренным образом изменить ваш образ жизни, а начать больше заботиться о здоровье вашего организма.
Запор
Понятие «запор» подразумевает затруднение опорожнения кишечника, отсутствие дефекации более трех дней. Необходимо отличать хронический запор от ситуационного (эпизодического).
Ситуационный запор возникает в различных, провоцирующих его у лиц, склонных к затруднению дефекации, ситуациях (беременность, путешествие – «запор туриста», употребление продуктов, затрудняющих транзит кишечных масс, недостаточное употребление жидкости, психо-эмоциональные переживания, стрессы). Кроме того, запоры могут быть вызваны приемом лекарственных препаратов.
Ситуационные запоры возникают на непродолжительное время и, как правило, самостоятельно или с помощью приема слабительных средств, успешно разрешаются. Такие состояния не считаются заболеванием.
Хронические запоры представляют собой регулярную задержку дефекации на 48 часов и более. При этом выделяется малое количество плотного и сухого кала.
Нередко после дефекации отсутствует ощущение полного опорожнение кишечника. Говорить об имеющем место запоре можно при наличии у больного одного, нескольких или всех этих признаков.
Важным диагностическим признаком является изменение привычной частоты и характера дефекаций.
Запор является весьма распространенным среди населения расстройством пищеварения, склонность к запорам может вести к развитию серьезных проктологических заболеваний, поэтому данная проблема имеет высокую степень социальной значимости.
В связи со своей распространенностью и выраженным ухудшением качества жизни больных, хронические запоры выделены в самостоятельный синдром, и в настоящее время проблематика запоров активно изучается проктологами, гастроэнтерологами и другими специалистами.
Чаще всего запорами страдают дети младшего возраста и пожилые люди (старше 60-ти лет). Ощущение затруднения опорожнения кишечника, невозможность облегчения, несмотря на упорное натуживание, необходимость применять дополнительные, стимулирующие освобождение прямой кишки от каловых масс, действия (надавливание на промежность, боковые стенки заднего прохода, влагалище).
Постоянное состояние недостаточного опорожнения ампулы прямой кишки приводит нередко к развитию синдрома опущения промежности.Хронический запор диагностируется в случаях, когда частота стула становится реже 3-х раз в неделю, дефекация значительно затруднена и требует выраженных усилий, консистенция стула плотная, бугорчатая, имеет место чувство неполного освобождения прямой кишки от каловых масс.
Причины запоров
Причиной развития хронических запоров могут стать особенности образа жизни, пищевых привычек. Запорам способствует регулярное сдерживание позывов к дефекации, со временем угнетающие рефлекторную деятельность кишечника (продолжительный постельный режим, напряженный рабочий график, частые переезды).
Частое применение слабительных средств по причине необоснованного ожидания стула (нормальный ритм дефекаций воспринимается пациентом как недостаточно частый), диета, бедная продуктами, содержащими растительную клетчатку, недостаток суточного потребления жидкости – факторы, способствующие развитию хронических затруднений опорожнения кишечника.
Кроме того, запор является одним из признаков синдрома раздраженного толстого кишечника. При этом патологическом состоянии нарушается моторика кишечника и может возникать неустойчивость стула: запоры с выделением твердого скудного стула (иногда со слизью) могут чередоваться с поносами. Стрессовое состояние в таких случаях только ухудшает функциональную деятельность кишечника.
Запоры могут быть следствием тяжелого состояния, требующего нередко хирургической коррекции: механической кишечной непроходимости, способствующей развитию копростаза.
В зависимости от степени сужения просвета кишечника непроходимость может быть полной или частичной.
Причинами обтурации кишечного просвета могут быть опухолевые процессы, рубцовые изменения, спайки, дивертикулы толстого кишечника, заворот кишок, глистные инвазии.
Копростаз характеризуется продолжительным отсутствием стула, чувством переполнения в кишечнике, распирающими болями в животе. Иногда жидкое содержимое кишечника может обходить каловую пробку и выходить в виде поноса.
Причиной запоров может быть психологический страх перед дефекацией, развивающийся в результате заболеваний прямой кишки, сопровождающихся выраженным болевым синдромом (анальная трещина, острый геморрой, парапроктит).
Неврологические расстройства (стресс, депрессия, нервные потрясения) также могут способствовать развитию хронических нарушений опорожнения кишечника.
Кроме того, многие лекарственные средства могут вызывать в качестве побочного эффекта торможение кишечной перистальтики и способствовать запорам.Патологии иннервации кишечной стенки (болезнь Гиршпрунга, рассеянный склероз, травмы и заболевания спинного мозга) также вызывают хронические запоры.
Классификация
Запоры классифицируются по этиологическому фактору и механизму развития:
- алиментарные (связанные с особенностями диеты)
- неврогенные (вызванные нарушениями нейро-рефлекторной деятельности)
- психогенные (связанные с психо-эмоциональным состоянием)
- запоры при аноректальных заболеваниях (геморрое, анальной трещине, парапроктите)
- токсические (при отравлении свинцом или ртутью, некоторыми лекарственными средствами, хронической интоксикации)
- проктогенные (связанные с функциональными нарушениями мышц диафрагмы тазового дна)
- запоры при механических препятствиях (при опухолях, стриктурах, рубцовых изменениях, полипах, аномалиях развития пищеварительного тракта)
- ятрогенные запоры (в результате приема медикаментов).
Проявления
Запоры могут сопровождаться многообразными симптомами в зависимости от заболеваний, их вызывающих. В некоторых случаях запор является единственной жалобой больного. Индивидуальный ритм опорожнения кишечника может различаться.
В зависимости от изменения привычной частоты дефекации запором может считаться опорожнение от одного раза в 2-3 дня и реже. Дефекация при запоре характеризуется выраженной напряженностью, требует значительных усилий.
Кал плотный, сухой, может по форме напоминать сухие шарики, имеет форму бобов, шнура.
В некоторых случаях может отмечаться так называемый запорный понос, когда на фоне длительного отсутствия нормальной дефекации и чувства переполненности в животе имеет место понос жидким стулом со слизью. Жидким калом, содержащим слизь, может разрешаться длительно существующий запор в результате раздражения кишечной стенки.
Запор нередко сопровождается болями и тяжестью в животе, облегчающимися после опорожнения кишечника, выхода кишечных газов. Метеоризм также нередко сопровождает затруднения движения кишечных масс. Повышенное газообразование является следствием деятельности микроорганизмов, населяющих толстый кишечник.
Пациенты, страдающие запорами, могут отмечать снижение аппетита, дурной запах изо рта, отрыжку воздухом. Как правило, длительно существующие хронические запоры способствуют угнетенному настроению, снижению работоспособности, нарушению сна, другим неврастеническим расстройствам.
Осложнения
Продолжительные хронические запоры могут способствовать развитию осложнений со стороны пищеварительного тракта. Это могут быть воспалительные заболевания кишечника (колиты, проктосигмоидит), ректоанальные патологии (геморрой, анальная трещина, парапроктит), дивертикулярная болезнь толстого кишечника, увеличение (растяжение в ширину и длину) толстого кишечника – мегаколон.
Одним из наиболее серьезных последствий длительно существующих запоров может быть стойкая непроходимость кишечника, требующая экстренного оперативного вмешательства.
Длительно существующая непроходимость способствует развитию ишемии кишечных стенок и может привести к некротизации.
В некоторых случаях запоры могут сигнализировать об имеющем место опухолевом процессе, а также быть признаком заболевания, склонного к озлокачествлению.Алиментарные запоры, связанные с недостаточностью клетчатки в рационе, способствуют образованию канцерогенов в кишечнике, а затруднение прохождения кишечного содержимого позволяет канцерогенам оказывать продолжительное раздражающее действие. У людей старческого возраста и лиц, страдающих психическими расстройствами, может образовываться каловый завал в результате забывчивости и отсутствии контроля над регулярностью дефекации.
Диагностика
Диагностику хронических запоров производят поэтапно.
На первом этапе оценивают клинические симптомы (жалобы, анамнез, данные физикального осмотра) и рентгенографическую картину, позволяющую оценить состояние толстого кишечника: перистальтику, ширину просвета, имеющие место опухолевые образования, стриктуры, растяжения стенки, врожденные аномалии развития, мегаколон. При ирригоскопии отчетливо выявляется кишечная непроходимость.
Вторым этапом диагностических мероприятий выступают колоноскопия (эндоскопическое обследование толстого кишечника), забор биоптатов слизистых оболочек и их гистологическое и, при необходимости, цитологическое исследование.
Затем назначаются методы исследования функционального состояния кишечника в зависимости от предварительных предположений.
Это могут быть бактериологические пробы, копрограмма, исследование на предмет выявления скрытой крови, методики манометрии мышечных стенок кишечника (сфинктерометрия, аноректометрия), лабораторные тесты на выявления функциональных нарушений секреторных органов пищеварительного тракта и др.
Назначение тех или иных диагностических методик производится исходя из жалоб, выявленных особенностей работы кишечника, предположений о возможных сопутствующих заболеваний и для выбора тактики лечения.
Хронические запоры
Лечение хронических запоров не ограничивается назначением слабительных средств. Недопустимо самолечение, поскольку длительно существующие постоянные запоры могут быть симптомом тяжелого заболевания или способствовать развитию опасных осложнений.
Кроме того, самостоятельный прием слабительных средств без учета их особенностей, механизмов действия и возможных побочных эффектов зачастую приводит к формированию стойких проблем с дефекацией в результате снижения моторных функций кишечника.
При этом дозировки слабительных средств увеличиваются и со временем эти препараты становятся вовсе неэффективными.
Лечение хронического запора помимо симптоматической терапии, включает меры по выявлению и излечению состояния, которое послужило причиной развития запоров.Зная механизм возникновения хронического запора у пациента, врач назначает лечение с учетом патогенетических факторов, что способствует более эффективному действию симптоматических средств и не вызывает порочного круга, усугубляющего нарушения кишечной моторики.
Функциональные запоры
Функциональные запоры могут быть вызваны различными причинами, но в основе их патогенеза всегда лежат патологии, вмешивающиеся в функциональные характеристики пищеварительного тракта (в отличие от запоров в результате механической непроходимости, когда, как правило, оптимальным является хирургическое лечение).
В терапии запоров важным звеном является диета.
В пищевой рацион больных обязательно вводят продукты, богатые растительной клетчаткой (овощи, фрукты, злаки) и большое количество жидкости (не менее двух литров в сутки).
В том случае, если на фоне диеты повышается газообразование и развивается метеоризм, назначают препарат Мукофальк. Кроме того, из рациона исключают все продукты, способствующие усугублению запоров.
Питание необходимо осуществлять согласно режиму, не менее пяти раз в день небольшими порциями. Ни в коем случае не допускать длительных перерывов между приемами пищи. Также надо внимательно следить за регулярностью опорожнения кишечника.
Желательно почувствовать и восстановить индивидуальный ритм естественной дефекации, избегать сдерживания позывов.
В случае приема лекарственных средств, способствующих затруднению транзита кишечных масс (наркотические анальгетики, ганглиоблокаторы, препараты железа, диуретические средства, оральные контрацептивы), необходимо отменить их и, по возможности, заменить на препараты, не оказывающие воздействия на пищеварение.
В качестве стимуляции работы пищеварительного тракта и укрепления тонуса кишечной мускулатуры рекомендован активный образ жизни, прогулки, плавание, занятия аэробикой. Кроме того, активная жизненная позиция положительно влияет на психо-эмоциональный статус и способствует легкому переживанию стрессов.
Слабительные средства назначают только в случае упорных запоров, не поддающихся корректировке диетой и режимом. При этом назначают препарат с учетом механизма развития запора.
При назначении слабительных средств необходимо помнить, что продолжительный прием раздражающих кишечную стенку средств, усиливающих перистальтику, чреват развитием синдрома «ленивого кишечника», когда после отмены препарата перистальтическая активность кишечника падает до минимума.
Профилактика
Профилактика запоров – это своевременное выявление и лечение патологий пищеварительного тракта и других заболеваний, способствующих запорам, правильное питание, богатый органической клетчаткой рацион, достаточное количество употребляемой жидкости, а также активный образ жизни и соблюдение режима приемов пищи и опорожнения кишечника.
