Уплотнение лёгочной ткани
Содержание
Уплотнение легочной ткани (стр. 1 из 4)

Ведущий синдром и первичные диагностические гипотезы
Основными этиологическими факторами синдрома уплотнения легочной ткани являются воспалительные процессы в легких, инфаркт легкого, замещение легочной ткани соединительной или опухолевой.
Все этиологические факторы синдрома уплотнения легочной ткани приводят к уменьшению воздушности легкого или его частей. В очагах воспаления экссудат, богатый фибрином, форменными элементами крови вытесняет воздух из альвеол.
При инфаркте легкого альвеолы пропитываются кровью, затем развивается воспаление. При пневмосклерозе, больших опухолях воздушная ткань легкого замещается безвоздушными тканями.
Жалобы больных синдромом уплотнения легочной ткани неспецифичны – это боли в грудной клетке, обычно связанные с дыханием и кашлем, кашель, выделение мокроты различного характера, одышка, повышение температуры.
Более информативны данные объективного исследования, они зависят от величины очага или очагов уплотнения, глубины их залегания. Здесь можно выделить два варианта – крупноочаговой и мелкоочаговое уплотнение.
Объективные признаки крупноочагового уплотнения
· · Осмотр — отставание больной стороны грудной клетки при дыхании.
· · Пальпация — усиление ого дрожания над пораженной областью.
· · Перкуссия — тупой перкуторный звук над зоной уплотнения.
· · Аускультация — бронхиальное дыхание над зоной уплотнения.
Объективные признаки мелкоочагового уплотнения
- Осмотр — может быть отставание больной стороны при дыхании.
- Пальпация — небольшое усиление ого дрожания на больной стороне.
- Перкуссия — притупление перкуторного звука.
- Аускультация — ослабление везикулярного дыхания над очагами уплотнения, на ограниченном участке выслушиваются мелкопузырчатые звучные влажные хрипы.
Если глубина залегания очагов небольшая, количество их достаточно велико, то физикальные данные будут отчетливые. При единичных очагах и большой глубине залегания в легких объективных признаков мелкоочагового уплотнения может не быть.
Первичными диагностическими гипотезами на первых этапах обследования обычно бывают предположения о пневмонии, опухолях легких, инфаркте легкого, экссудативном плеврите. Дальнейший дифференицальный диагноз во многом зависит от данных рентгенологического исследования грудной клетки.
Основным и обязательным дополнительным методом исследования, позволяющим констатировать уплотнение легочной ткани, является рентгенологическое исследование грудной клетки (рентгеноскопия, рентгенография). Выявляются затенение, соответствующее доле или сегменту легкого; различной величины мелкие очаги затенения; диссеминация легочной ткани, определяется усиление легочного рисунка.
Для проведения дифференциального диагноза в той или иной степени необходимы все современные методы исследования дыхательной системы (см. схему)Главную роль в обследовании больных, помимо рентгенографии грудной клетки, играют визуализирующие методы исследования – компьютерная томография, бронхоскопия, торакоскопия, радиоизотопное исследование легких. Обычно во время проведения этих методов проводится биопсия легких, плевры и гистологическое исследование полученного материала.
диагноз крупноочагового уплотнения легочной ткани
При обнаружении крупноочагового затенения легочной ткани, занимающего сегмент, долю или все легкое дифференциальный диагноз проводится с тремя заболеваниями – крупозной пневмонией, туберкулезной лобарной пневмонией и ателектазом легких.
Крупозная пневмония – дифференцирующие признаки
· · Начало заболевания острое, больной обычно может указать точное время появления первых симптомов.
· · Озноб, головные боли, резчайшая слабость, сухой кашель, боли в грудной клетке при дыхании, одышка.
· · При кашле начинает выделяться мокрота с кровью.
· · Постоянная высокая лихорадка в течение 7-8 дней (без лечения).
· · Объективно при исследовании дыхательной системы выявляется отставание больной стороны грудной клетки при дыхании, усиление ого дрожания, бронхиальное дыхание, крепитация , шум трения плевры, влажные звучные мелкопузырчатые хрипы.
· · При исследовании крови — лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево, на начальных этапах эозинопения; СОЭ ускорена.
· · Рентгенологически определяется массивное затенение, соответствующее доле или сегменту.
· · Бактериологическое исследование мокроты — определяются пневмококки I-III типов.
Туберкулез — казеозная, лобарная пневмония – дифференцирующие признаки
· · Казеозная пневмония начинается менее остро чем крупозная.
· · Температура в отличие от крупозной пневмонии не постоянная, а ремитирующая или интермитирующая.
· · С самого начала характерна потливость.
· · Казеозная пневмония чаще локализуется в верхней или в средней доле легкого.
· · Рентгенография легких — крупноочаговая тень у негомогенна, в ней выделяются отдельные более густые фокусы, иногда очень рано появляются очаги просветления.
· · Часто определяется на рентгенограммах дорожка к корню.
· · Томография и компьютерная томография — явления распада выявляются более четко.
· · Положительная реакция Манту.
· · Анализ мокроты и промывных вод бронхов – определяются микобактерии туберкулеза.
Ателектаз доли или сегмента – опухоль бронха – дифференцирующие признаки
· · Кашель, боли в грудной клетке, одышка, нарастающие в течение относительно длительного времени.
· · Отставание грудной клетки при дыхании с одной стороны,
· · Тупой перкуторный звук над значительной площадью,
· · В отличие от воспалительных изменений ое дрожание будет ослаблено;
· · При аускультации значительно ослабляется или совсем исчезает везикулярное дыхание и дополнительные дыхательные шумы.
· · Рентгенография грудной клетки — ателектаз нетрудно отличить от пневмонии, для него характерно уменьшение размеров доли или сегмента и однородное затенение, на фоне которого не прослеживается легочный рисунок.
· · Нередко выявляются увеличенные лимфатические узлы в корне легкого. Решающие методы компьютерная томография, бронхоскопия и гистологическое исследование биоптатов из подозрительных участков слизистой бронха.
диагноз мелкоочагового уплотнения легочной ткани
Дифференциальный диагноз при мелкоочаговом уплотнении легочной ткани проводится в отношение очаговой пневмонии различной этиологии, очагового и инфильтративного туберкулеза легких, эозинофилльных инфильтратов, инфаркта легкого, грибковых поражений.
Очаговая пневмония – дифференцирующие признаки
- Начало заболевания может быть острым или более медленным, постепенным.
- Нередко больные указывают, что до появления первых признаков заболевания они перенесли ОРЗ, был кашель, кратковременная лихорадка.
- Больные жалуются на кашель со слизисто-гнойной мокротой, могут быть боли в грудной клетке при дыхании, одышка.
- Объективно при достаточно больших размерах очагов, расположенных субплеврально (1), отмечается отставание больной половины грудной клетки при дыхании, усиление ого дрожания, притупление перкуторного звука на ограниченном участке, ограничение подвижности нижнего легочного края с больной стороны, соответственно зоне притупления ослабление везикулярного дыхания и наличие мелкопузырчатых звучных влажных хрипов.
- Если очаги воспаления небольшие (2), расположены в глубине легочной паренхимы, объективные признаки минимальны или их нет совсем.
- При исследовании крови выявляются лейкоцитоз, нетрофилез, сдвиг влево в лейкоцитарной формуле, ускорение СОЭ.
- При бактериологческом исследовании мокроты чаще всего выделяются пнемококки IV типа
- Рентгенография легких — определяются большей или меньшей величины очаги затенения.
- Чаще всего развивается на фоне вирусной респираторной инфекции или является проявлением септического состояния.
- Начало менее острое, чем при крупозной пневмонии, температура достигает максимальных величин в течение 2-3 дней,
- Боли в грудной клетке, одышка, кашель, мокрота бурая или кровянисто-гнойная.
- Объективно — ое дрожание усилено, перкуторный звук притупленный, очень редко выслушивается бронхиальное дыхание, чаще ослабленное везикулярное, уже в начальном периоде определяются мелкопузырчатые звучные влажные хрипы.
- В крови наблюдается значительный лейкоцитоз, нейтрофилез с резким сдвигом влево, ускорение СОЭ.
- В мокроте бактериоскопически и бактериологически определяется стафилококк.
- Характерна рентгенологическая картина — пневмония очаговая, но очаги быстро сливаются; с одной или двух сторон определяются размытые тени, затем на их фоне появляются буллезные тонкостенные полости, при наблюдении в динамике они крайне изменчивы; в отличие от абсцессов в полостях нет уровней жидкости.
Уплотнение в легких: что это может быть, причины возникновения и симптомы

Уплотнения в легких выявляют при помощи использования современных методов диагностики, таких как рентгенография, магнитно-резонансная томография.
Причиной их появления являются заболевания дыхательных путей, которые могут иметь различную природу появления:
- Бактериальную.
- Вирусную.
- Хламидийную.
- Микозную.
Еще причиной недугов могут являться стафилококки, палочкой Пфейфера (гемофильная) или Коха (туберкулез). В результате их воздействия на определенной стадии развития заболеваний в легких появляются уплотнения.
Также не стоит забывать о таком серьезном биче нашего столетия, как онкологические изменения тканей. Кроме перечисленного, на структурную целостность легких может влиять заражение сифилисом, получение легочного инфаркта или защемление тканей.
Поэтому важно не только своевременно (раз в год) проходить обследование, но еще и делать это у опытного специалиста, который сможет дифференцировать все эти заболевания на ранней стадии.
Легочный инфаркт, туберкулез, сифилис или пневмония различной этиологии – все эти заболевания выявляются при проведении рентгенографии или МРТ. Однако ни один из этих методов обследования не дает на 100% точного результата.
Они лишь говорят о том, что у человека с определенной вероятностью, может присутствовать недуг. Подтверждение получают при помощи других видов медицинского обследования: сравнения анализа крови с эталоном, выявление определенных маркеров или тел, пункции.
Уплотнение на снимке и дополнительные симптомы
На снимке или другом виде изображения врач видит черно-белую картинку – человеческие легкие. Для неподготовленного человека это ни о чем не скажет, специалист же сможет выявить многие недуги, даже начинающийся бронхит.
Уплотнения выделяются изменением окраса тканей в определенном месте. Исходя из интенсивности цвета, размера, месторасположения и других данных ставят предварительный диагноз.
Именно поэтому обычно рентгенолог не пишет, что присутствует подозрение на воспаление легких, туберкулез. Окончательный диагноз здесь даст исследование мокроты, а не картинка.
Фактически, уплотнение в легких – это определенный участок тканей, в котором произошли деструктивные изменения. Сама ткань этого органа имеет легкую структуру, в которой происходит циркуляция воздуха, когда человек дышит. Появление повышенной плотности говорит о том, что в легких начала скапливаться жидкость или происходит другое их негативное изменение.
Врач, проводя прием пациента, имеющего уплотнения в легких, составляет подробную клиническую картину развития недуга и проводит тщательный осмотр. Последний включает в себя не только визуальное исследование горла и ротовой полости, но и пальпацию тканей, прослушивание фонендоскопом. Чаще всего причиной негативного изменения являются вирусы и бактерии, реже – грибковые поражения.
Сейчас участились случаи выявления туберкулеза и злокачественных новообразований. Причинами такого явления в обществе можно считать как негативное воздействие на окружающую среду, так и частое нежелание людей вовремя посещать врача, проходить ежегодное обследование.
Некоторые люди отказываются от помощи не из-за финансовой несостоятельности, а потому, что у них попросту отсутствует свободное время. Диагноз «туберкулез» не имеет социальных границ.
Обычно при уплотнениях в легких наблюдаются такие дополнительные симптомы, как
- кашель,
- повышение температуры.
Если речь идет о туберкулезе, необходимо добавить:
- повышение потливости,
- одышку,
- быструю утомляемость.
Онкологическая природа недуга может проявляться болевым синдромом. Использование фонендоскопа позволяет определить пневмонию, бронхит, туберкулез.
Важно: рентгенография может быть ошибочна, МРТ имеет до 95% точности. Только более глубокие исследования крови, тканей и мокроты дают 100% верный результат.
Постановка диагноза
Одним из наиболее распространенных заблуждений является то, что врач может поставить диагноз на основе рентгеновского снимка, МРТ, прослушивания легких. Л
юбое заболевание дыхательных путей требует комплексного исследования: сдачи определенных анализов пациентом и применения инструментальных способов.
Даже если на снимке четко выражено наличие очаговой пневмонии, это же подтверждается при прослушивании фонендоскопом, а воспалительный процесс – анализом крови, необходимо еще сдать мокроту.
Слизь, выделяемая при недуге, содержит в себе патоген. Без выявления его природы невозможно назначить адекватное лечение, которое не приведет к появлению осложнений.Наиболее яркий пример касается воспаления легких. Чаще всего данный недуг является осложнением после гриппа, но может иметь самостоятельное развитие. Обычно причиной его появления становятся вирусы и бактерии. К сожалению, выявлением только их нельзя ограничиваться.
У людей со сниженным иммунитетом, имеющих ВИЧ-позитивный статус, причиной пневмонии часто являются грибковые поражения. Прием распространенных и хорошо зарекомендовавших себя антибиотиков не даст результата в этом случае. Вернее, такое лечение может привести к тому, что пневмония перейдет в стадию хронического заболевания.
Так как уплотнения в легких являются видимым проявлением скопления жидкости, можно подумать, что они могут появиться только из-за усиленного выделения слизи. Но это не так. Есть и другая субстанция, дающая такой же эффект – кровь. Вызывать такой негативный эффект могут некоторые системные заболевания. Также причиной может стать получение травм различной этиологии.
Есть и другие причины, почему появляется скопление крови в легочной ткани, одна из наиболее неприятных – паразитарное воздействие.
Науке известно более сотни разновидностей гельминтов, которые могут проживать в человеческом теле и поражать органы дыхания. Даже аскариды, местом размножения которых является просвет кишечника, в определенных ситуациях могут мигрировать через дыхательную систему.
Поэтому при выявлении уплотнений в легких ни в коем случае нельзя заниматься самолечением, а обязательно нужно пройти полное обследование. Это поможет определить точную причину развития недуга и назначить правильное лечение.
Загрузка…
В легких уплотнение, что это может быть?
Многие пациенты после консультации врача и диагностики слышат непонятные для них термины. Медицинский специалист сразу поймет в чем дело, а вот для неподготовленного человека это становится сложной задачей.
Нередко приходится сталкиваться с ситуациями, когда образуется некое уплотнение в легких. Что это такое, как объяснить патологическое состояние и чем его устранить – с подобными вопросами следует детально разобраться.
Причины и механизмы
Легочная ткань может уплотниться в различных случаях – при развитии воспалительного процесса, скоплении экссудата или транссудата, отложении соединительной ткани, опухолевых разрастаниях, снижении воздушности альвеол, паразитарных инвазиях, аллергических реакциях. Синдром легочной инфильтрации очень многообразен и обширен, поэтому список состояний, при которых он возникает, довольно обширен. Прежде всего стоит отметить следующие:
- Пневмонии.
- Туберкулез.
- Абсцесс и гангрена.
- Инфаркт легкого.
- Ателектаз.
- Пневмосклероз.
- Фиброзирующий альвеолит.
- Саркоидоз и гемосидероз.
- Опухоли (добро- и злокачественные).
- Грибковые инфекции (актиномикоз, гистоплазмоз).
- Паразитарные болезни (эхинококкоз, аскаридоз).
Легкие могут поражаться при воздействии ионизирующей радиации, при системных заболеваниях (красная волчанка, синдром Гудпасчера, гранулематоз Вегенера), лейкозах, постоянном вдыхании пыли (пневмокониозы), употреблении некоторых медикаментов (салицилаты, нитрофураны, амиодарон). Но следует также помнить, что за инфильтрат могут приниматься увеличенные внутригрудные лимфатические узлы, диафрагмальная грыжа, плевральные спайки, сосудистые патологии. Поэтому каждый случай требует качественной дифференциальной диагностики.
Причинами легочных уплотнений служат различные заболевания – инфекционно-воспалительные, опухолевые, аллергические и другие. Точное происхождение патологии у пациента определит врач.
Симптомы
Безусловно, клиническая картина определяется характером патологии.
Крайне важное значение имеют локализация и распространение процесса, активность воспаления, присутствие осложнений, реактивность организма. Но есть и общие признаки, характерные для многих болезней.
При синдроме легочной инфильтрации есть ряд типичных признаков. У пациентов с этой проблемой зачастую будут следующие симптомы:
- Затруднение дыхания (одышка).
- Кашель (сухой или влажный).
- Выделение мокроты (слизистая, гнойная, с кровью).
Если процесс захватывает и плевральные листки, то присоединяются боли в грудной клетке, которые усиливаются на вдохе и во время кашля. При обширных поражениях уменьшается площадь функционирующей ткани легкого, что влечет за собой дыхательную недостаточность.
Помимо одышки, она проявляется бледностью и акроцианозом (посинение кончиков пальцев, губ), головокружением, снижением умственной трудоспособности. Воспалительный процесс, как правило, сопровождается лихорадкой – от субфебрильной до гектической.
Неизменно присутствуют и признаки общей интоксикации: слабость, недомогание, снижение аппетита.
При физикальном обследовании уплотнение легочной ткани дает довольно типичные симптомы. Пораженная половина грудной клетки может отставать в акте дыхания, пальпаторно над зоной инфильтрации ощущается усиление ого дрожания, а перкуссия сопровождается притуплением звука.
Аускультативно в очаге поражения определяются следующие особенности: дыхание ослаблено и приобретает бронхиальную окраску, слышны хрипы (сухие или влажные), крепитация.
Но такая картина свойственна поверхностным процессам, а патология, расположенная в глубине легочной ткани, обычно не дает явных физикальных признаков.
Дополнительная диагностика
В чем может быть причина легочного уплотнения, из одной клинической картины сказать сложно. Заподозрив эту проблему у пациента, врач направит его на дополнительное обследование:
- Общий анализ крови (лейкоциты, эритроциты, тромбоциты, СОЭ).
- Биохимия крови (острофазовые показатели, протеинограмма, онкомаркеры).
- Анализ мокроты (микроскопия, посев, чувствительность к антибиотикам).
- Серологические тесты (антитела к инфекциям, паразитам и собственным тканям).
- Аллергические пробы (Манту и Коха, Каццони, Квейма).
- Рентгенография грудной клетки (в прямой и боковой проекциях).
- Томография (компьютерная и магнитно-резонансная).
- Бронхоскопия (при необходимости – с биопсией).
- Функциональные тесты (спирометрия, пикфлуометрия).
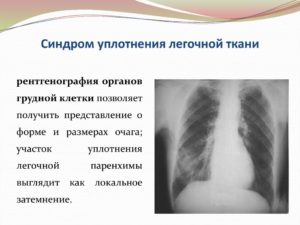
Очень показательны данные рентгенологического обследования. Легочной инфильтрат характеризуется усилением лучевой плотности ткани, а значит, на снимке она приобретет более интенсивный оттенок («затемнение»).
Вид патологических очагов бывает различным: округлые тени, сегментарные или долевые, одиночные или множественные. При остром воспалении они имеют размытые края, а при хроническом – более очерченные.
Легочной рисунок зачастую усилен.
Когда легочной инфильтрат осложняется плевритом, в этом случае показана пункция с эвакуацией экссудата и его дальнейшим анализом.
При хронических заболеваниях с дыхательной недостаточностью необходимо делать кардиограмму и УЗИ сердца, исследовать газовый состав крови.А системная патология требует оценки состояния других органов (почек, сосудов, печени и селезенки), ведь и в них могут наблюдаться изменения.
Подтвердить инфильтративный процесс в легочной ткани и указать на его причину помогут дополнительные методы. И зачастую их результаты играют ключевую роль в диагностике.
Лечение
Образовавшееся в легких уплотнение, вне всякого сомнения, нуждается в терапевтической коррекции. Но ведь лечат не комплекс симптомов, а патологию в целом. Поэтому список мероприятий определяется основным заболеванием. Как правило, на первом месте стоят консервативные методы, и особенно – медикаменты. Исходя из причины легочного инфильтрата, могут назначаться следующие группы лекарств:
- Антибиотики.
- Противотуберкулезные.
- Противогрибковые.
- Глюкокортикоиды.
- Антигистаминные.
- Антипаразитарные.
- Цитостатики.
Для улучшения отхождения мокроты применяют муколитики и отхаркивающие средства, выраженная интоксикация требует инфузионной терапии, лихорадка – жаропонижающих препаратов. В фазе разрешения острого воспалительного процесса показаны дыхательная гимнастика, лечебная физкультура и физиотерапия.
В некоторых ситуациях необходимо радикальное вмешательство.
При опухолях удаляют патологический очаг с дальнейшей лучевой терапией, хронические абсцессы могут вскрываться и дренироваться через бронх или открытым способом.
Ателектаз, ставший результатом попадания в дыхательные пути инородных тел, лечится их извлечением, а участок легкого с длительно незаживающей туберкулезной каверной подвергается резекции.
Уплотнение или инфильтрат в легком – довольно распространенное явление. Этот синдром характерен для очень большого круга респираторной патологии. И чтобы установить истинную природу нарушений, нужно пройти комплексную диагностику. От ее результатов будет зависеть и то, как лечить подобное состояние.
Симптомы и лечение уплотнения лёгочной ткани
Существует целый комплекс симптоматики инфильтративного уплотнения в легких. Клинические проявления, вызванные уплотнениями, напрямую зависят от первопричины появления инфильтрата, локализации и объема пораженного участка, степени воспаления, сопутствующих осложнений, а также других причин.
Основные симптомы, вызванные уплотнением в легких
Самые частые жалобы пациентов, страдающих легочной инфильтрацией — это одышка, кашель вплоть до кровохарканья. Расположение ткани инфильтрата в зоне сращения легкого с плеврой может провоцировать болезненные ощущения в грудине при глубоком вдохе, а также кашле.
Объективный анамнез заболевания:
• При воспалительном процессе, сопровождающем возникновение легочного инфильтрата, при кашле возможно отделение слизистой гнойной мокроты, иногда с примесями крови. Такое может случиться при гриппозной пневмонии. Примеси цвета ржавчины появляются у страдающих крупозной пневмонией.
• При деструктивном характере легочного инфильтративного процесса, при котором происходит распад ткани легкого, появляется кровохарканье, как в случае с бронхоальвеолярным раком легких, а также туберкулезом.
• Если патологическим процессом охвачена париетальная плевра, добавляется болевой синдром в области грудной клетки.
Характер боли не поверхностный, а глубокий; боль усиливается при глубоком вдохе, а также при кашле. Локализация боли точно определяется больным.
Диафрагмальная поверхность легких выстелена париетальной плевральной тканью. Раздражение этой ткани влечет за собой боли в верхней поверхности живота.
• При обширных инфильтратах, у изможденных, а также людей пожилого возраста происходящее нарушение вентиляции легких, дыхательная недостаточность выявляется объективно появлением одышки.
Чаще одышка имеет смешанный характер: возникает на вдохе и на выдохе. По характеру возникновения одышка бывает постоянной или приступообразной, вызывать ее может как физическая активность, так и полный покой.
Причиной такой одышки является сокращение дыхательной легочной поверхности.
• При осмотре и поверхностном обследовании выявляется учащение дыхания, неравномерное движение долей грудной клетки в дыхательном акте, в частности отставание пораженной инфильтратом доли.
Плотная ткань легочного инфильтрата является хорошим проводником звука; поэтому при прослушивании очага крупного инфильтрата часто прослушивается увеличенное ое дрожание.Перкуторный звук в этом очаге укорочен или притуплен.
Какие жалобы возникают при уплотнении легочной ткани
Пациент жалуется обычно на присутствие таких симптомов, как общая слабость, увеличение показателей температуры, повышенная потливость, а также озноб и головная боль. Если течение процесса инфильтрации в легких длительное или хроническое, может происходить снижение массы тела.
Стадия и происхождение заболевания характеризуется определенным типом кашля. Видоизменяется кашель также от сопутствующих патологических изменений в плевре и бронхах. Например, в самом начале появления легочного инфильтрата возникает непродуктивный раздражающий сухой кашель.
На следующем этапе заболевания мокрота носит скудный характер, а со временем кашель превращается в мокрый и продуктивный вследствие появление отделяемого в альвеолах и бронхах, проходящим через участки легкого с возникшим инфильтратом.
Инфильтрация, которая лишь начинается и расположена на периферийных отделах легких, вызывает почти беззвучное покашливание, слабое и отрывистое. Такое покашливание может быть признаком начинающегося туберкулеза.
Стадии инфильтративного процесса
На первой стадии увеличение отека влечет снижение природной легкости и воздушности ткани легкого, снижение показателей ее эластичности. Прослушиванием определяется следующее: перкуторный звук обретает притупленное звучание.
Тимпанический характер перкуторного звука происходит по причине проникновения сквозь стенки альвеол отделяемого снижает их упругость и напряженность, что приводит к снижению колебательных свойств.
Колебание воздуха и выдает перкуторный звук движения воздуха по альвеолам.
На пораженном участке снижается подвижность края легкого из-за отека или процесса возникновения инфильтрации ткани. В начальной фазе процесса инфильтрации или отека прослушивается слабое везикулярное дыхание.
Слабость дыхания вызывается ухудшением эластичности ткани легких и выпадением из процесса воздухообмена части альвеол.
При этом на непораженной части грудины дыхательные такты учащаются, везикулярное дыхание чрезмерно усилено вследствие компенсации процесса на пораженной доле.
На следующем этапе над участком уплотненной ткани при условии хорошей проходимости бронхов прослушивается бронхиальный тип дыхания.При условии , что среди непораженной легочной ткани присутствуют островки инфильтратов, прослушивается везикулобронхиальное, и возможно бронховезикулярное дыхание по смешанному типу.
Если здоровой ткани легких больше, чем пораженных, выслушивается дыхание по смешанному типу с преобладанием везикулярного. Если участков инфильтрата больше чем здоровой ткани, прослушиванием определяется везикулярный тип дыхания, характерного смешанного типа.
В самом участке инфильтрата прослушиваются хрипы разных оттенков: сухие и влажные, ограниченная крепитация, усиленный звук со стороны пораженного участка. Основные проявления легочной инфильтрации:
В зоне инфильтрата или отека прослушиваются мелкопузырчатые хрипы мокрого характера. Локализация хрипов – зона пораженного сегмента, характер – звучный, множественный, слышен хорошо на вдохе.
Примечательно, что после усиленного дыхания или прокашливания хрипы усиливаются, становятся отчетливее слышными и обильными в результате попадания жидкости или отделяемого в бронхи и бронхиолы из альвеол.
