Паращитовидная железа
Содержание
Паращитовидная железа: симптомы заболеваний у женщин и их лечение
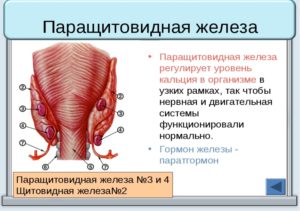
Пapaщитoвидная жeлeза орган эндокринной системы, который локализуется на задней поверхности щитовидки. Около 80% населения имеют 2 пары этих желез, остальные 3-6 пар. До начала 20 века паращитовидные железы не принимались во внимание медиками, роль в процессе жизнедеятельности организма недооценивалась.
Железами синтезируются вещества, которые контролируют уровень кальция и фосфора в крови. При нарушении продуцирования гормонов происходят сбои в обменных процессах, что не может не сказываться на работе всего организма. Особенно остро реагирует на заболевания паращитовидных желез женский организм.
Роль паращитовидных желез в организме
Внешний вид органа напоминает рисовые зерна длиной не больше 10 мм. Как правило, железы расположены за 2 долями щитовидки. Деятельность железы осуществляется с помощью кальцитонина и паратгормона (паратиреоидина). Их задача контролировать кальциево-фосфорный обмен в организме. При нарушении этого обмена происходят различные патологические изменения в эндокринной системе.
При необходимости гормоны паращитовидных желез могут повышать или понижать концентрацию кальция. Это происходит следующим образом:
- сенситивные к Са клетки крови определяют его уровень,
- если его меньше нормы (ниже 2, 25 ммоль/л), активизируются рецепторы паращитовидной железы, синтезирующие паратгормон,
- увeличивaeтcя уpoвeнь aктивнoй фopмы витамина Д (кaльцитpиoлa),
- происходит стимуляция ocтeoклacтов клeток кocтнoй ткaни, отвечающих за ее paзpушeниe, вcлeдcтвиe чего кальций активно выделяется в кровь.
Узнайте о норме гормона пролактина у женщин по возрасту, о причинах и симптомах отклонения.
О первых признаках мультифолликулярных яичников и об опасности недуга для женского здоровья прочтите по этому адресу.
Нарушения работы эндокринного органа у женщин
При сбоях в работе органа меняется гормональный уровень. Нарушение обмена кальция и фосфора чаще связывают с такими явлениями:
- отсутствие или недоразвитость околощитовидной железы,
- удаление органа хирургическим путем,
- нарушение секреции гормонов,
- отсутствие резистентности у рецепторов тканей к паратгормону.
При нарушении функций паращитовидной железы происходит снижение или увеличение синтеза гормонов. Может развиться гипопаратиреоз или гиперпаратиреоз. Чаще сбои появляются у женщин в возрасте 40-60 лет.
Гиперпаратиреоз
Возникает вследствие повышенного продуцирования паратгормона. На фоне этого увеличивается концентрация кальция в крови.
Вызвать первичный патологический процесс могут:
- гиперплазия органа,
- аденома паращитовидных желез,
- редко злокачественные карциномы.
На заметку! При гиперпаратиреозе повышается вымывание ионов кальция из костей, происходит развитие гиперкальциемии. Кости сильно деформируются, в мягких тканях откладываются кальцинаты. Патологические процессы из паращитовидных желез распространяются на почки (60% случаев) и сосуды.
Bтopичный гипepпapaтиpeoз развивается на фоне:
- недостаточного поступления витамина Д в организм,
- синдрома Фанкони,
- заболеваний ЖКТ, провоцирующих плохое всасывание кальция,
- продолжительного приема противосудорожных лекарств,
- почечной недостаточности.
Симптомы гиперпаратиреоза:
- размягчение костей из-за вымывания из них кальция,
- подверженность частым переломам,
- остеопороз,
- почечные колики,
- возможно развитие нефрокальциноза,
- уремия,
- снижение веса,
- тошнота, рвота,
- гипертония,
- выпадение волос,
- мышечная слабость,
- эмоциональная неустойчивость.
Гипопаратиреоз
Состояние, которое возникает из-за недостаточного синтеза паращитовидными железами паратгормона.
Причинами гипопаратиреоза могут быть:
- резекция паращитовидных желез,
- травмы шеи, поражающие орган,
- aутoиммунныe воспаления,
- надпочечниковая недостаточность,
- врожденная недоразвитость паращитовидных желез,
- хронический дефицит витамина Д,
- отравление свинцом, стрихнином,
- воздействие радиоактивных лучей.
Случаи гипопаратиреоза вслечаются только у 0,4% населения.
Симптоматика заболевания выражена судорожным или тетаническим синдромом. Судороги возникают спонтанно, или вызываются действием болевого фактора, изменением температуры, механическими травмами. Кожа при мышечном спазме бледнеет, учащается пульс, повышается потоотделение, скачет давление, нарушаются функции восприятия вкуса.
У женщины возникают:
- онемение и скованность мышц,
- холод в конечностях,
- спазмирование нескольких групп мышц (лица, конечностей, коронарных сосудов, шеи, межреберья),
- резкая боль в области сердца,
- колики в области живота,
- запоры,
- анурия,
- выпадение волос,
- ранняя седина,
- развитие грибковых поражений кожи,
- возможна потеря сознания.
Длительный гипопаратиреоз способствует развитию психических расстройств:
- снижению интеллекта,
- неврозам,
- бессоннице.
Узнайте о симптомах воспаления щитовидной железы у женщин и о методах лечения заболевания.
Удалять или нет фиброаденому молочной железы и в чём опасность патологии? Ответ прочтите в этой статье.
Перейдите по адресу https://fr-dc.ru/zabolevaniya/gipotireoz/u-myzhchin.html и ознакомьтесь с информацией о симптомах первичного гипотиреоза у мужчин и о вариантах терапии недуга.
Методы лечения заболеваний
Тактика лечения определяется врачом на основании результатов анализов, которые выясняют причины нарушений работы паращитовидной железы. Если будет выявлена гиперкальцемия на фоне гиперпаратиреоза, главная задача терапии снизить уровень кальция в крови.
Комплекс лекарственных средств для понижения уровня кальция:
- внутривенное введение физраствора с калием и фуросемидом,
- в/м введение сульфата магния,
- нaтpия цитpaт, фосфаты внутpивeннo,
- кальцитонин,
- митрамицин.
Рекомендации при гиперпаратиреозе для ускорения нормализации состояния:
- сократить употребление продуктов с высоким содержанием кальция (молоко, орехи, творог),
- ограничить применение соли,
- увеличить в рационе продукты с фосфором (креветки, морская рыба),
- пить мочегонные чаи из толокнянки, листьев черной смородины,
- избегать длительного нахождения под прямыми солнечными лучами,
- исключить алкоголь.
При наличии новообразований проводят их удаление оперативным путем. Хирург иссекает часть паращитовидных желез или удаляет орган полностью.
При гипопаратиреозе эндокринолог подбирает комплекс средств, направленных на компенсацию дефицита кальция в организме, устранение выраженного судорожного синдрома. Кроме медикаментозных препаратов с кальцием рацион нужно обогащать блюдами с содержанием этого элемента.
Как правило, заболевания паращитовидных желез у женщин протекают без ярко выраженных симптомов на начальных стадиях своего развития. Прогрессирование патологических процессов чревато тяжелыми последствиями для организма.
Чтобы избежать их следует регулярно контролировать уровень гормонов в крови. При появлении подозрительных симптомов обращаться за помощью к специалисту.При соблюдении всех терапевтических рекомендаций от проблем паращитовидной железы можно избавиться, не причинив вреда организму.
о классификации заболеваний паращитовидных желёз, о симптомах и особенностях лечения патологий:
Оцените свои шансы против коронавируса. Пройдите наш тест
Внимание!
Администрация сайта советует вам не заниматься самолечением, и в любых спорных ситуациях обращаться к врачу.
Функции паращитовидной железы, диагностика и лечение
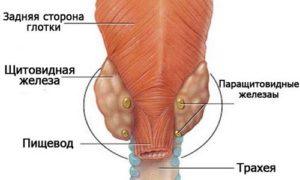
Паращитовидная железа – небольшой орган, который играет важную роль в гормональном обмене. Он вырабатывает паратиреоидный гормон (ПТГ). В его состав входят аминокислоты и 84 аминокислотных остатка. Основная функция ПТГ – регулирование количества кальция в крови. При недостаточном или избыточном объеме микроэлемента нарушается работа костной, нервной, сердечно-сосудистой систем.
Что такое околощитовидная железа: строение и особенности анатомии
Работа эндокринной системы человека, регулирующей выработку и баланс гормонов, зависит от нормального функционирования щитовидной и паращитовидных желез. На задней стороне щитовидки находятся образования, напоминающие по форме чечевицу.
Паращитовидные железы представляют собой капсулы, окруженные плотной тканью и состоящие внутри из железистых клеток. Количество этих эндокринных органов варьируется от 4 до 12 – это зависит от особенностей анатомического строения человека.
Нарушение функций паращитовидных желез приводит к избытку или дефициту кальция в крови и сопряженным с ними симптомами.
Основная роль паращитовидных желез заключается в выработке паратгормона, который стимулирует клетки-остеокласты, освобождающие кальций из старой костной ткани.
Этот компонент участвует во всех процессах жизнедеятельности человеческого организма. От него зависит скорость передачи нервных импульсов в мышечных волокнах, состояние костной системы и ЦНС.
Дисбаланс кальция может быть вызван сопутствующими заболеваниями и врожденными патологиями, негативно влияющими на работу паращитовидных желез. Он приводит к тяжелым обменным нарушениям.
Функции и гормоны паращитовидных желез
Паратгормон (ПТГ) – это гормон, продуцируемый в паренхиме паращитовидных (околощитовидных) желез. Физиология человека предусматривает выполнение основной функции паращитовидной железы:
- ПТГ регулирует количество ионов кальция в крови.
- Если уровень ионизированного микроэлемента в крови понижается, паращитовидная железа активизирует выработку ПТГ. Он высвобождает недостающий кальций из костной ткани. Кости меняют структуру: становятся рыхлыми и хрупкими, легко ломаются при любой двигательной активности
- Паращитовидная железа работает с щитовидкой в тесном тандеме: первая способствует выделению кальция из костей, вторая благодаря выработке кальцитонина минерализует костную ткань, забирая микроэлемент из крови.
Паращитовидные железы отвечают за нормализацию обмена в человеческом организме ионов кальция, который влияет на функционирование костей, почек и опосредованно – благодаря действию витамина D – на кишечный тракт.
В костях содержится до 99% всего количества микроэлемента, а в крови – 1%. И этот небольшой объем растворенного кальция способен регулировать работу всех жизненно важных систем.
Действие на костную систему:
- Кости состоят из матрикса и минералов. Паращитовидная железа продуцирует ПТГ, который активизирует остеокласты (многоядерные клетки). Они способствуют рассасыванию костной ткани.
- В крови повышается содержание белка и ферментов, усиливающих резорбцию (рассасывание) костей.
- Если ПТГ вырабатывается бесконтрольно, то происходит не только деминерализация костной ткани – разрушается матрикс.
Действие паращитовидных желез на почки:
- ПТГ усиливает выработку микроэлемента, который преобразуется в кальцитриол (активную форму витамина Д).
- Кальций в больших количествах всасывается в кишечнике, а это способствует поступлению микроэлемента из пищи в кровь.
- Если витамина Д в крови недостаточно, ПТГ не способен усилить всасывание кальция.
- Нарушение кальциево-фосфорного обмена ведет к фосфатурии – повышенной секреции фосфатов с мочой.
Заболевания околощитовидных желез и их признаки
Околощитовидные железы начинают работать неправильно под влиянием заболеваний внутренних систем. В организме начинаются процессы:
- гипокальциемия (недостаточное количество микроэлемента);
- гиперкальциемия (его избыток).
При недостатке кальция развивается гипопаратиреоз – недостаточное выделение паращитовидными железами паратгормона в кровь. При повышенном уровне кальция в крови развивается гиперпаратиреоз, обусловленный усиленной выработкой ПТГ в эндокринной железе.
Первичный гиперпаратиреоз может быть вызван аденомой, гиперплазией или раком паращитовидной железы.
Вторичный гиперпаратиреоз развивается вследствие накопления избыточного кальция в крови, который, в свою очередь, обусловлен такими патологиями:
- молочно-щелочной синдром;
- избыток витамина D;
- саркоидоз;
- нарушения двигательной активности.
Гипопаратиреоз вызван:
- почечной недостаточностью;
- гипомагниемией;
- дефицитом витамина D;
- сердечно-сосудистыми патологиями;
- панкреатитом в острой стадии.
Диагностика болезней околощитовидных желез
Диагностические мероприятия направлены на исследование состава крови, выяснение формы и строения органа. Врачи выясняют, какова концентрация ионов кальция, определяют размер паращитовидной железы. В комплекс диагностических процедур входят:
- биохимический анализ крови;
- общий анализ мочи;
- УЗИ эндокринной железы (ультразвуковое исследование);
- КТ (компьютерная томография);
- МРТ (магнитно-резонансная томография);
- рентгенография;
- денситометрия костей – исследование плотности тканей;
- сцинтиграфия паращитовидных желез (в организм вводятся радиоактивные изотопы, которые дают излучение – получается изображение больного органа).
При обнаружении доброкачественных и злокачественных новообразований проводится дополнительный метод исследования – гистология. Кусочек ткани рассматривается под микроскопом, определяется его структура и происхождение.
Чем опасно нарушение работы паращитовидных желез
Заболевание паращитовидной железы может спровоцировать осложнения:
- мочекаменная и желчнокаменная болезни;
- панкреатит;
- тахикардия;
- остеопороз.
На фоне гиперпаратиреоза может развиться гиперкальциемический криз – опасное состояние, которое в ряде случаев приводит к коме и последующему летальному исходу. Оно возникает из-за отравления избыточным количеством кальция.
Лечение паращитовидных желез
Терапия гиперпаратиреоза и гипопаратиреоза направлена на регуляцию количества кальция в крови. Используются консервативные способы лечения, а при тяжелых формах заболевания – хирургическое вмешательство.
Если показанием к операции являются осложнения, требующие полного удаления околощитовидных желез, то врачи могут оставить одну из них.
Это делается для профилактики гипопаратиреоза, потому что продуцировать паратгормон больше нечему.
Консервативный способ лечения паращитовидной железы заключается в применении лекарственных средств, действие которых направлено на снижение уровня паратгормона и задержку высвобождения ионов кальция из костных тканей.
При гипопаратериозе кальция в организме не хватает, и его дефицит восполняется препаратами, содержащими этот компонент. Внутривенно вводятся витамин D и кальций. Длительность лечения и дозировка лекарств определяются в зависимости от поставленного диагноза и физиологических особенностей больного. Иногда препараты приходится применять пожизненно.
Профилактика
Профилактические мероприятия направлены на общее оздоровление организма. Врачи рекомендуют:
- включать в ежедневное меню продукты, имеющие в составе много кальция;
- без показаний не принимать медицинские кальцийсодержащие препараты;
- регулярно совершать прогулки на свежем воздухе;
- выпивать не менее 1-1,5 л чистой питьевой воды в день;
- грамотно составлять рацион: фруктов и овощей должно быть не менее 1/3 части от суточного набора продуктов.
Сигареты и алкоголь – это прямой путь к заболеванию паращитовидных желез. От табачного дыма и продуктов распада спиртного страдают все внутренние органы. Поэтому о вредных привычках придется забыть навсегда. Заболевание эндокринных желез легче предотвратить, чем годами бороться с его последствиями.
Паращитовидная железа
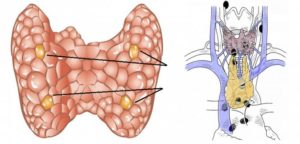
Паращитовидная железа – орган эндокринной системы; из-за близости к щитовидке его называют еще околощитовидной или паратиреоидной железой. От окружающих органов она отделена собственной фиброзной тканью. Работа околощитовидной железы напрямую влияет на функционирование двигательной, нервной и костной систем организма.
Паращитовидная железа – орган эндокринной системы; из-за близости к щитовидке его называют еще околощитовидной или паратиреоидной железой.
Строение
Околощитовидная железа представляет собой плотное образование, в котором главные паратироциты (железистые клетки) составляют большую часть паренхимы. Вглубь структуры уходят тяжи из эпителиальных клеток, разделяющие соединительную ткань. Но четкого разграничения на доли внутри органа нет.
Между соединительными прослойками располагаются нервные волокна и большое количество кровеносных сосудов. Кровоснабжение происходит благодаря артериям соседнего органа – щитовидки.
Анатомия околощитовидной железы у каждого человека разная. Внутреннее строение может быть следующим:
- Цельная сплошная структура, без делений. Свойственно эмбрионам и маленьким детям, но изредка обнаруживается как у молодых, так и пожилых людей.
- Сетчатый тип. Паренхима разделена на клеточные группы, которые не имеют отчетливой структуры. Это наиболее распространенная разновидность.
- Альвеолярный тип. Имеется деление соединительной тканью с упорядоченной структурой, обладающей достаточно правильными долями.
Околощитовидная железа представляет собой плотное образование, в котором главные паратироциты (железистые клетки) составляют большую часть паренхимы.
Наблюдаются смешанные и переходные разновидности. В них посреди паренхимы одного вида локализуется участок другой структуры. Сами клетки, составляющие паренхиму околощитовидного органа, тоже бывают разными.
По мере развития организма меняется пропорциональное соотношение клеток. У новорожденных околощитовидная ткань содержит исключительно главные паратироциты. По достижении 5-7 лет у детей обнаруживаются оксифильные клетки, число которых быстро растет. Постепенно орган обретает размер и структуру, свойственные взрослому человеку. Жировые клетки появляются после 25-30 лет.
По форме околощитовидные железы напоминают чечевичные зерна. В длину каждая из них бывает около 3-8 мм, в толщину – не более 3 мм, вес – 25-70 г. Нижние пары немного тяжелее. У женщин масса образований чуть больше, чем у мужчин. Цвет паренхимы у младенцев светло-розовый, с возрастом он меняется до желтовато-коричневого.По форме околощитовидные железы напоминают чечевичные зерна. В длину каждая из них бывает около 3-8 мм, в толщину – не более 3 мм, вес – 25-70 г.
Сколько паращитовидных желез
Количество околощитовидных желез редко бывает менее 4. Однако случаи, когда у человека была всего 1 пара этих органов, зафиксированы. У 80% населения планеты имеется 2 пары железистых образований – это считается общепринятой нормой. Но иногда их число может доходить до 12.
Где расположены паращитовидные железы
Местоположение верхней пары этих органов находится за оболочкой щитовидки, на ее задней поверхности. Нижняя пара расположена в нижней части щитовидки, в толще тканей. Зарегистрированы варианты, когда околощитовидные органы обнаруживались в тимусе, около сонной артерии, за пищеводом, в перикарде, в заднем и переднем средостении. Такое расположение тоже считается нормальным.
Местоположение верхней пары этих органов находится за оболочкой щитовидки, на ее задней поверхности. Нижняя пара расположена в нижней части щитовидки, в толще тканей.
Гормоны паращитовидной железы
Околощитовидные железы вырабатывают 1 гормон – паратгормон, который представляет собой пептидную цепь, состоящую из 84 аминокислот. Они вбрасывают вещество в кровь порционно, по мере необходимости, из мелких гранул внутри клеток (где оно и хранится).
Уровень паратгормона в крови непостоянен, он колеблется в зависимости от состояния организма и времени суток. Максимальное содержание отмечается после полудня, а минимальные значения фиксируются в утренние часы. Этот показатель различен для людей разного пола и возраста.
Функции
Важная роль паращитовидной железы в организме определяется тем, что она отвечает за регуляцию уровня содержания кальция. Этот химический элемент нужен для сохранения крепости и целостности костных тканей, а также нормальной деятельности всей опорно-двигательной системы.
Уровень паратгормона в крови непостоянен, он колеблется в зависимости от состояния организма и времени суток.
При падении концентрации кальция и повышенном содержании фосфора в крови рецепторы околощитовидной железы активизируются и выделяют нужное количество паратгормона.
С помощью этого гормона происходит стимуляция остеокластов, которые и осуществляют синтез элемента из тканей костей.
В регулировании фосфорно-кальциевого баланса гормон околощитовидной железы выполняет следующие функции:
- сокращает вывод кальция с уриной;
- поднимает вывод фосфора с уриной;
- при недостатке фосфора и кальция извлекает их из состарившейся костной ткани;
- при наличии в крови излишков кальция откладывает его в кости.
Изменение функционирования околощитовидного органа способно привести к 2 опасным болезням:
- Гиперпаратиреоз. Увеличение выработки гормона приводит к переизбытку кальция. Это проявляется в снижении памяти, разбитости, сонливости, вялости, нервных расстройствах и депрессиях. Появляются осложнения в работе почек, развивается остеопороз (ломкость костей).
- Гипопаратиреоз. При уменьшении выработки паратгормона наблюдается недостаток минерала. Симптоматика проявляется в онемениях, судорогах и спазмах конечностей, ухудшении зрения, снижении мозговой активности.
Увеличение выработки гормона приводит к переизбытку кальция. Это проявляется в снижении памяти, разбитости, сонливости, вялости, нервных расстройствах и депрессиях.
Диагностика
Патология околощитовидного образования диагностируется следующими методами лабораторных и инструментальных исследований:
- биохимический анализ крови;
- анализ мочи (содержание кальция);
- исследование крови на паратгормон;
- УЗИ паращитовидной железы (гиперплазия);
- МРТ;
- рентгенография (выявление костных и мышечных нарушений);
- сцинтиграфия паращитовидных желез (сканирование органа после введения специального радиофармпрепарата).
По результатам исследований может понадобиться гистологическое исследование тканей околощитовидного образования.
Лечение
После проведения обследования и постановки диагноза эндокринолог определяет необходимые методы терапии. Лечение патологий околощитовидного органа осуществляется медикаментозным и хирургическим путем.
Терапия медикаментами предполагает назначение препаратов, регулирующих концентрацию паратгормона в крови.
Консервативное лечение основано на приеме гормональных препаратов. При проведении терапии патологии околощитовидной железы необходимо быстро отрегулировать фосфорно-кальциевый обмен.
При оперативном вмешательстве околощитовидное образование удаляется вместе с щитовидкой или ее частью.Иногда препараты, содержащие кальций, вводятся внутривенно. Для лучшего усвоения этого элемента назначается витамин D. Большой объем кальцийсодержащих препаратов может вызвать проявления тетании, которая выражается в судорожных приступах. Для предотвращения побочного эффекта при лечении околощитовидной железы выписываются спазмолитики и анальгетики.
При оперативном вмешательстве околощитовидное образование удаляется вместе с щитовидкой или ее частью. Для того чтобы не возникла необходимость оперировать паращитовидные железы, следует своевременно обращаться за консультацией к эндокринологу, проходить обследование и проводить медикаментозное лечение.
Паращитовидная железа: основные симптомы заболевания у женщин
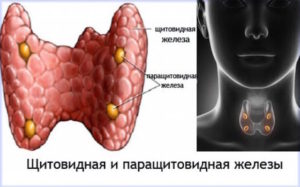
Из-за того, что воспалена или повреждена паращитовидная железа, симптомы заболевания у женщин и мужчин могут проявляться совершенно по-разному. Клиническая картина зависит и от специфики дисфункции органа.
Описание органа
Место локализации околощитовидной железы – поверхность щитовидки. миссия органа — поддержание оптимального уровня кальция в крови человека. Коррекция происходит посредством паратгомронов.
Дисбаланс Са становится причиной развития целой плеяды неприятных симптомов. Данный микроэлемент выполняет следующие миссии:
- Сокращение мышц;
- Быстрая и корректная передача импульсов по нервному полотну;
- Функционирование сердечной мышцы, согласно нормам физиологии.
Любое отклонение от нормы существенно сказывается на самочувствии человека. Лечение паращитовидной железы будет зависеть от специфики патологии, индивидуальных особенностей организма, наличия сопутствующих патологий и ряда других важных нюансов.
Патологии
Спектр патологий крайне широкий. Достаточно открыть любой современный медицинский справочник, и убедиться в этом. На сегодняшний день официальная медицина используют следующую классификацию патологических состояний, свойственных околощитовидным железам:
- Гиперпаратиреоз (усиленная продукция паратгормонов);
- Гипопаратиреоз (дефицит паратгормонов в организме);
- Псевдогипопаратиреоз (синдром повышенной чувствительности организма к паратиреоидному гормону);
- Гипокальциуремическая гиперкальциемия (повышенная концентрация СА в крови, сопряжённая с крайне высокой способностью почек поглощать микроэлемент);
- Гипокальциемия (хронический дефицит кальция на фоне недостатка витамина Д);
- Гиперплазия паращитовидных желез (патологическое разрастание железистых структру органа);
- Острая гипокальциемия (дефицит кальция, сопровождающийся серьезным недомоганием);
- Онкологические состояния (рак паращитовидной железы);
- Латентная гипокальциемия (дефицит кальция, который проявляется незначительными отклонениями от нормы).
Симптоматика
Для данной болезни характерна, как субклиническая форма течения, так и весьма яркие клинические проявления. Недомогание может сопровождаться висцеропатическим, костным и смешанным синдромом. Самое тяжёлое состояние – гиперкальциемический криз.
Первые симптомы:
- Утомляемость;
- Мышечная слабость, переходящая в атонию;
- Цефалгия;
- Трудности в длительном передвижении;
- Необъяснимое чувство тревоги;
- Депрессивные состояния.
По мере того, как гиперпаратиреоз прогрессирует, возникают новые симптомы, а ранее появившиеся жалобы трансформируются в более тяжкие:
- Искривления костей;
- Патологические переломы;
- Формирование так называемых «ложных» суставов»;
- Размягчение костных элементов;
- Болезненные ощущения в позвоночнике;
- Выпадение зубов;
- Волосы начинают выпадать, образовывая плешь;
- Ногтевая пластинка ломкая, ноготь имеет неровную поверхность;
- Формируются периартикулярные кальцинаты;
- Происходит увеличение паращитовидной железы.
Встречается также «чистая» висцеропатическая форма заболевания. Гиперпаратиреоз провоцирует дисбаланс в работе желудочно-кишечного тракта на фоне относительно стабильной ситуации с опорно-двигательной системой. Увеличенная паращитовидная железа способна вызывать такие симптомы:
- Боли в эпигастрии;
- Метеоризм хронического характера;
- Рвота;
- Стремительное похудание;
- Формирование пептических язв;
- Дискинезия желчного пузыря;
- Нефрокальциноз.
Терапия
Гипертпаратиреоз излечивают консервативными методами, если изменения железы не очень выраженные. Пациенту назначают диуретики, препараты для снижения резорбции костных тканей. Среди важных рекомендаций можно выделить еще две:
- Обильное питье;
- Белковые продукты в рационе.
Если же болезнь крайне тяжелая показано тотальное удаление паращитовидных желез. Решение об оперативном вмешательстве принимают специалисты только после проведения всех диагностических мероприятий.
Симптомы
Клиническую картину гипотиреоза обычно формируют судорожный и тетанический синдромы. После того, как была проведена операция по удалению паращитовидной железы, организм перестает получать привычное количество паратгормона. Пациенты высказывают жалобы на онемение конечностей, часто возникающие судорожные состояния, чувство покалывания и парестезии невыясненного генеза.
Судороги формируются из-за спазма определенных мышечных групп:
- Конечности в зоне сгибаемых суставов;
- Лицо, где наибольшая нагрузка на челюсти;
- Мышечные формации коронарных сосудов (последствия, как правило, плачевны);
- Шейная область;
- Межреберье;
- Кишечные колики;
- Спазм тканей мочевыделительной системы, часто вызывающий тотальную анурию.
Сильные болевые ощущения далеко не самые ужасные последствия от гипотиреоза. Спазм – это только признак того, что на определенном участке тела человека начался патологический процесс. Часто боли сопровождаются изменением температуры, перепадами давления, изменением частоты пульса, проблемами с пищеварением, потерей сознания.
Вегетативные нарушения представлены следующими проявлениями:
- Повышенное потоотделение;
- Обмороки;
- Снижение остроты слуха;
- Проблемы со зрением;
- Невозможность четко определить вкус того или иного продукта.
Возможны и негативные последствия, связанные с расстройствами психического состояния пациентов. Наблюдается постепенно снижение интеллекта, человек страдает от невроза, бессонницы, выраженной депрессии.
Страдает эстетичность облика человека. Волосы становятся ломкими, тусклыми, начинается эндокринная алопеция. Кожа становится сухой, дряблой, склонно к шелушению и преждевременному старению.
Пациентам назначают препараты кальция, а также противосудорожные средства. Приветствуется внедрение физиотерапевтических методик в стандартные схемы медикаментозного воздействия.
Паращитовидная железа: роль в организме, гормоны, анатомия, размеры, лечение

Паращитовидная железа – орган эндокринной системы; из-за близости к щитовидке его называют еще околощитовидной или паратиреоидной железой. От окружающих органов она отделена собственной фиброзной тканью. Работа околощитовидной железы напрямую влияет на функционирование двигательной, нервной и костной систем организма.
Паращитовидная железа – орган эндокринной системы; из-за близости к щитовидке его называют еще околощитовидной или паратиреоидной железой.
Паращитовидные железы
Важную роль в жизнедеятельности человека играет эндокринная система. Она продуцирует гормоны и с их помощью регулируют обмен веществ и деятельность внутренних органов.
Паращитовидные железы относятся к гландулярной (glandula parathyroidea) эндокринной системе. Существует взаимовлияние гландулярной и нервной системами.
В организме на выработку гормонов первой из них влияет центральная нервная система. Ее активность зависит от деятельности паращитовидки.
Строение паращитовидной железы
Другое свое название околощитовидная железа получила из-за своего расположения. Находится она позади щитовидной, на задней поверхности ее боковых долей. Состоит из нескольких пар несимметричных небольших телец. Размеры нижних телец больше верхних.
Количество колеблется от двух до шести пар. Строение паращитовидной железы трабекулярное (губчатое). От эпителиальной капсулы расходятся трабекулы, которые состоят из клеток паратироцитов.
Поверхность телец рыхлая, цвет – бледно-розовый у ребенка и желтовато-бурый у взрослых.
Паращитовидная железа – функции
Функции паращитовидной железы заключаются в способности отвечать за контроль концентрации кальция в крови. Это необходимо для нормальной жизнедеятельности организма. Увеличение концентрации кальция в крови происходит путем воздействия паращитовидки на почки и на кости. Общий результат достигается так:
- Происходит активация витамина D в почках. В стенках кишечника витамин стимулирует выработку транспортного белка, который способствует всасыванию кальция в кровь.
- Снижается вывод кальция с мочой.
- Активируется деятельность клеток, разрушающих костную ткань, и из нее кальций попадает в кровь.
Заболевания паращитовидной железы
Нарушение функции эндокринной системы ведет к серьезным расстройствам в организме в целом. Болезни паращитовидной железы возникают на фоне ее повышенной, или сниженной деятельности.
Увеличение секреции сверх нормы ведет к накоплению излишнего количества кальция в крови – гиперкальциемии, дисфункция порождает дефицит кальция.
Нарушение показателей крови вызывает заболевания внутренних органов и костной ткани.
Методы, подтверждающие диагноз
После обращения к доктору, пациенту назначают пройти ряд обследований, в том числе и сдать анализ в лаборатории, чтобы определить:
«Зоб» и узлы щитовидной железы исчезнут если каждый день заваривать и пить… Читать далее »
Главный эндокринолог дал совет… Читать далее »
Увеличенная щитовидка придет в норму за неделю! Главный эндокринолог рассказал, что нужно делать! Читать далее »
Щитовидная железа работает неправильно? Чтобы помочь ей, заварите 1 ложку сухих… Читать далее »
- сколько кальции выходит с мочой;
- сывороточный кальций и ионы;
- уровень фосфатов;
- уровень паратгормона.
Но чаще всего врачи ставят диагноз, на основании таких методов диагностики:
- УЗИ. Это простейшее исследование, но достаточно информативное. У большинства пациентов во время исследования обнаруживается увеличение железы.
- КТ (компьютерная томография) с контрастным раствором – этот метод считается чувствительным, но позволяет у большей части пациентов обнаружить сбои в работе железы.
- МРТ (магнитно резонансная томография) – это обследование считается максимально эффективным и безопасным. Сразу после обследования понятно, что происходит с паращитовидной железой.
- Субтракционная сцинтиграфия – этот метод позволяет оценить насколько эффективно лечение, но у него есть противопоказания, о которых должен предупредить доктор. Его не применяют женщинам во время вынашивания малыша и кормящим грудью, а также при тяжелейших заболеваниях у пациента.
- Рентген. Применяется для исследования состояния костной ткани, а также, если есть изменения в работе сосудов и сердца.
Каждый отдельно взятый метод не всегда даст нужные данные, поэтому могут применяться для постановки точного диагноза сразу несколько, но решает это доктор. Но какие патологии паращитовидной железы может обнаружить обследование?
Только диагностика поможет поставить точный диагноз.
Гиперпаратиреоз – симптомы
Клинические проявления зависят от стадии заболевания и могут протекать в различных формах. Ранние проявления болезни сопровождаются симптомами:
